-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Chronická bolest kolenního kloubu po osteosyntéze nepředvrtaným tibiálním hřebem a faktory, které ji ovlivňují
Chronic knee pain after unreamed intramedullary nailing of tibia and its risk factors
The purpose of the study was to investigate factors affecting the origin of chronic knee pain in patients with unreamed tibial nail. 118 patients (119 fractures) meeting the entry criteria were reexamined with an average followup of 55 months. We found no significant dependence of the development of chronic knee pain on the investigated factors. As suggested by the different outcomes of previously published studies, the cause of the complaints is probable multifactorial. Nail removal resolved or improved the symptoms in some cases only. There was large group of patients with persistent pain many years after hardware removal. Patients need to be made aware of the possible occurrence of complications.
Key words:
chronic knee pain, intramedullary nailing of tibia, UTN.
Autori: P. Dráč
Pôsobisko autorov: Department of Traumatology, University Hospital Olomouc ; Traumatologické oddělení FN Olomouc
Vyšlo v časopise: Úraz chir. 13., 2005, č.1
Súhrn
Cílem práce bylo zjistit, zda existují faktory, které ovlivňují vznik chronické bolesti kolenního kloubu u pacientů ošetřených nepředvrtaným tibiálním hřebem. Při kontrolním vyšetření provedeném za dobu průměrně 55 měsíců od operace bylo vyšetřeno 118 pacientů (119 zlomenin) splňující vstupní kritéria studie. Ve sledovaném souboru nebyla zjištěna statisticky významná závislost mezi sledovanými faktory a vznikem chronické bolesti kolenního kloubu. Příčina obtíží je pravděpodobně multifaktoriální, o čemž svědčí i rozdílné výsledky doposud publikovaných studií. U části nemocných obtíže vymizí nebo se zmírní po extrakci hřebu, zůstává však početná skupina s trvající bolestí, a to i po mnoho let od extrakce kovového materiálu. Pacienti musí být na možnost vzniku těchto obtíží upozorněni.
Klíčová slova:
chronická bolest kolenního kloubu, nitrodřeňové hřebování tibie, UTN.Úvod
Zlomeniny diafýzy tibie patří mezi nejčastější zlomeniny dlouhých kostí [11]. Metodou volby v léčbě těchto poranění zůstává nitrodřeňové hřebování, a to i přes určitou renesanci dlahové techniky v souvislosti s vývojem úhlově stabilních implantátů a mi niinvazivních operačních technik. Nepředvrtaný tibiální hřeb (UTN) je u nás nejrozšířenějším implantátem pro léčbu zavřených i podstatné části otevřených zlomenin diafýzy tibie.
Nejčastější obtíží, která je často při klinickém hodnocení výsledků a komplikací opomíjena, je bolest přední části kolenního kloubu v místě inzerce implantátu. Tyto bolesti postihují velkou část pacientů ošetřených UTN a často přetrvávají po mnoha letech od operačního výkonu i od případné extrakce hřebu. Doposud neexistuje názorová shoda na příčinu těchto obtíží [2, 5, 14, 17]. Uvažuje se o vlivu prominence hřebu nad úroveň kosti při jeho nedostatečném zanoření, použití transtendinózního přístupu přes ligamentum patellae při jeho inzerci nebo o samotné přítomnosti hřebu.
Cílem naší práce bylo zjistit, které faktory objektivně ovlivňují vznik chronické bolesti kolenního kloubu po osteosyntéze UTN.
Materiál a metoda
V období od 1. června 1994 do 30. května 2003 bylo na Traumatologickém oddělení FN Olomouc (do 1. září 1996 v rámci I. chirurgické kliniky FN Olomouc) ošetřeno pomocí UTN (firmy Synthes s.r.o.) 228 pacientů s 232 zlomeninami bérců (u 4 pacientů se jednalo o oboustrannou zlomeninu). Šest pacientů zemřelo během hospitalizace na následky polytraumatu. 12 pacientů zemřelo během sledování v době 3–8 let od ošetření. U 29 pacientů se nepodařilo zjistit současné bydliště a nebylo je tak možno k vyšetření pozvat. Ze zbylých 181 se ke kontrolnímu vyšetření dostavilo 127 (70,2 %) pacientů. U dvou z nich se jednalo o stav po zlomeninách obou bérců ošetřených UTN.
Kontrolní vyšetření bylo provedeno za dobu průměrně 55,0 měsíců (18–125 měsíců) od operačního ošetření. Ze souboru bylo vyřazeno 9 pacientů (s 10 zlomeninami) pro závažnou celkovou nebo místní komorbiditu ovlivňující výsledek vyšetření (artrotické postižení kolene již před úrazem, zlomenina distální metafýzy femoru, stav po amputaci druhostranné končetiny, roztroušená skleróza).
Soubor tvořilo 80 mužů a 38 žen, průměrný věk pacientů v době úrazu byl 39,5 let (15–77 let). 63x byl poraněn pravý a 56x levý bérec. U 76 (63,9 %) pacientů byl UTN v době kontrolního vyšetření již odstraněn průměrně za 91,2 týdne (23–369 týdnů) od primárního operačního výkonu. Ve 40 (33,6 %) případech byla zlomenina bérce součástí mnohočetného poranění, z toho ve 14 (11,8 %) případech splňovalo poranění klasifikační kritéria polytraumatu. Průměrná hodnota Injury severity score (ISS) polytraumatizovaných pacientů činila 36,3 (27–50). 81x (68,1 %) se jednalo o zavřenou zlomeninu, 38x (31,9 %) otevřenou I (15x) nebo II stupně (23x) klasifikace podle Gustila [4]. Zlomeniny byly klasifikovány podle AO klasifikace [15]. Rozdělení jednotlivých typů zlomenin ukazuje tabulka č. 1:
Tab. 1. Typy zlomenin diafýzy bérce podle zastoupení v souboru 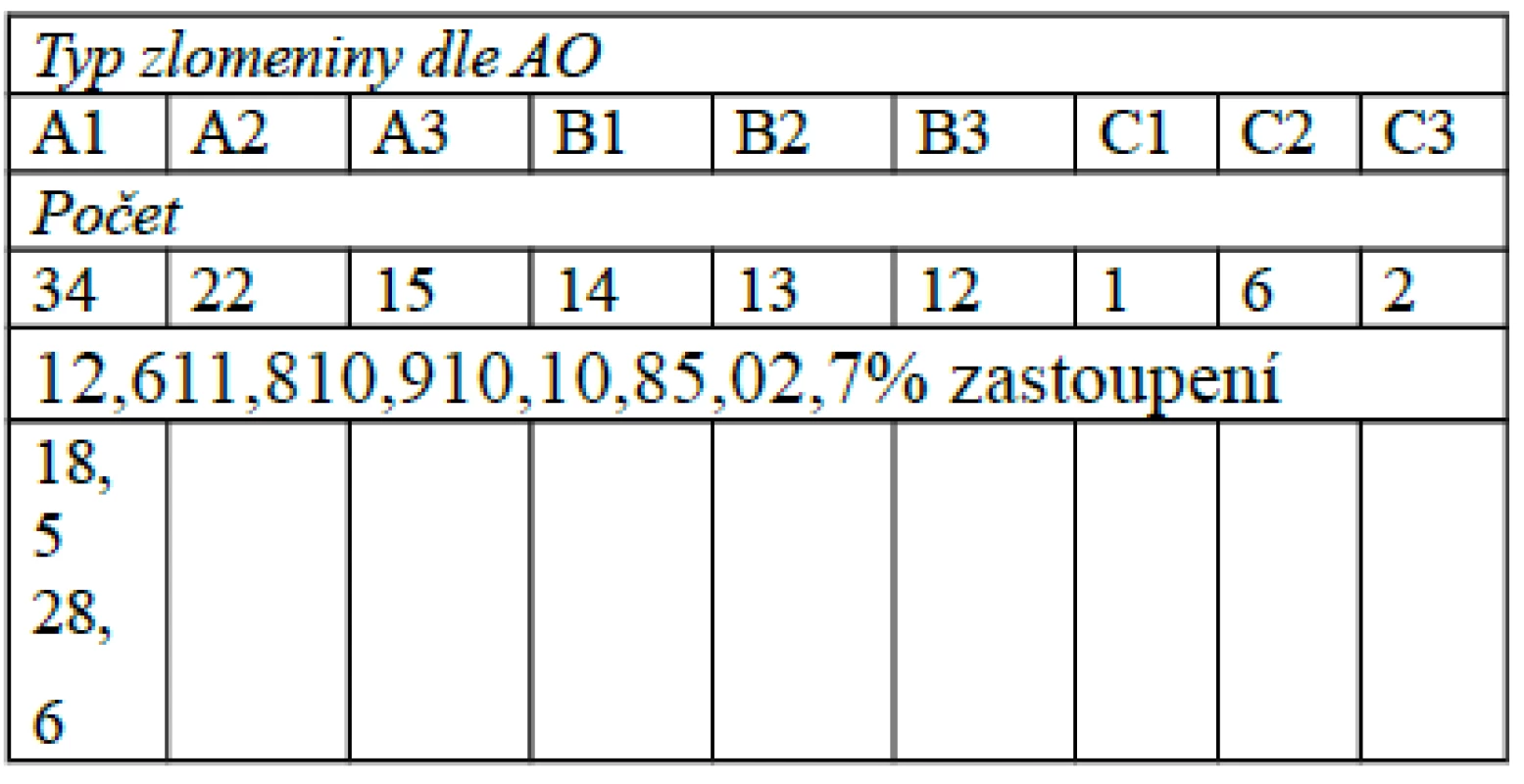
56 nemocných s 57 zlomeninami (47,9 %) při kontrolním vyšetření udávalo bolest v přední části kolenního kloubu v oblasti inzerce hřebu. 21x (36,8 %) šlo o bolesti v klidu, 26x (45,6%) při chůzi, 49x (86,0 %) při podřepu a 56x (98,2 %) při pokleku. Tuto skupinu jsme označili jako A.
62 (52,1 %) pacientů nemělo v době kontrolního vyšetření bolesti v této oblasti včetně chůze, podřepu i pokleku. Tuto skupinu jsme označili jako B.
Obě skupiny byly porovnány při užití statistických testů s cílem zjistit eventuální závislost přítomnosti bolesti na těchto sledovaných faktorech: délka operační rány (měřena délka jizvy v místě inzerce hřebu v 90st flexi kolenního kloubu), přítomnost hřebu v době kontrolního vyšetření, prominence hřebu nad kortikální kost proximální metafýzy tibie (měřena v mm pomocí zobrazovacího systému PACs firmy AGFA), délka časového intervalu operace – kontrolní vyšetření a časového intervalu extrakce hřebu – kontrolní vyšetření, přítomnost povrchové infekce v místě operační rány během pooperačního období, typ zlomeniny podle AO (42A,B,C), lokalizace zlomeniny v proximální třetině diafýzy, otevřená zlomenina a její stupeň podle Gustilovy klasifikace [4]. Dále bylo sledováno, zda se obě skupiny významně neliší ve věku, zastoupení pohlaví a dosaženého ISS a zda má přítomnost bolesti vliv na dosažené funkční skóre podle Karlström Oleruda [8] při kontrolním vyšetření.
Pro testování kvantitativních znaků byl použit MannWhitney neparametrický test. V případě srovnávání kvalitativních znaků jsme použili Chíkvadrát test. Hladina významnosti byla zvolena standardně p =0,05.
Výsledky
Výsledky shrnuje tabulka č. 2.
Tab. 2. Výsledky statistických testů 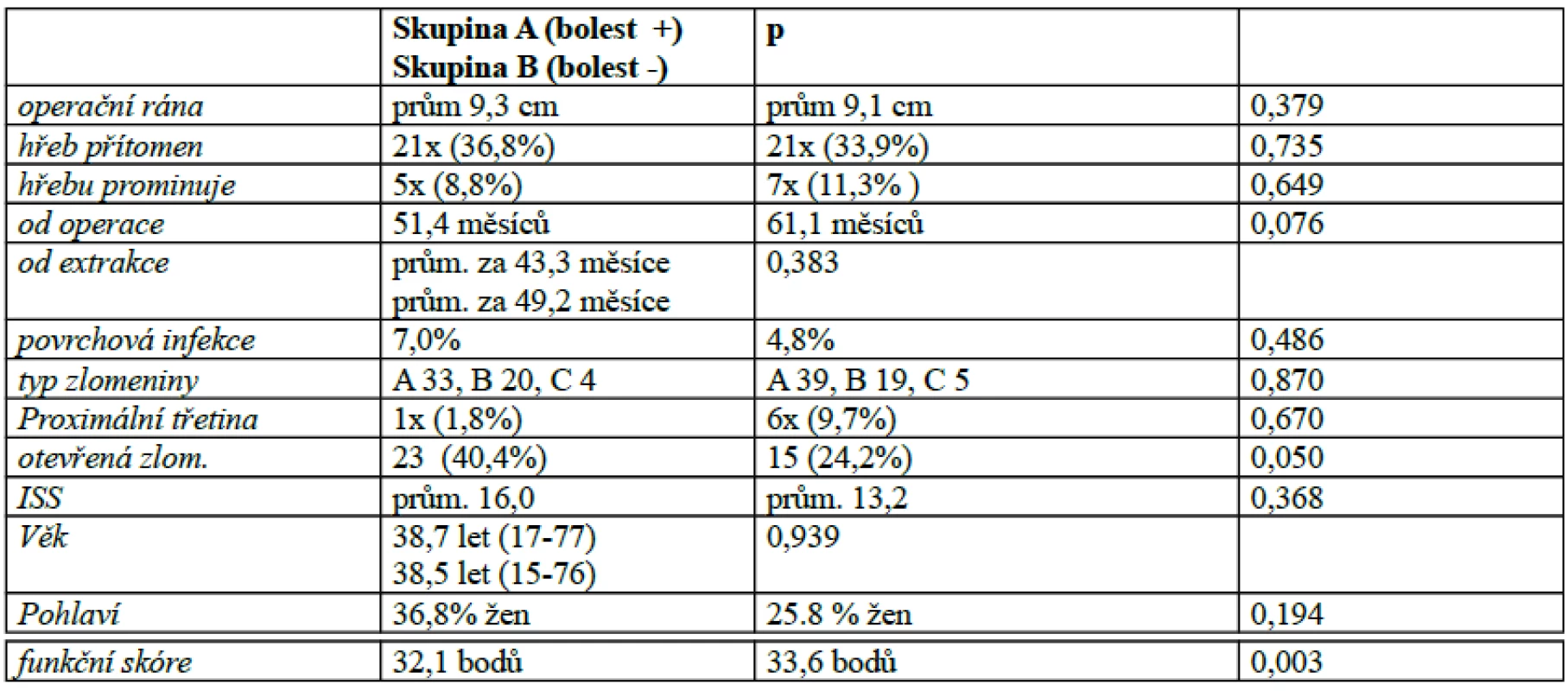
U žádného ze sledovaných znaků s výjimkou funkčního skóre dle KarlströmOleruda nebyla prokázána statisticky významná závislost na zvolené hladině signifikance.
Diskuze
Incidence bolesti kolenního kloubu (v angl. literatuře označované jako „anterior knee pain“) po nitrodřeňovém hřebování zlomenin tibie je uváděna v rozmezí 16–69 % [1, 3, 7, 9, 10, 16, 17]. V našem souboru byla tato incidence 47,9 %.
V dostupné literatuře nebylo nalezeno sledování délky operační rány a zjišťování, zda má tato hodnota vliv na přítomnost pooperačních bolestí kolenního kloubu. Námi zjištěný rozdíl nebyl statisticky významný, a proto nepovažujeme délku operační rány za faktor, který by výrazněji ovlivňoval incidenci těchto obtíží.
Nezjistili jsme závislost bolesti na přítomnosti osteosyntetického materiálu v tibii v době kontrolního vyšetření. Je však jisté, že extrakce hřebu vede u podstatné části pacientů k vymizení obtíží [6]. CourtBrown se spolupracovníky [3] uvádějí ve své studii u 27,4 % pacientů úplné a u 69,3 % částečné vymizení obtíží po extrakci tibiálního hřebu a u 3,2 % naopak zhoršení obtíží. V našem souboru jsme zjistili přítomnost bolesti u 36 (47,4 %) pacientů po extrakci hřebu. 22 z nich na cílený dotaz odpovědělo, že po extrakci UTN se bolesti kolenního kloubu snížily. Ve 40 případech, kdy nebyla v době kontrolního vyšetření bolest zjištěna, uvedlo 16 pacientů přítomnost bolesti v době před extrakcí hřebu. U 31 % nemocných došlo k vymizení bolesti po extrakci tibiálního hřebu a u 42 % se bolest pouze zmírnila. S ohledem na tato čísla je nutné pacienty informovat, že samotná extrakce hřebu nemusí vždy znamenat úplné odeznění bolesti kolenního kloubu.
Překvapením pro nás byla skutečnost, že prominence hřebu nad kortikální kost proximální tibie nemá vliv na přítomnost bolesti kolenního kloubu (p=0,649). Ve skupině pacientů s bolestí však byla průměrná délka prominující části hřebu výrazně větší (11,6mm) než u skupiny bez bolesti (5,0mm). Obdobný nález učinili i Toivanen [17] a Keating [9]. Z tohoto pohledu je žádoucí zanoření celého hřebu do úrovně kortikální kosti.
Přestože byla průměrná doba sledování pacientů ve skupině bez bolesti kolenního kloubu téměř o 10 měsíců delší než ve skupině s bolestí (61,1 měsíce vs. 51,4 měsíce), nebyl tento rozdíl statisticky významný. Obdobně není statisticky významný rozdíl v obou skupinách ani při srovnání délky časového intervalu mezi extrakcí hřebu a kontrolním vyšetřením. Hodnota p=0,076 pro první z obou sledovaných faktorů je velmi blízko zvolené hladiny významnosti a nevylučuje statistickou závislost například při delší době sledování souboru nebo početnější skupině pacientů.
Ve skupině pacientů s bolestí kolenního kloubu byl poměr zaznamenaných povrchových infekcí operační rány větší než ve skupině kontrolní. Výsledek byl však statisticky nevýznamný. U žádného z kontrolovaných pacientů se neobjevila hluboká kostí infekce s nutností chirurgické intervence.
Typ zlomeniny dle AO klasifikace [7] nemá podle našich výsledků vliv na přítomnost bolesti (p=0,870) při rozdělení na zlomeniny typu 42A, 42B a 42C. Obdobný výsledek publikoval i CourtBrown se spolupracovníky [3]. Pacienti, u kterých byla zlomenina lokalizována v proximální třetině diafýzy tibie, udávali paradoxně oproti očekávání méně častěji bolesti v oblasti kolenního kloubu než pacienti se zlomeninou třetiny střední a distální. Bolesti kolenního kloubu byly prokázány častěji u nemocných ošetřených pro otevřenou zlomeninu. Hodnota p=0,05 při statistickém testování je hraniční a hypotézu o vlivu přítomnosti otevřené zlomeniny na následné chronické bolesti kolenního kloubu po aplikaci UTN proto nelze zavrhovat! K obdobnému výsledku dospěli ve své práci i Keating se spolupracovníky [9].
V dalších sledovaných znacích (hodnota ISS, věk pacientů a poměr zastoupení obou pohlaví) byly oba soubory srovnatelné.
Statisticky významný rozdíl byl v hodnotě dosaženého funkčního skóre dle KarlströmOleruda [8]. Průměrná hodnota u pacientů s bolestí kolene činila 32,1 bodů, což odpovídá hodnocení uspokojivý (satisfactory). U pacientů bez bolesti byla průměrná dosažená hodnota 33,6 bodů odpovídající výsledku dobrý (good). Přítomnost bolesti tedy významně ovlivňuje celkový funkční výsledek při hodnocení tímto skórovacím systémem.
Jako další možný faktor ovlivňující přítomnost chronických bolestí kolene po intramedulárním hřebování tibie je v literatuře často diskutován zvolený operační přístup. Orfaly [16] popisuje bolesti kolene u 51 % pacientů, u kterých byl k zavedení tibiálního hřebu užit paratendinózní přístup, ve srovnání se 78 % pacientů, u kterých byl hřeb zaveden přístupem transtendinózním přes ligamentum patellae. Rozdíl byl statisticky významný. Naproti tomu z výsledků prospektivní randomizované studie Toivanena a spolupracovníků zveřejněné v roce 2002 [17] vyplývá, že paratendinózní přístup při hřebování tibie nesnižuje prevalenci chronické bolesti kolenního kloubu či funkční omezení v klinicky významné míře. Althausen [2] prokázal, že v závislosti na variabilitě anatomických struktur v oblasti přední strany pro ximální tibie je nutno k dosažení ideálního místa inzerce hřebu stanoveného McConnellem [12] použít odlišný operační přístup: transtendinózní, paratendinózní mediální nebo laterální. V souvislosti s použitým operačním přístupem prokázali Hernigou a Cohen [6], že jednou z příčin chronických bolestí kolene může být nepoznané poškození nitrokloubních struktur kolene při nitrodřeňovém hřebování tibie. Především u paratendinózních přístupů existuje vysoké riziko poškození předního rohu mediálního menisku nebo laterální kloubní plochy tibiálního plateau.
McCormack a spolupracovníci [13] zmiňují jako možný zdroj obtíží artroskopicky ověřené degenerativní změny na zadní straně pately a varují před zaváděním tibiálního hřebu při výrazné flexi kolenního kloubu, při které dochází k subluxaci pately laterálně a její kompresi oproti femoru za výrazného zvyšení retropatelárního tlaku.
U všech námi ošetřovaných pacientů sledovaného souboru jsme užili k zavedení UTN transtendinózní přístup a s ohledem na výše uvedená fakta jej shledáváme indikovaným.
Závěr
Chronická bolest kolenního kloubu po nitrodřeňovém hřebování tibie postihuje výraznou část takto ošetřených pacientů, projevuje se především při podřepu a pokleku a často tak vede k omezení pracovních a sportovních aktivit při nichž jsou tyto pohyby užívány. Bolest vymizí u části pacientů po extrakci implantátu a u dalších se obtíže zmírní. Zůstává však skupina nemocných s trvajícími bolestmi i po mnoho let od operace, respektive od extrakce hřebu.
Doposud není známý faktor, jehož vliv by plně vysvětloval vznik těchto obtíží a příčina je tedy pravděpodobně multifaktoriální. Proto je nutné dodržovat přesnou operační techniku šetřící okolní tkáně.
Pacienty je nutno na možný vznik této komplikace upozornit.
MUDr. Pavel Dráč
Traumatologické oddělení FN Olomouc
I.P.Pavlova 6, 775 20 Olomouc
email: dracpa@fnol.cz
Zdroje
1. ALHO, A., EKELAND, A., STROMSOE, K. et al. Locked intramedullary nailing for displaced tibial shaft fractures. J Bone Joint Surg. 72B, 1990, 5, 805–809.
2. ALTHAUSEN, P.L., NIMAN, R., FINKEMEIER Ch.G. et al. Incision placement for intramedullary tibial nailing: An anatomic study. J Orthop Trauma. 16, 2002, 10, 687–690.
3. COURTBROWN, C.M., GUSTILO, T., SHAW, A.D. Knee pain after intramedullary tibial nailing: its incidence, etiology, and outcome. J Orthop Trauma. 11, 1997, 2, 103–105.
4. GUSTILO, R.B., MENDOZA, R.M., WILLIAMS, D.N. Problems with the management of type III (severe) open fractures. J Trauma. 24, 1984, 8, 742–746.
5. HARDY, J.R., GREGG, P.J., WOOD, C. Knee pain after tibial nailing. J Bone Joint Surg. 78B, 1996, 4, 510.
6. HERNIGOU, P., COHEN, D. Proximal entry for intramedullary nailing of the tibia. J Bone Joint Surg. 82B, 2000, 1, 33–41.
7. KARLADANI, A.H., GRANHED, H., EDSHAGE, B. Displaced tibial shaft fractures. Acta Orthop Scand. 71, 2000, 2, 160–167.
8. KARLSTRÖM, G., OLERUD, S. External fixation of severe open tibial fractures with the Hoffmann Frame. Clin Orthop. 1983, 180, 68–77.
9. KEATING, J.F., ORFALY, R.., O'BRIEN, P.J. Knee pain after tibial nailing. J Orthop Trauma. 11, 1997, 1, 10–13.
10. KOVAL, K.J., CLAPPER, M.F., BRUMBACK, R.J. Complications of reamed intramedullary nailing of the tibia. J Orthop Trauma. 5, 1994, 3, 184–189.
11. LEACH, R.E. Fractures of the tibia and fibula. In: ROCKWOOD, C.A. Jr., GREEN, D.P., eds. Fractures in Adults. 2nd ed, vol. 2. Philadelphia: Lippincott, 1984. 1593–1663.
12. McCONNELL, T., TORNETTA, P., TILZEY, J., CASEY, D. Tibial portal placement: the radiographic correlate of the anatomic safe zone. J Orthop Trauma. 15, 2001, 3, 207–209.
13. McCORMACK, D., MULCAHY, D.M., McELWAIN, J.P. Knee pain after tibial nailing. J Bone Joint Surg. 78B, 1996, 4, 511.
14. MIRANDA, H., VIIKARIJUNTURA, E., MARTIKAINEN, R. et al. A prospective study on knee pain and its risk factors. Osteoarthritis Cart. 10, 2002, 8, 623–630.
15. MÜLLER, M.E., NAZARIAN, S., KOCH, P. et al. The comprehensive classification of fractures of long bones. Berlin – Heildelberg: SpringerVerlag, 1990. 201 s.
16. ORFALY, R., KEATING, J.F., O'BRIEN, P.J. Knee pain after tibial nailing: does the entry point matter? J Bone Joint Surg. 77B, 1995, 6, 976–977.
17. TOIVANEN, J.A., VÄISTŐ, O., KANNUS, P. et al. Anterior knee pain after intramedullary nailing of fractures of the tibial shaft. A prospective, randomised study comparing two different nailinsertion techniques. J Bone Joint Surg. 84A, 2002, 4, 580–585.
Štítky
Chirurgia všeobecná Traumatológia Urgentná medicína
Článek 81. AO kurz v Davosu
Článok vyšiel v časopiseÚrazová chirurgie
Najčítanejšie tento týždeň
2005 Číslo 1- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Kombinované preparáty s tramadolem a paracetamolem v léčbě bolesti
- Metamizol v kostce a v praxi – účinné neopioidní analgetikum pro celé věkové spektrum
- Když se ve střevech děje něco nepatřičného...
-
Všetky články tohto čísla
- Torakotomie pro hrudní trauma
- Poranění jater u dospělých a jejich komplikace
- Zlomeniny krčku femuru u dětí při „polytraumatu“
- Chronická bolest kolenního kloubu po osteosyntéze nepředvrtaným tibiálním hřebem a faktory, které ji ovlivňují
-
Zpráva o projektu
Nové metody elektronického vzdělávání - 81. AO kurz v Davosu
- VII. OSTRAVSKÉ TRAUMATOLOGICKÉ DNY S MEZINÁRODNÍ ÚČASTÍ – ROŽNOV POD RADHOŠTĚM 2004
- Zápis ze zasedání výboru České společnosti pro úrazovou chirurgii, které se konalo dne 21. 1. 2005 v Úrazové nemocnici v Brně
- Algoritmus diagnostiky a léčby plicních lacerací
- Úrazová chirurgie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Torakotomie pro hrudní trauma
- Poranění jater u dospělých a jejich komplikace
- Chronická bolest kolenního kloubu po osteosyntéze nepředvrtaným tibiálním hřebem a faktory, které ji ovlivňují
- Algoritmus diagnostiky a léčby plicních lacerací
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



