-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Varikokéla: kdy načasovat a jakou léčbu provést?
Varicocele - what is the best timing and method of treatment?
Varicocele usually occurs in early puberty. Physical examination must determine the level of varicocele and assess the size of testicles. The finding is confirmed by verification of venose reflux and further assessment of testicle size during sonography. Only 20% of adolescents suffering from varicocele will have fertility problems - therefore its treatment is usually conservative. For early operation only those are indicated suffering from smaller testicle, functionally solitaire testicle, bilateral palpable varicocele and older adolescents with pathologic spermiograms.
In operated patients, larger sizes of testicle and better semen parameters have been described.
Lymphatics sparing operation is recommended using microsurgical techniques (open using a micsroscope or by means of laparoscopy) to prevent occurrence of hydrocele, intra-testicular oedema (testicle hypertrophy) and to improve testicle function.Key words:
varicocele, adolescent varicocele, infertility, microsurgery, laparoscopy
Autoři: R. Kočvara
Působiště autorů: 1. LF UK a VFN, Praha ; Urologická klinika
Vyšlo v časopise: Urol List 2007; 5(1): 26-29
Souhrn
Varikokéla se většinou objevuje na počátku puberty. Při fyzikálním vyšetření je třeba stanovit stupeň varikokély a posoudit velikost varlat. Nález se potvrdí prokázáním venózního refluxu a upřesněním velikosti varlat při sonografii. Pouze 20 % adolescentů s varikokélou bude mít problémy s fertilitou, proto ji většinou léčíme konzervativně. K časné operaci jsou indikováni zejména nemocní s menším varletem, nemocní s funkčně solitárním varletem, s oboustrannou hmatnou varikokélou a starší adolescenti s patologickým spermiogramem.
U operovaných nemocných byl popsán větší objem varlete a lepší semenné parametry. Doporučuje se pouze lymfatika šetřící operace mikrochirurgickou technikou (otevřeně s mikroskopem či laparoskopicky), jejímž účelem je prevence vzniku hydrokél, intratestikulárního edému (hypertrofie varlete) a zlepšení funkce varlete.Klíčová slova:
varikokéla, adolescentní varikokéla, infertilita, mikrochirurgie, laparoskopieINCIDENCE
U chlapců. mladších 10 let se varikokéla vyskytuje zřídka a objevuje se teprve na počátku puberty. Nalézáme ji u 15 % adolescentů. Vpravo se vyskytuje méně často a téměř vždy současně s levostrannou varikokélou. Z andrologického hlediska je varikokéla progresivní onemocnění, vyskytuje se u 16–40 % mužů s primární infertilitou a až u 80 % mužů se sekundární infertilitou [6]. Je předpoklad, že až 20 % adolescentů s varikokélou bude mít problémy s infertilitou.
DIAGNÓZA
Klinicky se projevuje rozšířením plexus pampiniformis a různým stupněm hypoplazie varlete. Většinou je asymptomatická, jen zřídka vyvolává bolesti. Všimne si jí obvykle nemocný, rodiče či pediatr při roční prohlídce. Vyšetřuje se zásadně u nemocného vestoje: varikokéla III. stupně je patrná na dálku, II. stupně je hmatná a varikokéla I. stupně je hmatná pouze při Valsalvově manévru.
Ultrazvukem lze určit velikost varlete a pomocí doppplerovského vyšetření můžeme dále diagnostikovat venózní reflux do plexus pampiniformis (obr. 1). Velikost varlat je v adolescenci přibližně stejná, při varikokéle nacházíme menší varle u 30–70 % chlapců, častěji u III. stupně; za významnou hypoplazii se považuje rozdíl 10–50 % objemu, u větších varlat rozdíl o 2 cm3. Pro poruchu testikulární funkce v adolescenci může svědčit nadměrná LH či FSH reakce na stimulaci LH-RH analogu.
Obr. 1. Ultrazvukové vyšetření u varikokély. 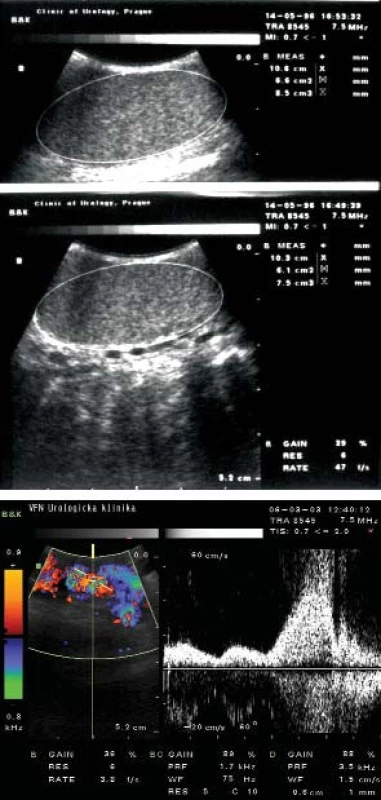
LÉČBA
Indikace k operační léčbě varikokély u adolescentů jsou shrnuty v následujícím přehledu. Jedná se bohužel spíše o doporučení expertů než o doporučení podložená studiemi. Indikace jsou zde rozděleny na absolutní, relativní a minoritní [14]:
- absolutní: malé varle, jiná okolnost, která má vliv na fertilitu, abnormální spermiogram, oboustranná hmatná varikokéla
- relativní: velká varikokéla, měkčí konzistence varlete, bolest, nadměrná reakce LH a FSH na stimulaci LH-RH, obavy pacienta či rodičů
- minoritní: abnormální vzhled skrota
Alternativou operační léčby je sledování do doby, než je možné provést spolehlivé vyšetření spermiogramu. Pokud se během sledování začne varle opožïovat v růstu, je operace indikována. Jako nejčastější důvod pro časnou operaci varikokély je udáváno malé varle, které se připisuje zástavě růstu. U konzervativně léčených hochů zůstává malé, zatímco po operaci varikokély se může růst obnovit (tzv. catch-up growth) [9,18]. Cayan et al (2002) pozorovali zvýšení volumu varlete jen u chlapců mladších 14 let [2]. Gershbein et al dokonce popsali u 38 % malých varlat zvětšení, při němž původně menší varle přesáhlo ve velikosti o více než 10 % druhé varle, a nazvali tento nárůst hypertrofií varlete; po Palomově úplném přerušení ji pozorovali častěji než u modifikace šetřící arterii [5].
My jsme prokázali, že část tohoto tzv. catch-up growth je způsobena intratestikulárním otokem v souvislosti s přerušením lymfatických cév varlete a že jde jen částečně o skutečný růst [11]. Vztah hypoplastického varlete a patologického spermiogramu je podle dostupných prací také nejasný, výsledky se liší [9,15,18,19]. U nemocných s asymetrickými varlaty jsme prokázali významně lepší spermiogram (koncentrace spermií a rychlou progresivní motilitu) po operaci ve srovnání se spermiogramem neoperovaných nemocných. U nemocných se symetrickými varlaty byly nálezy u operovaných i neoperovaných stejné. Lepších výsledků jsme pak dosáhli u nemocných operovaných v časném stadiu puberty oproti nemocným operovaným později [13]. U symetrických varlat je proto možné s operací vyčkat na ukončení puberty, zatímco u nemocných s asymetrickými varlaty je třeba včas indikovat operaci.
CHIRURGICKÁ LÉČBA VARIKOKÉLY U DĚTÍ A ADOLESCENTŮ
Je založena na podvazu či okluzi vnitřní spermatické vény a jejích větví; podvaz se provádí na supraingvinální, ingvinální či subingvinální úrovni.
Přerušení testikulárních lymfatických cév vede ke vzniku hydrokély a k vývoji hypertrofie varlete, a dále pak k horším andrologickým výsledkům (výraznější reakce FSH a LH po stimulaci LH-RH, horší nálezy ve spermiogramu i nižší fertilita) [1,11,13].
Srovnání jednotlivých metod je uvedeno v tab.
Tab. 1. Srovnání různých metod operace varikokély. 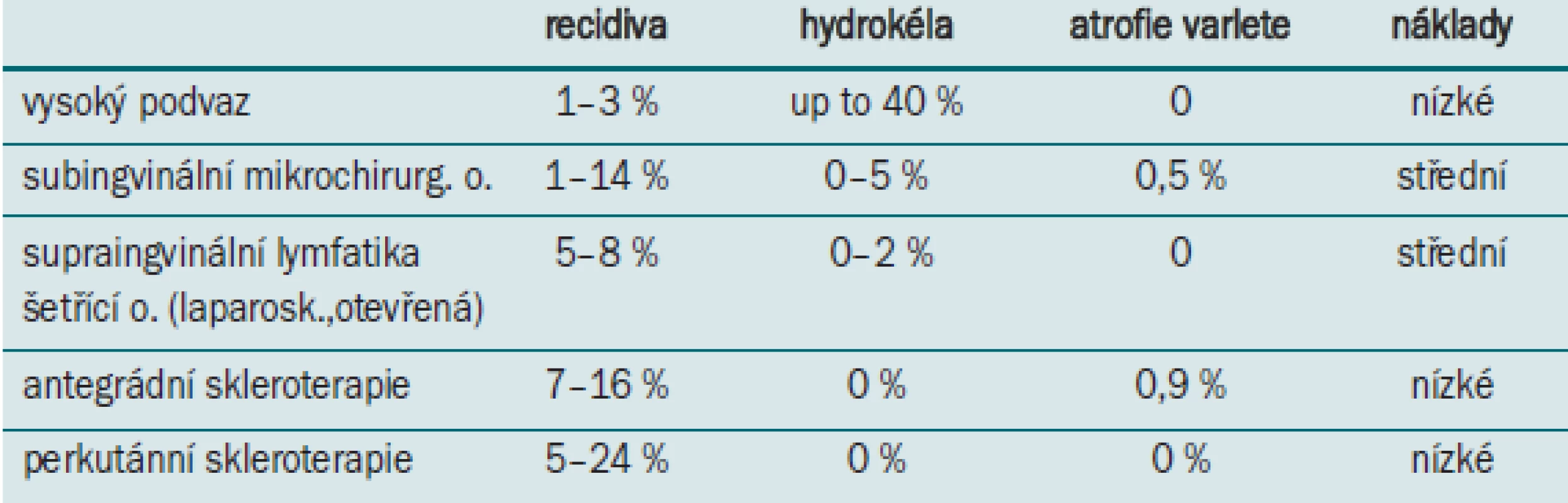
Subingvinální mikrochirurgická varikokélektomie se stala zlatým standardem pro operace varikokély u dospělých nemocných a postupně se rozšiřuje i na dětský věk. Subingvinální přístup vyžaduje optické zvětšení, bez mikroskopu mnohdy nelze bezpečně odlišit arterii od drobných vén, které arterii na této úrovni téměř vždy obkružují (narozdíl od ingvinální úrovně) a jejich ponechání může být příčinou recidivy [8]. Na subingvinální úrovni nacházíme také větší počet více dilatovaných vén. Toto jsou důvody, proč je subingvinální varikokélektomie považována za obtížnou operaci. Při přerušení arterie hrozí atrofie varlete, která je popisována u 0,9 % nemocných [4]. Drobné vény, které doprovázejí chámovod, je nutno zachovat. Recidivy jsou popsány u 0–11 % nemocných, hydrokély u 0–16 % a nárůst varlete u 89 % nemocných. Ke zlepšení detekce hlavních lymfatických cév, bylo doporučeno použití barviva isosulphan blue [3,21,22]. Též bylo popsáno zlepšení semenných parametrů po této operaci u adolescentů [3].
Ingvinální přístup byl doporučen Ivanissevichem již v roce 1918. Po otevření ingvinálního kanálu jsou přerušeny všechny dilatované vény na úrovni anulus inguinalis internus. Šetří se spermatická arterie i lymfatické cévy, pokud jsou nalezeny. Tato operace není vhodná po předchozí operaci v ingvině. Podle Hoppse et al [8] je ingvinální přístup snazší a bezpečnější a pravděpodobně znovu získá svoji původní pozici v léčbě varikokély u dětí.
Retroperitoneální podvaz byl originálně popsán Palomem a spočíval v kompletním přetnutí vnitřních spermatických cév nad odstupem chámovodu. Následně byl modifikován zachováním arterie, byl však zaznamenán vyšší počet recidiv [10]. Dosud ale žádná studie neprokázala, že by přetnutí vnitřní spermatické arterie na této úrovni mělo negativní vliv na hemodynamiku či funkci varlete [24]. Přetnutí lymfatických cév je i na této úrovni doprovázeno vznikem hydrokély u 3–40 % případů [23]. Také zde bylo doporučeno použití barviva isosulphan blue k identifikaci lymfatických cév v rámci otevřené modifikované operace podle Paloma s 2 % recidivy a vyloučením hydrokél [20].
Konvenční laparoskopická varikokélektomie kopíruje otevřenou techniku podle Paloma s výskytem hydrokél u 11–23 % v souvislosti s podvazem lymfatických cév [7,16]. Také snaha zachovat arterii byla doprovázena vyšším počtem recidiv. Z tohoto pohledu laparoskopická technika nepřinesla žádnou výhodu a byla následně doporučována jen na oboustranné operace.
Lymfatika-šetřící mikrochirurgická laparoskopická varikokélektomie využívá 10–20násobného zvětšení obrazu při laparoskopii. Chráněním lymfatik se nám podařilo snížit výskyt hydrokél na 1,9 % a výskyt hypertrofií varlete na 2,9 % oproti lymfatika nešetřící operaci (u 17,9, resp. 20,1 %; p = 0,0003) [12]. U supraingvinálního přístupu nehrozí atrofie varlete z náhodného přerušení arterie, počet vén je méně než poloviční a sinus drobných vén obkružující arterii se nachází jen u třetiny nemocných. Dobré andrologické výsledky, stejná účinnost a nízký počet komplikací opravňují zkušené laparoskopisty k volbě tohoto typu operace u jednostranné i oboustranné pediatrické varikokély.
Retrográdní sklerotizace vykazuje vysoké procento recidiv u 3,8–26 % nemocných [25], navíc se v 15–20 % operace technicky nepodaří.
Antegrádní skrotální skleroterapie popsaná Tauberem et al. v roce 1988 vykazuje přijatelnou četnost recidiv 4–7 %, je levná, neinvazivní, u 1,1 % nemocných však může být spojena s atrofií varlete [16,26]. Mazzoni et al (2002) ji doporučil jako techniku první volby u recidivující pediatrické varikokély [17].
ANDROLOGICKÉ VÝSLEDKY VARIKOKÉLEKTOMIE
Po lymfatika šetřící operaci jsme v prospektivní studii zjistili lepší testikulární funkce na základě LH-RH [11]. Bylo popsáno zlepšení semenných parametrů po subingvinální mikrochirurgické operaci u adolescentů [3]. Ve srovnání s neoperovanými nemocnými byly v prospektivní studii prokázány větší objem varlete a zlepšení v semenných parametrech po sklerotizaci varikokély [15]. Jiné retrospektivní studie zjistily lepší kvalitu semenných parametrů a normozoospermii u 77 % nemocných po operaci dle Palomo.
ZÁVĚR
Důvody pro časnou léčbu pediatrické varikokély: časná léčba může zabránit rozvoji progresivních změn, konzervativní léčba vyžaduje dlouhodobé sledování, u operovaných nemocných byl popsán větší objem varlete a lepší semenné parametry. Předběžné výsledky ukazují, že u symetrických varlat je možné s operací počkat do ukončení puberty, zatímco u nemocných s asymetrickými varlaty je třeba včas indikovat operaci.
Doporučuje se pouze lymfatika šetřící operace, a to kvůli prevenci vzniku hydrokél a intratestikulárního edému (hypertrofie varlete) a kvůli zlepšení funkce varlete. Důvody pro pečlivé sledování: pouze 20 % adolescentů s varikokélou bude mít problémy s fertilitou. Zatím máme jen málo důkazů, že časná operace varikokély v dětském věku zajistí lepší andrologické výsledky než operace provedena později.
doc. MUDr. Radim Kočvara, CSc.
Urologická klinika
1. LF UK a VFN, Praha
Ke Karlovu 6, 128 00 Praha 2
e-mail: radim.kocvara@lf1.cuni.cz
Zdroje
1. Cayan S, Kadioglu TC, Tefekli A et al. Comparison of results and complications of high ligation surgery and microsurgical high varicocelectomy in the treatment of varicocele. Urology 2000; 55 : 750-754.
2. Cayan S, Akbay E, Bozlu M et al. The effect of varicocele repair on testicular volume in children and adolescents with varicocele. J Urol 2002; 168 : 731-734.
3. Cayan S, Acar D, Ulger S, Akbay W. Adolescent varicocele repair: long-term results and comparison of surgical techniques according to optical magification use in 100 cases at a single university hospital. J Urol 2005; 174 : 2003-2007.
4. Chan PTK, Wright EJ, Goldstein M. Incidence and postoperative outcomes of accidental ligation of the testicular artery during microsurgical varicocelectomy. J Urol 2005; 178 : 482-484.
5. Gershbein AB, Horowitz M, Glassberg KI. The adolescent varicocele I: Left testicular hypertrophy following varicocelectomy. J Urol1999; 162 : 1447-1449.
6. Gorelick JE, Goldstein M. Loss of fertility in men with varicocele. Fertil Steril1993; 59 : 613-616.
7. Hassan JM, Adams MC, Pope JC et al. Hydrocele formation following laparoscopic Varicocelectomy. J Urol 2006; 175 : 1076-1079.
8. Hopps CV, Lemer ML, Schlegel PN et al. Intraoperative varicocele anatomy: a microscopic study of the inguinal versus subinguinal approach. J Urol 2003; 170 : 2366-2370.
9. Kass EJ, Belman AB. Reversal of testicular growth failure by varicocele ligation. J Urol 1987; 137 : 475-476.
10. Kass EJ, Marcol B. Results of varicocele surgery in adolescents: a comparison of techniques. J Urol 1992;148 : 694-696.
11. Kočvara R, Doležal J, Hampl R et al. Division of lymphatic vessels at varicocelectomy leads to testicular oedema and decline in testicular function according to the LH-RH analogue stimulation test. Eur Urol 2003; 43 : 430-435.
12. Kočvara R, Dvořáček J, Sedláček J et al. Lymphatic-sparing laparoscopic varicocelectomy: a microsurgical repair. J Urol 2005; 173 : 1751-1754.
13. Kočvara R, Doležal J, Dítě Z et al. Paediatric varicocele - indications for early surgical repair: a prospective study. J Pediatr Urol 2007; v tisku.
14. Kogan SJ. The pediatric varicocele. In: Gearhart JP, Rink RC, Mouriquand PDE (eds). Pediatric Urology. Philadelphia: W.B. Saunders Company 2001 : 763-774.
15. Laven JSE, Haans LCF, Mali WPTM et al. Effect of varicocele treatment in adolescents: a randomized study. Fertil Steril 1992; 58 : 756-762.
16. May M, Johannsen M, Beutner S et al. Laparoscopic surgery versus antegrade scrotal sclerotherapy: retrospective comparison of two different approaches for varicocele treatment. Eur Urol 2006; 49 : 384-387.
17. Mazzoni G, Minucci S, Gentile V. Recurrent varicocele: role of antegrade sclerotherapy as first choice treatment. Eur Urol 2002; 41 : 614-618.
18. Paduch DA, Niedzielski J. Repair versus observation in adolescent varicocele: A prospective study. J Urol 1997; 158 : 1128-1132.
19. Pinto KJ, Kroovand RL, Jarow JP. Varicocele related testicular atrophy and its predictive effect upon fertility. J Urol 1994; 152 : 788-790.
20. Riccabona M, Oswald J, Koen M et al. Optimizing the operative treatment of boys with varicocele: Sequential comparison of 4 techniques. J Urol 2003; 169(2): 666-668.
21. Schiff J, Kelly C, Goldstein M et al. Managing varicoceles in children: results with microsurgical varicocelectomy. BJU Int 2005; 95 : 399-402.
22. Schwentner C, Oswald J, Lunacek A et al. Optimizing the outcome of microsurgical subinguinalvaricocelectomy using Isosulfan Blue: a prospective randomized trial. J Urol 2006; 175 : 1049-1052.
23. Szabo R, Kessler R. Hydrocele following internal spermatic vein ligation: a retrospective study and review of the literature. J Urol 1984; 132 : 924-925.
24. Študent V, Záura F, Scheinar J et al. Testicle hemodynamics in patients after laparoscopic varicocelectomy evaluated using color Doppler sonography. Eur Urol 1998; 33 : 91.
25. Thon WF, Gall H, Danz B et al. Percutaneous sclerotherapy of idiopathic varicocele in childhood: a preliminary report. J Urol 1989; 141 : 913-915.
26. Zaupa P, Mayr J, Hoellwarth T. Antegrade scrotal sclerotherapy for treating primary varicocele in children. BJU Int 2006; 97 : 809-812.
Štítky
Detská urológia Urológia
Článek Vezikoureterální refluxČlánek Fimóza v dětském věkuČlánek Enuresis nocturnaČlánek Ze zahraničních periodikČlánek Kvíz
Článok vyšiel v časopiseUrologické listy
Najčítanejšie tento týždeň
2007 Číslo 1- Vyšetření T2:EGR a PCA3 v moči při záchytu agresivního karcinomu prostaty
- Lék v boji proti benigní hyperplazii prostaty nyní pod novým názvem Adafin
-
Všetky články tohto čísla
- Poruchy sexuální diferenciace
- Obstrukční uropatie dětského věku
- Problematika urolitiázy u dětského pacienta: přinesla moderní doba nové možnosti?
- Varikokéla: kdy načasovat a jakou léčbu provést?
- Kryptorchizmus: kdy načasovat a jakou léčbu provést?
- Fimóza v dětském věku
- Hypospadie: optimální možnosti řešení
- Dysfunkce dolních močových cest u dětí
- Enuresis nocturna
- Ze zahraničních periodik
- Guidelines EAU pro pediatrickou urologii
- Vezikoureterální reflux
- Kvíz
- Urologické listy
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Hypospadie: optimální možnosti řešení
- Varikokéla: kdy načasovat a jakou léčbu provést?
- Poruchy sexuální diferenciace
- Obstrukční uropatie dětského věku
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



