-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Kolposuspenze dle Burche – zlatý standard v operacích ženské močové inkontinence
Současná urogynekologická operativa I
Burch colposuspension - the “golden standart” in urinary incontinence surgeries in women
Burch colposuspension was certainly the most significant urogynaecological surgical procedure in the second half of the 20th century. After it was published by Burch in 1961, it began to be widely used relatively soon on both the sides of the Atlantic and beginning with the 1980's became a sort of standard in urogynaecological surgery. It surpassed other surgical methods for its success rate, sustainable complication rate, as well as for its lasting effect. The principle of the surgery consists in elevation and, primarily, fixation of the urinary bladder cervix and proximal urethra with the use of nonabsorbable stitches, suspending the lateral vaginal fornix to lig. iliopectineum (lig. Cooperi). With progress in laparoscopic methods, also the laparoscopic alternative was introduced in the late 1980's. According to Cochrane Review, its success rate one year post-op is 85–90 %, and about 70 % 5 years pos-op – a result which had not been achieved by any other surgical method before. The method only began to decline in importance after less invasive methods began to be used in the mid 1990's, but there are still indications which justify its application.
Key words:
stress urinary incontinence, surgical treatment of incontinence, colposuspension, Burch
Autoři: I. Huvar
Vyšlo v časopise: Urol List 2008; 6(1): 44-47
Souhrn
Kolposuspenze dle Burche byla ve 2. polovině 20. století nepochybně nejvýznamnější urogynekologickou operací. Od svého publikování Burchem v r. 1961 se poměrně rychle rozšířila na obou stranách Atlantiku a od počátku 80. let byla jakýmsi standardem urogynekologické operativy. Ostatní operační metody převyšovala svou úspěšností, únosnou mírou komplikací i trvanlivostí efektu. Principem byla elevace a především fixace hrdla močového měchýře a proximální uretry pomocí nevstřebatelných stehů, zavěšujících postranní klenby poševní k lig. iliopectineum (lig. Cooperi). S rozvojem laparoskopických metod se koncem 80. let rozšířila i její laparoskopická alternativa. Dle Cochrane Review je její úspěšnost po prvním roce 85–90 %, po 5 letech kolem 70 %, což žádnou operační metodou do té doby nebylo dosaženo. Na svém významu začala ztrácet až nástupem méně invazivních metod – volných vaginálních pásek – v polovině 90. let minulého století, ale stále je to operace v jistých indikacích zdůvodnitelná.
Klíčová slova:
stresová inkontinence močová, operační léčba inkontinence, kolposuspenze, BurchÚVOD
Operaci vycházející z uretrovezikopexe dle Marshalla-Marchettiho-Krantze (1948) popsal poprvé Burch v roce 1961. Tato operace tvořila od doby svého rozšíření prakticky až do konce minulého století jakýsi zlatý standard v operační léčbě ženské močové inkontinence. Principiálně navazuje na uretrovezikopexi dle Marshalla - Marchettiho-Krantze, ale v provedení je exaktnější v lokalizaci fixačních stehů a navíc řeší slabé místo předešlé operace, totiž fixaci stehů do periostu symfýzy, často nedostatečnou, nevhodným směrem a vedoucí občas k periostitidě [8].
PRINCIP OPERACE
Princip operace, a tudíž i její praktické provedení, se vyvíjely v závislosti na stavu vědomostí a aktuální představě o mechanizmu kontinence a příčinách vzniku inkontinence. Dle představy 60. až 80. let minulého století byla jedním z bazálních faktorů kontinence „správná“ lokalizace proximální třetiny uretry do sféry vlivu intraabdominálního tlaku. Za normálních okolností je v plnící fázi močového měchýře intrauretrální tlak (Pura) v klidu vždy vyšší než tlak intravezikální (Pves), čímž je dána kontinence v klidu. Platí tedy gradient Pura > Pves. Při zvýšení nitrobřišního tlaku o ΔPabd, ke kterému dochází např. při kašli, kýchnutí, poskoku apod, se tento nárůst přenáší i na močový měchýř, nitrobřišní orgán, a tlak v něm se zvýší o zmíněný rozdíl ΔPves. Je-li uretra lokalizována správně, chová se její proximální třetina jako nitrobřišní orgán a tentýž nárůst nitrobřišního tlaku se přenese i na ni, takže tlak v uretře stoupne o stejný rozdíl Pura a tlakový gradient zůstane zachován, jen na vyšší absolutní úrovni. Platí, že ΔPura > ΔPves. Díky zachování tohoto gradientu, zůstává žen a i při stresu kontinentní. Dostane-li se proximální uretra mimo působení nitrobřišního tlaku, jako je tomu nejčastěji při descenzu, intraabdominální tlak se na ni nepřenáší a při jeho zvýšení se přenese jen na močový měchýř. Tlak v něm tedy naroste o zmíněný rozdíl dPves, ale tento není oponován nárůstem tlaku v uretře. Tlakový gradient se tedy obrací ve prospěch intravezikálního tlaku, který převýší tlak v uretře, a tak dojde k úniku moče. ΔPves > ΔPura. Na základě této teorie byl za hlavní příčinu stresové inkontinence označován descenzus uretry a báze močového měchýře a principem této operace byl návrat do původního stavu tzn. repozice proximální uretry do sféry vlivu intraabdominálního tlaku. Proximální uretra, spolu s hrdlem močového měchýře byla tedy vytahována do předpokládané původní polohy ve snaze dostat ji zpátky pod vliv nitrobřišního tlaku. Při snaze o tuto repozici proximální uretry docházelo často k tzv. hyperkorekci uretry s různě rozvinutým komplexem příznaků infravezikální obstrukce.
Prevenci této závažné pooperační komplikace přinesl až opravený názor na mechanizmus inkontinence. Předně se zjistilo, že častějším a důležitějším faktorem vzniku genuinní stresové inkontinence, než je descenzus uretry, je její hypermobilita. Následovala logická dedukce – je-li žena v klidu kontinentní a k úniku dochází jen při nárazovém poklesu uretry při zvýšení nitrobřišního tlaku, stačí zafixovat uretru v tomto klidovém postavení, ve kterém by zůstala i během fyzického stresu – protože poklesnout by nemohla – a kontinence bude obnovena. Praxe tuto teorii potvrdila. Takže zatímco první období provádění kolposuspenze bylo charakterizováno snahou o repozici uretry, přibližně od 80. let byla cílem její fixace.
PŘEDOPERAČNÍ PŘÍPRAVA
Operujeme jen v čistém terénu, při absenci uroinfekcí, eventuálně po jejich důsledném přeléčení.
K prevenci infekce, i vzhledem k tomu, že preparujeme v měkkých tkáních, doporučujeme operovat v tzv. chráněném koagulu, tj. v single-dose antibiotické cloně.
OPERAČNÍ TECHNIKA
K operaci přistupujeme z nízkého Pfannenstielova (event. Cherneyho) řezu asi 1–2 cm nad symfýzou. Po protětí fascie a svalové vrstvy pronikneme za symfýzu, do Retziova prostoru, jehož rozpreparováním vizualizujeme hrdlo močového měchýře a proximální uretru.
Obnažíme endopelvickou fascii laterálně po obou stranách uretry a pod kontrolou 2 prstů levé ruky, zavedených vaginálně, pak nakládáme 2 atraumatické nevstřebatelné stehy (Ethibond) na každé straně – dolní v oblasti proximální uretry, těsně pod úrovní uretro-vezikální junkce, horní asi o 1 cm výše, nad ní, po stranách hrdla močového měchýře. Stehy nakládáme asi 1 cm laterálně od uvedených struktur.
V rámci prevence krvácení je výhodné stehy hned zavázat. Stehy poté fixujeme k stejnostrannému lig. iliopectineum Cooperi, běžícímu a odstupujícímu z horního okraje pubických kostí. Fixaci provádíme volně, bez velkého tahu a napětí, bez elevace uretry, jen zafixováním uretry v její klidové poloze.
Obr. 1. Kolposuspenze dle Burche – preparace Retziova prostoru. 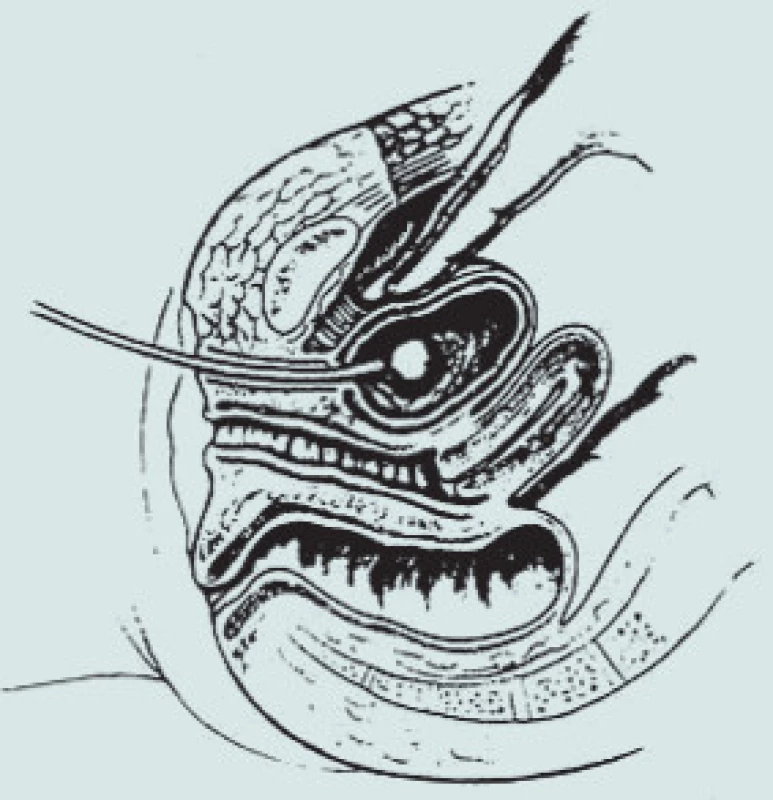
Obr. 2. Kolposuspenze dle Burche – preparace Retziova prostoru (pohled shora). 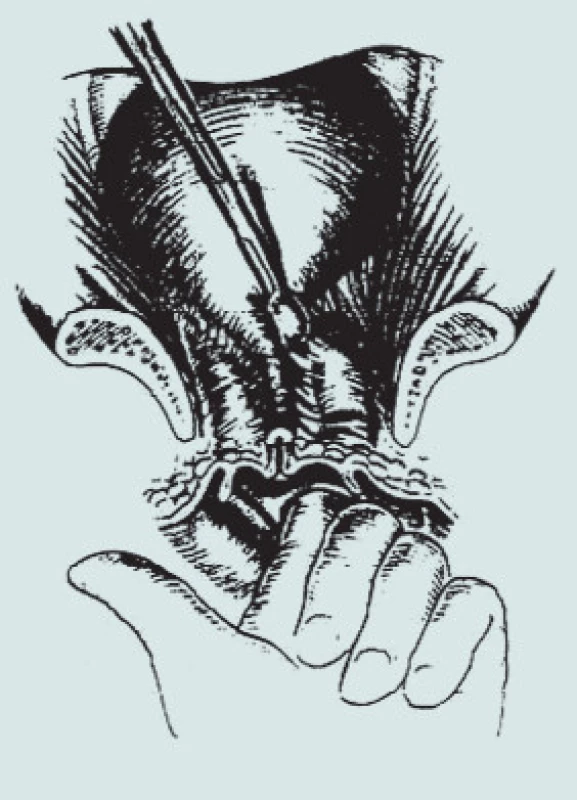
Do Retziova prostoru preventivně zavádíme Redonovu sací drenáž a břišní stěnu po vrstvách sešijeme. Pooperační drenáž močového měchýře zajišťujeme buď suprapubickou epicystostomií nebo tzv. minikatétrem, tenkou uretrální cévkou, umožňující kolem sebe spontánní mikci a sledující rovněž postmikční reziduum.
V 90. letech minulého století, v rozmachu laparoskopických metod, se i u této operace rozšířilo laparoskopické provádění. Princip metody i operační postup jsou identické, jen fixační stehy se nakládají laparoskopicky, ať už extraperitoneálně nebo transperitoneálně [9,23].
Obr. 3. Kolposuspenze dle Burche – prsty levé ruky operatéra elevují postranní klenbu poševní. 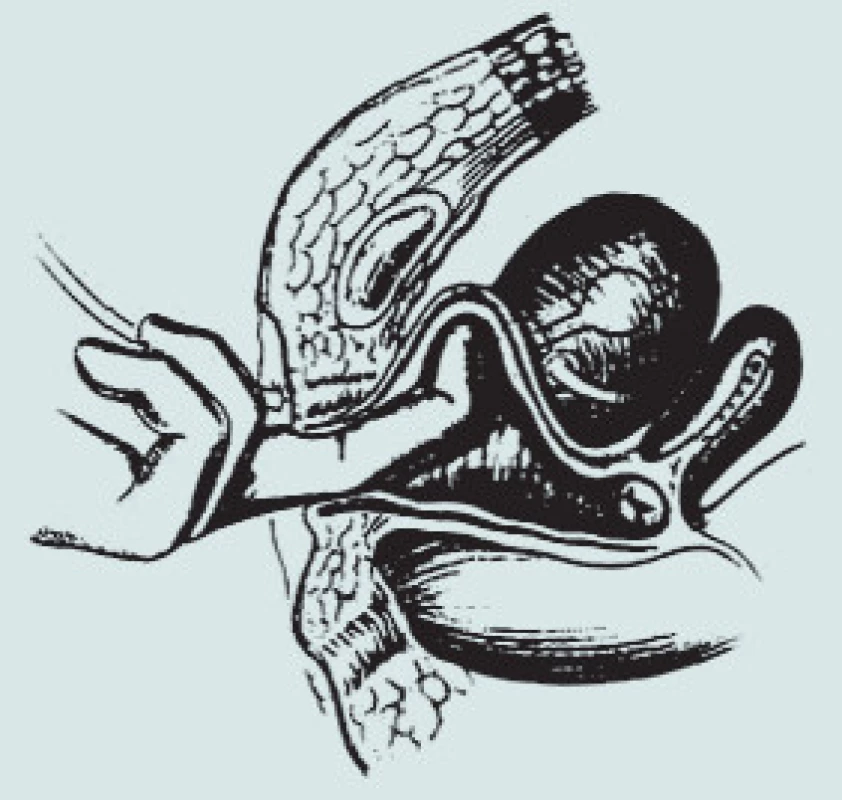
Obr. 4. Kolposuspenze dle Burche – přední stěna poševní je fixována k lig. iliopectineum. 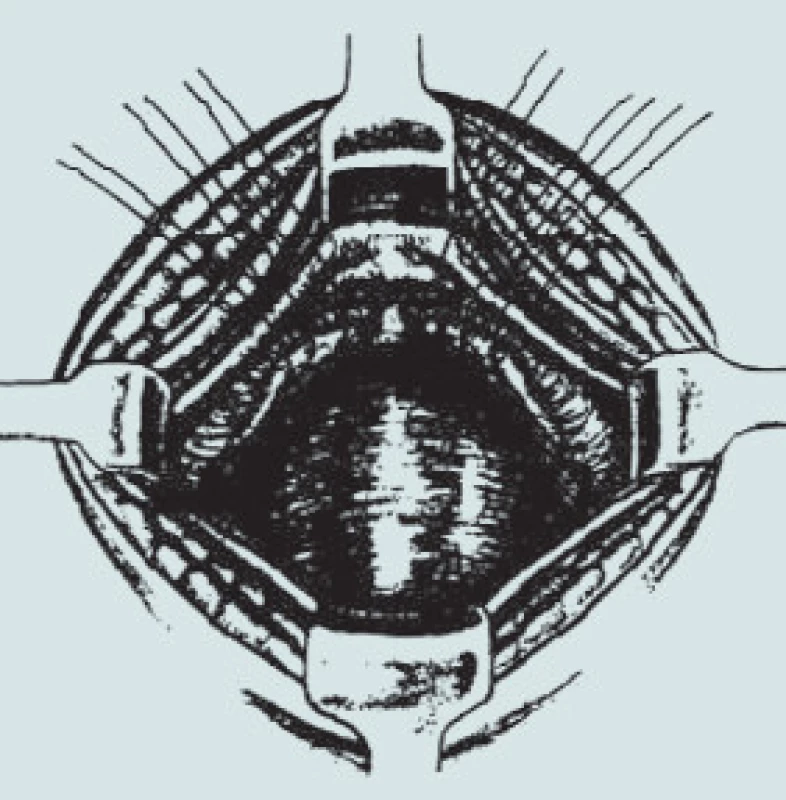
KOMPLIKACE
Jsou buď časné (peroperační a těsně pooperační) nebo pozdní (pooperační).
Časné komplikace:
- Nejzávažnější peroperační komplikací je bezesporu krvácení. Nejčastější bývá z venózních splavů, větvících se v parakolpiu pod endopelvickou fascií. Bývá obvykle mírné až střední intenzity a je vesměs zvládnutelné běžnými prostředky (elektrokoagulací, opichy, horkou kompresí). Méně často dochází k poškození inferiorní vezikální arterie, kde silné krvácení může být příčinou značných krevních ztrát a stavění je obtížné [11].
- Perforace močového měchýře je méně častá komplikace. Nejčastěji k ní dochází při preparaci Retziova prostoru, a to zvláště při reoperacích, kde už nějaký typ fixace byl proveden a prostor je zjizvený. Řešením je dvouvrstevná sutura vezikální muskulatury vstřebatelným stehem.
- Uroinfekce. Spíše než s operací samotnou souvisí její výskyt především se zavedeným uretrálním katétrem. Sledování mnoha parametrů prokázalo, že dominantním faktorem pro vývoj uroinfekce je délka doby jeho zavedení. Proto se snažíme o minimalizaci doby jeho zavedení. Namísto Foleyova, ev. jiného katétru je výhodné použití suprapubické drenáže, event. zmíněného minikatétru, při nichž můžeme ihned zachytit nástup spontánní mikce, měřit postmikční reziduum a při jeho poklesu pod určenou hranici (obvykle 80 ml) cévku ihned odstranit. Obvyklá délka katetrizace se tak zkrátí na max. 48 hod.
- Ostatní komplikace, jako je ligatura ureteru, jeho angulace, perforace uretry atd. jsou poměrně vzácné [12,22].
Pozdní komplikace
Kromě nespecifických komplikací, jako jsou seromy, hematomy či snad abscesy v laparotomické ráně je nejzávažnější specifickou komplikací hyperkorekce.
Ta vede k projevům infravezikální obstrukce s evakuační poruchou měchýře, projevující se klinickými symptomy pooperační retence moči, po nástupu mikce pak dlouhodobým či trvalým postmikčním reziduem, mikční dysfunkcí s následnou hypertonií a hypertrofií detruzoru. Výsledkem pak jsou recidivující torpidní uroinfekce a klinické projevy OAB (urgence event. urgentní inkontinence). Tímto mechanizmem je stresová inkontinence převedena na urgentní, což pacientka hodnotí zákonitě jako selhání operace.
Další specifickou komplikací je bolestivost v místě fixačních stehů (v tříslech). Tento projev poprvé popsal Galloway, odtud název Gallowayův syndrom. Po analgeticích a rehabilitaci vesměs pozvolna ustupuje [12].
Určitou nevýhodou operace je, že fixací přední stěny poševní směrem k symfýze měníme poševní osu a vektor síly intraabdominálního tlaku pak naplno působí do oblasti rektovaginální exkavace, což vede k častějšímu výskytu prolapsů zadní stěny poševní (dle některých autorů až ve 23 %) [25].
ÚSPĚŠNOST OPERACE
Metaanalýza 39 studií s celkovým počtem 3301 operovaných žen udává úspěšnost této operace 68,9–88,0 %. Během 1. roku po operaci se celková úspěšnost pohybuje od 85 do 90 %, po 5 letech cca 70 % [1,3,10,19].
Je významně úspěšnější než přední kolporafie [5] a jehlové suspenze; je u ní menší procento selhání [4]. Ve srovnání úspěšnosti ji z těchto klasických operací může konkurovat jen suburetrální sling [24]. V efektivitě otevřené a laparoskopické kolposuspenze není zásadní rozdíl, mírně efektivnější je otevřený přístup [9,23].
ZÁVĚR
Přestože největší rozmach této operace je situován do 2. poloviny minulého století a dnes je na většině pracovišť vytlačena novějšími, méně invazivními páskovými operacemi, má díky své úspěšnosti i malým nákladům stále své opodstatnění a patří do repertoáru pracoviště, zabývajícího se ženskou močovou inkontinencí. Proslavila se díky své úspěšnosti, do té doby žádnou jinou operací nedosažitelné. A právě v úspěšnosti může i nadále konkurovat novějším operačním technikám. Díky ní se také stala zmíněným zlatým standardem pro srovnání efektivity jiných operačních postupů. Dodnes ji indikuji v případech kombinace močové inkontinence s jiným onemocněním, jež vyžaduje abdominální přístup.
prim. MUDr. Ivan Huvar, CSc.
Gynekologicko-porodnické oddělení
Nemocnice Milosrdných bratří
Polní 3, 639 00 Brno
ivan.huvar@nmbbrno.cz
Zdroje
1. Akpinar H, Cetinel B, Demirkesen O et al. Long-term results of Burch colposuspension. Int J Urol 2000; 7(4): 119-125.
2. Alcalay M, Monga A, Stanton SL. Burch colposuspension: a 10-20 year follow up. Br J Obstet Gynaecol 1995; 102(9): 740-745.
3. Chinegwundoh FI, Nayeem N. Outcome of Burch colposuspension in a district general hospital. Br J Clin Pract 1995; 49(1): 41-42.
4. Christensen H, Laybourn C, Eickhoff JH, Frimodt-Moller C. Long-term results of the Stamey Bladderneck suspension procedure and of the Burch colposuspension. Scand J Urol Nephrol 1997; 31(4): 349-353.
5. Colombo M, Vitobello D, Proietti F, Milani R. Randomised comparison of Burch colposuspension versus anterior colporrhaphy in women with stress urinary incontinence and anterior vaginal wall prolapse. BJOG 2000; 107(4): 544-551.
6. Colombo M, Milani R, Vitobello D, Maggioni A. A randomized comparison of Burch colposuspension and abdominal paravaginal defect repair for female stress urinary incontinence. Am J Obstet Gynecol 1996; 175(1): 78-84.
7. Colombo M, Zanetta G, Vitobello D, Milani R. The Burch colposuspension for women with and without detrusor overactivity. Br J Obstet Gynaecol 1996; 103(3): 255-260.
8. Colombo M, Scalambrino S, Maggioni A, Milani R. Burch colposuspension versus modified Marshall - Marchetti-Krantz urethropexy for primary genuine stress urinary incontinence: a prospective, randomized clinical trial. Am J Obstet Gynecol 1994; 171(6): 1573-1579.
9. Dean NM, Ellis G,Wilson PD, Herbison GP. Laparoscopis colposuspension for urinary incontinence in women. Cochrane Database Syst Rev 2006; 3: CD 002239.
10. Demirci F, Yucel O, Eren S et al. Long-term results of Burch colposuspension. Gynecol Obstet Invest 2001; 51(4): 243-247.
11. Demirci F, Petri E. Perioperative complications of Burch colposuspension. Int Urogynecol J Pelvic Floor Dysfunct 2000; 11(3): 170-175.
12. Demirci F, Yucel N, Ozden S et al. A retrospective review of perioperative complications in 360 patients who had Burch colposuspension. Aust N Z J Obstet Gynaecol 1999; 39(4): 472-475.
13. Dietz HP, Wilson PD. Colposuspension success and failure: a long-term objective follow-up study. Int Urogynecol J Pelvic Floor Dysfunct 2000; 11(6): 346 - 351.
14. Drouin J, Tessier J, Bertrand PE, Schick E. Burch colposuspension: long-term results and review of published reports. Urology 1999; 54(5): 808-814.
15. Feyereisl J, Dreher E, Haenggi W et al. Long-term results after Burch colposuspension. Am J Obstet Gynecol 1994; 171(3): 647-652.
16. Kjolhede P. Genital prolapse in women treated successfully and unsuccessfully by the Burch colposuspension. Acta Obstet Gynecol Scand 1998; 77(4): 444-450.
17. Kjolhede P, Ryden G. Clinical and urodynamic characteristics of women with recurrent urinary incontinence after Burch colposuspension. Acta Obstet Gynecol Scand 1997; 76(5): 461-467.
18. Kjolhede P, Lindehammar H. Pelvic floor neuropathy in relation to the outcome of Burch colposuspension. Int Urogynecol J Pelvic Floor Dysfunct 1997; 8(2): 61-65.
19. Lapitan MC, Cody DJ, Grant AM. Open reteropubic colposuspension for urinary incontinence in women. Cochrane Database of Systematic Reviews 2005; 3.
20. Martan A, Masata J, Halaska M, Voigt R. Ultrasound imaging of the lower urinary system in women after Burch colposuspension. Ultrasound Obstet Gynecol 2001; 17(1): 58-64.
22. Rosen DM, Korda AR, Waugh RC. Ureteric injury at Burch colposuspension. 4 case reports and literature review. Aust N Z J Obstet Gynaecol 1996; 36(3): 354 - 358.
23. Ross J. Laparoscopy or open Burch colposuspension? Curr Opin Obstet Gynecol 1998; 10(5): 405 - 409.
24. Weber AM, Walters MD. Burch procedure compared with sling for stress urinary incontinence: a decision analysis. Obstet Gynecol 2000; 96(6): 867 - 873.
25. Wiskind AK, Creighton SM, Stanton SL. The incidence of genital prolapse after the Burch colposuspension. Am J Obstet Gynecol 1992; 167(2): 399 - 404; discussion 404-405.
Štítky
Detská urológia Urológia
Článok vyšiel v časopiseUrologické listy
Najčítanejšie tento týždeň
2008 Číslo 1- Vyšetření T2:EGR a PCA3 v moči při záchytu agresivního karcinomu prostaty
- Lék v boji proti benigní hyperplazii prostaty nyní pod novým názvem Adafin
-
Všetky články tohto čísla
- Kvíz
- Nykturie: diagnóza, klasifikace a léčba
- Validace symptom skóre pro vyšetřování hyperaktivního močového měchýře (Overactive Bladder Symptoms Score – OABSS)
- Injekce toxinu botulinu při léčbě hyperaktivního močového měchýře refrakterního na medikamentózní léčbu
- Analýza medikamentóznej liečby stresovej inkontinencie moču u žien
- Možnosti chirurgické léčby hyperaktivního močového měchýře (OAB)
- Slovo úvodem
-
Kolposuspenze dle Burche – zlatý standard v operacích ženské močové inkontinence
Současná urogynekologická operativa I - Periuretrální implantáty u stresové inkontinence (injectables)
- Patofyziologie močového měchýře o velké kapacitě
- Praktické poznámky k implantaci umělého svěrače močové trubice
- Sfinktery implantované skrotálním přístupem
- Operace umožňující zachování dělohy: nová výzva pro korekci prolapsu pánevních orgánů
- Prolaps pánevních orgánů ženy z pohledu urologa
- Urologické konsekvence gynekologických operací
- Ze zahraničních periodik
- Aktivity Inco Fora České společnosti podpory zdraví
- Guidelines EAU pro léčbu močové inkontinence
- Urologické listy
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Prolaps pánevních orgánů ženy z pohledu urologa
-
Kolposuspenze dle Burche – zlatý standard v operacích ženské močové inkontinence
Současná urogynekologická operativa I - Patofyziologie močového měchýře o velké kapacitě
- Urologické konsekvence gynekologických operací
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



