-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Ateroskleróza a betablokáda: zapomenutá možnost?
Atherosclerosis and beta-blockade: A forgotten option?
Beta-blockers have been ranked fourth in management recommendations for arterial hypertension in the management of arterial hypertension. This “retreat” is justified by the results of studies comparing different antihypertensive strategies that documented a lesser benefit of the beta-blockers tested compared to control therapies. Obviously, even within the beta-adrenergic receptor blocking group, there are important differences between agents. Properties such as selectivity to receptors and their subtypes, hydrophilicity and resp. lipophilicity, control of blood pressure, influence of intermediate metabolism or directly influence on vascular reactivity determine the resulting potential benefit associated with therapy. The results of clinical trials are also influenced by the test population and concomitant medications. There are a number of studies documenting the benefit of beta-blockers in patients with a history of atherothrombotic events or in the context of heart failure. In the context of the treatment of (yet) uncomplicated hypertension, we are interested not only in the main effects – lowering blood pressure, but also in other potentially effects significant for the resulting effect and influencing the prognosis (favorable or undesirable). In the case of beta-blockers, the effect on atherosclerosis development, lipidogram, vascular wall quality, anti-inflammatory effects, etc. In beta-blockers, several studies have suggested that their metabolic side-effect profile is so unfavorable that they need insulin resistance in patients with dyslipidemia, diabetes or obesity always avoid. This article returns to the question of the metabolic properties of beta-blockers and their possible direct antiatherogenic action and thus the site that this drug class should have in the field of cardiovascular prevention.
Keywords:
Atherosclerosis – beta-blockers – cardiovascular prevention – diabetes mellitus – dyslipidemia
Autori: Michal Vrablík; Eva Tůmová
Pôsobisko autorov: Centrum preventivní kardiologie, III. interní klinika – endokrinologie a metabolismu 1. LF UK a VFN v Praze
Vyšlo v časopise: Vnitř Lék 2019; 65(12): 795-801
Kategória: Přehledné referáty
Súhrn
Betablokátory se dostaly v posledních doporučeních pro management arteriální hypertenze na 4. pozici z hlediska volby léčebného postupu u pacientů s arteriální hypertenzí. Tento „ústup z pozic“ zdůvodňují výsledky studií srovnávajících různé antihypertenzivní strategie, které dokumentovaly menší benefit testovaných betablokátorů ve srovnání s kontrolními terapiemi. Je zřejmé, že i v rámci skupiny blokátorů β-adrenergních receptorů existují důležité rozdíly mezi jednotlivými zástupci. Vlastnosti jako selektivita k receptorům a jejich podtypům, hydrofilita, resp. lipofilita, kontrola krevního tlaku, ovlivnění intermediárního metabolizmu nebo přímo vliv na vaskulární reaktivitu určují výsledný možný benefit spojený s terapií. Výsledky klinických hodnocení (studií) ovlivňuje i testovaná populace a konkomitantní medikace. Existuje řada studií dokumentujících benefit betablokátorů u pacientů s anamnézou aterotrombotické příhody nebo v kontextu srdečního selhání. V kontextu léčby (dosud) nekomplikované hypertenze nás zajímají nejen hlavní účinky – snížení krevního tlaku, ale také další potenciální účinky významné pro výsledný efekt a ovlivnění prognózy (příznivé, anebo naopak nežádoucí). V případě betablokátorů vliv na rozvoj aterosklerózy, lipidogram, kvalitu cévní stěny, protizánětlivé účinky apod. U betablokátorů vedlo několik studií k formulaci názoru, že jejich profil vedlejších metabolických účinků je natolik nepříznivý, že je třeba se jim u pacientů s dyslipidemií, inzulinovou rezistencí, diabetem nebo obezitou vždy vyhnout. Tento článek se vrací k otázce metabolických vlastností betablokátorů a jejich možnému přímému antiaterogennímu působení, a tedy místu, které tato léková třída má mít v oblasti kardiovaskulární prevence.
Klíčová slova:
ateroskleróza – betablokátory – diabetes mellitus – dyslipidemie – kardiovaskulární prevence
Betablokátory od mechanizmu účinku k indikacím
Betablokátory (BB), antihypertenziva ovlivňující různou měrou β1 - nebo β2-adrenergní receptory, jsou v rámci kardiovaskulární prevence jednou za nejčastěji indikovaných lékových skupin. Účinek BB na úrovni myokardu je negativně inotropní (snižují sílu kontrakce myokardu), negativně dromotropní (snižují vodivost převodního systému), negativně chronotropní (snižují srdeční frekvenci) a negativně bathmotropní (snižují dráždivost myokardu). Terapeutický efekt vyplývající z těchto 4 charakteristik je následující: BB působí snížení minutového srdečního výdeje, plazmatického objemu a žilního návratu, snížení periferní sympatické aktivity a presorické odpovědi na katecholaminy při stresu a námaze, inhibici tvorby reninu. Naopak zvyšují uvolňování prostaglandinů a produkci atriálního natriuretického peptidu. Tab. 1 shrnuje vybrané vlastnosti betablokátorů potenciálně významné z hlediska ateroprotekce.
Tab. 1. Vybrané vlastnosti betablokátorů významné z hlediska ateroprotekce 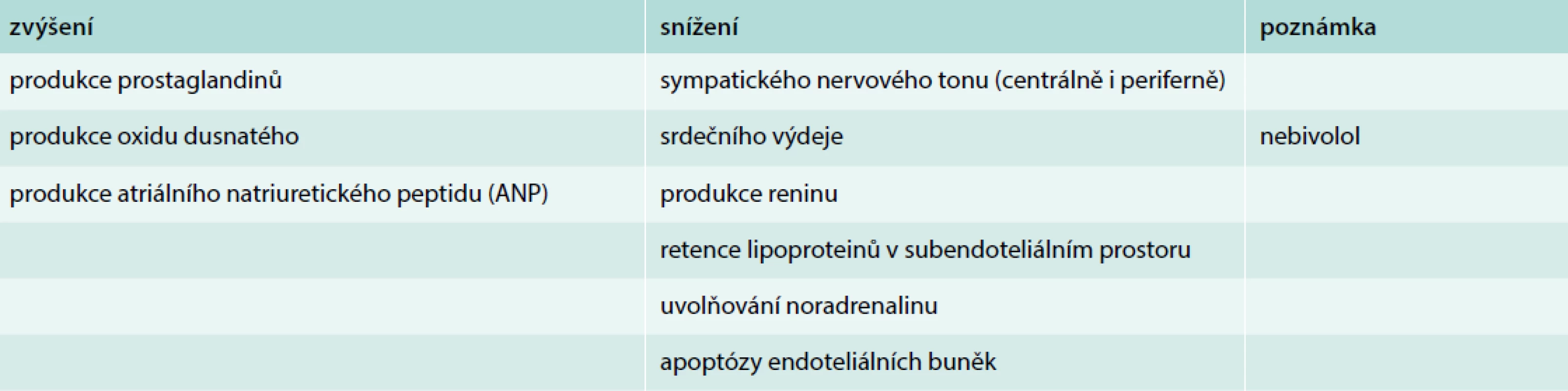
Tato léková skupina je používána již dlouho a proto „nashromáždila data“ pro širokou škálu primárních indikací, od samotné arteriální hypertenze, přes arytmie, léčbu srdečního selhání, po anginu pectoris. Bohužel jejich použití často brzdí nežádoucí účinky, které ovšem nejsou vždy vlastní všem zástupcům třídy a výběrem vhodné molekuly je lze redukovat nebo zcela eliminovat.
Vlastnosti betablokátorů: rozdíly, o kterých je dobře vědět
Tradičně dělíme BB podle jejich vazby na β1 - nebo β2-receptory. Většina léčebných účinků je dána blokádou receptorů β1 (tzv. kardioselektivita), které jsou přítomny v myokardu, gastrointestinálním traktu, ledvinách a tukových buňkách. BB dále různou měrou působí na receptory β2, což může mít za následek rozvoj nežádoucích účinků. Tyto receptory se vyskytují v bronchiálním traktu, cévách, pankreatu, děloze, játrech a žlázách s vnitřní sekrecí [1]. Byl identifikován i další podtyp β3-receptorů, jehož stimulace může být významná pro funkci především hnědé tukové tkáně. Upregulace β3-receptorů – ovlivnitelná podáváním betablokátorů – však byla popsána v myokardu levé komory u experimentálního modelu srdečního selhání, což může vysvětlovat část příznivých účinků betablokády pozorovaných v tomto kontextu [2].
Podle selektivity k β-receptorům dělíme betablokátory tradičně na neselektivní a selektivní, lze také vyzdvihnout některé další vlastnosti (např. vazodilatační účinek). Přehled uvádí tab. 2.
Tab. 2. Přehled betablokátorů podle jejich selektivity působení na jednotlivé typy beta-receptorů 
BB – betablokátor(y) ISA – intrinsic sympathomimetic aktivity Dalším důležitým kritériem pro určení farmakokinetiky, a tím i ovlivnění biologického chování léčiva může být hydrofilita, resp. lipofilita. Přehled rozdělení betablokátorů podle tohoto kritéria uvádí tab. 3.
Tab. 3. Rozdělení betablokátorů podle jejich hydrofility. Upraveno podle [3] ![Rozdělení betablokátorů podle jejich hydrofility. Upraveno podle [3]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image_pdf/7e8d0f1b7082039d703b39e3b6bdfd3c.png)
Z výše uvedených vlastností a dokumentace účinků jednotlivých zástupců třídy betablokátorů vyplývají i schválené indikace jednotlivých BB, jak uvádí tab. 4.
Tab. 4. Základní indikace betablokátorů. Upraveno podle SÚKL z roku 2018 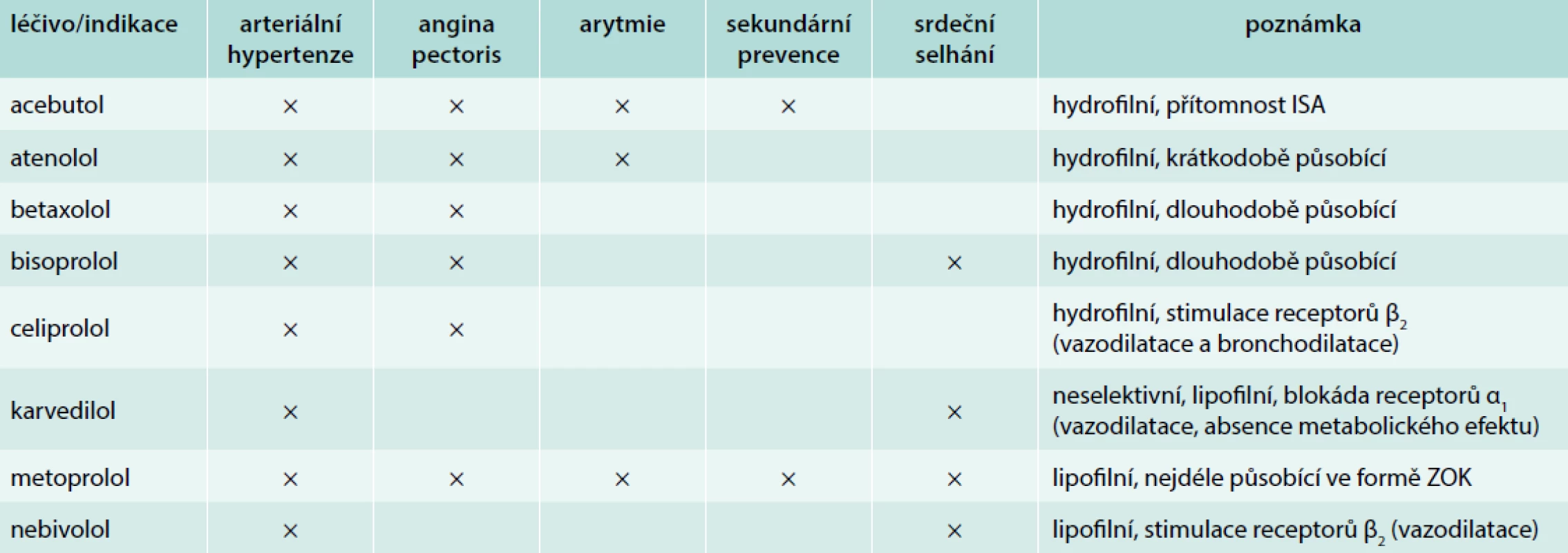
Betablokátory a metabolizmus: jsou obavy na místě?
Stále častěji se při narůstající prevalenci diabetu a pandemii obezity setkáváme s pacienty s metabolickým syndromem – obézními diabetiky s dyslipidemií, u nichž se při rozhodování o terapii snažíme vyhnout lékům s možným dalším negativním dopadem na hladiny glykemie a lipidogram. V ideálním případě volíme takovou terapeutickou intervenci, která by více patofyziologickými cestami současně pomohla ovlivnit prognózu i metabolické parametry ovlivnit pozitivně.
Tradiční, neselektivní BB, vykazovaly, kromě bronchiální obstrukce, také nežádoucí účinky na metabolizmus glukózy a lipidů, čemuž u kardiovaskulárně rizikových nemocných byl připisován další negativní dopad na prognózu. Tradičně se také připomíná, že u diabetiků mohou BB maskovat tachykardii coby příznak nastupující hypoglykemie a také prodlužovat dobu zotavení z hypoglykemie. Proto se BB obecně zapsaly do povědomí jako neupřednostňovaná léčiva v běžných indikacích, jako je arteriální hypertenze, zejména u osob s metabolickými onemocněními [4]. Doklady pocházejí především ze srovnání, v nichž byl jako zástupce třídy betablokátorů používán atenolol. Metaanalýza srovnávající tento BB s ostatními sice ukázala, že i atenolol ovlivňuje prognózu pacientů s arteriální hypertenzí v mladším věku příznivě (u starších byl pozorován nárůst rizika cévní mozkové příhody), ale i tak budeme v současné době spíše volit jiné zástupce třídy s přesvědčivější dokumentací příznivých efektů [5]. Rozhodně bychom ale neměli aplikovat pravidlo, že betablokátory vyřadíme z portfolia léčiv, a „připravíme“ tak nemocné o jejich benefit. Jednak novější generace BB vykazují už pouze minimální negativní metabolické účinky, některé molekuly mají dokonce pozitivní dopady na některé parametry metabolizmu a vaskulárních regulací. Mohou tak působit synergicky s ostatními „metabolicky preferovanými“ léčebnými postupy v terapii arteriální hypertenze. A nezapomínejme ani na možný přímý antiaterogenní efekt betablokátorů, k němuž se dostaneme dále.
Betablokátory a ochrana endotelu
Působení endotelu v procesu vaskulární homeostázy je komplexní a jeho poškození – endoteliální dysfunkce – představuje iniciální fázi aterosklerotických cévních změn. Endotelová buňka omezuje parakrinní cestou rozvoj intravaskulárního zánětu, udržuje adekvátní napětí cévní stěny, fluiditu krve a kontroluje proliferaci buněk hladké svaloviny v cévní stěně [6]. Jedním z nejdůležitějších působků ovlivňujících vlastnosti cévní stěny je oxid dusnatý (NO) vznikající z L-argininu za účasti NO-syntázy uvnitř endotelové buňky. Jeho inhibiční vliv na agregaci trombocytů, leukotaxi, adhezi monocytů k endotelu a proliferaci hladkých svalových buněk působí spolu s navozením vazodilatace na endotelové buňky veskrze pozitivně [7]. Faktory, které narušují endoteliální funkce, jsou mnohé – působení volných radikálů (např. u kuřáků nebo pacientů s chronickým zánětlivým onemocněním), turbulentní proudění krve u hypertoniků, aterogenní lipoproteiny, pokročilé produkty glykace, hyperurikemie a mnohé další. Vzhledem k tomu, že poškození endotelu má de facto kauzální vztah k rozvoji kardiovaskulárních onemocnění, je stále častěji zaměřována pozornost na možné pozitivní terapeutické ovlivnění kvality endotelu. Nízká dostupnost NO způsobuje hyperaktivitu sympatiku a/nebo zvýšení hladiny plazmatických katecholaminů, což prohlubuje endoteliální dysfunkci. Aktivace β-adrenergních receptorů endotelu stimuluje NO-syntázu k produkci NO, ovšem tato aktivace musí být přiměřená. Bylo prokázáno, že nadměrnou aktivací β-adrenergních receptorů může docházet k extrémnímu zvýšení aktivity NO-syntázy, která poté vede k produkci superoxidového aniontu, což opět ústí ve zvýšený oxidační stres [8]. Schopnost BB navodit vazodilataci závislou na NO u hypertenzních pacientů má naprosto zásadní klinické význam v prevenci rozvoje aterosklerózy [9]. Zvýšené koncentrace NO při léčbě BB jsou spojené s poklesem exprese adhezivních molekul na membráně endotelu, následně dochází ke snížené migraci monocytů do intimy a redukci vzniku pěnových buněk, rané fázi aterosklerotického plátu. V neposlední řadě jsou BB schopné ovlivnit agregaci trombocytů mechanizmem nezávislým na jejich adrenergní aktivitě. Největší míru inhibice destičkových funkcí ostatně doložili autory rozsáhlé metaanalýzy pro lipofilní a neselektivní zástupce třídy BB [10].
Vliv betablokátorů na lipidogram a glykemii
Blokáda β1-adrenergních receptorů, které se účastní lipolýzy v adipocytech, může indukovat či zhoršit dyslipidemii (zejména zmnožením na triglyceridy bohatých lipoproteinů) – efekt zvláště nežádoucí u pacientů s inzulinovou rezistencí nebo diabetem 2. typu. Proto byla snaha vyvinout léky postrádající nežádoucí metabolický efekt, tedy betablokátory nejprve 2., posléze i 3. generace, která se vyznačuje selektivitou pro β1-adrenergní receptory a odlišným mechanizmem navození vazodilatace. Nejstudovanější lék této skupiny karvedilol se prokázal jako účinný v léčbě srdečního selhání a má komplexní působení na úrovni adrenergeních receptorů. Působí na několika úrovních – antagonizuje podtřídy α-, β1 - a β3-adrenergní receptorů, ale bohužel také β2-receptory, což u pacientů způsobuje nežádoucí účinky [11]. Ty byly do značné míry eliminovány vývojem v rámci třídy betablokátorů. Vysoce kardioselektivní bisoprolol má zcela neutrální působení na hladiny sérových lipidů, jak ukázaly některé menší studie [12]. Obdobně máme k dispozici data dokumentující prakticky nulový vliv bisoprololu na metabolizmus glukózy u diabetiků 2. typu [13]. Dalším zástupcem 3. generace BB vysoce selektivních pro srdeční β1-adrenergní receptory se současnými vazodilatačními účinky je nebivolol [14]. Nebivolol indukuje produkci NO, aniž by ovlivňoval β1-receptory (tedy odlišně od všech ostatních BB), což vede k endotel-dependentní vazodilataci [15]. Z hlediska metabolických parametrů dochází při léčbě nebivololem ke zlepšení lipidogramu, konkrétně k poklesu koncentrace LDL-cholesterolu i celkového cholesterolu a také triglyceridů, přitom nebyl pozorován ani žádný negativní efekt na metabolizmus glukózy [16,17]. Zajímavé je, že při pečlivé analýze dostupných dat ani někteří zástupci starších generací betablokátorů však nakonec z metabolického hlediska nevykazují špatné výsledky. Data musíme ale hodnotit pozorně. Vezmeme-li za příklad molekulu metoprololu, najdeme rozdílné závěry provedených studií, které ale mají svůj základ v odlišných farmakologických vlastnostech jednotlivých přípravků metoprololu. V menší studii sledovali dánští autoři parametry endoteliální funkce (vaskulární inzulinovou senzitivitu) u diabetiků 2. typu, jimž byly podávány relativně vyšší dávky karvedilolu, resp. neretardovaného metoprololu. Karvedilol měl na sledované parametry signifikantně lepší vliv a autoři uzavřeli, že metoprolol zvyšuje endoteliální inzulinovou rezistenci [18]. Naproti tomu, při použití metoprololu v ZOK formě v jiné studii hodnotící celotělovou inzulinovou senzitivitu pomocí euglykemického hyperinzulinimického clampu, nedokumentovali američtí autoři žádný negativní vliv této léčby na parametry glukózového či lipidového metabolizmu [19]. Neutrální vliv metoprololu sukcinátu s prodlouženým uvolňováním na lipidový metabolizmus dokumentovala i 3letá studie ELVA, sledující vliv betablokády na rozvoj aterosklerózy hodnocené pomocí ultrasonografického vyšetření karotických tepen [20]. Autoři ukázali pouze nevýznamné zvýšení hladin celkového cholesterolu a LDL-cholesterolu v 1. roce terapie, které při pokračování léčby vymizelo (graf 1).
Graf 1. Vliv léčby metoprolol sukcinátem s prodlouženým uvolňováním na hladiny plazmatických lipidů ve studii ELVA 
Betablokátory a ateroskleróza: možný přímý pozitivní efekt
Výše uvedené mechanizmy mají řadu vlastností, které mohou působit antiaterogenně. Připomeňme klíčovou roli snížení sympatické nervové aktivity, působení na endotel cévní stěny a v neposlední řadě i možnost ovlivnění zachycování aterogenních lipoproteinů v cévní stěně omezením jejich vazby na proteoglykany. Máme k dispozici i studie posuzující možnost přímého antisklerotického působení betablokátorů. V experimentálních myších modelech aterosklerózy bylo dokumentováno zmenšení rozsahu aterosklerotického postižení při podávání metoprolol sukcinátu s prodlouženým uvolňováním [21]. Autoři této práce dokumentovali neutrální vliv léčby na parametry lipidového metabolizmu a za hlavního nositele pozorovaných příznivých změn na úrovni cévní stěny označili pokles aktivity zánětlivé odpovědi zrcadlící se ve snížení exprese cytoadhezivních molekul na endoteliálních buňkách i snížení množství aktivovaných makrofágů v aterosklerotických lézích. Na experimentální data navázaly studie hodnotící průběh aterosklerózy pomocí zobrazovacích metod. Již výše zmíněná studie ELVA hodnotila ve 3letém sledování průběh aterosklerotických změn hodnocených pomocí ultrasonografie karotid u hypercholesterolemických pacientů ve 2 ramenech: v jedné s léčbou metoprololem s prodlouženým uvolňováním v dávce 100 mg denně a ve druhé s podáváním placeba. Na konci sledování autoři doložili významné zpomalení změn tloušťky intimomediálního komplexu v karotickém bulbu a společné karotidě u osob léčených metoprololem ve srovnání s placebem v 1. roce sledování, které bylo zachováno až do konce sledovaného období. Výše krevního tlaku se přitom mezi léčebnými rameny studie nijak nelišila. Další studií s ještě ambicióznějším uspořádáním, která hodnotila vliv léčby metoprololem na aterogenezi byla studie BCAPS [22]. V rámci tohoto hodnocení bylo 3 roky sledováno 793 pacientů bez anamnézy kardiovaskulární příhody ve věku 20–70 let, kteří byli rozděleni do ramen, jimž byla podávána nízká dávka metoprololu s prodlouženým uvolňováním (25 mg denně), fluvastatin nebo placebo ve faktoriálním uspořádání. Že fluvastatin ovlivňoval příznivě průběh vývoje karotické aterosklerózy asi nikoho nepřekvapí. Velmi obdobný výsledek však byl pozorován i ve skupině léčené metoprololem. Pozoruhodná je i analýza celkové mortality a výskytu aterotrombotických cévních příhod v souhrnné analýze všech pacientů alokovaných k metoprololu (část z nich byla přiřazena k aktivní léčbě fluvastatinem a část k placebu) dokládající významné snížení výskytu tohoto kombinovaného ukazatele po 3 letech hodnocení (graf 2).
Graf 2. Vliv léčby metoprolol sukcinátem s prodlouženým uvolňováním na celkovou mortalitu a výskyt aterotrombotických příhod ve studii BCAPS 
Data ze studie BCAPS byla následně analyzována v práci hodnotící vliv metoprololu na složení aterorosklerotického plátu posuzované pomocí ultrasonografických charakteristik. Autoři konstatují, že aterosklerotické pláty ve skupině pacientů alokovaných k metoprololu byly více echogenní a měly další ultrasonografické charakteristiky kompatibilní s představou stabilizace ateromu a snížení obsahu aterogenních lipidů v jejich jádrech [23].
Závěr
Betablokátory mají své nezastupitelné místo v kardiovaskulární prevenci a data z rozsáhlých studií prokazující pokles mortality hovoří jednoznačně v jejich prospěch. Je třeba vnímat heterogenitu této skupiny léčiv a zvážit vlastnosti konkrétní molekuly při indikaci individuální terapie, respektovat kontraindikace a zvažovat možné nežádoucí účinky. Negativní metabolické účinky, pozorované při užití tradičních BB se při použití moderních molekul v rámci třídy nezdají být zásadní (bisoprolol, metoprolol ZOK a nebivolol). BB lze jistě považovat za vysoce kardioprotektivní s mnoha hemodynamickými benefity – snížení tepové frekvence, snížení krevního tlaku vlivem na periferní cévní rezistenci, zlepšení systolické a diastolické funkce srdeční atd. Zajímavý – ale méně zmiňovaný – je také jejich efekt na endoteliální funkci a přímé antiaterogenní působení, doložené experimentálně i v humánních studiích. Betablokátory nadále představují vhodnou součást kombinačních režimů nejen při snaze o ovlivnění krevního tlaku, ale také k prevenci vaskulárního poškození a progrese aterosklerózy. Možné negativní metabolické působení se při použití moderních kardioselektivních betablokátorů nejeví jako překážka v jejich použití.
Podpořeno Výzkumným záměrem MZ ČR – RVO VFN64165.
Doručeno do redakce 11. 11. 2019
Přijato po recenzi 12. 11. 2019
prof. MUDr. Michal Vrablík, Ph.D.
Centrum preventivní kardiologie, III. interní klinika – endokrinologie a metabolismu 1. LF UK a VFN v Praze
Zdroje
- Vítovec J, Špinar J, Špinarová L. Betablokátory u kardiovaskulárních onemocnění – pro a proti. Kardiol Rev Int Med 2019; 21(2): 86–89.
- Zhao Q, Wu TG, Jiang ZF et al. Effect of beta-blockers on beta3-adrenoceptor expression in chronic heart failure. Cardiovasc Drugs Ther 2007; 21(2): 85–90. Dostupné z DOI: <http://dx.doi.org/10.1007/s10557–007–6016–4>.
- Vítovec J, Špinar J. Betablokátory v léčbě kardiovaskulárních onemocnění. Acta Med 2015; 4(8): 15–17.
- Fonseca VA. Effects of beta-blockers on glucose and lipid metabolism. Curr Med Res Opin 2010; 26(3): 615–629. Dostupné z DOI: <http://dx.doi.org/10.1185/03007990903533681>.
- Kuyper LM, Khan NA. Atenolol vs nonatenolol β-blockers for the treatment of hypertension: a meta-analysis. Can J Cardiol 2014; 30(5 Suppl): S47-S53. Dostupné z DOI: <http://dx.doi.org/10.1016/j.cjca.2014.01.006>.
- Deanfield JE, Halcox JP, Rabelink TJ. Endothelial function and dysfunction: testing and clinical relevance. Circulation 2007; 115(10): 1285–1295. Dostupné z DOI: <http://dx.doi.org/10.1161/CIRCULATIONAHA.106.652859>.
- Furchgott RF, Zawadzki JV. The obligatory role of endothelial cells in the relaxation of arterial smooth muscle by acetylcholine. Nature 1980; 288(5789): 373–376. Dostupné z DOI: <http://dx.doi.org/10.1038/288373a0>.
- Davel AP, Kawamoto EM, Scavone C et al. Changes in vascular reaktivity following administrativ of isoproterenol for 1 week: a role for endothelial modulation. Br J Pharmacol 2006; 148(5): 629–639. Dostupné z DOI: <http://dx.doi.org/10.1038/sj.bjp.0706749>.
- Cominacini L, Fratta Pasini A, Garbin U et al. Nebivolol and its4-keto derivative increase nitric oxide in endothelial cells by reducing its oxidative inactivation. J Am Coll Cardiol 2003; 42(10): 1838–1844. Dostupné z DOI: <http://dx.doi.org/10.1016/j.jacc.2003.06.011>.
- Bonten TN, Plaizier CE, Snoep JJ et al. Effect of β-blockers on platelet aggregation: a systematic review and meta-analysis. Br J Clin Pharmacol 2014; 78(5): 940–949. Dostupné z DOI: <http://dx.doi.org/10.1111/bcp.12404>.
- Eggertsen R, Sivertsson R, Andrén L et al. Haemodynamic effects of carvedilol, a new beta-adrenoceptor blocker and precapillary vasodilator in Essentials hypertension. J Hypertens 1984; 2(5): 529–534. Dostupné z DOI: <http://dx.doi.org/10.1097/00004872–198410000–00013>.
- Fogari R, Zoppi A, Tettamanti F et al. Beta-blocker effects on plasma lipids in antihypertensive therapy: importance of the duration of treatment and the lipid status before treatment. J Cardiovasc Pharmacol 1990; 16(Suppl 5): S76-S80.
- Janka HU, Ziegler AG, Disselhoff G et al. Influence of bisoprolol on blood glucose, glucosuria, and haemoglobin A1 in noninsulin-dependent diabetics. J Cardiovasc Pharmacol 1986; 8(Suppl 11): S96-S99. Dostupné z DOI: <http://dx.doi.org/10.1097/00005344–198511001–00018>.
- Whaley-Connell A, Habibi J, Johnson M et al. Nebivolol reduces proteinuria and renal NADPH oxidase-generated reactive oxygen species in the transgenic Ren2 rat. Am J Nephrol 2009; 30(4): 354–360. Dostupné z DOI: <http://dx.doi.org/10.1159/000229305>.
- Gao YS, Nagao T, Bond RA. Nebivolol induces endothelium-dependent relaxations of canine coronary arteries. J Cardiovasc Pharmacol 1991; 17(6): 964–969. Dostupné z DOI: <http://dx.doi.org/10.1097/00005344–199106000–00016>.
- Rizos E, Bairaktari E, Kostoula A et al. The combination of nebivolol plus pravastatin is associated with a more beneficial metabolic profile compared with that of atenolol plus pravastatin in hypertensive patients with dyslipidemia: a pilot study. J Cardiovasc Pharmacol Ther 2003; 8(2): 127–134. Dostupné z DOI: <http://dx.doi.org/10.1177/107424840300800206>.
- Moen MD, Wagstaff AJ. Nebivolol: a review of its use in the management of hypertension and chronic heart failure. Drugs 2006; 66(10): 1389–409; discussion 1410. Dostupné z DOI: <http://dx.doi.org/10.2165/00003495–200666100–00007>.
- Britt Kveiborg B, Hermann TS, Major-Pedersen A et al. Metoprolol compared to carvedilol deteriorates insulin-stimulated endothelial function in patients with type 2 diabetes – a randomized study. Cardiovasc Diabetol 2010; 9 : 21. Dostupné z DOI: <http://dx.doi.org/10.1186/1475–2840–9-21>.
- Falkner B, Kushner H Treatment with metoprolol succinate, a selective beta adrenergic blocker, lowers blood pressure without altering insulin sensitivity in diabetic patients. J Clin Hypertens (Greenwich) 2008; 10(1): 51–57. Dostupné z DOI: <http://dx.doi.org/10.1111/j.1524–6175.2007.07458.x>.
- Wiklund O, Hulthe J, Wikstrand J et al. Effect of controlled release/extended release metoprolol on carotid intima-media thickness in patients with hypercholesterolemia: a 3-year randomized study. Stroke 2002; 33(2): 572–577. Dostupné z DOI: <http://dx.doi.org/10.1161/hs0202.102332>.
- Ulleryd MA, Bernberg E, Yang LJ et al. Metoprolol reduces proinflammatory cytokines and atherosclerosis in ApoE-/ - mice. Biomed Res Int 2014; 2014 : 548783. Dostupné z DOI: <http://dx.doi.org/10.1155/2014/548783>.
- Hedblad B, Wikstrand J, Janzon L et al. Low dose metoprolol CR/XL and fluvastatin slow progression of carotid intima-media thickness: main results from the Beta-Blocker Cholesterol-Lowering Asymptomatic Plaque Study (BCAPS). Circulation 2001; 103(13): 1721–1726. Dostupné z DOI: <http://dx.doi.org/10.1161/01.cir.103.13.1721>.
- Ostling G, Gonçalves I, Wikstrand J et al. Long-term treatment with low-dose metoprolol CR/XL is associated with increased plaque echogenicity: the Beta-blocker Cholesterol-lowering Asymptomatic Plaque Study (BCAPS). Atherosclerosis 2011; 215(2): 440–445. Dostupné z DOI: <http://dx.doi.org/10.1016/j.atherosclerosis.2010.12.031>.
Štítky
Diabetológia Endokrinológia Interné lekárstvo
Článek ÚvodníkČlánek Vaskulární věk
Článok vyšiel v časopiseVnitřní lékařství
Najčítanejšie tento týždeň
2019 Číslo 12- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Intermitentní hladovění v prevenci a léčbě chorob
- Rizikové období v léčbě růstovým hormonem: přechod mladých pacientů k lékařům pro dospělé
- Statinová intolerance
- Monoklonální protilátky v léčbě hyperlipidemií
-
Všetky články tohto čísla
- Úvodník
- Stanovisko výboru České společnosti pro aterosklerózu k doporučením ESC/EAS pro diagnostiku a léčbu dyslipidemií z roku 2019
- Poznámky k novému „Doporučení pro léčbu dyslipidemií. Ovlivnění lipidů ke snížení kardiovaskulárního rizika“
- Manažment hyperlipidémie na Slovensku: observačná štúdia
- Vaskulární věk
- Ateroskleróza u pacientů s diabetem 1. typu
- Hypertriglyceridemie a riziko aterosklerózy
- Vyhlazování aterosklerózy nejen v dolních končetinách
- Ateroskleróza a betablokáda: zapomenutá možnost?
- Farmakologicky indukované tyreopatie u pacientů s kardiologickým onemocněním
- Význam fixních kombinací na poli kardiovaskulární prevence aneb možnost léčit dvě diagnózy jednou tabletou
- Ľubomíra Fábryová, Pavol Holéczy a kolektív. Diabezita. Diabetes a obezita: nerozlučné dvojičky
- Vnitřní lékařství
- Archív čísel
- Aktuálne číslo
- Iba online
- Informácie o časopise
Najčítanejšie v tomto čísle- Farmakologicky indukované tyreopatie u pacientů s kardiologickým onemocněním
- Vaskulární věk
- Hypertriglyceridemie a riziko aterosklerózy
- Poznámky k novému „Doporučení pro léčbu dyslipidemií. Ovlivnění lipidů ke snížení kardiovaskulárního rizika“
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



