Primární hyperaldosteronizmus: nejčastější forma sekundární hypertenze
Primary hyperaldosteronism: the most common form of secondary hypertension
Primary hyperaldosteronism as the most common cause of the endocrine as well as the secondary hypertension results from autonomous over-production of mineralocorticoids (aldosterone) by the adrenal gland, leading to high levels of aldosterone, suppressed renin and arterial hypertension. Most frequently this is bilateral over-production of aldosterone (idiopathic type) consequent to bilateral adrenal hyperplasia and unilateral aldosterone-producing adenoma. Primary hyperaldosteronism should be considered and the basic screening investigations should be performed in the following categories of patients: moderate and severe hypertension, treatment-resistant hypertension, hypertension and hypokalaemia, hypertension and enlargement of one or both adrenal glands. However, diagnostics and therapy of primary hyperaldosteronism are associated with some difficulties and thus every patient with suspected primary hyperaldosteronism should be examined at a specialized hypertension centre.
Keywords:
primary hyperaldosteronism – hypertension – prevalence – diagnostics – treatment
:
J. Widimský jr.
:
Centrum pro hypertenzi, III. interní klinika VFN
a 1. LF UK v Praze
:
Kardiol Rev Int Med 2010, 12(2): 77-79
Primární hyperaldosteronizmus je nejčastější příčina nejen endokrinní, ale i sekundární hypertenze vyvolaná autonomní nadprodukcí mineralokortikoidů (aldosteronu) kůrou nadledvin s vysokými hladinami aldosteronu, potlačeným reninem a arteriální hypertenzí. Nejčastěji se jedná o bilaterální nadprodukci aldosteronu (idiopatický typ) při bilaterální hyperplazii nadledvin a jednostranný aldosteron produkující adenom. Na primární hyperaldosteronizmus bychom měli myslet a základní screeningová vyšetření provést u následujících kategorií pacientů: středně těžká a těžká hypertenze, hypertenze rezistentní na léčbu, hypertenze a hypokalemie, hypertenze a zvětšení jedné nebo obou nadledvin. Diagnostika i terapie primárního hyperaldosteronizmu má však i některá úskalí, a proto by každý nemocný s podezřením na primární hyperaldosteronizmus měl být vyšetřen ve specializovaném hypertenzním centru.
Klíčová slova:
primární hyperaldosteronizmus – hypertenze – prevalence – diagnostika – léčba
Úvod
Primární hyperaldosteronizmus (PH) je nejčastější příčina nejen endokrinní, ale i sekundární hypertenze vyvolaná autonomní nadprodukcí mineralokortikoidů (aldosteronu) kůrou nadledvin s vysokými hladinami aldosteronu, potlačeným reninem a arteriální hypertenzí [1]. PH byl popsán poprvé polským autorem v roce 1953 bez další odezvy [2]. Plně charakterizován byl tento syndrom až Connem v roce 1955 [3]. Klasifikace PH na jednotlivé formy je uvedena v tab. 1, nejčastější jsou v klinické praxi první dvě formy.

Příčina vzniku onemocnění není známá, u bilaterální adrenální hyperplazie se předpokládá vliv hypotetického aldosteron-stimulujícího působku, uvolňovaného centrálně.
U vzácnější familiární formy – dexametazon supresibilního hyperaldosteronizmu (DSH) dochází ke splynutí regulační části genu pro11-beta-hydroxylázu s kódující částí genu pro aldosteron-syntázu. Výsledný chimerický gen produkuje velké množství aldosteronu, který je však pod kontrolou ACTH [4]. Tato forma hyperaldosteronizmu je dobře ovlivnitelná malými dávkami glukokortikoidů, suprimujícími ACTH. Podle našich zkušeností lze v léčbě DSH úspěšně používat i spironolakton blokující mineralokortikoidní receptory [5].
Prevalence
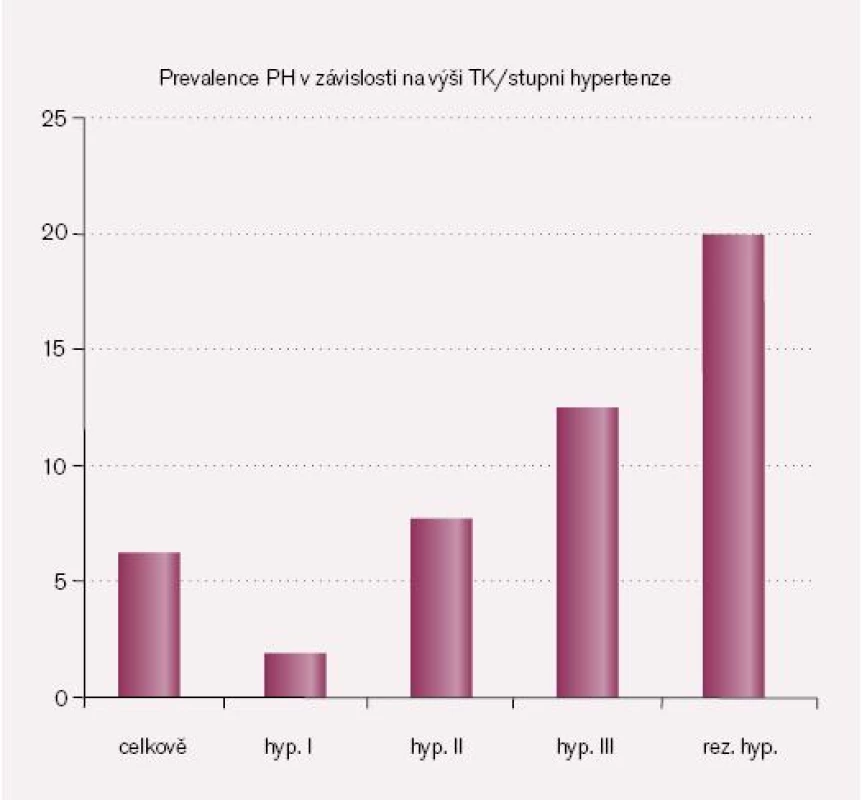
V literatuře se v posledních letech vedou diskuze na téma celková prevalence PH u hypertenze [přehled viz 6]. Racionálně shrnují problematiku prevalence nedávná doporučení diagnostiky a léčby PH [7]: celková prevalence PH u hypertenze: 6,1 %, prevalence u mírné hypertenze (1. st.): 2 %, u středně závažné hypertenze (2. st.): 8 %, u závažné/těžké hypertenze (3. st.): 13 %, u rezistentní hypertenze: 17–23 %, u hypertenze + incidentalomu (náhodně zjištěné zvětšení nadledvin/y): 1–10 % (obr. 1).
Klinický obraz
Klinické známky PH jsou sumarizovány v tab. 2.

Hypertenze se vyskytuje na rozdíl od většiny dalších hyperfunkčních stavů nadledvin u primárního hyperaldosteronizmu ve 100 % případů a bývá často těžkého stupně. Zvýšení produkce aldosteronu vede u těžších případů (cca u 50–60 %) k hypokalemii v důsledku zvýšené sekrece draslíku v distálním tubulu (zvýšení kaliurézy).
Mezi následky hypokalemie patří svalová únava až paralýza, polyurie, kaliopenická nefropatie, zvýšená komorová aktivita (jedna z pacientek s primárním hyperaldosteronizmem diagnostikovaných na našem pracovišti byla přijata pro komorovou fibrilaci, vzniklou na podkladě těžké hypokalemie 1,5 mmol/l) a inzulinová rezistence.
PH vede často k orgánovým komplikacím typu hypertrofie levé komory srdeční a cévnímu poškození, které může být vysvětleno fibroproliferativním působením aldosteronu [8–9]. Podle naší recentní práce se zdá, že nemocní s PH mají zvýšenou aortální rigiditu [10], což může přispívat i k častějším orgánovým komplikacím pozorovaným u této formy endokrinní hypertenze [6–7]. Naše výsledky svědčí i pro významnější změny karotických tepen u PH ve srovnání s esenciální hypertenzí srovnatelného krevního tlaku [11].
Otoky dolních končetin se obvykle u PH nevyskytují, vysvětlením je nejspíše přítomnost escape fenoménu (viz výše).
Kdy myslet na možnost primárního hyperaldosteronizmu?
Na PH bychom měli myslet a základní screeningová vyšetření (viz dále) provést u následujících kategorií pacientů: středně těžká a těžká hypertenze, hypertenze rezistentní na léčbu, hypertenze a hypokalemie, hypertenze a zvětšení jedné nebo obou nadledvin.
Diagnostika
Za základní diagnostické stanovení je pokládáno následující hormonální vyšetření: plazmatická reninová aktivita (PRA) či plazmatický renin, plazmatický (event. močový aldosteron). V případě primárního hyperaldosteronizmu bývá potlačená PRA či renin, zvýšený plazmatický/močový aldosteron a zvýšený poměr aldosteron/renin nad 40–50 (vyjádřený v ng/100 ml/ng/ml/hod) v séru.
Poměr aldosteron/renin bývá považován za nejcitlivější screeningový marker PH [12], protože v iniciálních stadiích PH mohou být koncentrace aldosteronu jen v horním pásmu normy. Nicméně samotné zvýšení poměru aldosteron/renin k diagnóze nestačí, nutná je přítomnost alespoň hraničně zvýšeného aldosteronu [13] a přítomnost nonsupresibility aldosteronu v průběhu funkčních testů. Stanovení jak reninu, tak i aldosteronu může být ovlivněno množstvím nejrůznějších látek, jejichž výčet přesahuje rámec tohoto sdělení. Navíc je třeba dodržovat specifické podmínky odběru krve.
V morfologické diagnostice se uplatňuje CT nadledvin, které je levnější a zcela srovnatelné s MR. Za nejcitlivější metodu se pokládá na zkušených pracovištích katetrizace nadledvin se separovanými odběry aldosteronu a kortizonu.
Léčebné přístupy
Léčba PH je závislá na klasifikaci jednotlivých typů, u jednostranné nadprodukce (adenom, méně často hyperplazie) je indikována laparoskopická adrenalektomie. Před operací je vhodné normalizovat krevní tlak a event. přítomnou hypokalemii podáváním antagonistů aldosteronových receptorů (spironolakton) po dobu alespoň čtyř týdnů. Mnohdy spironolakton samotný nestačí a je třeba ho kombinovat s malou dávkou hydrochlorothiazidu či blokátory kalciových kanálů (BKK).
V případě oboustranné nadprodukce (idiopatický hyperaldosteronizmus, familiární formy PH) se provádí dlouhodobá, celoživotní léčba spironolaktonem, event. podávaným v kombinaci s thiazidovými diuretiky a/nebo BKK.
Dlouhodobé podávání spironolaktonu vede relativně často ke vzniku vedlejších účinků, které mohou nemocným s PH značně komplikovat situaci a vést ke zhoršení kontroly hypertenze. Nejčastěji se jedná u mužů o gynekomastii či poruchy potence, u žen o menstruační poruchy. Alternativou spironolaktonu může být v případě jeho intolerance eplerenon, který má vyšší afinitu k mineralokortikoidním receptorům, a tedy i menší progestační účinky.
Závěr
PH je dnes nejčastější formou nejen endokrinní, ale i sekundární hypertenze s možností trvalého vyléčení po specifických terapeutických přístupech. Potvrzení diagnózy PH má pro osud nemocných velký význam, neboť specifické terapeutické přístupy (blokátory aldosteronových receptorů anebo adrenalektomie) vedou u většiny nemocných k trvalému vyléčení nebo alespoň k významnému zlepšení kontroly hypertenze. Diagnostika i terapie PH má však i některá úskalí, a proto by každý nemocný s podezřením na PH měl být vyšetřen ve specializovaném hypertenzním centru.
prof. MUDr. Jiří Widimský jr., CSc.
Centrum pro hypertenzi, III. interní klinika VFN
a 1. LF UK v Praze
jwidi@lf1.cuni.cz
Sources
1. Widimský J jr. Sekundární hypertenze. Praha: Triton 2003 : 1–151.2. Litynski M. Nadcisnienie tetnicze wyvolane guzami korowo-nad-nerczowymi. Pol Tyg Lek 1953; 8 : 204–208.
3. Conn JW. I. Painting background. II. Primary aldosteronism, a new clinical syndrome. J Lab Clin Med 1955; 45 : 3–17.
4. Lifton RP, Dluhy RG, Powers Met al. A chimaeric 11 beta-hydroxylase/aldosterone synthase gene causes glucorticoid-remediable aldosteronism and human hypertension. Nature 1992; 355 : 262–265.
5. Seeman T, Widimský J, Hampf M et al. Abolished nocturnal blood pressure fall in a boy with glucocorticoid - remediable aldosteronism. J Human Hypertension 1999; 13 : 1–6.
6. Widimský J jr. Primární hyperaldosteronismus: epidemie anebo jen častá příčina sekundární hypertenze? Cor et Vasa 2008; 50 : 366–367.
7. Funder JW, Carey RM, Fardella C et al. Endocrine Society. Case detection, diagnosis and treatment of patients with primary aldosteronism: An Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab 2008; 93 : 3266–3281.
8. Kaplan NM (ed.). Clinical Hypertension. 8th ed. Philadelphia: Lippincott Williams & Wilkins 2002 : 1–550.
9. Fritsch NM, Schiffrin EL. Aldosterone: a risk factor for vascular disease. Curr Hypertens rep 2003; 5 : 59–65.10. Štrauch B, Petrák O, Wichterle D et al. Increased Arterial Wall Stiffness in Primary Aldosteronism in Comparison with Essential Hypertension. Am J Hypertens 2006; 19 : 909–914.
11. Holaj R, Zelinka T, Wichterle D et al. Increased intima-media thickness of the common carotid artery in primary aldosteronism in comparison with essential hypertension. J Hypertens 2007; 25 : 1451–1457.
12. Gordon RD, Stowasser M, Rutherford JC. Primary aldosteronism: are we diagnosing and operating too few patients? World J Surg 2001; 25 : 941–947.
13. Mulatero P, Dluhy RG, Giacchetti G et al. Diagnosis of primary aldosteronism: from screening to subtype differentiation. Trends Endocrinol Metab 2005; 16 : 114–119.
Labels
Paediatric cardiology Internal medicine Cardiac surgery CardiologyArticle was published in
Cardiology Review

2010 Issue 2
-
All articles in this issue
- Hypertension treatment in patients with metabolic syndrome
- Primary hyperaldosteronism: the most common form of secondary hypertension
- Do we have sufficient evidence for cardiac resynchronization therapy indication in patients with cardiac failure and NYHA functional classification I-II?
- Catheter closure of PFO and paradoxical systemic embolisation
- Transcranial colour-coded duplex sonography to evaluate intracranial arteries in patients with cerebrovascular stenooclusive disease – review
- Cardiology Review
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Catheter closure of PFO and paradoxical systemic embolisation
- Transcranial colour-coded duplex sonography to evaluate intracranial arteries in patients with cerebrovascular stenooclusive disease – review
- Primary hyperaldosteronism: the most common form of secondary hypertension
- Hypertension treatment in patients with metabolic syndrome
