Glomus tumor prsta ruky – kazuistika
Glomus Tumor of the Finger – Case Report
Background:
Glomus tumor is a rare disease of the nail apparatus. It is a well‑defined tumor of 1 cm size in diameter, which originates from glomus cells of glomus bodies. Despite a well‑defined clinical picture and histological information, the disease causes long‑time difficulties and discomfort for patients that may be diagnosed only after several years of repeated inefficient treatment.
Materials and Methods:
In our female patient, three years passed from the onset of the first symptoms of the tumor to final diagnosis. The patient had to undergo many tests and examinations, but the final diagnosis was proven on the basis of clinical experience.
Results:
New findings and knowledge about the diagnosis of glomus tumor are relevant for a number of medical fields because the patients with similar problems and unexplained persistent pain of the nail can be treated at various clinical departments.
Key words:
glomus – glomus tumor – glomus tumor and fingers
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Submitted:
12. 2. 2015
Accepted:
23. 3. 2015
:
R. Bednár; G. Majeríková
:
Oddelenie fyziatrie, balneológie a liečebnej rehabilitácie, FNsP F. D. Roosevelta Banská Bystrica, Slovenská republika
:
Klin Onkol 2015; 28(2): 130-133
:
Case Report
prolekare.web.journal.doi_sk:
https://doi.org/10.14735/amko2015130
Východiská:
Glomus tumor je vzácne ochorenie nechtového aparátu. Jedná sa o dobre ohraničený nádor veľkosti v priemere 1 cm, ktorý pochádza z glomových buniek glomových teliesok. Napriek tomu, že existuje dobre definovaný klinický obraz a histologický popis, je často toto ochorenie pôsobiace pacientom značné ťažkosti diagnostikované až s mnohoročným oneskorením po opakovanej neúčinnej liečbe.
Materiál a metódy:
U našej pacientky od objavenia sa prvých príznakov glomus tumoru až po stanovenie diagnózy ubehli tri roky. Pacientka absolvovala množstvo vyšetrení a nakoniec rozhodla o správnej diagnóze klinická skúsenosť.
Záver:
Bližšie poznatky a myslenie na diagnózu glomus tumor je dôležité pre viaceré medicínske odbory, keďže pacienti s podobnými ťažkosťami a nevysvetliteľnými úpornými bolesťami nechta môžu byť liečení na ktoromkoľvek odbornom pracovisku.
Kľúčové slová:
glomus – glomus tumor – glomus tumor a prsty
Epidemiológia
V literatúre sa uvádza výskyt glomus tumoru (GT) 1– 5 % zo všetkých nádorov ruky [1]. Počet novodiagnostikovaných GT sa v Holandsku odhaduje na 1,8 prípadov na 1 milión obyvateľov za rok [2]. Prvýkrát bol GT popísaný v roku 1812 Woodom. Na Woodove pozorovania s presným popisom ochorenia v subunguálnej lokalizácii sa zabudlo a potom bol GT opäť objavený v roku 1922, kedy Barre popísal klinický nález GT,jeho symptómy a odporučil účinný terapeutický postup – extirpáciu nádoru. Termín GT pochádza z roku 1924, kedy Masson ako prvý na svete publikoval histologickú štruktúru GT a správne určil neuromyoarteriálny pôvod glomových teliesok [3]. Primárne oseálne GT sú raritou (menej ako 30 publikovaných prípadov), vždy je nutné vylúčiť propagáciu z extraoseálneho origa. Najčastejšie sa vyskytujú v distálnom článku prsta ruky, sú však popísané aj v rôznych iných lokalitách (napr. ulna, palec nohy) [4]. Extradigitálna forma GT sa vyskytuje viacej u mužov, zatiaľ čo digitálna forma je viac frekventovanejšia u žien. Deok ‑ Woo vyhodnocoval 152 prípadov s GT a zistil, že digitálnu lokalitu malo 110 (73,4 %) a extradigitálnu 42 (27,6 %) prípadov.Pacienti s extradigitálnym tumorom bolisignifikantne starší – 48,26 vs. 42,29 ro-kov; p < 0,01 a signifikantne viacej sa vyskytoval u mužov – 78,6 vs. 18,2 %; p < 0,01 [5].
Klinika
Hlavnými klinickými prejavmi GT prsta sú: bolesť, palpačná citlivosť a chladová intolerancia. Pre diagnostiku je možno využiť tri klinické testy: Loveho, Hildrethov a test chladovej citlivosti. Loveho test spočíva v jemnom tlaku na postihnutý prst pomocou špendlíkovej hlavičky. Za pozitívne je považované vyvolanie výraznej bolesti už pri miernom tlaku. Senzitivita tohto testu sa udáva až 100 %. Pri Hildrethovom teste je pacient požiadaný, aby si sám nahmatal miesto maximálnej palpačnej citlivosti. Potom pacient končatinu elevuje, stiskne pevne v päsť a vyšetrujúci lekár nafúkne manžetu tonometru na jeho končatinu na 250 mm Hg. Pacient je hneď potom požiadaný, aby si znova nahmatal miesto primárnej maximálnej bolesti. Za pozitivitu testu sa považuje ústup ťažkostí pri nafúknutej manžete tonometru a opätovné zhoršenie pri náhlom uvoľnení manžety. Literatúra hovorí o senzitivite 77 – 92 % a špecificite až 91 – 100 %. Test chladovej intolerancie sa vykonáva ponorením postihnutej ruky do studenej vody a zvýšenie bolesti je považované za pozitívny výsledok testu. Pri vyšetrení postihnutého prstu môžeme sledovať u 27 % pacientov deformitu nechtu a u 29 % modravé sfarbenie lunuly spôsobené presvitaním nádoru pod nechtom. Ďaleko menej často (6 %) sa vyšetrujúcemu lekárovi podarí nahmatať v podkoží distálneho článku prstu tuhú guľovitú rezistenciu.
Zo zobrazovacích metód sú najčastejšie používané a v literatúre zmieňované RTG vyšetrenie a MRI. RTG vyšetrenie samotný nádor nezobrazí, môže však u niektorých pacientov preukázať defekt kosti distálneho phalangu. Podľa literárnych prameňov je tento defekt viditeľný u 36 % pacientov [1]. Yang ‑ Chih et al vyhodnocovali RTG vyšetrenie 24 prípadov, z ktorých len dvaja mali eróziu phalangu [6]. Vyšetrenia MRI preukážu väčšinou dobre ohraničený kontrastný útvar. MRI môže dokázať prípadný vzácny viacpočetný výskyt tumoru [1].
Histopatológia
GT je vzácny nádor kože a povrchových mäkkých tkanív, pripomínajúci modifikované hladkosvalové bunky glomusových teliesok. Mikroskopicky ich možno rozdeliť na solídny GT, glomivenóznu malformáciu (glomangióm) a glomangiomyóm. Solídny GT je tvorený hviezdami malých uniformných okrúhlych buniek s centrálne lokalizovaným okrúhlym jadrom, usporiadanými okolo kapilár. Každá bunka je obklopená bazálnou membránou (PAS, kolagén IV a laminin pozitivita). Stróma je hyalinizovaná alebo myxoidná (obr. 1). Glomangióm pripomína kavernózny hemangióm, v stene ciev má však zhluky glomusových buniek. Vretenité glomusové bunky v glomangiomyóme pripomínajú hladkú svalovinu. Výskyt glomuvenóznej malformácie je v 64 % familiárny, dedičnosť je autozomálne dominantná. V patogenéze tejto malformácie zohráva úlohu mutácia génu glomulín, lokalizovaného na chromozóme 1p21 – 22. Imunohistochemicky GT exprimuje hladkosvalový aktín, menej často caldesmon a calponín. Desmín a CD34 sú negatívne.
![Mikroskopický obraz ukazuje krvné cievy obklopené solídnou proliferáciou dookola kuboidnými epiteloidnými bunkami s dokonale okrúhlymi jadrami a acidofilnou cytoplazmou typické pre glomus tumor [9].](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/c736eac52a2d8a5260b7ff1acb7435dd.png)
V náteroch sa GT prezentuje kohezívnymi skupinami malých okrúhlych buniek s malým množstvom cytoplazmy, niekedy ,,nahými“ jadrami s homogénnym chromatínom. Zachytené môžu byť kapiláry prebiehajúce cez zhluky buniek a intercelulárny myxoidný, metachromatický farbiaci sa materiál.
Väčšina GT je benígnych, výskyt malígnych GT je extrémne vzácny. Ako malígne sú klasifikované GT so subfasciálnou alebo viscerálnou lokalizáciou a veľkosťou > 2cm, GT s atypickými mitózami alebo GT s atypiami a ≥ 5 mitózami/ 50HPF. Nádory, ktoré nespĺňajú kritéria malígneho alebo symblastického GT (veľké superficiálne GT, mitoticky aktívne GT bez atypií, a hlboko uložené GT bez ostatných znakov malignity) sú klasifikované ako GT s neistým malígnym potenciálom. V symblastickom GT sa môžu vyskytnúť výrazné jadrové atypie, pričom iné charakteristiky malignity chýbajú [4].
Diferenciálna diagnostika
Pri diferenciálnej diagnostike treba brať do úvahy variabilitu typov subunguálnych tumorov, ktoré môžu ovplyvniť subunguálny priestor. Zaraďujeme sem benígne solídne tumory (GT, subunguálna exostóza, chondróm mäkkého tkaniva, keratoakantom, hemangióm, lobulárny kapilárny hemangióm), benígne cystické lézie (epidermálne a mukoidné cysty) a maligné tumory (sqaumózno ‑ celulárny karcinóm, maligný melanóm). Pre ich malú veľkosť, nešpecifické klinické prejavy a funkčnú významnosť hrá vyšetrovací obraz USG a MR dôležitú rolu pri detekcii a diferenciácii [7]. Diferenciálna diagnostika bolestivého nechta zahŕňa množstvo priestor vyplňujúcich lézií, ale GT je väčšinou vždy lokalizovaný v dermis, zriedkavo rastie nad nechtovou matrix, preto vtlačené drážkovanie sa objavuje zriedka [6].
Terapia
Jedinou účinnou terapeutickou metódou v liečbe GT je jeho chirurgické odstránenie. Výkon je možno previesť v lokálnom i celkovom znecitlivení. Voľba operačného prístupu je daná lokalizáciou tumoru. Ak je nádor uložený subunguálne, je doporučovaný transunquálny prístup. Nie vždy je nutné odstrániť celý necht, často stačí parciálna ablácia alebo fenestrácia. Pokiaľ je GT lokalizovaný v pulpe, môžeme použiť laterálny stredný prístup alebo vzácne prístup palmárny. Kompletné odstránenie tumoru výrazne znižuje riziko recidívy tumoru, ktoré sa udáva 1 – 27 % [1]. Yang ‑ Chih et al udávajú 17% recidívu. Recidíva bola väčšia u tumorov so zafarbenou kožou alebo lokalizovaných vo vnútri nechtovej matrix. Žiadna recidíva sa neobjavila u pacientov, ktorí mali predoperačne robenú MRI alebo UZ vyšetrenie [6].
Kazuistika
55 ‑ ročná pacientka S. E. bola vyšetrená na kožnej ambulancii vo februári 2012 pre bolesti v oblasti nechtového lôžka 4. prsta trvajúce od leta 2011. Objektívne na nechte bola pozdĺžna ryha inak bez onychomykotických zmien, neboli subunguálne prítomné hyperkeratózy, farebné zmeny, onycholýza, bez zápalu v okolí, dermatoskopicky negatívne. Pri ďalšej kontrole nechtový val bez opuchu a inflamácie, necht intaktný, kĺbne zmeny neprítomné. Bolesti nechta však pretrvávali a vzhľadom na občasné trhavé bolesti na laterálnej strane pri treťom prste a vystreľovanie bolestí po 4. prste do dlane bola preliečená Amoksiklavom 2 × 1 000 mg a lokálne na necht Ialugen krém. Po následnej kontrole bez efektu liečby pretrvávala bolestivosť pri minimálnom dotyku na necht, preto bolo doporučné chirurgické vyšetrenie. Chirurg však známky zápalu vylúčil a abláciu nechta neindikoval, odporučil ortopedické a neurologické vyšetrenie. Ortopéd hodnotil nález ako mierne deformovaný necht 4. prsta pravej ruky, na RTG snímku bez známok postihnutia skeletu a vylúčil artritídu alebo ostitídu distálneho článku prsta s odporúčaním sledovať vývoj. V auguste 2012 absolvovala pacientka neurologické vyšetrenie so záverom suspektný syndróm karpálneho kanála vpravo, vtedy udávala posledné 4 – 5 mesiace ,,pulzujúcu bolesť“ a aj tŕpnutie od zápästia do 2. – 4. prsta vpravo a mávala pocit, akoby jej pravá horná končatina ,,horela“. EMG vyšetrenie s kontrolou v novembri 2012 verifikovalo syndróm karpálneho tunela bilat. viac vpravo stredného stupňa. Ťažkosti pretrvávali najmä večer a v noci, bola jej doporučená rehabilitácia a konzultovať plastického chirurga alebo neurochirurga.
V januári 2013 bola operovaná na plastickej chirurgii pre syndróm karpálného kanála vpravo. Predoperačne laboratórne hodnoty boli negatívne len mierne zvýšená sedimentácia FW 17/ 35. Po operácii prichádza na neurologickú kontrolu, udáva ešte pretrvávanie pálivej bolesti lôžka nechta 4. prsta v pravo, bolesti prichádzajú na niekoľko sekúnd, potom ustúpia, teplo a teplá voda bolesti vyvoláva, ešte pociťuje bodavú bolesť v oblasti 2. – 4. prsta vpravo, slabosť prstov nemá. Stav bol neurológom hodnotený ako pooperačný syndrómu karpálneho kanála vpravo s neuralgiformnými bolesťami v oblasti 4. prsta vpravo. V marci 2013 absolvovala opäť kožné vyšetrenie so záverom dystrophia mediana canaliformis, objektívne v oblasti nechta 4. prsta pravej ruky bez akútneho zápalu, nechtové valy kľudné, v oblasti platničky je viditeľná pozdĺžna ryha svetlohnedej farby, nie sú prítomné ani trieskovité hemorágie, bolo odporúčané angiologické vyšetrenie a kapilaroskopia, event. doplnenie systémových protilátok. Angiologické vyšetrenie s CW dopplerom vylúčilo známky arteriálnej ischémie na prste pravej ruky, ktoré by vysvetľovali subjektívne ťažkosti. Keďže sa klinický stav pacientky nemenil, neurológ doporučil zvážiť event. operačnú revíziu n. medianus vpravo. Plastický chirurg však problém v oblasti karpálneho tunela vylúčil a do liečby bol zainteresovaný algeziológ, ale opäť bez efektu. Preto neurológ naplánoval potenciálnu hospitalizáciu, kontrolné EMG vyšetrenie karpálneho a kubitálneho kanála vpravo na jar 2014.
V januári 2014 bola pacientka odoslaná z neurológie na naše rehabilitačné pracovisko ako recidivujúci syndróm karpálneho kanála vpravo, udávala bolestivosť pravej dlane, zápästného kĺbu, vnútornej strany predlaktia a nechtového lôžka 4. prsta. V objektívnom vyšetrení Tinnelov príznak nad pravým kubitálnym kanálom, pronátorovým kanálom, karpálnym a Guynovým kanálom boli negatívne, Phalenov príznak negatívny, prítomný triggerpoint vo flexore 4. prsta, výrazná palpačná bolestivosť nechta 4. prsta. Pacientke sme naordinovali hydrogalvan – 2 ‑ komorový kúpeľ s anódou na PHK 8 ‑ krát a laser na karpálny kanál 10-krát a na flexor 4. prsta vpravo. Po dobratí procedúr došlo k zmierneniu bolestí pravej ruky, predlaktia a zápästia, ale pretrváva bolestivosť lôžka nechta 4. prsta. Po kontrole pokračovala s kryoterapiou na 4. prst a UZ 0,2 – 0,3 W/ cm2 na posledný článok 4. prsta. Po liečbe vymizli úplne bolesti zápästia a ruky, ale pretrvávala stále výrazná bolestivosť lôžka nechta 4. prsta pravej ruky. Vzhľadom na výraznú lokalizovanú bolesť pod nechtom 4. prsta vpravo bola pacientka odoslaná na špecializovanú ambulanciu ruky. V apríli 2014 na ambulancii chirurgie ruky v Bratislave bol klinicky prakticky okamžite bez ďalších pomocných vyšetrovacích metód diagnostikovaný suspektný GT dig. IV manus l. dx. a následne o týždeň bola pacientka operovaná. Bola jej vykonaná parciálna ablácia nechta 4. prsta pravej ruky. Pod nechtovou platničkou v oblasti lunuly sa našiel tumor naliehajúci na kosť a ten bol exstirpovaný. Histologicky bol potvrdený GT prsta pravej ruky (obr. 2).
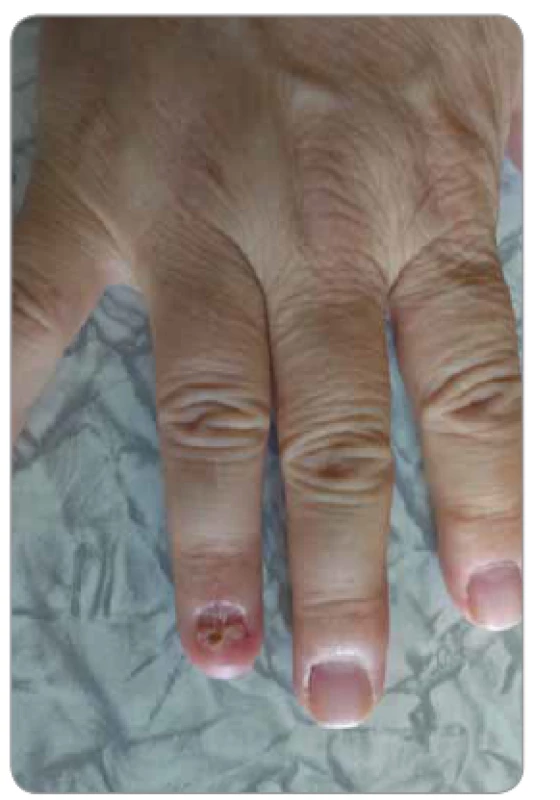
Záver
GT je vzácne ochorenie nechtového aparátu. Napriek tomu, že existuje dobre definovaný klinický obraz a histologický popis, je často toto ochorenie pôsobiace pacientom značné ťažkosti diagnostikované až s mnohoročným oneskorením po opakovanej neúčinnej liečbe [2]. U našej pacientky od objavenia sa prvých príznakov GT až po stanovenie diagnózy ubehli tri roky. Napriek pomerne jednoznačnej klinike sa na GT nemyslelo, klinický obraz bol prekrytý syndrómom karpálneho kanála, čo komplikovalo stanovenie správnej diagnózy. Po jeho operácii a rehabilitácii došlo k zmene, ale bolesti do 4. prsta pretrvávali. Podľa D. R. Wallera a J. R. Dathana je kompresia sympatických vlákien v nervus medianus zodpovedná za vazospazmus, objavili však, že len u šesť z 24 rúk po operácii došlo k zmierneniu vaskulárnych príznakov [8]. Pacientka absolvovala množstvo vyšetrení a nakoniec rozhodla o správnej diagnóze klinická skúsenosť. Preto bližšie poznatky a myslenie na túto diagnózu je dôležité pre viaceré medicínske odbory, keďže pacienti s podobnými ťažkosťami a nevysvetliteľnými úpornými bolesťami nechta môžu byť liečení na ktoromkoľvek odbornom pracovisku.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Obdržané: 12. 2. 2015
Prijaté: 23. 3. 2015
MUDr. Roman Bednár, PhD.
Oddelenie fyziatrie, balneológie a liečebnej rehabilitácie
FNsP F. D. Roosevelta
Nam. L. Svobodu 1
975 17 Banská BystricaSlovenská republika
e-mail: rbednar@nspbb.sk
Sources
1. Dráč P, Ehrmann J. Glomus tumor prstu. Prakt Lék 2011; 91(9): 540 – 543.
2. Litvik R, Vantuchová Y, Čurík R. Příspěvek k problematice subunguálního glomus tumoru. Dermatologie 2007; 49 (Suppl 4): 13 – 21.
3. Litvik R, Paciorek M, Vantuchová Y et al. Subinguální glomus tumor – pohled dermtochirurga. Derma 3. tisícročia 2008; 2 – 4 : 22 – 23.
4. Švajdler M, Bielek J, Benický M. Jaká je vaše diagnóza? Cesk Patol 2012; (48)1 : 35 – 39.
5. Lee DW, Yang JH, Chang S et al. Clinical and pathological characteristics of extradigital and digital glomus tumor: a retrospective comparative study. JEADV 2011; 25(12): 1392 – 1397.
6. Lin YC, Hsiao PF, Wu YH et al. Recurrent digital glomus tumor: analysis of 75 cases. Dermatol Sura 2010; 36(9): 1396 – 1400. doi: 10.1111/ j.1524 ‑ 4725.2010.01647.x.
7. Naek HJ, Lee SJ, Cho KH et al. Subungual Tumors: Clinicopathologic corellation with US and MR imaging findings. RadioGraphics 2010; 30(6): 1621 – 1636. doi: 10.1148/ rg.306105514.
8. Waller DG, Dathan JR. Raynaud‘s syndrome and carpal tunnel syndrome. Postgrad Med J 1985; 61(712): 161 – 162.
9. Ecios.org [homepage on the Internet]. Clinics in Orthopedic Surgery. Available from: http:/ / www.ecios.org/ ViewImage.php?Type=F&aid=335893&id=F3&afn=157_CIOS_5_4_334&fn=cios ‑ 5 ‑ 334 ‑ g003_0157CIOS).
Labels
Paediatric clinical oncology Surgery Clinical oncologyArticle was published in
Clinical Oncology

2015 Issue 2
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Metamizole vs. Tramadol in Postoperative Analgesia
- Spasmolytic Effect of Metamizole
- Safety and Tolerance of Metamizole in Postoperative Analgesia in Children
-
All articles in this issue
- Glomus Tumor of the Finger – Case Report
-
Domácí parenterální výživa v onkologii
Díl 2 – Kdy indikovat domácí paliativní parenterální výživu - FDA schválil první biosimilární přípravek v USA
- Rozmanitost 18F- FDG PET obrazů pacientů s maligním melanomem
- The Importance of Early Tumor Shrinkage and Deepness of Response in Assessing the Efficacy of Systemic Anticancer Treatment with Metastatic Colorectal Cancer
- Management of Chronic and Acute Pain in Patients with Cancer Diseases
- Vitamin D During Cancer Treatment
- Potential Clinical Benefit of Therapeutic Drug Monitoring of Imatinib in Oncology
- Value of Narrow Band Imaging Endoscopy in Detection of Early Laryngeal Squamous Cell Carcinoma
- Malignant Tumors of Thyroid Gland
- Controversies in the Management of Clinical Stage I Nonseminomatous Germ Cell Testicular Cancer
- Current Two EGFR Mutations in Lung Adenocarcinoma – Case Report
- Clinical Oncology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Malignant Tumors of Thyroid Gland
- Vitamin D During Cancer Treatment
- Glomus Tumor of the Finger – Case Report
- The Importance of Early Tumor Shrinkage and Deepness of Response in Assessing the Efficacy of Systemic Anticancer Treatment with Metastatic Colorectal Cancer
