Lymeská borelióza jako příčina bilaterální neuroretinitidy s výraznou jednostrannou hvězdicovitou makulopatií u osmileté dívky
Lyme Borreliosis as a Cause of Bilateral Neuroretinitis with Pronounced Unilateral Stellate Maculopathy in a 8-Year Old Girl
Neuroretinitis is a less-known clinical entity presenting with inflammatory disc oedema and stellate maculopathy. It can be confused with papillitis, papilloedema, retinal periphlebitis in sarcoidosis, hypertensive retinopathy as well as with retinal vein occlusion or anterior ischemic optic neuropathy. It is most often associated with viral infections and cat-scratch fever, less common with syphilis and Lyme disease. The authors describe the clinical course of neuroretinitis in a 8-year-old girl who was referred to eye clinic with acute painless reduced corrected visual acuity (6/36) in the right eye. Ophthalmic examination revealed stellate maculopathy of the right eye and bilateral neuritis and periphlebitis, imitating sarcoidosis. Nevertheless, sarcoidosis was excluded by biochemical blood examination and lung imaging studies. It was not before detailed biochemical, cytological, immunological, viral and bacterial examination of cerebrospinal fluid were obtained that the diagnosis of Lyme neurroboreliosis was confirmed. Knowledge of the typical ocular fundus picture in Lyme disease is essential for differential diagnosis of neuroretinitis. Our case report is a typical example of mutual collaboration between an ophthalmologist and neurologist that is essential for prompt clinical diagnosis and early referral for appropriate therapy.
Key words:
optic disc oedema – Lyme borreliosis – neuroborreliosis – neuroretinitis – maculopathy
:
D. Darsová; P. Pochop; M. Korolová; D. Baráková; D. Dotřelová
:
Oční klinika dětí a dospělých 2. LF UK a FN v Motole, Praha
:
Cesk Slov Neurol N 2013; 76/109(2): 229-234
:
Case Report
Neuroretinitida je méně známá klinická jednotka charakterizovaná zánětlivým edémem terče zrakového nervu a hvězdicovou makulopatií. Při vyšetření očního pozadí může být zaměněna za papilitidu, papiledém, periflebitidu u sarkoidózy, hypertenzní retinopatii, stejně jako za okluzi retinální vény či přední ischemickou neuropatii zrakového nervu. Nejčastěji vzniká na podkladě virových infekcí a nemoci z kočičího škrábnutí, méně často na podkladě lymeské boreliózy a syfilis. Autoři prezentují klinický průběh onemocnění u osmileté pacientky, která byla odeslána na oční kliniku pro náhlý, nebolestivý pokles korigované zrakové ostrosti pravého oka (6/36). Vyšetření očního pozadí prokázalo hvězdicovitou makulopatii pravého oka a oboustranně zánětlivé změny terče zrakového nervu a sítnice v okolí cév, imitující sarkoidózu. Ta byla vyloučena biochemickým vyšetřením krve a zobrazovacími metodami. Až podrobné biochemické, cytologické, imunologické, virologické a bakteriologické vyšetření likvoru diagnostikovalo lymeskou neuroboreliózu. Znalost typického nálezu na očním pozadí u lymeské boreliózy je zásadní při diferenciální diagnostice etiologie neuroretinitidy. Naše kazuistika je typická ukázka nutnosti vzájemné spolupráce oftalmologa a neurologa, která je nezbytná pro včasné stanovení správné diagnózy a zahájení cílené léčby.
Klíčová slova:
edém terče zrakového nervu – lymeská borelióza – neuroborelióza – neuroretinitis – makulopatie
Úvod
Lymeská borelióza je nejčastější infekce přenášená klíšťaty na celé severní polokouli. Prevalence v Evropě se odhaduje na 100–155 případů na 100 tis. obyvatel [1]. Onemocnění je vyvoláno spirochetou Borrelia burgdorferi sensu lato [1,2]. Inkubační perioda bývá od 3 do 32 dnů, průměrně 17 dnů [1], někdy však onemocnění probíhá bez příznaků. Jedná se o multisystémové onemocnění, které se typicky manifestuje ve třech stadiích: časné lokalizované, časné diseminované a chronické [1,2]. Symptomy prvních dvou stadií jsou dány přímou zánětlivou odpovědí organizmu na borelii, u třetího stadia, které probíhá měsíce až léta po infikování pacienta, se jedná o imunopatologický proces.
Neurooftalmologické příznaky lymeské boreliózy jsou zejména projevem časného diseminovaného stadia onemocnění, kdy dochází k hematogenní diseminaci spirochet z prstencovité kožní léze zvané erythema chronicum migrans do různých orgánů. Nejčastěji se projevují parézou šestého hlavového nervu – paralytickým strabizmem [3–5], dále, zejména u dětí, akutní periferní parézou lícního nervu [6]. Dalšími známkami onemocnění mohou být: edém terče zrakového nervu, aferentní pupilární defekt, poruchy barevného vidění a neuroretinitida. Neuroretinitida je méně známá klinická jednotka, která může být při vyšetření očního pozadí zaměněna za papilitidu, papiledém, hypertenzní retinopatii, stejně jako za okluzi retinální vény či přední ischemickou neuropatii zrakového nervu. Neuroretinitida nejčastěji vzniká na podkladě virových infekcí a nemoci z kočičího škrábnutí, méně často na základě lymeské boreliózy a syfilis. Průběh neuroretinitidy je i při různých jiných příčinách onemocnění obdobný. Více než dvě třetiny pacientů udávají nespecifické prodromální symptomy podobné viróze. Akutní jednostranný pokles korigované zrakové ostrosti (KZO) na 6/12 až 6/60 je obvykle spojen s aferentním pupilárním defektem a na perimetru bývá přítomen centrocékální a centrální skotom. Věkové rozmezí pacientů kolísá mezi 9 až 55 lety bez predilekce pohlaví a onemocnění má sklon ke spontánnímu ústupu. Při očním vyšetření je přítomen edém terče zrakového nervu spolu s tvrdými lipidovými exsudáty uspořádanými do tvaru hvězdy kolem foveoly. Tato hvězdicovitá makulopatie není přítomna v době prvotních projevů onemocnění, zpravidla se objevuje týden po akutním poklesu KZO a edému terče zrakového nervu [7]. Již dříve jsme popsali u jiné spirochetové infekce další charakteristické projevy onemocnění charakteru práškovitých pigmentací nebo buněk ve sklivci, difuzního serózního prosáknutí retiny v oblasti zadního pólu oka a terče zrakového nervu, retinální perivaskulitidu a žlutobělavých plošných choroidálních infiltrací [8].
Cílem kazuistiky je prezentovat vzácný případ oboustranné neuroretinitidy u osmileté dívky trpící lymeskou boreliózou a upozornit na potřebu odlišit toto onemocnění od jiných neuritid a dalších retinálních onemocnění, které může imitovat.
Materiál a metodika
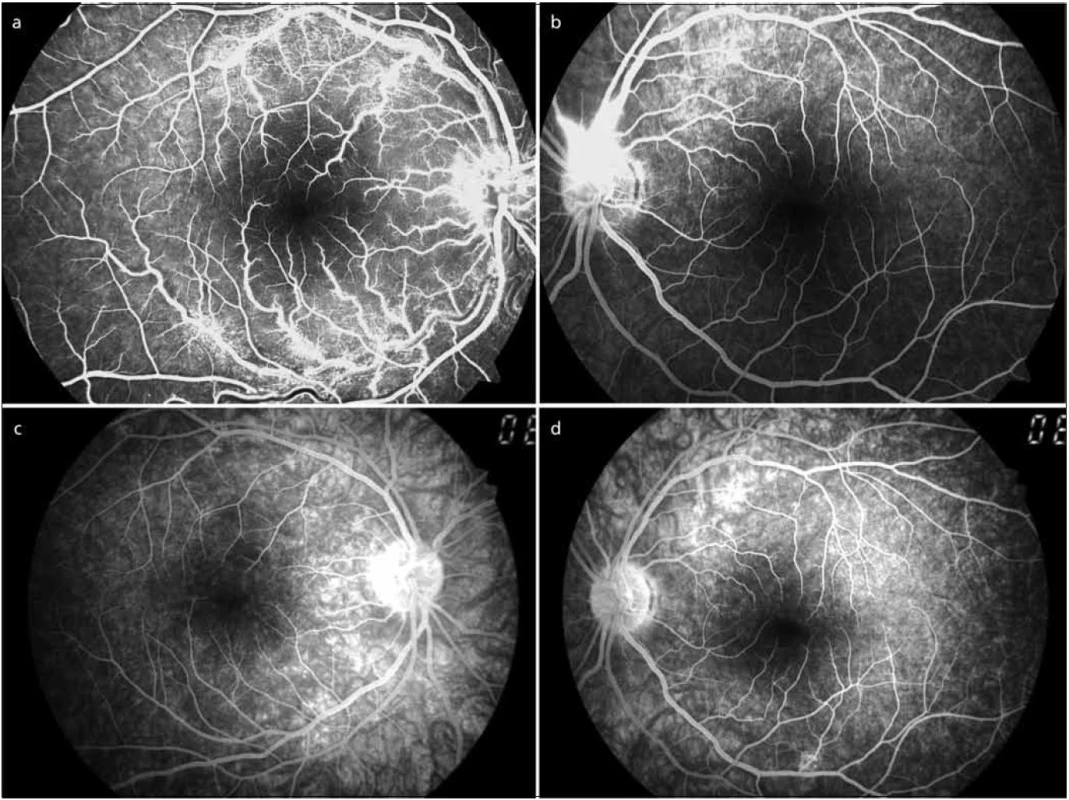
V říjnu 2011 byla hospitalizována na dětském oddělení v Sokolově osmiletá dívka pro náhlý, nebolestivý pokles KZO pravého oka, kterému předcházela jednodenní horečka 38 °C. Dosud zdravá dívka byla pouze sledována dětským psychologem pro hyperkinetickou poruchu. Měsíc před začátkem obtíží se u dívky objevila jednodenní vyrážka na trupu vzhledu červených map. V srpnu 2011 jí matka odstranila přisáté klíště z levé dolní končetiny. Exantém v místě přisátí klíštěte nepozorovala. Subjektivně pacientka udávala čtrnáctidenní obtíže charakteru vidění „černé koule“ před pravým okem a nerozeznávala barvy. Při oftalmologickém vyšetření byla KZO pravého oka 1,5/50, vlevo byla normální KZO 6/6. Vyšetření předního segmentu a nitrooční tlak byly v mezích normy u obou očí. Vyšetření očního pozadí pravého oka odhalilo lehce setřelé hranice terče zrakového nervu, hvězdicovou makulopatii a výrazně tortuózní sítnicové vény s bělavými perivaskulárními ložisky, dosahujícími až do střední periferie sítnice. Na očním pozadí levého oka byl zaznamenán edém při horním okraji terče zrakového nervu, ostatní nález byl v normě (obr. 1a, b). Fluorescenční angiografie pravého oka odhalila mnohočetná ložiska perivaskulárního prosakování fluoresceinu podél vén a v makule. Fluorescenční angiografie levého oka ukázala perivaskulární prosakování fluoresceinu z vén při horním okraji terče zrakového nervu (obr. 2a, b). Nález byl uzavřen jako obliterující flebitida s možností časných projevů roztroušené sklerózy a pacientka byla po týdnu přeložena na naši oční kliniku.
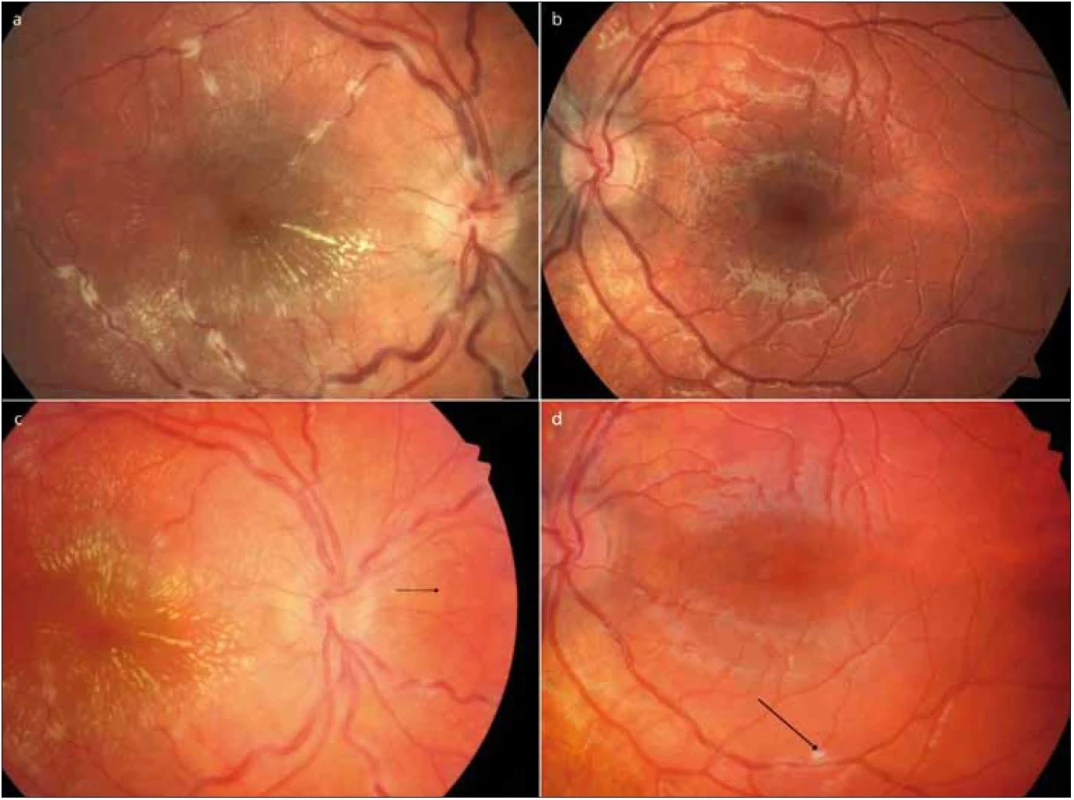
Korigovaná zraková ostrost pravého oka se po týdnu zlepšila na 6/36. Nepřímá oftalmoskopie pravého oka ukázala neostré hranice terče zrakového nervu bez výrazného edému, tzv. perineuritidu. V makule byl přítomen edém s žlutými, tvrdými exsudáty charakteru hvězdy. Vény byly výrazně dilatované, tortuózní a jejich průběh byl doprovázen žlutobělavými exsudáty charakteru stékajícího vosku, připomínajícími charakteristické změny při sarkoidóze. Na sítnici byla přítomna drobná bělavá tečkovitá ložiska imitující „Landers sign“ u sarkoidózy (obr. 1c, šipka). Při nepřímé oftalmoskopii levého oka jsme pozorovali pouze lehkou dilataci vén.
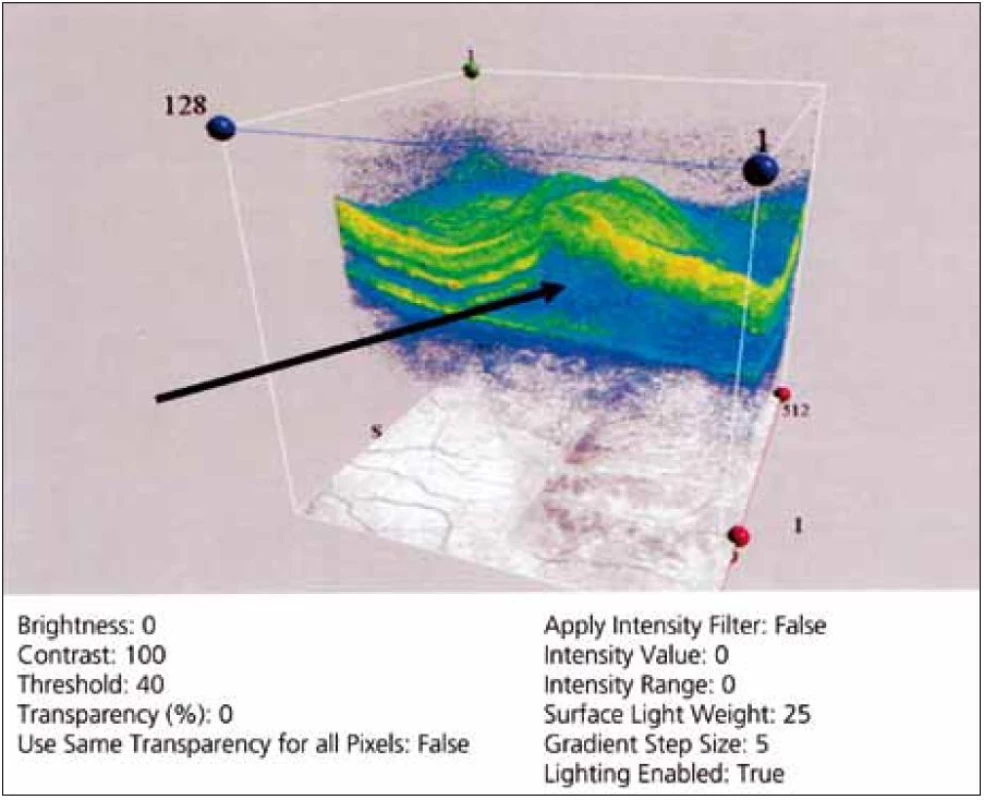
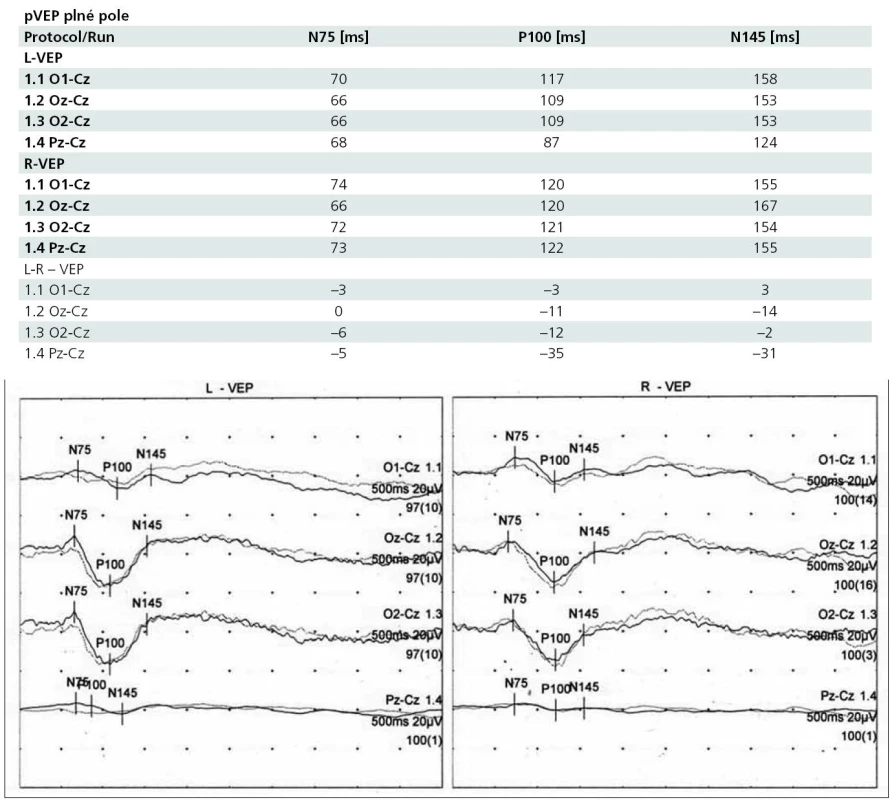
Z dalších vyšetření byla provedena optická kohereční tomografie, která potvrdila přítomnost tekutiny subretinálně v oblasti makuly vpravo (obr. 3). Změny v zorném poli jsme neprokázali. Na elektroretinogramu byl zobrazen hraniční záznam se zbytky posteriorní pomalé synchronie. Zrakové evokované potenciály na strukturovaný podnět (pVEP) zaznamenaly prodlouženou latenci vlny p 100 (120 ms) na pravém oku, vyšetření levého oka bylo s normální pVEP křivkou (obr. 4).
Vyšetření séra diagnostikovala zvýšenou hladinu IgM (2,78 g/l) a IgE (184 IU/ml) protilátek a HLA B27 pozitivitu, ale zánětlivé parametry byly nízké. Negativní bylo virologické vyšetření (virus Epstein-Barrové, cytomegalovirus, Herpes simplex virus 1 a 2, Varicella zoster virus, rubeola virus, lidský herpesvirus 6, a-HIV+p24) i bakteriologické vyšetření (Bartonela guintana, Bartonela henselae, Borrelie, Treponema pallidum, antistreptolysin O, Listeria monocytogenes, Chlamydia pneumoniae, Toxoplasma gondii, Mycoplasma pneumoniae, Toxocara canis). Negativní byl i nález autoprotilátek. Vyloučili jsme dále hyperkoagulační stav a antifosfolipidový syndrom. Laboratorním vyšetřením nebyla potvrzena elevace sérového angiotenzin-konvertujícího enzymu ani markerů kalciového metabolizmu. Ultrazvuk břicha, RTG plic, HRCT plic, CT plic s kontrastní látkou a MR mozku nepotvrdily patologické změny. I přes klinický oční nález, imponující jako sarkoidóza, bylo toto onemocnění laboratorním vyšetřením a zobrazovacími metodami vyloučeno. Pro edém v makule jsme indikovali lokální oční léčbu Trusopt gtt. Pro progresi nálezu během dalších 10 dnů i na levém oku, na kterém byl nově zastižen drobný bělavý perivaskulární infiltrát (obr. 1d), a pro negativní laboratorní vyšetření byly podány po dohodě s pediatrem celkem tři bolusy SoluMedrolu 250 mg i.v. Dále jsme doplnili komplexní klinické neurologické vyšetření, které bylo bez ložiskových změn a lateralizace. I přes negativní neurologický nález jsme na základě naší intervence indikovali lumbální punkci. V likvoru byla zjištěna mírná lymfocytární pleocytóza (13/3) a byla nalezena pozitvní PCR reakce na Borrelia burgdorferi sensu lato. Izoelektrická fokusace likvoru vyloučila intratékální syntézu IgG protilátek.
Po stanovení diagnózy lymeské neuroboreliózy byla zahájena celková léčba Ceftriaxonem i.v. 1,5 g i.v. po dobu 21 dní. Již pátý den po zahájení i.v. terapie se KZO pravého oka zlepšila na 6/12 a zánětlivé exsudáty kolem vén oboustranně ustoupily. Po měsíci po zahájení i.v. terapie byla již KZO pravého oka 6/6, s úbytkem tvrdých exsudátů v makule a oboustranným postupným napřimováním cév.
Kontrolní fluorescenční angiografie po dvou měsících od zahájení i.v. terapie prokázala na pravém oku blok fluoresceinu nad terčem zrakového nervu a tvrdé exsudáty v makule tvaru hvězdice, na levém oku bylo diagnostikováno prosakování fluoresceinu při dolní temporální arkádě pod makulou v místě původního perivaskulárního infiltrátu (obr. 2c, d).
Po dvou měsících oftalmologický nález u pacientky pozvolna zregredoval.
Diskuze
Neuroretinitida je nitrooční zánět projevující se náhlým, nebolestivým poklesem korigované zrakové ostrosti, edémem terče zrakového nervu, peripapilárními a makulárními exsudáty, formujícími se do tvaru hvězdy, a možnými precipitáty ve sklivci. Představuje tak úzký vztah mezi centrální nervovou soustavou, terčem zrakového nervu a retinou. Oboustranná neuroretinitida bývá nejčastěji projevem infekce virové (Herpes simplex, Herpes zoster), spirochetové (Borrelia burgdorferi, Treponema pallidum, Leptospira interrogans), bakteriální (Bartonella henselae, Mycobacterium tuberculosis), parazitární (Toxocara canis) a prvokem Toxoplasma gondii. Pokud není etiologie neuroretinitidy vyšetřováním stanovena, jedná se o Leberovu idiopatickou neuroretinitidu [7].
Onemocnění spirochetami se často projevuje překrýváním neurologických a očních symptomů. Dle Europen Federation of Neurological Societies [9] by měla být pro diagnózu neuroboreliózy splněna tři kritéria:
- intratékální syntéza boreliových protilátek v likvoru,
- cytologické vyšetření mozkomíšního moku s přítomností lymfocytární pleocytózy,
- průkaz přítomnosti borelií kultivací či metodou PCR.
U naší pacientky byla diagnóza lymeské boreliózy stanovena na základě následujících nálezů:
- a) u pacientky se v předchorobí vyskytly nespecifické prodromální symptomy podobné chřipce,
- b) v likvoru byla zjištěna lymfocytární pleocytóza a byla nalezena pozitivní PCR reakce na Borrelia burgdorferi sensu lato,
- c) oční příznaky vymizely po specifické antibiotické terapii lymeské boreliózy,
- d) byly vyloučeny ostatní možné příčiny neuroretinitidy.
V diferenciální diagnostice byly především zvažovány další spirochetové infekce (syfilis, leptospiróza), avšak ty byly vyloučeny sérologickými testy. U těchto onemocnění s podobným průběhem jako u lymeské boreliózy [8] často vzniká zkřížená reakce protilátek v séru, nicméně naším vyšetřením potvrzena nebyla. Spirochety vytváří na svém povrchu dva specifické proteiny Tp0155 a Tp0483, kterými se váží k fibronektinu ve stěně cév. Hlubší proniknutí do tkání jim usnadňuje produkce tzv. metalopeptidáz [1,2]. Jejich přítomnost vyvolává lokální zánětlivou reakci, čemuž odpovídá nález sítnicových bělavých ložisek perivaskulárně. Borelie má největší počet genetických jednotek replikace ze všech známých bakterií. Jejich genomová struktura je velmi proměnlivá. Upřednostňují všechny tkáně s obsahem kolagenu, zejména tkáně kloubů, mozku a očí [1,2]. Metoda PCR je vázána na časnou fázi onemocnění, což jsme prokázali u naší pacientky. Naopak v časné fázi onemocnění může být intratékální produkce protilátek neprokazatelná, jako byla u naší osmileté pacientky [1,2,10].
Pro počáteční stadium onemocnění, kdy jsme pozorovali mírný edém terče zrakového nervu pravého oka, způsobený boreliovým zánětem meningů zrakového nervu, tzv. perineuritidou, nebyl průkazný centrální či centrocékální výpad zorného pole na provedeném perimetru.
Edém terče zrakového nervu spolu s edémem přilehlé neuroretinální tkáně a exsudací v makule mohou imitovat i sarkoidóza, maligní hypertenze, okluze retinální vény či přední ischemická neuropatie zrakového nervu.
U sarkoidózy bývají neurologické příznaky pestré. Od nespecifických bolestí hlavy až po příznaky z postižení jednotlivých hlavových nervů (porucha zraku a sluchu, obrna lícního nervu), granulomatózní meningitida a příznaky ložiskové ischemie mozku [11]. Pro diagnostiku sarkoidózy má základní význam průkaz absence infekčního agens a přítomnost velmi charakteristického HRCT nálezu „mléčného skla“ v plicích [12], který jsme naším vyšetřením vyloučili. Sarkoidóza navíc postihuje nejčastěji dospělé ženy mladší 40 let, vrchol je patrný mezi 20 až 58 lety života. V České republice je incidence sarkoidózy 3,1/100 000 a prevalence přes 70/100 000 obyvatel [12]. Oční forma sarkoidózy se projevuje nejčastěji granulomatózní přední uveitidou, mnohočetnými bíložlutými infiltráty choroidey s periflebitidou charakteru stékajícího vosku a granulomy retiny a terče zrakového nervu. Vstupní oftalmologické vyšetření osmileté pacientky nálezem bíložlutých infiltrátů choroidey s edémem terče zrakového nervu a perivaskulárními infiltráty obraz sarkoidózy imitovaly, a proto jsme po dohodě s pediatry indikovali celkové podání kortikosteroidů.
Na rozdíl od neuroretinitidy je u okluze centrální retinální vény zachováno normální vnímání barev, na sítnici jsou přítomny hemoragie a měkké exsudáty a při vyšetření FAG jsou prokazatelné zóny kapilární nonperfuze. Vyšetření pVEP je zpravidla normální.
Arteritická forma přední ischemické neuropatie zrakového nervu je doprovázena bolestí hlavy, klaudikacemi při žvýkání, polymyalgií. Edém terče zrakového nervu je bledý, při FAG vyšetření je přítomno nedostatečné plnění choroidálních cév a dále je typicky průkazný dolní altitudinální defekt zorného pole na perimetru. U arteritické formy přední ischemické neuropatie zrakového nervu však bývá často přítomen i totální skotom, ale mohou se vyskytovat i jiné typy defektů zorného pole: centrální, paracentrální, kvadratický nebo arkuátní. Obdobný oční nález je přítomen také u nearteritické přední ischemické neuropatie zrakového nervu, která se vyskytuje u mladších pacientů. Bývá mírnější pokles KZO a predisponujícím faktorem bývají systémová onemocnění: diabetes mellitus, hypertenze, antifosfolipidový syndrom, hyperhomocysteinemie nebo vaskulitidy, o nichž se během vyšetřování naší pacientky také uvažovalo.
Časná stadia neuroretinitidy s nálezem edému terče zrakového nervu mohou svými projevy imitovat neuritidu u roztroušené sklerózy. Ta se svými projevy liší od neuroretinitidy zejména výrazným poklesem korigované zrakové ostrosti k percepci světla a bolestivostí při pohybu oka. V přehledu literatury je popsán výskyt neuroretinitidy jako pozdní nález u několik let probíhající roztroušené sklerózy [13,14].
V roce 2009 nemocnost lymeskou boreliózou mírně poklesla. V ČR bylo hlášeno 3 863 případů, což reprezentuje nemocnost 36,9/100 000 obyvatel [15]. V roce 2011, kdy jsme diagnostikovali lymeskou boreliózu u osmileté dívky s neuroretinitidou, došlo opět ke zvýšení počtu onemocnění. Bylo hlášeno o 1 297 případů více než v roce 2010, celkem 4 834 nemocných. Onemocněním jsou v ČR postiženy zejména dětské věkové skupiny s nejvyšší nemocností ve věkové skupině 5 - až 9letých (věkově specifická incidence 66/100 000) a věková skupina dospělých 50 - až 74letých (věkově specifická incidence 62–71/100 000) [15]. Ačkoli naše pacientka splňuje věková kritéria pro kategorii s nejvyšší nemocností, je výskyt příznaků charakteristických pro neuroretinitidu při lymeské borelióze velmi vzácný. V přehledu literatury jsme našli pouze jeden obdobný publikovaný případ v této věkové kategorii [16].
Závěr
Diagnostika lymeské boreliózy je v důsledku pestrosti klinických projevů a časté nejednoznačnosti laboratorního průkazu značně obtížná a vyžaduje mezioborovou spolupráci. V diferenciální diagnostice edému terče zrakového nervu s neuroretinitidou doporučujeme provést důkladné biochemické, cytologické, imunologické, virologické a bakteriologické vyšetření likvoru, i když celkové a zejména neurologické příznaky nemoci chybí. Vyšetření likvoru přináší v takových případech nezastupitelné informace. Správná diagnóza neuroretinitidy vzniklé na podkladě lymeské boreliózy je prevencí přechodu tohoto onemocnění do chronického stadia s nezanedbatelnými zdravotněekonomickými důsledky.
Seznam použitých zkratek
- KZO – korigovaná centrální zraková ostrost
- FAG – fluorescenční angiografie, kontrastní vyšetření cév sítnice
- HRCT – High Resolution Computed Tomography, výpočetní tomografie s vysokou rozlišovací schopností
- pVEP – zrakové evokované potenciály na strukturovaný podnět
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
MUDr. Denisa Darsová
Oční klinika dětí a dospělých
2. LF UK a FN v Motole
V Úvalu 84
150 06 Praha 5
e-mail: denisa.darsova@centrum.cz
Přijato k recenzi: 7. 6. 2012
Přijato do tisku: 25. 10. 2012
Sources
1. Stanek G, Strle F. Lyme borreliosis: a European perspective on diagnosis and clinical management. Curr Opin Infect Dis 2009; 22(5): 450–454.
2. Rupprecht TA, Koedel U, Fingerle V, Pfister HW. The pathogenesis of lyme neuroborreliosis: from infection to inflammation. Mol Med 2008; 14(3–4): 205–212.
3. Sauer A, Hansmann Y, Jaulhac B, Bourcier T, Speeg--Schatz C. Five cases of paralytic strabismus as a rare feature of lyme disease. Clin Infect Dis 2009; 48(6): 756–759.
4. Mikkilä HO, Seppälä IJ, Viljanen MK, Peltomaa MP, Karma A. The expanding clinical spectrum of ocular lyme borreliosis. Ophthalmology 2000; 107(3): 581–587.
5. Diblík P. Postižení oka. In: Bartůněk P (ed). Lymeská borelióza. 3rd ed. Praha: Grada Publishing 2006 : 80–100.
6. Kosina P, Plíšek S, Krausová J, Kračmarová R. Akutní neuroboreliózy u dětí. Čes-slov Pediat 2009; 64(5): 230–235.
7. Ray S, Gragoudas E. Neuroretinitis. Int Ophthalmol Clin 2001; 41(1): 83–102.
8. Darsova D, Dotrelova D. Oboustranná neurochorioretinitis na podkladě syfilis u 33leté uživatelky pervitinu – kazuistika. Cesk Slov Neurol N 2011; 74/107(2): 197–200.
9. European Federation of Neurological Societies [online]. Available from: http://efns.org/Guideline-Archive-by-topic.389.0.html.
10. Blanc F, Jaulhac B, Fleury M, de Seze J, de Martino SJ, Remy V et al. Relevance of the antibody index to diagnose Lyme neuroborreliosis among seropositive patients. Neurology 2007; 69(10): 953–958.
11. Gascón-Bayarri J, Mañá J, Martínez-Yélamos S, Murillo O, Reñé R, Rubio F. Neurosarcoidosis: report of 30 cases and a literature survey. Eur J Intern Med 2011; 22(6): e125–e132.
12. Kolek V. Sarkoidóza – dosud nepoznaná (2). Intern Med 2007; 9(7–8): 310–313.
13. Optic Neuritis Study Group. The clinical profile of optic neuritis. Experience of the Optic Neuritis Treatment Trial. Arch Ophthalmol 1991; 109(12): 1673–1678.
14. Williams KE, Johnson LN. Neuroretinitis in patients with multiple sclerosis. Ophthalmology 2004; 111(2): 335–340.
15. Kříž B, Beneš Č. Lymeská borrelióza – epidemiologická data do roku 2011 [online]. Available from: http://www.szu.cz/tema/prevence/lymeska-borrelioza-epidemiologicka-data.
16. Lochhead J, Thompson GM. Bilateral papilloedema with concomitant neuroretinitis in a 7-year-old girl with Lyme disease. Eye 2001; 15(6): 799–801.
Labels
Paediatric neurology Neurosurgery NeurologyArticle was published in
Czech and Slovak Neurology and Neurosurgery

2013 Issue 2
- Hope Awakens with Early Diagnosis of Parkinson's Disease Based on Skin Odor
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Memantine in Dementia Therapy – Current Findings and Possible Future Applications
- Memantine Eases Daily Life for Patients and Caregivers
- Metamizole vs. Tramadol in Postoperative Analgesia
-
All articles in this issue
- Creutzfeldt-Jacob disease
- Electrophysiological Examination of the Pelvic Floor
- Significance and Limitations of Visual Evoked Potentials in the Study of Pathophysiology of Migraine
- Habituation is more Accentuated by Motion-Onset Stimuli than Compared with Pattern Reversal Stimuli – a Pilot Study
- Evaluation of Epidemiological Stroke Data from the IKTA Register. Stroke Incidence in the Zlin District
- The Role of a Neurootologist in Identification of Post-radiation Complications in Patients with Vestibular Schwannoma Treated with Leksell Gamma Knife
- Torticollis at Grisel’s Syndrome – Case Reports
- X-adrenoleukodystrophy
- X-linked Myotubular Myopathy: a Novel Mutation in the MTM-1 Gene – Case Reports
- A Rare Cause of Obstructive Sleep Apnoea Syndrome – Morbus Madelung. Case Reports
- Ultrasound-guided Brain Cavernoma Surgery
- Endoscopic Third Ventriculostomy in Previously Shunted Children
- Meningioma Diagnosis, Therapy and Follow-up at the Neurosurgery Clinic, University Hospital Brno between 2005 and 2010
- Normal Pressure Hydrocephalus – Overdrainage Complications and their Dependence on the Used Valve
- Spinocerebellar Ataxia 7 – a Case Report
- Lyme Borreliosis as a Cause of Bilateral Neuroretinitis with Pronounced Unilateral Stellate Maculopathy in a 8-Year Old Girl
- Differences in the Modulation of Cortical Activity in Patients Suffering from Upper Arm Spasticity Following Stroke and Treated with Botulinum Toxin A
- Late-onset Tay-Sachs Disease Can Mimic Spinal Muscular Atrophy Type III – Two Case Reports
- Czech and Slovak Neurology and Neurosurgery
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Creutzfeldt-Jacob disease
- Spinocerebellar Ataxia 7 – a Case Report
- Lyme Borreliosis as a Cause of Bilateral Neuroretinitis with Pronounced Unilateral Stellate Maculopathy in a 8-Year Old Girl
- Electrophysiological Examination of the Pelvic Floor
