Floppy eyelid syndrom a syndrom obstrukční spánkové apnoe
Floppy Eyelid Syndrome and Obstructive Sleep Apnoea
Floppy eyelid syndrome (FES) is a relatively rare condition of unknown aetiology, commonly described in association with other systemic conditions, particularly with obstructive sleep apnoea – OSA (the most frequent and most significant sleep-related breathing disorder in terms of morbidity and mortality). It is characterized by an extremely enlarged and floppy upper eyelid which can be very easily everted (often spontaneously during sleep). The laterality of the disease corresponds to the side the patient sleeps on. The patient may also present with upper lid ptosis, lash ptosis or trichiasis, lower lid ectropion, chronic papillary conjunctivitis, and chronic corneal disorders. The aim of this study is to report this syndrome, which is often overlooked in eye clinics, and to summarize our experience with its diagnosis and treatment. The correct and early diagnosis of FES may be a clue to the correct diagnosis of, at the time of FES diagnosis, unknown OSA.
Key words:
floppy eyelid syndrome, conjunctivitis, obstructive sleep apnoea, snoring
Authors:
M. Karhanová 1; M. Hobzová 2; K. Marešová 1
Authors‘ workplace:
Oční klinika LF UP a FN, Olomouc, přednosta doc. MUDr. Jiří. Řehák, CSc.
1; Klinika plicních nemocí a tuberkulózy LF UP a FN, Olomouc, přednosta prof. MUDr. Vítězslav Kolek, DrSc.
2
Published in:
Čes. a slov. Oftal., 68, 2012, No. 1, p. 22-28
Category:
Original Article
Overview
Floppy eyelid syndrom (FES, syndrom ochablého víčka) je relativně vzácný syndrom neznámé etiologie, který je často popisován v souvislosti s jinými celkovými onemocněními, nejčastěji s obstrukční spánkovou apnoe – OSA (nejčastější a nejvýznamnější porucha dýchání ve spánku z hlediska morbidity i mortality). Typickým nálezem jsou velmi laxní a snadno evertovatelná horní víčka (k everzi dochází často spontánně během spánku). Nález bývá více akcentován na té straně, kterou pacient při spánku preferuje. Mezi další typické nálezy patří ptóza horních víček, ptóza řas, trichiáza, ektropium dolních víček, chronická papilární konjunktivitida a keratitida. Cílem práce je upozornit na tento syndrom, který bývá často v očních ambulancích přehlédnut, a shrnout naše zkušenosti s jeho diagnostikou a léčbou. Správná a časná diagnostika FES může být vodítkem ke stanovení správné diagnózy zatím nepoznaného OSA.
Klíčová slova:
floppy eyelid syndrom, konjunktivitida, syndrom obstrukční spánkové apnoe, chrápání
Úvod
Syndrom ochablého víčka (floppy eyelid syndrom – FES) je onemocnění charakterizované chronickou papilární konjunktivitidou, která prakticky nereaguje na běžnou lokální terapii, a výraznou laxitou horního víčka. Horní víčko je měkké a snadno evertovatelné. K jeho spontánní everzi dochází zejména během spánku. Postižení může být jednostranné. V tom případě jde většinou o víčko na té straně, kterou pacient preferuje při spánku. Pokud jsou postižena obě víčka, spává pacient převážně na břiše nebo střídavě na obou stranách. Onemocnění postihuje většinou obézní muže středního věku (BMI – body mass index nad 30). Právě u těchto pacientů je udávaná častá asociace FES s obstrukční spánkovou apnoe (OSA). Při tomto syndromu dochází během spánku k intermitentní a opakované obstrukci horních dýchacích cest, což vede k zástavám dechu (apnoickým či hypopnoickým pauzám) a následnému poklesu saturace hemoglobinu kyslíkem. Chrápání a četná mikroprobuzení výrazně narušují architektoniku spánku. Ve dne si pacienti s OSA stěžují především na zvýšenou únavu, spavost, mikrospánky a usínání při monotónní činnosti. Dochází k rozvoji závažných kardiovaskulárních komplikací, časté je spojení s metabolickým syndromem. Zvyšuje se morbidita i mortalita těchto pacientů. Oční potíže, nejčastěji FES, mohou být důležitým vodítkem ke stanovení správné diagnózy a následně i léčby OSA.
Floppy eyelid syndrom
Definice
Termín „Floppy Eyelid syndrome“ poprvé použil v roce 1981 Culbertson a Ostler (9) u 11 obézních mužů s nálezem výrazně laxního horního víčka, známkami papilární konjunktivitidy na tarzální spojivce a známkami chronické iritace oka. Všichni tito pacienti udávali spontánní everzi horního víčka při minimálním mechanickém podnětu. Subjektivně si stěžovali na nespecifické oční potíže charakteru pálení, řezání a slzení. Pokud měli tyto symptomy pouze na jedné straně, byla to strana, kterou preferovali při spánku. Následovaly další publikace v anglosaské i německé literatuře věnující se tomuto onemocnění, které bylo v anglosaské literatuře nazváno „The floppy eyelid syndrome“, v německé literatuře „Das Syndrom des Schlaffen Oberlides“. V české literatuře je používán termín „syndrom ochablého víčka“ (26). Od té doby byl FES popsán i u žen, dětí, u pacientů s diabetem, hypertenzí i mentální retardací. Pro tyto pacienty, kteří nesplňovali původní kritéria (obézní muži středního věku), byl do praxe zaveden nový termín „Lax Eyelid Syndrome“. Většina oftalmologů ale tyto dva syndromy od sebe nerozlišuje.
Klinické projevy
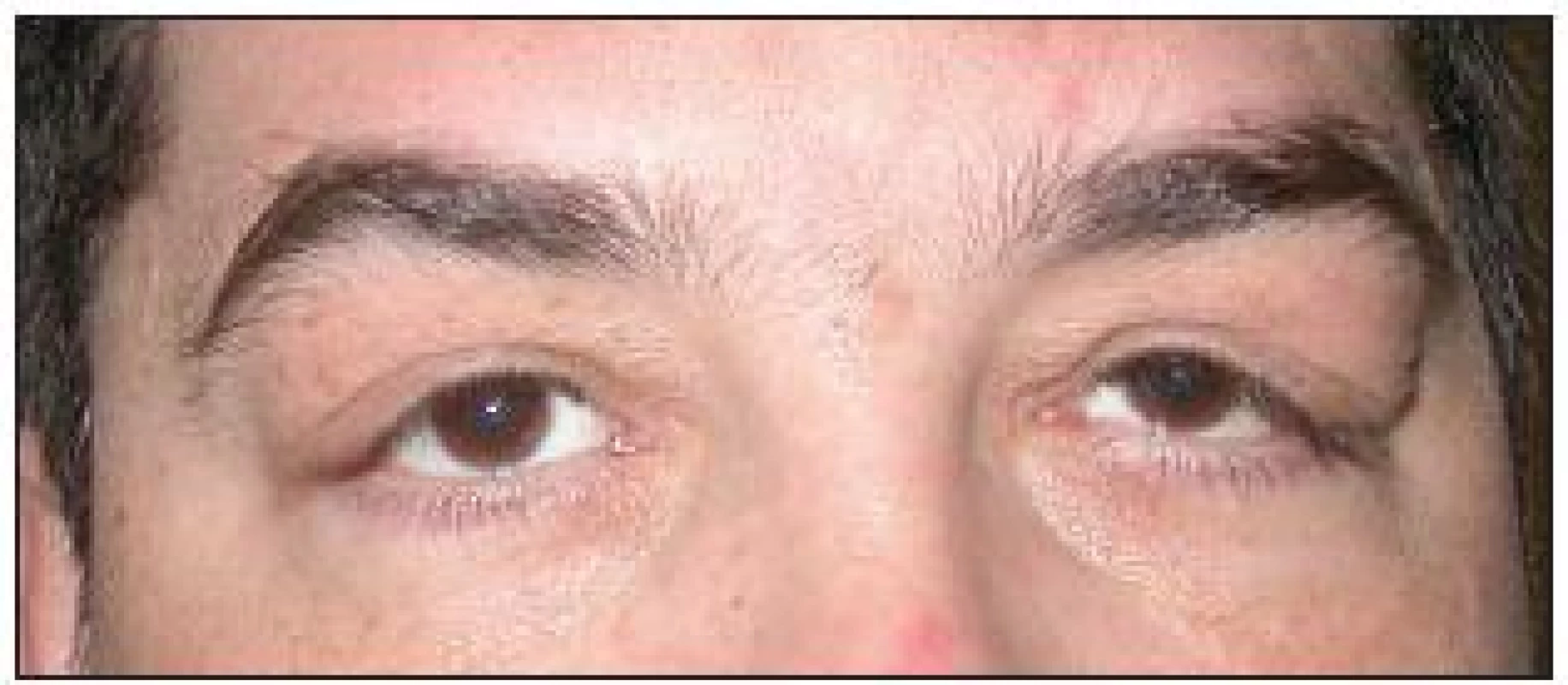
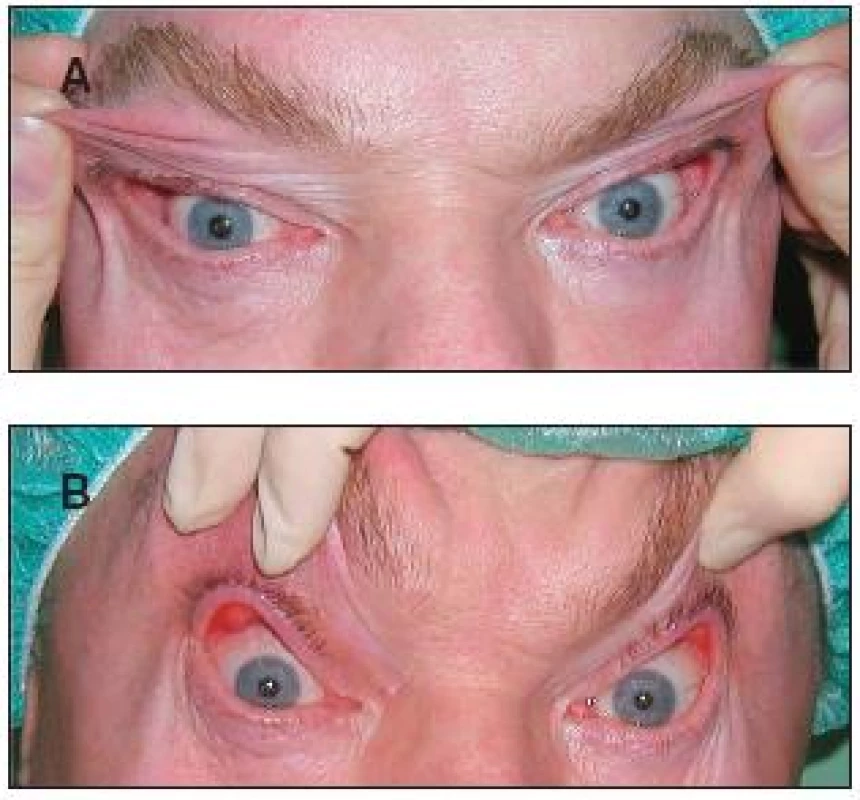
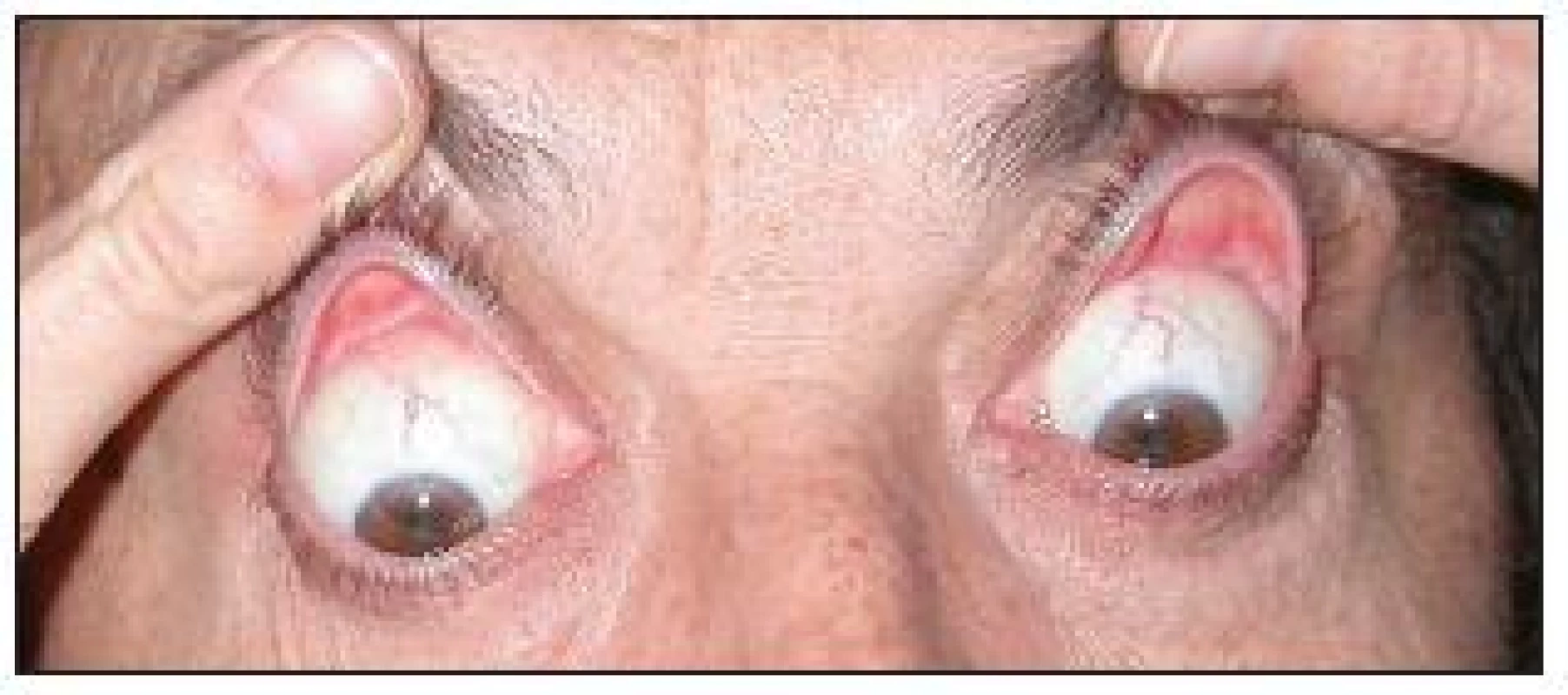
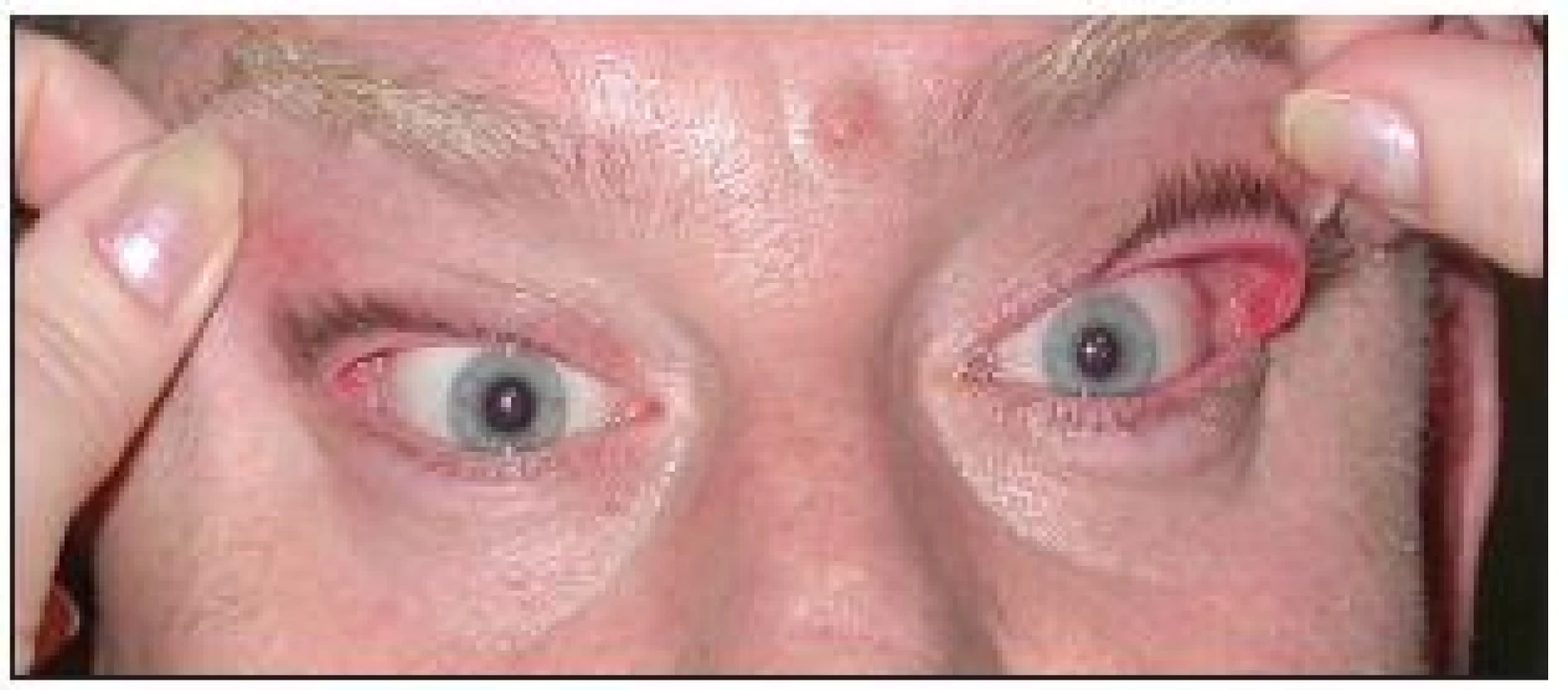
Symptomy FES mohou být velmi variabilní. Nejčastější potíže pacientů jsou: pocit suchých očí, pocit cizího tělesa, zarudnutí, slzení, zamlžené vidění, celkově „oční dyskomfort“. Někdy mohou pacienti udávat i občasné zarudnutí a otok víček. Tyto symptomy mohou být jak jednostranné, tak oboustranné. Při cíleném dotazu pacienti mohou udávat spontánní everzi víček (zejména během spánku). Tyto oční potíže pak bývají často udávány jako důvod opakovaného nočního probouzení. Na té straně, kterou pacienti preferují při spánku, bývají potíže vyjádřeny více (28). Při klinickém vyšetření pacientů s FES zaujme na první pohled výrazná dermatochaláza, eventuálně i mírná ptóza horního víčka, která bývá na straně více akcentovaného nálezu (obr. 1). Víčka jsou velmi laxní ve vertikálním i horizontálním směru (obr. 2 a, b). Při minimálním tahu směrem vzhůru se víčka spontánně evertují a je patrný velmi měkký a poddajný tarzus (obr. 3).
Dalším klinickým příznakem, který nacházíme u pacientů s FES je tzv. ptóza řas – lash ptosis (20). Jde o stočení řas různými směry a ztrátu jejich paralelního postavení, pravděpodobně v důsledku ztráty opory tarzu a orbikulárního svalu. Typickým, ale diagnosticky často zavádějícím nálezem je i chronická papilární konjunktivitida, zejména „sametový“ vzhled tarzální spojivky horních víček. V důsledku déletrvajícího onemocnění může dojít i k poškození rohovek. Prevalence punktátní keratitidy je udávána až 45 % (10). Vzácně může dojít i k vážnějším rohovkovým komplikacím – nehojící se defekty rohovky, recidivující eroze, hluboká neovaskularizace a subepiteliární jizvení rohovky (13, 28). Součástí klinického obrazu může být i nestabilní slzný film a projevy syndromu suchého oka (22). Klinické oční projevy, které byly popsány v souvislosti s FES, jsou shrnuty v přehledu v tabulce 1.

Patofyziologie
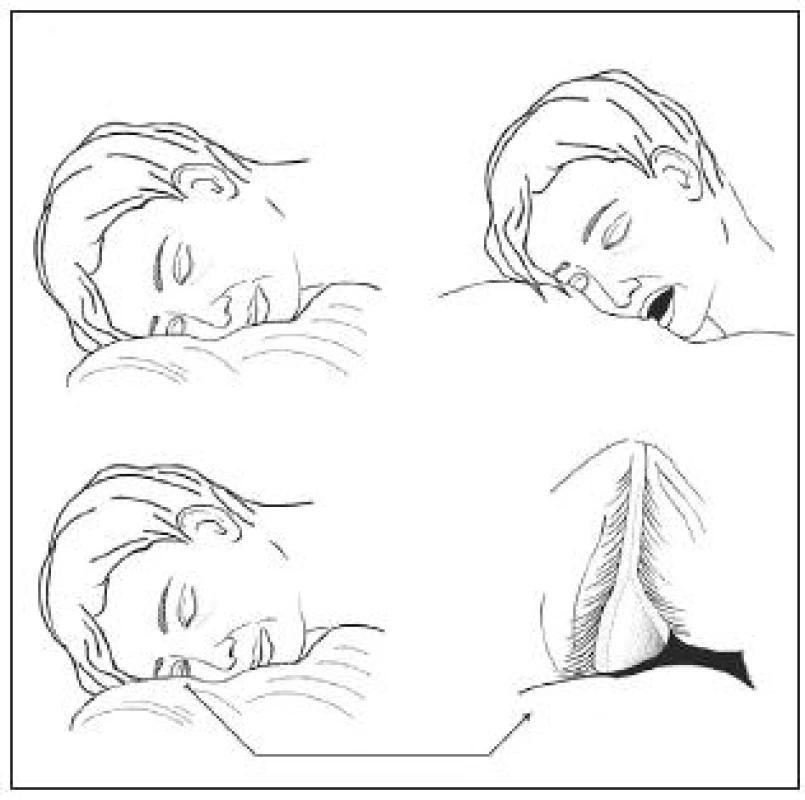
Od roku 1981, kdy byl tento syndrom poprvé popsán, bylo vysloveno několik hypotéz vzniku FES. Culbertson a Ostler (9) předpokládali, že spontánní everze horního víčka během spánku způsobuje mechanické trauma a vede ke vzniku papilární konjunktivitidy, keratinizaci spojivky a ke změně elasticity tarzu. Tuto teorii založili na pozorování, že nález bývá horší na té straně, kterou pacient preferuje při spánku. Tuto teorii potvrdil vlastním pozorováním i Mazal (26). Později byla zvažována genetická predispozice, zejména abnormalita kolagenu a elastinu (36). Bylo vysloveno i podezření na vztah mezi hyperglycinémií a FES (15). Největší pozornost je v současné době věnována vztahu mezi FES a OSA (zejména možnému vlivu systémové hypoxie). Bylo vysloveno podezření, že během spaní dochází v důsledku neklidného spánku a četných hypopnoických a apnoických pauz k everzi víčka a jeho mechanické kompresi proti polštáři. Důsledkem toho dojde k ischémii tkání víčka a po uvolnění komprese proti polštáři (během mikroprobuzení) jeho reperfúznímu poškození (10, 22). K ischemicko-reperfúznímu poškození tkáně víčka pak přispívá i systémová hypoxie. Rohovka se dostává do kontaktu s polštářem a může dojít k jejímu mechanickému poškození. Tento mechanismus je schematicky demonstrován na obrázku 4. Tato teorie je v souladu s faktem uvedeným výše, že FES bývá více akcentován na té straně, kterou pacient při spánku preferuje. Tuto skutečnost jsme několikrát zaznamenali i u našich pacientů (obr. 5).
Histopatologické nálezy prokázaly, že struktura kolagenu ve víčku je normální. Bylo ale prokázáno snížené množství elastinu v tarzálních ploténkách a v okolní přilehlé tkáni (36). Zbylá vlákna elastinu prokazovala ultrastrukturální abormality a zvýšenou expresi elastindegradujících enzymů (MMP-7, MMP-9). Na základě těchto nálezů byl vysloven předpoklad, že chronický mechanický stres (opakované everze a komprese víčka) vede k tzv. up-regulaci elastolytických enzymů (matrixmetaloproteináz) a následné degradaci elastických vláken. Výsledkem tohoto procesu je extrémně zvýšená laxita víček. Velmi laxní víčka pak mají nedostatečný kontakt s bulbem, což vede současně s dysfunkcí meibomských žláz a abnormalitami slzného filmu k projevům keratokonjuktivitidy, eventuálně i vážnějšímu poškození rohovky.
Asociovaná oční onemocnění
Bylo publikováno několik prací, které se zabývaly vztahem FES a jiných očních onemocnění. Pozornost byla věnovaná vztahu keratokonu a FES, vzájemná asociace těchto dvou onemocnění je udávána v 1–17 % případů (10, 12, 20). Byl popsán jeden případ spontánní luxace bulbu u pacienta s FES a mělkými orbitami (1). Nejvíce pozornosti je v poslední době věnováno možnému vztahu FES a OSA k normotenznímu glaukomu, glaukomu s otevřeným úhlem a neuropatii optiku (3, 7, 37). Předpokládá se, že by uvedené klinické jednotky mohly být formou manifestace chronické systémové ischémie, ke které dochází během epizod spánkové apnoe.
Asociovaná celková onemocnění
Asociace FES a obstrukční spánkové apnoe byla jednoznačně prokázána (28). V literatuře jsou popsány i případy regrese FES po úspěšné terapii OSA (29). Vyšší frekvence výskytu FES byla vypozorovaná i u pacientů s jinými poruchami spánku, ale v mnohem nižší míře. FES byl popsán také u pacientů s mentální retardací (6). V tomto případě se za příčinu výrazné laxity víček považuje opakované „mnutí“ očí, které způsobuje mechanické trauma tkáně víček. Tuto „mechanickou“ teorii vzniku FES jsme zaznamenali v praxi u dvou našich pacientek. První pacientka s mentální retardací měla jednoznačné známky floppy eyelid syndromu, který byl více akcentovaný vlevo. Příčinou bylo zřejmě opakované mnutí očí, kterého jsme byli opakovaně svědky a které potvrdila i její matka. V druhém případě se jednalo o pacientku s bilaterální totální ptózou víčka při paréze n. III po neurochirurgickém zákroku. Pacientka si jedno víčko dlouhodobě „vylepovala“ či nadzvedávala rukou. Víčko bylo výrazně laxní a mělo všechny známky floppy eyelid syndromu – ve srovnání s druhou stranou, kde byl nález v normě.
V malém počtu případů byl tento syndrom popsán u pacientů s psoriázou, s onemocněním pojivové tkáně (Marfanův syndrom, pseudoxantoma elasticum, Ehler-Danlosův syndrom), či u pacientů závislých na kokainu. Systémová onemocnění, která byla u pacientů s FES popsána, jsou shrnuta v tabulce 2.

Terapie
Terapie FES může být často svízelná. Symptomatická terapie spočívá především v hojné lokální aplikaci lubrikancií ve formě kapek, gelů či mastí. Na noc pacientům doporučujeme oči krýt, nejlépe mušlí. Vzhledem k tomu, že tento syndrom bývá často přehlédnut a pacienti jsou vedeni pod diagnózou chronické keratokonjunktivitidy nejrůznějšího původu, setkáme se v anamnéze s opakovanou lokální aplikací antibiotik, lubrikancií, nesteroidních antiflogistik či steroidních preparátů, a to většinou bez valného úspěchu. Lokální terapie má u tohoto syndromu účinek spíše podpůrný a je velmi důležitá před vlastním definitivním řešení problému, který spočívá v terapii OSA (je-li přítomna) a dále v chirurgickém zákroku na víčkách.
Byla popsána celá řada chirurgických postupů při řešení FES. Parciální tarzorafii, často používanou v minulosti, dnes při řešení tohoto syndromu nevyužíváme, popř. jen výjimečně. Základem operačního řešení je v současné době horizontální zkrácení horního víčka v plné tloušťce. Byla publikována celá řada operačních postupů (14, 24, 34). V následujícím přehledu jsou uvedeny nejužívanější techniky:
- Hexapentagonální klínovitá resekce horního víčka v jeho laterální a mediální části patří ke standardním, často využívaným postupům při horizontálním krácení víčka. Kosmetický efekt nicméně není zcela ideální. Velmi rušivě může na horním víčku působit zejména vertikální jizva, která probíhá kolmo na kožní řasu. Proto byly vyvinuty další modifikované postupy.
- Klínovitá resekce s posunem v temporální části víčka je složitější chirurgický zákrok, nicméně s kosmeticky výrazně lepším efektem.
- Modifikovaný postup dle německých autorů Kluppela a Sundmachera spočívá v horizontálním zkrácení víčka až do 50 % jeho šířky, v oválné resekci tarzu v plné tloušťce víčka a následné excizi přebytečné kůže. Tento postup je doporučován jen u těžkých případů. Při tomto způsobu řešení je třeba pamatovat i na nebezpečí hyperkorekce.
Syndrom obstrukční spánkové apnoe
Definice
Obstrukční spánková apnoe – obstructive sleep apnea (OSA) – je řazena dle mezinárodní klasifikace poruch spánku a bdění (International classification of sleep disorders, Second edition, ISCD-2) mezi poruchy dýchání vázané na spánek (32). Spánková apnoe je definována jako výskyt zástav dechu ve spánku (apnoických a/nebo hypopnoických pauz), které trvají nejméně 10 sekund a opakují se více než pětkrát za hodinu spánku. Současně dochází k probuzení nebo probouzecím reakcím. Apnoe znamená přerušení proudění vzduchu nosem nebo ústy. Hypopnoe je přechodné omezení dechových objemů nejméně o 50 % normální hodnoty, většinou s poklesem saturace hemoglobinu kyslíkem minimálně o 3 %. Apnoe je považována za obstrukční, jestliže během jejího trvání přetrvává dýchací úsilí – u centrálních apnoí dýchací úsilí není přítomno (38). Právě OSA patří mezi nejčastější a nejvýznamnější poruchy dýchání ve spánku z hlediska morbidity i mortality.
Patofyziologie
Z hlediska patofyziologie jde o poruchu lokálních neuromuskulárních reflexů při udržování hltanové průchodnosti. Dochází k opakovanému kolapsu horních dýchacích cest ve spánku. Přechodná obstrukce je při chrápání způsobena ochabnutím a „přisátím“ stěn orofaryngu s přerušením nebo omezením průchodnosti vzduchu (apnoickými nebo hypopnoickými pauzami) a následným poklesem saturace hemoglobinu kyslíkem, což má za následek tranzitorní hypoxémii. Vyvolávající příčinou apnoe může být překážka anatomická, která je v oblasti kostěných struktur nebo měkkých tkání (hypertrofie tonzil, zvětšení uvuly, prodloužení měkkého patra, tuková depozita pod sliznicí hypopharyngu, makroglosie, u dětí nejčastěji adenoidní vegetace).
Jednou z významných příčin zbytnění měkkých tkání je obezita (23). Uložení tuku převážně v horní polovině těla zvyšuje zevní tlak na faryngeální stěnu a ovlivňuje kolapsibilitu dýchacích cest (obr. 6). Kolaps dýchacích cest může být na úrovni měkkého patra, kořene jazyka či víceúrovňový. Také poloha na zádech predisponuje k OSA gravitačními mechanismy a způsobuje posun jazyka dozadu (11). Různé studie také ukazují, že patofyziologie OSA je geneticky předurčena a prokázaly pozitivní rodinnou anamnézu OSA jako důležitý rizikový faktor (35).

Výskyt v populaci je udáván různými autory nejčastěji v rozsahu 2–9 % populace s převahou mužů. Ačkoliv se OSA tradičně považovala za onemocnění postihující muže, stále více se zjištuje prevalence i u žen, především po menopauze (43). Prevalence OSA se udává vyšší u pacientů s hypertenzí (30–83 %), srdečním selháním (12–53 %) ischemickou chorobou srdeční (30–58 %) a cévní mozkovou příhodou (43–91 %) (8).
Klinické projevy
Klinický obraz má různý stupeň závažnosti. Následky této spánkové poruchy se projevují i v bdělém stavu. Příznaky proto můžeme rozdělit na noční a denní. Z nočních příznaků je typické chrápání, apnoické/hypopnoické pauzy při spánku, probouzení se s pocitem nedostatku dechu, lapání po dechu při probouzecích reakcích, mikroproubouzení, neklidný spánek, může se vyskytnout noční polyurie, noční pocení, srdeční arytmie. Z denních příznaků je nejčastěji nadměrná denní spavost a usínání při monotónní činnosti jako důsledek fragmentace spánku. Typické jsou mikrospánky, ranní únava s pocitem nevyspání a neosvěžení se spánkem, bolesti hlavy a pocit suchosti v ústech a krku. Dochází k poruše koncentrace, zhoršení pracovního výkonu, k depresivnímu ladění, mohou být i poruchy potence.
Noční spánková deprivace, rekurentní hypoxie a aktivace sympatiku v průběhu spánku mají nepříznivé metabolické a kardiovaskulární následky (8, 40, 31). OSA vyvolává endotelovou dysfunkci a zrychluje vznik aterosklerózy (16). Výsledky četných studií přesvědčivě prokázaly nezávislé spojení OSA a hypertenze. Toto spojení je podpořeno studiemi, které prokazují pokles krevního tlaku při léčbě CPAP (2, 5, 17). Vysoké procento pacientů (až 40 %) s rezistentní primární hypertenzí má nediagnostikovanou spánkovou apnoi (4). OSA bývá dnes považována za jednu z častých příčin sekundární hypertenze, noční hypertenze a farmakorezistentní hypertenze (5). Častěji se u OSA vyskytuje také ischemická choroba srdeční (ICHS), arytmie a srdeční selhání (40). Je popisován až čtyřikrát vyšší výskyt cévní mozkové příhody (CMP) než u ostatní populace, a to v důsledku menšího zásobení CNS kyslíkem během apnoických pauz (42). Je prokázáno, že OSA zvyšuje mortalitu u CMP (33). Další studie prokazují, že léčba CPAP snižuje riziko iktu, nové kardiovaskulární příhody a smrti u těchto pacientů (25). Četné práce popisují také spojení OSA a metabolického syndromu (21).
Diagnostika
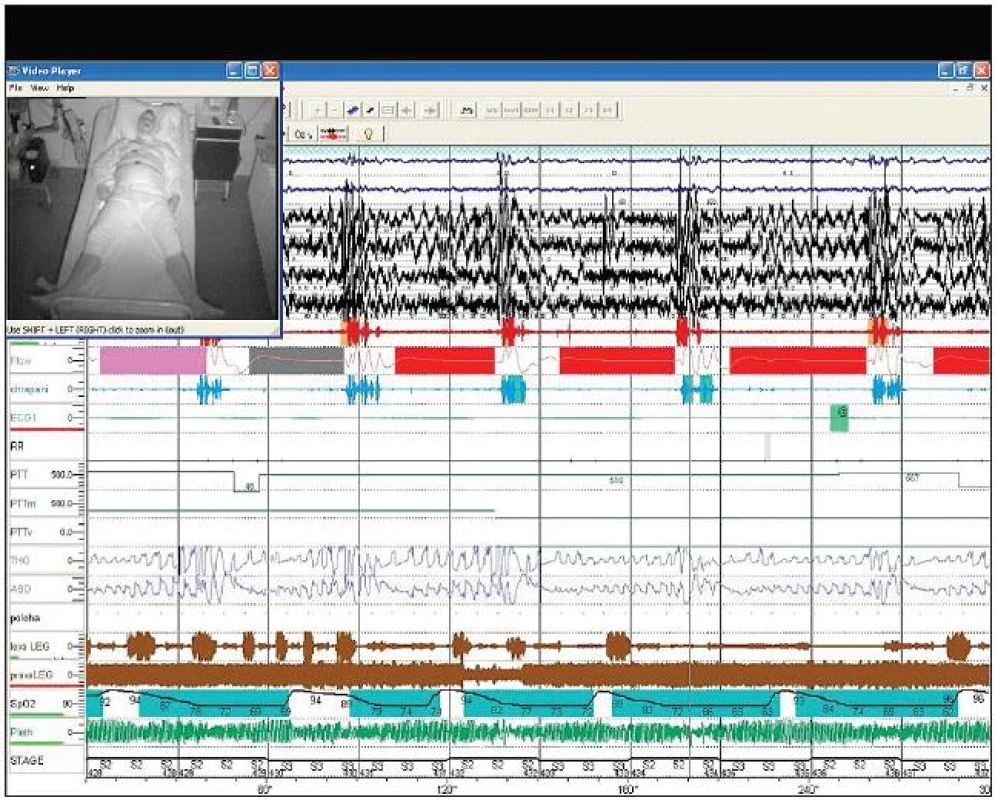
Diagnostika vychází z anamnestických údajů a dotazníkového šetření s kvantifikací denní spavosti a následného polysomnografického vyšetření ve spánkové laboratoři v průběhu nočního spánku. Zlatým standardem a nejpřesnějším vyšetřením je plná polysomnografie (PSG). Při tomto vyšetření probíhá navíc paralelní záznam elektroencefalografie (EEG), elektromyografie (EMG) a očních pohybů – elektrookulografie (EOG), které napomáhají k určení fáze spánku. Současně jsou registrovány a nahrávány dýchací zvuky a pacient je snímán ve spánku videokamerou v infračerveném osvětlení (obr. 7). Při polysomnografii je možnost, na rozdíl od limitované polygrafie, zaznamenat mikroprobouzení (32).
Terapie
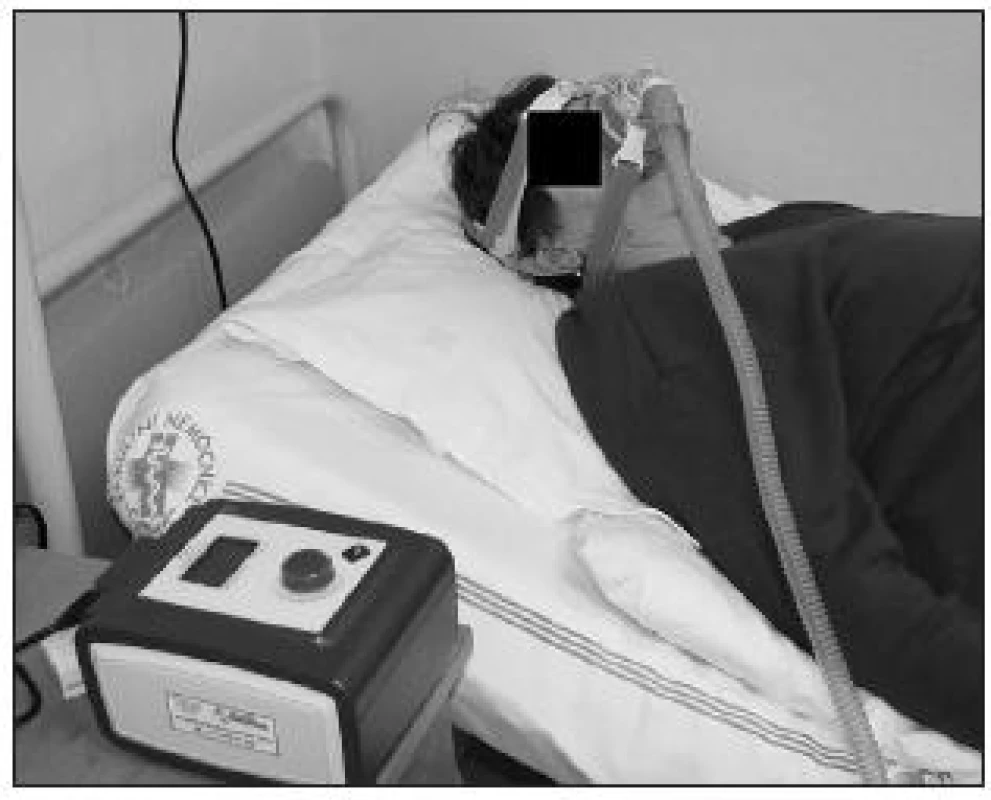
Terapie je vždy komplexní. V první řadě jde o režimová opatření, kdy jedním z nejdůležitějších ovlivnitelných rizikových faktorů pro OSA je redukce hmotnosti. Následuje konzervativní terapie – nejčastěji přetlakové dýchání (CPAP – continuous positive airway pressure). Jde o trvalý přetlak aplikovaný nosní (méně často celoobličejovou) maskou do dýchacích cest (obr. 8). Tento přetlak zabraňuje vibraci a sevření ochablých stěn orofaryngu. CPAP působí jako „pneumatická dlaha“ v dýchacích cestách. Další možností je chirurgická terapie, která je indikována v případě odstranitelné anatomické překážky. Chirurgické výkony, dnes často prováděné pomocí laseru, můžeme rozdělit na oblast nosu a nosohltanu, oblast velofaryngeální úžiny a oblast retrobazilingvální (19). V indikovaných případech se provádějí stomatochirurgické výkony.
Diskuse a Závěr
Syndrom ochablého víčka (floppy eyelid syndrom) je onemocnění, které bývá velmi často přehlédnuto, či dlouhodobě léčeno pod jinou diagnózou. Jeho patofyziologie zůstává i přes nejnovější poznatky z velké části neznámá. Pro klinickou praxi je velmi důležitá jeho prokázaná asociace s obstrukční spánkovou apnoe. V roce 2005 analyzoval McNaab (30) 50 pacientů s FES a zjistil, že 96 % z nich má symptomy OSA. Ve své dřívější studii zjistil, že vyšší počet apnoických pauz během spánku a horší saturaci hemoglobinu kyslíkem mají ti pacienti s OSA, kteří mají současně klinické projevy FES. V roce 2006 Karger et al. (18) jeho předpoklad potvrdili. Na základě současných poznatků lze tedy shrnout, že většina pacientů s FES trpí OSA. Tato závislost ale opačně neplatí (27). Jen část pacientů s OSA má klinické projevy FES – a jde většinou o pacienty se závažnějšími projevy OSA, tedy i s vyšším rizikem stran morbidity a mortality. Každý pacient s diagnostikovaným FES by měl podstoupit polysomnografické vyšetření ve spánkové laboratoři k vyloučení OSA. Pokud je u pacienta s FES diagnostikována OSA je doporučováno nejprve řešení OSA, nejčastěji nastavení pacienta na přetlakové dýchání (CPAP). Tato léčba zabraňuje sevření ochablých stěn orofaryngu během spánku a předchází tím vzniku apnoických pauz, poklesu saturace hemoglobinu kyslíkem a četným mikroprobuzením. Pokud by OSA nebyla léčena, existuje velká pravděpodobnost, že i přes úspěšnou chirurgickou terapii FES dojde časem opět k recidivě očních potíží. Naopak při úspěšné terapii OSA může dojít k regresi očních potíží. Konzervativní terapie FES je důležitá, u těžších případů bývá ovšem nutností chirurgické řešení. Dle našich zkušeností s pacienty s FES, které jsme ošetřili na naší ambulanci, byly nejčastějšími problémy, které je přivedly k očnímu lékaři: slzení, červené oči (zejména po ránu), řezání a opakované záněty spojivek. Pacienti s FES přicházejí často i do poradny pro oční plastickou chirurgii se žádostí o korekci dermatochalázy. Naše zkušenosti s korekcí dermatochalázy u pacientů s již diagnostikovanou a léčenou apnoe jsou dobré, nezaznamenali jsme žádné pooperační komplikace. Rozsáhlejší chirurgickou korekci horních víček (klínovitou resekci s posunem v temporální části víčka) jsme byli nuceni provést jen u jednoho pacienta. Jednalo se o pacienta s neléčeným těžkým OSA. Právě oční potíže (spontánní everze víček ve spánku, opakované záněty) ho přivedly k lékaři a následně vedly ke stanovení správné diagnózy OSA. Po zaléčení OSA a chirurgické korekci horních víček se oční potíže upravily. Jako největší přínos pacient vnímal návrat do běžného života – bez mikrospánků, únavy a poruch soustředění během dne.
Časná diagnostika a léčba OSA může pacientům výrazně zvýšit kvalitu života. Díky vymizení excesivního chrápání obtěžujícího okolí se zvýší kvalita života i jejich partnerům. Základním pilířem úspěšné léčby zůstává časná diagnostika. K tomu je nutná úzká mezioborová spolupráce a dobrá informovanost o této problematice.
Do redakce doručeno dne 30. 1. 2012
Do tisku přijato dne 10. 2. 2012
MUDr. Marta Karhanová, FEBO
Oční klinika LF UP a FN Olomouc
I.P. Pavlova 6
77520 Olomouc
e-mail: marta.karhanova@fnol.cz
Sources
1. Alexandrakis, G., Tse, D.T., Chang, W.J.: Spontaneous globe luxation associated with floppy eyelid syndrome and shallow orbits. Arch Ophtalmol, 1999; 117 : 138–139.
2. Barbé, F., Duran-Cantolla, J., Capote, F., et al.: Long-term effect of continuous positive airway pressure in hypertensive patients with sleep apnea, Am J Respir Crit Care Med, 2010; 181 : 718–726.
3. Bendel, R.E., Kaplan, J., Heckman, M. et al.: Prevalence of glaucoma in patients with obstructive sleep apnoea – a crosssectional case-series. Eye, 2008; 22(9): 1105–9.
4. Bixler, E.O., Vgontas, A.N., Lin, H.M., et al.: Association of hypertension and sleep - disorder breathing. Arch Intern Med, 2000; 160 : 2289–2295.
5. Bonsignore, M.R., Battaglia, S., Zito, A., et al.: Sleep apnoea and systemic hypertension. Eur Respir Mon, 2000; 50 : 150–173.
6. Boulton, J.E., Sullivan, T.J.: Floppy eyelid syndrome and mental retardation, Ophthalmology, 2000; 107 : 1989–91.
7. Boyle-Walker, M., Semes L.P., Clay, O.J., at al.: Sleep apnea syndrome represents a risk for glaucoma in a veterans’ affairs population, ISRN Ophthalmology, 2011; Article ID 920767, 5 s.
8. Bradley, T.G., Floras, J.S.: Obstructive sleep apnoea and its cardiovascular consequences. Lancet, 2009; 373 : 82–93.
9. Culbertson, W.W., Ostler, H.B.: The floppy eyelid syndrome. Am J Ophthalmol, 1981; 92 : 568–575.
10. Culbertson, W.W., Tseng, S.C.: Corneal disorders in floppy eyelid syndrome. Cornea, 1994; 13 : 33–42.
11. De Sousa, A.G.P., Cercato, C., Mancini, M.C., et al.: Obesity and obstructive sleep apnea – hypopnea syndrome. Complications of obesity, Obes Rev, 2008; 9 : 1–15.
12. Donnenfeld, E.D., Perry H.D., Gibralter, R.P., at al.: Keratoconus associated with floppy eyelid syndrome. Ophthalmology, 1991; 98(11): 1674–8.
13. Dufek, M.A., Schechtman, D.L.: Floppy eyelid syndrome: a diagnostic dilema. J Am Optom assoc, 1999; 70 : 450–454.
14. Ezra D.G., Beaconsfield, M., Sira, C. et al.: Long-term outcomes of surgical approaches to the treatment of floppy eyelid syndrome. Ophthalmology, 2010; 117(4): 839–46.
15. Gerner, E.W., Hughes, S.M.: Floppy eyelid with hyperglycinemia. 1984; 98 : 614-616.
16. Grote, L., Sommermayer, D.: Early atherosclerosis and cardiovascular events. Eur Respir Mon, 2010; 50 : 174–188.
17. Haentjens, P., Van Meerhaeghe, A., Moscariello, A., et al. The impact of continuous positive airway pressure on blood pressure in patients with obstructive sleep apnea syndrome: evidence from a meta-analysis of placebo controlled randomized trials, Arch Intern Med, 2007; 167 : 757–764.
18. Karger R.A., White, W.A., Park, W.C. et al.: Prevalence of floppy eyelid syndrome in obstructive sleep apnea-hypopnea syndrome, Ophthalmology, 2006; 113(9): 1669–74.
19. Klozar, J.: Jak odstranit chrápání?, Interní Med, 2011; 13(1), 51–53.
20. Lagford, J.D., Linberg, J.V.: A new physical finding in floppy eyelid syndrome. Ophtalmology, 1998; 105 : 165-169.
21. Lam, J.C.M., Lui, M.M.S., Op, M.S.M.: Diabetes and metabolic aspects of OSA, Eur Respir Mon, 2010; 50 : 189–215.
22. Liu, D.T., Pasculate, M.A., Sawai, J., et al.: Tear film dynamics in floppy eyelid syndrome. Invest Ophthalmol Vis Sci, 2005; 46 : 1188–94.
23. Lopez, P.P., Stefan, B., Schulman, C.I.: Prevalence of sleep apnea in morbidity obese patients who presented for weight loss surgery evaluation: more evidence for rutine screening for obstructive sleep apnea before weight loss surgery. Am Surg, 2008; 74 : 384–388.
24. Madjlessi, F., Kluppel, M., Sundmacher, R.: Die Operation des Floppy Eyelids. Klin Monatsbl Augenheilk, 2000; 216 : 148–151.
25. Martinez-Garcia, M.A., Soler-Cataluna, J.J., Ejarque-Martinez, L., et al.: Continuous positive airway pressure treatment reduces mortality in patients with ischemic stroke and obstructive sleep apnea: a 5-year follow up study. Am J Respir Crit Care Med, 2009; 180 : 36–41.
26. Mazal, Z.: The floppy eyelid syndrom. Čs Oftalmol, 1990; 46(6): 134–438.
27. Miyamoto, C., Santo, L., C., E., Roisman, L. et al.: Floppy eyelid syndrome: review. Arq. Bras. Oftalmol., 2011; 74 (1): 64–66.
28. McNab, A.A.: Floppy eyelid syndrome and obstructive sleep apnoe. Ophtal plast reconstr Surg, 1997; 13 : 98–114.
29. McNab, A.A.: Reversal of floppy eyelid syndrome with treatment of obstructive sleep apnoea. Clin experiment Ophthalmol, 2000; 28 : 125–6.
30. McNaab, A.A.: The eye and sleep, Clin Experiment Ophthalmol, 2005; 33(2): 117-25.
31. McNicholas, W.T., Bonsignore, M.R..: Sleep apnoea as an independent risk factor for cardiovascular disease: current evidence, basic mechanisms, and research priorities. Eur Respir J, 2007; 29 : 156–178.
32. Nevšímalová, S., Šonka, K., et al.: Poruchy spánku a bdění, Praha, Galén, 2007; 345 s.
33. Parra, O., Arboix, A., Montserrat, J.M., et al.: Sleep related breasing disorders: impact on mortality of cerebrovascular disease, Eur Respir J, 2004; 24 : 267–272.
34. Periman, L.M., Sires, B.S.: Floppy eyelid syndrome: a modified surgical technique. Ophthal Plast Reconstr Surg, 2002; 18 : 370–372.
35. Riha, R.L.: Genetic aspects of obstructive sleep apnoea-hypopnoea syndrome. Somnologie, 2006; 10 : 101–112.
36. Schlotzer-Schrehardt, U., Stojkovic, M., Hofmann-Rummelt, C., et al.: The pathogenesis of floppy eyelid syndrome: involvement and elastic fiber degradation. Ophthalmology, 2005; 112 : 694–704.
37. Sergi, M., Salerno, D.E., Rizzi, M. et al.: Prevalence of normal tension glaucoma in obstructive sleep apnea syndrome patients. J Glaucoma, 2007; 16(1): 42–6.
38. Šonka, K., a kol.: Apnoe a další poruchy dýchání ve spánku. Praha, Grada, 2004; 247 s.
39. Tasali, E., Ip, MS.: Obstructive sleep apnea and metabolic syndrome: alterations inglucose metabolism and inflammation. Proc Am Thorac Soc, 2008; 15 : 207–217
40. Tkáčová, R.: Spánkové apnoe a ochorenia kardiovaskulárného systému. Praha, Galén, 2006; 194.
41. Veale, D., Rabec, C., Labaan, J.P.: Respiratory complications in obesity. Breath, 2008; 4 : 211–223.
42. Yaggi, H.K., Concato, J., Kernan, W.N., et al.: Obstructive sleep apnea as a risk factor for stroke and dech. N Engl J Med, 2005; 353 : 2034–2041.
43. Ye, L., Pien, G.W., Weaver, T.E..: Gender differences in the clinical manifestation of obstructive sleep apnea. Sleep Med, 2009; 10 : 1075–1084.
Labels
OphthalmologyArticle was published in
Czech and Slovak Ophthalmology

2012 Issue 1
-
All articles in this issue
- Výskyt refrakčních vad s následnou volbou korekční pomůcky
- Naše patnáctileté zkušenosti s LASIKem
- Floppy eyelid syndrom a syndrom obstrukční spánkové apnoe
- Přínos intravitreální aplikace anti-VEGF preparátů v léčbě prahového stadia ROP 3+ v zóně I–II: Výsledky čtyřleté studie
- Vybrané prognostické faktory malígneho melanómu uvey
- Srovnávací studie měření nitroočního tlaku aplanační tonometrií, bezkontaktní tonometrií a TonoPenem
- Plyny vo vitreoretinálnej chirurgii
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Plyny vo vitreoretinálnej chirurgii
- Floppy eyelid syndrom a syndrom obstrukční spánkové apnoe
- Vybrané prognostické faktory malígneho melanómu uvey
- Srovnávací studie měření nitroočního tlaku aplanační tonometrií, bezkontaktní tonometrií a TonoPenem
