Přední uveitida vyvolaná elektrickým výbojem u celotělového poranění (patnáctiletá studie)
Anterior Uveitis Caused by Electrical Discharge in Whole Body Injuries (Fifteen Years Study)
Aim:
To inform about clinical analysis of early ophthalmologic complication (uveitis) in patients sustained electric discharge injury.
Study group:
The authors refer about fifteen years follow-up of pediatric patients at the Department of Burns Medicine, 3rd Medical Faculty, Charles University in Prague, Czech Republic, E.U., with electric discharge injury, in which the anterior uveitis was detected. Out of 43 patients after electric discharge injury, the always-unilateral iritis (iridocyclitis) was diagnosed in four (9 %) patients according to thoroughgoing follow-up after first accidental diagnosis in the year 1998. Out of four boys aged 12 – 15 years, the first two were injured during the “play” - due to the contact with electrical trolley wire while running on railroad wagons’ roofs, and the two others were stuck by lighting under a tree by secondary electrical discharge. More serious skin burns were noticed in high-voltage current injury – 69 % or 55 % of body surface respectively, with the necessity of skin transplantation. The same was necessary in one boy injured by lighting with burns of 25 % of body surface, while the last one had on the skin the lighting signs only. In most of the patients, the resuscitation care due to unconsciousness and posttraumatic shock was necessary. The anterior uveitis was diagnosed subsequently, after initial preliminary diagnoses as conjunctivitis, episcleritis, or ophthalmia electrica. The iritis without visual function decrease was discovered in few days after the injury in three patients.
Treatment and results:
The inflammation was in these cases treated with short-term application of mydriatic and corticosteroid eye drops. Once only, the uveitis appeared after two months during the patient’s hospitalization and then the signs of iridocyclitis in the anterior chamber worsened and caused visual acuity decrease to hand movement in front of the eye. The condition was successfully treated by means of parabulbar betamethasone injection and long-term application of mydriatic and corticosteroid drops.
Conclusion:
Uveitis in electrical discharge injury of different origin is a rare early complication, which may be determined solely by regular ophthalmologic follow-up examinations of the patients.
Key words:
high–voltage electrical current injury, lighting injury, anterior uveitis.
Authors:
J. Krásný 1; L. Brož 2; J. Kripner 2
Authors‘ workplace:
Oční klinika FN Královské Vinohrady, Praha, přednosta
prof. MUDr. P. Kuchynka, CSc.
1; Klinika popáleninové medicíny
FN Královské Vinohrady, Praha
přednosta prim. MUDr. L. Brož
2
Published in:
Čes. a slov. Oftal., 69, 2013, No. 4, p. 158-163
Category:
Original Article
Předneseno na Dni uveitid, Průhonice 2012
Overview
Cíl:
Seznámit s klinickým rozborem časné oční komplikace (uveitidy) u pacientů poraněných elektrickým výbojem
Vlastní sestava:
Autoři referují o patnáctiletém sledování dětských pacientů na Klinice popáleninové medicíny v Praze s úrazem elektrickým výbojem, u kterých byla detekována přední uveitida. Z celkového počtů 43 nemocných po elektrickém úrazu byla diagnostikovaná vždy jednostranná iritida (iridocyklitida) u čtyř poraněných (9 %) na základě pečlivého sledování těchto postižených po prvním náhodném záchytu v roce 1998. Jednalo se o chlapce ve věku 12 až 15 let, z nichž dva se poranili při „hře“ běhání po střechách vagónů pod elektrickou trakcí a dva byli zasaženi vedlejším výbojem blesku pod stromem. Závažnější popálení kůže bylo zaznamenáno při poranění vysokonapěťovým proudem na 69 %, respektive 55 % povrchu těla, které si vyžádalo transplantaci kůže. Tento postup musel být volen jen u jednoho poraněného bleskem pro 25 % kožních popálenin, zatímco poslední nemocný měl v kůži pouze blesková znamení. U většiny nemocných byla nutná resuscitační péče pro stav bezvědomí a posttraumatický šok. Přední uveitida byla diagnostikovaná až následně, po počátečních pracovních diagnózách jako byla konjunktivitida, episkleritida či oftalmia elektrica. Iritida se objevila v několika dnech po úrazu bez postižení zrakových funkcí u třech nemocných.
Léčba a výsledky:
Terapeuticky byl u nich zánět krátkodobě léčen kolyrii mydriatik a kortikosteroidy. Pouze jednou se uveitida projevila až po dvou měsících za hospitalizace pacienta, kdy příznaky iridocyklitidy v přední komoře gradovaly a vyvolaly pokles vidění na pohyb před okem. Stav byl úspěšně řešen parabulbární injekcí bemethazonu a dlouhodobou aplikací kolyrií mydriatik a kortikosteroidů.
Závěr:
Uveitida při poranění elektrickým vývojem různé etiologie představuje raritní časnou komplikaci, kterou lze zachytit jen na základě pravidelného oftalmologického sledování poraněných.
Klíčová slova:
poranění vysokonapěťovým proudem, poranění bleskem, přední uveitida
Úvod a epidemiologické údaje
S existencí elektrického výboje a jeho důsledcích bylo lidstvo konfrontováno od počátků své existence v podobě blesků, které zabíjely, ale také byly prvním zdrojem ohně. Hromy a blesky byly od starověku opředeny mýty. Byl to bůh Zeus, nejvýznamnější a nejvznešenější ze všech řeckých bohů [26], kterému ukovali Kyklopové blesky a hromy pro boj s Titany, také se tím staly jeho symbolem moci. První bleskosvod byl zkonstruován v roce 1750 americkým přírodovědcem a diplomatem B. Franklinem, jeho princip jímacího zařízení se svody, které zapuštěním do země umožní uzemnění elektrické energie, se uplatňují dodnes.
V současnosti ve světě každou vteřinu blesk udeří stokrát, což značí 8 milionů záblesků za den. Napětí mezi mraky a zemí či jiným objektem, do kterého blesk udeří, je okolo 2 milionu V/m a má hodnotu proudu 30 000–50 000 A stejnosměrného proudu. Doba působení je extrémně krátká 10–100 ms. Teplota dosahuje 30 000 K (kelvin) [19]. Výsledkem je okolo 50 000 požárů hospodářských zařízení či úrazů lidí [19]. Přímý zásah bleskem je prakticky vždy smrtelný. Častější jsou vedlejší kontakty, přesto každý desátý úraz bleskem končí smrtí [18]. Počet úmrtí v jednotlivých vyspělých státech výrazně liší. Nejvyšší počty byly vykázány v USA, a to v průměru 106 úmrtí za rok v průběhu šedesátých až osmdesátých letech 20. století [19].
Průmyslová revoluce v 19. st. přinesla vývoj a uplatnění elektrických zdrojů, které se staly nositelem pokroku, ale také začaly zraňovat a zabíjet. První úmrtí, a to vyvolané výbojem 250 voltového generátoru střídavého proudu, bylo popsáno ve Francii v roce 1879 [10]. Lidský důmysl se nedal zastavit a již v roce 1890 bylo v USA poprvé použito k trestu smrti elektrické křeslo [12]. Všeobecně platí, že střídavý proud je třikrát nebezpečnější než stejnosměrný. Úrazy elektrickým výbojem tvoří zhruba 3–4 % popáleninových úrazů přijímaných do popáleninových center. Tímto typem úrazů jsou mnohonásobně postiženi častěji muži než ženy, a to i v dětském věku. Mortalita elektrickým proudem se udává jen mezi 2–3 %, což je podmíněno vyšší četností nízkonapěťových úrazů než vysokonapěťových [13].
Oční komplikace jako výsledek elektrických úrazů jsou velice variabilní: chemóza spojivek, perforace rohovky, iritida, katarakta, poškození RPE, makulární edém až makulární díra, sklivcové hemoragie, odchlípení sítnice a optická neuritida [16]. V odborném oftalmologickém tisku se objevují především práce o komplikované kataraktě mnoho let. Historicky byla katarakta po zásahu bleskem popsaná St. Yvesem již v 18. století, zatímco první popis o poškození čočky vysokonapěťovým proudem je od Brixe z roku 1900 [6]. V odborném tisku bývalého Československa v padesátých letech minulého století se objevuje termín „Cataracta electrica“ [17] a „Blesková katarakta“ [7]. Poškození čočky souvisí s tím, že se jedná o stochastický orgán, k poškození stačí proud nad 1000 V, především při kontaktu na hlavě, což vyvolá změnu makromolekul a vakuolizací [13]. Iritida či iridicyklitida jako přední uveitida je podle PUBMEDu popisována raritně jako jednotlivá sdělení ve světovém písemnictví, včetně také zařazených dřívějších sdělení od českých autorů [11, 23].
Cílem našeho sdělení bylo na základě dlouholetého pozorování porovnat nálezy několika dětských pacientů, zhodnotit vývoj onemocnění a v diskusi vyslovit teoretické podklady vzniku uveitidy na základě rozboru celotělového poranění elektrickým výbojem.
Vlastní sestava
V letech 1998 až 2012 (celkově 15 let) bylo na Klinice popáleninové medicíny FN Královské Vinohrady celkem hospitalizováno 46 dětí do věku 15 let poraněných elektrickým výbojem. Z toho tři zranění podlehli, proto do sestavy nebyli zařazeni. Ze zbývajících 43 postižených se projevily u 4 z nich následné přední uveitidy (9 %). Jednalo se o čtyři chlapce ve věku druhého stupně školně vzdělávacího procesu. U dvou z nich (ve věku 12 a 15 let) byla příčinou nebezpečná hra „běhání po střechách vagónů“ pod sběrnými vodiči elektrické trakce s vysokonapěťovým proudem. Následně byli zasaženi stejnosměrným proudem 1,5 či 3,0 kV, který byl transformován ze střídavého proudu 25 kV / 50 Hz. Další dva nemocní (ve věku 12 a 14 let) byli zasažení vedlejším kontaktem z blesku, který zasáhl strom, pod nímž se preventivně schovali před bouřkou. Charakteristické byly obrazy nálezů vstupu elektrického výboje jednotlivých úrazů (obr. 1, obr. 2). Výstupním místem výboje blesku byl vždy nárt. Celkově závažnější popáleniny byly způsobeny u dvou postižených úrazem elektrickým proudem ze sběrného vodiče trakcí, kdy rozsahu kožního poranění odpovídalo i závažnější postižení celkového stavu a následný průběh léčby (tab. č. 1) s nutností plastické kožní úpravy (obr. 3). Poranění nemocných po nepřímém zásahu blesku bylo méně zatěžující. Kardiologický a neurologický nález u všech čtyř nemocných byl bez patologických výkyvů v průběhu hospitalizace po úvodní resuscitaci.
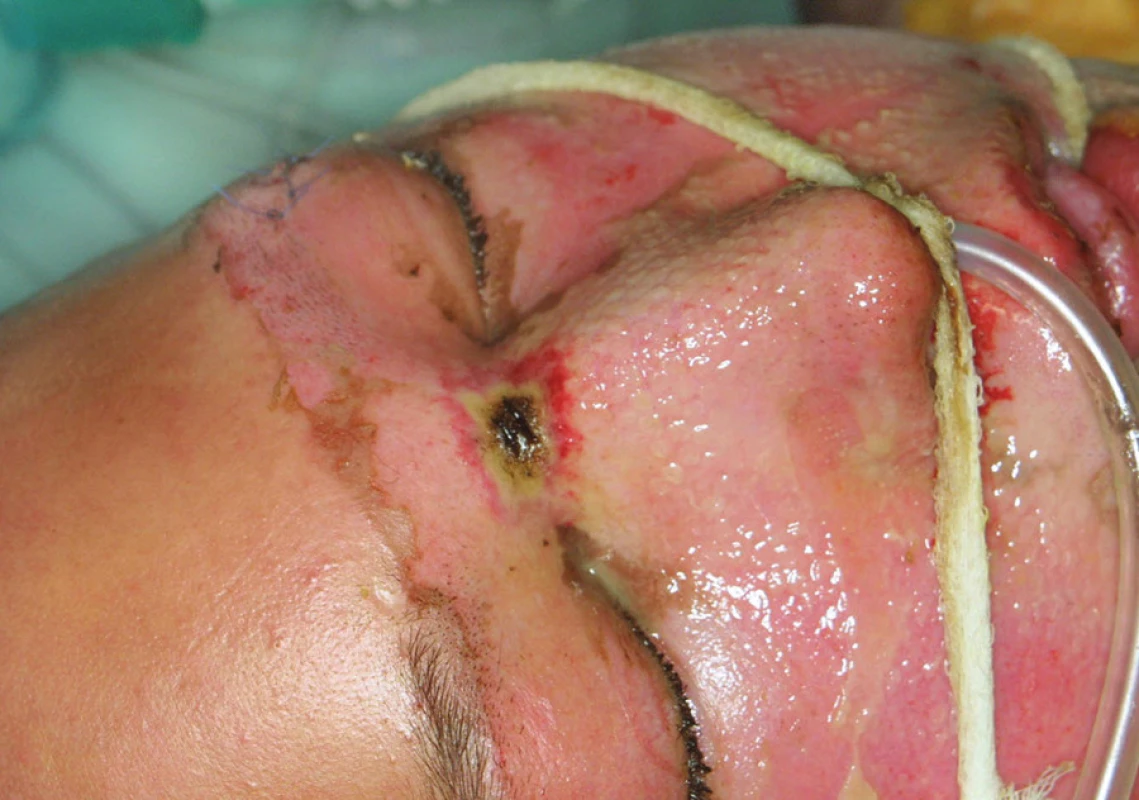




Oční symptomatologie je následně probrána v jednotlivých kazuistikách seřazených podle závažnosti celkového poranění elektrickým výbojem.
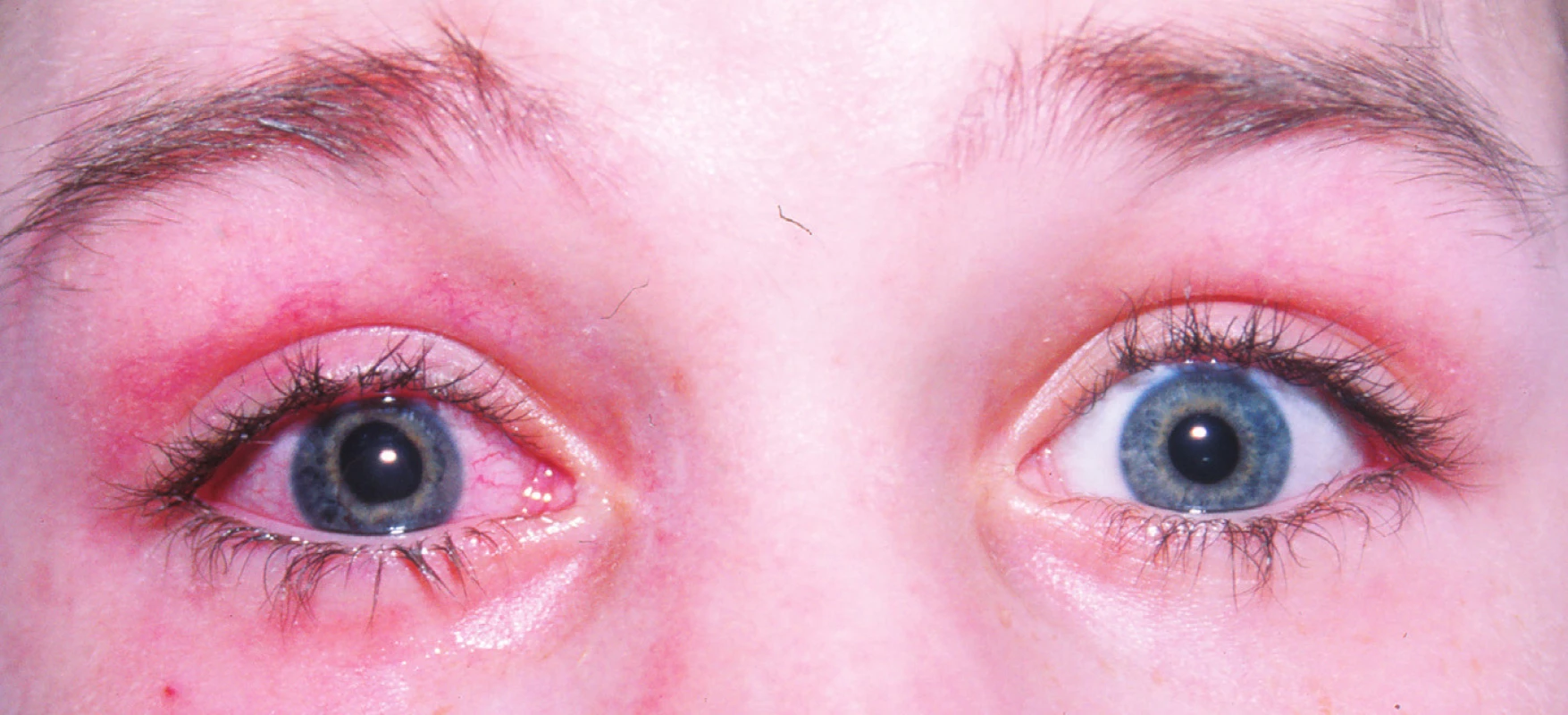
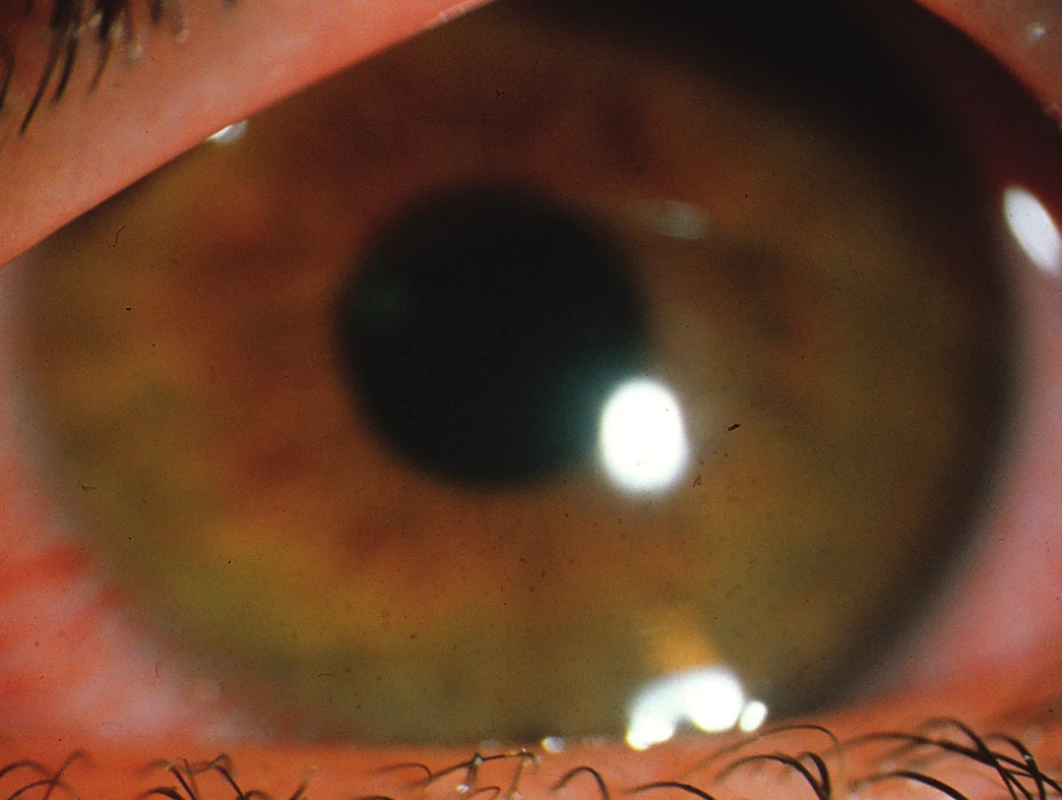
Pacient č. 1: Počáteční nález iritace předního segmentu pouze pravého oka byl pátý den po přijetí na lůžku považován za konjunktivitidu, teprve vyšetření na štěrbinové lampě vzhledem k anisokorii v následujících dnech prokázalo přední iritidu – přítomná byla mírná ciliární injekce (obr. 4), nálet na endotelu a flare v přední komoře, zornice lehce širší oproti levé straně, ale bez synechií, volná, reakce na osvit stranově symetrická. Čočky byly oboustranně čiré a také na fundu byl bilaterálně fyziologický nález, pouze makula vpravo byla bez foveolárního reflexu, VOP i VOL 0,5 nat. Po nasazení lokální terapie: Homatropin 4% jednou a Dexamethazon gtt. pětkrát denně, nastalo po týdnu zklidnění a léčba mohla být vysazena. Při kontrole po propuštění, čtyři měsíce od úrazu, bulby byly klidné, normotonické, bez zánětlivých příznaků, v čočkách patrné zadní „Y“ švy, vpravo mírná disociace zadní subkapsulární vrstvy. Fundus fyziologický, makuly již s reflexem, ale vzhledem k předchozímu nálezu bylo provedeno vyšetření citlivosti na kontrast (CSV 1000) s výsledkem symetrického normálního rozsahu ve všech čtyřech cyklech na stupeň, VOP = VOL 0,66 s –0,5/90, binokulárně potom 1,0. Další vývoj neznáme, ke kontrolám se nedostavil.
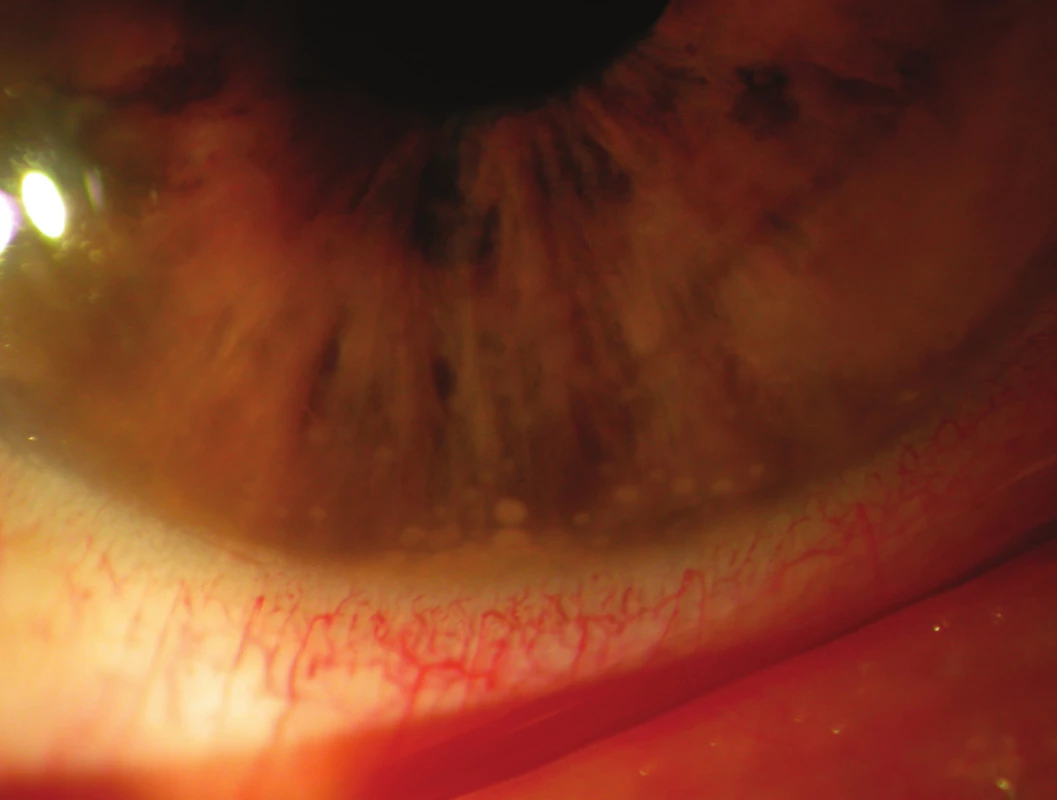
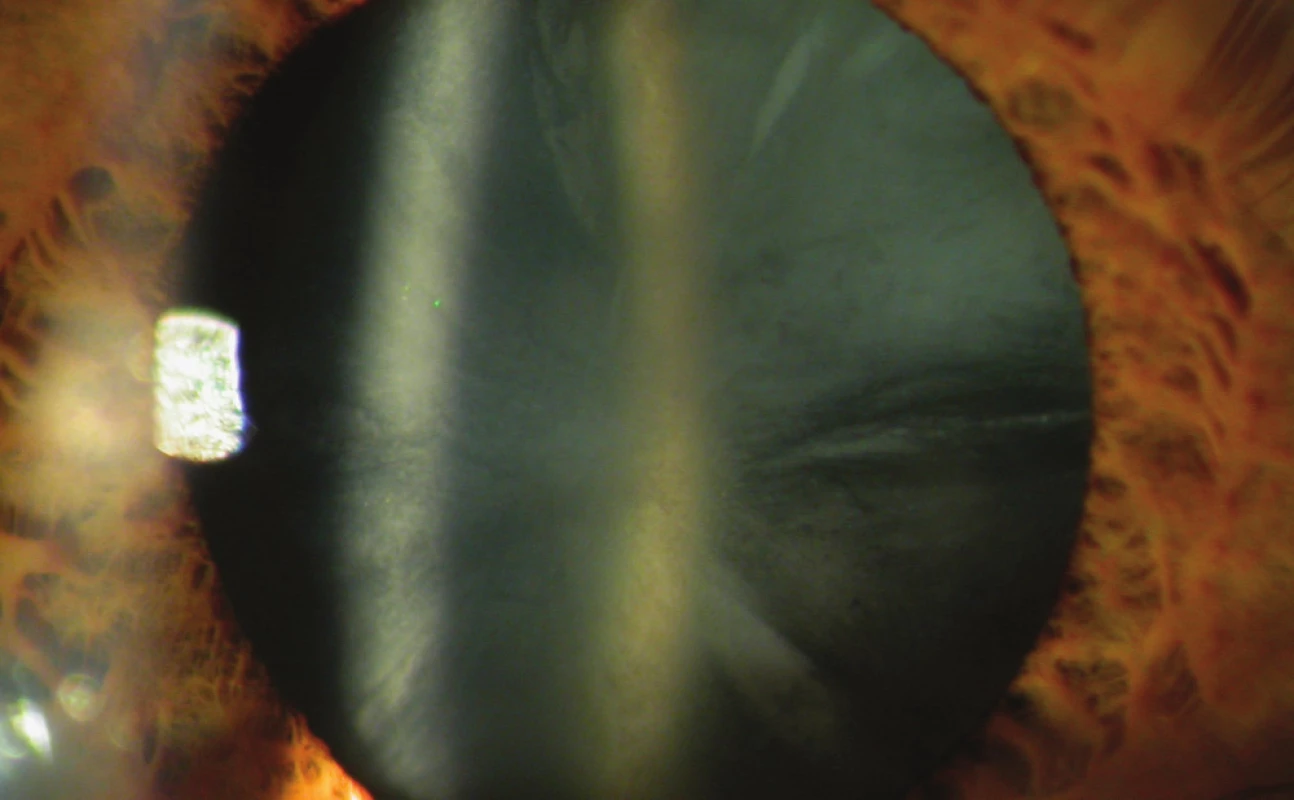
Pacient č. 2: Až dva měsíce po úrazu elektrickým výbojem se projevilo klinicky patrné poúrazové oční postižení, a to pouze vpravo, které v počátku na lůžku bylo rovněž považováno za konjunktivitidu, léčenou Garasonem gtt. po dvou hodinách. Následovala progrese nálezu, po dvou dnech byla již diagnostikovaná iridocyklitida s hypopyonem, v léčbě byla nasazena mydriatika. Přes aplikaci Atropinu 0,5% třikrát denně a Dexamethazonu gtt. s četností aplikace po jedné hodině stav progredoval. Vízus vpravo poklesl na světelnou projekci, přední komora byla vyplněna fibrinovým konglomerátem, pro který nebylo možno dále diferencovat. Vzhledem k celkovému stavu dětského pacienta, výrazné bolestivosti a světloplachosti nebylo možno provést fotodokumentaci. Následná parabulbární aplikace 1 ml Diprophosu podmínila při zachování lokální terapie postupný ústup zánětu. Oční nález při propuštění domů po dvou týdnech prokazoval zklidnění zánětlivého procesu. Bulbus vpravo byl klidný, normotonický na endotelu rohovky ojedinělý element, přední komora i duhovka klidná, zornice v arteficiální doznívající mydriáze, volná, čočka (obr. 5) s disociací zadního „Y“ švu a vakuolami (vlevo tento nález chybí), sklivec lehce opákní, na fundu fyziologický nález, sítnice leží, pouze foveolární oblast bez reflexu (vlevo s reflexem). VOP 0,5 stenop. s +1,5 = +0,5/75, VOL 0,66 s – 0,5 = – 0,5/45. Bylo doporučeno pokračovat vpravo v terapii Dexamethazon gtt. 2x denně a sledování v místě bydliště. Na výzvu ke kontrole u nás se již nedostavil.

Pacient č. 3: V den příjmu bylo konstatováno pouze ožehnutí řas, bulby klidné. Po deseti dnech při vyšetření na lůžku pomocí přenosné ruční štěrbinové lampy byly bulby klidné, ale vpravo fibrin na přední ploše čočky a dole na endotelu rohovky v oblasti nad komorovým úhlem jsou precipitáty (obr. 6). Vlevo bulbus bez zánětlivých změn, čočka čirá. Oboustranně byl nález na fundu fyziologický. Stav vpravo byl léčen: na prvé tři dny byl podán Homatropin 4% jednou denně a Flarex gtt. pětkrát denně podobu deseti dní. Při propuštění byly bulby klidné a čočky čiré, VOP = VOL 1,0 nat. Kontrola v prosinci 2012, a to půl roku po úrazu neprokázala žádné zánětlivé a následné změny na bulbech jako celku.
Pacient č. 4: V rámci příjmového konziliárního vyšetření bylo zarudnutí pravého oka hodnoceno jako oftalmia elektrica a následující den byl stav přehodnocen (opět jen při vyšetření na lůžku bez štěrbinové lampy) na episkleritidu, bylo doporučeno aplikovat Maxitrol ung. 5x denně. Teprve podrobné vyšetření na štěrbinové lampě o několik dní později hodnotilo stav za iritidu (obr. 7) – přítomná byla perikorneální injekce, nálet buněk na endotelu rohovky, flare v přední komoře a v zornici fibrinová síťka. Čočka byla čirá a nález na fundu fyziologický. Vlevo byl konstatován komplexně fyziologický nález, VOP = VOL 1,0 nat. Následná lokální terapie jen vpravo: Homatropin 4 % jednou denně a Flucon gtt. pětkrát denně po dobu jednoho týdne eliminovala zánětlivý proces. V místě bydliště byl sledován nepravidelně, při navržené kontrole v prosinci 2012 byla zjištěna jen na pravém oku komplikovaná elektrická katarakta (obr. 8.): především voština v zadní koře, výrazná disociace jádra a radiální zákalky či vakuoly v předním kortexu. Pacient sám anamnesticky udal, že zhoršení vidění si uvědomoval teprve dva roky. Oba bulby byly klidné a normotonické, bez zánětlivých příznaků, fundus oboustranně byl zcela fyziologický. VOP 0,1 naturálně a 0,33 s – 2,0/20, zatímco VOL 1,0 s – 0,75, čímž bylo narušeno prostorové vidění. Pacientovi bylo navrženo operační řešení komplikované katarakty za pomocí implantace torické čočky, neboť rohovková mapa prokázala jen jednostranný, zřejmě poúrazově vzniklý rohovkový astigmatismus.
Diskuse
Malé děti mají predispozici k úrazům nízkonapěťovým proudem, kde zdrojem vzhledem k jejich mobilitě jsou elektrické kabely po podlahách bytů. V pubertě přibývají úrazy vysokonapěťovým proudem se závažnými poraněními až smrtí [3]. V našem regionu se objevovaly a budou objevovat úrazy doma, bez větších trvalých následků, ale vysokonapěťové úrazy vznikající v nezajištěných trafostanicích na sídlištích [24] byly vystřídány „hrami“ na střechách vagónů pod elektrickými trakcemi jako u našich nemocných. Základním projevem elektrických úrazů je elektrodermální destrukce v různém rozsahu, u úrazu vysokonapěťovým proudem je rozsáhlejší než při zásahem blesku [3]. S úrazem blesku souvisí kožní projev bleskového znamení nebo-li Lichtenbergovy obrazce (keraunographic marking) [19], které byly detekovány u našeho pacienta č. 4. Tuto specifickou strukturu vytváří proud šířící se v povrchních vrstvách kůže, který způsobí sporadické diskrétní extravazáty erytrocytů v dermis. Ve vlastní patofyziologii tkáňového poškození se zvažuje o elektroforéze, která se považuje za příčinu myonekróz [13]. Nezávažnější komplikací je kardiopulmonální postižení pro možnost zástavy oběhu (asystolie a fibrilace komor) a dechu, které souvisí s neurologickými projevy [3, 4], jenž se projevily u všech nemocných na různé úrovni a vyžadovaly resuscitační péči, a to především kontuze a infiltrace plic u dvou postižených. Mezi další akutní neurologické projevy patří kóma, expresivní dysfázie a amnézie [3, 4], která byla pozorována u jednoho nemocného. Závažné je akutní selhání ledvin, které má projevy v oligourii, albuminurii a hemoglobinurii [3, 4], naštěstí jsme u sledovaných chlapců nezaznamenali díky kvalitní intenzivní péči. Rovněž nebylo pozorováno poškození muskulosketálního systému, které se projevuje tetanickými svalovými kontrakcemi s možnosti traumatických zlomenin skeletu a vlastní rupturou svalů [3, 4]. Napětí nad 70 kV je fatální. Pro charakter poranění je důležitým faktorem rezistence jednotlivých tkání. Vysoká je u kostí, tuku a šlach. Střední má kůže, ale suchá má rezistenci stokrát vyšší než vlhká. Nejnižší je v sestupné řadě u svalu, vmezeřeného vaziva a nakonec u cév naplněných krví a nervů, kde je tedy nejvyšší riziko. Elektrické popáleniny jsou vyvolány přímým kontaktem (elektrotermální popálení) nebo sekundárním kontaktem, který představuje oblouk a plamen [3]. Důležitou součástí úrazu bleskem jsou dopady zvukové a tlakové vlny na lidský organismus jako je ruptura tympanické membrány [19], které jsme v různém rozsahu u našich nemocných potvrdily.
Nejčastější oční problematikou spojenou s celotělovým poraněním elektrickým výbojem je poškození čoček, která zaujala i další oftalmology, což potvrzují i dvě poslední práce v česko-slovenském periodiku od slovenských autorů [1, 9]. Očnímu postižení oboustranných elektrických katarakt bez doprovázející uveitidy předcházela závažná popálení končetin, krku a obličeje u dvou desetiletých chlapců (jeden vlezl do nezajištěné trafostanice pro balón, druhý si šel sundat hračku z vysokovoltážního vedení) a dvou mladých elektromontérů při úrazech vysokonapěťovým proudem [9]. Vývoj jednostranné katarakty s poklesem zrakové ostrosti již šest měsíců po úrazu bleskem bez předchozí uveitidy byl popsán [1] před dvěma roky. Slovenští autoři současně poukázali na závažnost poranění bleskem. Čtyři turisté byli zastiženi bouřkou na kopci a blesk udeřil v jejich blízkosti, dva zemřeli na místě a dva se dostali do bezvědomí [1]. Jednalo se o nepřímý mechanismus působení blesku půdním proudem, kdy energie blesku ze zasažené půdy se jí šíří k postiženému a toho sekundárně zasáhne [3,19]. U poraněných našeho pozorování se také jednalo o nepřímý mechanismus, a buď o postranní blesk představující vedlejší kontakt, protože ten „vyšplouchne“ z nedalekého zasaženého objektu na postiženého nebo o kontaktní úraz, neboť úder blesku nejprve zasáhne objekt, kterého se postižený dotýká [3, 19]. V případech dvou poraněných chlapců to byl strom, pod kterým se před bouřkou schovali.
Následná progrese poklesu zrakové ostrosti na úroveň vízu 0,1 u jedné ze dvou přeživších v horách na Slovensku [1] byl podmíněn kataraktou s převahou zadního subkapsulárního zákalu, která byla ve shodě s naším nálezem. Jen u našeho pacienta se anamnesticky udávané zhoršené vidění vpravo objevilo až 10 let po úrazu, což není běžné. Studie 113 pacientů v průběhu pěti let po elektrickém úrazu sledovala vznik katarakt. Prokázala je na 13 očích, což je 6,2 % v časovém horizontu 1–27 měsíců po úrazu [20]. Přechodnou změnou nálezu na očním pozadí bylo u našich dvou pacientů nespecifické vymizení foveolárního reflexu. Zpětně nelze vyloučit možnost doprovodného incipientního makulárního edému, které nebylo vzhledem k celkovému stavu pacientů přesně verifikovat. Patologické změny na úrovni RPE, na podkladě nevýrazné hyperfluorescence ve foveolární oblasti při FAG vyšetření zaznamenali slovenští autoři [1], ale další kontrolní vyšetření u této jediné pacientky za pomocí OCT bylo již bez patologického obrazu. Makulární krajiny jsou velice citlivé na termální poškození, protože je zde vysoký obsah melaninu. Elektrický proud může poškodit RPE elektrolýzou. Makulární edém simuluje Berlinovo zkalení brzy po úrazu bleskem, přičemž v dalším průběhu lze lézi popsat jako cystu či makulární díru nebo solární makulopatii [8, 14].
V posledním desetiletí byly zaznamenány pouze jednotlivá pozorování nitroočních zánětů po úrazu bleskem závažného charakteru [5, 15, 21], ale i po úrazu elektrickým proudem s izolovanou jednostrannou formou uveitidy [2]. U úrazů bleskem se jednalo o oboustranný dobře léčitelný zánět uveální tkáně s dalšími doprovodnými projevy, jako bylo současné postižení rohovky či vývoj změn opacity čoček [5, 15]. V našem písemnictví jsou uváděny úrazy elektrickým výbojem ve spojení se vznikem uveitidy v obsahu základního oftalmologického periodika prakticky od jeho počátku. První kazuistika je zaznamenána již v roce 1937 po poranění bleskem, kdy z popisu perikorneální injekce a přechodného zákalu v oblasti čočky vyplývá, že již i zde se nevylučovala spoluúčast nitroočního zánětu [25]. Do přímé souvislosti s výbojem blesku byla dávána iridocyklitida po 25 dnech jako pozdní následek úrazu [22]. Poranění očí výbojem vysokého napětí 35 kV bylo v počátku provázeno obrazem elektrické oftalmie, ale po deseti dnech se objevila různě rozsáhlá oboustranná iridocyklitida a po třech měsících i příznaky elektrické katarakty [12]. Exsudativní amoce s iridocyklitidou vznikla až 2,5 měsíce na jednom oku po úrazu bleskem, kdy konzervativní léčbou se podařilo stav restaurovat v periferní chorioretinální jizvu se zlepšením vízu z 0,1 na 0,25. Později se rozvinula katarakta [23]. U našich pacientů se vždy jednalo o jednostranné postižení a iritida až na jednoho nemocného byla prchavá. Závažná jednostranná iridocyklitida u jediného pacienta se objevila až po dvou měsících po úrazu, ale ještě v období hospitalizace. Je proto otázkou zda se jednalo o pozdní následek či nikoliv. Nebyly shledány žádné predispozice či jiné okolnosti celkového postižení vyvolávající lokální oční imunopatologický stav, proto jsme pacienta přiřadili do sestavy i na základě předchozích českých pozorování [22, 23]. V literatuře jsme nenalezli žádná histologická sdělení na téma uveitid vyvolané elektrickým proudem, která by byla provedena u zemřelých pacientů. Přesto lze vyslovit možnou teorii vzniku uveitid jako korelaci se známými poznatky u parenchymatického bohatě cévně zásobeného orgánu, který představují ledviny. Přímý elektrotermický účinek proudu vysokého napětí na parenchym a cévní systém se poruší přenos iontů v tubulech odpovědí je přestup bílkovin a buněk. Vliv může mít tvorba extravazátu popisovaná v epidermidermis. Možným faktorem by mohla být i vakuolizace a reaktivní mióza popisovaný u nervové tkáně, neboť ta klade nejmenší odpor a je nejvnímavější k elektrickému proudu [13].
Závěr
Přední uveitida je raritní oční komplikací v rámci celotělových úrazů elektrickým výbojem, která pro svůj často prchavý průběh může ujít pozornosti. K jejímu zachycení nám sloužilo pravidelné sledování všech dětských zranění elektrickým výbojem po dobu 15 let na Klinice popáleninové medicíny ve FN Královské Vinohrady.
Do redakce doručeno dne 22. 4. 2013
Do tisku přijato dne 22. 10. 2013
MUDr. Jan Krásný
Oční klinika FN Královské Vinohrady
Šrobárova 50
100 34 Praha 10
e-mail: jan.krasny@fnkv.cz
Sources
1. Alexik, M., Štubňa, K., Kačerik, M.: Katarakta po úraze bleskom. Čes a slov Oftal, 67; 2011 : 27–29.
2. Benlier, E., Top, H., Kandulu, H., Yurdakul, E.: Isolated uveitis: a rare complication of electrical injury. J Burn Care Res, 5; 2008 : 856.
3. Cooper, M.A, Price, T.G.: Electrical and lighting injures. Ener Med Clin North Am, 2, 1984 : 489–501.
4. Cooper, M.A.: Emergent care of lighting and electrican injures. Semin. Neuro, 15; 1985 : 268–275.
5. Datta, H., Sarkan, K., Praedeep, R., et al.: An unusual case of late ocular changes after lighting injury. Indian J Ophthalmol, 50; 2002 : 224–225.
6. Duke-Elder, S (ed.).: Text Book of Ophthalmology. Vol. VI. (Injuries), H. Kimptom, London, 1954 : 6435–6442.
7. Fiala, E.: Blesková katarakta. Čs Oftal, 12; 1956 : 449–450.
8. Handa, J.T., Jaffe, G.J.: Lighting maculopathy. Retina, 14; 1994 : 164–172.
9. Izák, M., Koláčný, J., Šváčová, H.: Elektrická katarakta. Čs Oftal, 34; 1978 : 145–149.
10. Jex-Blake, A.J.: The Gulstonian lectures on death from electricity in the late nineteenth century. Med Instrum, 9; 1975 : 267.
11. Klíma, M., Šeba, J., Kindernay, S.: Poranění očí elektrickým výbojem o vysokém napětí. Česk Oftal, 24; 1968 : 123–126.
12. Kobernick, M.: Electrical injuries: pathophysiology and emergency management. Ann. Emerg. Med, 11; 1982 : 633.
13. Königová, R., Bláha, J. a kol.: Komplexní léčba popáleninového traumatu, Karolinum, Praha , 2010 s.432.
14. Lee, M.S., Gunton, K.B., Fischer, D.H., Brucker, A.J.: Ocular manifestation of remote lighting strike. Retina, 22; 2002 : 808–810.
15. Lin, C.J., Yang, C.H., Yang, C.M., Chang, K.P.: Abnormal electroretinogram and abnormal electrooculogram after lighting-induced ocular injury. Am J Ophthalmol. 133; 2002 : 578 – 579.
16. Miler, B., Goldstein, M., Monshizadeh, R.: Ocular manifestations of electrical injury: a case report and review of the literature. CLAO J, 28; 2002 : 224–227.
17. Navrátil, B.: Cataracta electrica. Čs Oftal. 7; 1951 : 287–289.
18. Norman, M.E., Albertsonj, D., Young, B.R.: Ophtalmic manifestations of lighting strike. Survey of Ophtalmol, 46; 2001 : 19–24.
19. Ritenour, A.E., Morton,M.J. et al.: Lighting injury. Burns, 34; 2008 : 585–594.
20. Saffle, J.R., Crandal, A., Warden, G.D.: Cataracts: a long-term complication of electrical injury. J Trauma, 25, 1985 : 17 – 21.
21. Sommer, L.K., Lund-Andersen, H.: Skin burn, bilateral iridocyklitis and amnesia following a lighting injury. Acta Ophtalmol. Scand., 85, 2004 : 596–598.
22. Štefek, J.: Iridocyklitis jako pozdní následek úrazu bleskem. Čs. Oftal, 9; 1953 : 301–305.
23. Těšínský, P., Válová, M.: Uveitida a odchlípení sítnice po zásahu bleskem. Čes. Oftal., 29, 1973 : 375–378.
24. Vrbický, J., Kripner, J., Königová, R. et al.: Úrazy dětí elektrickým proudem. Rozhledy v chirurgii, 64, 1985 : 470–474.
25. Wostrý, M.: Případ očního poranění bleskovým výbojem. Čs Oftal. 3, 1937 : 69–71.
26. Zamarovský, V.: Bohové a hrdinové antických báji. Mladá fronta, Praha, 1965, s. 334–336.
Labels
OphthalmologyArticle was published in
Czech and Slovak Ophthalmology

2013 Issue 4
-
All articles in this issue
- Úrazy očí a periokulární krajiny u dětí ve FN Ostrava v letech 2007–2011
- Přední uveitida vyvolaná elektrickým výbojem u celotělového poranění (patnáctiletá studie)
- Anatomické výsledky kryochirurgických operací při rhegmatogenním odchlípení sítnice – naše zkušenosti
- Analýza příčin explantace nitroočních čoček
- Současné možnosti měření nitroočního tlaku
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Současné možnosti měření nitroočního tlaku
- Analýza příčin explantace nitroočních čoček
- Úrazy očí a periokulární krajiny u dětí ve FN Ostrava v letech 2007–2011
- Přední uveitida vyvolaná elektrickým výbojem u celotělového poranění (patnáctiletá studie)
