Exenterácia očnice pre bazocelulárny karcinóm
Exenteration of the Orbit for Basal Cell Carcinoma
Aim:
Primary treatment of basal cell carcinoma of the lower eyelid and the inner corner is essentially surgical, but advanced lesions require extensive surgical interventions. In some cases it is necessary to continue with the mutilating surgery - exenteration of the orbit. In this work we evaluate the indications of radical solutions in patients with basal cell carcinoma invading the orbit and the subsequent possibility for individually made prosthesis to cover the defect of the cavity.
Materials and methods:
Indications to exenteration of the orbit in patients with basal cell carcinoma findings in 2008–2013. Case report of 2 patients.
Results:
In period 2008–20013 at the Dept. of Ophthalmology, Comenius University in Bratislava totally 221 patients with histologically confirmed basal cell carcinoma of the eyelids and the inner corner were treated. In 5 cases (2.7 %) with infiltration of the orbit the radical surgical procedure, exenteration was necessary. In 3 patients exenteration was indicated as the first surgical procedure in the treatment of basal cell carcinoma, since they had never visited ophthalmologist before only at in the stage of infiltration of the orbit (stage T4). In one case was indicated exenteration after previous surgical interventions and relapses. After healing the cavity patients got individually prepared epithesis.
Conclusion:
Surgical treatment of basal cell carcinoma involves the radical removal of the neoplasm entire eyelid and stage T1 or T2 can effectively cure virtually all tumors with satisfactory cosmetic and functional results. In advanced stages (T4 stage) by infiltrating the orbit by basal cell carcinoma exenteration of the orbit is necessary. This surgery is a serious situation for the patient and also for his relatives. Individually made prosthesis helps the patient to be enrolled to the social environment.
Key words:
basal cell carcinoma, eye lid tumor, exenteration of the orbit, prosthesis of the orbit
Authors:
A. Furdová; K. Horkovičová; I. Krčová; V. Krásnik
Authors‘ workplace:
Klinika oftalmológie Lekárskej fakulty Univerzity Komenského a Univerzitná nemocnica, Nemocnica Ružinov, Bratislava, prednosta doc. MUDr. Vladimír Krásnik, PhD.
Published in:
Čes. a slov. Oftal., 71, 2015, No. 4, p. 209-216
Category:
Original Article
Overview
Cieľ práce:
Primárna liečba bazocelulárneho karcinómu v oblasti dolnej mihalnice a vnútorného kútika je zásadne chirurgická, pokročilé lézie vyžadujú rozsiahle chirurgické intervencie a niekedy je nutné pristúpiť aj k mutilujúcim výkonom - exenterácii orbity. V práci hodnotíme indikácie radikálneho riešenia u pacientov s bazocelulárnym karcinómom prerastajúcim do očnice a následné možnosti epitetického riešenia defektu vzniknutého v oblasti očnice.
Materiál a metodika:
Indikácie exenterácie očnice upacientov s nálezom bazocelulárneho karcinómu v období 2008 - 2013. Kazuistiky dvoch pacientov.
Výsledky:
Na Klinike oftalmológie LF UK a UNB, nemocnica Ružinov v Bratislave, sa v rokoch 2008 – 2013 operovalo 221 pacientov s histologicky verifikovaným bazocelulárnym karcinómom mihalníc a vnútorného kútika. V 5 prípadoch (2,7 %) išlo o pacientov s infiltráciou očnice a indikoval sa radikálny operačný postup (exenterácia), z toho u jedného pacienta sa indikovala rozšírená operácia aj s resekciou tumoru prerastajúceho do maxilárnej dutiny v spolupráci so stomatochirurgom. U 3 pacientov sa exenterácia indikovala ako prvý výkon v liečbe bazaliómu, keďže pacient nebol dovtedy nikde operovaný a prišiel na naše pracovisko v štádiu infiltrácie očnice (T4). V jednom prípade sa indikovala exenterácia po predchádzajúcich operačných výkonoch a recidívach. Po prehojení orbity jednotlivo u pacientov bolo možné aplikovať individuálne vyrobenú epitézu.
Záver:
Chirurgická liečba bazaliómov spočíva v radikálnom odstránení celého novotvaru mihalnice a v štádiu T1 alebo T2 je možné efektívne vyliečiť prakticky všetky tumory s vyhovujúcim kozmetickým aj funkčným výsledkom. V prípadoch infiltrácie očnice (štádium T4) je indikovaná exenterácia očnice, čo je mutilujúci výkon a znamená veľkú záťaž pre pacienta aj jeho najbližšie okolie. Individuálne zhotovená epitéza pomáha pacientovi začleniť sa do jeho sociálneho prostredia.
Kľúčové slová:
bazocelulárny karcinóm očnice, nádory mihalníc, exenterácia očnice, epitéza očnice
ÚVOD
Bazocelulárny karcinóm je najčastejšie sa vyskytujúci malígny nádor mihalníc. Incidencia tumorov v oblasti mihalníc (dg. C44.1) v posledných rokoch narastá, tak ako narastá aj incidencia zhubných nádorov kože v iných lokalizáciách, pričom najvyšší výskyt týchto ochorení zaznamenávame v skupine pacientov od 70 do 74 rokov [7, 9, 22].
Primárna liečba bazaliómu v oblasti dolnej mihalnice a vnútorného kútika je zásadne chirurgická. Široká excízia ložiska s voľnými resekčnými okrajmi (aspoň 2–3 mm) je vysoko efektívnym riešením s 5-ročnou mierou lokálnej recidívy do 10 % [25]. V prípade veľkých defektov po primárnej excízii je u 80 % pacientov prípadov nutné pokračovať rekonštrukčnou operáciou [11, 21]. Niektoré pokročilé lézie vyžadujú rozsiahle chirurgické intervencie a je nutné pristúpiť aj k mutilujúcim výkonom – exenterácii orbity [14]. Pri pozitívnych resekčných okrajoch po nedostatočnej primárnej excízii (napr. neskúseným chirurgom) je na zváženie indikácia reexcízie.
V štádiu T3 a T4 pri prerastaní procesu do orbity a dutín dochádza k deštrukcii a strate oka, v niektorých prípadoch je nutná až exenterácia orbity alebo rozsiahlejšie radikálne výkony. U výrazne lokálne pokročilých bazaliómov v oblasti v tejto oblasti s vysokým rizikom lokálnej recidívy po excízii alebo neakceptovateľným očakávaným kozmetickým efektom, u pacientov vo vysokom veku alebo opakovane recidivujúcich lézií je vhodným riešením definitívna rádioterapia. V niektorých výnimočných prípadoch pri nemožnosti uskutočnenia chirurgického výkonu môže byť definitívnou alternatívou aj izolovaná rádioterapia [18].
Po inkompletnej excízii, u recidivujúcich malígnych nádorov mihalníc alebo pri nemožnosti chirurgického riešenia sa v súčasnosti dostáva do popredia high dose rate (HDR) brachyterapia [3]. Brachyterapia má oproti chirurgii teoretickú výhodu v tom, že umožňuje pokryť vysokou dávkou väčšie oblasti kože (makroskopické ochorenie, mikroskopické ochorenie, bezpečnostný lem) bez nutnosti nevratného poškodenia okolitých tkanív.
Vo veľmi ojedinelých prípadoch prerastajúcich bazocelulárnych karcinómov do očnice je aj dnes indikovaná exenterácia očnice so zdĺhavou pooperačnou starostlivosťou, až pokiaľ je možné po prehojení individuálne zhotoviť epitézu očnice na prekrytie kozmetického defektu.
Materiál a metodika
Indikácie exenterácie očnice u pacientov s nálezom bazocelulárneho karcinómu v období 2008–2013. Kazuistiky dvoch pacientov, s rozdielnym priebehom ochorenia.
Výsledky
Na Klinike oftalmológie LF UK a UNB, Nemocnica Ružinov v Bratislave sa v rokoch 2008 – 2013 operovalo 221 pacientov s histologicky verifikovaným bazocelulárnym karcinómom mihalníc a vnútorného kútika. V 5 prípadoch (2,7 %) išlo o pacientov s infiltráciou očnice a indikoval sa radikálny operačný postup, z toho u jedného pacienta sa indikovala rozšírená operácia aj s resekciou tumoru prerastajúceho do maxilárnej dutiny v spolupráci so stomatochirurgom. U 3 pacientov sa exenterácia indikovala ako prvý výkon v liečbe bazaliómu, keďže pacient nebol dovtedy nikde operovaný a prišiel na naše pracovisko v štádiu inifltrácie očnice (štádium T4). V jednom prípade sa indikovala exenterácia po predchádzajúcich operačných výkonoch a recidívach. Po prehojení orbity jednotlivo u pacientov bolo možné aplikovať individuálne vyrobenú epitézu.
Kazustika 1
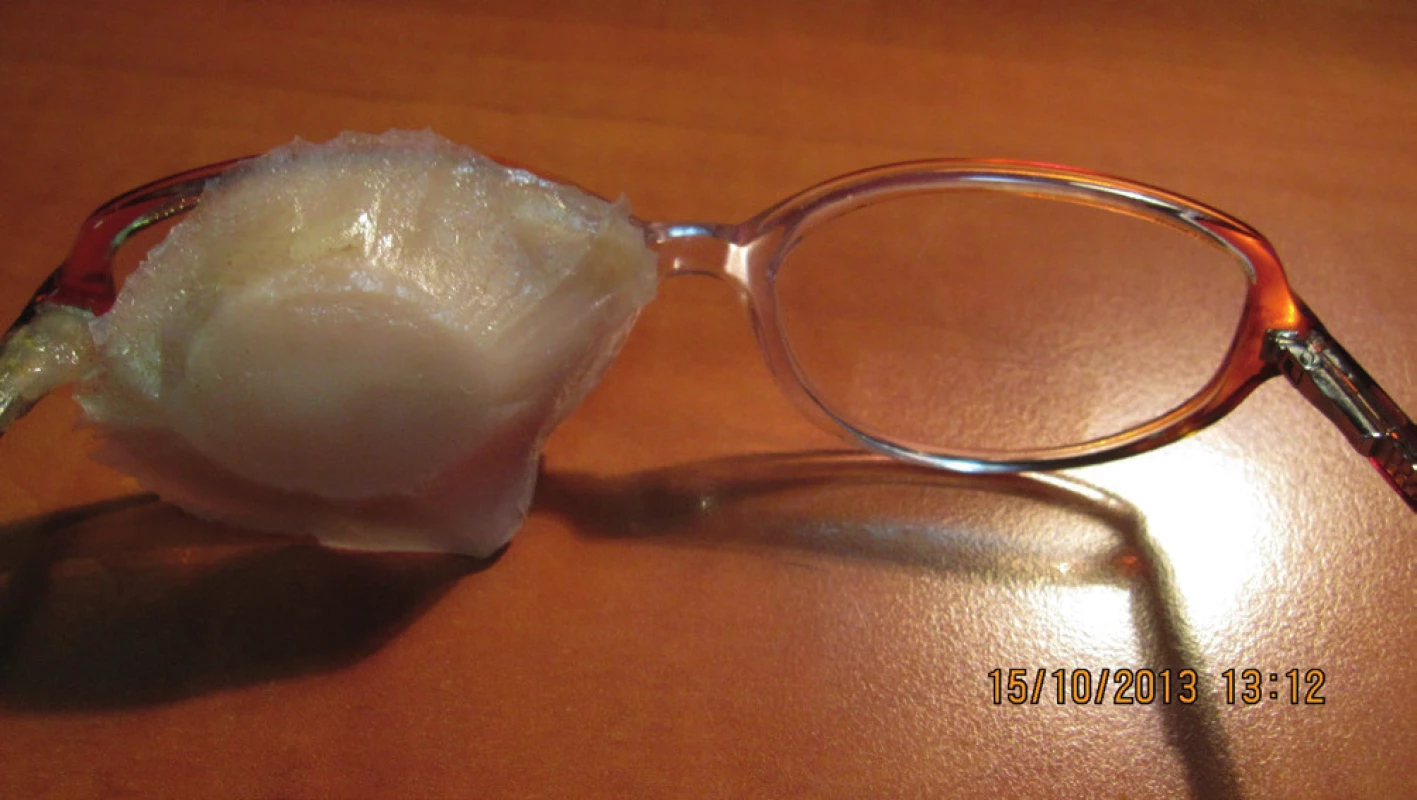
Pacientka, nar. 1941, odoslaná na Kliniku oftalmológie LFUK a UNB s nálezom spotrebovanej hornej aj dolnej mihalnice nádorovým procesom, s bolesťami ľavého oka, nevie uviesť, prečo nebola na očnom vyšetrení v minulosti (obr. 1).
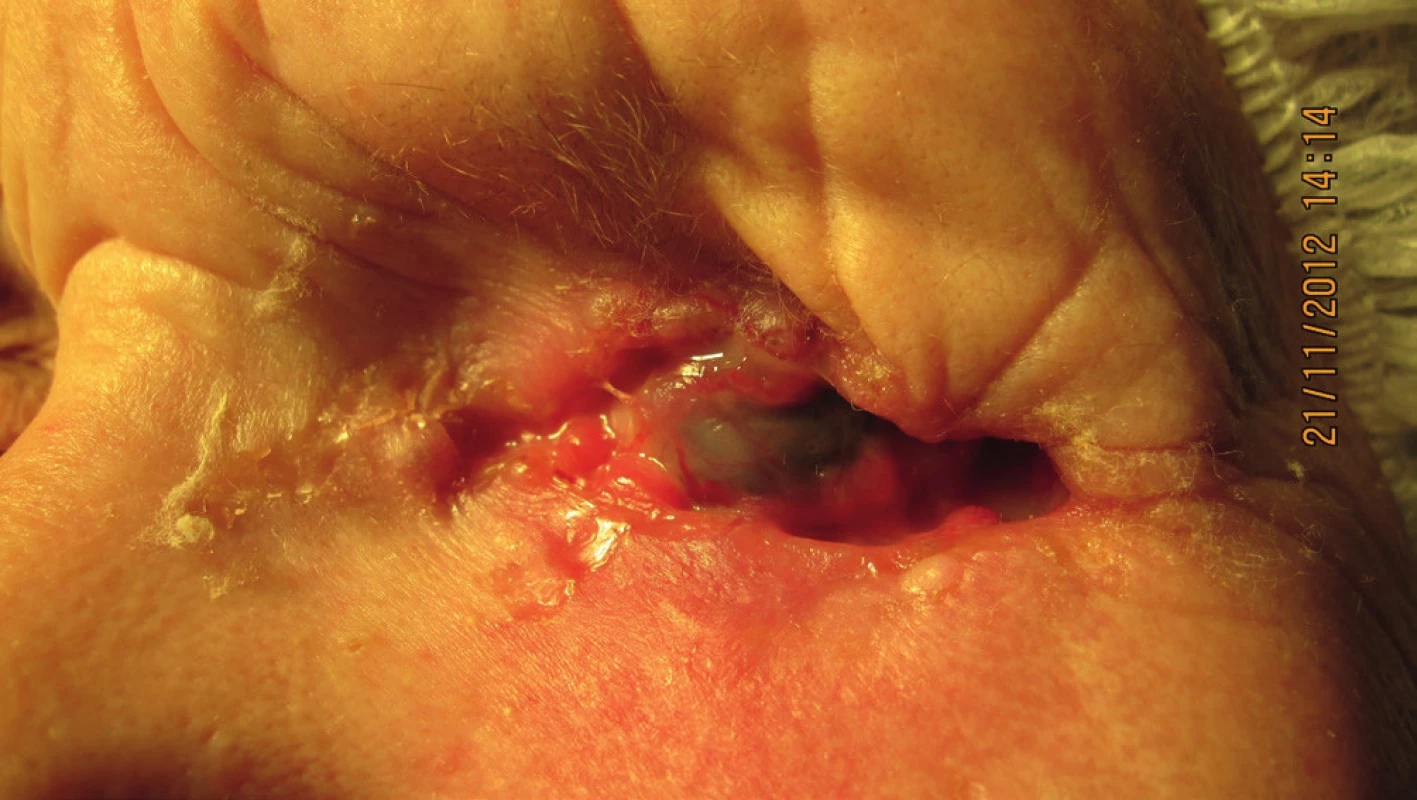
Zobrazovacie vyšetrovacie metódy nepotvrdili prerastanie do paranazálnych dutín. Indikovaná exenterácia očnice pre bazalióm T4 N0 M0. Histopatologicky potvrdený bazalióm G2, sčasti nodulárny, sčasti adenoidnocystický typ, nádor miestami začínal prerastať do steny bulbu (obr. 2). Hojenie po exenterácii bez komplikácií (obr. 3, 4). Pacientka odoslaná na zhotovenie individuálnej epitézy ľavej očnice (ALFA-DENT) – obr. 5, 6, 7.
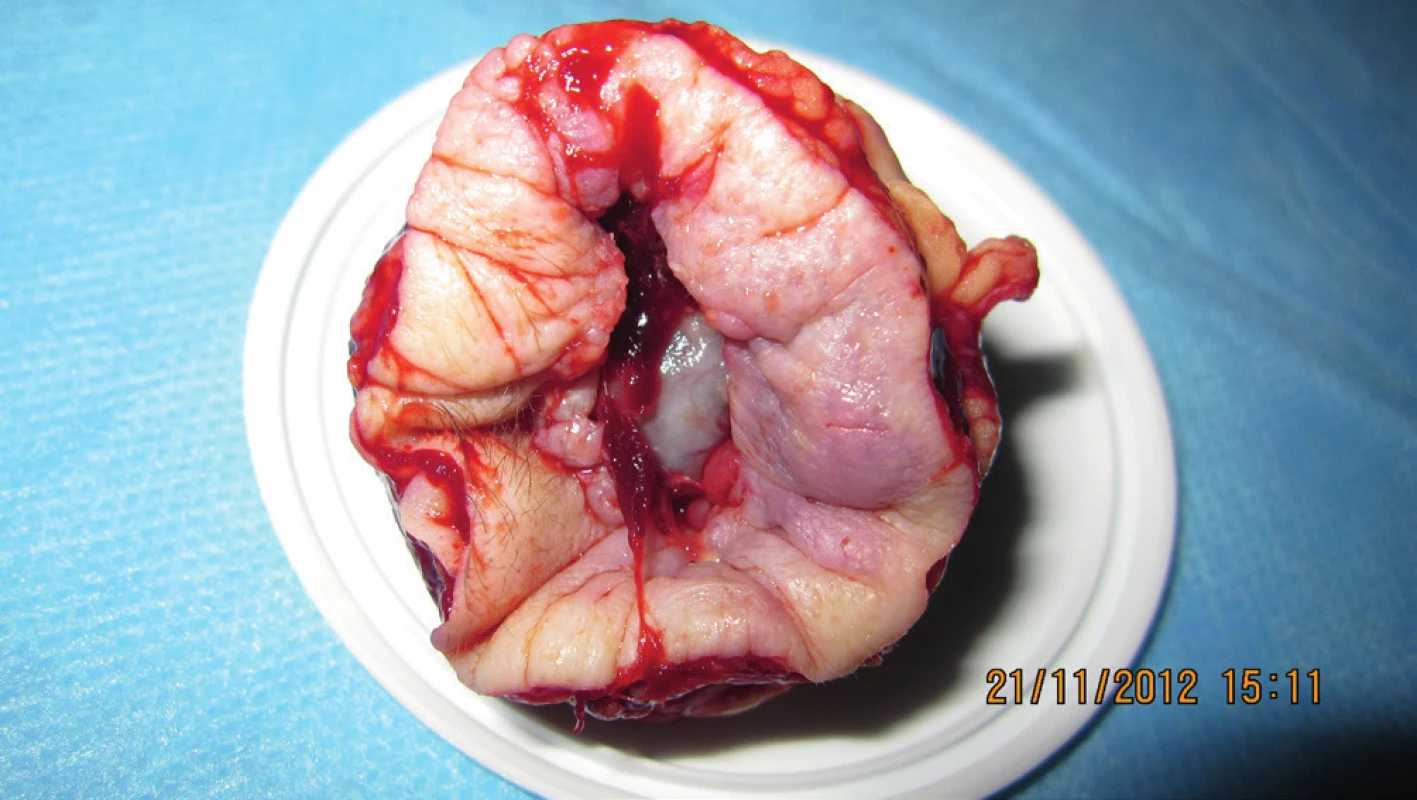


V r. 2014 v rámci dispenzárneho sledovania vyšetrená aj celkovo, namerané zvýšené hladiny IL-1b a TNF-a, ktoré môžu svedčiť o aktivácii lymfocytomonocelulárneho systému. Namerané zvýšené hladiny protizápalového cytokínu IL–10, chemokínu IL–8 (regulácia chemotaktickej aktivity neutrofilných granulocytov) a chemokínu MIG (aktivácia TH1 lymfocytov). Pľúcne polia čisté. Po 2 rokoch od exenterácie pre recidívu v temporálnej časti v rozsahu 0,5 x 0,5 cm indikovaná lokálna rádioterapia na očnicu vľavo v dávke TD: 50,0 Gy. Liečbu pri podpornej a medikamentóznej liečbe ako aj pri lokálnom podávaní antibiotík tolerovala dobre. Po ukončení sa objavila rádiodermatitída I.–II. stupňa, výraznejšie v apexe očnice.
Pacientka sa v súčasnosti cíti dobre, nosí individuálnu epitézu ľavej očnice.
Kazustika 2
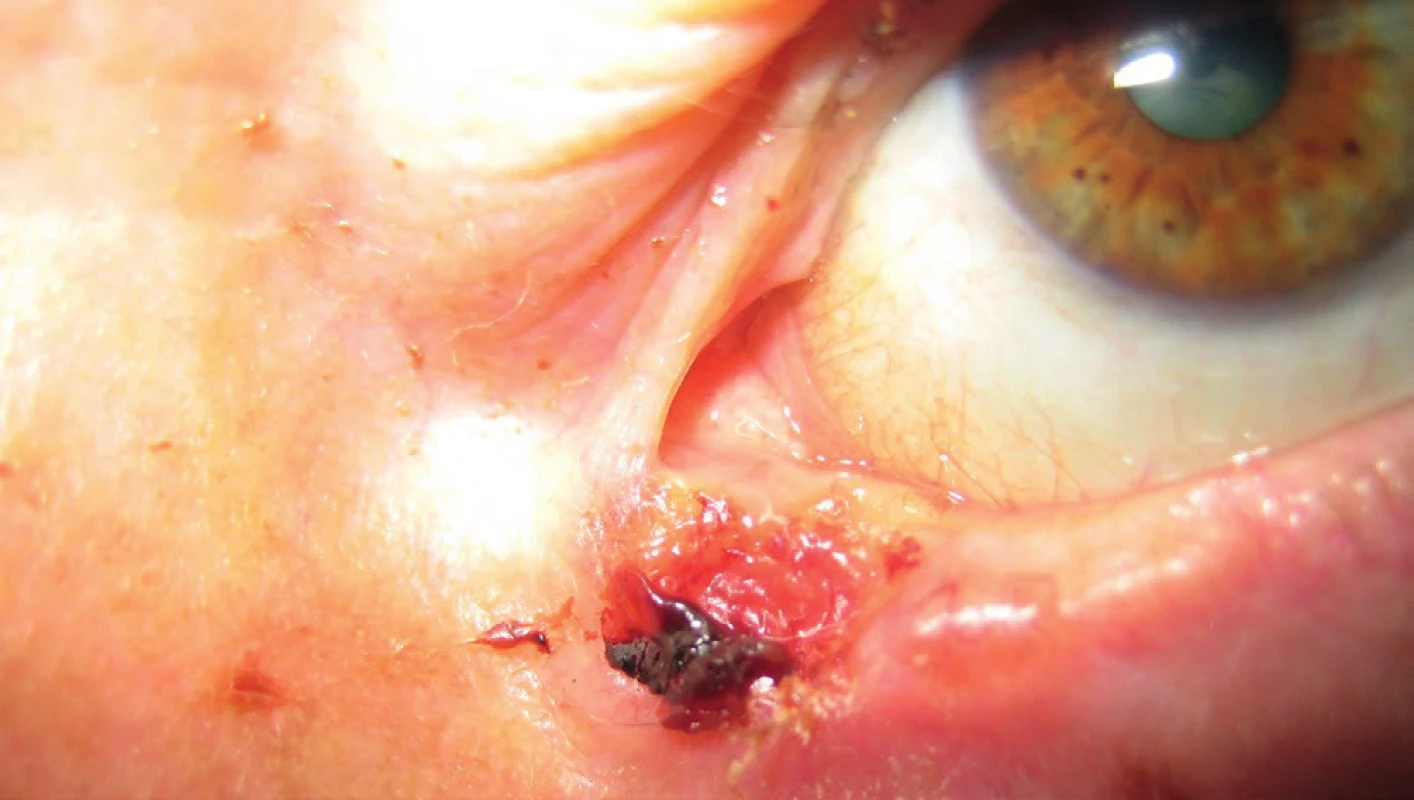
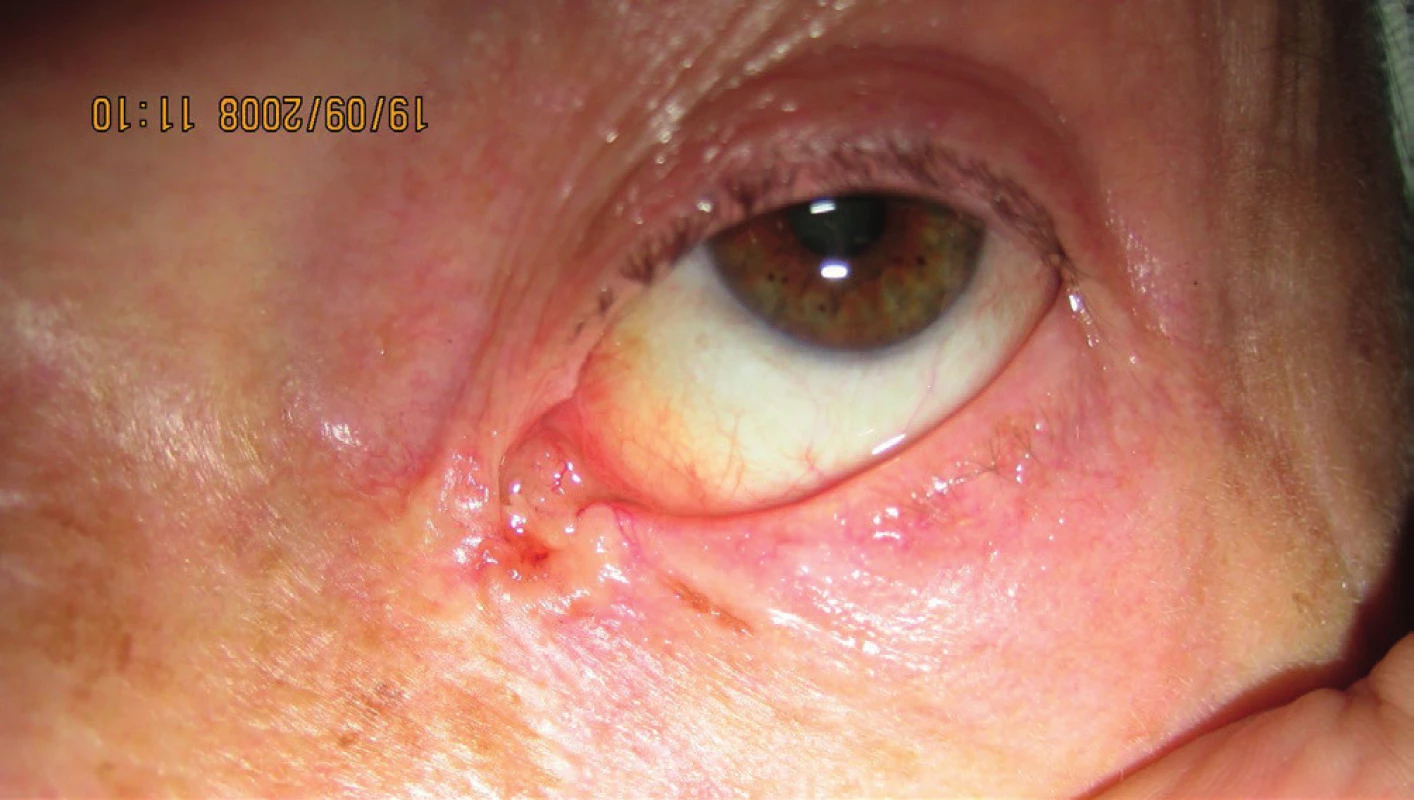
Pacientke, nar. 1933, podľa dokumentácie už v r. 2005 bol potvrdený bazalióm v oblasti vnútorného kútika na inom pracovisku. Bola odoslaná na Kliniku oftalmológie LFUK a UNB v r. 2007 s exulcerovaným ložiskom v oblasti dolného slzného bodu (obr. 8, 9, 10). V excidovanej vzorke z r. 2007 bol histopatologicky potvrdený bazocelulárny karcinóm G1.
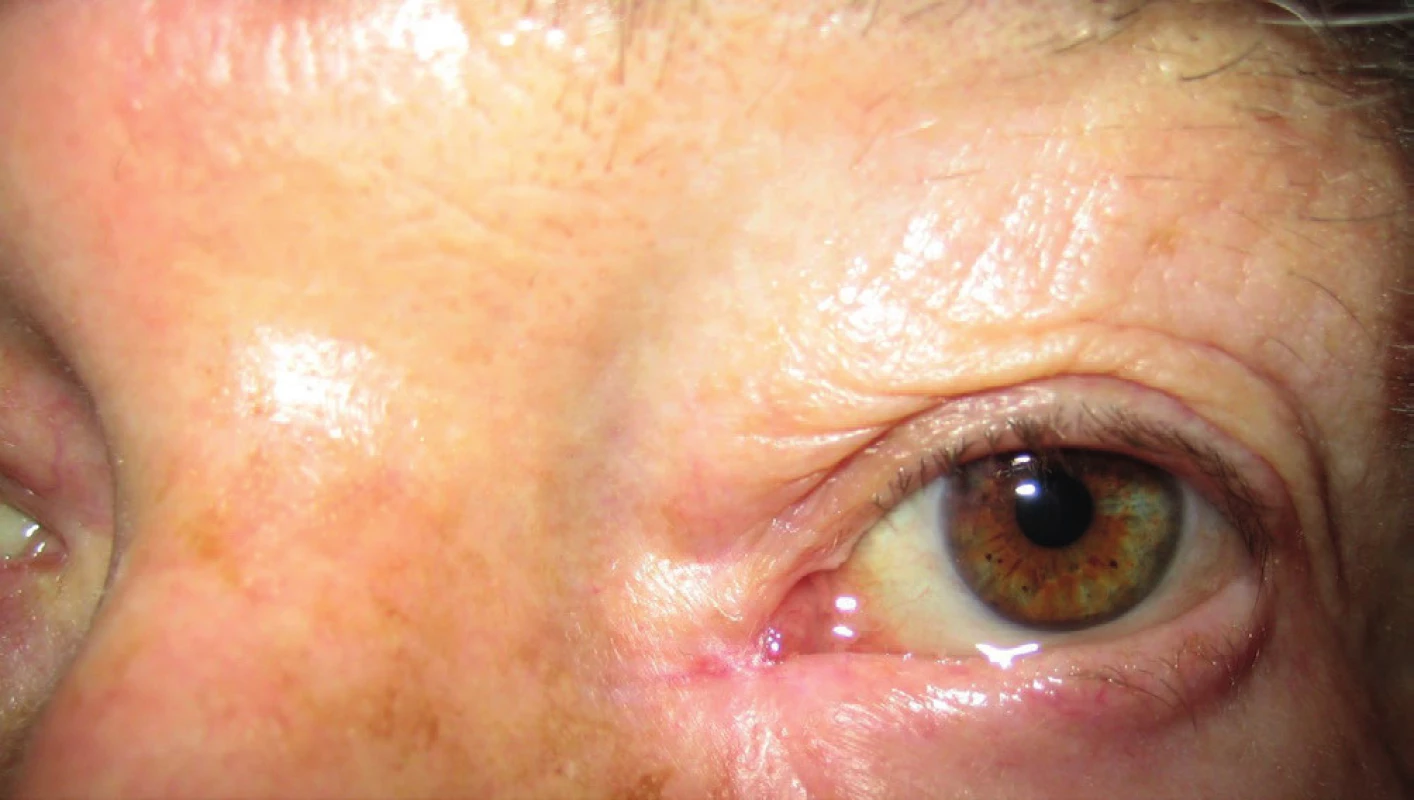
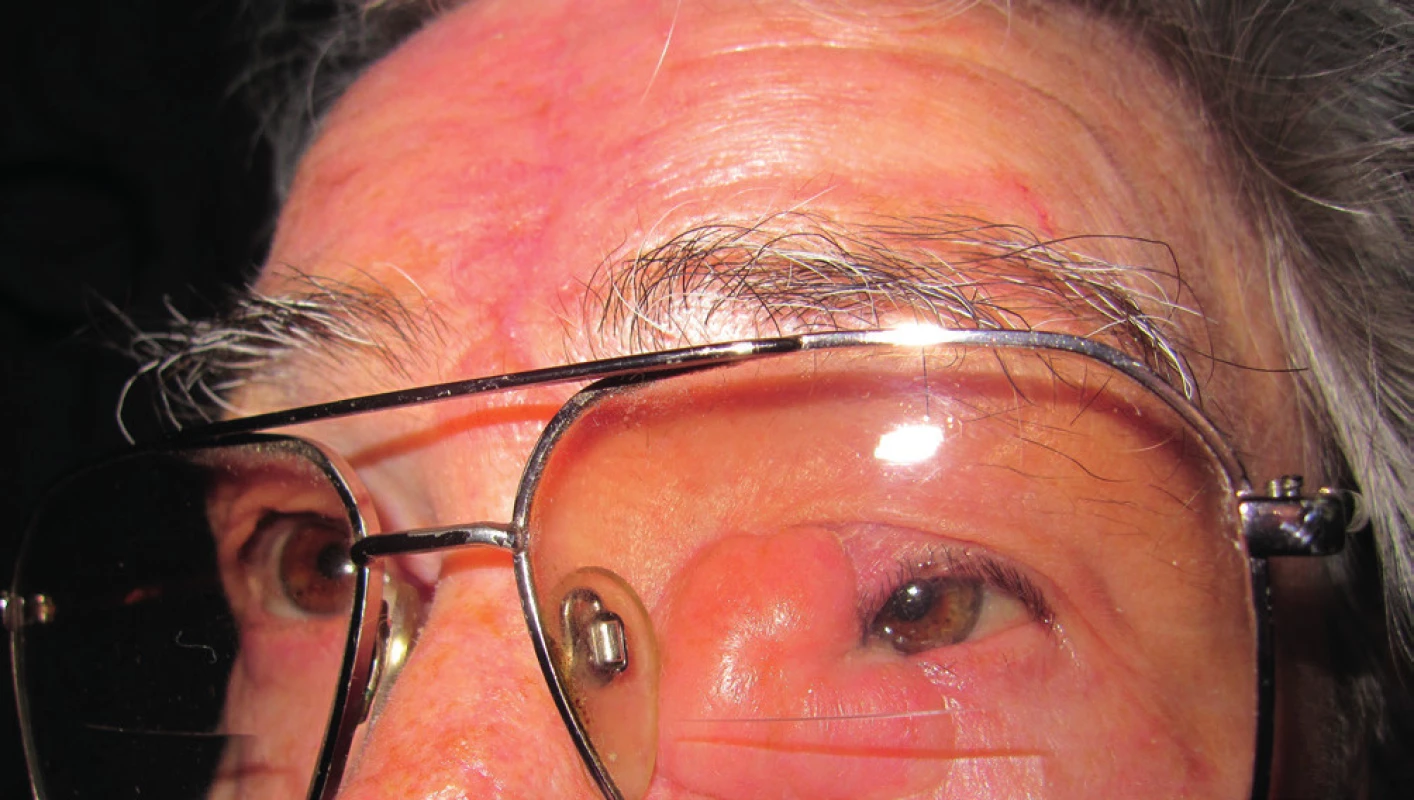
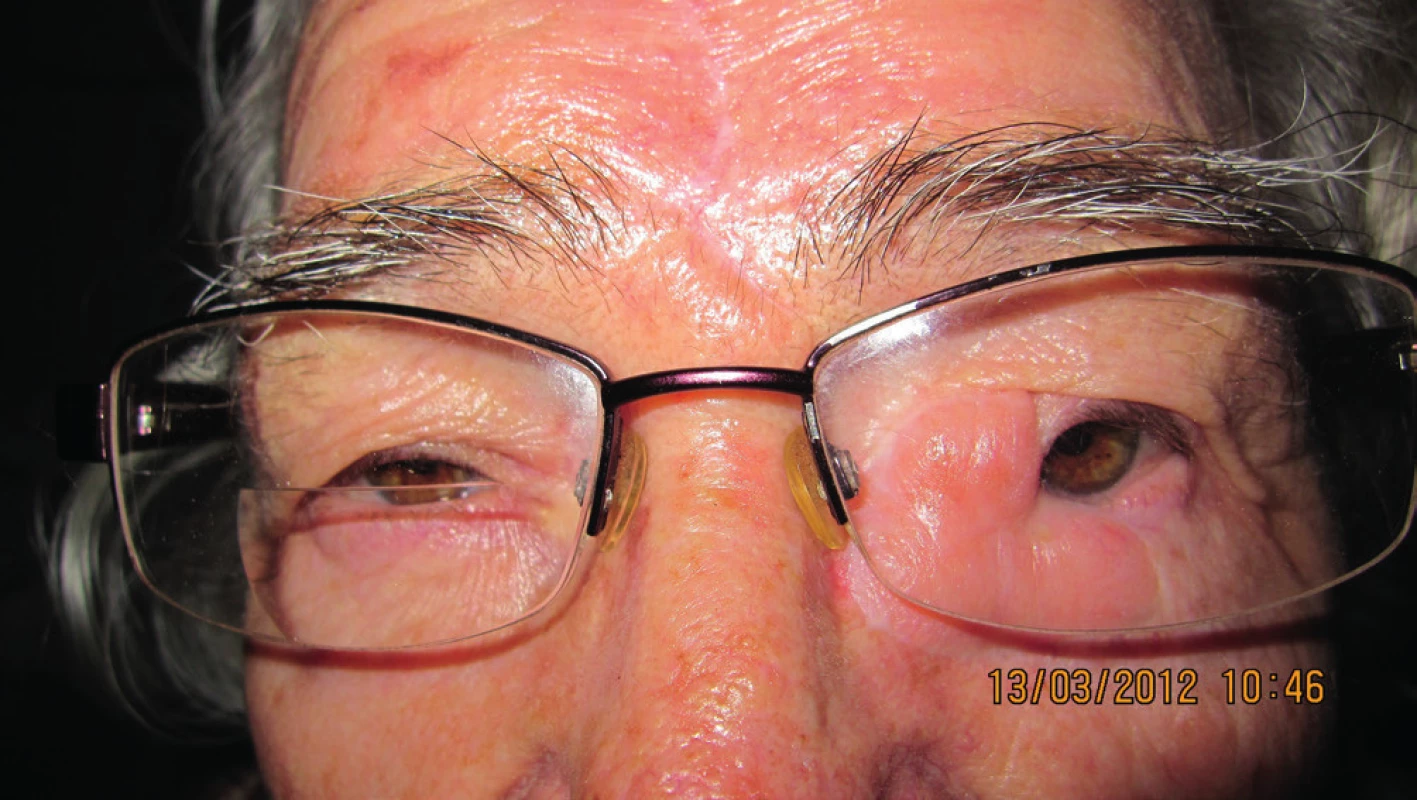
Následne bola dispenzarizovaná a potom sledovaná na Klinike oftalmológie LFUK a UNB v 1-ročných intervaloch (obr. 11, 12).
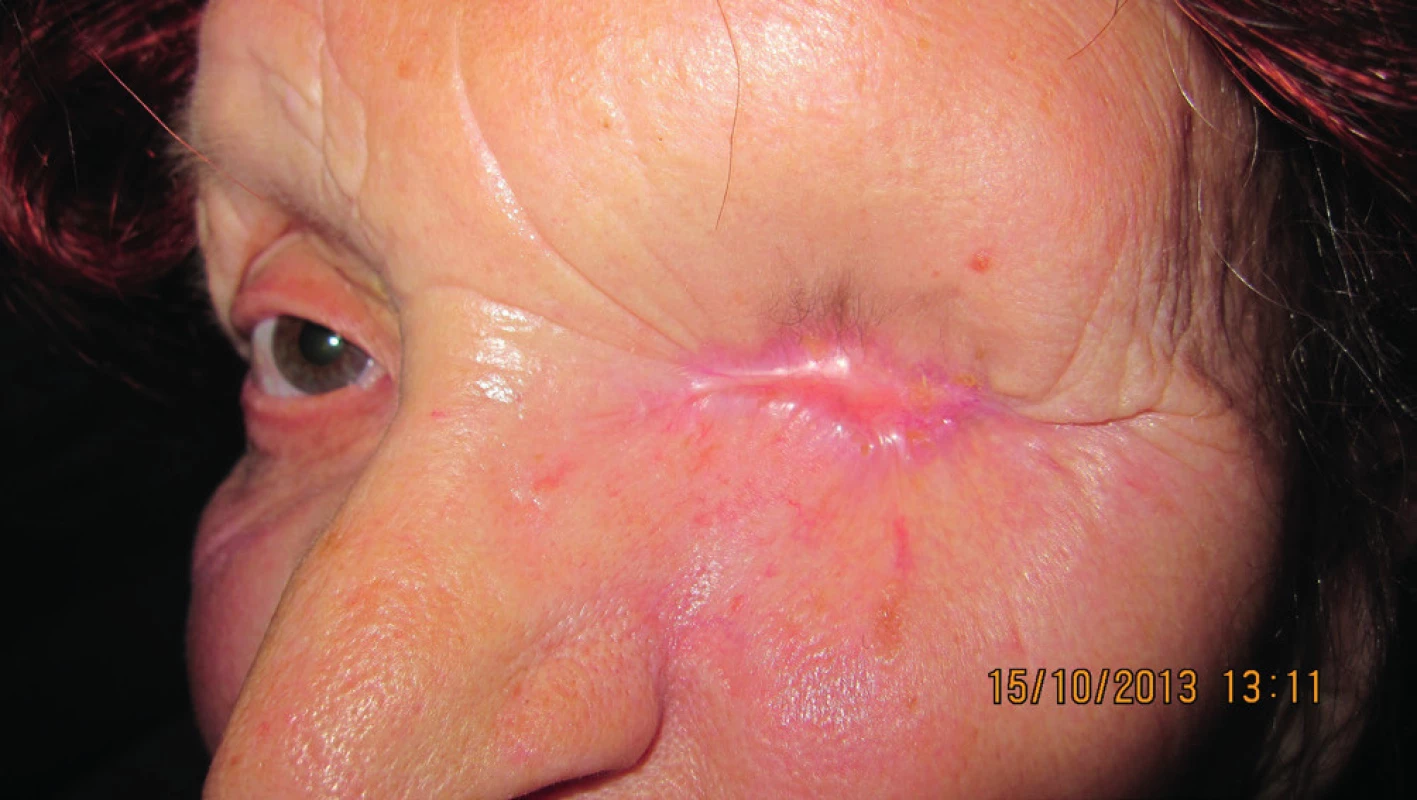
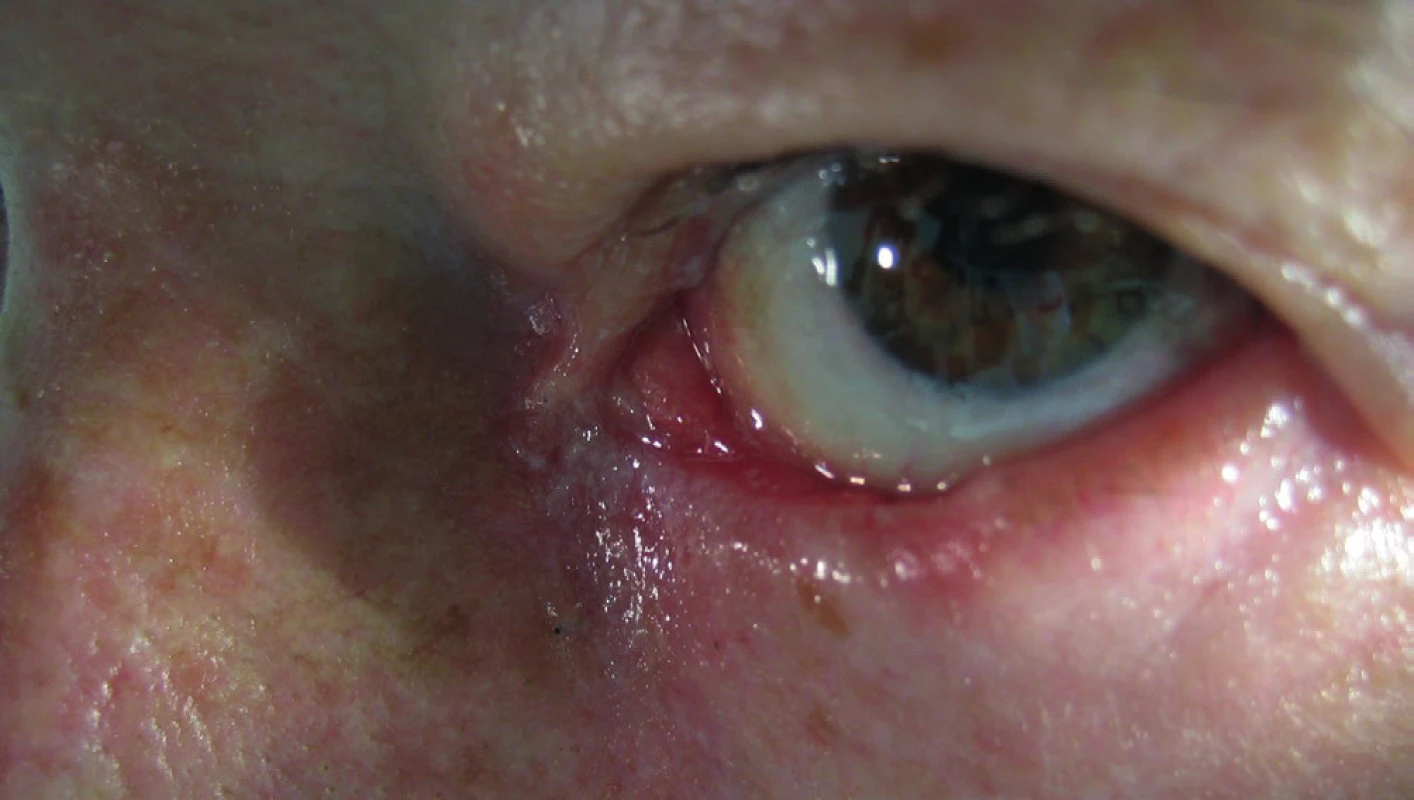
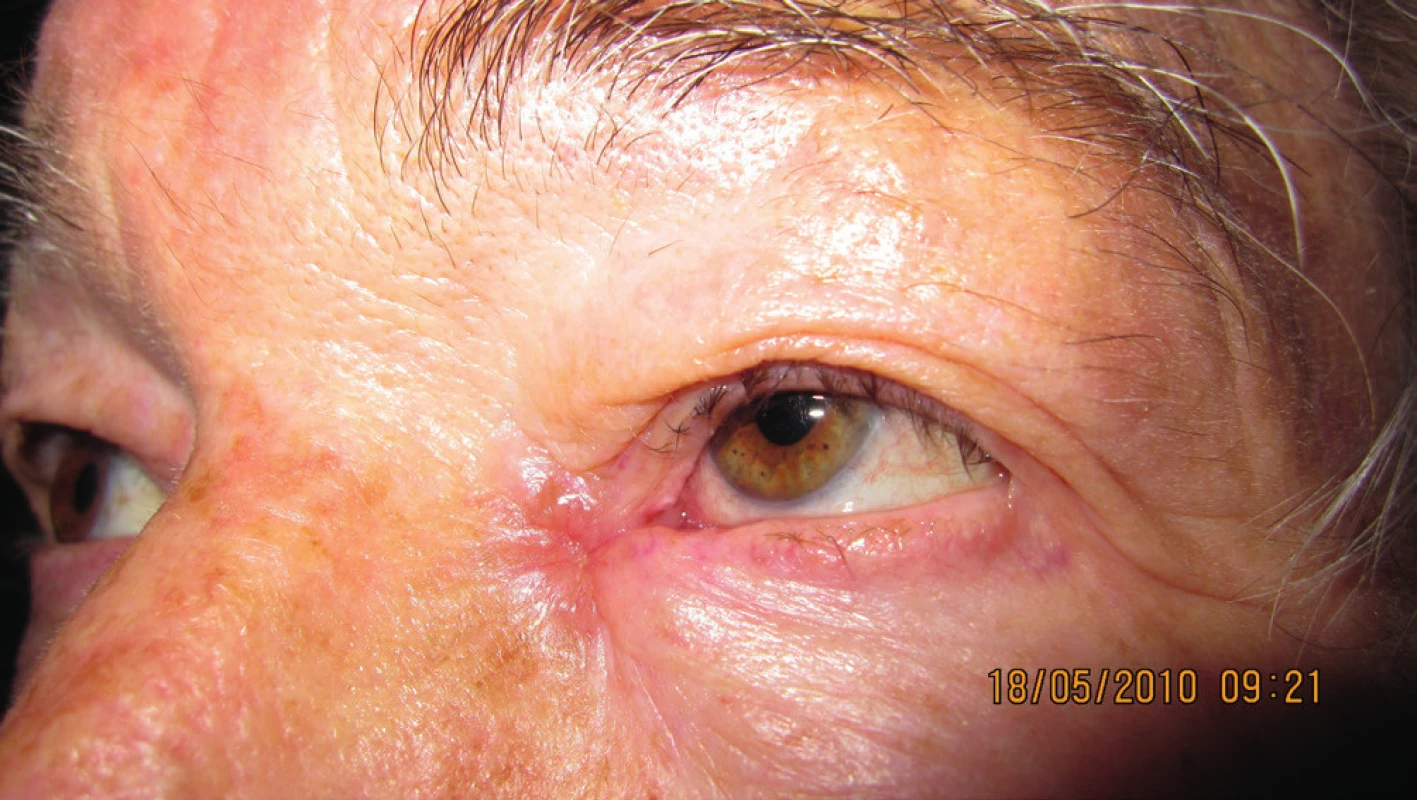
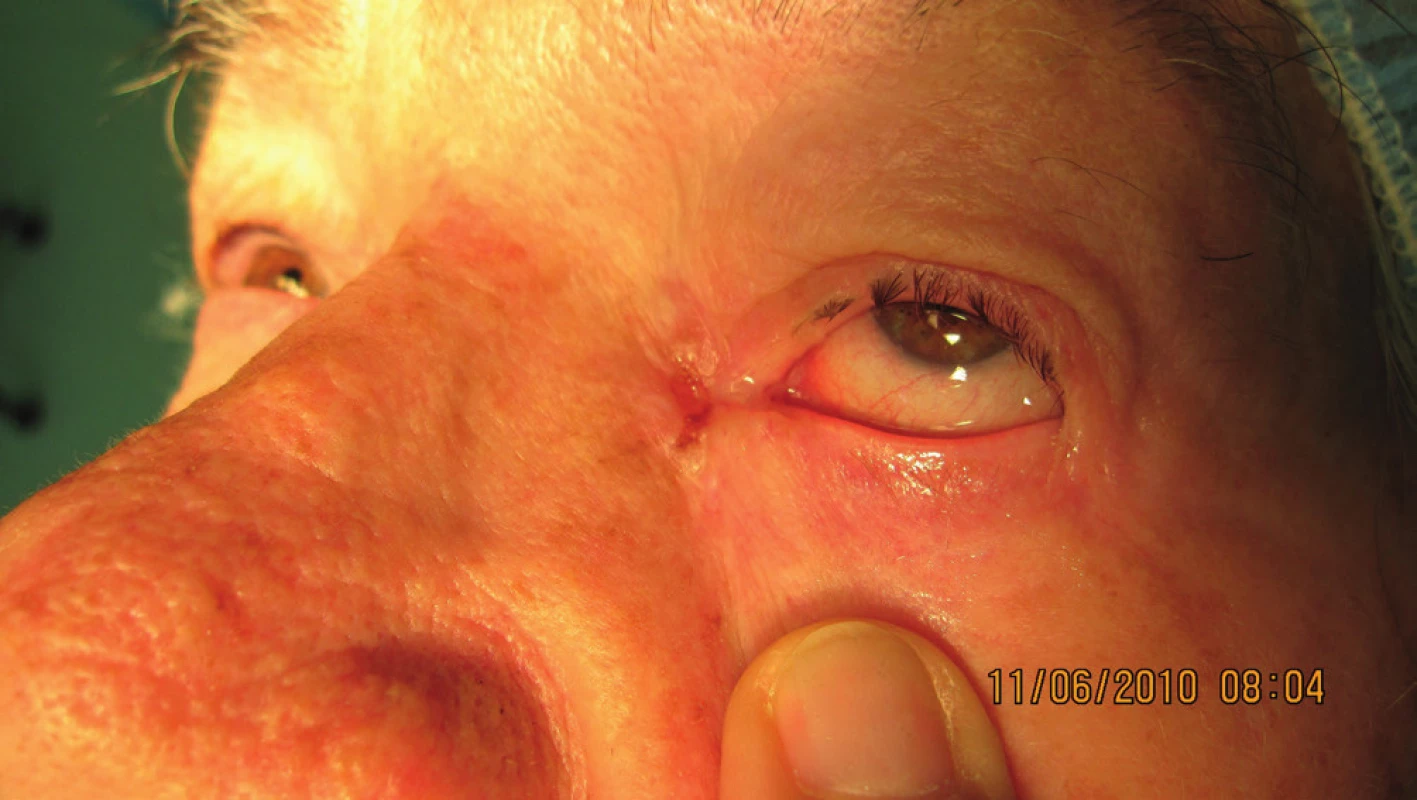
V r. 2010 bola potvrdená recidíva v oblasti vnútorného kútika; podľa zobrazovacích vyšetrovacích metód bez prerastania do paranazálnych dutín (obr. 13, 14). Pacientka absolvovala operáciu katarakty na oboch očiach. Subjektívne pretrvávalo „hnisanie“ vnútorného kútika vľavo. Indikovaná bola radikálna excízia vnútorného kútika vľavo, plastika sec. Blaskowitz, rotačný lalok z čela. Histopatologicky bol potvrdený bazalióm G2, nodulárny typ; nádor sa šíril pod intaktným povrchom, vzorka z oblasti karunkuly bola tiež infiltrovaná bazaliómom G2 (obr. 15, 16). Po dvoch rokoch bola pacientka bez recidívy (obr. 17).
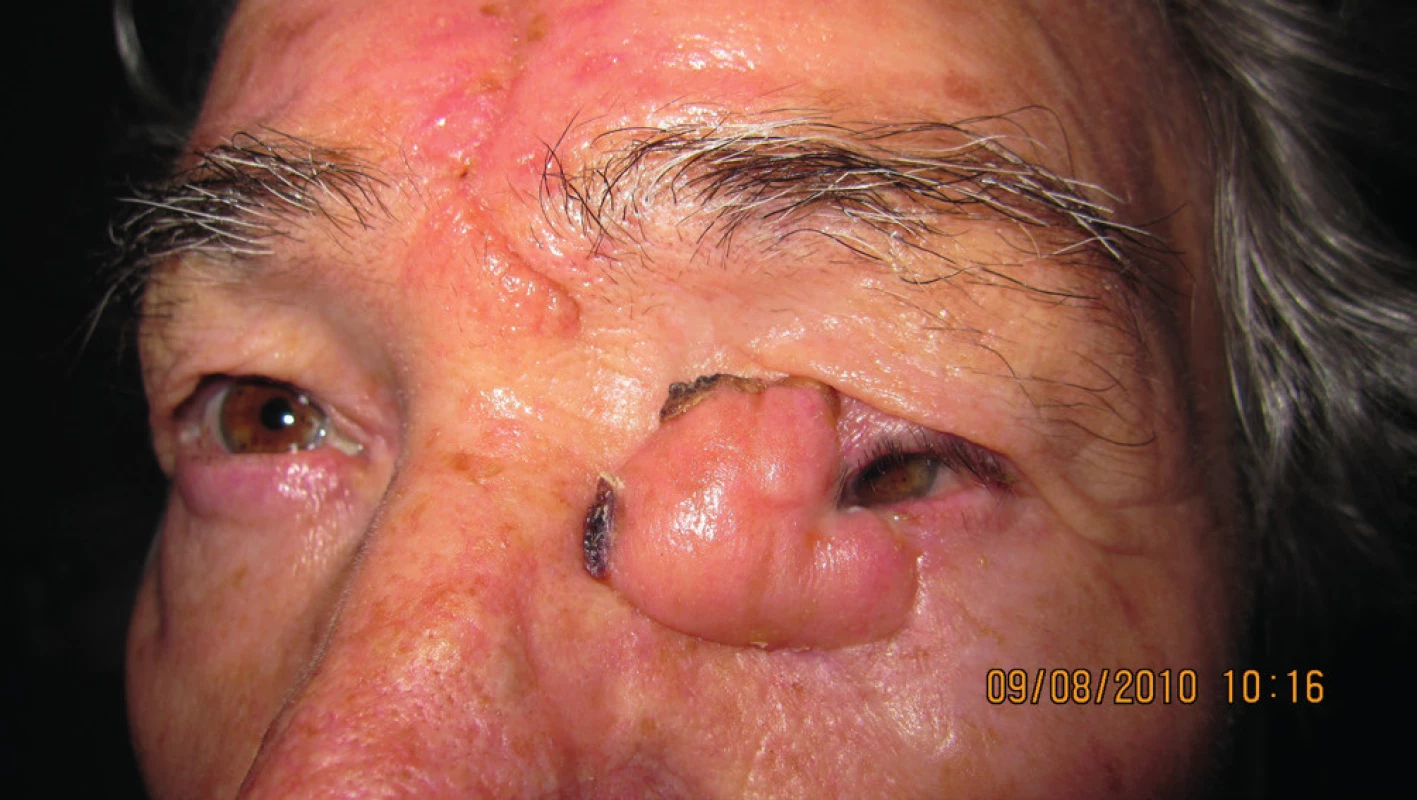
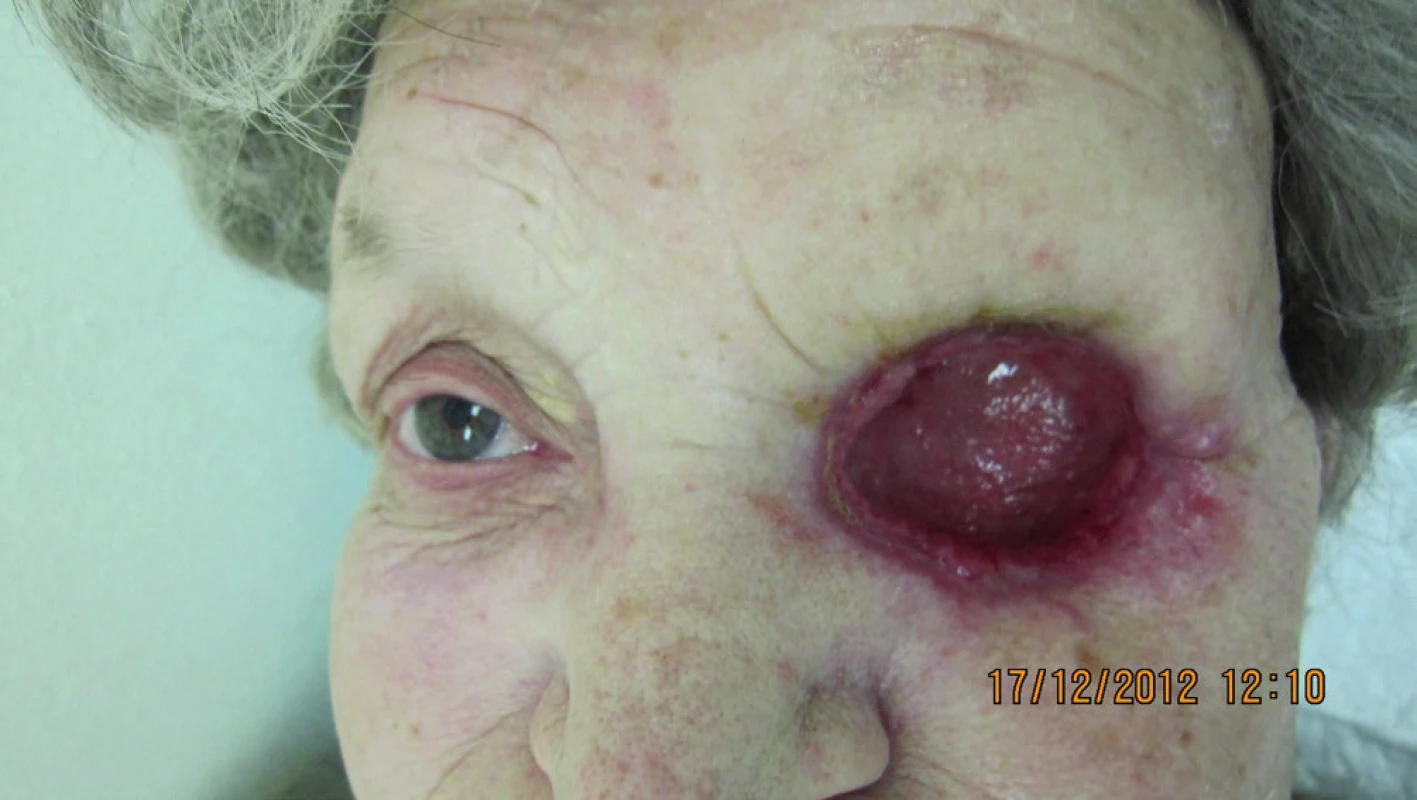
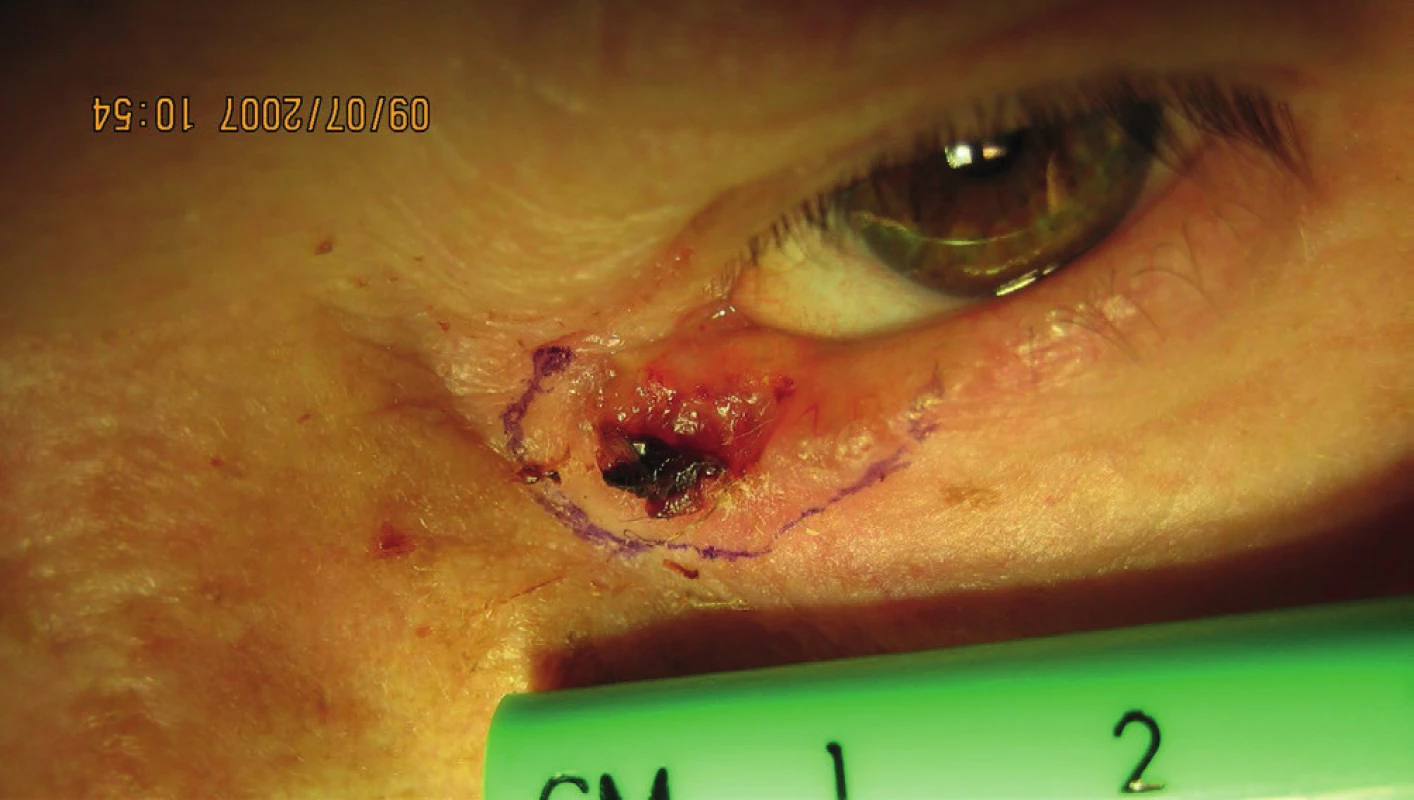
Na ďalšiu kontrolu sa nedostavila a až v máji 2014 prichádza na predvolanie s infiltráciou v oblasti dolnej mihalnice na hranici laloku a infiltráciou očnice (obr. 18). Podľa zobrazovacích vyšetrovacích metód nebolo prítomné prerastanie do dutín. Bola indikovaná len exenterácia očnice, pričom histopatologické vyšetrenie po exenterácii očnice potvrdilo bazalióm v štádiu G2 (obr. 19, 20).
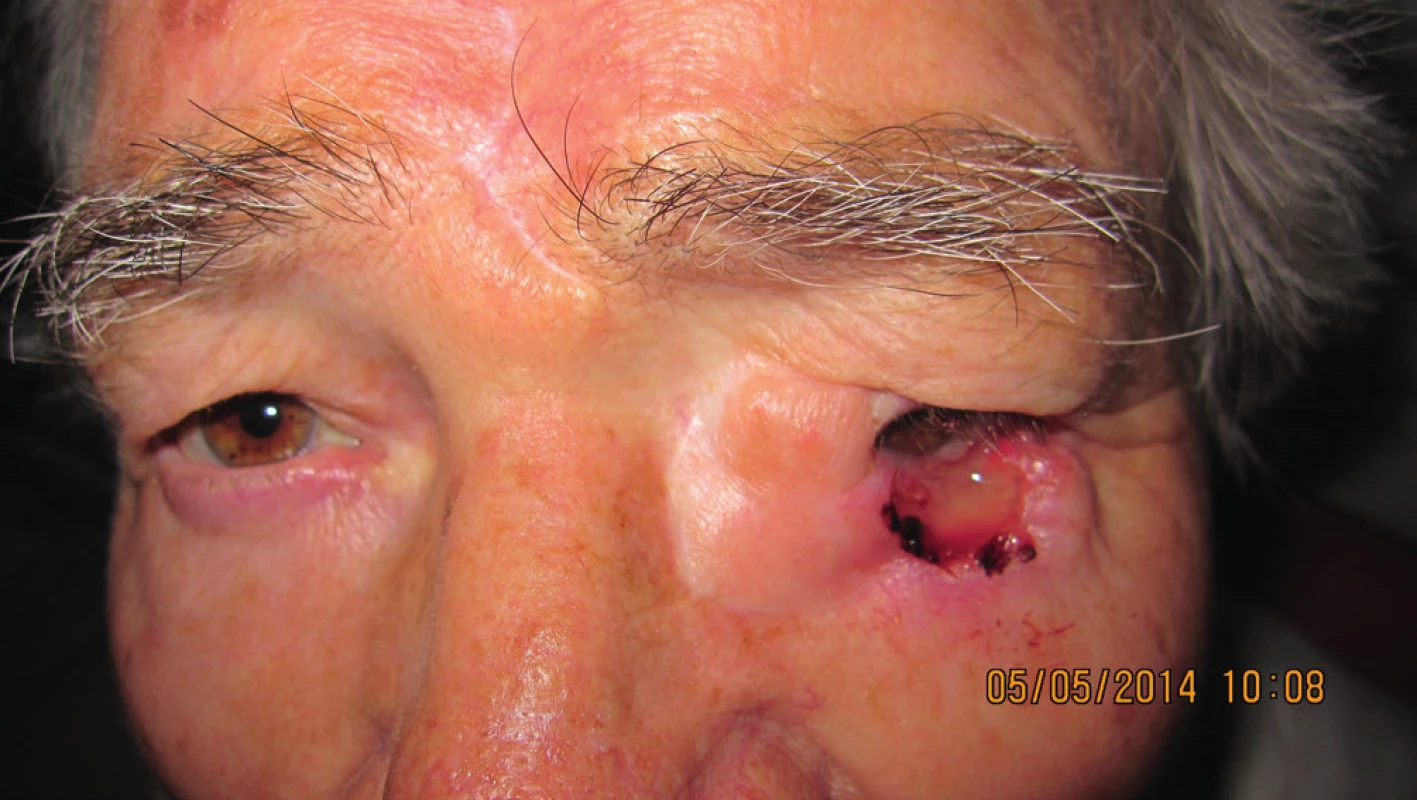
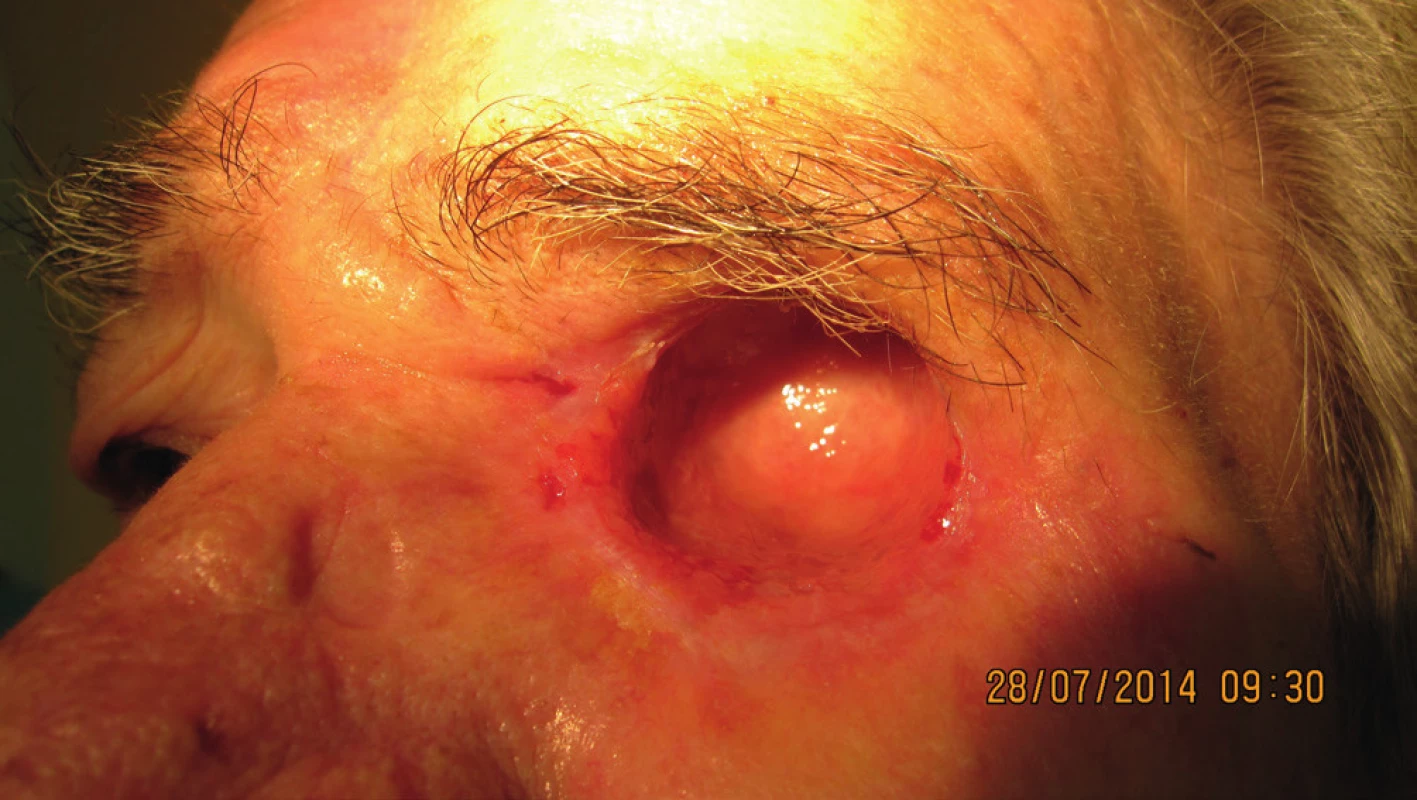
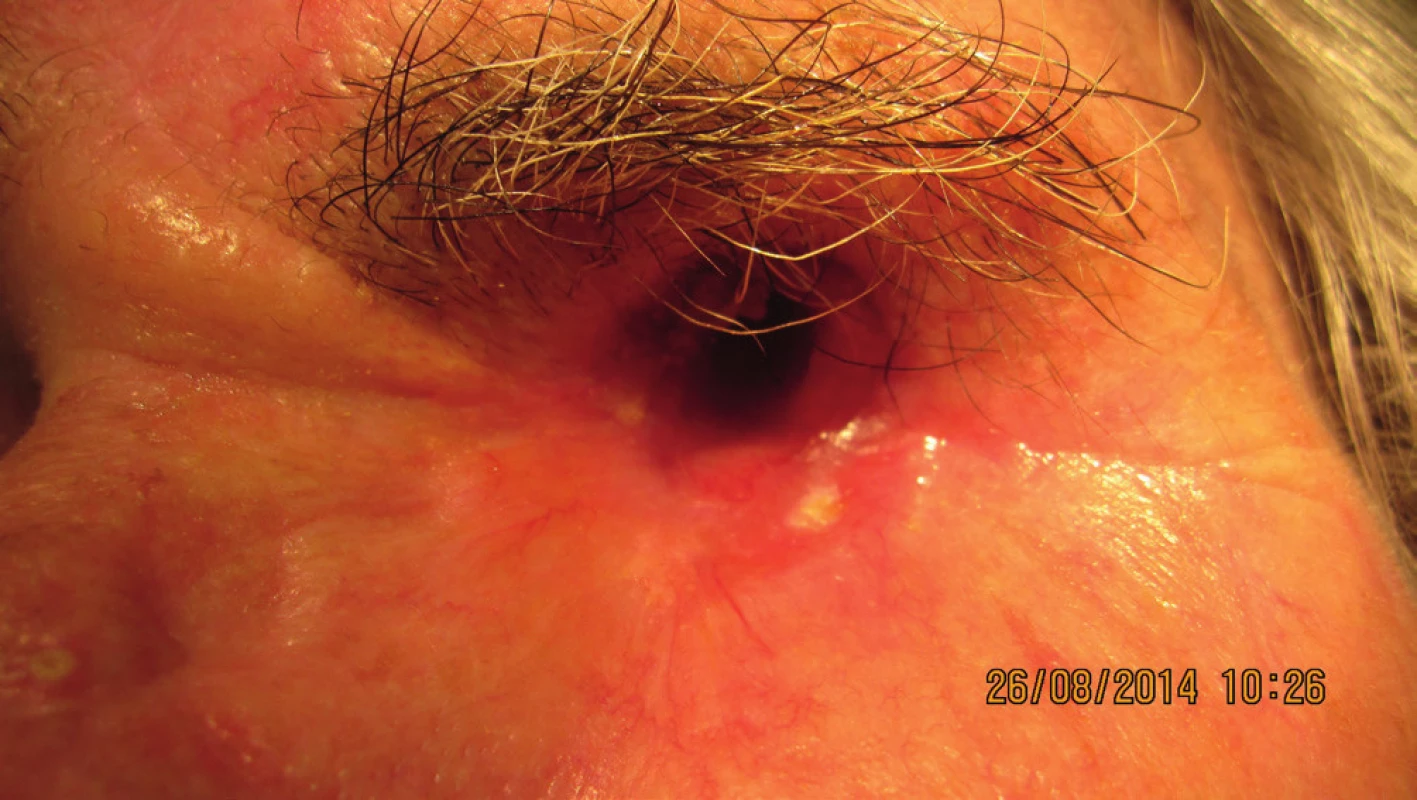
Hojenie dutiny po exenterácii bolo bez komplikácií. Pacientke bola zhotovená individuálna epitéza ľavej očnice (ALFA-DENT) – obr. 21.

Diskusia
Incidencia orbitálnej invázie bazocelulárneho karcinómu je pomerne nízka. Mnohé štúdie ukázali, že incidencia je menej ako 5 %; aj napriek relatívne malému percentu invazívnych ochorení sa pokročilé štádiá aj dnes môžu vyskytnúť, a to najmä v dôsledku neskorého príchodu pacienta k lekárovi alebo v dôsledku vysokej agresivity tumoru. Tieto lézie majú sklon najmä k lokálnej invázii a k recidíve, niekedy sú spojené s neadekvátnou počiatočnou terapiou, ktorej cieľom je zachovanie kritických periorbitálnych štruktúr. Toto je časté najmä u ložísk v oblasti mediálneho kantu oka, práve pre jeho rozsiahlu sieť krvných ciev a nervov vstupujúcich do orbity a nazolakrimálneho drenážneho systému.
Bazocelulárny karcinóm je najčastejšie diagnostikovaný u pacientov medzi 40. až 80. rokom života, s miernou prevahou mužského pohlavia. V niekoľkých štúdiách sa preukázalo, že priemerný vek pri diagnostikovaní je v období 7. dekády života s vyšším podielom u mužov. Leibowitch et al. opísali vekový priemer 70 rokov v pomere mužov a žien 3 : 1 pre invazívny bazocelulárny karcinóm, zatiaľ čo Howard et al. zdokumentovali priemerný vek 75,8 roka. Prevaha mužov poukazuje na to, že muži sú vo väčšom riziku ako ženy, pravdepodobne potenciálne aj pre neskorý príchod a oneskorenie v diagnostike, prípadne oneskorenie pre hľadanie vhodnej terapie pre pacienta [11, 16].
Klinické prejavy invazívnej periorbitálnej lézie môžu byť pomerne subtilné a pacienti sú často bez príznakov. U pacientov sa typicky prejavuje zdurená, hmatateľná lézia, ktorá je však často nebolestivá. Lebowitch popisuje 35,7 % lézii, ktoré boli fixované na kosť. Limitovaná pohyblivosť bulbu môže byť ako ďalší významný klinický nález a výskyt je od 30–76,5 %. U týchto pacientov sa často prezentujú symptómy ako diplopia, z toho 35,7 % pacientov mali iba vizuálnu alebo palpačne hmatnú léziu bez fixácie na kosť alebo prejavov na orbite. Ani pri zjavných klinických príznakoch ako epifora alebo keratopatia sa pacienti nesťažovali na akékoľvek bolesti. Ďalší príznak môže byť strabizmus ako neskorý klinický príznak a bol sprevádzaný postihnutím hlavového nervu a inváziou do kosti. Tieto invázie môžu byť často úplne bez príznakov, tj. bez orbitálnych známok aj bez poruchy videnia až do neskorého priebehu ochorenia [16].
Dlhotrvajúce nádorové ochorenie tak isto ako aj recidivujúce alebo neúplne excidované tumory sú považované za prispievajúce faktory k agresívnym, invazívnym léziám. Orbitálna invázia z bazocelulárneho karcinómu sa môžu vyskytnúť po 7–10 rokoch od prvotného diagnostikovania. V porovnaní bazocelulárneho karcinómu a skvamózneho karcinómu sa priame orbitálne prerastanie u skvamózneho karcinómu vyvinie oveľa rapídnejšie. Lokalizácia tumoru je významný možný rizikový faktor pre potenciálnu inváziu. Lézia v mediálnom kante oka môže viesť k rýchlemu prerastaniu nazálnej kosti alebo môže dôjsť k penetrácii tenkej mediálnej orbitálnej steny a zasiahnutiu až do etmoidálneho sínusu, zatiaľ čo horná mihalnica a supraorbitálna lézia často invaduje frontálnu kosť a následne môže narušiť duru a frontálny lalok.
Výsledok histológie tumoru a podtyp bol jednoznačne preukázaný ako prognostický faktor pre invazívne a malígne potenciály. V prípade bazocelulárneho karcinómu rôzne histologické podtypy majú rôzne stupne agresivity. Nodulárne a povrchové subtypy zvyknú byť menej agresívne, avšak infiltrujúce subtypy sú viacej invazívne s vyšším rizikom recidívy a metastázovania. Okrem toho recidivujúci karcinóm pri histologizácii je často zmesou zjazvovateného tkaniva a bazocelulárnych buniek, čo spôsobuje náročnejšiu identifikáciu okrajov excidovaného tkaniva.
Radikálna terapia sa odporúča u pacientov s možnosťou lokálnej invázie. Obvykle sa jedná o včasnú adekvátnu resekciu okolitých tkanív, taktiež je vhodná regionálna lymfadenektómia, ak je v danom prípade indikovaná a taktiež pooperačná rádioterapia. Ak sa potvrdí orbitálne prerastanie, liečba je zvyčajne radikálna, a to exenterácia s následnou rádioterapiou alebo bez rádioterapie. Chirurgická resekcia s voľnými okrajmi môže zabrániť lokálnej recidíve avšak to nerieši mikrometastatické šírenie do regionálnych lymfatických uzlín alebo do vzdialených orgánov.
Bazalióm v okolí oka má svoje špecifiká. Periorbitálna krajina je jednou z lokalít, kde bazalióm môže rásť agresívne a invazívne. Jednou z možných príčin sa zdá byť charakter tkanív. Koža a podkožné tkanivo mihalníc a okolia oka je veľmi jemná, s bohatou cievnou sieťou a riedkym väzivom. To môže uľahčovať prienik bazaliómu tkanivami, ako aj jeho tendencia plaziť sa po perioste, často pomerne ďaleko od klinicky zrejmého ložiska. Bazalióm tvorí 90 % tumorov mihalníc. Frekvenciu jeho výskytu klesá v smere dolnej mihalnice – mediálne kantus – laterálnej kantus – horná mihalnica. Bazalióm v oblasti mediálneho a laterálneho kantu má signifikantne vyššie riziko prerastaniu intraorbitálne. Intraorbitálna invázia väčšinou vyžaduje exenteráciu očnice. Periorbitálny bazalióm končí exenteráciou očnice u 3,6–3,8 % pacientov [23, 24].
Ďalšou nepriaznivou vlastnosťou bazaliómu v periokulárnej oblasti pri prerastaní do hĺbky očnice je možnosť jeho perineurálneho šírenia okolo n. opticus intrakraniálne. Toto šírenie sa opisuje v 0,8–1 % prípadov. Ako príčina sa udáva ľahké šírenie bazaliómu nízkorezistentnou vrstvou medzi nervovými obalmi. Táto invázia je samozrejme spojená s vyššou mortalitou [6, 17, 20].
Hoci bazalióm je najčastejšie sa vyskytujúci kožný nádor vôbec, zatiaľ je jeho terapii venovaná len malá pozornosť. Je to pravdepodobne dané tým, že drvivá väčšina je vyliečená radikálnou excíziou. Bath-Hextallová a kol. vo svojej práci vykonali metaanalýzu randomizovaných kontrolovaných štúdií registrovaných v „Cochrane Skin Group“ [2]. Tieto štúdie porovnávali rôzne liečebné modality a ich výhody a nevýhody:
- Chirurgická excízia: spoľahlivá metóda s dobrým kozmetickým výsledkom a najnižším rizikom recidívy.
- Rádioterapia: jej liečebný efekt nie je spoľahlivo preukázaný; je vyšší výskyt recidívy než po chirurgickej excízii a viac než 65 % pacientov má dyspigmentáciu, teleangiektázie a poradiačné dystrofické zmeny.
- Kryoterapia: výskyt recidívy je najvyšší, kozmetický výsledok je horší ako po chirurgickej excíziu a diskomfort je rovnaký ako po rádioterapii.
- Fotodynamická terapia: bola porovnaná s kryoterapiou; recidíva po roku bola vyššia u fotodynamickej terapie, kozmetický efekt bol ale lepší.
- Liečba intralezionálnym interferónom: zlyhanie liečby bolo v 20–50 % prípadov; všetci pacienti mali symptómy chrípky, ktoré viedli aj k prerušeniu liečby.
- Fluorouracil: zlyhanie liečby bolo 10–43 %, ako nežiadúce účinky sa objavovali bolesti, lokálne podráždenie, začervenanie a ulcerácie.
Pre ďalšie liečebné modality ako laser, kyretáž a pre kombinácie metód (excízia – ožiarenie) neboli k dispozícii žiadne hodnotné štúdie. Ako spoľahlivé závery tejto metaanalýzy možno povedať len to, že radikálna excízia s kontrolou okrajov – Mohsova technika (Mohs microsurgery) je spoľahlivá; rádioterapia a kozmetický efekt po rádioterapii je horší ako po excízii.
Odporúčanie pre radikálnu excíziu bazaliómu je 0,3–1 cm od klinicky viditeľných okrajov nádoru. Okrem nedostatočne radikálneho výkonu je ďalším podporným faktorom neúplnej excízie to, že bazalióm sa môže subklinicky šíriť aj niekoľko centimetrov od klinicky zrejmého nádoru. Breunigner vo svojej práci doslova píše: „Lokálne infiltratívny rast bazaliómu je charakterizovaný asymetrickým, často veľmi nenápadným subklinickým lemom v horizontálnom smere. Tento lem miestami siaha aj viac než niekoľko centimetrov ďaleko od makroskopických hraníc tumoru“ [4].
Wilson a spol. vo svojej štúdii u 3 795 bazaliómov zistili neúplnú excíziu u 6,2 % [26].
Ako signifikantné rizikové faktory neúplnej excízie sa preukázali lokalizácie: mediálne očné kútiky, dolná mihalnica a nazolabiálna ryha a súčasná excízia viacerých ložísk bazaliómu. U prvého rizikového faktora je determinujúca snaha o dobrý kozmetický efekt, u druhého faktora nemožno nájsť iný dôvod, než zhon chirurga.
Údaje o recidívach po chirurgickej liečbe bazaliómu sa líšia v závislosti od použitej operačnej techniky. V nám známych prácach, publikovaných v priebehu posledných 10 rokov, sa výskyt recidív u pacientov ošetrených bez použitia Mohsovej mikrografickej chirurgie alebo „enface“ zmrazovaných rezov peroperačne pohyboval v rozpätí 1,8 % až 39 %, pri dlhšom sledovaní pacientov podiel recidív rástol. V epidemiologických a klinických prácach nachádzame miernu prevahu mužov. V rámci možných príčin môžeme uvažovať o menšej pozornosti tejto časti slovenskej populácie voči výskytu z hľadiska laika „kozmetických“ lézií na tvári.
V liečbe bazocelulárneho karcinómu v oblasti tváre sa využíva aj lokálna liečba, výskyt recidív je v odbornej literatúre na úrovni 6,0 %. Lokálna liečba (Imiquimod – ALDARA) sa v lokalizácii v blízkosti okraja mihalnice alebo vonkajšieho alebo vnútorného kútika ešte v širšom meradle nevyužíva [5, 25].
Rekonštrukčné operácie a plastiky mihalníc po odstránení tumoru sú v súčasnosti rozpracované až na úrovni posunu chondromukózneho septálneho laloka z hornej mihalnice. Napriek tomu exenterácia orbity je stále jednou z alternatív riešenia pokročilého štádia procesu [14].
Brachyterapia HDR 192Ir sa rozvinula v liečbe bazocelulárneho a squamocelulárneho karcinómu mihalníc v 90. rokoch minulého storočia. Novšie metodiky brachyterapie sa uplatňujú v liečbe nemelanotických lézií na tvári spôsobom HDR elektronickej brachyterapie – electronic BT [3, 8, 18].
V štúdii z Neapola v období 1984–2003 sledovali demografické parametre, charakter predchádzajúcej liečby, klinický obraz, trvanie príznakov a histologický typ bazacelulárneho karcinómu u 506 pacientov; z toho podstúpilo exenteráciu očnice 28 (5,5 %). Najčastejšie išlo o lézie vychádzajúce z oblasti vnútorného kantu. Histopatologické vyšetrenie potvrdilo vyšší výskyt infiltratívneho typu v podskupine pacientov indikovaných na exenteráciu (p = 0,00019) [14].
V našom klinickom súbore z celkového počtu 221 pacientov s histologicky verifikovaným bazocelulárnym karcinómom mihalníc a vnútorného kútika sme indikovali exenteráciu očnice u 5 pacientov (2,7 %), čo je nízke percento oproti výsledkom iných pracovísk.
Každý takýto radikálny výkon je veľkou záťažou nielen pre pacienta, ale aj jeho okolie. Žiaľ, pacienti prichádzajú na prvé vyšetrenie až vo veľmi pokročilom štádiu ochorenia [1, 10, 19].
Exenterácia očnice predstavuje v oftalmológii najviac mutilujúci chirurgický výkon a vo väčšine prípadov je potrebné odstrániť kompletne obsah očnice [13]. V prípade prerastania nádorových más do paranazálnych dutín je operačný výkon ešte rozsiahlejší a aj epitetické riešenie je náročnejšie.
V niektorých prípadoch je možná aj operačná technika zachovávajúca mihalnice a spojovkový vak. Túto operáciu (1986) navrhli a opakovane vykonali u dospelých pacientov s rozsiahlymi benígnymi orbitálnymi nádormi – najmä meningeómami J. Otradovec a S. Šafář. Tomuto výkonu predchádzala enukleácia očnej gule. Výsledný stav umožňoval vkladať do spojovkového vaku protézu. Túto techniku rozpracovali Krásny a kol. a rozširuje sa jej indikácia aj na niektoré malígne nádory (rhabdomyosarkóm a metastázy retinoblastómu) u detí [15]. V prípadoch rozsiahlych infiltrujúcich bazocelulárnych karcinómov orbity je táto technika kontraindikovaná.
U mnohých pacientov sa uvažuje o exenterácii pre zlyhanie predchádzajúcich terapeutických pokusov. Vzhľadom k tomu, že recidíva po exenterácii môže byť až 50 – 75 %, je veľmi dôležité nepodceňovať včasný manažment týchto lézií.
Záver
Bazocelulárny karcinóm mihalníc a vnútorného kútika, ktorý je nesprávne primárne chirurgicky riešený, môže prerastaním do očnice spôsobiť až stratu oka, v horších prípadoch až exenteráciu očnice. Infiltrácia bazocelulárneho karcinómu do očnice nie je častá, ak sa orbitálne prerastanie potvrdí, je potrebné zvážiť vhodný manažment, ktorý zahŕňa excíziu alebo exenteráciu, taktiež je potrebné zhodnotenie stavu regionálnych lymfatických uzlín a pooperačnej rádioterapie. Významný faktor pri zachytení recidívy alebo ďalšieho ložiska je trvalá dispenzarizácia pacientov, pravidelné kontroly a fotodokumentácia.
Aj v súčasnosti sa ojedinele vyskytnú prípady, kedy je indikovaná exenterácia očnice pre bazocelulárny karcinóm, najčastejšie u pacientov s léziou vychádzajúcou z vnútorného kútika a u infiltrujúcich typov. Primárna chirurgická liečba a následná rekonštrukčná chirurgia pokročilých štádií predstavuje závažný estetický zásah. Exenterácia očnice je mutilujúci zákrok, ktorý výrazne ovplyvní nielen pacienta, ale kladie veľké nároky aj na jeho okolie. Pooperačná starostlivosť po exenterácii je náročná, preväzy v domácom prostredí sú dlhodobé, až pokiaľ je možné po prehojení individuálne zhotoviť epitézu očnice. Epitézy sa stali významným prínosom najmä pre začlenenie sa pacienta do sociálneho prostredia.
Podporené grantom KEGA 008 UK – 4/2014
Autori článku prehlasujú, že vznik odborného článku, jeho publikovanie a zverejnenie nie je predmetom stretu záujmov a nie je podporené žiadnou farmaceutickou firmou.
Do redakce doručeno dne 18. 12. 2014
Do tisku přijato dne 1. 7. 2015
Doc. Mgr. MUDr. Alena Furdová, PhD., MPH, MSc.
Klinika oftalmológie LFUK a UNB,
Nemocnica Ružinov
Ružinovská 6
826 06 Bratislava
e-mail: afrf@mail.t-com.sk,
alikafurdova@gmail.com
tel: pracovisko 421 2 48234 kl. 607
Sources
1. Allali, J., D`Hermes, F., Renard, G.: Basal Cell Carcinoma of the Eyelids. Ophthalmologica, 2005; 219 : 57–71.
2. Bath-Hextall, F., Bong, J., Perlina, W., et al.: Interventions for basal cell carcinoma of the skin: systematic rewiev. BMJ, 2004; 329(7468): 705–710.
3. Bhatnagar, A.: Nonmelanoma skin cancer treated with electronic brachytherapy: Results at 1 year. Brachytherapy, 2013; 12 : 134–140.
4. Breuninger, H., Mors, U., Rassner, G.: Radical surgery in basaliomas using histologic excision edge control of excised tumor tissue. Pathologe, 1988; 9(3): 153–157.
5. Ducasse, A., Pluot, M., Gotzamanis, A., et al.: Factors of recurrence of basal cell carcinomas of the eyelid. J Fr Ophthalmol, 2002; 25(5): 512–516.
6. Esmaeli, B., Ahmadi, A., Gillenwater, A.M., et al.: The role of supraorbital nerve biopsy in cutaneous malignancies of the periocular region. Ophthal Plast Reconstr Surg, 2003; 19(4): 282–6.
7. Furdová, A.: Bazocelulárny karcinóm mihalníc. i-med.sk, 2012; „http://www.i-med.sk/moodle/form/?page=clanok&id=498&akcia=zakladne_info&route=}{page:clanok|id:498”
8. Furdová, A., Lukačko, P., Lederleitner, D.: HDR 192Ir brachyterapia v liečbe bazocelulárneho karcinómu dolnej mihalnice a vnútorného kútika oka – naše skúsenosti. Čes a Slov Oftal, 2013; 69(2): 75–79.
9. Furdová, A., Oláh, Z.: Nádory oka a okolitých štruktúr, CERM, Brno, 2010; 151 p.
10. Furdová, A., Strmeň, P., Oláh, Z.: Použitie TNM-klasifikácie v oftalmológii. Choroby hlavy a krku, Head and Neck Diseases, 2000; 2(9): 17–25.
11. Furdová, A., Svetlošáková, Z.: Bazaliómy v oblasti oka a mihalníc. Dermatológia pre prax, 2009; 3 : 115–117.
12. Howard, G.R., Nerad, J.A., Carter, K.D., et al.: Clinical characteristics associated with orbital invasion of cutaneous basal cell and squamous cell tumors of the eyelid. Am J Ophthalmol, 1992; 113(2): 123–8.
13. Chynoranský, M., Furdová, A., Oláh, Z.: Exenterácie očnice. Čes a Slov Oftalmol, 1994; 50(2): 92–97.
14. Iuliano, A., Strianese, D., Uccello, G., et al.: Risk factors for orbital exenteration in periocular Basal cell carcinoma. Am J Ophthalmol, 2012;153(2): 238–241.
15. Krásný, J., Novák, V., Otradovec, J.: Orbitální protéza po exenteraci očnice se zachováním víček a spojivkového vaku. Čes a Slov Oftal, 2006; 62(2): 94–99.
16. Leibowitch, I., McNab, A., Sullivan, T., et al.: Orbital Invasion by Periocular Basal Cell Carcinoma. Ophtalmology, 2005; 112 : 717–723.
17. Mohs, R.E., Lathrop, T.G.: Modes of spread of cancer of skin. AMA Arch Derm Syphilol, 1952; 66 : 427–439.
18. Monge, R.M., Gómez-Iturriaga, A.: High-dose-rate brachytherapy in lower eyelid cancer. Brachytherapy, 2007; 6(3): 227–229.
19. Nemet, A.Y., Deckel, Y., Martin, P.A., et al.: Management of periocular basal and squamous cell carcinoma: a series of 485 cases. Am J Ophthalmol, 2006; 142 : 293–297.
20. Niazi, Z.B., Lamberti, B.G.: Perineural infiltration in basal cell carcinomas. Br J Plast Surg, 1993; 46 : 156–157.
21. Paavilainen, V., Tuominen, J., Aho, V.V., et al.: Long-term results after treatment of basal cell carcinoma of the eyelid in South-Western Finland. Eur J Ophthalmol, 2007; 17(4): 494-500.
22. Paavilainen, V., Tuominen, J., Pukkala, E., et al.: Basal cell carcinoma of the eyelid in Finland during 1953-97. Acta Ophthalmol Scand, 2005; 83(2): 215–220.
23. Payne, J.W., Duke, J.R., Butner, R., et al.: Basal cell carcinoma of the eyelids. A longterm follow-up study. Arch Ophtalmol, 1969; 81 : 553–558.
24. Perlman, G.W., Hornblass, A.: Basal cell carcinoma of the eyelids: a review of patients treated by surgical excision. Ophtalmic Surg, 1976; 7 : 23–27.
25. Sigurdsson, H., Agnarsson, B.A.: Basal cell carcinoma of the eyelid. Risk of recurrence according to adequacy of surgical margins. Acta Ophthalmol Scand, 1998; 76(4): 477–480.
26. Wilson, A.W., Howsam, G., Santhanam, V., et al.: Surgical managament of incompletely excised basal cell carcinomas of the head and neck. Br J Oral Maxillofacial Surg, 2004; 42 : 311–314.
Labels
OphthalmologyArticle was published in
Czech and Slovak Ophthalmology

2015 Issue 4
-
All articles in this issue
-
Osmolarita slz u pacientů s těžkým syndromem suchého oka před a po aplikaci autologního séra.
Porovnání s hodnotami zdravých dobrovolníků -
Léčba anizometropické amblyopie.
Srovnání metod CAM zrakového stimulátoru a BRS barevné reverzační stimulace sítnice - Hodnocení klinických výsledků implantace hydrofobní nitrooční čočky CT LUCIA 601P
- Léčba makulárního edému při okluzi centrální sítnicové žíly OZURDEXEM
- Chirurgická liečba idiopatických epiretinálnych membrán
- Exenterácia očnice pre bazocelulárny karcinóm
-
Osmolarita slz u pacientů s těžkým syndromem suchého oka před a po aplikaci autologního séra.
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Chirurgická liečba idiopatických epiretinálnych membrán
- Léčba makulárního edému při okluzi centrální sítnicové žíly OZURDEXEM
-
Léčba anizometropické amblyopie.
Srovnání metod CAM zrakového stimulátoru a BRS barevné reverzační stimulace sítnice - Exenterácia očnice pre bazocelulárny karcinóm
