Efekt artrocentézy v komplexnej liečbe porúch temporomandibulárneho kĺbu
Effect of Arthrocentesis in the Therapy of Temporomandibular Joint
Arthrocentesis of temporomandibular joint is a procedure in which two syringe needles are inserted into intrarticular space to make a lavage removing adhesions. Through the same way also topical antibiotics, local anaesthetics and chondroprotective agents can be applied.
Aim:
To find out an effect and success this method in therapy of temporomandibular disorders.
Methods:
More over 419 from 1752 patients were treated by arthrocentesis. There were 348 women and 71 men.
Results:
In the group after arthrocentesis one year after therapy value of the pain was 2.5 and control group was 9. Motion of the mandible in the first group was 37mm and in second group was 27mm.
Arthrocentesis is recommended as an alternative method replacing the more invasive treatment of acute and chronic morbid conditions of the structures of temporomandibular joint.
Key words:
arthrocentesis - temporomandibular joint - intraarticular lavage - intraarticular application of drugs
Authors:
I. Malachovský; D. Statelová
Authors‘ workplace:
Klinika stomatológie a maxilofaciálnej chirurgie Jesseniovej LF a Martinskej fakultnej nemocnice, Martin.
Published in:
Česká stomatologie / Praktické zubní lékařství, ročník 108, 2008, 4, s. 95-100
Overview
Artrocentéza temporomandibulárneho kĺbu (TMK) je liečebný výkon, ktorý spočíva v zavedení dvoch injekčných ihiel do intraartikulárneho priestoru. Pomocou týchto dvoch ihiel sa vykoná výplach kĺbu a rozrušenie adhézií tlakom tekutiny. Môžu sa aplikovať aj lokálne pôsobiace antibiotiká, lokálne anestetiká alebo chondroprotektíva.
Cieľ:
Zistiť efektivitu a úspešnosť liečebnej metodiky v komplexe liečby porúch TMK. Artrocentéza je doporučovaná ako alternatíva invazívnejších spôsobov liečby akútnych a chronických stavov štruktúr TMK.
Metodika:
Za päťročné obdobie z 1752 pacientov 419 absolvovalo artrocentézu. Z nich bolo 348 žien a 71 mužov.
Výsledky:
Po dvanástich mesiacoch od liečby sa v skupine pacientov, kde bola realizovaná artrocentéza, stupeň bolesti ustálil na hodnote 2,5 a v kontrolnej skupine na hodnote 9. Hodnota i – i vzdialenosti po dvanástich mesiacoch v súbore pacientov po artrocentéze bola 37 mm, v kontrolnej skupine pacientov bola táto hodnota 27 mm.
Kĺúčové slová:
artrocentéza - temporomandibulárny kĺb - výplach kĺbu - aplikácia liekov do vnútrokĺbového priestoru
ÚVOD
Kraniofaciálna oblasť je jednou z najviac inervovaných oblastí ľudského tela a miestom, kde sa pomerne často objavuje bolesť - od bežnej bolesti hlavy až po nezvyčajné a ťažko vysvetliteľné bolesti, napr. neuralgie n. trigemini. Jednou skupinou ochorení v uvedenej lokalite, ktorá môže človeka obťažovať nielen bolestivými príznakmi, ale i celým radom iných ťažkostí, je súbor porúch postihujúcich temporomandibulárny kĺb (ďalej len TMK) a okolité tkanivá.
Etiológia a patogenéza porúch temporomandibulárneho kĺbu je ešte stále málo objasnená a lekári v praxi sú často v rozpakoch pri rozhodovaní, o aký typ bolestivého ochorenia vlastne ide. Nemožno sa preto čudovať, že váhajúc pri diagnostike, váhajú i pri voľbe liečebného postupu. Mnohí poprední odborníci publikovali veľa odborných článkov z uvedenej problematiky ochorení TMK [1, 11, 19, 23, 27, 29, 34, 38, 40]. Pokúsime sa preto zhrnúť súčasné poznatky o temporomandibulárnych poruchách a možnostiach konzervatívnej liečby.
V odbornej literatúre písanej po anglicky sa často stretávame s pojmom temporomanibular disorders (TMD). Čo si pod týmto pojmom predstavujeme?
V roku 1934 opísal James Costen skupinu symptómov súvisiacich s vestibulokochleárnym aparátom a temporomandibulárnym skĺbením. Išlo o bolesť v uchu alebo v jeho okolí, pocit zaľahnutého ucha, závraty s nevoľnosťou, bolesť vyžarujúcu do záhlavia a dole na krčnú chrbticu, bolesti v oblasti čeľustných dutín, poruchy sluchu, tinnitus, pálenie jazyka a hrdla. Myslel si, že tieto symptómy vznikajú z nízkej výšky zhryzu, hlbokého zhryzu a že zle uložený kondyl tlačí na n. auriculotemporalis a Eustachovu trubicu. Na podklade jeho práce sa ujal termín „Costenov syndróm“. V roku 1959 zaviedol Shore termín „dysfunkčný syndróm TMK“. Inými autormi navrhované názvy skôr opisovali predpokladané etiologické faktory ako je napríklad okluzomandibulárna porucha (Gerber 1971), alebo myoartropatia TMK (Graber 1971). Ďalší autori kládli dôraz na bolestivý dysfunkčný syndróm (Voss 1961), alebo myofasciálny bolestivý dysfunkčný syndróm (Laskin 1969) či temporomandibulárny bolestivý dysfunkčný syndróm (Schwartz 1959).
Pretože bolesti nevychádzajú vždy iba izolovane z kĺbu, veľa iných autorov sa domnievalo, že by mal byť zavedený širší termín, ako sú napríklad kraniomandibulárne poruchy [27]. Bell (1982) navrhol termín temporomandibular disorders -temporomandibulárne poruchy (TMP). Je to súhrnný výraz pre množstvo klinických ťažkostí, ktoré sa týkajú buď žuvacieho svalstva, alebo kĺbu a súvisiacich štruktúr, resp. obidvoch t, j. svalstva, kĺbu a súvisiacich štruktúr [2, 6, 8, 35, 38].
LIEČEBNÉ MOŽNOSTI TMP
Pri liečbe TMP sa využíva veľmi široká škála liečebných metód a postupov. V minulosti zvolené a zavedené liečebné postupy podliehali niekedy miestnym zvyklostiam, inokedy sa menili podľa toho, ktorý lekár indikoval liečebné procedúry. Chirurg neraz uprednostňoval chirurgické postupy, čeľustný ortopéd ortodontickú liečbu, praktický stomatológ – stomatoprotetik zasa liečbu náhryzovými dlahami.
Pri liečbe TMP nebol určený žiadny univerzálny liečebný protokol. Okeson [34] uvádza prehľad štúdií autorov, kde boli TMP liečené konzervatívnymi aj chirurgickými metódami. Úspešnosť konzervatívnej a chirurgickej liečby bola porovnateľná. Z tohto vyplýva, že pri liečebných možnostiach by sa malo začínať od tých najjednoduchších, menej zaťažujúcich liečebných metodík pre organizmus pacienta. Náročné priveľmi zaťažujúce najmä chirurgické metódy by sa mali používať až vtedy, keď konzervatívna liečba nemala adekvátny efekt.
Liečebný plán by nemal byť určený iba typom poruchy, ale potrebou samého pacienta. Mal by byť vedený v istom logickom slede tak, aby pacient cítil prínos liečebnej metodiky. Pri liečbe sa nevyužíva iba jedna liečebná metodika, ale častejšie sa indikuje kombinácia viacerých spôsobov liečby.
V praxi sa osvedčil postup overený početnými štúdiami:
- liečba symptómov,
- liečba alebo odstránenie príčiny,
- liečba predispozičných faktorov,
- liečba patologických zmien.
Pri liečebných možnostiach by sa mala rozlišovať symptomatická liečba a kauzálna liečba. Symptomatická liečba má eliminovať alebo redukovať príznaky, kauzálna liečba má odstrániť vlastnú príčinu ochorenia [3, 15, 20, 27, 33]. Subjektívne je v popredí ťažkostí zo strany pacienta s poruchami TMK bolesť. Preto v týchto prípadoch liečba smeruje k odstráneniu alebo zmierneniu bolesti. Tým sa dosiahne čiastočné zlepšenie obmedzenej funkcie pohybov sánky.
S ohľadom na multifaktoriálnu etiológiu TMP sa monoterapia používa v ojedinelých prípadoch, skôr sa prikláňame a v praxi aj realizujeme kombináciu viacerých liečebných metodík podľa aktuálneho stavu pacienta. Aby bola táto kombinovaná liečebná činnosť pacientov s TMP účinná, je potrebná úzka spolupráca všeobecného stomatológa – stomatoprotetika, čeľustného ortopéda, maxilofaciálneho chirurga, neurológa, fyzioterapeuta, psychológa, psychiatra a podobne. Pri chronických bolestiach treba rátať so psychologickými faktormi, ktoré veľkou mierou prispievajú k ich vzniku a chronicite choroby.
Veľa terapeutických úspechov v medicíne je založených na placebo efekte. Každý liečebný výsledok obsahuje menší alebo väčší diel placebo efektu. Aby vznikol takýto efekt, medzi pacientom a lekárom musí vzniknúť osobitý vzťah. Prejavuje sa nádejou a dôverou pacienta k lekárovi na základe jeho profesie, osobnosti, správania a presvedčovacích schopností. Na tomto základe vzniká u pacienta presvedčenie o účinnosti a oprávnení ordinovanej liečebnej metodiky.
Na prvom mieste liečebných zámerov by malo byť úsilie pomôcť pacientovi a pritom nepoškodiť jeho zdravotný stav [34].
Jedna z liečebných možností, ktorá našla uplatnenie v liečbe TMP len od začiatku 90-tych rokov minulého storočia, je artrocentéza.
MATERIÁL A METODIKA
Na Klinike stomatológie a maxilofaciálnej chirurgie Jesseniovej lekárskej fakulty a Martinskej fakultnej nemocnice v Martine v „poradni pre bolestivý čeľustný kĺb“ bolo v rokoch 2002 – 2006 ambulantne vyšetrených 1752 pacientov. Artrocentézu TMK absolvovalo 419 pacientov. Z tohto počtu bolo 348 žien a 71 mužov. V 233 prípadoch bola postihnutá a následne vyšetrená pravá strana a v 186 prípadoch bola postihnutá a vyšetrená ľavá strana (graf 1, graf 2).


Kontrolnú skupinu predstavovali pacienti, u ktorých boli aplikované perorálne nesteroidové antiflogistiká. Artrocentéza sa vykonáva v aseptickom prostredí zákrokového operačného sálu. Sú to ambulantné zákroky a je potrebné len jednoduché technické vybavenie.
Technika aplikácie
Najskôr sa aplikuje periartikulárne lokálne infiltračné znecitlivenie. Stanovia sa body vpichu, väčšinou sa doporučuje riadiť kantotrageálnou líniou – zadný bod je 10 mm pred stredom tragu a 2 mm pod líniou a predný bod je 10 mm ďalej vpredu a 10 mm pod líniou (obr. 1).

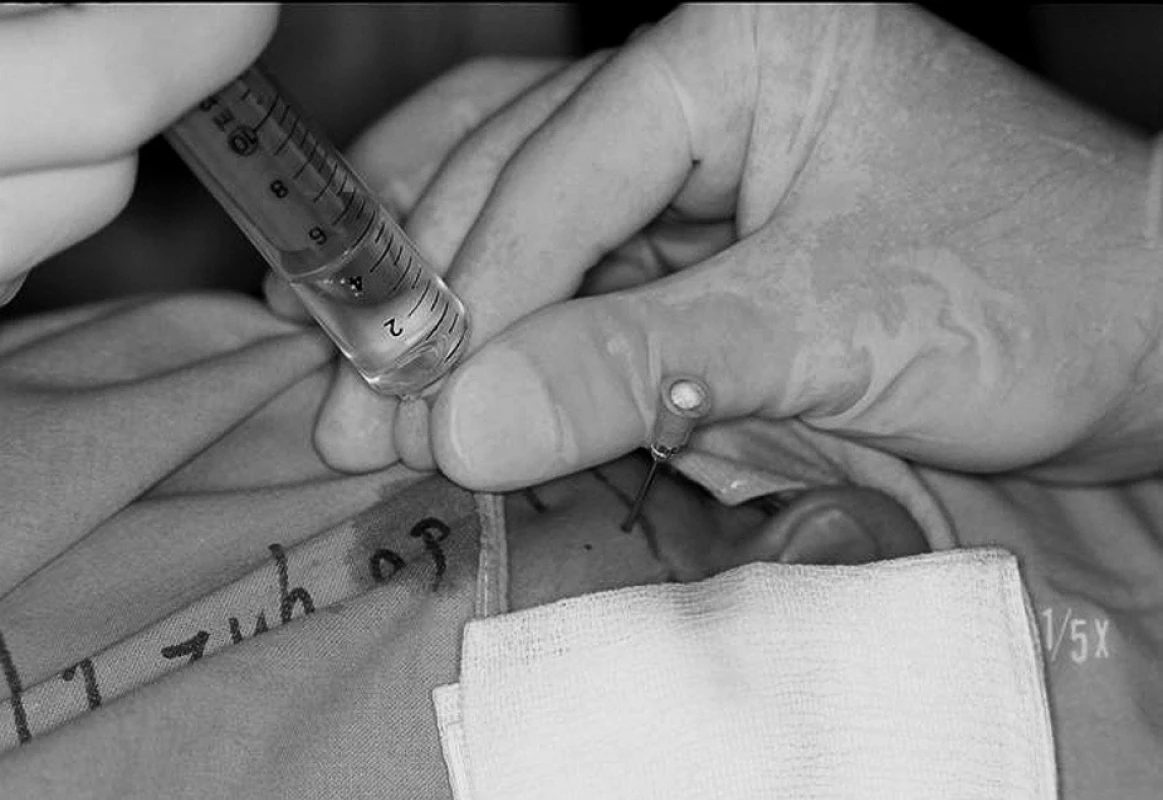
Pri otvorených ústach v mieste zadného bodu sa zavedie injekčná ihla priemeru 1,0 až 1,2 mm do horného kĺbového priestoru. Ihla sa zavádza šikmo vpred a mediokraniálne, pokiaľ sa hrot nedostane do kontaktu so zadným svahom eminentia articularis. Ak nie je prítomný infekčný zápal, aplikuje sa asi 5 ml lokálneho anestetika pod miernym tlakom, aby sa kĺb dilatoval. Do takto pripraveného kĺbu sa zavedie v mieste predného bodu druhá ihla rovnakého priemeru ako bola prvá (obr. 2).

Kĺb sa prepláchne najmenej 100 ml fyziologického roztoku alebo Ringerovho roztoku. Obyčajne prvá ihla slúži ako prítoková a druhá ako odtoková. Preplachovanie sa vykonáva veľmi pomaly za pomoci striekačky (obr. 3). Po laváži kĺbového priestoru sa vyberie predná ihla a zadnou ihlou sa môžu do kĺbu aplikovať liečivé prípravky. Po vybratí ihiel nasleduje manipulácia sánkou do krajných polôh, aby sa podporilo rozrušenie adhézií.
VÝSLEDKY
V skupine pacientov indikovaných na artrocentézu a v kontrolnej skupine pacientov v sledovanom období (3 mesiace, 6 mesiacov 12 mesiacov) sa zisťoval stupeň bolesti na vizuálnej analógovej desaťbodovej stupnici bolesti (VAS) a dĺžka liečby (v mesiacoch) (graf 3).

V skupine pacientov indikovaných na artrocentézu sa zistil výrazný ústup bolesti, ktorý sa po troch mesiacoch sledovania priblížil k hodnote jedna na stupnici bolesti. V kontrolnej skupine pacientov po troch mesiacoch sledovania sa stupeň bolesti ustálil na hodnote štyri na stupnici bolesti. Po šiestich mesiacoch sledovaného obdobia sa v skupine pacientov, kde bola indikovaná artrocentéza, hodnota stupňa bolesti nezmenila, naopak v kontrolnej skupine pacientov nastalo výrazné zhoršenie stavu v zmysle zvýraznenia bolesti, ktorá sa priblížila k hodnote osem na stupnici bolesti. Po dvanástich mesiacoch od ukončenia liečby sa v skupine pacientov po artrocentéze hodnota stupňa bolesti ustálila na bode dva celé päť na stupnici bolesti. V kontrolnej skupine pacientov po dvanástich mesiacoch od ukončenia liečby hodnota stupňa bolesti ustálila na bode deväť a museli byť aplikované iné liečebné prostriedky, alebo denná dávka nesteroidových antiflogistík sa musela zdvojnásobiť. V sledovanom období sa u obidvoch vyšetrovaných skupín pacientov vyhodnocovala aj interincizálna vzdialenosť horného a dolného zuboradia vo frontálnom úseku chrupu (graf 4).

Pred liečbou v skupine pacientov indikovaných na artrocentézu sa táto vzdialenosť pohybovala v priemere 27 mm, v kontrolnej skupine bola táto hodnota na úrovni 26 mm. Po prvých troch mesiacoch od ukončenej liečby sa hodnoty výrazne od seba nelíšili a predstavovali 27 mm, resp. 26 mm. Výrazná zmena nastala po šiestich mesiacoch sledovaného obdobia, kde v skupine pacientov po artrocentéze sa hodnota ustálila v rozsahu 36 mm, zatiaľ čo v kontrolnej skupine pacientov bola táto hodnota na úrovni 28 mm.
Po dvanástich mesiacoch od ukončenia liečby sa interincizálna vzdialenosť pohybovala v rozsahu 37 mm. V kontrolnej skupine pacientov sa po dvanástich mesiacoch od ukončenia liečby hodnota interincizálnej vzdialenosti pohybovala v rozsahu 27 mm.
DISKUSIA
Na artrocentézu dobre reaguje celý rad intraartikulárnych porúch. Všeobecne považujeme za indikáciu pre artrocentézu bolesť, alebo hypomobilitu TMK na podklade dislokácie disku, infekčné, traumatické alebo metabolické artritídy či adhézie. Najčastejšie využitie sa zdá byť u pacientov s anteriórnou dislokáciou disku bez repozície. Pomocou artrocentézy môžeme dosiahnuť prechodné rozšírenie kĺbového priestoru, inokedy naopak dekompresie kĺbu tam, kde je zvýšený intraartikulárny tlak, napr. pri zápalových exsudatívnych procesoch. Lavážou sa odplavuje hnis a infekční pôvodcovia zápalu, metabolické splodiny zápalu alebo degradačných pochodov.
Liečba pomocou artrocentézy je veľmi efektívna a výsledky sú porovnateľné s artroskopiou alebo artrotómiou. Úspešnosť artrocentézy je udávaná v 70 až 80 % prípadov, čo je porovnateľné s artroskopiou (viac než 80% úspešnosť) [10, 13, 24, 32, 37].
Úspešnosť tejto metódy sa prisudzuje úvodnej distenzii kĺbového priestoru, kde môžu byť narušené intraartikulárne adhézie medzi diskom a jamkou a tiež odplavené splodiny zápalu. Názory na množstvo roztoku použitého pre výplach kĺbového priestoru nie sú jednotné, ale bolo zistené, že pre skutočne terapeutickú laváž pri artrocentéze, ktorá by dokázala odplaviť väčšinu nežiadúcich látok z kĺbového priestoru, malo by byť použité aspoň 100 ml roztoku. Obvykle býva doporučované 200 ml roztoku [18, 22, 39]. Cvičenie a manipulácia s TMK v súvislosti s artrocentézou významne prispieva k zlepšeniu mobility pri intraartikulárnych adhéziách. Niektoré pracoviská vykonávajú tieto aktivity v priebehu artrocentézy, na našom pracovisku požadujeme, aby bol pacient počas zákroku v kľude a mobilizačnú manipuláciu a cvičenie volíme až po vytiahnutí ihiel. Myslíme si, že pohyb ihiel pri cvičení by mohol viesť k traumatizácii hlavičiek kĺbov. Niektorí autori považujú za variantu artrocentézy už len diagnostickú alebo terapeutickú intrakapsulárnu injekciu – kĺbový priestor pritom vypĺňajú roztokom podaným len jednou ihlou, a tým prechodne rozšíri kĺbový priestor. Tento postup je účinný pri dislokáciách kĺbového disku alebo pri adhéziách [30, 36].
ZÁVER
Artrocentéza je zo všetkých chirurgických zákrokov používaných pri liečbe TMP najmenej invazívna, má najmenšie riziká a v rukách skúseného lekára je relatívne jednoduchým výkonom. Pri správnej indikácii prináša táto metóda veľmi sľubné liečebné výsledky. S nepatrnými nákladmi ju možno pri dodržaní podmienok asepsie vykonať v ambulantných podmienkach. Pre jej minimálnu invazivitu ju priraďujeme skôr ku konzervatívnemu spôsobu liečenia TMP a myslíme si, že by mala byť použitá skôr, ako prikročíme k ireverzibilným chirurgickým metódam liečby.
MUDr. Igor Malachovský
Klinika stomatológie
a maxilofaciálnej chirurgie
JLF a MFN
Kollárova 2
036 59 Martin
Slovenská republika
Sources
1. Alderman, M. M.: Disorders of the temporomandibular joint and related structures. Rationale for diagnosis, aetiology, management. Alpha Omegan, 69, 1976, 3.
2. Bays, R. A.: Open joint surgery and disc repair. In McNeill, Ch. (ed.): Current controversies in zemporomandibulr disorders. illinois: Quintesence Publishing, Co., 1992, s. 38-41.
3. Boering, G.: Nonsurgical treatment of dysfunction of the temporomandibular joint. Oral Sciences Review, 1976, 7, s. 53-60.
4. Braun, B. L. et al.: A cross – sectional study of temporomandibular dysfunction in post – cervical trauma patients. J. Craniomandibular Disorders, 1992, 6, s. 24.
5. Brookes, G. B. et al.: „ Costens syndrome“ – correlation or coincidence: a review of 45 patients with temporomandibular joint dysfunction, otalgia and other aural symptoms. Clin. Otolaryngol., 1980, 5, s. 23-36.
6. Brooks, S. L. et al.: Imaging of the temporomandibular joint: a position paper of the American Academy of oral and maxillofacial radiology. Orlal Surg. Oral Med. Oral Pathol., 83, 1997, s. 609-618.
7. Clark, G. T., Mody, D. G., Sanders, B.: Arthroscopic treatment of temporomandibular joint locking resulting from disc derengement. J. Oral Maxillofac. Surg., 49, 1991, s. 157-164.
8. Clark, G. T., Seligmen, D. A. Solbereg, W. K., Pullinger, A. G.: Guidelines for the treatment of temporomandibular disorders. J. Craniomandib. Disord. Facial Oral Pain, 4, 1990, 2, s. 80-88.
9. Conti, A. et al.: Relationship between signs and symptoms of temporomandibular disorders and orthodontic treatment: a cross sectional study. Angle Orthod., 73, 2005, 4, s. 411-417.
10. Dimitroulis, G.: Temporomandibular disorders: a clinical update. Brit. Med. Journ., 317, 1998, s. 190-194.
11. Dworkin, S. F. et al.: Epidemiology of signs and symptoms in temporomandibular disorders: Clinical signs in cases and controls. J. Am. Dent. Assoc., 120, 1990, s. 273-280.
12. Dworkin, S. F.: Research diagnostic criteria for temporomandibular disorders. J. Craniomandib. Disord. Facial Oral Pain, 6, 1992, 4, s. 301-355.
13. Fridrich, K. L., Wise, J. M.: Prospective comparison of artroscopy and arthrocentesis for temporomandibular joint disorders. J. Oral Maxillofac. Surg., 54, 1996, 7, s. 816-820.
14. Green, M. W., Hackney, F. L., Van Sickles, J. E.: Arthroscopy of the temporomandibular joint: an anatomic prospective. J. Oral Maxillofac. Surg., 1989, 47, s. 386-389.
15. Green, M. W., Laskin, D. M.: Long – term evaluation of conservative treatment for myofacial pain dysfunction syndrome. J. Am. Dent. Ass., 89, 1974, s. 1365.
16. Holmlund, A. B., Helsing, G.: Artroscopy of the temporomandibular joint: a clinical study. Int. J. Oral Maxillofac. Surg., 15, 1986, s. 715.
17. Holmlund, A. B., Gynther, G.: Diskectomy in treatment of internal derangement of the temporomandibular joint. Oral Surg. Oral Med. Oral Pathol., 76, 1993, 3, s. 266-271.
18. Ishimaru, J. I., Oguma, Y.: Matrix metalloproteinase and tissue inhibitor of metalloproteinase in serum and lavage synovial fluid of patients with temporomandibular joint disorders. Br. J. Oral Maxilofac. Surg., 38, 2000, s.354-359.
19. Kotráň, M., Ďurovič, E., Markovská, N.: Etiológia, diagnostika a terapia ochorení temporomandibulárneho kĺbu. Košice: Rektorát Univerzity P. J. Šafárika, 1984, s. 129.
20. Kotráň, M., Háber, B., Kyseľ, M.: Terapeutické postupy pri ochoreniach temporomandibulárneho kĺbu I. Prakt zub. Lék, 34, 1986, 2, s. 48-52.
21. Kotráň, M., Háber, B., Kyseľ, M.: Terapeutické postupy pri ochoreniach temporomandibulárneho kĺbu II. Prakt zub. Lék, 38, 1986, 3, s. 73-78.
22. Krug, J., Jirousek, Z., Bartáková, V.: Najčastejšie príčiny intraartikulárnej hypomobility čeľustného kĺbu – konzervatívna terapia. Choroby hlavy a krku, 9, 2000, 3-4, s. 5-12.
23. Laskin, D. M.: Etiology of the pain – dysfunction syndrom. J. Am. Dent. Assoc., 79, 1969, s. 147-155.
24. Malachovský, I., Statelová D.: Artrocentéza TMK. Stomatológ, 11, 2001, 3, s. 22-23.
25. Malachovský, I., Statelová, D., Sitár, J.: Kyselina hyalurónová v liečbe porúch temporomandibulárneho kĺbu. Stomatológ, 11, 2001, 4, s. 28-30.
26. Malachovský, I., Statelová, D.: Symptomatológia porúch temporomandibulárneho kĺbu. Stomatológ, 13, 2003, 4, s. 23-25.
27. McNeill, Ch.: Temporomandibular disorders: Guidelines for evaluation, diagnosis and management (American Academy of Craniomandibular Disorders). Chicago: Quintessence Publishing, Co., 1990.
28. McNeill, Ch., Mohl, N. D. et al.: Temporomandibular disorders: diagnosis, mangement, education and research. J. Am. Dnt. Assoc., 120, 1990, 3, s. 253-263.
29. Mentelová, J., Mračna, J., Poruban, D.: Príspevok k etiológii a rozdeleniu temporomandibulárnych porúch. Stomatológ, 5, 1994, 5, s. 150-151.
30. Murakami, K., Ono, T.: TMJ arthroscopy by inferolateral approach. Int. J. Oral Maxillofac. Surg., 15, 1986, s. 410.
31. Nitzan, D. W., Dolwick, F. M., Heft, M. W.: Arthroscopic lysis and lavage of the temporomandibular joint. J. Oral Maxillofac. Surg., 48, 1990, s. 796-801.
32. Nitzan, D. W., Dolwick, F. M., Martinez, G. A.: Temporomandibular joint arthrocentesis. J. Oral Maxillofac. Surg., 49, 1991, s. 1163-1172.
33. Okeson, J. P. et al.: Management of temporomandibular disorders and occlusion. Mosby, St.Louis,1993, s. 624.
34. Okeson, J. P.: Current terminology and diagnostic classification schemes. Oral Surg. Oral Med. Oral Pathol. Radiol. Endod., 83, 1997, 1, s. 61-64.
35. Rasmussen, O. C.: Description of population and progress of symptoms in a longitudinal study of temporomandibular arthropathy. Scand. J. Dent. Res., 89, 1981, s. 196-203.
36. Sato, S. et al.: Effect of lavage with injection of sodium hyaluronate for patients with nonreducing disc displacement of the temporomandibular joint. Oral Surg. Oral Med. Oral Pathol. Oral Radiol. Endod., 84, 1997, 3, s. 241-244.
37. Zardeneta, G., Milam, S. B.: Elution of proteins by continuous temporomandibular joint arthrocentesis. J. Oral Maxillofac. Surg., 55, 1997, s. 709-716.
38. Zemen, J., Krňoulová, J.: Příspěvek ke klasifikaci poruch temporomandibulárního kloubu. Prakt. zub. Lék., 45, 1997, 3, s. 27-30.
39. Zemen, J.: Konzervatívna liečba temporomandibulárnych porúch. Praha, Galén, 1999, s. 215.
40. Zhang, S. Y., Yang, Ch. et al.: Plain film artrography applied to the diagnosis of intra-articular adhesions of the temporomandibular joint. J. Oral Maxillofac. Surg., 65, 2007, s. 212-217.
Labels
Maxillofacial surgery Orthodontics Dental medicineArticle was published in
Czech Dental Journal

2008 Issue 4
- What Effect Can Be Expected from Limosilactobacillus reuteri in Mucositis and Peri-Implantitis?
- The Importance of Limosilactobacillus reuteri in Administration to Diabetics with Gingivitis
Most read in this issue
- Efekt artrocentézy v komplexnej liečbe porúch temporomandibulárneho kĺbu
- Fibrózní dysplazie u dětského pacienta léčená bisfosfonáty (Kazuistika)
- Odontogénny fibróm (Kazuistika)
- Ošetření pacienta s diabetem 1. typu a alergií na titan zubními implantáty ze zirkoniumoxidové keramiky (Kazuistika)
