Halitóza - současný pohled na etiologii, diagnózu a léčbu
Halitosis - Present View of the Etiology, Diagnosis and Therapy
Halitosis is an unpleasant or offensive odor emanating from the breath, which has its origin in approximately 90% in the oral cavity. Especially the dorsum of the tongue is being supposed to be the major place, where the halitosis comes up. This malodor arises from the microbial degradation of organic substrates, such as proteins, peptides, or glucose. The final odiferous products are volatile sulphur - containing compounds (VSC), but apart from these compounds, there are other substances, like diamines, short-chain fatty acids, phenyl containing compounds, etc., which make the halitosis. Nevertheless, decayed tooth, parodontitis or inflammation of the gums can also make unpleasant bad breath, as well as the very important non-oral etiologies of halitosis.
There are three most important measurement methods of halitosis. The first is organoleptic measurement and the second is sulphide monitoring, which is a modern and easily used method. Gas chromatography is the preferable method if precise measurements of specific gases are required, but has the limitation that this method is very expensive and difficult.
Undoubtedly, the basic management of bad breath is mechanically reducing the amount of micro - organisms in the oral cavity, especially from the dorsum of the tongue. We can also chemically reduce the amount of bacteria, or neutralize the odorous compounds of the breath, but these chemical ingredients of oral healthcare products seem most effective when applied in addition to instructions in the oral hygiene.
Key words:
halitosis, gas chromatography, organoleptic evaluation
Authors:
O. Dubec 1,2; M. Seydlová 1; T. Dostálová 1
Authors‘ workplace:
Dětská stomatologická klinika 2. LF UK a FN Motol, Praha
1; Zubní ordinace D. M. D., Praha
2
Published in:
Česká stomatologie / Praktické zubní lékařství, ročník 111, 2011, 2, s. 29-41
Category:
Review Article
Overview
Halitóza je termín označující nepříjemný a okolí obtěžující zápach dechu, který má až z 90 % svůj původ v ústní dutině. Ten je výsledkem mikrobiálního rozkladu organických látek, jako jsou proteiny, peptidy nebo glukóza. Za foetor jsou zodpovědné především těkavé sloučeniny síry (VSC) vznikající hlavně v dorzální části jazyka, ale k výslednému zápachu mohou přispívat i jiné látky, jako například diaminy, organické kyseliny, aromatické heterocyklické sloučeniny, ketony a další. K výslednému obrazu nevábného dechu také přispívá nesanovaná dentice, záněty parodontu a dásní, snížená salivace a jiné. Nezanedbatelnou kapitolou této problematiky jsou i extraorální příčiny halitózy.
Zapáchající dech lze dnes již měřit řadou metod, z nichž však nad jiné vyniká organoleptické měření, dále velice pohotové a populární měření VSC (sulphide monitoring), a poměrně exaktní, ale nákladná plynová chromatografie.
Za základní prvek v redukci halitózy se považuje mechanické odstraňování mikroorganismů se zvláštním zaměřením na odstraňování povlaku jazyka. V léčbě se používají i mikroorganismy redukující (např. chlorhexidin), nebo látky chemicky neutralizující zapáchající složky dechu. Největšího účinku však tyto přípravky dosahují, jsou - li doplňkem vhodné ústní hygieny.
Klíčová slova:
halitóza, mikroorganismy, plynová chromatografie, organoleptické měření
ÚVOD
Halitóza (odvozeno z latinského halitus - dech) je termín označující nepříjemný a okolí obtěžující zápach dechu bez ohledu na to, jestli je jeho zdroj v ústní dutině, nebo mimo ni [35, 36]. Synonymy pro tento vjem jsou pak nevábný dech, nebo foetor ex ore. Za halitózu se ovšem nepovažuje stav po požití aromatických potravin, jakými jsou česnek, cibule, káva, rybičky, ani pach po kouření, stejně jako nepříjemný dech po ránu, který je způsoben především sníženou sekrecí slin během noci a po ranní hygieně nebo snídani zmizí. Nepříjemný dech mohou zapříčinit také určité léky, např. cyklosporiny.
Halitózu rozdělujeme do tří kategorií: pravá halitóza, pseudohalitóza a halitofobie [21]. Pravou halitózu definuje skutečně se vyskytující zápach zjistitelný řadou metod. Lidé však často svůj orální problém nevnímají, protože vlastní hodnocení zápachu je krajně nespolehlivé a o halitóze se často dozvídají od druhé osoby. Jestliže žádný zjevný zápach není okolím vnímán a jedinec je přesvědčen, že existuje, mluvíme o pseudohalitóze. Pokud však po léčbě pravé halitózy nebo diagnóze pseudohalitózy pacient stále neopouští myšlenku, že jeho dech zapáchá, mluvíme již o halitofobii, která je regulérní psychiatrickou nemocí a vyžaduje následné léčení.
Údaje o prevalenci halitózy se liší a v České republice dokonce nejsou studie, které by se zabývaly problematikou zapáchajícího dechu. Většinu osob postihuje zápach z úst příležitostně, ale 10-30 % populace trpí tímto problémem dlouhodobě [17]. V jiné studii nacházíme hodnoty 50-60 % [21]. Studie halitózy na souboru 1000 mužů a 1000 žen v Číně ve věku od 15 do 64 let dokládá její prevalenci ve výši 27,5 % [15]. Všechny studie se přitom shodují, že až v 90 % je příčina halitózy v ústní dutině.
Cílem tohoto sdělení je shrnout současné informace o etiologii a metodách měření nevábného dechu a také nastínit možnosti, jak lze tento delikátní problém odstranit.
ETIOLOGIE
Přechodný foetor ex ore je běžný ráno po probuzení prakticky u většiny populace a nemá větší význam. Vychází pravděpodobně ze zvýšené metabolické mikrobiální aktivity v ústní dutině během noci, kterou způsobuje zvýšení počtu mikroorganismů na základě snížení salivace během spánku. Produkce slin se může snížit až o 90 % a takto navozený snížený parciální tlak kyslíku prospívá anaerobním bakteriím a následné tvorbě zapáchajících sloučenin. Foetor je umocněn i přirozeně sníženým fyziologickým samoočišťováním, např. pohyby obličejového a orálního svalstva, a mnohdy i sporadickou hygienou u inkriminovaných osob před spánkem [29]. Tato forma zápachu z úst se však snadno spontánně eliminuje jídlem - snídaní, ústní hygienou, nebo i výplachem ústní dutiny pouhou vodou [7].
Halitóza z orálních příčin:
Až u 90 % pacientů trpících dlouhodobým zapáchajícím dechem je místem vzniku obtíží ústní dutina. Viníkem tohoto jevu jsou především těkavé sloučeniny síry (VSC - volatile sulphur - containing compounds), jako sirovodík (H2S), dimetylsulfid ((CH3)2S), dimetyldisulfid, dimetyltrisulfid a metylmerkaptan (CH3SH) [30, 36, 39]. Ten se i považuje za významného činitele spojovaného s parodontálními onemocněními [34, 39].
Dominantním místem tvorby VSC a zdrojem halitózy obecně je hřbet jazyka, především jeho dorzální část [2]. U orálních onemocnění pak k výsledné halitóze přispívají hlavně záněty parodontu a dásní, stejně jako snížená salivace, která může být navozena i farmakologicky, např. antidepresivy nebo rozličnými omamnými prostředky. U pacientů s nevalnou hygienou výsledný obraz nevábného dechu rovněž dokresluje nesanovaná dentice, hlavně hluboké kazy, nebo neopečovávané fixní či snímatelné zubní náhrady. Náprava těchto obtíží je však možná.
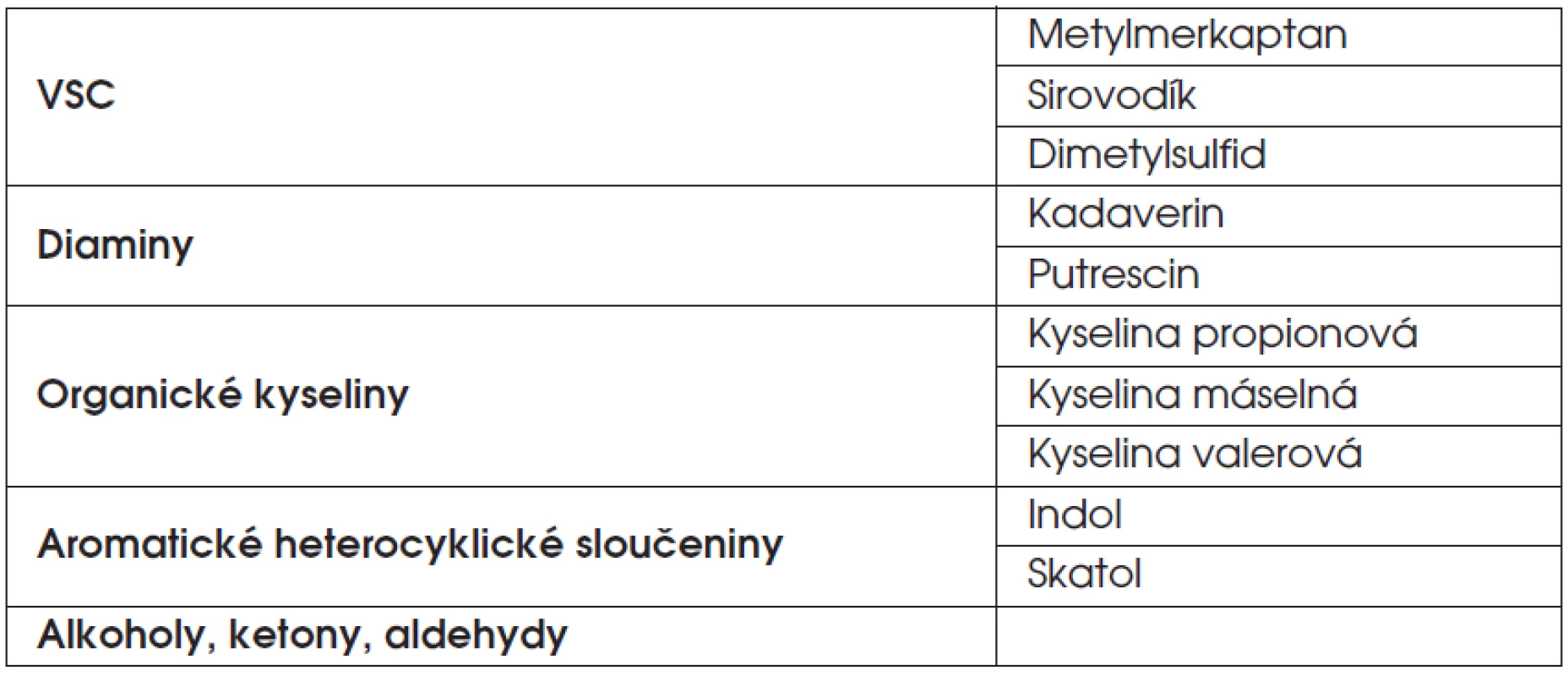
Zápach z úst je výsledkem mikrobiálního rozkladu organických látek, kterými jsou proteiny, peptidy, nebo glukóza. Mohou být obsaženy ve slinách, sulkulární tekutině, ale i měkkých tkáních ústní dutiny [16, 19, 20, 36]. Za výsledný zápach jsou zodpovědné především aminokyseliny obsahující síru (cystein nebo metionin), přispívají také tryptofan, arginin a lysin. Tyto aminokyseliny jsou dále biotransformovány již ve zmíněné VSC, nebo v jiné sloučeniny, jako např. kadaverin nebo putrescin. Zmíněné aminokyseliny i řadu dalších aminokyselin následně fermentují anaerobní bakterie na organické kyseliny, např. kyselinu propionovou, máselnou nebo valerovou, opět sloučeniny s nežádoucím zápachem [2]. Celkový obraz halitózy, kromě uvedených látek, tvoří ještě aromatické heterocyklické sloučeniny (indol, skatol, pyridin), aminy, alkoholy, ketony nebo aldehydy (tab. 1).
Halitóza by nevznikla bez bakterií, které způsobují rozklad proteinů a peptidů. Bakteriemi odpovědnými za tyto pochody jsou především gramnegativní anaeroby, které adherují ke sliznici jazyka, v menší míře i k jiným měkkým tkáním ústní dutiny, nebo se volně vyskytují i v parodontálních chobotech či kryptách mandlí [2]. Nejsou-li pravidelně redukovány čištěním ústní dutiny, vytvářejí mikrobiální biofilm či zubní plak. Tento biofilm nacházíme nejen na jazyku, ale i v parodontálních chobotech; zubní plak nalezneme hojně také v mezizubních prostorách. Již za 24 hodin může plak iniciovat vznik zánětlivé reakce, která je příčinou zápachu z úst až u čtvrtiny populace [21]. Rozmanitost druhů bakterií ve spojitosti s halitózou je značná. Předpokládá se, že je výsledkem interakcí jejich velkého množství a určitou roli v tomto komplexu mohou hrát i nekultivovatelné druhy [2] (tab. 2).

Primární místo tvorby VSC a vzniku nevábného dechu, jak již bylo podotknuto, je hřbetní část jazyka, která je místem vzniku halitózy až u jedné třetiny osob. Příčinu spatřujeme nejspíše v papilární struktuře jazyka, zvětšující mnohonásobně jeho povrch, a tím nabízející jedinečné prostředí pro akumulaci bakterií a plaku.
První analýzy bakterií na jazyku provedli již v šedesátých letech Gordon a Gibbons [9]. Od té doby řada studií potvrdila, že biofilm na jazyku charakterizuje jeho vysoká různorodost s majoritním podílem anaerobních bakterií [26]. Mikrobiální osídlení může čítat na stovky druhů, z nichž některé jsou kultivovatelné, u jiných je jejich izolace, případně kultivace in vitro, velice obtížná. Na hřbetě jazyka můžeme izolovat i bakteriální druhy ze vzdálenějších prostředí, včetně subgingiválních patogenů, jako například P. intermedia a P. gingivalis, Aggregatibacter actinomycetemcomitans, E. corrodens, a jiné. Tyto izolované bakterie se považují i za potenciální zdroj rekolonizace po instrumentálním ošetření parodontu [26]. Ačkoli se předpokládá, že existuje mnoho druhů bakterií, které jsou jen obtížně detekovatelné, zdá se nepravděpodobné, že by mohly mít výraznější podíl ve výsledné halitóze. Tyto nepopsané druhy jsou minoritní a jejich produkce VSC nebo jiných sloučenin, formujících nevábný dech, nejspíše není zásadní.
Hřbetní část jazyka, hlavně jeho dorzální část, kolonizuje velké množství bakterií díky jeho členitému povrchu, množství fisur, krypt a papil. Tyto struktury vytvářejí jedinečné prostředí, ekologickou niku, kde jsou bakterie chráněny před přirozeným omýváním slinou a kde nacházíme již velmi nízký parciální tlak kyslíku [26]. Biofilm na jazyku tvoří pochopitelně nejen bakterie, ale i deskvamované epiteliální a krevní buňky a nejrůznější zbytky metabolické aktivity tohoto společenství [39]. Studie uvádějí, že více než 100 bakterií může být vázáno na jedinou epiteliální buňku hřbetu jazyka. To je 4krát více než na jinou buňku na jiném místě ústní dutiny [26]. Překvapivě ekologické složení zůstává v čase stabilní, stejně jako jeho plošná hustota. To potvrzuje i fakt, proč průměrné parametry zápachu jedince mohou zůstat v průběhu času více méně stabilní [21].
Řada studií se vcelku logicky zaměřila na vztah mezi morfologií jazyka a výskytem halitózy. Porovnáme-li osoby s hlubokými fisurami na hřbetě jazyka s pacienty s minimem fisur, u první skupiny detekujeme dvojnásobek bakterií a signifikantně vyšší nebo nápadnější vjem nevábného dechu. Tyto výsledky naznačují, že specifický povrch jazyka podporuje osídlení jazyka bakteriemi způsobujícími tvorbu zapáchajících sloučenin [6]. Nicméně existují i studie, které tento vztah jednoznačně nepotvrdily. Jedno z vysvětlení této diskrepance se vidí v nejednotnosti vyšetřovaných subjektů, kdy byly testovány rozličné věkové skupiny pacientů, nebo byly testovány osoby, jejichž primární obtíží již byla právě halitóza [26].
Více než mikrobiální složení na jazyku se dnes akcentuje význam tloušťky tohoto biofilmu. Aby zde mohly existovat anaerobní gradienty, musí mít toto společenství tloušťku několika mikronů (30-50 µm). Není-li parciální tlak kyslíku nízký, nemohou anaerobní mikroorganismy v tomto prostředí přežít a množit se. Za přítomnosti kyslíku rovněž nemohou probíhat některé mikrobiální pochody, jako proteolýza nebo sulfidogeneze, protože příslušné enzymy potřebují pro své katalytické funkce nízký redox prostředí, ve kterém probíhají [21]. Aerobní mikroorganismy využívají kyslík v povrchových vrstvách tohoto biofilmu, čímž dávají přežít anaerobům v hlubších vrstvách. Proto je daleko více diskutována tloušťka povlaku jazyka než seznam jednotlivých druhů bakterií. Průměrné parametry zápachu zůstávají u jednotlivce vesměs stabilní, zvyšující věk však může parametry halitózy zhoršovat. Toto zvýšení se připisuje zvětšování členitosti jazyka s postupujícím věkem, což by potvrzovalo studie vyzdvihující problematiku halitózy ve spojitosti s členitostí jazyka. Shrneme-li současné poznatky, jazyk je svojí denzitou mikrobiálního osídlení považován za hlavního viníka zapáchajícího dechu a dostává se tak do popředí zájmu nejen ve výzkumu halitózy, ale i jako potenciálního rezervoáru distribujícího patogeny v ústní dutině [26].
Extraorální příčiny halitózy:
Extraorální příčiny halitózy způsobují nepříjemný dech v daleko menší míře, než příčiny orální. Zdrojem jsou především záněty otorinolaryngologické povahy, jako sinusitidy, rinitidy, tonzilitidy, záněty horních i dolních dýchacích cest. Výrazný foetor ex ore může provázet rozštěpové vady nebo malignity v těchto lokalizacích [29]. Halitóza není vzácným symptomem ani u gastroezofageálního refluxu a rovněž Helicobacter pylori se může považovat za potenciální příčinu zapáchajícího dechu díky své schopnosti produkovat těkavé sloučeniny síry [14].
Neméně významnou skupinu extraorálních příčin halitózy tvoří některá metabolická onemocnění. Při diabetu vylučuje jedinec dechem těkavé ketony a dech může sladce zapáchat po ovoci. Při renální insuficienci nebo jejich selhání je v dechu pacienta detekovatelný amoniak. Daleko méně častý avšak typický foetor, podobný shnilým rybám, provází trimethylaminurii (tzv. syndrom rybího zápachu). Onemocnění charakterizuje vrozená porucha metabolismu glycinu a kromě psychosociálního dopadu je vada poměrně asymptomatická [29].
K nevábnému dechu přispívá i příjem potravin s obsahem cysteinu či metioninu. Tyto aminokyseliny nalezneme především v cibuli, česneku nebo i brokolici. Rovněž vyšší příjem kávy může způsobit halitózu, protože anticholinergní účinek kofeinu v kávě vede k vysoušení sliznic a umožňuje tímto snadnější uvolňování VSC. Obdobný princip nastává při kouření, při kterém dochází ke snížení slinné sekrece. Specifickou skupinu tvoří dále jedinci, u kterých se vyskytuje abúzus návykových látek, např. amfetaminů (pervitin apod.), nebo užívání léků (např. cyklosporinů).
DIAGNÓZA HALITÓZY
Způsobů měření nevábného dechu je několik a nové metody nadále vznikají. Za nejspolehlivější jsou stále považovány následující metody: organoleptické měření (organoleptic measurement), chromatografické měření (gas chromatography) a monitorování VSC (sulphide monitoring). První dvě zmíněné metody jsou poměrně spolehlivé, ale klinicky obtížně interpretovatelné. Organoleptické měření se stále považuje za „zlatý standard“. Chromatografie, byť s relevantními výsledky, nám díky své vysoké ceně a nutnosti vyškoleného personálu laboratoře nedovoluje běžné použití v praxi. Monitorování VSC je velice pohotové a jednoduché, ale neodhalí nám sloučeniny, jako např. diaminy, které se také na výsledné halitóze podílejí [2].
Organoleptické měření:
Princip tohoto měření spočívá v tom, že testující osoba zhodnotí zápach z úst či z nástroje použitého k seškrábnutí vzorku z pacientových úst. Pokud pacient vydechuje přímo, použije plastovou trubičku, která eliminuje okolní vlivy. Na druhé straně pak examinátor hodnotí stupeň zápachu, zpravidla v pětistupňové škále (0 - žádný zápach, 5 - extrémně nepříjemný zápach). Vyšetřovaná i vyšetřující osoba se přitom musí před pokusem vyvarovat jakýchkoli aromatických potravin, ale i kávy a také cigaret. Foetor lze hodnotit i nepřímo inkubováním slin a následným zhodnocením. Výhodou nepřímého měření je výrazné omezení vnějších faktorů, které mohou měření zkreslit.
Reprodukovatelnost výsledků této metody je však sporná a značně zatížená subjektivitou vyšetřujících. Navíc nám tento způsob vyšetření neprokreslí informace o jednotlivých složkách zápachu z úst. Na druhé straně však poskytne celkový obraz halitózy rozpoznatelný čichem, nejen např. VSC, jako je tomu u monitorování pomocí přístrojů. Přínos této metody se spatřuje při korelaci výsledků s jinými typy měření.
Chromatografické měření:
Chromatografie je jednou z metod, rozlišujících a kvantifikujících nejen těkavé sloučeniny síry, ale i jiné látky a složky dechu. Vzorky ze slin, stěru jazyka nebo vydechovaného vzduchu se identifikují pomocí plynového chromatografu, nebo jeho spojením s hmotnostní spektrometrií [2]. Výsledky těchto měření jsou objektivní a reprodukovatelné, ale překážkou využití chromatografických metod je jejich vysoká nákladnost a potřeba speciálně vyškoleného personálu, takže klinické rozšíření je z těchto důvodů velmi omezené.
Snaha o kvantifikaci nevábných sloučenin dechu dala vzniknout novému přenosnému přístroji Oral Chroma (Abilit Corporation, Osaka City, Japan), který pracuje také na bázi plynové chromatografie a k detekci využívá rovněž polovodičových senzorů z oxidu inditého [21]. Jeho měření se považuje za poměrně citlivé a svojí relativně nízkou pořizovací cenou není nedosažitelný. Do přístroje se aplikuje vzduch odebraný běžnou injekční stříkačkou z pacientových úst a po časové prodlevě zařízení zobrazí koncentrace několika VSC, a to konkrétně sirovodíku, metylmerkaptanu a dimetylsulfidu. Nespornou výhodou je rychlost získávání výsledků, i když v rozsahu jen několika VSC.
Monitorování sulfidů:
Celkový obsah těkavých sloučenin síry v dechu pacienta lze měřit i přenosným průmyslovým sulfidovým monitorem (Halimeter - Interscan Corporation, Chatsworth, CA, USA), který je součástí i běžných stomatologických praxí v řadě zemí. Měření není složité: pacientovi se do úst vloží trubička (náustek) a poučí se, aby dýchal nosem nebo zadržel dech. Trubička je spojena s monitorem obsahujícím elektrochemický senzor. Elektrochemická reakce s VSC v dechu pak generují elektrický náboj, který je přímo úměrný hladině těkavých sloučenin síry [12, 28].
Halimeter se považuje za velice praktické a mobilní monitorovací zařízení, korelace např. s organoleptickým měřením však není vysoká. Tuto diskrepanci způsobují jiné zapáchající sloučeniny dechu, jako organické kyseliny, aromatické heterocyklické sloučeniny, ketony, apod. [2]. Halimeter rovněž neprokreslí jednotlivé složky VSC, jako je tomu u přístroje Oral Chroma, ale poskytuje pouze všeobecné údaje o celkovém počtu VSC na úrovni jedné miliardtiny (ppb - pars per billion) [21]. Nespornou výhodou je ovšem pohotové monitorování tvorby sulfidů před léčbou, během i po léčbě halitózy.
Dalším monitorovacím zařízením, o kterém již byla zmínka a které je poměrnou novinkou na poli měření nevábného dechu, je zařízení Oral Chroma.
BANA test:
Gramnegativní anaerobní mikroorganismy, kolonizující jazyk a subgingivální plak, mohou být také detekovány tzv. BANA testem. Bakterie spojené s výše uvedenými lokalizacemi jsou totiž schopny hydrolyzovat syntetický tripsinový substrát benzoyl - DL - arginin - α - naftylamid (BANA) [2]. Test se provádí odebráním vzorku plaku a jeho inkubací na pásce měnící barvu [21]. Provedení je velice jednoduché, ale nevýhodou zůstává fakt, že test není schopen určit specifickou úlohu jednotlivých bakterií ve tvorbě zápachu. Korelace s organoleptickým měřením je poměrně dobrá, ale vztah s monitorováním těkavých sulfidů není příliš těsný, pravděpodobně kvůli odlišným příčinám zápachu z úst. Mikroorganismy přítomné v testovaném vzorku a odpovědné za pozitivní výsledek BANA testu zřejmě přispívají jinými zapáchajícími sloučeninami do výsledné halitózy než jsou VSC, např. kadaverinem [2].
Další testy k hodnocení halitózy:
Deglykosylace glykoproteinů se považuje za jeden z iniciálních kroků vzniku nepříjemného zápachu z úst a β - galaktozidáza je jedním z jejích důležitých enzymů. Aktivitu β - galaktozidázy můžeme hodnotit použitím chromogenního substrátu, absorbovaného do chromatografického papírku. Vzorek slin aplikovaný na toto médium pak indukuje barevnou změnu [2].
Další novou metodou je využití zkoušky polymerázovou řetězovou reakcí (PCR), kdy kvantifikujeme množství několika druhů bakterií produkujících VSC [2]. Chceme-li zjistit množství aminů s nízkou molekulovou hmotností v dechu, na které se nevztahuje použití monitorů měřících VSC, lze využít ninhydrinové metody. Za pomoci absorpční spektrometrie sledujeme barevnou změnu ninhydrinu ve zředěném vzorku sliny isopropanolem. Ninhydrinová kolorimetrická reakce je poměrně jednoduchá, rychlá a znatelně korelující s výsledky organoleptického měření [2].
Na poli nových přístrojů existují i zařízení k detekci těkavých aminů, jako je tomu u přenosného přístroje monitorujícího hladinu čpavku v ústech. Pacient zde opět dýchá do přístroje po výplachu ústní dutiny močovinou a měření dokládá výraznou redukci hladin čpavku po odstranění povlaku na jazyku a zubech [2].
Přehled možností měření halitózy zahrnuje několik metod, z nichž za základní se považují tři. Těmi jsou organoleptické měření, plynová chromatografie a monitorování VSC. Přitom se velké naděje vkládají do rozvíjející se oblasti měření zápachu z úst, který nemá svůj původ v ústní dutině. Neinvazivním vyšetřením dechu pacienta bychom tak mohli nejen ve stomatologických ordinacích analyzovat mnohá závažná onemocnění gastrointestinálního traktu, jater, ale též diagnostikovat prvotní příznaky diabetu i např. rakoviny plic. Rovněž bychom mohli podchytit zvýšené hladiny zapáchajících látek, jako jsou VSC, které kromě halitózy mohou upozornit na nebezpečí onemocnění parodontu a zahájit tím v časné fázi onemocnění adekvátní léčbu.
LÉČBA HALITÓZY
Majoritní podíl na nevábném dechu má ústní dutina, a proto léčba tohoto delikátního problému přísluší právě ošetřujícímu stomatologovi, parodontologovi nebo dentální hygienistce. A právě i tento tým by neměl opominout nebezpečí extraorálních příčin halitózy a včasně tak podchytit případné závažné onemocnění, jehož je halitóza průvodním jevem.
K nevábnému dechu a jeho nápravě se můžeme postavit různými způsoby. Tím prvním, a velice populárním hlavně z komerčního hlediska, je zapáchající dech maskovat. Druhý pohled, pacienty již méně oblíbený, spočívá v mechanické redukci mikroorganismů. Dále existuje celá řada produktů, která chemicky počet mikroorganismů redukuje, nebo neutralizuje zapáchající složky dechu. Neméně významná je i léčba extraorálních příčin, která však spadá do péče jiných specialistů, například otorinolaryngologů.
1. Maskovací prostředky
Používání rozličných komerčně prodávaných přípravků, maskujících nevábný dech, je mezi pacienty velmi rozšířené. Přitom se zde vlastně nejedná o léčbu, ale překrytí zapáchajících sloučenin jinou, aromatičtější látkou, kterou může být mentol nebo jiná sloučenina v ústních vodách, bonbónech, sprejích nebo žvýkačkách. Přitom mátové bonbóny a žvýkací gumy bez jiných aktivních přísad nemají prakticky žádný vliv na povlak jazyka již po 3 hodinách po použití [3]. Je tedy zřejmé, že podobné komerční produkty lze tolerovat pouze jako dočasné pohotové maskování nevábného dechu, kdy by případná halitóza mohla být společensky nepřijatelná.
2. Mechanická redukce mikroorganismů
Redukce mikroorganismů můžeme úspěšně dosáhnout nejen správným čištěním, ať už se jedná o profesionální čištění specialistou, nebo běžné čištění zubů, mezizubních prostor a jazyka. Lze ji dosáhnout i zvýšením salivace jednak prostřednictvím žvýkacích gum, tak i jídlem [3].
Salivace, snídaně a žvýkací gumy
Delší dobu bez příjmu potravy, nebo také hladovění, považujeme za dočasnou a fyziologickou příčinu zápachu z úst. Tento „nepříjemný dech po ránu“ vychází především ze stagnace zbytků stravy na měkkých tkáních ústní dutiny. Překvapivý výsledek ukazuje studie, kdy se po snídani u pacientů s ranní halitózou znatelně snížilo procento sirovodíku v dechu o 60 % a metylmerkaptanu až o 83 %, a to pouhou 1 hodinu po snídani bez jakéhokoli navazujícího čištění [35]. Tento pokles je důsledkem v podstatě přirozeného čištění povrchu jazyka postupujícím jídlem. Nevábný dech je tedy důsledkem stagnace látek na hřbetě jazyka a snížené salivace během noci, kterou může prohloubit dýchání ústy, nebo chrápání.
Žvýkací gumy mají svůj nezpochybnitelný podíl ve stimulaci slinné sekrece, a tím i v čištění zubů, nicméně bez přídavku určité aktivní součásti nemají vysoký podíl na snížení halitózy a koncentrace těkavých sloučenin síry [3].
Čištění zubů a mezizubních prostor
Mechanické čištění zubů, flosování a jiné techniky péče o chrup a parodont mají pochopitelně nezastupitelnou úlohu v prevenci vzniku kazů a jiných onemocnění ústní dutiny. Rovněž přiměřená hygiena snižuje množství bakterií na čištěných plochách, a tímto může eliminovat případný vznik nevábného dechu. Především u osob s kariézní denticí nebo onemocněním parodontu snižuje ústní hygiena množství VSC. Avšak výlučné čištění chrupu není příliš efektivní v redukci halitózy. Zvláště u osob prostých kazů či jiných orálních onemocnění pouhé čištění zubů nemá znatelnější vliv na snížení množství VSC v ranním dechu v porovnání s jedinci, kteří si ráno vypláchli ústa pouhou vodou [3].
Čištění jazyka
Řada studií potvrzuje vztah mezi čištěním jazyka a snížením hodnot jak organoleptického měření, tak přístrojového měření VSC, a to u osob bez i s onemocněním parodontu, s halitózou i bez ní [26]. Stejně tak je čištění jazyka zubní pastou ve spojitosti s halitózou účinnější než čištění zubů [3]. Hygiena jazyka se dnes považuje za základní kámen boje se zapáchajícím dechem.
Mechanická redukce zapáchajících látek se však přesto považuje v určité míře za dočasnou. Toto snížení může přetrvávat po dobu desítek minut až hodin a závisí také na tom, čím jsme odstraňovali povlak na jazyku, jestli zubním kartáčkem nebo speciální škrabkou, určenou k čištění jazyka. Efekt je znatelně dlouhodobější při použití škrabky než kartáčku [26]. Ve spojitosti s hygienou jazyka je zajímavé, že při dvoutýdenní studii, kdy si skupina osob bez parodontálního onemocnění čistila jazyk pomocí kartáčku či škrabek, nedošlo k výraznější redukci bakterií na jazyku, ale povlak jazyka se signifikantně zmenšil. Proto se efekt čištění spatřuje v redukci masy povlaku na jazyku než v samotné eliminaci bakterií [23].
3. Chemická redukce mikroorganismů
Antimikrobiálních látek, redukujících počet mikroorganismů v ústní dutině a zamezujících tvorbě nepříjemného zápachu, je celá řada. Nejdiskutovanější jsou bezesporu chlorhexidinglukonát (dále v textu chlorhexidin), triclosan, různé esenciální oleje, ale existují i další účinné látky jako cetylpyridiniumchlorid (CPC), allylpyrokatechol, L - trifluoromethionin a další [3].
Chlorhexidin (CHX)
Chlorhexidin, zástupce bisbiguanidů, má silný bakteriostatický až baktericidní účinek a patří dnes mezi nejúčinnější látky používané proti tvorbě plaku. Lidský organismus ho velice dobře snáší, má minimum vedlejších účinků, a jako vodný roztok je distribuován v koncentracích 0,1 % a 0,2 % (např. ústní voda Corsodyl). Chlorhexidin je elektrostaticky přitahován negativně nabitými bakteriálními buňkami, kde se váže na jejich buněčnou membránu a poškozuje její strukturu. Bakteriostatický účinek chlorhexidinu spočívá v narušení osmotické rovnováhy, jejímž důsledkem je únik nitrobuněčných prvků, například draslíku. Baktericidní účinek se projevuje nitrobuněčnou koagulací.
Výraznou účinnost chlorhexidinu akcentuje i jeho schopnost retence v ústní dutině. Po jednom výplachu ústní dutiny se až 30 % látky elektrostaticky váže na kyselé bílkovinné skupiny, kterými jsou fosfáty, sírany, karboxylové ionty, a tato retence prodlužuje jeho bakteriostatické účinky. Z vazby na karboxylové skupiny ho však mohou vytěsnit vápníkové ionty a jeho efekt je rovněž inhibován laurylsulfátem sodným, obsaženým běžně v pěnivých zubních pastách (používán právě jako pěnidlo). S laurylsulfátem sodným tvoří chlorhexidin málo rozpustné soli, které vykazují jen nízkou antibakteriální aktivitu. Aby se projevil účinek CHX, je zapotřebí dodržet minimálně třicetiminutový interval mezi čištěním zubů s touto látkou a výplachem chlorhexidinem. Je-li rozdíl mezi čištěním pastou s tímto pěnidlem a výplachem chlorhexidinem 2 hodiny, neutralizující efekt laurylsulfátu sodného zcela zmizí [12].
Významným pozitivním účinkem chlorhexidinu je omezení tvorby plaku, a to několika mechanismy. Prvním z nich je již zmíněná schopnost blokace kyselých skupin, zde glykoproteinů ve slinách, čímž omezuje jejich vazbu na hydroxyapatit a následnou tvorbu plaku. Druhým faktorem je jeho schopnost vazby na extracelulární polysacharidy bakteriálních pouzder, a tím pak omezení adheze bakterií na povrchu zubů. Neméně důležitou funkcí je schopnost vytěsnit vápníkové ionty ze sulfatovaných glykoproteinů bakteriálního plaku.
Výrazné zastoupení má chlorhexidin i v léčbě zápachu z úst, ačkoli přes jeho nezpochybnitelné baktericidní a bakteriostatické účinky neexistuje příliš mnoho studií, zabývajících se nápravou halitózy přímo touto látkou [26, 27]. Patrně to způsobuje nemožnost jeho dlouhodobého užívání v běžných koncentracích, které je spojeno se zabarvováním jazyka a povrchu zubů a alterací chuti [26]. K nepříjemnému zbarvení přispívá jednak tvorba kovových pigmentovaných sirníků (reakcí s ionty železa a cínu s SH skupinami uvolněnými na základě denaturace glykoproteinů zubního plaku chlorhexidinem), a dále také reakce se složkami potravy, např. aldehydy a ketony. Na hnědých pigmentacích má i svůj podíl tvorba melanoidů, jejichž tvorbu z glykoproteinů katalyzuje opět chlorhexidin. Ačkoli zbarvení je jinou kapitolou stomatologické problematiky, právě ono způsobuje, že pacienti negují užívání této jinak velmi účinné látky.
Užitečnost potvrzují i četné studie: výplachy 0,2% chlorhexidinem potvrzují výraznou redukci hodnot VSC i organoleptického měření v dechu vyšetřovaných osob [4, 28, 31]. Podobné výsledky mají i studie používající nižší koncentraci 0,12% v kombinaci s čištěním zubů a jazyka [1, 6]. U adolescentů s halitózou se rovněž výrazně snížily hodnoty organoleptického hodnocení při čištění jazyka tvrdým kartáčkem namočeným v 0,12% roztoku chlorhexidinu [5]. Zde je však setřen vliv mechanického čištění s jeho chemickým účinkem. Výsledky studií tedy verifikují pozitivní vliv CHX společně s hygienou ústní dutiny na eliminaci nevábného dechu, ačkoli jeho efekt jednoznačně není oddělen od již zmíněného čištění jazyka a chrupu [1, 6, 24].
Triclosan
Triclosan patří rovněž mezi široce používanou látku obsaženou jak v ústních vodách (např. Plax) tak v zubních pastách. Ne zcela čitelný účinek této látky spočívá v její inkorporaci do lipidů buněčných membrán a jejich poškození. Je nerozpustný ve vodě, musí být rozpuštěn v organických rozpouštědlech [3]. Vyniká širokým antimikrobiálním účinkem, zejména na gramnegativní anaeroby. Efekt však může být zvýšen inkorporací triklosanu do kopolymeru metoxyethylenu a kyseliny maleinové. Ve studii, testující zmíněné substance společně ještě s fluoridem sodným v zubní pastě, byly naměřeny signifikantně nižší hodnoty organoleptického měření i po 12 hodinách ve srovnání s placebem (zubní pastou). Avšak rozdíl obou měření nebyl příliš velký [3]. Aktivitu triclosanu lze také zvýšit kombinací s citrátem zinečnatým. Při studii 4 ústních výplachů (obsahujících zinek, zinek + triclosan, triclosan a placebo), uskutečněných po 12 hodinách po čištění, má největší efekt na snížení hodnot VSC právě kombinace triclosanu se zinkem. V porovnání s chlorhexidinem se přesto považuje jeho efekt na foetor ex ore za nižší [3].
Esenciální oleje
Zmíněné oleje používali již staří Egypťané a i dnes mají své místo nejen v hygieně ústní dutiny. Po chemické stránce se jedná o aromatické těkavé látky metabolismu rostlin, mnohé z nich mají poměrně silný antimikrobiální účinek. Najdeme je např. v ústní vodě Listerine, obsahující v ředěném alkoholu thymol, eucalyptol, methylsalicylát, mentol. Efekt experimentální ústní vody obsahující esenciální oleje v porovnání s placebem potvrdil jejich účinnost v souvislosti s eliminací nevábného dechu, stejně jako se snížením hodnot bakterií v ústní dutině. Účinek esenciálních olejů rovněž prohloubí jejich kombinace s citrátem zinečnatým. Přesto však zmíněné testy potvrdily pouze krátkodobý účinek (zhruba 2-3 hodiny) na zapáchající dech [3].
Cetylpyridiniumchlorid (CPC)
Společně s látkami, jako benzethonium chlorid, nebo benzalkonium chlorid, patří CPC mezi kvarterní amonné sloučeniny. Vyznačuje se antiseptickými účinky a inhibuje bakteriální růst [3]. CPC má kladný náboj a reaguje s negativně nabitými molekulami bakteriální membrány, čímž narušuje její strukturu a zvyšuje prostupnost. Je zajímavé, že působí více na G+ než na G - bakterie, proto se tohoto účinku využívá např. při čerstvě se tvořícím plaku, ve kterém nalezneme majoritní podíl G+ bakterií. Efekt při tvorbě zubního plaku akcentuje jeho použití před čištěním zubů, kdy jím dojde k porušení struktury plaku a následně k jeho mechanickému odstranění.
Chromatograficky potvrzený výsledek studie u pacientů bez ústního onemocnění udává signifikantní snížení VSC po užití výplachu ústní dutiny CPC a alkoholu [3]. Podobný výplachový roztok CPC v jiné studii redukoval o 80 % hodnotu VSC v dechu vyšetřovaných osob po 3,5 hod [36]. Avšak jeho účinek je ve srovnání s chlorhexidinem opět krátkodobější a dlouhodobé použití CPC rovněž způsobuje hnědé zbarvení zubů i jazyka a pálení sliznic.
Allylpyrokatechol
Jeho existence je úzce spjata se žvýkáním betelového sousta (betelu), oblíbeného zejména v jihovýchodní Asii. Pomineme-li některé přísady přidávané v závislosti na koloritu určitých oblastí, základem betelového sousta jsou vždy plody arekové palmy s hašeným vápnem zabalené do listu pepřovníku betelového. Ačkoli má žvýkaní kromě historické tradice nezpochybnitelně pozitivní vliv na redukci zapáchajícího dechu, studie potvrzují úzký vztah k tvorbě různých orálních lézí, leukoplakii i rakoviny [3]. Nicméně frakcí získaný allylpyrokatechol, považovaný za hlavní aktivní složku působící proti zápachu, nevykazuje toxické účinky a jeho antimikrobiální efekt slibuje další možné využití [25].
4. Chemická neutralizace zapáchajících složek dechu
Zubní pasty, ústní vody a jiné přípravky mohou obsahovat aktivní přísady, jako různá oxidační činidla a ionty kovů, z nichž například zinek nebo cín jsou schopny reagovat se sírou na vzniku sulfidů. Stejně tak jsou tyto kovy schopny oxidovat thiolovou skupinu prekurzorů VSC [37]. Zmíněné ionty pak neutralizují halitózu tím, že redukují příznivé podmínky pro metabolismus aminokyselin, obsahujících síru, na již zmíněné VSC.
Zinek
Ústní vody obsahující zinek (např. ústní voda Meridol HALITOSIS) považujeme při redukci nevábného dechu za velice účinné. Tento iont je schopen velice efektivně neutralizovat VSC jako součást laktátu zinečnatého a odstraňovat je při melebolismu. Musí být ovšem přítomen v odpovídajícím množství. Přidání 0,5 mg octanu zinečnatého do ústní vody nebo do žvýkačky nemá na halitózu výraznější vliv. Naopak jeho přidání v množství 2 mg odpovídá výrazné redukci hladin VSC až o 45 %. V jiné studii ústní voda, obsahující 1 % zinku, byla i po třech hodinách efektivní v neutralizaci zápachu z úst, na druhé straně 0,1% koncentrace měla výrazně nižší účinek [3]. Problémem však zůstává velmi nepříjemná chuť vysoké koncentrace tohoto kovu, která však může být zastřena korigenciem chuti.
Daleko znatelnější redukce těkavých sloučenin síry nastane, obsahuje-li ústní voda kromě zinku i chlorhexidin, kde efekt přetrvává i po 9 hodinách [3]. Ještě výraznějšího poklesu jak hodnot organoleptického měření, tak množství VSC dosáhneme, inkorporujeme - li do roztoku kromě chlorhexidinu a zinku také CPC [22, 27, 32].
Cín
Patří mezi nejvíce studovaný iont kovu a výrazný je i jeho antimikrobiální efekt - váže se na povrch grampozitivních bakterií a omezuje vazbu mikrobů na povrch zubu. Studie potvrdily účinnost cínu v zubních pastách nebo jiných přípravcích, obsahujících cín zpravidla ve formě fluoridu, ale zároveň ukázaly pouze na nevelké změny hladin VSC v dechu vyšetřovaných osob [3].
Existuje celá řada dalších látek užívaných k eliminaci halitózy. Patří mezi ně např. uhličitan sodný (jedlá soda), u kterého dlouhá tradice používání v Japonsku a Severní Americe potvrdila efektivnost redukce nevábného dechu a VSC, stejně tak účinek verifikovalo i organoleptické nebo chromatografické měření [3]. Pomineme-li případné vedlejší účinky peroxidu, i jeho používání v 3% koncentraci sníží produkci VSC až o 90 % v ranním dechu; měřeno chromatograficky [33].
Nutno však podotknout, že mnoho výsledků efektivnosti jednotlivých produktů proti halitóze působí nekonzistentně, mnohdy až protichůdně, snad nekoherentností vyšetřovaných skupin, možná i tlakem výrobců nebo z neznámých důvodů. Metaanalytické studie účinku ústních vod na kontrolu halitózy upozorňují na potřebu dalších kvalitních randomizovaných kontrolovaných studií [8].
5. Léčba extraorálních příčin halitózy
Studie se vesměs shodují, že pouhých deset procent zápachu z úst mají na svědomí příčiny, které se nacházejí mimo ústní dutinu. Mohou to být krypty v mandlích, kde může být relevantním řešením tonzilektomie, ale léčbu halitózy, mající původ mimo ústní dutinu, svěřujeme zpravidla do rukou specialistů.
Výrazné zastoupení v extraorální etiologii halitózy má i Helicobacter pylori. Léčba chlorhexidinem u pacientů s výskytem této bakterie selhává, ale k výraznému poklesu hodnot organoleptického měření i hladin VSC, měřených monitorem VSC, došlo při užívání kombinace antibiotik omeprazolu a amoxicillinu, případně ještě clarithromycinu [10].
HODNOCENÍ HALITÓZY U DĚTÍ
Problematikou halitózy u dětí se zabývá daleko méně studií v porovnání s množstvím studií zapáchajícího dechu u dospělé populace. Nepříjemný dech se může s věkem zvyšovat, ale i u adolescentů může být velice svízelnou obtíží, a stejně jako u dospělých osob, ani mladší populace si nemusí být této obtíže vědoma.
Symetricky ke starším osobám, i u dětí a adolescentů může být nevábný dech spojován s nevalnou hygienou, nánosem plaku, kazy, gingivitidami i nemocemi parodontu, povlakem jazyka. Problematika může zasahovat až k otorinolaryngologické nebo onkologické povaze onemocnění. Stejně tak i děti se zapáchajícím dechem mají signifikantně větší množství bakterií a povlaku na hřbetě jazyka v porovnání s jedinci bez obtíží [6, 38]. Nalcaci a Sönmez ve své studii 30 adolescentů ve věku 7-15 let uvádějí výsledky srovnatelné s údaji u dospělé populace: mechanické čištění jazyka má pozitivní vliv na hodnoty VSC ve vydechovaném vzduchu, obdobně hustota biofilmu na jazyku koreluje s výskytem halitózy. Rovněž stupeň postižení parodontu a větší přítomnost plaku (vyšší hodnoty CPI-TN a plak indexů) zřetelně odpovídají zápachu z úst, naopak vliv kazivosti vyjádřený hodnotami kpe/ KPE zubů na halitózu dle této studie není zřejmý [18]. Ve shrnutí: nevábný dech u dětské populace, obdobně jako u dospělé, úzce souvisí s parodontálními onemocněními, stejně jako s povlakem jazyka.
ZÁVĚR
Halitóza, nevábný dech, je s ústní dutinou spojena stejně dlouho jako kaz nebo parodontitida. Až do nedávné doby ji snad pro svou zdánlivou „delikátnost“ ostatní orální nemoci zatlačily do pozadí. Přitom zapáchající dech působí postiženým jedincům mnohdy větší trauma, než mnohá jiná ústní onemocnění.
Důvod, proč problematika nevábného dechu spadá do kompetence stomatologů, je zřejmý: 10 – 30 % populace sužuje tento problém dlouhodobě, a až z 90 % je původcem obtíží ústní dutina, kde probíhá mikrobiální rozklad organických látek, jako jsou proteiny, peptidy nebo glukóza. Za hlavní viníky výsledného zápachu se považují těkavé sloučeniny síry, ale dílem přispívají i jiné látky, jako diaminy, organické kyseliny, aromatické heterocyklické sloučeniny a jiné.
Halitózu lze dnes již měřit řadou metod, z nichž však nad jiné vyniká organoleptické měření, dále velice pohotové a populární měření VSC (sulphide monitoring) a poměrně exaktní, ale nákladná plynová chromatografie.
Základním prvkem v redukci halitózy je bezpochyby mechanické odstraňování mikroorganismů se zvláštním zaměřením na odstraňování povlaku jazyka. A to nejen jako hlavního místa vzniku nepříjemného dechu, ale i jako rezervoáru bakterií, participujících i na jiných onemocněních v ústní dutině.
Pomineme-li krátkodobý účinek maskovacích produktů, například mentolových bonbónů, poměrně dobré výsledky nám přinášejí přípravky, které chemicky redukují počet mikroorganismů v ústní dutině, byť i jejich účinek považujeme za dočasný. Patří mezi ně chlorhexidin, triclosan, esenciální oleje, CPC, allylpyrokatechol a jiné. Největšího účinku tyto přípravky dosahují, jsou - li doplňkem vhodné ústní hygieny. Ionty kovů naopak těkavé sloučeniny síry neutralizují. Za velice slibné ionty se považují především zinek a cín, jejichž efektivnost závisí na jejich koncentraci v přípravcích.
Halitóza je pro mnoho osob traumatizující společenský problém, který část pacientů ignoruje, části pacientů působí problém nejen o této obtíži hovořit, ale hlavně nezanedbatelná, možná i majoritní část populace, si zápachu z úst nemusí být vůbec vědoma. Neučiní-li tak nejbližší okolí jedince, které je touto skutečností mnohdy velice sužováno, měl by být stomatolog, případně dentální hygienistka, povolanou osobou, která pacientovi s halitózou otevře kapitolu této problematiky a pokusí se o nápravu nevábného dechu, nebo ještě lépe, hygieny úst vůbec.
Studie vznikla za podpory projektu IGA MZ ČR 9991-4.
MUDr. Otakar Dubec
Dětská stomatologická klinika
2. LF UK a FNM
V Úvalu 84
150 06 Praha 5
e-mail: ota.dub@seznam. cz
Sources
1. Bosy, A., Kulkarni, G. V., Rosenberg, M., McCulloch, C. A.: Relationship of oral malodor to periodontitis: evidence of independence in discrete subpopulations. Journal of Periodontology, 65, 1994, s. 37-46.
2. Broek, A. M. W. T., Feenstra, L., de Baat, C.: A review of the current literature on aetiology and measurement methods of halitosis. Journal of Dentistry, 35, 2007, s. 627-635.
3. Broek, A. M. W. T., Feenstra, L., de Baat, C.: A review of the current literature on mangement of halitosis. Oral Diseases, 14, 2008, s. 30-39.
4. Carvalho, M. D., Tabchoury, C. M., Cury, J. A., Toledo, S., Nogueira-Filho, G. R.: Impact of mouthrinses on morning bad breath in healthy subjects. Journal of Clinical Periodontology, 31, 2004, s. 85-90.
5. Cicek, Y., Orbak, R., Tezel, A., Orbak, Z., Erciyas, K.: Effect of tongue brushing on oral malodor in adolescents. Pediatric Int., 45, 2003, s. 719-723.
6. De Boever, E. H., Loesche, W. J.: Assessing the contribution of anaerobic microflora of the tongue to oral malodor. Journal of American Dent Association, 126, 1995, s. 1384-1393.
7. Faveri, M., Hayacibara, M. F., Pupio, G. C., Cury, J. A., Tsuzuki, C. O., Hayacibara, R. M.: A cross - over study on the effect of various therapeutic approaches to morning breath odour. Journal of Clinical Periodontology, 33, 2006, s. 555-560.
8. Fedorowicz, Z., Aljufairi, H., Nasser, M., Outhouse, T. L., Pedrazzi, V.: Mouthrinses for the treatment of halitosis. Cochrane Database Syst. Rev., 8, 2008, 4, CD006701.
9. Gordon, D. F., Gibbons, J. R.: Studies of the predominant cultivable micro-organisms from the human tongue. Arch. Oral Biol., 11, 1966, s. 627-632.
10. Ierardi, E., Amoruso, A., La Notte, T. et al.: Halitosis and Helicobacter pylori. A possible relationship. Digestive Diseases and Scinces, 43, 1998, s. 2733-2737.
11. Kleinberg, I., Westbay, G.: Salivary and metabolic factors involved in oral malodor formation. Journal of Periodontology, 63, 1992, s. 768-775.
12. Kolahi, J., Soolari, A.: Rinsing with chlorhexidine gluconate solution after brushing and flossing teeth: a systematic review of effectiveness. Quintessence Int., 37, 2006, 8, s. 605-612.
13. Kozlovsky, A., Goldberg, S., Natour, I., Rogatky-Gat, A., Gelernter, I., Rosenberg, M.: Efficancy of a 2 - phase oil:water mouthrinse in controlling oral malodour, gingivitis and plaque. Journal of Periodontology, 67, 1996, s. 577-582.
14. Lee, H., Kho, H. S., Chung, J. W., Chung, S. C., Kim, Y. K.: Volatile sulphur compounds produced by Helicobacter pylori. Journal of Clinical Gastroenterology, 40, 2006, s. 421-426.
15. Liu, X. N., Shinada, K., Chen, X. C., Zhang, B. X., Yaegaki, K., Kawaguchi, Y.: Oral malodour - releated parametres in the Chinese general population. Journal of Clinical Periodontology, 33, 2006, s. 31-36.
16. McNamara, T. F., Alexander, J. F., Lee, M., Plains, M.: The role of microorganisms in the production of oral malodor. Oral Surgery Oral Medicine Oral Pathology, 34, 1972, s. 41-48.
17. Meskin, L. H.: A breath of fresh air. Journal of the American Dental Association, 127, 1996, s. 1282-1286.
18. Nalcaci, R., Sönmez, I. S.: Evaluation of oral malodor in children. Oral Surg. Oral Med. Oral Pathol. Oral Radiol. Endod., 106, 2008, 3, s. 384-388.
19. Persson, S., Claesson, R., Carlsson, J.: The capacity of subgingival microbiotas to produce volatile sulfur compounds in human serum. Oral Microbiology and Immunology, 4, 1989, s. 169-172.
20. Persson, S., Edlund, M. B., Claesson, R., Carlsson, J.: The formation of hydrogen sulfide and methyl mercaptan by oral bacteria. Oral Microbiology and Immunology, 5, 1990, s. 195-201.
21. Prophylaxis dialogue. GABA International AG.
22. Quirynen, M., Avontroodt, P., Soers, C. et al.: The efficacy of amine fluoride/ stannous fluoride in the suppression of morning breath odour. Journal of Clinical Periodontology, 29, 2002, s. 944-954.
23. Quirynen, M., Avontroodt, P., Soers, C., Zhao, H., Pauwels, M., van Steenberghe, D.: Impact of tongue cleansers on microbial load and taste, Journal of Clinical Periodontology, 31, 2004, s. 506-510.
24. Quirynen, M., Mongardini, C., van Steenberghe, D.: The effect of a 1 - stage full - mouth disinfection on oral malodor and microbial colonization of the tongue in periodontitis patients. A pilot study. Journal of Periodontology, 69, 1998, s. 374-382.
25. Ramji, N., Iyer, R., Chandrasekaran, S.: Phenolic antibacterials from Piper betel in the prevention of halitosis. Journal of Ethnopharmacology, 83, 2002, s. 149-152.
26. Roldán, S., Herrera, D., Sanz, M.: Biofilms and the tongue: therapeutical approaches for the control of halitosis. Clin. Oral Incest., 7, 2003, s. 189-197.
27. Roldán, S., Winkel, E. G., Herrera, D., Sanz, M., van Winkelhoff, A. J.: The effects of a new mouthrinse containing chlorhexidine, cetylpyridinium chloride and zinc lactate on the microflora of oral halitosis patients: a dual - centre, double - blind placebo - controlled study. Journal of Clinical Periodontology, 30, 2003, s. 427-434.
28. Rosenberg, M., Kulkarni, G. V., Bosy, A., McCulloch, C. A. G.: Reproducibility and sensitivity of oral malodor measurements with a portable sulphide monitor. Journal of Dental Research, 70, 1991, s. 1436-1440.
29. Scully, C., Greenman, J.: Halitosis (breath odor). Periodontology, 48, 2008, s. 66-75.
30. Schmidt, N. F., Missan, S. R., Tarbet, W. J., Cooper, A. D.: The correlation between organoleptic mouth - odor ratings and levels of volatile sulfur compounds. Oral Surgery, Oral Medicine and Oral Pathology, 45, 1978, s. 560-567.
31. van Steenberghe, D.: Breath malodor: a step by step approach. Quintessence Publishing: Copenhagen, 2004.
32. van Steenberghe, D., Avontroodt, P., Peeters, W. et al.: Effect of different mouthrinses on morning breath. Journal of Periodontology, 72, 2001, s. 1183-1191.
33. Suarez, F. L., Furne, J. K., Springfield, J., Levitt, M. D.: Morning breath odor: influence of treatments on sulfur gases. Journal of Dental Research, 79, 2000, s. 1773-1777.
34. Tonzetich, J., Coil, J. M., Ng, W.: Gas chromatographic method for trapping and detection of volatile gas compounds from human mouth air. Journal of Clinical Dentistry, 2, 1991, s. 79-82.
35. Tonzetich, J., Ng, S. K.: Reduction of malodor by oral cleansing procedures. Oral Surgery Oral Medicine Oral Pathology, 42, 1976, s. 172-181.
36. Tonzetich, J.: Production and origin of oral malodor: a review of mechanisms and methods of analysis. Journal of Periodontology, 48, 1977, s. 13-20.
37. Tonzetich, J.: Oral malodour: an indicator of health status and oral cleanliness. Int. Dent. J., 28, 1978, s. 309-319.
38. Yaegaki, K., Sanada, K.: Effects of two - phase oil - water mouthwash on halitosis. Clinical Preventive Dentistry, 14, 1992, s. 5-9.
39. Yaegaki, K., Sanada, K.: Volatile sulfur compounds in mouth air from clinically healthy subjects and patents with periodontal disease. Journal of Periodontal Research, 27, 1992, s. 233-238.
Labels
Maxillofacial surgery Orthodontics Dental medicineArticle was published in
Czech Dental Journal

2011 Issue 2
- What Effect Can Be Expected from Limosilactobacillus reuteri in Mucositis and Peri-Implantitis?
- The Importance of Limosilactobacillus reuteri in Administration to Diabetics with Gingivitis
-
All articles in this issue
- Výskyt Angleových tříd u pacientů s poruchou prořezávání horního stálého špičáku
- Maligní lymfomy nehodgkinova typu v dokumentaci Stomatologické kliniky v Hradci Králové 1998–2008
- Cytotoxicita keramických materiálů
- Gutaperča v zubnom lekárstve
- Halitóza - současný pohled na etiologii, diagnózu a léčbu
- Czech Dental Journal
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Halitóza - současný pohled na etiologii, diagnózu a léčbu
- Gutaperča v zubnom lekárstve
- Maligní lymfomy nehodgkinova typu v dokumentaci Stomatologické kliniky v Hradci Králové 1998–2008
- Cytotoxicita keramických materiálů
