Mimoděložní těhotenství v ultrazvukovém obraze. Kazuistiky. Retrospektivní analýza
Ectopic pregnancy in the ultrasound. Case reports. Retrospektive analysis
Objective:
To evaluate the ultrasound findings of ectopic pregnancy in the group of women examined in our department transvaginal ultrasound. Analysis of ectopic pregnancy cases covers the period from 1. 8. 2012. to 31. 9. 2015. We introduced several case studies.
Design:
Retrospective analysis.
Setting:
Department of Gynecology and Obstetrics, Hospital Jindrichuv Hradec.
Methods:
The methodology is based on a retrospective evaluation of the history, laboratory and ultrasound findings in a group of 30 patients with ectopic pregnancy.
Results:
At the first visit were diagnosed by transvaginal ultrasound 82% ectopic pregnancy. A patological adnexal mass was visualised in 84% cases. A negative ultrasound finding was observed in 16% cases. The results of our group of patients are more or less comparable with other studies. We recorded the same risk factors for ectopic pregnancy.
Conclusion:
Most ectopic pregnancies can be diagnosed at the first examination before starting treatment and treated at an early stage. Transvaginal ultrasound is the “gold standard” diagnostic tool of choice in the diagnosis of ectopic pregnancy in combination with the dynamics of serum levels β-hCG..
KEYWORDS:
ectopic pregnancy, diagnostics, transvaginal ultrasound examination, β-hCG
:
A. Derbak
:
Gynekologicko-porodnické oddělení Nemocnice Jindřichův Hradec, a. s.
primář MUDr. J. Štětka
:
Ceska Gynekol 2016; 81(1): 63-70
Cíl studie:
Zhodnocení ultrazvukového nálezu mimoděložního těhotenství ve skupině žen vyšetřených na našem pracovišti transvaginálním ultrazvukem. Analýza případů mimoděložního těhotenství se týká sledovaného období od 1. 8. 2012. do 31. 9. 2015. Uvádíme i několik kazuistik.
Typ studie:
Retrospektivní analýza.
Název a sídlo pracoviště:
Gynekologicko-porodnické oddělení, Nemocnice Jindřichův Hradec, a.s.
Metodika:
Metodika je založena na retrospektivním vyhodnocení anamnestických údajů, laboratorních a ultrazvukových nálezů v souboru 30 pacientek s mimoděložním těhotenstvím.
Výsledky:
Při první návštěvě bylo diagnostikováno transvaginálním ultrazvukem mimoděložní těhotenství v 82 %. Patologie v oblasti adnex byla vizualizovaná u 84 %. Negativní ultrasonografický nález byl popsán u 16 % žen. Výsledky našeho souboru pacientek jsou víceméně srovnatelné s jinými studiemi. Zaznamenány byly stejné rizikové faktory mimoděložního těhotenství.
Závěr:
Transvaginální ultrazvuk je „zlatým standardem“ v diagnostice mimoděložního těhotenství v kombinaci s dynamikou sérové hladiny β-hCG. Většina ektopických gravidit může být diagnostikována pří prvním vyšetření ještě před zahájením léčby v raném stadiu.
KLÍČOVÁ SLOVA:
mimoděložní těhotenství, diagnostika, transvaginální ultrazvukové vyšetření, β-hCG
ÚVOD
Ektopická gravidita je závažnou diagnózou ovlivňující mortalitu a morbiditu mladých žen v reprodukčním věku a odpovídá za asi 10 % všech úmrtí souvisejících s těhotenstvím v prvním trimestru [8, 12, 18].
Včasná diagnóza ektopické gravidity transvaginálním ultrazvukem, který je používán od konce roku 1980, nejen že potenciálně snižuje úmrtnost, ale také rozšiřuje moderní terapeutické možnosti. V kombinaci s dynamikou sérové hladiny β-hCG, která je sledována od začátku roku 1980, mají tato vyšetření přibližně 96% senzitivitu a 97% specificitu pro diagnostiku mimoděložního těhotenství [1, 7, 8, 17, 21].
Celosvětově incidence ektopické gravidity narůstá. Z původně odhadovaného jednoho případu mimoděložního těhotenství na 200 fyziologických gravidit se postupně její výskyt téměř ztrojnásobil a dosáhl poměru 1 : 80. Podle aktuální informace Ústavu zdravotnických informací a statistiky České republiky nyní vedle samovolných potratů rostou i počty mimoděložních těhotenství (GEU), na celkovém počtu potratů se mimoděložní těhotenství podílela 3,4 procenty v roce 2013 (1265 v roce 2013 oproti 1186 GEU v roce 2012). Třetina byla evidována u žen starších než 35 let [15, 26].
Pokračující nárůst ektopické gravidity se předpokládá v důsledku širšího uplatnění technik asistované reprodukce a častějšího výskytu pánevních zánětů. V etiologii také hrají velkou roli prodělané operace v malé pánvi, inzerce intrauterinního tělíska, konzervativně řešená předcházející GEU [4, 14, 16].
Jedna třetina těhotenství následujících po laparoskopické tubární sterilizaci je ektopická, přičemž riziko je desetkrát vyšší u diatermie než při použití klipů [20].
Před érou ultrazvuku byla často ektopická gravidita rozpoznána až při ruptuře, jejíž chirurgické řešení znamenalo záchranu života zástavou krvácení. První úspěšné chirurgické řešení prasklého tubárního těhotenství cestou laparotomie provedl chirurg Robert Lawson Tait v dubnu 1883. Od roku 1920 se laparotomie a salpingektomie staly standardem péče, již od roku 1970 byly nahrazeny laparoskopií [1, 21, 22].
V současnosti se diagnóza ektopické gravidity stává „interní diagnózou“, při níž je cílem léčby zachování fertility a preference konzervativních možností léčby. První práci o úspěšné medikamentózní terapii ektopické gravidity publikoval Tanaka et al.v roce 1982 [18, 24].
DIAGNOSTIKA
Podle mnoha prací lze pomocí transvaginálního ultrazvuku identifikovat příbližně 75 % mimoděložních těhotenství již pří prvním vyšetření, ještě před zahájením léčby [9, 11, 12]. Opakovanými vyšetřeními se pak zvyšuje senzitivita na 87–99 % a specifita na 94–99 % [8, 14]. Transvaginálním ultrazvukem lze bezpečně zobrazit intrauterinní gestační váček při hodnotě hCG 1500–1800 mIU/mL v případě jednočetného těhotenství, 2300 mIU/mL v případě vícečetného těhotenství [17].
Jediným specifickým ultrazvukovým nálezem ektopického těhotenství je zobrazení extrauterinních embryonálních struktur, jako jsou žloutkový váček nebo embryonální pól s nejistou srdeční akcí (podle mnoha prací ve 40–60 % případů). Dalším ultrazvukovým nálezem může být parametriálně lokalizovaná nehomogenní masa (blob sign) v blízkosti ovaria, která nejeví souhyb s ovariem, nebo symetrická dutinka s hyperechogenním lemem (bagel sign). Pomocným ukazatelem je nález pseudogestačního váčku – centrálně uložené dutinky v děloze, protáhlého či nepravidelného tvaru, bez charakteristického hyperechogenního lemu a bez přítomnosti peritrofoblastického průtoku. Bude--li přítomen průtok v corpus luteum (obvykle na ipsilaterální straně ektopického těhotenství), pokud není přítomen průtok v děloze a koncentrace hCG je >2000 IU/l, je pravděpodobnější diagnóza neprosperující tubární gravidity. Zobrazení hemoperitonea v kombinaci s předchozími a klinickými symptomy podporuje diagnózu extrauterinní gravidity [8, 18, 25].
V ostatních případech je ultrazvukový obraz nespecifický a morfologicky nelze s jistotou odlišit ektopickou graviditu od chronického procesu v tubě, eventuálně od korpusluteální cysty [18].
V případě negativního intrauterinního nálezu a nesuspektního nálezu v oblasti adnex při pozitivní hodnotě hCG klasifikujeme nález jako těhotenství neznámě lokalizace [6, 8, 10, 15].
Pomocným vyšetřením může být stanovení hladiny progesteronu, která je u 90 % žen s ektopickým těhotenstvím <15 ng/ml [5].
Někdy je v rámci diagnostického procesu nutné provádět revizi děložní dutiny s následnou dynamikou hCG za dva dny, kdy pro intrauterinní těhotenství svědčí pokles hladiny hCG o 21–35 % [23, 29].
VLASTNÍ SOUBOR
V období od srpna roku 2012 do září roku 2015 bylo na našem pracovišti diagnostikováno 30 případů mimoděložního těhotenství. V dalším textu je stručně popsáno sedm kazuistik z vlastního pozorování, včetně ukázek vaginálního ultrazvukového nálezu.
Kazuistika 1
Žena ve věku 37 let byla přijata na gynekologické oddělení pro progredující bolesti v pravém podbřišku, bez alterace celkového stavu s amenoreou 8+6 při hodnotě hCG 1823,0 U/l. Osobní a gynekologická anamnéza nevýznamná, gravidní nebyla, laboratorní výsledky byly v mezích normy. Při provedení vaginálního ultrazvuku bylo diagnostikováno mimoděložní těhotenství v pravém vejcovodu, cysta levého ovaria (viz obr. 1 a obr. 2). Při provedené laparoskopii byla potvrzena tubární gravidita v ampulární části pravého vejcovodu, nevelké hemoperitoneum. Následně byla provedena pravostranná salpingektomie, fenestrace a evakuace cysty levého ovaria. V pooperačním období pro negativní krevní skupinu byla provedena prevence RhD aloimunizace Rhesonativem 625 IU i.m.
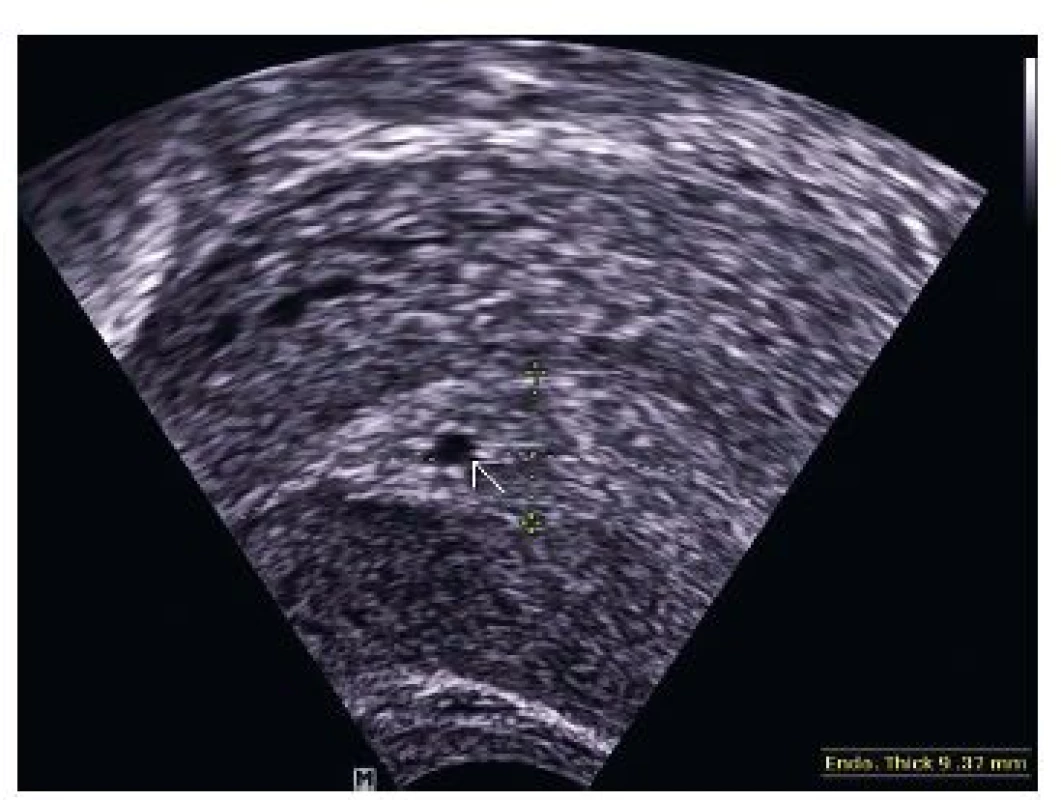
Kazuistika 2
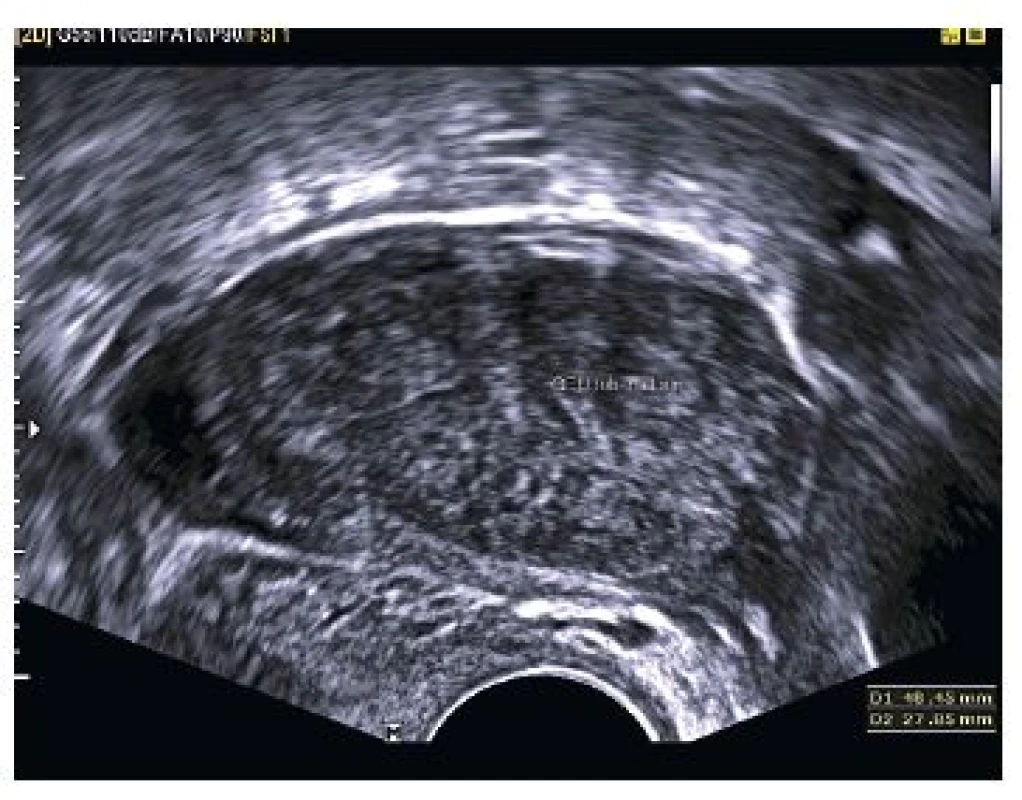
Pacietka ve věku 24 let byla přijata na gynekologické oddělení k vyloučení mimoděložního těhotenství, postupně se zhoršující difuzní bolesti v podbřišku, intermitentní krvácení, bez alterace celkového stavu s amenoreou 5+0 při hodnotě hCG 19,7 U/l. V ambulantním režimu pro negativní ultrazvukový nález bylo vysloveno podezření na dysfunkční děložní krvácení. Z gynekologické anamnézy: jeden spontánní porod (2010) bez komplikací, jeden spontánní potrat (2013), hormonální antikoncepce od 15 do 19 let, léčí se pro sterilitas secundaria. Nyní první cyklus stimulace ovulace Clostilbegytem. Při provedení vaginálního ultrazvuku bylo diagnostikováno mimoděložní těhotenství v levém vejcovodu (viz obr. 3 a obr. 4). Při provedení laparoskopie byla potvrzena tubární gravidita v istmické části levého vejcovodu, nevelké hemoperitoneum. Následně byla provedena levostranná salpingektomie.
Kazuistika 3
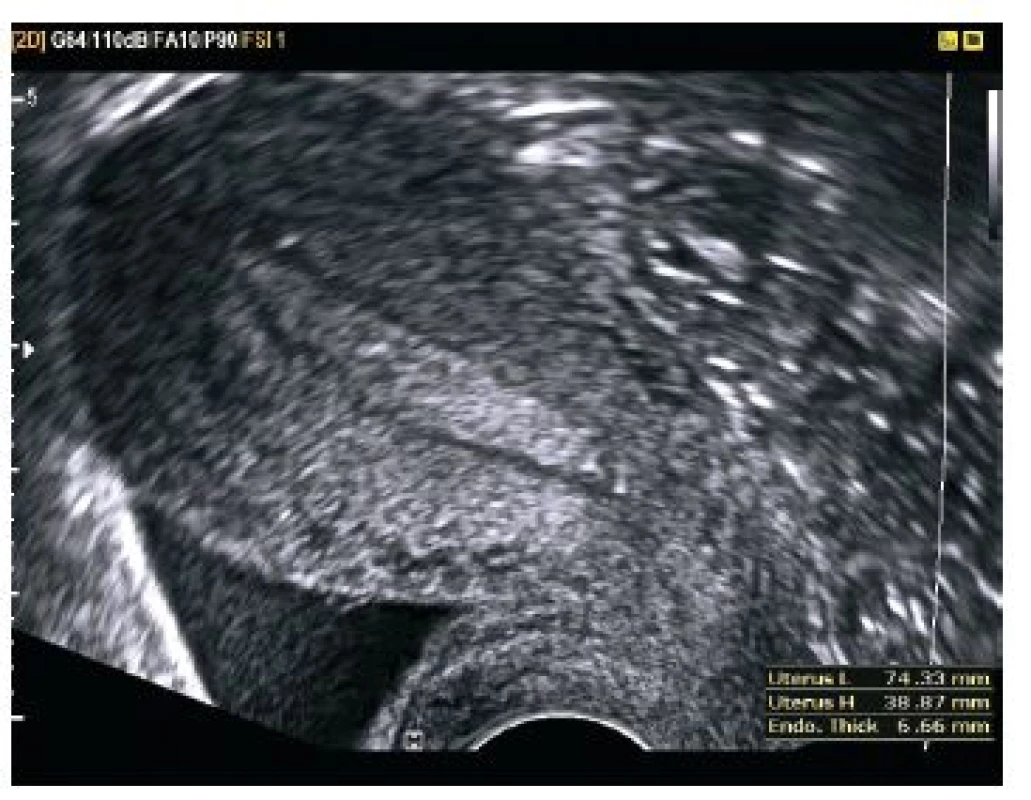
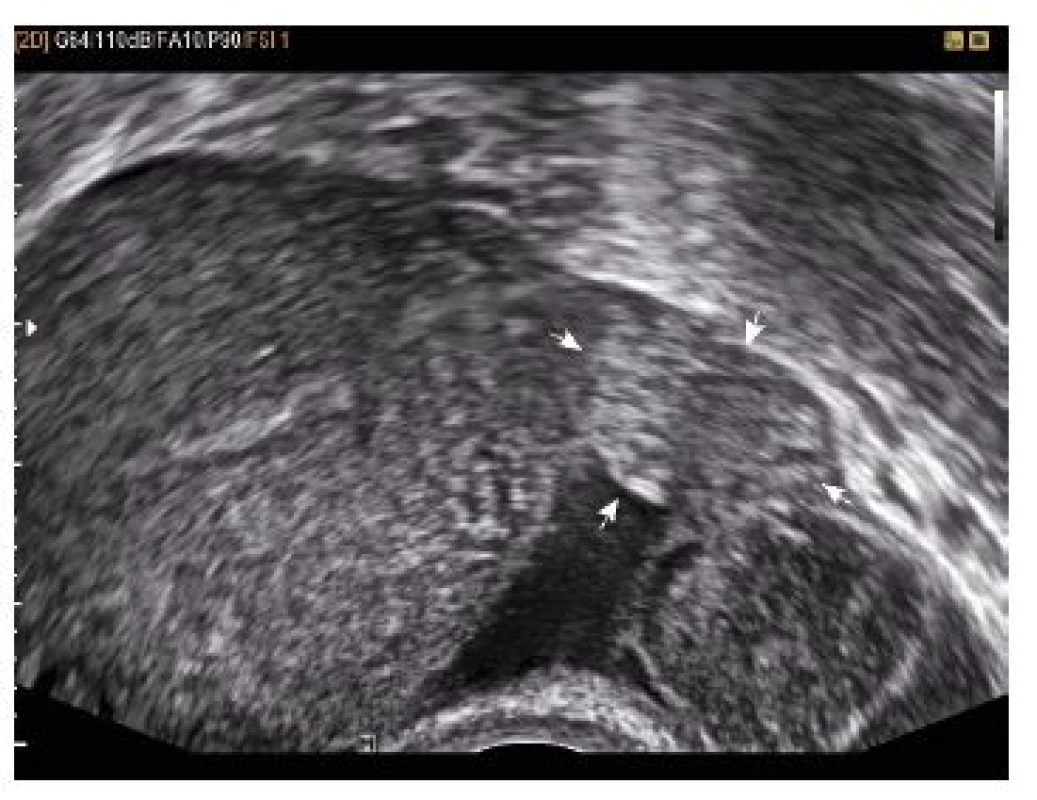
Pacientka ve věku 35 let byla přijata pro slabý sangvinolentní výtok při amenoree 5+6, negativní ultrazvukový intrauterinní nález při hodnotě hCG 8112,0 U/l. V gynekologické anamnéze jednou missed abortion in grav. H 6, st.p. laparoskopické myomektomii pro stopkatý myom asi 7 cm na přední stěně děložní. V osobní anamnéze depresivní syndrom, sledována pro tachykardii.
Při provedení vaginálního ultrazvuku diagnostikováno mimoděložní těhotenství v pravém vejcovodu (viz obr. 5 a obr. 6). Při provedení laparoskopie potvrzena tubární gravidita v ampulární části pravého vejcovodu, nevelké hemoperitoneum. Následně provedena pravostranná salpingektomie.
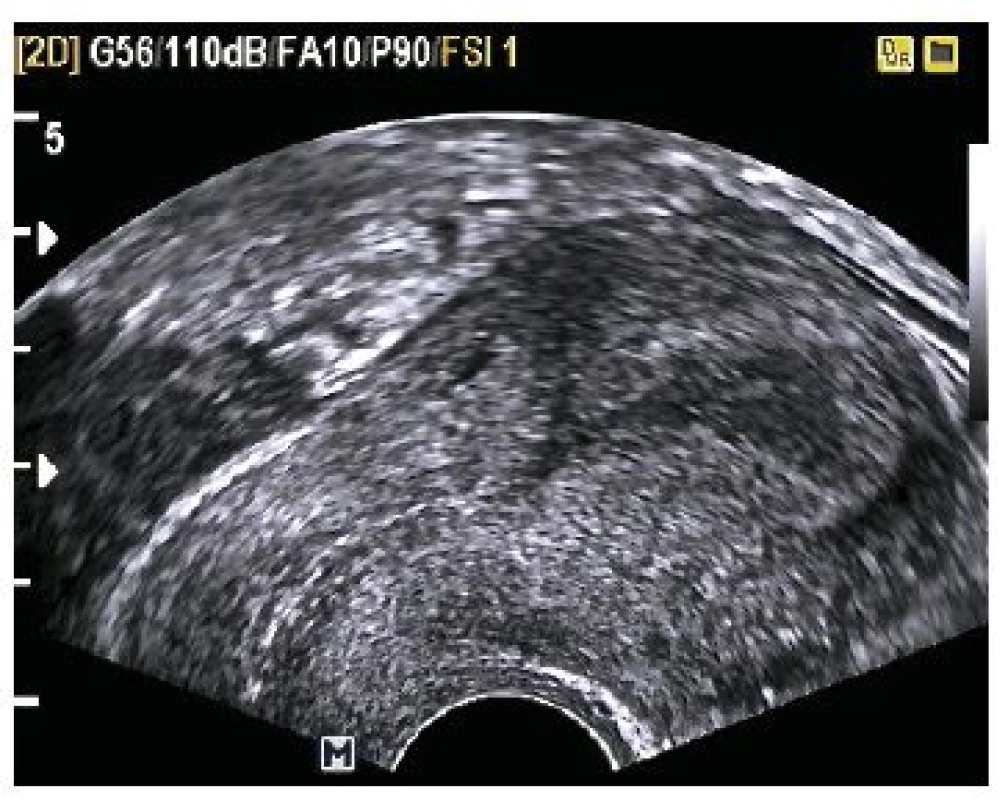
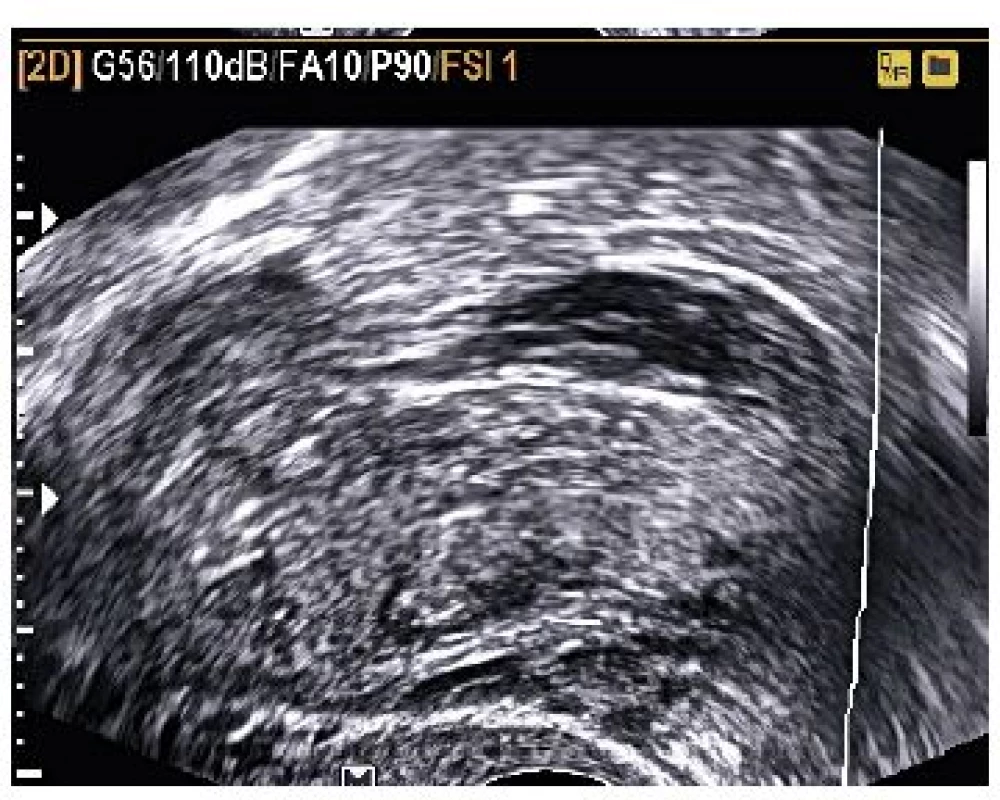
Kazuistika 4
Třicetiletá pacietka byla přijata pro difuzní bolesti v podbřišku při prudkém pohybu, intermitentní krvácení s amenoreou 6+0 a při hodnotě hCG 94,4 U/l. V gynekologické anamnéze třikrát AB spontaneous incompletus do 10. týdne gravidity, stav po laparoskopické resekci levého ovaria pro perzistující cystu/2010. Při provedení vaginálního ultrazvuku diagnostikováno mimoděložní těhotenství v pravém vejcovodu (viz obr. 7 a obr. 8). Při provedení laparoskopie potvrzena tubární gravidita v ampulární části pravého vejcovodu, nevelké hemoperitoneum. Následně byla provedena pravostranná salpingektomie.
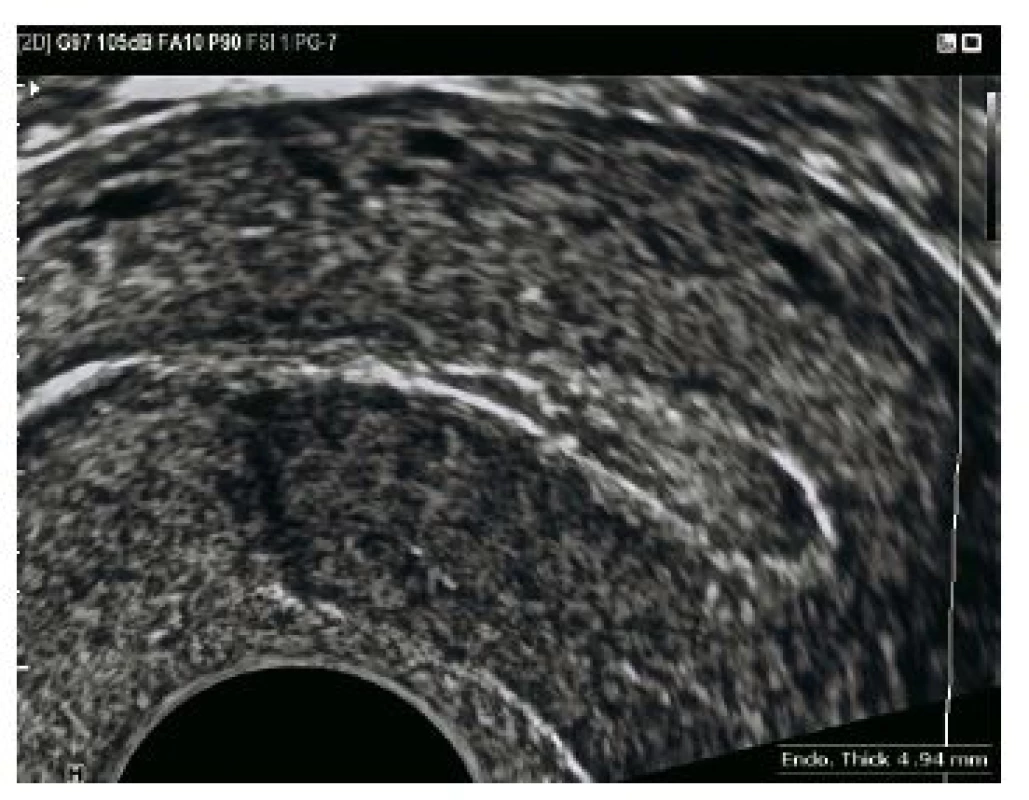
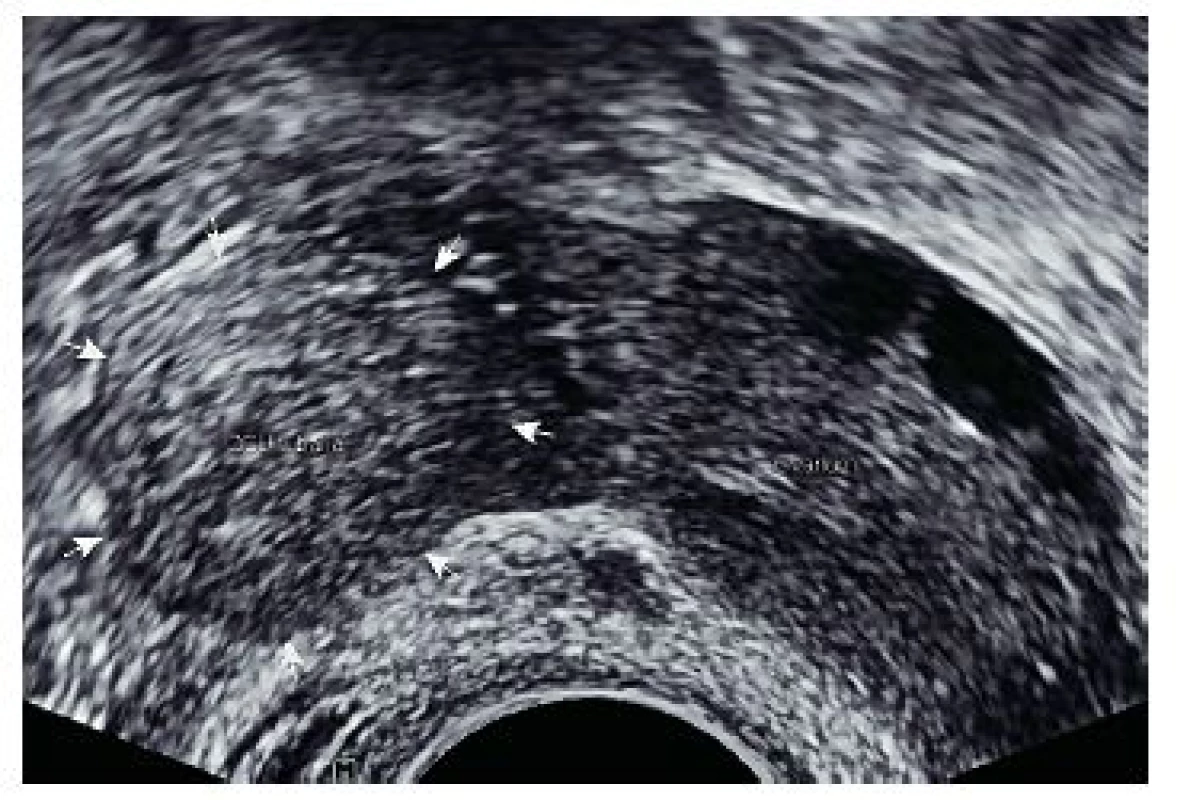
Kazuistika 5
Pacientka ve věku 38 let byla přijata pro progredující pobolívání v podbřišku, spotting hnědou krví s amenoreou 4+6 při hodnotě hCG 247,9 U/l. Ovariální hyperstimulační syndrom I. st. Anamnesticky se léčí pro sterilitas primaria, nyní proběhla stimulace ovulace již 6. měsíc Clostilbegytem 50 mg tbl. p.o. (aplikuje 5 dní od 5. dne menses 1–0–1). Při provedení vaginálního ultrazvuku bylo diagnostikováno mimoděložní těhotenství v pravém vejcovodu (viz obr. 9 a obr. 10). Při provedené laparoskopii byla potvrzena tubární gravidita v ampulární části pravého vejcovodu, nevelké hemoperitoneum, zvětšená ovaria. Následně provedena pravostranná salpingektomie. V pooperačním období pro negativní krevní skupinu byla provedena prevence RhD aloimunizace Rhesonativem 625 IU i.m.
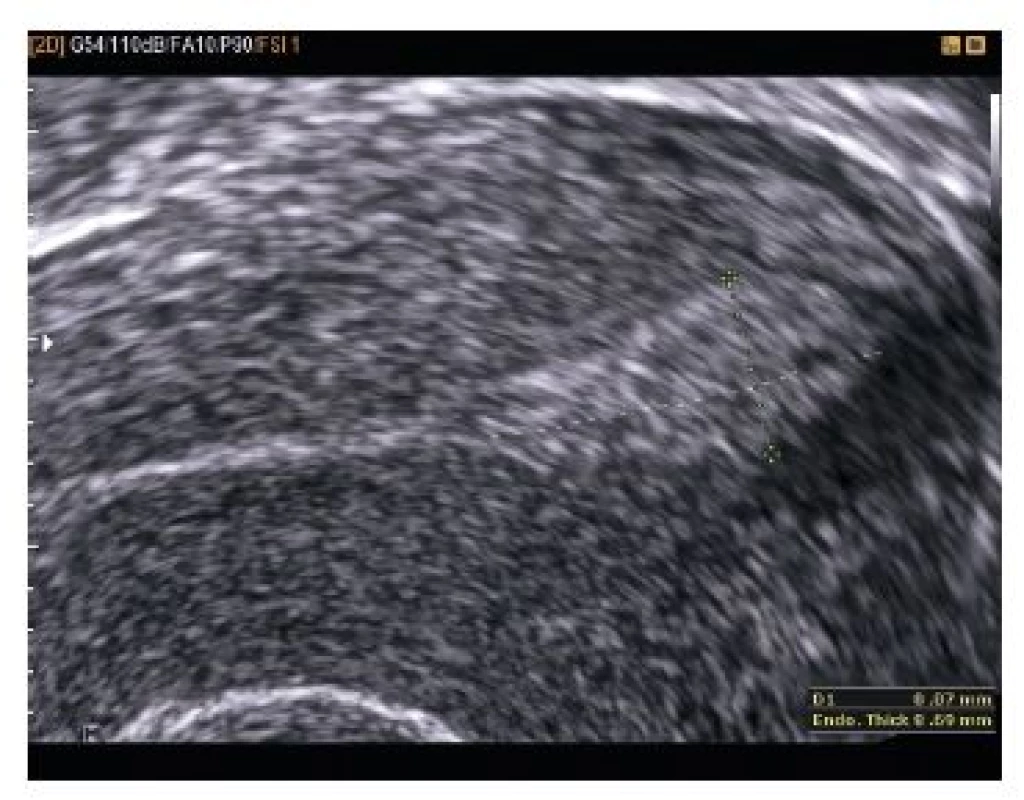
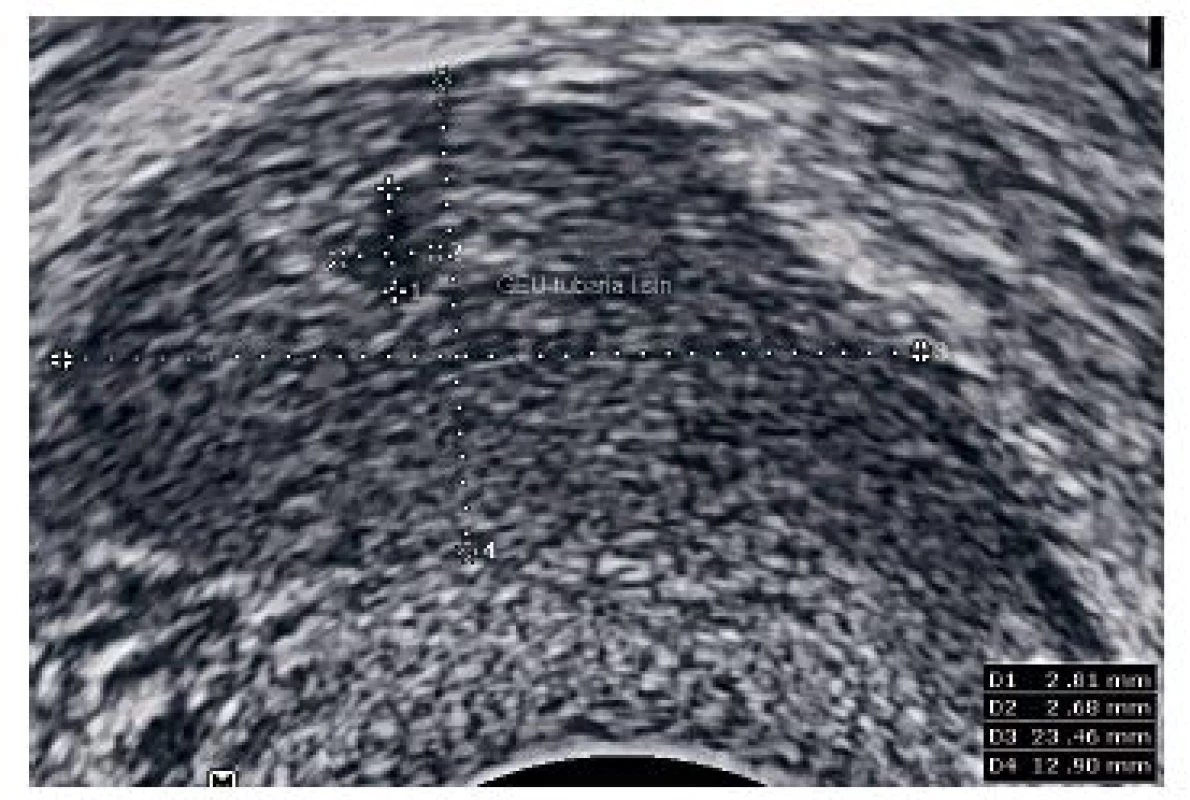
Kazuistika 6
Pacientka ve věku 33 let byla přijata na gynekologické oddělení pro intermitentní krvácení při amenoree 7+2 a hodnotě hCG 1816,0 U/l. V gynekologické anamnéze jeden spontánní porod bez komplikací. Při provedení vaginálního ultrazvuku bylo diagnostikováno mimoděložní těhotenství v levém vejcovodu (viz obr. 11 a obr. 12). Při provedené laparoskopii byla potvrzena tubární gravidita v ampulární části levého vejcovodu, nevelké hemoperitoneum. Následně provedena levostranná salpingektomie. V pooperačním období pro negativní krevní skupinu byla provedena prevence RhD aloimunizace Rhesonativem 625 IU i.m.
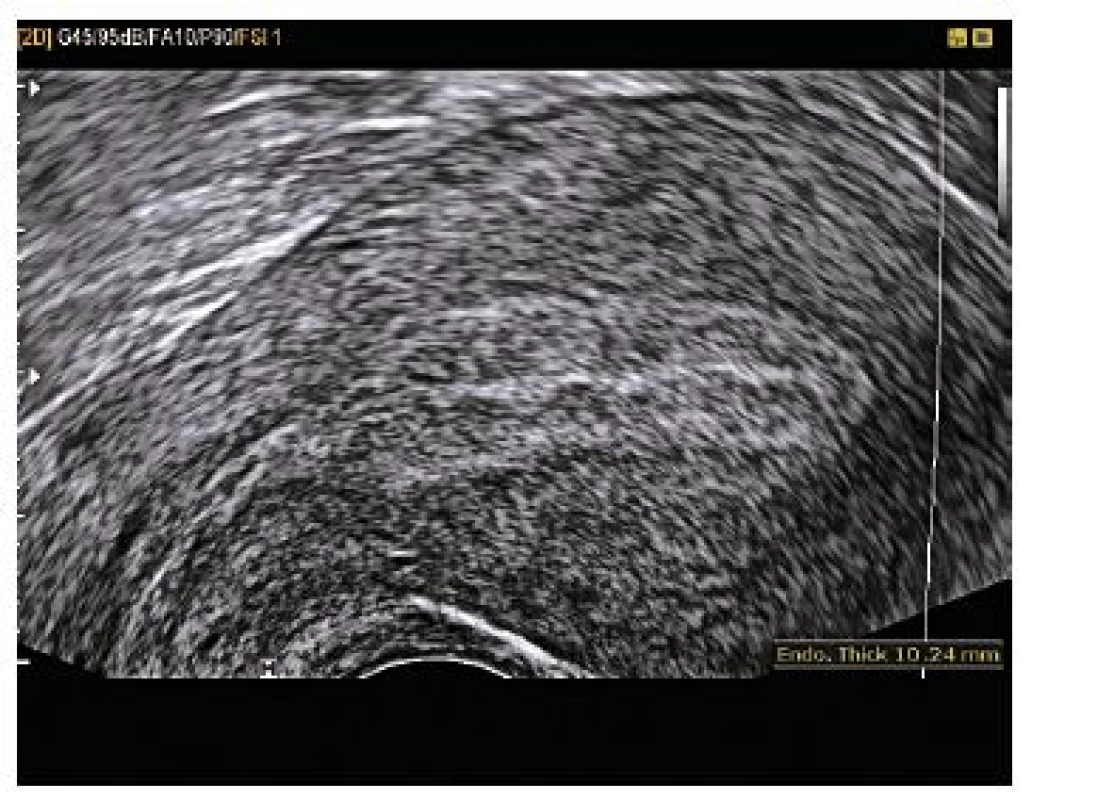
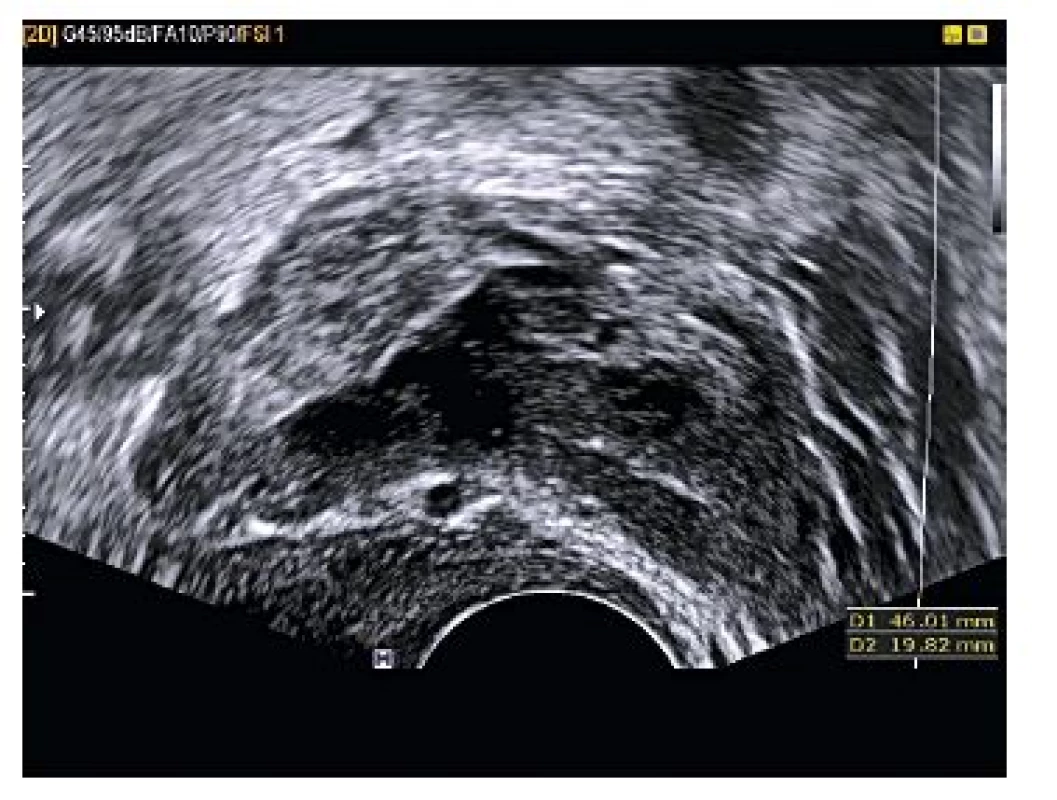
Kazuistika 7
Pacientka, tercigravida ve věku 38 let, byla přijata na gynekologické oddělení pro intermitentní sanguinatio, bez bolesti, afebrilní, bez alterace celkového stavu, při amenoree 6+0. Anamnesticky před týdnem silně krvácela v koagulech – bylo vysloveno podezření pro stav po proběhlém spontánním potratu, při negativním ultrazvukovém nálezu a hodnotě hCG 562,2 U/l. Od té doby stále spotting hnědou krví bez bolesti, stagnující hladina hCG 573,2…523,8. Osobní anamnéza nevýznamná. V gynekologické anamnéze dva porody – první porod per vias naturalis bez komplikací, druhý porod per sectionem caesaream ve 27. týdnu pro abrupci placenty, jednou IUD – bylo extrahováno v roce 2009. Při provedení vaginálního ultrazvuku diagnostikováno mimoděložní těhotenství v levém vejcovodu (viz obr. 13 a obr. 14). Při provedené laparoskopii byla potvrzena tubární gravidita v ampulární části levého vejcovodu, nevelké hemoperitoneum, fibrózní adheze peritonea a přední stěny dělohy. Následně byla provedena levostranná salpingektomie, lýza adhezí. V pooperačním období pro negativní krevní skupinu byla provedena prevence RhD aloimunizace Rhesonativem 625 IU i.m.
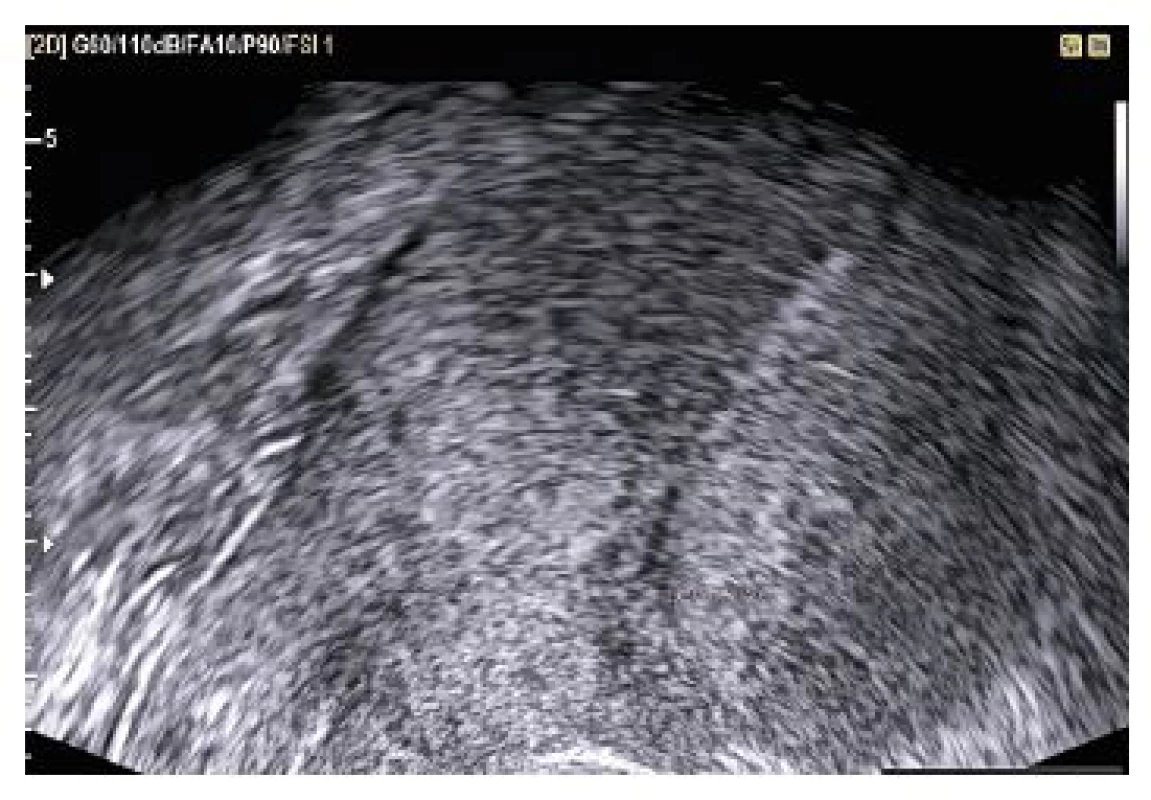
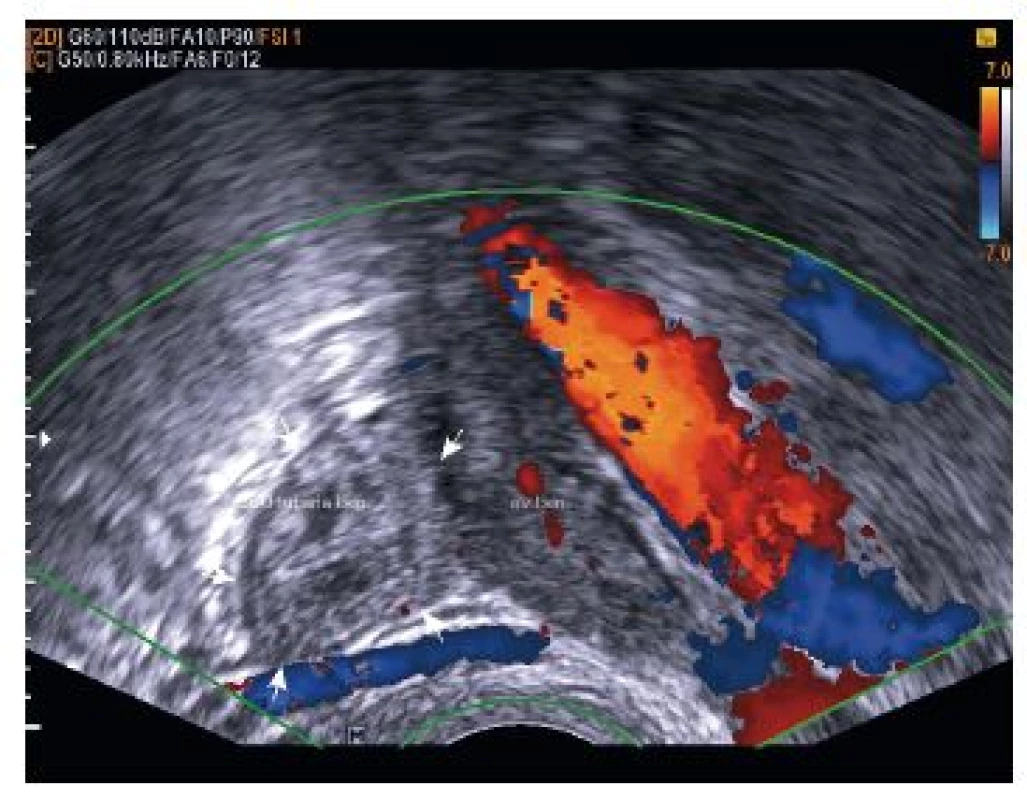
VÝSLEDKY
Soubor čítá 30 pacientek, u kterých bylo diagnostikováno a následně potvrzeno mimoděložní těhotenství. Ve všech případech byla provedena laparoskopie se salpingektomií. Ektopická gravidita byla ve všech případech histologicky verifikovaná. Nevelké hemoperitomeum bylo popsáno v operačních protokolech ve většině případů i u asymptomatických pacientek.
V našem souboru pacientek byla incidence mimoděložního těhotenství překvapivě velká, 1 : 64 (1924 porody v období od srpna roku 2012 do září roku 2015).
Při první návštěvě bylo diagnostikováno transvaginálním ultrazvukem mimoděložní těhotenství v 82 %. Těhotenství neznámé lokalizace bylo diagnostikováno u 16 % pacientek, kdy jsme se museli spolehnout na komplex vedlejších nálezů jak v ultrazvukovém obraze, tak v laboratorních parametrech, včetně klinického průběhu.
Při příjmu na gynekologické oddělení udávalo bolesti v podbřišku a intermitentní krvácení 14 (46,6 %) pacientek, jen bolesti šest (20 %) pacientek, intermitentní krvácení čtyři (13,3 %), asymptomatických bylo šest (20 %) pacientek.
Mimoděložní těhotenství bylo diagnostikováno průměrně v gestačním týdnu 7+3 (rozsah 5+2 až 9+2). Devět (30 %) pacientek považovalo začátek slabého krátkodobého sangvinolentního výtoku za první den menstruace, což odpovídalo průměrně čtvrtému gestačnímu týdnu. Nejnižší hladina hCG při diagnostice extrauterinní gravidity byla 19,7 U/l u pacientky, která otěhotněla po hormonální stimulaci ovarií.
Průměrný věk pacientek v době diagnózy byl 31 let (rozsah 19–44). Nejvíce bylo pacientek se středoškolským vzděláním – 26 (86,6 %) a svobodných – 19 (63,3 %). Vysokoškolské vzdělání měly čtyři (13,3 %) pacientky, nezaměstnaných bylo šest (20 %) pacientek, vdaných jedenáct (33,6 %). Kouření více než 20 cigaret denně udávalo deset (33,3 %) žen.
Primigravid bylo deset (33,3 %). Po spontánní koncepci bylo diagnostikováno 27 (90 %) mimoděložních těhotenství, po hormonální stimulaci ovulace Clostylbegytem z důvodů sterility dvě (6,6 %), po stimulaci ovulace a homologní intrauterinní inseminaci jedna (3,3 %). Extrauterinní gravidita byla diagnostikována také v jednom případě (3,3 %) při jeden rok zavedené IUD Mireně a v jednom případě (3,3 %) v důsledků selhání sterilizace, která byla provedena laparoskopicky metodou koagulace dva roky před diagnostikovanou GEU. Operace v malé pánvi mělo v anamnéze deset pacientek (33,3 %), z toho u dvou pacientek byla laparoskopicky provedena salpingektomie pro graviditas extrauterina.
DISKUSE
Úspěšnost diagnostiky ektopické gravidity jedním vstupním transvaginálným ultrazvukovým vyšetřením byla 82 %, což je srovnatelné s výsledky jiných prací [11, 14]. Obdobně jako v jiných studiích převážná většina ektopických gravidit v našem souboru byla vizualizovaná jako nehomogenní masa blob sign v oblasti adnex. Vizualizace ektopicky uloženého gestačního váčku s pozitivní nebo negativní fetální srdeční akcí byla výrazně nižší a srovnatelná s jinými studiemi [9, 12].
Klasická klinická triáda, na které byla založena diagnostika mimoděložního těhotenství v minulosti, jako je bolest, amenorea a vaginální krvácení, se vyskytuje pouze u 50 % pacientek. Celkem 40–50 % pacientek s diagnózou mimoděložního těhotenství bude mít vaginální krvácení různé intenzity, 75 % bude mít břišní bolesti a jenom u 50 % bude diagnostikován suspektní nález v oblasti adnex [3, 7, 28]. V našem souboru pacientek bolesti v podbřišku, sanguinatio a amenoreu 14 (46,6 %) pacientek. Stejné příznaky mohou signalizovat i spontánní potrat, což bylo u pěti (17 %) pacientek nebo dysfunkční děložní krvácení – u jedné (3,33 %) pacientky našeho souboru.
V některých pracích je jako rizikový faktor uveden vyšší věk pacientek a kouření dvaceti a více cigaret denně. V naší studii byl průměrný věk pacientek v době diagnózy 31 let (v rozmezí 19–44 let) a kouření více než 20 cigaret denně udávalo deset (33,3 %) žen.
Vynechání menstruace nemusí graviditas extrauterina nutně doprovázet a vyskytuje se u asi 25 % případů [27]. V naší studii byla u 30 % pacientek menstruace pouze opožděná a slabší, což se stává v důsledků poklesu hormonálních hladin se zánikem plodového vejce.
První epizoda abnormálního vaginálního krvácení u sexuálně aktivní ženy může být vodítkem k základní diagnostice mimoděložního těhotenství a neměla by být uzavřena jako dysfunkční děložní krvácení. Toto podežření by mělo trvat, dokud se tato diagnóza jednoznačně nevyloučí [2, 6, 19].
Obdobně jako v jiných studiích jsme zaznamenali stejné rizikové faktory mimoděložního těhotenství, které byly popsané výše.
ZÁVĚR
Transvaginální sonografie je „zlatým standardem“ v diagnostice mimoděložního těhotenství v kombinaci s dynamikou sérové hladiny β-hCG, což významně zrychlilo rozhodovací algoritmus u žen s podezřením na ektopickou graviditu.
Kazuistiky z vlastního pozorování ukazují na možnost ultrazvukového nálezu pomocí transvaginálního ultrazvuku při diagnostice mimoděložního těhotenství. Tato práce je krátkou retrospektivní analýzou případů mimoděložního těhotenství za období od srpna roku 2012 do září roku 2015 a získané výsledky ultrazvukové diagnostiky byly porovnávány s jinými studiemi.
MUDr. Derbak Alena
Gynekologicképorodnické oddělení
Nemocnice Jindřichův Hradec
U Nemocnice, 380/III
377 38 Jindřichův Hradec
e-mail: alenaderbak@gmail.com
Sources
1. Allahyar Jazayeri, MD. Surgical management of ectopic pregnancy. Medline, 2015 Feb.
2. American College of Obstetricians and Gynecologists (ACOG). ACOG Practice Bulletin No. 101: Ultrasonography in pregnancy. Obstet Gynecol, 2009, 113(2 Pt 1), p. 451–461.
3. Bouyer, J., Coste, J., Fernandez, H., et al. Sites of ectopic pregnancy: a 10 year population-based study of 1800 cases. Hum Reprod, 2002, 17(12), p. 3224–3230.
4. Bouyer, J., Coste, J., Shojaei, T., et al. Risk factors for ectopic pregnancy: a comprehensive analysis based on a large case-control, population-based study in France. Am J Epidemiol, 2003, 157(3), p. 185–194.
5. Buckley, RG., King, KJ. Serum progesterone testing to predict ectopic pregnancy in symptomatic first-trimester patients. Ann Emerg Med, 2000, 36, p. 95–100.
6. Casikar, I., Reid, S., Condous, G. Ectopic pregnancy: Ultrasound diagnosis in modern management. Clin Obstet Gynec, 2012, 55 (2), p. 402–409.
7. Farquhar, CM. Ectopic pregnancy. Lancet, 2005, 366(9485), p. 583–591.
8. Fischerová, D., Pašková, A., Břeťák, M. Těhotenství neznámé lokalizace. In Calda, P., Břešt’ák, M., Fischerová, D. Ultrazvuková diagnostika v těhotenství a gynekologii. 2. vyd. Praha, Aprofema, 2010, s. 428–434. ISBH 978-80-903706-2-3.
9. Kirk, E., Papageorghiou, A., Condous, G., et al. The diagnostic effectiveness of an initial transvaginal scan in detecting ectopic pregnancy. Hum Reprod, 2007, 22, 11, p. 2824–2828.
10. Kirk, E., Condous, G., Borune, T. Pregnancies of unkown location. Best Practice Res Clin Obstet Gynaecol, 2009, 23, p. 493–499.
11. Kirk, E. Ultrasound in the diagnosis of ectopic pregnancy. Clin Obstet Gynec, 2012, 55, 2, p. 395–401.
12. Kubešová, B., Líbalová, P., Simonová, V., et al. Retrospektivní analýza efektivity , diagnostiky ektopické gravidity transvaginálním ultrazvukovým vyšetřením. Čes Gynek, 2013, 78, 4, s. 338–341.
13. Kučera, E. Komentář ke článku Anne−Marie Lozeau, MD, Beth Potter, MD. Diagnostika a léčba mimoděložního těhotenství. Medical Tribune cz. Gynek po promoci, 2006, 4.
14. Goldman, GA., Fish, B., Ovadia, J., Tadir, Y. Heterotopic pregnancy after assisted reproductive technologies. Obstet Gynecol Surv, 1992, p. 217–221.
15. Gracia, CR., Barnhart, KT. Diagnosing ectopic pregnancy: decision analysis comparing six strategies. Obstet Gynecol, 2001, 97, p. 464–470.
16. Hajenius, PJ., Mol, F., Mol, BW., et al. Interventions for tubal ectopic pregnancy. Cochrane Database Syst Rev. 2007; CD000324.
17. Kadar, N., Bohrer, M., Kemmann, E., Shelden, R. The discriminatory human chorionic gonadotropin zone for endovaginal sonography: a prospective, randomized study. Fertil Steril, 1994, 61(6), p. 1016–1020.
18. Kolařík, D., Halaška, M., Feyereisl, J. Repetitorium gynekologie, 2. aktualizované vyd. Praha: Maxdorf, 2011. ISBN 978-80-7345-267-4.
19. Mol, BW., Van der Veen, F., Bossuyt, PM. Implementation of probabilistic decision rules improves the predictive values of algorithms in the diagnostic management of ectopic pregnancy. Hum Reprod, 1999, 14, p. 2855–2862.
20. Peterson, HB., Xia, Z., Hughes, JM., et al. The risk of pregnancy after tubal sterilization: finding from the US Collaborative review of sterilization. Am J Obstet Gynecol, 1996, 174, p. 1161–1168.
21. Shalev, E., Peleg, D., Tsabari, A., et al. Spontaneous resolution of ectopic tubal pregnancy: natural history. Fertil Steril, 1995, 63, p. 15–19.
22. Stein, JC., Wang, R., Adler, N., et al. Emergency physician ultrasonography for evaluating patients at risk for ectopic pregnancy: a meta-analysis. Ann Emerg Med, 2010, 56(6), p. 674–683.
23. Sun, SY., Araujo Júnior, E., Elito Júnior, J., et al. Diagnosis of heterotopic pregnancy using ultrasound and magnetic resonance imaging in the first trimester of pregnancy: a case report. Case Rep Radiol, 2012, p. 317592.
24. Tanaka, T., Hayashi, H., Kutsuzawa, T., et al. Treatment of interstitial ectopic pregnancy with methotrexate: report of a successful case. Fertil Steril, 1982, 37, p. 851–852.
25. Thoma, ME. Early detection of ectopic pregnancy visualising the presence of a tubal ring with ultrasonography. Am J Emerg Med, 2000, 18, p. 444–448.
26. ÚZIS ČR. Aktuální informace č. 9/2014.
27. Williams, S., Peipert, J., Buckel Zhao, Q., et al. Contraception and the risk of ectopic pregnancy. Contraception, 2014, 90(3), p. 326.
28. Wong, E., Suat, SO. Ectopic pregnancy: a diagnostic challenge in the emergency department. Eur J Emerg Med, 2000, 7(3), p. 189–194.
29. Zdeňková, A., Fanta, M., Calda, P. Metotrexát v léčbě ektopické gravidity. Actual Gyn, 2015, 7, p. 27–32.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicineArticle was published in
Czech Gynaecology

2016 Issue 1
-
All articles in this issue
- Transdermal estrogen spray in therapy of postmenopausal syndrome
- Results of gestational trophoblastic neoplasia treatment in the Slovak Republic in the years from 1993 to 2012
- Post-traumatic stress disorder after childbirth
- Hematocervix as a complication after thermal balloon ablation
- Level of AMH as a predictor of the result of ovarian stimulation
- Intracranial haemorrhage due to decompensationof hypertension in severe preeclampsia with the needof a hysterectomy – case report
- Functional morphology of recently discovered telocytes inside the female reproductive system
- Electrical cardioversion in pregnancy – case report
- The experiences, attitudes and knowledge of medical personnel towards women with intellectual disabilities being mothers
- Leiomyomas of the uterine body: Molecular-genetical aspects of formation and development
- Laparoscopic abdominal cerclage in a patient with recurrent miscarriages abortions – case report
- Ectopic pregnancy in the ultrasound. Case reports. Retrospektive analysis
- Giant uterine fibroid – case report
- Comparative analysis of perinatal outcomes among different typesof deliveries in term pregnancies in a reference maternity of Southeast Brazil
- Czech Gynaecology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Level of AMH as a predictor of the result of ovarian stimulation
- Ectopic pregnancy in the ultrasound. Case reports. Retrospektive analysis
- Transdermal estrogen spray in therapy of postmenopausal syndrome
- Giant uterine fibroid – case report
