Perinatálna mortalita a morbidita v Slovenskej republike v rokoch 2007–2015
Perinatal mortality and morbidity in Slovak Republic in the years 2007–2015
Objective:
Comparison of perinatal mortality in Slovak Republic in three periods during the years 2007–2015.
Design:
Epidemiological perinatal nation-wide.
Settings:
1st Department of Gynaecology and Obstetrics Faculty of Medicine, Comenius University and University Hospital, Bratislava, Slovak Republic.
Methods:
The analysis of prospectively collected selected perinatal data in the years 2007–2015.
Results:
In the year 2007 there were 63 obstetrics units, 51,146 deliveries and that of live births 51,650 in Slovak Republic. The number of obstetrics units decreased to 54 in the years 2015, but total number of deliveries increased to 55,139 and that of live births increased to 55,643. Preterm deliveries rate increased from 7.3% in the year 2007 to 8.5% in the year 2010 and decreased to 7.5% in the year 2015. Perinatal mortality rate decreased from 6.2 in the year 2007 to 4.8 in the year 2013, and increased again in the years 2014 and 2015 to 5.3 and 5.6 per 1,000 still - and live-births respectively. During the years 2007–2015 stillbirth participate at perinatal mortality with 64%, low birth weight with 64% and severe congenital anomalies with 20%. Transport in utero to perinatological centres in the years 2007–2015 has increased from 57% to 66% for infants 1000–1499 g and from 75% to 79% for infants below 1000 g.
Conclusion:
In the year 2013 perinatology in Slovak Republic reached the best result in perinatal mortality rate 4.8‰ (0.48%), but in next two years has increased over 5‰. Prenatal detection of severe congenital abnormalities, transport in utero very low birth weight infants, centralisation of high-risk pregnancies and obstetric and neonatal intensive care units equipment need still to be improved in Slovak Republic.
Keywords
perinatal mortality, preterm delivery, multiple pregnancy, neonatal intensive care unit, low birth weight, very low birth weight
:
M. Korbeľ 1; A. Krištúfková 1
; J. Daniš 1
; B. Némethová 1; P. Kaščák 2
; Z. Nižňanská 1
:
I. gynekologicko-pôrodnícka klinika LF UK a UNB, Bratislava, SR, prednosta prof. MUDr. M. Borovský, CSc.
1; Gynekologicko-pôrodnícka klinika FN, Trenčín, primár MUDr. P. Kaščák, PhD.
2
:
Ceska Gynekol 2018; 83(6): 423-433
:
Cieľ štúdie:
Porovnanie perinatálnej mortality v Slovenskej republike (SR) v rokoch 2007–2015.
Typ štúdie:
Epidemiologická perinatologická celoštátna.
Názov a sídlo pracoviska:
I. gynekologicko-pôrodnícka klinika LF UK a UNB, Bratislava.
Metodika:
Analýza prospektívneho zberu vybraných ukazovateľov pôrodníckej starostlivosti v rokoch 2007 až 2015.
Výsledky:
V roku 2007 bolo v SR 63 pôrodníc, 51 146 pôrodov a narodilo sa 51 650 živých novorodencov. Do roku 2015 klesol počet pôrodníc na 54, ale počet pôrodov sa zvýšil na 55 139 a počet živonarodených novorodencov na 55 643. Frekvencia predčasných pôrodov v roku 2007 bola 7,3 %, v roku 2010 sa zvýšila na 8,5 % a v roku 2015 klesla na 7,5 %. Perinatálna mortalita klesala zo 6,2 ‰ v roku 2007 na 4,8 ‰ v roku 2013, ale opäť sa zvýšila v rokoch 2014 a 2015 na 5,3 ‰ a 5,6 ‰. Na perinatálnej mortalite v rokoch 2007–2015 sa podieľala mŕtvorodenosť 64 %, nízka pôrodná hmotnosť 64 % a závažné vrodené vývojové chyby 20 %. V rokoch 2007 až 2015 sa zvýšil transport „in utero“ novorodencov s hmotnosťou 1000 g a 1499 g do perinatologických centier z 57 % na 66 % a novorodencov s hmotnosťou do 1000 g zo 75 % na 79 %.
Záver:
SR dosiahla historicky najlepší výsledok perinatálnej mortality v roku 2013 – 4,8 ‰, ale v nasledujúcich dvoch rokoch sa zvýšila nad 5 ‰. SR stále potrebuje zlepšiť prenatálnu diagnostiku vrodených vývojových chýb, transport plodov s veľmi nízkou pôrodnou hmotnosťou „in utero“, centralizáciu vysokorizikových gravidít, personálne a materiálno-technické vybavenie pôrodníc a novorodeneckých jednotiek intenzívnej starostlivosti.
KĽÚČOVÉ SLOVÁ
perinatálna mortalita, predčasný pôrod, viacplodová tehotnosť, novorodenecká jednotka intenzívnej starostlivosti, nízka pôrodná hmotnosť
ÚVOD
Odborná verejnosť sa mohla zoznámiť s analýzou čiastkových vybraných ukazovateľov slovenskej perinatológie v rokoch 2007–2015 na stránkach časopisu Gynekológia pre prax a Česká gynekologie [2, 7–22, 24] a International Journal of Gynaecology and Obstetrics [23]. Situácia v slovenskej perinatológii sa nielen nezlepšila, ale v niektorých ukazovateľoch v rokoch 2013–2015 dokonca zhoršila.
Nedostatok všetkých kategórií zdravotníckeho personálu sa v Slovenskej republike (SR) prehlbuje a dochádza k ďalšej vlne odlivu do zahraničia a súkromného sektoru. Za takejto situácie (a pri starnutí populácie rodiacich žien) ani pri enormnom nasadení zdravotníckych pracovníkov nebude v budúcnosti možné dosahovať v slovenskej perinatológii lepšie výsledky.
Slovenská gynekologicko-pôrodnícka spoločnosť (SGPS) a hlavný odborník ministerstva zdravotníctva (MZ SR) pre gynekológiu a pôrodníctvo predkladali MZ odborné analýzy situácie a návrhy na riešenie, ale zatiaľ bez výraznejšej odozvy. Niektoré výsledky a náčrt perinatologických problémov v SR v rokoch 2007–2015 prinášame v tomto článku.
MATERIÁL A METODIKA
Analyzované boli vybrané ukazovatele perinatologickej starostlivosti v SR v rokoch 2007–2015 získané prospektívnym zberom údajov z jednotlivých pôrodníc, ktoré boli hlásené sekcii perinatálnej medicíny SGPS. Rozdiely vo výsledkoch boli hodnotené podľa percentuálnych bodov (p. b.), čo je jednotka aritmetického rozdielu dvoch hodnôt udaných v percentách. Štatisticky boli porovnané rozdiely v dosiahnutých výsledkoch v rokoch 2007 resp. 2008 a 2015. Na štatistické vyhodnotenie bol použitý software STATA 12. SE. Incidencia bola hodnotená s 95% intervalom spoľahlivosti (CI – confidence interval), na porovnanie údajov podľa veľkosti súboru bol použitý χ2 test alebo Fisherov exaktný test (Fisher´s exact test) a výsledok sa vyjadril relatívnym rizikom (RR) s 95% CI. Za štatisticky významnú sa považovala pravdepodobnosť (P-value) p < 0,05; signifikantné hodnoty sú označené *.
VÝSLEDKY
Počet pôrodníc v SR v rokoch 2007–2015 klesol o 9 (tab. 1). Počet pôrodníc s menej ako 500 pôrodmi ročne klesol na polovicu, ale ešte stále boli 4 pôrodnice, kde sa narodilo menej ako jedno dieťa denne. Od roku 2012 má SR jednu pôrodnicu s viac ako 3000 pôrodmi. Kým roku 2007 na jednu pôrodnicu pripadalo priemerne 812 pôrodov za rok (2,2 za deň), roku 2015 to bolo 1051 pôrodov za rok (2,8 za deň).
![Pôrodnice a počty pôrodov v SR v rokoch 2007–2015 [zdroj SGPS]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image_pdf/65f5a527802831f3ecfcba703f3d75c3.jpeg)
Demograficky očakávaná akcelerácia pôrodnosti v SR po roku 2002 pokračovala do roku 2009, kedy dosiahla vrchol. V rokoch 2010–2013 pokles pôrodnosti striedal jej vzostup a od roku 2013 pôrodnosť pomaly kontinuálne sa zvyšuje. Absolútny počet predčasných pôrodov v sledovanom období osciloval okolo počtu 4100 – od 3723 roku 2007 do 4703 roku 2010 (tab. 2).
![Počet pôrodov a živonarodených v SR v rokoch 2007–2015
[zdroj SGPS]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image_pdf/9e57a1b4b526fc82eeaf717c5c807f05.jpeg)
Frekvencia predčasného pôrodu sa v rokoch 2007–2015 pohybovala okolo 7,6 % (tab. 3). Najnižšia (7,3 %) bola v rokoch 2007, 2009 a 2011, najvyššia roku 2010 (8,5 %). Najnižšiu frekvenciu predčasného pôrodu v celom sledovanom období mal Trenčiansky kraj. Najvyššia frekvencia predčasného pôrodu bola vo východoslovenskom regióne (Prešovský a Košický kraj), kde je najpočetnejšie zastúpenie rodičiek rómskeho etnika.
![Frekvencia predčasného pôrodu (%) v SR v rokoch 2007–2015 podľa krajov [zdroj SGPS]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image_pdf/55024c43bc6b6c4deab9416252c35e35.jpeg)
Od roku 2008 do roku 2013 perinatálna mortalita (PM) v SR klesala a dostala sa pod hranicu 5 ‰, ale v rokoch 2014 a 2015 sa začala zvyšovať (tab. 4). Najvyššia PM v celom sledovanom období bola vo východoslovenskom regióne (Prešovský a Košický kraj), kde bola aj najvyššia frekvencia predčasného pôrodu. Najnižšia PM bola v Trenčianskom kraji (3,7 ‰), ktorý transportoval „in utero“ VLBW (very low birth weight) novorodencov do perinatologického centra (PC) v Bratislave. Napriek výrazným rozdielom v jednotlivých krajoch, roku 2013 došlo v SR k signifikantnému poklesu perinatálnej mortality (PM 4,8 ‰, 95% CI 4,2–5,4) oproti roku 2007 (PM 6,2 ‰, 95% CI 5,6–6,9), RR 0,77 (95% CI 0,66–0,91, p = 0,0019*). Následne v roku 2015 došlo k zvýšeniu perinatálnej mortality na 5,6 ‰, avšak tento vzostup oproti roku 2013 nebol signifikantný, RR 1,17 (95% CI 0,99–1,37), p = 0,0653 (tab. 4).
![Perinatálna mortalita (‰) v rokoch 2007–2015 v jednotlivých krajoch SR a porovnanie SR s ČR (bez mŕtvych plodov 500–999 g)
[zdroj SGPS, ČGPS]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image_pdf/117c2325da2260b6783ce8e9caa8a4f7.jpeg)
Na celkovej PM v SR v rokoch 2007–2015 bol podiel včasnej novorodeneckej mortality (ENM – early neonatal mortality) 36 %, mŕtvonarodenosti (SB – stillbirth-fetal mortality) 64 %, mortality novorodencov s nízkou pôrodnou hmotnosťou (LBW – low birth weight) 64 % a novorodencov so závažnými vrodenými vývojovými chybami (VVCH) 20 % (tab. 5). Počas tehotnosti bolo diagnostikovaných 70 % VVCH. Časť prenatálne diagnostikovaných závažných VVCH na želanie rodičov však skončila pôrodom. Podiel novorodencov mŕtvonarodených, nízkej pôrodnej hmotnosti a s VVCH na PM roku 2015 mierne klesol oproti roku 2007 a podiel včasných novorodeneckých úmrtí sa mierne zvýšil (štatisticky nevýznamné rozdiely).
![Podiel ENM, SB, LBW a VVCH (%) na PM v SR v rokoch
2007–2015 [zdroj SGPS]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image_pdf/b6748918232311a9dfce8fe580243673.jpeg)
PM novorodencov s LBW bola v SR v rokoch 2007–2009 nad 50 ‰ a iba v rokoch 2012 a 2013 sa dostala pod hranicu 40 ‰, v ostatných rokoch sa pohybovala na úrovni 42 a 46 ‰ (tab. 6). V porovnaní rokoch 2015 a 2007 sa PM v kategórii do 1000 g (ELBW – extremely low birth weight) zhoršila o 18 p. b., v kategórii do 1500 g (VLBW) zlepšila o 26 p. b. a v kategórii do 2500 g sa zlepšila o 6 p. b. PM v hmotnostnej kategórii pod 750 g (ILBW – incredible low birth weight) bola roku 2015 oproti roku 2008 o 30 p. b. vyššia. V hmotnostnej kategórii 750–999 g došlo roku 2015 oproti roku 2008 k zlepšeniu o 105 p. b. V hmotnostnej kategórii pod 1000 g roku 2015 oproti 2007 sa PM zvýšila o 18 p. b. Do PM však neboli započítané mŕtvonarodené plody s hmotnosťou 500–999 g, ktoré boli, podľa platnej legislatívy v SR, hodnotené ako potraty. V hmotnostnej kategórii pod 1500 g PM roku 2015 oproti roku 2007 klesla o 26 p. b.
![Perinatálna úmrtnosť (‰) novorodencov s nízkou pôrodnou hmotnosťou v SR v rokoch 2007–2015 [zdroj SGPS]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image_pdf/92063cf08561f35ba4cd0e521f110835.jpeg)
V kategórii LBW došlo roku 2015 oproti roku 2007 k poklesu PM o 6 p. b., čo je štatisticky nevýznamný rozdiel. Jediný signifikantný rozdiel medzi rokmi 2015 a 2007 nastal v poklese PM u novorodencov v hmotnostnej kategórii 1000–1499 g (p = 0,0463*), RR 0,69 (95% CI 0,48–1,00). Rozdiely v špecifickej PM v jednotlivých hmotnostných kategóriách a štatistická významnosť sú uvedené v tab. 7.
![Špecifická PM (‰) novorodencov s LBW – porovnanie
rokov 2007 a 2015 [zdroj SGPS]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image_pdf/0185a45e2811a638fd430a1c34dfe5bc.jpeg)
Rozdiely v ENM novorodencov s LBW medzi PC v jednotlivých rokoch a navzájom sú výrazné: od 0 ‰ v PC B. Bystrica v roku 2013 do 72 ‰ v PC Košice v roku 2008 (tab. 8). Globálne čísla však neprezradia, ako sa tieto úmrtia dali ovplyvniť intenzívnou neonatologickou starostlivosťou.
![Včasná novorodenecká úmrtnosť novorodencov s nízkou
pôrodnou hmotnosťou (‰) v perinatologických centrách SR
v rokoch 2007–2015 [zdroj SGPS]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image_pdf/daa87fc466c882407d4912ad822a9026.jpeg)
Situácia v transporte novorodencov s LBW in utero do PC sa v SR v roku 2015 v porovnaní s rokom 2007 mierne zlepšila (tab. 9). V roku 2015 oproti roku 2007 došlo v kategórii VLBW novorodencov k zvýšeniu transportu in utero o 1 p. b. (štatisticky nevýznamný rozdiel) (RR 1,00, 95 % CI 0,93–1,11,p = 0,7372). Na tomto miernom zvýšení sa podieľala najmä hmotnostná kategória 1000–1499 g novorodencov, kde došlo v sledovanom období k významnému vzostupu transportu in utero o 9 p. b. (RR 1,16, 95 % CI 1,03–1,30, p = 0,0140*). V hmotnostnej kategórii ELBW novorodencov došlo k štatisticky nevýznamnému vzostupu transportu in utero o 4 p. b. (p = 0,4122).
![Transport novorodencov s hmotnosťou do 1500 g in utero (%) do perinatologických centier v SR v rokoch 2007–2015 [zdroj
SGPS]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image_pdf/bdf12a8abca1c0ca879f8c1e6aa1100c.jpeg)
DISKUSIA
Kým v roku 2007 mala SR 92 % malých pôrodníc (s menej ako 1500 pôrodmi ročne), roku 2015 to bolo 85 % (tab. 1), z nich však 5 pôrodníc (9 %) malo menej ako 500 pôrodov ročne [20]. V roku 2010 sa narodilo v pôrodniciach s menej ako 500 pôrodmi ročne v Európskej únii (EÚ) od 1 % (Švédsko, Dánsko, Holandsko) do 62 % (Cyprus) detí – v ČR 3 % detí. V 14 krajinách a regiónoch EÚ bola viac ako tretina pôrodov vedená v pôrodniciach s viac ako 3000 pôrodmi ročne – v ČR v roku 2010 to bolo približne 20 % pôrodov, v SR v roku 2015 1,9 % pôrodov [3, 20]. V ČR bolo roku 2015 celkom 92 pôrodníc, v ktorých bolo odvedených 108 811 pôrodov. Priemerný počet pôrodov v ČR na jednu pôrodnicu ročne bol 1183 (o 131 viac ako v SR), za týždeň 22,7 (o 3,1 viac ako v SR) a za deň 3,2 (o 0,4 viac ako v SR).
Ak by sa v SR v roku 2015 zrušili pôrodnice s menej ako 500 pôrodmi, zostalo by 45 pôrodníc s priemerným počtom pôrodov 1225 ročne = 3,35 pôrodu/deň. Pri počte dvoch slúžiaci v ústavných pohotovostných službách (ÚPS) by bolo potrebných na efektívne zabezpečenie prevádzky približne 90 lekárov. Ak by sa zrušili pôrodnice s menej ako 800 pôrodmi, zostalo by 33 pôrodníc s priemerným počtom pôrodov 1671 ročne = 4,6 pôrodu/deň. Na efektívne zabezpečenie prevádzky v ÚPS (tri slúžiaci), by bolo potrebných približne 99 lekárov. Ak by sa však zrušili pôrodnice s menej ako 1000 pôrodmi, zostalo by 22 pôrodníc s priemerným počtom pôrodov 2506 ročne = 6,9 pôrodu/deň. Na efektívne zabezpečenie prevádzky v ÚPS (4 slúžiaci), by bolo potrebných približne 88 službukonajúcich lekárov. Takáto (a ešte výraznejšia) redukcia pôrodníc by znamenala zvýšenie efektivity investovaných prostriedkov do vybavenia pôrodníc, zlepšenie erudície personálu a zvýšenie bezpečnosti rodičiek [20]. Podobná redukcia pôrodníc by bola pravdepodobne zaujímavá aj v ČR. Vzhľadom na geografické a meteorologické podmienky však v istých lokalitách budú musieť zostať aj menšie pôrodnice.
Od roku 1960 do roku 2002 v krajinách EÚ postupne klesol počet živonarodených detí zo 7,53 na 4,99 milióna. Potom sa pôrodnosť do roku 2008 mierne zvýšila na 5,5 milióna a od roku 2009 do roku 2012 opäť klesala [2, 3]. Podiel SR na pôrodnosti EÚ bol v ostatných rokoch približne 1 % a ČR približne 2 %. Historicky najnižšia úroveň pôrodnosti (pod hranicou 50 tisíc pôrodov) bola v SR v roku 2002. Potom sa pôrodnosť do roku 2009 zvýšila približne o 10 %. Nasledovali štyri roky striedavého poklesu a vzostupu a od roku 2013 sa pôrodnosť mierne zvyšuje [15, 20].
Na nepriaznivom vývoji pôrodnosti sa podieľal významne pokles úhrnnej plodnosti (total fertility rate – TFR) a vek rodičiek. V SR v rokoch 1960–1980 bola úhrnná plodnosť zabezpečujúca reprodukciu 3,04–2,32. V roku 1990 dosiahla TFR už len záchovnú hodnotu 2,09 (hodnota, pri ktorej je zabezpečená len jednoduchá reprodukcia populácie). TFR postupne klesala do roku 2002 až pod hodnotu 1,2 a od roku 2012 sa kontinuálne mierne zvyšuje (tab. 10). Pri udržaní súčasnej úrovne pôrodnosti možno v SR očakávať počas ďalšej generácie asi 35% úbytok potenciálnych rodičiek. Situácia v ČR je podobná: záchovná hodnota TFR tam začala už v 60. rokoch, ale v ostatnom desaťročí sa kontinuálne mierne zvyšuje. V EÚ od roku 2010 TFR pomaly klesá z 1,62 na 1,57, čo v praxi znamená postupné pomalé vymieranie pôvodného obyvateľstva krajín Európy. Vo svete TFR za 55 rokov kleslo zo 4,96 na 2,49 [3–6, 15, 26, 28].
![Úhrnná plodnosť vo svete, EÚ, ČR a SR [voľne spracované podľa 4, 5, 25]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image_pdf/8607a088b2626a45977bce23fafd125f.jpeg)
Druhým nepriaznivým momentom vývoja pôrodnosti v SR (podobne ako v celej EÚ) je zvyšujúci sa vek rodiacich žien. V krajinách EÚ v rokoch 2006–2010 rodilo vo veku pod 20 rokov približne 2,7 % (USA 9,2 %, SR 6,7 %) a nad 35 rokov 10,9–34,7 % (SR = 13 %, z toho nad 40 rokov 1,9 %) žien. V SR pokračovalo starnutie rodičiek – priemerný vek rodičky v roku 2015 sa zvýšil na 29,46 a prvorodičky na 27,73 roka. Podiel na celkovej pôrodnosti SR v rokoch 2007 a 2015 podľa jednotlivých vekových skupín je uvedený v tab. 11. Vo vekových skupinách do 30 rokov došlo k signifikantnému poklesu a vo vekových skupinách 30ročných a viacročných rodičiek k signifikantnému vzostupu. V roku 2015 sa najviac detí narodilo ženám vo vekovej skupine 30–34 rokov, potom ženám vo veku 25–29 rokov a až na treťom mieste ženám vo veku 20–24 rokov, ktoré však predstihli skupinu 35–39ročných iba o 1,6 p. b. Skupina rodičiek vo veku 35 rokov a viac tvorila 16,9 % a predstihla skupinu 20–24ročných o 1 p. b. [3, 20, 25, 28].
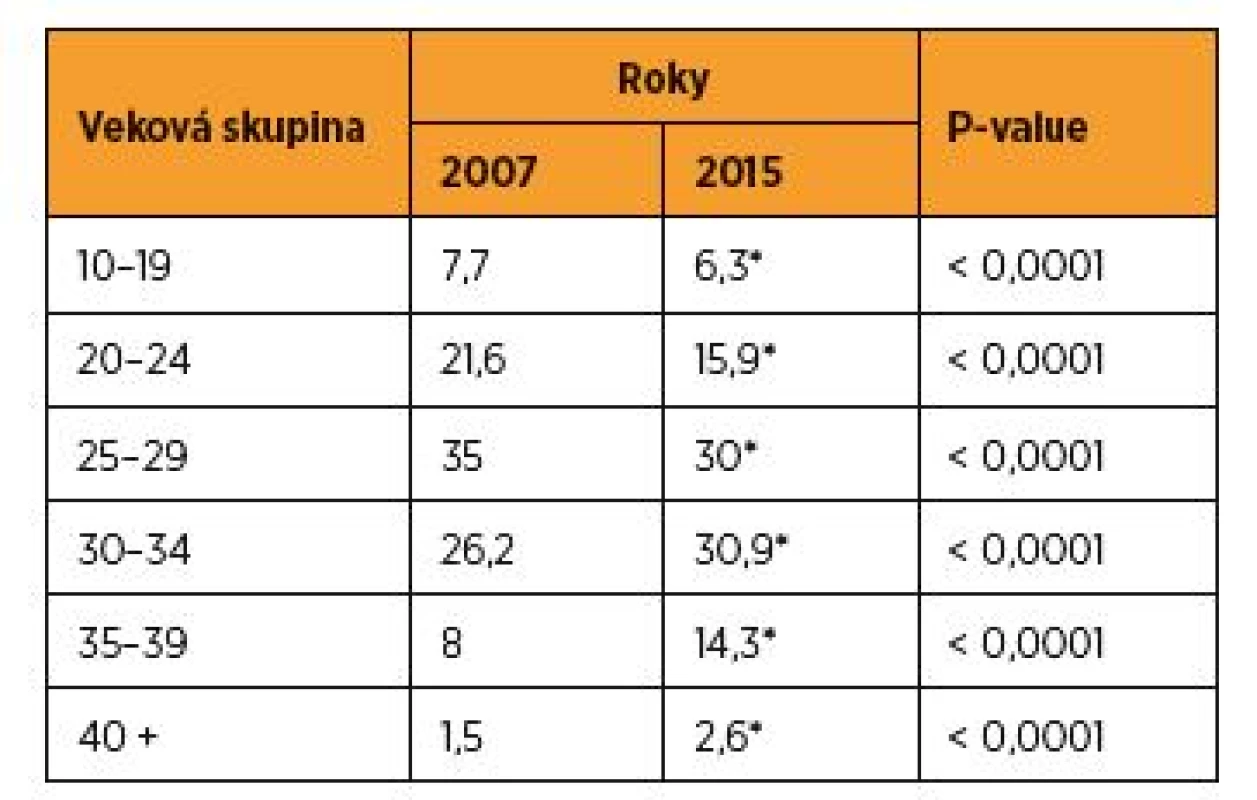
V hodnotení Svetovej zdravotníckej organizácie (World Health Organisation – WHO) v rokoch 2000–2001 bola ČR s PM 5 ‰ na 3. mieste zo 192 krajín sveta, čo bolo odrazom systematickej analýzy a cieľavedomého investovania štátu do rozvoja českej perinatológie [27, 29]. SR bola v tom čase s PM 7 ‰ na 20. mieste (rozdiel oproti ČR 2 ‰), pričom do slovenskej perinatológie štát systematicky neinvestoval nič. V ČR v tom čase boli náklady na zdravotnú starostlivosť na obyvateľa 1118 US$ a v SR 723 US$ (rozdiel 395 US$). Všetky krajiny do 20. miesta tohto hodnotenia mali náklady na zdravotnú starostlivosť na obyvateľa vyššie ako SR. Zadosťučinením pre SR by mohla byť skutočnosť, že za SR boli aj krajiny s PM do 10 ‰, v ktorých náklady na zdravotnú starostlivosť na obyvateľa boli 2-4násobne vyššie (Izrael, Holandsko, Grécko, UK, Dánsko, USA, Portugalsko, Írsko). Úroveň perinatálnej mortality ČR z rokoch 2000–2001 dosiahla SR až po 12 rokoch [14, 18]. Náklady na zdravotnú starostlivosť na obyvateľa v SR sa v rokoch 2011 a 2012 takmer priblížili ČR (rozdiel medzi krajinami bol 91/34 US$ v neprospech SR). Rozdiel v PM v tom čase v neprospech SR bol 1,6 ‰/1,4 ‰. Krajiny s lepšou perinatálnou a novorodeneckou mortalitou mali aj v tomto období 2–4násobne vyššie náklady na zdravotnú starostlivosť na obyvateľa [30, 32].
Vývoj perinatálnej mortality v ČR aj v SR v rokoch 2007–2015 mal priaznivý trend. V rokoch 1993–2015 klesla PM v ČR zo 7,9 ‰ na 3,5 ‰, čo predstavuje zlepšenie o 4,4 p.b. [31]. Údaje v ČR z rokoch 2007–2015 dokazujú, že ak sa krajina dostane pod hranicu PM 4 ‰ (resp. podľa kritérií WHO pod 5 ‰), je ťažké PM ďalej znižovať (tab. 12). V SR perinatálna mortalita v období 1993–2012 klesla z 10,2 ‰ na 5,6 ‰ (zlepšenie o 4,6 p.b.), čo je o 0,2 p.b. viac ako v ČR v rovnakom období. Pri porovnávaní dát je dôležité poznať definíciu PM krajiny. ČR od roku 2012 začala vykazovať PM podľa kritérií WHO. Podľa kritérií WHO sa PM v ČR roku 2015 zvýšila o 1,2 ‰. V tab. 12 je duálne zobrazenie PM v SR a ČR – na základe kritérií WHO a bez „veľkých“ potratov (500–999 g). Definícia PM v SR zatiaľ nie je kompatibilná s WHO. Pripočítaním „veľkých“ potratov je možné vykázať PM podľa kritérií WHO, čo by zvýšilo PM v SR v roku 2015 o 1,4 ‰ (tab. 12 a 13). Očistením o závažné VVCH by PM v SR klesla o 1 ‰ a v ČR o 0,4 ‰ [21, 31].
![Perinatálna mortalita (‰) podľa regionálnych a WHO kritérií v SR a v ČR v rokoch 2007–2015 [zdroj SGPS, ČGPS]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image_pdf/8e03b4955da312c0d1960864731d2b50.jpeg)
![Perinatálna mortalita (‰) podľa kritérií WHO a SR v rokoch 2007–2015 [zdroj SGPS]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image_pdf/115e2f01bb2158ffa66866360c4b589d.jpeg)
V celom období rokoch 2007–2015 bolo v SR pre závažné VVCH predčasne ukončených tehotností 3,96/1000 pôrodov, pričom v roku 2007 to bolo 2,6, ale v roku 2015 už 4,9/1000 pôrodov. V EÚ bola prevalencia predčasne ukončených tehotností pre fetálne anomálie (TOPFA – Termination of Pregnancy for Fetal Anomaly) vyššia, 5,44/1000 pôrodov, s varírovaním od 0 v Írsku a na Malte (TOPFA je tu ilegálne) až po 10,5 v Paríži [3, 22].
Perinatálnu mortalitu významne ovplyvňujú viacplodové tehotnosti. Podiel viacplodovej gravidity na všetkých pôrodoch v SR v roku 2015 bol 1,25 %, ale PM viacplodovej gravidity bola štvornásobne vyššia ako jednoplodovej (22,4 ‰ versus 5,6 ‰). Približne podobný bol násobok PM viacplodovej oproti jednoplodovej tehotnosti aj v ČR [21, 22, 31].
Odporúčania na poskytovanie intenzívnej starostlivosti o ELBW novorodencov na základe analýz neonatologických výstupov v sledovanom období zatiaľ neumožňujú žiadne zmeny vo filozofii poskytovania starostlivosti. Paliatívny prístup sa odporúča do 24. gestačného týždňa a hmotnosti plodu do 599 g. Individualizovaný prístup sa odporúča v gestačnom veku 24+0 a 25+6 týždňov a hmotnosti plodu 600–700 g. Aktívny prístup sa odporúča od 26+0 gestačného týždňa a pri hmotnosti plodu viac ako 700 g [2, 7, 24].
Pretrvávajúcim problémom v sledovanom období v SR bola nedostatočná kapacita perinatologických centier, nízka transportovanosť in utero novorodencov s VLBW a neskorá konzultácia perinatologických centier. V dokumentácii nezriedka absentovali údaje o čase a aplikácii antibiotík a antenatálnych kortikosteroidov, údaje o chorionicite a amnionicite gemín. Pomerne nízky bol včasný ultrazvukový záchyt závažných VVCH. V SR absentujú kvalitné údaje o prevalencii závažných VVCH – ich diagnostike a odmietnutí terminácie napriek včasnej diagnostike. Odosielanie vysoko rizikových gravidít do špecializovaných centier je v niektorých prípadoch oneskorené. Ukazuje sa reálna potreba redukcie počtu pôrodníc pre narastajúce personálne problémy so zabezpečením prevádzky [8–10, 12–14, 18]. Rezervy sú aj vo využívaní dostupnej bezplatnej zdravotnej starostlivosti marginalizovanými skupinami žien, ktoré významne zhoršujú perinatálne výsledky v niektorých regiónoch SR. To najpodstatnejšie, čo môže prispieť k zlepšeniu PM, je však adekvátne materiálne a technické vybavenie slovenských pôrodníc a ich personálne zabezpečenie (s primeraným ohodnotením práce na všetkých stupňoch poskytovanej zdravotnej starostlivosti).
Na dokreslenie situácie v slovenskej gynekológii a pôrodníctve ešte pár poznámok. SGPS a hlavný odborník MZ opakovane predkladali zodpovedným orgánom (MZ SR) odborné analýzy o situácii v slovenskej perinatológii, ktoré však zostali bez odozvy. Buďme však realisti. Od 12. 12. 1989 do 22. 3. 2018 sa vo vedení ministerstva zdravotníctva SR vystriedalo 18 ministrov. Priemerná dĺžka zotrvania vo funkcii ministra bola 13,6 mesiaca. Reálna dĺžka pôsobenia v ministerskom kresle sa pohybovala od jednoho mesiaca do troch rokov a desať mesiacov. Je možné, aby sa teda priemerný slovenský minister stihol za tak krátky čas zorientovať v zdravotníctve a v perinatológii? Prax ukazuje, že nie. Vytvorenie adekvátnych podmienok na poskytovanie zdravotnej starostlivosti v slovenských štátnych pôrodniciach v treťom tisícročí za takejto situácie zostáva zatiaľ v nedohľadne.
V novembri 2015 CEDAW (Committee on the Elimination of Discrimination against Women) poslal SR „Záverečné zistenia k zlúčenej piatej a šiestej periodickej správe Slovenska“, kde bolo vyjadrené znepokojenie nad viacerými javmi v SR a odporúčanie na ich riešenie [1]. MZ SR doteraz nereagovalo na kritiku CEDAW: nezrušilo 48hodinovú čakaciu dobu na interrupciu a hlásenie do NCZI (Národného centra zdravotníckych informácií), neriešilo pokrytie nákladov súvisiacich s legálnymi interrupciami a s modernou antikoncepciou z verejného zdravotného poistenia, ani modernizáciu pôrodníc a odstránenie ekonomickej diskriminácie rodičiek. Na „ospravedlnenie“ MZ by sme však mohli použiť fakt, že za ostatné tri roky, počas ktorých sa to malo riešiť, sa vymenili v kresle traja ministri zdravotníctva. Rovnako MZ SR dlhé roky nereagovalo na návrhy SGPS na prijatie zákona o reprodukčnom zdraví.
ZÁVER
SR dosiahla v roku 2013 historicky najlepší výsledok PM (4,8 ‰), ktorý sa ale v nasledujúcich dvoch rokoch nepodarilo udržať. Rezervy v zlepšení PM v SR sú v centralizácii patologických gravidít, transporte plodov s LBW a VLBW „in utero“ na vyššie pracoviská s dostatočnou kapacitou na ich prijatie, vo včasnej prenatálnej diagnostike závažných VVCH, v zlepšení manažmentu vysoko rizikových gravidít a v redukcii počtu pôrodníc. Adekvátne materiálno-technické vybavenie a personálne zabezpečenie zvyšných pôrodníc je však nevyhnutnou podmienkou.
Poďakovanie
Autori ďakujú všetkým zdravotníkom, ktorí sa podieľali na zbere údajov a kompletizovaní perinatologických dát.
Práca je venovaná „otcovi perinatologie“ prof. MUDr. Zdeňkovi Štemberovi, DrSc., k jeho nedožitým 98. narodeninám (*23.6.1920 – †21.6.2018).
Doc. MUDr. Miroslav Korbeľ, CSc.
I. gynekologicko-pôrodnícka klinika
LF UK a UNB
Antolská 11
851 07 Bratislava
e-mail: miroslav.korbel@post.sk
Sources
1. Committee on the Elimination of Discrimination against Women. Concluding observations on the combined fifth and sixth periodic reports of Slovakia. 20 November 2015. CEDAW/C/SVK/CO/5-6.
2. Demová, K., Magyarová, G., Bauer, F., et al. Včasná chorobnosť novorodencov s veľmi nízkou pôrodnou hmotnosťou v Slovenskej republike v rokoch 2000–2014. Gynekol prax, 2015, 13, 4, s. 179–183.
3. European Perinatal Health Report. Health and care of pregnant women and babies in Europe in 2010. May 2013. www.europeristat.com (visit 05.08.2018).
4. Eurostat. Total fertility rate. http://ec.europa.eu/eurostat/en/web/products-datasets/-/TPS00199 (visit 05.08.2018).
5. Fertility rate, total (birts per woman). http://data.worldbank.org/indicator/SP.DYN.TFRT.IN? (visit 05.08.2018).
6. Fertility statistics. Eurostat. June 2015. http://epp.eurostat.ec.europa.eu/statistics_explained/index.php/Fertility_statistics (visit 05.08.2018).
7. Frič, I., Bauer, F., Magyarová, G., et al. Úmrtnosť a chorobnosť novorodencov s veľmi nízkou pôrodnou hmotnosťou. Gynekol prax, 2009, 7, 1, s. 18–21.
8. Korbeľ, M., Borovský, M., Danko, J., et al. Regionálna analýza perinatálnych výsledkov v SR za rok 2007. Gynekol prax, 2009, 7, 1, s. 9–14.
9. Korbeľ, M., Borovský, M., Danko, J., et al. Analýza perinatálnych výsledkov v SR za rok 2008. Gynekol prax, 2010, 8, 1, s. 37–43.
10. Korbeľ, M., Borovský, M., Danko, J., et al. Analýza perinatálnych výsledkov v SR za rok 2009. Gynekol prax, 2010, 8, 4, s. 193–199.
11. Korbeľ, M., Borovský, M., Danko, J., et al. Analýza perinatologických výsledkov Slovenskej republiky v rokoch 2007–2009. Čes Gynek, 2011, 76, 1, s. 18–24.
12. Korbeľ, M., Borovský, M., Danko, J., et al. Analýza perinatálnych výsledkov v SR za rok 2010. Gynekol prax, 2011, 9, 2, s. 95–102.
13. Korbeľ, M., Borovský, M., Danko, J., et al. Perinatálna morbidita a mortalita v Slovenskej republike v roku 2011. Gynekol prax, 2013, 11, 1, s. 13–19.
14. Korbeľ, M., Borovský, M., Danko, J., et al. Perinatálna mortalita a morbidita v Slovenskej republike v roku 2012. Gynekol prax, 2014, 12, 1, s. 20–25.
15. Korbeľ, M., Borovský, M., Danko, J., et al. Pôrody a potraty v Slovenskej republike v roku 2012. Gynekol prax, 2014, 12, 1, s. 7–12.
16. Korbeľ, M., Borovský, M., Danko, J., et al. Analýza materskej morbidity v Slovenskej republike v roku 2012. Gynekol prax, 2014, 12, 1, s. 13–19.
17. Korbeľ, M., Borovský, M., Danko, J., et al. Pôrody a potraty v Slovenskej republike v roku 2013. Gynekol prax, 2015, 13, 4, s. 155–159.
18. Korbeľ, M., Borovský, M., Danko, J., et al. Perinatálna mortalita a morbidita v Slovenskej republike v roku 2013. Gynekol prax, 2015, 13, 4, s. 167–172.
19. Korbeľ, M., Borovský, M., Danko, J., et al. Perinatálna mortalita a morbidita v Slovenskej republike v roku 2014. Gynekol prax, 2016, 14, 2, s. 60–65.
20. Korbeľ, M., Nižňanská, Z., Kosibová, Z., et al. Pôrody a potraty v Slovenskej republike v roku 2015. Gynekol prax, 2017, 15, 1, s. 6–11.
21. Korbeľ, M., Borovský, M., Danko, J., et al. Perinatálna mortalita a morbidita v Slovenskej republike v roku 2015. Gynekol prax, 2016, 15, 1, s. 12–17.
22. Korbeľ, M., Krištúfková, A., Borovský, M., et al. Porovnanie perinatálnej mortality v Slovenskej republike v rokoch 2007–2009 a v rokoch 2010–2012. Čes Gynekol, 2016, 81, 4, s. 244–252.
23. Kristufkova, A., Korbel, M., Borovsky, M,, Knight, M. Comparison of outcomes of perinatal care in Slovakia and the UK. Int J Gynaecol Obstet, 2013, 123, 2, p. 131–134.
24. Magyarová, G., Bauer, F., Hrdlíková, A., et al. Novorodenecká mortalita – trendy v Slovenskej republike v rokoch 2003–2014. Gynekol prax, 2015, 13, 4, s. 173–177.
25. Národné centrum zdravotníckych informácií. Starostlivosť o rodičku a novorodenca v SR 2015. ZŠ–51/2017, Národné centrum zdravotníckych informácií 2017, 64.
26. Roser, M. Fertility rate. 2018. Published online at OurWorldInData.org. Retrieved from: http://ourworldindata.org/fertility-rate (visit 05.08.2018).
27. Štembera, Z., Velebil, P. Mezinárodní srovnání úrovně perinatální péče v ČR. Čes Gynek, 72, 2007, 1, s. 5–10.
28. Štatistický úrad SR. Hlavné trendy populačného vývoja v SR v roku 2015. Demografia a sociálna štatistika, Štatistický úrad SR 2016, 43.
29. The World Health Report 2005 – Make every mother and child count. WHO Library Cataloguing-in Publication Data. WHO Geneva 2005, 229 p.
30. The World Bank. Health expenditure per capita (current US$). The World Bank Group 2016. http://data.worldbank.org/indicator/SH.XPD.PCAP (visit 01.07.2018).
31. Velebil, P. Analýza výsledků perinatální péče v ČR za rok 2015. XXXIII. celostátní konference perinatologie a fetomaternální medicíny s mezinárodní účastí, 7.–9. 4. 2016, Ústí nad Labem.
32. WHO Regional Office for Europe. The European health report 2012: charting the way to well-being. http://www.euro.who.int/data/assets/pdf_file/0004/197113/EHR2012 (visit 05.08.2018)
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicineArticle was published in
Czech Gynaecology

2018 Issue 6
-
All articles in this issue
- The effect of myomectomy on the morphology uterine and tubal factor of infertility
- Radiofrequency endometrial ablation – new possibility of heavy menstrual bleeding conservative treatment
- Perinatal mortality and morbidity in Slovak Republic in the years 2007–2015
- Asherman‘s syndrome: the description of two case reports
- Fetal and neonatal alloimmune thrombocytopenia
- New potential biomarkers for preeclampsia prediction
- Surrogate motherhood: the contradicitons in terminology
- Etiology, risk factors, and methods of postpartum depression prevention
- Ectopic pregnancies: a retrospective cohort analysis in a tertiary reference center in the Northeast Region of Brazil
- Gynecological tumor triplicity
- Strumal carcinoid of the ovary – report of two cases and review of literature
- Czech Gynaecology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Etiology, risk factors, and methods of postpartum depression prevention
- Radiofrequency endometrial ablation – new possibility of heavy menstrual bleeding conservative treatment
- Asherman‘s syndrome: the description of two case reports
- Perinatal mortality and morbidity in Slovak Republic in the years 2007–2015
