Chronické rány jako komplikace revmatologických onemocnění
Authors:
J. Melicharová; O. Prokopová
Authors‘ workplace:
Revmatologický ústav, Praha
Published in:
Čes. Revmatol., 30, 2022, No. 4, p. 171-180.
Category:
Education
ÚVOD
Chronické rány jsou různorodé defekty nebo porušení tkáně a podkožních struktur, jejichž průběh hojení trvá déle než 6–9 týdnů od jejich výskytu. Léčba chronických ran vyžaduje mezioborovou spolupráci a adekvátní přístup k pacientovi. Moderním metodám v oblasti léčby a hojení ran se v současné době věnuje stále vyšší pozornost. Neustále se provádějí klinické výzkumy a v návaznosti na jejich výsledky přichází na trh nové a moderní léčivé či hojivé přípravky na rány. Během několika posledních let se výrazně zvýšily odborné znalosti a zkušenosti v oblasti hojení ran. Byly objasněny některé faktory ovlivňující samotné hojení rány, vliv některých léčivých přípravků na hojení a v neposlední řadě vznikly nové konzervativní, ale i zásadní metody v chirurgii pro samotné ošetřování a léčbu ran. Abychom byli schopni ránu co nejlépe ošetřit, je třeba znát jednotlivé fáze hojení, faktory mající vliv na hojení rány, moderní ošetřovatelské postupy založené na klinických zkušenostech a jednotlivé druhy krytí ran a obvazového materiálu.
V revmatologii se setkáváme zejména s chronickými druhy ran, u kterých hojení trvá déle než 4–9 týdnů a vyžadují komplexní terapii. Ošetřovatelská péče o pokožku či léčba ran je nezbytnou součástí každodenní klinické praxe na revmatologickém oddělení. Důležitý je odběr anamnézy, vytvoření plánu ošetřovatelské péče a samotná realizace léčby hojení vzniklého defektu či rány. V rámci ošetřovatelské péče je nutné adekvátně podporovat proces hojení, sledovat známky přítomné infekce a úzce spolupracovat s lékařem. Koordinovanou a řízenou péči o ránu nazýváme tzv. „wound managementem“. Edukace pacientů a rodinných příslušníků hraje důležitou roli v celém procesu hojení ran. V článku se zaměřujeme zejména na chronické rány, které se vyskytují v oboru revmatologie a její praxi nejčastěji.
CHRONICKÁ RÁNA U PACIENTA S REVMATOLOGICKÝM ONEMOCNĚNÍM
Chronickou ránu lze definovat jako porušení kontinuity kožního krytu včetně její integrity. Jde o nehojící se ránu (non-haeling wound), která má znaky narušeného hojení. Hojí se déle než 9 týdnů a může zasahovat hluboko do podkožních struktur. Chronické rány v revmatologii mohou vznikat z několika různých příčin. Revmatologická onemocnění se manifestují zejména postižením pohybového aparátu s velmi nespecifickými projevy a chronickým průběhem. Postihují klouby, svaly, šlachy, vazy, některé orgány, ale i kůži a další tkáně. Některé choroby vedou k autoimunitnímu zánětu, destrukci tkání a postižení malých a středních cév. Současně s sebou nesou riziko vzniku defektu, vředů dolních končetin, ran až tvorby nekróz či vleklého průběhu léčby a rizika infekce. Právě poruchy prokrvení způsobené ischemií tkání zásobovaných narušenými cévami mohou vést k tvorbě nekróz na distálních částech horních i dolních končetin. Nekróza je terminálním stavem vyvolaným nedostatečným přísunem kyslíku do tkání a kůže. Mezi choroby provázející výskyt defektů či ran patří zejména revmatoidní artritida, systémové vaskulitidy, systémová sklerodermie, systémový lupus erythematodes. V rámci léčebného procesu jsou kortikoidy využívány k léčbě revmatických chorob a přinášejí s sebou i celou řadu nežádoucích účinků, které mohou mít vliv na vznik a léčbu některých defektů či ran. Dlouhodobé užívání kortikoidů se projevuje atrofií podkožního vaziva, kůže a adnex zhoršeným průběhem hojení ran, křehkostí kapilár a tvorbou tzv. pergamenové kůže. Pergamenová kůže je velmi tenká, hnědě pigmentovaná a lesklá, může vést až ke krvácivým projevům a lze ji snadno poškodit.
Komplexní přístup k pacientovi a léčbě chronické rány zobrazuje schéma 1.

ANAMNÉZA A KLINICKÉ VYŠETŘENÍ RÁNY
Anamnéza je zaměřena na zjištění příčin vzniku rány, předchozím ošetřování rány v domácím prostředí a zjištění data vzniku. Zaměřujeme se na aktuální onemocnění, odebrání rodinné, osobní, sociální anamnézy a zjištění předcházejících chorob, které mohly vznik rány případně ovlivnit. Vždy je nutné zhodnotit celkový stav pacienta, abychom získali přehledné informace o možnostech použití různých druhu krytí, případně využití chirurgických postupů.
Klinické vyšetření zahrnuje:
• aspekce – vyšetření pohledem (spodina rány, povlaky, nekróza, sekrece, barva)
• palpace – vyšetření pohmatem (bolestivost, hloubka, velikost, vlhkost, suchost)
• perkuse – vyšetření poklepem (citlivost, postižení spodních struktur)
• sondáž – prozkoumání rány zevnitř (píštěl, kapsa, zasažení okolních struktur)
Objektivně u rány hodnotíme:
• lokalizaci, velikost a hloubku rány
• okraje rány a její okolí
• postižení podkožních struktur a tkání
• exsudaci a zápach rány
• barvu a povrch rány
• charakter spodiny
Klinickým vyšetřením, objektivním zhodnocením společně se zjištěnými subjektivními příznaky a anamnestickými údaji cílíme ke stanovení diagnózy a celkového postupu léčby rány.
Algoritmus vyšetření chronické rány je znázorněn na schématu 2.

HOJENÍ CHRONICKÝCH RAN
Hojení ran je proces, při kterém dochází k regeneraci poškozené tkáně a podkožních struktur a v konečné fázi k celistvému zhojení a uzavření kožního krytu a tvorbě jizvy. Tento biologický proces začíná srážením krve, pokračuje katabolickými procesy, které vedou k vyčištění rány od cizích těles a choroboplodných zárodků a směřuje k výstavbě nové tkáně. Rány, u kterých došlo ke komplikacím, jako je například infekce nebo přítomnost cizího tělesa, se hojí per secundam. V oboru revmatologie se setkáváme zejména s ranami, které jsou chronické a hojí se déle, než je obvyklé. Proces hojení je z důvodu několika faktorů zdlouhavý, stagnující a jednotlivé fáze hojení jsou prodlouženy. Hlavní úlohu v jednotlivých fázích hojení hrají cytokiny, růstové faktory, proteázy a endokrinní hormony. U chronických ran je porušena jejich rovnováha, stejně tak stimulační a regulační funkce.
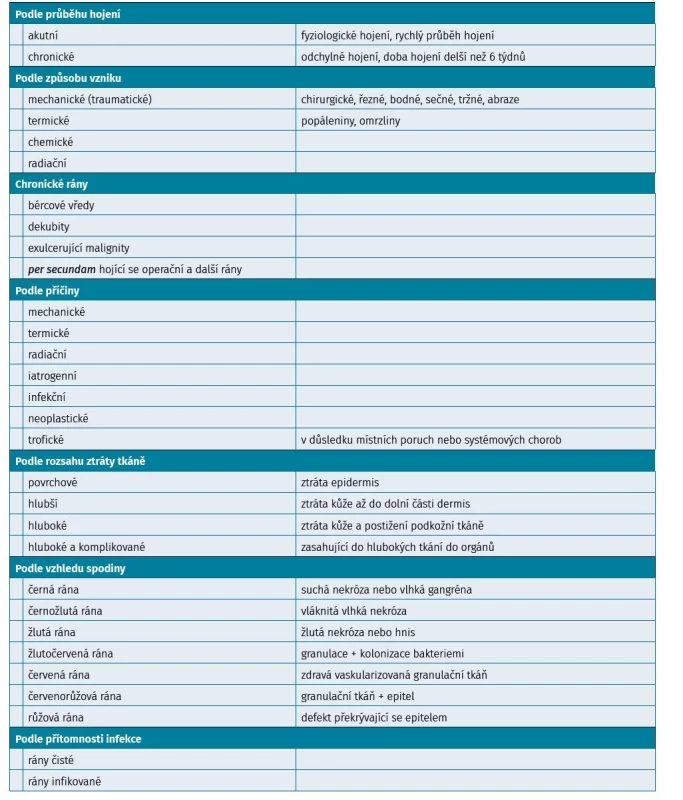
Dělení chronických ran
• nekrotická
• povleklá
• granulující
• epitelizující
• hluboká infikovaná rána
• povrchová čistá rána
Podrobnější dělení chronických ran je uvedeno v tabulce 1.
FÁZE HOJENÍ RAN
Znalost jednotlivých fází hojení je zásadním požadavkem pro adekvátní nastavení léčivých přípravků do rány.
Fáze exsudativní (zánět, koagulace, čištění)
První fáze nastává ihned po vzniku rány a odeznívá do několika málo dnů. Během této fáze dochází ke koagulaci a vazokonstrikci, aby nedocházelo ke krevní ztrátě. Z rány je nutné odstranit nežádoucí složky. Tuto fázi provází výrazný otok, bolest, zarudnutí, zvýšená tělesná teplota v ráně. V ráně dochází k tzv. „fagocytóze“, při které jsou vyhledávány a pohlcovány cizorodé částice. Hlavní úlohu hrají v této fázi makrofágy. V ráně může být přítomna nekróza, která zabraňuje uzavření a hojení rány. Nekróza (odumřelá tkáň) se musí odstranit tzv. „débridementem“, který může být enzymatický, autolytický nebo chirurgický.
Fáze proliferační (granulační, kolagenová)
Proliferační fáze zahrnuje celkem tři vzájemně propojené procesy:
1. granulační proces – začínají se tvořit nové cévy, fibroblasty, migrující makrofágy, které produkují tzv. ranný žlutavý sekret na povrchu rány. Tato tkáň obsahuje kolagen, který produkuje fibroblasty a současně vytváří tzv. síť pojivové tkáně. Přítomna je extracelulární gelovitá hmota vyplňující prostory mezi buňkami. Intersticiální tekutina v ráně slouží k výživě buněk a je zdrojem živin.
2. angiogeneze – je proces novotvorby cév v ráně, který probíhá díky přítomnosti kolagenu a extracelulárních matrix vytvořených v průběhu granulace. Angiogeneze je také vyvolávána makrofágy, které chrání ránu buňky před infekcí. V ráně se tvoří kolagen, který vede ke spojení okrajů rány.
3. reepitalizace – v této fázi dochází k dělení epiteliálních buněk, které migrují z okrajů do středu rány. Následně se stávají základem pro tvorbu nové epidermální tkáně. Finálním výsledkem reepitalizace je jizva, tenká náhradní epidermis, chudá na cévy a bez adnex.
Reparační fáze (epitelizační, jizvení)
V této fázi remodelace dochází k náhradě fibrózní tkáně kolagenovými vlákny. Poslední neboli konečná fáze hojení, může trvat několik týdnů až měsíců. Probíhají strukturální změny ve škáře a současně se proměňuje původní rána v jizevnatou a méně pružnou tkáň, která je také více riziková a náchylná k poranění. Výsledným efektem této fáze hojení je epitelizovaná a pevná jizva. Dochází ke kontrakci jizvy. Zhruba po 2 letech dochází v jizvě k 80 % původní pevnosti, nadále ale chybí kožní adnexa.
FAKTORY OVLIVŇUJÍCÍ LÉČBU RAN U PACIENTA S REVMATOLOGICKÝM ONEMOCNĚNÍM
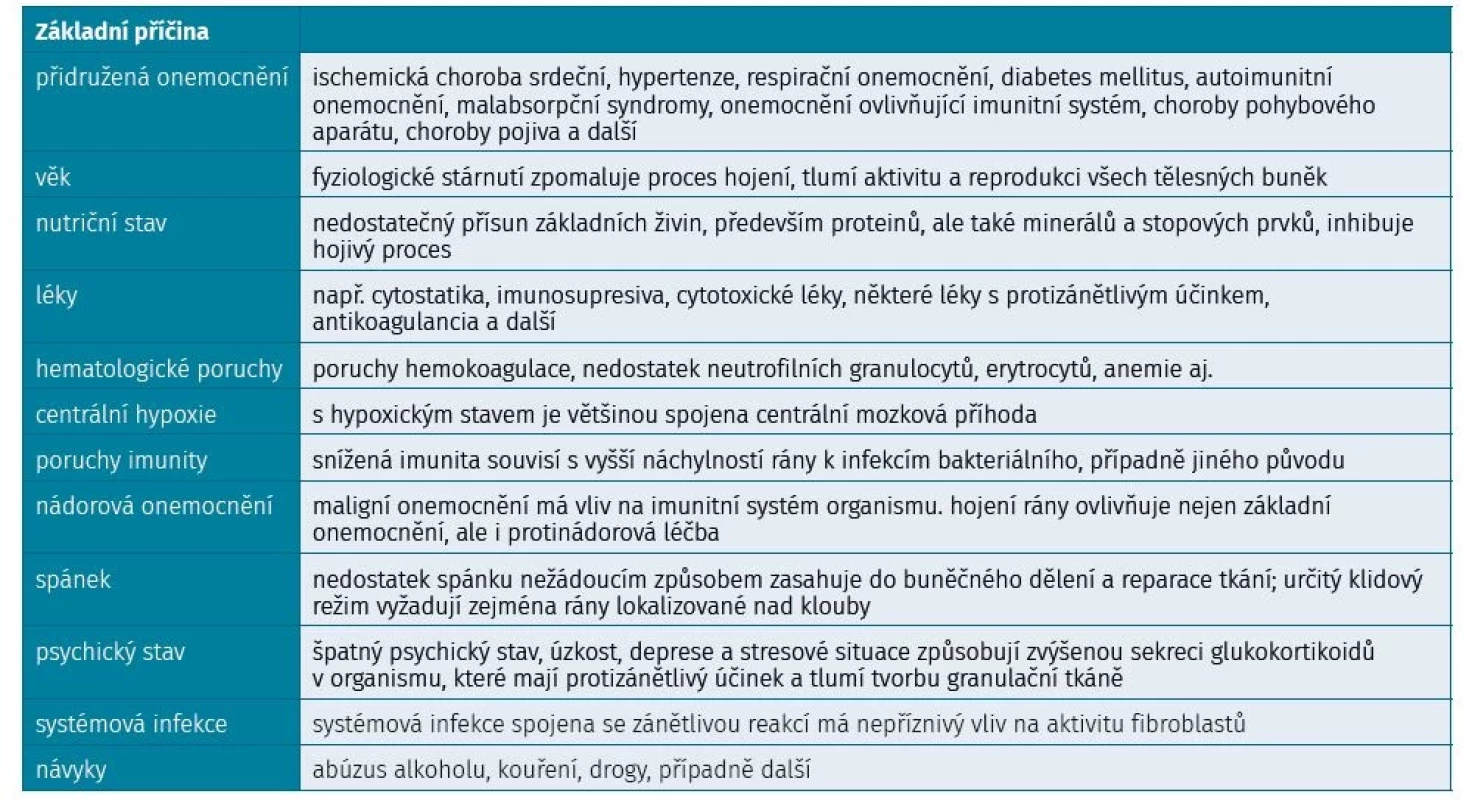
Jednou z podmínek úspěšného hojení ran je regenerační buněčná a tkáňová schopnost, včetně celkové reparační způsobilosti organismu. Systémové faktory jsou vyvolány komplexním stavem organismu, výskytem přidružených onemocnění a současně také vlivem léčivých přípravků. Lokální faktory jsou snadněji vyřešitelné, ale mohou přinést náhlé zhoršení celkového stavu rány i celého stavu organismu.
Lokální (místní) příčiny v hojení ran
Infekce – v ráně je nejčastější komplikací a velmi výrazně zpomaluje hojivý proces. Přítomnost bakterií v ráně však nemusí vždy znamenat infekci. Na začátku léčby je vhodné provést stěr z rány na přítomnost a počet konkrétních bakterií, plísní nebo virů, které by mohly eventuálně bránit hojení. V první fázi léčby je potřebné vyčistit ránu od nežádoucích mikroorganismů. Probíhá proces tzv. fagocytózy, při které dochází k rozpoznávání a pohlcování cizorodých částí přítomných v ráně.
Velikost rány – velké hluboké rány se hojí dlouhou dobu.
Přítomnost nežádoucích projevů – hematom, otok, ischemie, cizí těleso, macerace kůže v okolí rány, píštěl, nekróza, nadměrná fibrotizace.
Hypoxie rány – pokud v oblasti rány dochází k nadměrné hypoxii, může to vést až k samotné odúmrti tkáně (nekróze).
Okraje rány – tuhé nerovné okraje rány s podminovanými okraji mají špatnou hojivou tendenci.
Spodina rány – mrtvá tkáň (nekróza), krevní sraženiny nebo fibrinové shluky brání procesu hojení.
Teplota rány – při vysoké teplotě dochází k poškození tkání a v případě snížené teploty v ráně dochází ke zpomalení procesu hojení.
Systémové faktory
Imunitní stav – snížená obranyschopnost organismu je u pacientů s revmatologickým onemocněním velmi častou komplikací. V případě hojení ran to znamená zvýšenou tendenci k bakteriálním či virovým infekcím, přítomnosti plísňového či jiného zánětu. Proto je nutné v první fázi hojení pátrat po možných příčinách vzniku rány včetně kultivace jejího obsahu.
Věk – s vyšším věkem se fyziologicky zpomaluje celý proces hojení a tvorby nových buněk a kapilár v ráně. Věk dále přispívá k celkovému úbytku svalových struktur a ovlivňuje celkovou pohyblivost a soběstačnost nemocných, což negativně ovlivňuje komplexní péči o chronickou ránu.
Stav výživy (nutrice) – pro léčbu chronické rány je nezbytně nutné sledovat stav výživy a hydratace pacienta. Nedostatečný přísun základních živin, minerálů a stopových prvků neblaze ovlivňuje celý průběh léčby. Bílkoviny hrají hlavní úlohu v celém procesu hojení.
Polymorbidita – mnoho pacientů s revmatickým onemocněním má jedno nebo více přidružených chorob, které mohou výrazně ovlivňovat celý průběh hojení. Patří mezi ně zejména ischemická choroba srdeční, malaabsorpční syndromy, respirační onemocnění, diabetes mellitus, hypertenze, onkologická onemocnění, chronická žilní insuficience a autoimunitní onemocnění, která jsou v revmatologii zcela běžná. Polymorbidita přispívá ke snížené lokální i celkové schopnosti organismu vyhojit ránu a ke zvýšenému riziku lokálních i celkových komplikací.
Léčivé přípravky – imunosupresiva, cytostatika, cytotoxické léky jsou léky potlačující funkce imunitního systému, které se v rámci léčby chronických autoimunitních revmatických onemocnění často využívají. Mohou výrazně ovlivňovat celý průběh hojení a mít nepříznivý vliv na komplexní léčbu.
Mobilita – pohyb je nutnou součástí celého procesu hojení ran. Potřebujeme zabezpečit prokrvení jednotlivých tkání těla, zmírnit tlak na okolí rány a k tomu potřebujeme pohyb. Pacient, který má možnost si dojít denně do sprchy a ránu si umýt, mívá rychlejší hojení rány a celkově se zlepšuje jeho zdravotní stav.
Systémové faktory ovlivňující hojení chronických ran jsou uvedeny v tabulce 2.
KOMPLEXNÍ PÉČE O RÁNY A JEJÍ PRINCIPY
Základní principy a jednotný přístup v léčbě chronické rány charakterizujeme jako komplexní péči o rány („wound management“), která zahrnuje péči o rány a vlastní hojení ran.
• určení příčiny rány
• zhodnocení rány
• určení stadia hojení
• identifikace faktorů prolongujících hojení
• strategické zaměření léčby na příčinu
• dodržování základních principů lokální terapie
• aplikaci systémové léčby – ve spolupráci s lékařem
• léčbu bolesti
• využití podpůrných intervencí
• komplexní přístup k nemocnému s chronickou ránou
Některé rány v revmatologii mají velmi špatnou hojivou tendenci, protože jsou lokalizovány v nedostatečně prokrvené tkáni, jsou hluboké nebo mají nekrotickou spodinu, mohou mít podminované okraje, pod kterými se drží nežádoucí mikrobiální flora.
Débridement
Aby se rána hojila, je nutné zvolit správnou techniku odstranění neživé tkáně (nekróza), která velmi silně zapáchá a je současně zdrojem ranné infekce v ráně. Nekrotická tkáň a tzv. fibrinové povlaky na povrchu rány blokují hojení rány mechanicky, zvyšují riziko bakteriální kolonizace rány.
Typy débridementu:
• chemický (antibiotika, antiseptika, kyselina benzoová a salicylová)
• chirurgický (chirurgické techniky)
• enzymatický (enzymatické prostředky) – k rozkladu neživé tkáně se využívají enzymy – proteázy (hydrogely)
• biologický (larvální terapie) – sterilní larvy druhu Lucilia sericata vylučují enzymy, které rozkládají nekrotickou tkáň a stimulují tvorbu granulační tkáně
• osmolytický (mokré krytí, např. TenderWet)
• autolytický (gely, hydrokoloidy, filmová krytí, terapeutické obvazy, kopropolymery)
Krytí a léčivé prostředky na hojení ran
Na trhu je v současné době rozsáhlý výběr moderních krytí ran od různých firem. Při volbě bychom měli zachovávat volbu stejné řady léčivého prostředku či krytí. Měli bychom se vždy řídit příbalovými informacemi jednotlivých produktů. Vždy před zvolením vhodného krytí bychom měli zkontrolovat alergickou anamnézu u pacienta. Produkty na hojení ran skýtají řady oplachových roztoků a gelů, pěnová a superabsorpční krytí, různá kontaktní krytí na rány, čistící krytí, krytí s hydrovlákny a algináty.
LÉČBA DEFEKTU U PACIENTKY S REVMATOIDNÍ ARTRITIDOU – KAZUISTIKA
Revmatoidní artritida (RA) je chronické zánětlivé onemocnění provázené zejména synoviální hypertrofií s infiltrací zánětlivými buňkami a postihující kloubní chrupavky. RA je systémové zánětlivé onemocnění a může současně postihovat i některé další orgány, např. oči, kůži, cévy a nervy.
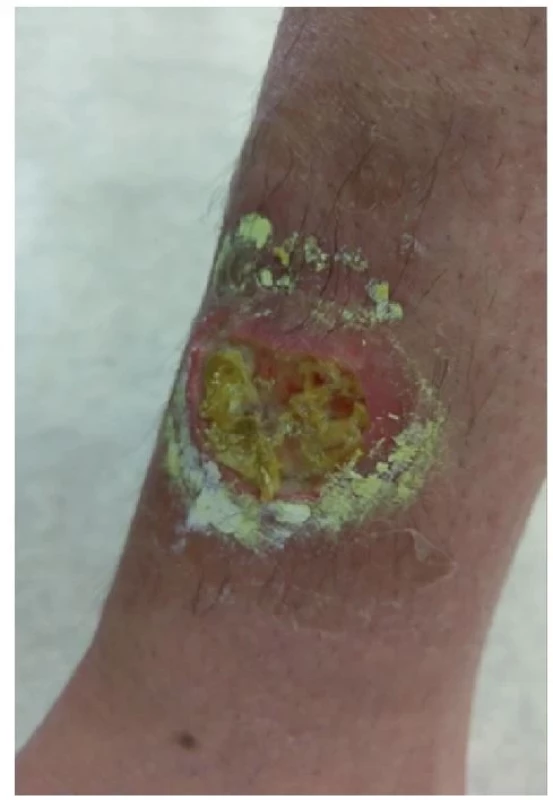
Pacientka, 44 let, s letitou, těžkou RA léčenou od 17 let, začala pozorovat koncem roku 2017 bolestivá zduření na bércích, v jednom místě na levém bérci došlo ke vzniku trofického defektu. Stav byl hodnocen jako kožní revmatická vaskulitida a pacientka byla léčena na kožním oddělení v místě bydliště, pacientka aplikovala do rány zásyp Framykoin a přikládala obklady s rivanolem, stav se však nezlepšoval.
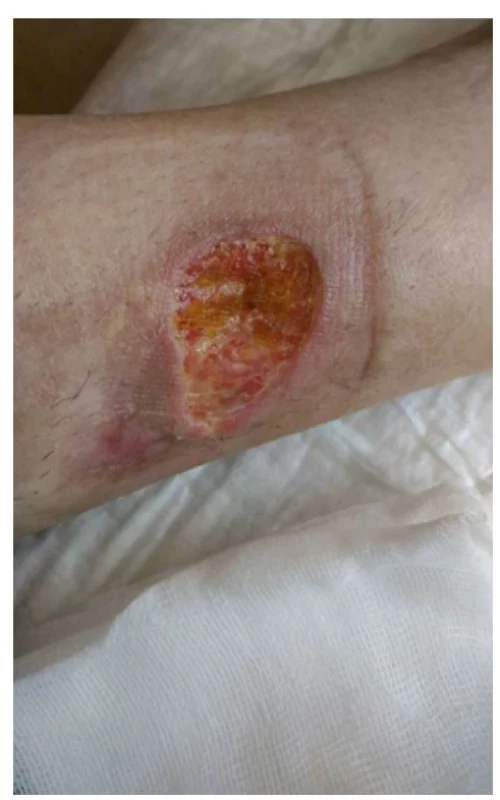
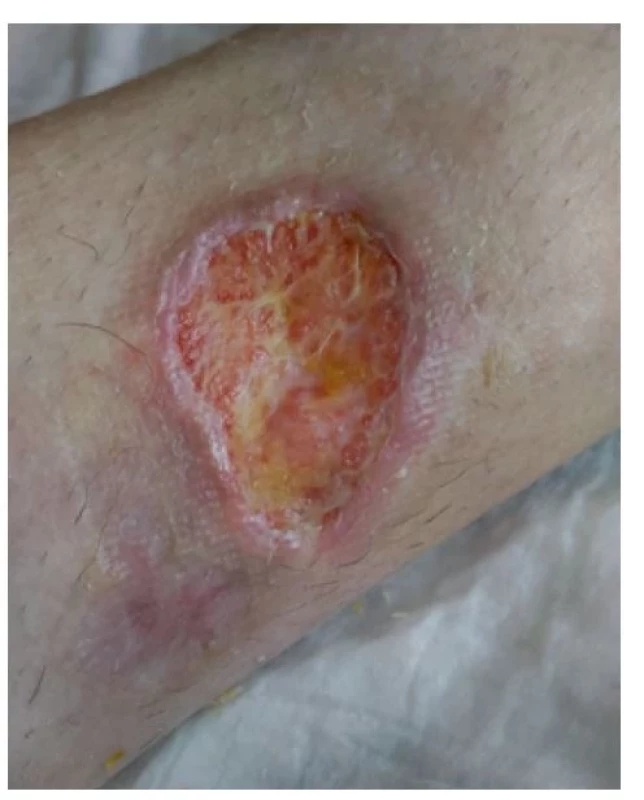
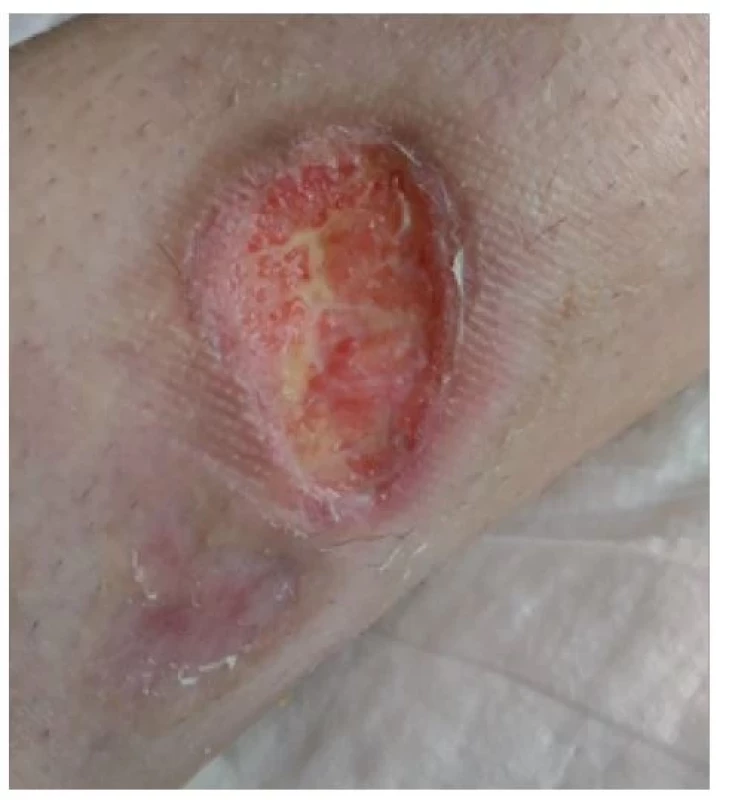
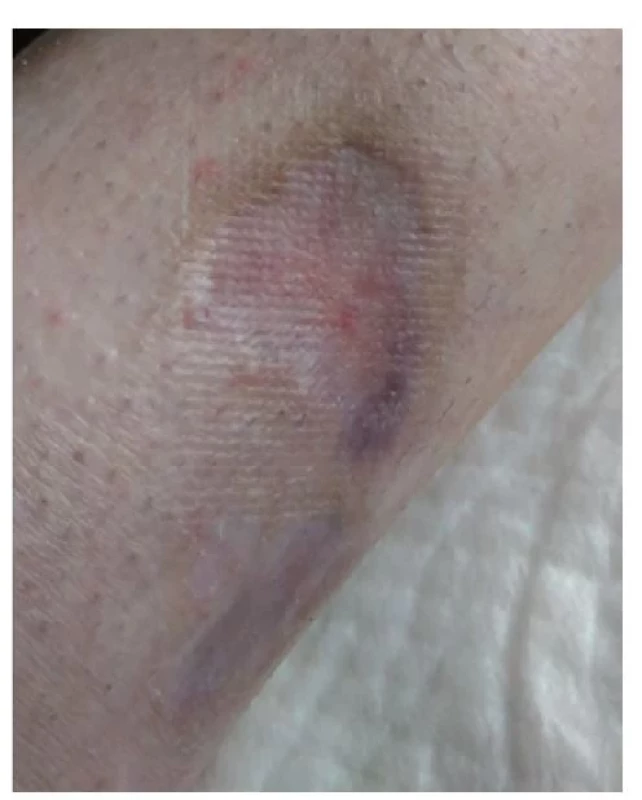
V dubnu 2018 byla pacientka přijata na lůžkové oddělení Revmatologického ústavu v Praze. Při přijetí dosahoval trofický defekt na levém bérci průměru cca 8 cm, okolí rány Obr. 9 Okolí rány zarudlé, ale rána granuluje a hojí se, stav rány před propuštěním domů bylo nečisté, zarudlé, nevhodně kryté zinkovou pastou. Samotná rána byla nečistá, povleklá žlutavým páchnoucím sekretem (obr. 1, 2).
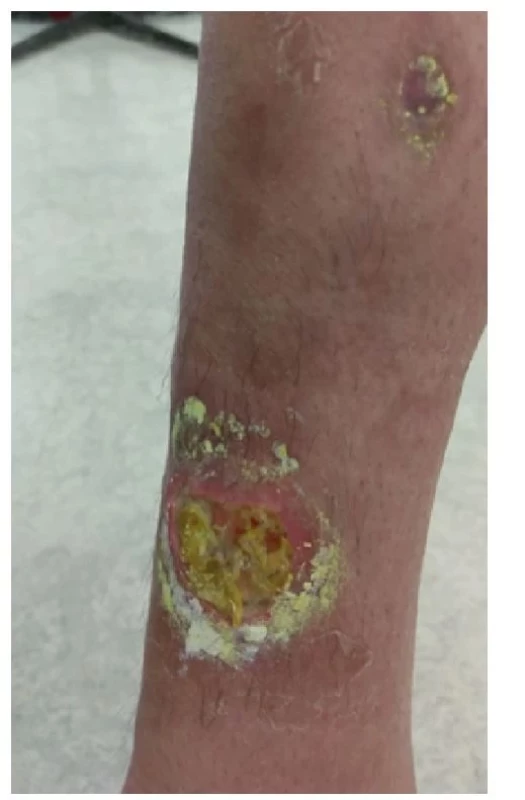
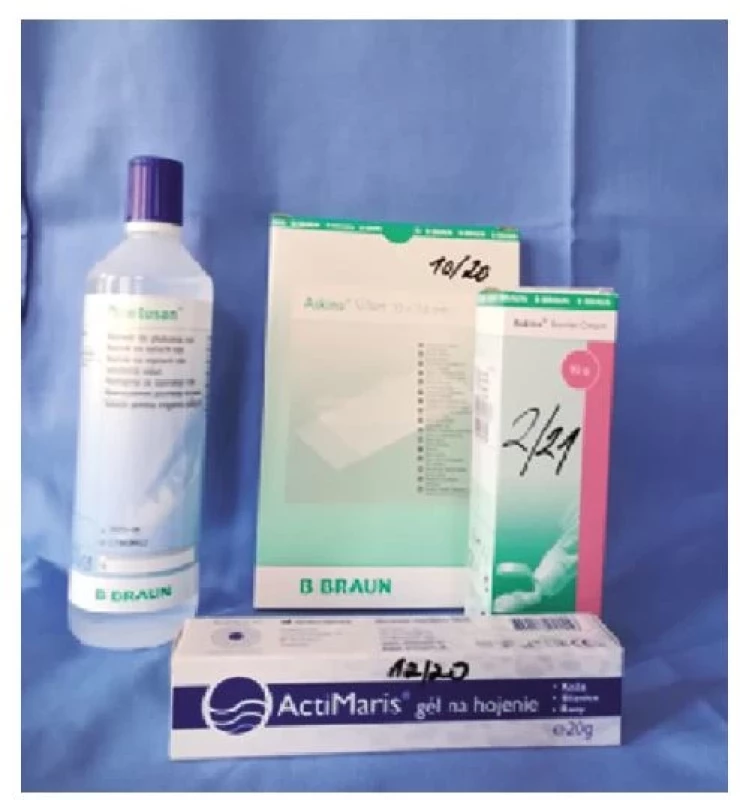
Odstranili jsme zinkovou pastu z rány a jejího okolí pomocí parafínového oleje a změnili jsme plán lokální léčby rány. Ránu jsme pravidelně sprchovali a čistili roztokem Prontosan (vždy 20 minut). Pro odstranění nekrotických hmot jsme použili Hydrofilm a do rány jsme aplikovali NU-gel, ránu po ošetření kryli silikonovou mřížkou Tegaderm. Defekt byl pravidelně převazován v intervalech 2–4 dny v závislosti na vývoji lokálního nálezu (obr. 3, 4 a 5).
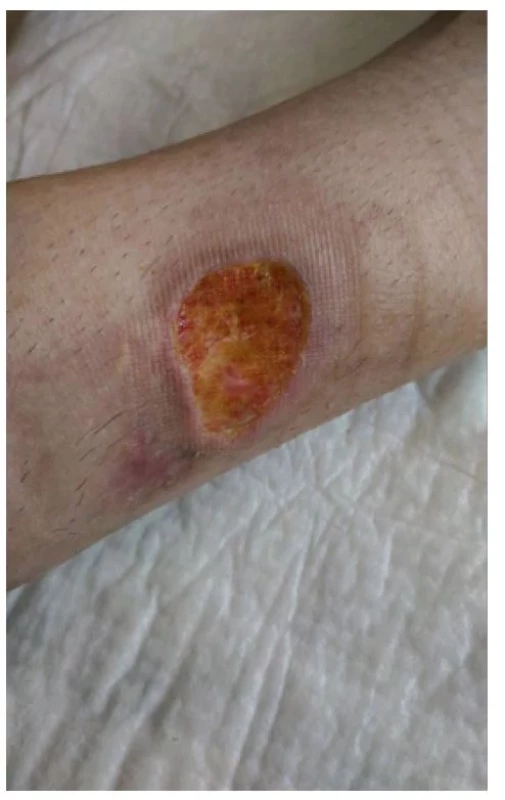
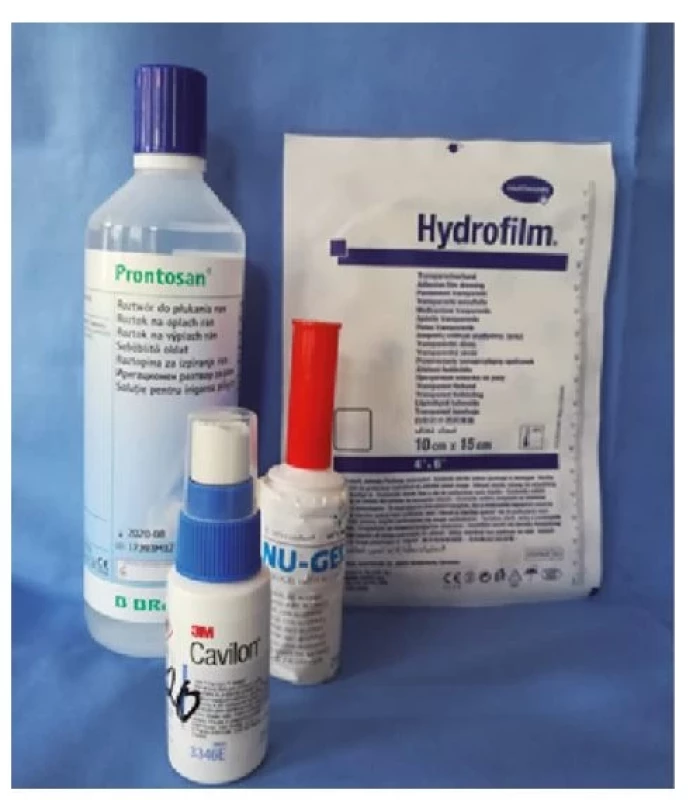
Po vyčištění rány se objevily nové granulace a rána se začala hojit. Poté bylo nutné opět přizpůsobit léčbu rány jejímu průběhu. Defekt jsem dále pravidelně sprchovali a čistili roztokem Prontosan (20 minut). Do rány jsme aplikovali v této fázi léčení Actimaris wound gel s komplexním účinkem, ránu jsme kryli silikonovou mřížkou Tegaderm a okolí defektu ošetřovali krémem Cavilon bariér (obr. 6, 7 a 8).
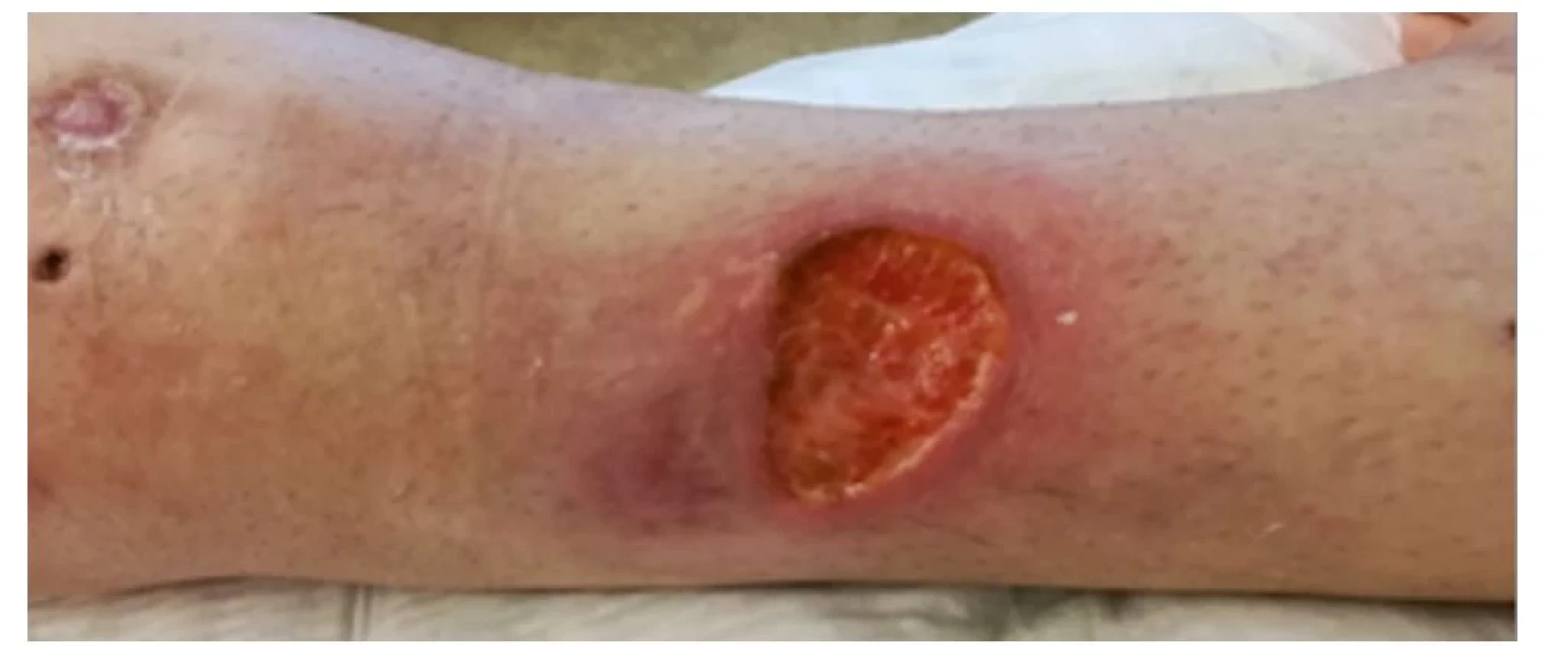
Po propuštění do domácího prostředí byla pacientka poučena a instruována o péči o ránu, pravidelně docházela na převazy rány (1krát za 3 dny) a byla vybavena dostatečným množstvím převazového materiálu (obr. 9).
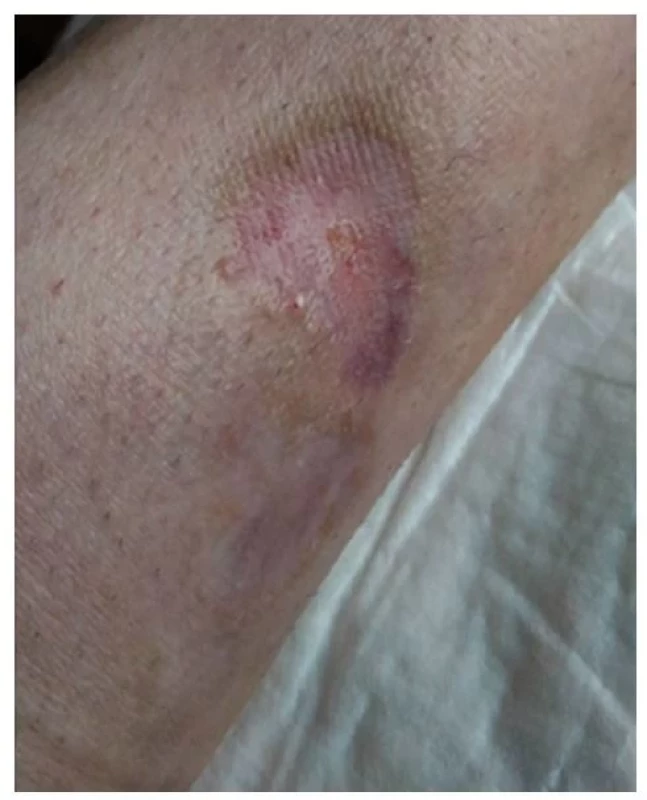
Pacientka na léčbě velmi dobře spolupracovala i v domácím prostředí, velkou motivací pro ni byla plánovaná dovolená u moře. Rána se do léta 2018 zhojila, avšak nadále bylo důležité o ni pečovat – nevystavovat slunci, používat fotoprotekci s vysokým UV faktorem a pravidelně ji jemně masírovat hydratačním i promašťujícím krémem, což vše pacientka prováděla (obr. 10, 11).
ZÁVĚR
Proces hojení ran v revmatologii zahrnuje koordinovaný a komplexní přístup ze strany nelékařského personálu. Komplexní péče o pacienta s chronickou ránou je zásadním faktorem ovlivňujícím celý průběh hojení. Cílem je eliminovat veškeré faktory, které by negativně mohly ovlivnit jednotlivé fáze hojení, a současně využít nejnovější moderní dostupné metody v rámci hojení ran. Podstatný je také individuální přístup a zhodnocení celkového zdravotního stavu. Pečlivá ošetřovatelská péče zahrnuje péči o celkový stav pacienta, jeho výživu, rehabilitaci, pravidelné posuzování psychického stavu a hodnocení výsledků naší dosavadní práce. Edukace pacienta a jeho ošetřující osoby je velmi důležitou složkou procesu hojení. Vyhledání a doporučení centra pro léčbu ran v místě bydliště je předpokladem pro úplné vyléčení rány, ale i v rámci předcházení některých komplikací během hojení. Dodržováním základních principů komplexní péče o rány můžeme snadněji a lépe vyhojit chronickou ránu. V současné době bychom měli v klinické fázi postupovat podle praxe založené na důkazech (evidence based practice), která nám umožňuje využít nejnovější již ověřené metody.
Adresa pro korespondenci:
Mgr. Jana Melicharová, MBA
Revmatologický ústav
Na Slupi 4
128 00 Praha 2
e-mail: melicharova@revma.cz
Autorky prohlašují, že nejsou v konfliktu zájmů.
Do redakce doručeno: 26. 10. 2022
Čes. Revmatol. 2022; 30(4): 171–180
Sources
Nursing Standard 2005; 20(12): 57–65.
2. Stryja J. Nebojme se nových klasifikací. In: Bureš I. Léčba rány. Praha: Galén 2006.
3. Pospíšilová A, Franců M. Akutní a chronické rány – etiologie, rozdíly v hojení a léčba. Čes-slov Derm 2008; 83(5): 232–245.
4. Pospíšilová A. Základní principy péče o chronickou ránu. Interní Medicína 2009; 11(3): 129–133.
5. Mrázová R, Pokorná A, Krejcar M. Možnosti v hojení ran. Medicína pro praxi 2012; 9(2): 83–86.
6. Stryja J, Krawczyk P, Hájek M, Jalůvka F. Repetitorium hojení ran. 2. vydání. Semily: Geum 2016.
7. Pospíšilová A. Komplexní pojetí léčby chronických ran. Čs. Derm. 2005; 80(2): 82–86.
8. Goldmann R. Growth factors and chronic wound healing: past, present and future. Advance in skin & Wound Care 2004; 17(1): 24–36.
9. Pokorná A, Mrázová R. Kompendium hojení ran pro sestry. Praha: Grada Publishing 2012.
10. Hlinková E, Němcová J, Huľo E. Management chronických ran. Praha: Grada Publishing 2019.
11. Brabcová S. Péče o rány. Praha: Grada Publishing 2021.
Labels
Dermatology & STDs Paediatric rheumatology RheumatologyArticle was published in
Czech Rheumatology

2022 Issue 4
-
All articles in this issue
- ÚVODNÍK
- Prof. MUDr. Ctibor Dostál, DrSc.
- Prof. MUDr. Stanislav Havelka, CSc.
- Validation of the Czech version of the questionnaire evaluating the early detection of intestinal and extraintestinal manifestations in patients with axial spondyloarthritis at risk of developing idiopathic intestinal inflammation: IBD screening criteria for patients with SpA
- Radiographic progression in patients with rheumatoid arthritis treated with JAK inhibitors
- Follicle-stimulating hormone and its effects on bone and cartilage
- Chronické rány jako komplikace revmatologických onemocnění
- MUDr. Marie Macků oslavila významné životní jubileum
- Czech Rheumatology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Chronické rány jako komplikace revmatologických onemocnění
- Follicle-stimulating hormone and its effects on bone and cartilage
- Radiographic progression in patients with rheumatoid arthritis treated with JAK inhibitors
- Validation of the Czech version of the questionnaire evaluating the early detection of intestinal and extraintestinal manifestations in patients with axial spondyloarthritis at risk of developing idiopathic intestinal inflammation: IBD screening criteria for patients with SpA
