Pseudoxanthoma elasticum
Pseudoxanthoma elasticum
Pseudoxanthoma elasticum is mostly an autosomal recessive genetic disorder caused by mutations in the ABCC6 gene. It is characterised by progressive mineralization and fragmentation of elastic fibers in the skin, retina and blood vessels. The cutaneous features bring the patient to medical attention, but the morbidity is related to the degree of extracutaneous involvement. The disease is progressive with phenotypic variability and no definite genotype-phenotype correlation. It is an incurable disease, the treatment being only supportive – focused on the prevention and early detection of adverse ocular and cardiovascular events. We would like to highlight the role of dermatologists in detecting this rare disorder and advising an appropriate screening for complications.
Key words:
pseudoxanthoma elasticum – elastic fibers mineralization – cutaneous and extracutaneous manifestations – differential diagnosis – regular follow-up
Authors:
A. Kováčiková Curková; E. Rasochová
Authors‘ workplace:
Dermatovenerologická klinika LF UK a Univerzitnej Nemocnice Bratislava – emocnica Staré Mesto, prednostka prof. MUDr. Mária Šimaljaková, Ph. D.
Published in:
Čes-slov Derm, 85, 2010, No. 4, p. 219-223
Category:
Case Reports
Overview
Pseudoxanthoma elasticum je väčšinou autozomálne recesívne genetické ochorenie spôsobené mutáciami v géne ABCC6. Je charakterizované progresívnou mineralizáciou a fragmentáciou elastických vlákien v koži, sietnici a v cievach. Kožné symptómy privedú pacienta k lekárovi, ale morbidita závisí od stupňa extrakutánneho postihnutia. Ochorenie je postupujúce, s fenotypovou variabilitou a nejednoznačnou genotypovo-fenotypovou koreláciou. Jedná sa o nevyliečiteľné ochorenie, liečba je len podporná, zameraná na prevenciu a skorú detekciu nežiaducich očných a kardiovaskulárnych komplikácií. V tomto článku by sme chceli zdôrazniť dôležitú úlohu dermatológov v rozpoznaní tohto zriedkavého ochorenia a predovšetkým doporučenia príslušného screeningu možných komplikácií.
Kľúčové slová:
pseudoxanthoma elasticum – mineralizácia elastických vlákien – kutánne a extrakutánne manifestácie – diferenciálna diagnostika – pravidelné kontroly
Úvod
Pseudoxanthoma elasticum (PXE) je zriedkavé ochorenie. Jedná sa o genetické ochorenie, za ktoré je u 80% prípadov zodpovedná autozómovo recesívna mutácia génu ABCC6 na krátkom ramienku chromozómu 16. Hlavnou patologickou zmenou je fragmentácia a mineralizácia elastických vlákien v spojivových tkanivách. Postihnuté sú koža, sietnica a cievy – prevažne stredne veľké artérie. V etiopatogenéze ochorenia sa uvažuje aj o možnosti metabolického ochorenia, ktoré by mohlo byť spôsobené nedostatkom vitamínu K v periférnych tkanivách; predpokladá sa aj enzymatická porucha pri výstavbe alebo odbúravaní elastickej základnej substancie elastínu (1). Treba myslieť aj na to, že PXE sa môže vyvinúť ako získané ochorenie spôsobené liekmi – možná súvislosť s dlhodobou liečbou penicilamínom (8).
Ženy bývajú postihnuté týmto ochorením 2-krát častejšie ako muži. Priemerný vek vzniku prejavov sa udáva v 13-tom roku života. Patologické zmeny sú ireverzibilné. Mortalita a morbidita závisia od rozsahu extrakutánneho postihnutia. Kutánne manifestácie spôsobujú pacientom najmä kozmetický problém a sú často na tejto úrovni aj mylne diagnostikované.
V histórii prvýkrát odlíšil PXE od xantómov Dr. Ferdinand-Jean Darrier v roku 1896. V staršej literatúre sa PXE označovalo ako „Grönblad-Strandberg syndróm“. V súčasnosti patria veľké zásluhy Američanke Sharon F. Terry, ktorá so svojimi spolupracovníkmi objavila gén zodpovedný za ochorenie v roku 2000 a pôsobí ako predsedkyňa asociácie pre PXE (www.pxe.org).
Popis prípadu
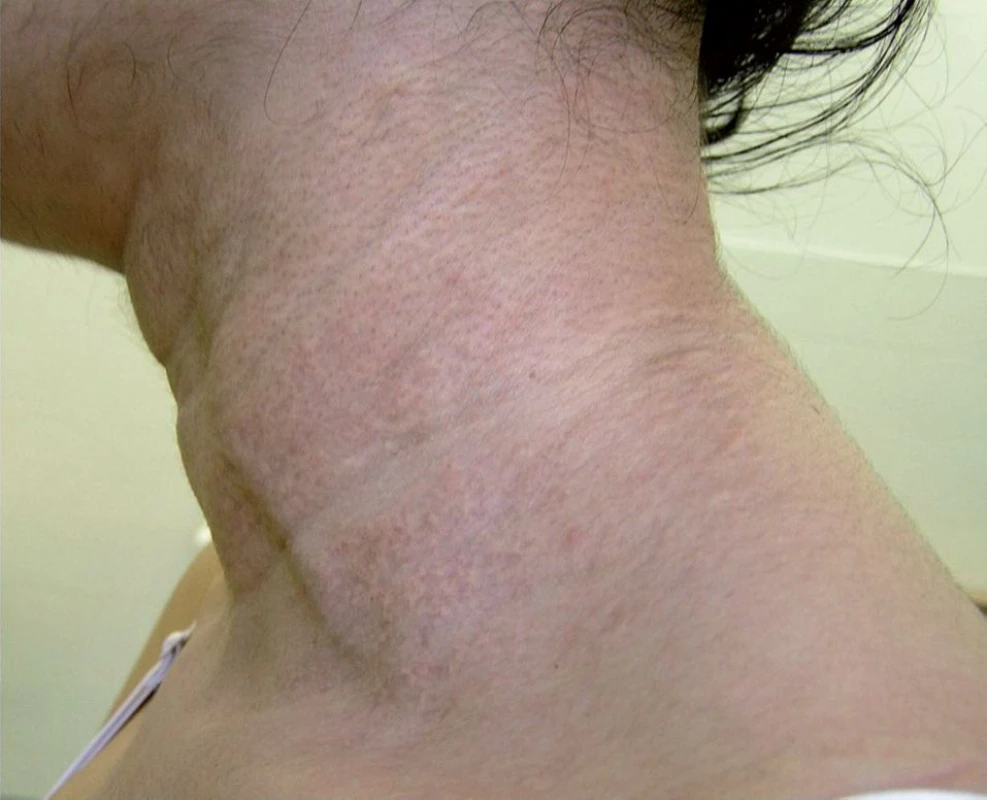
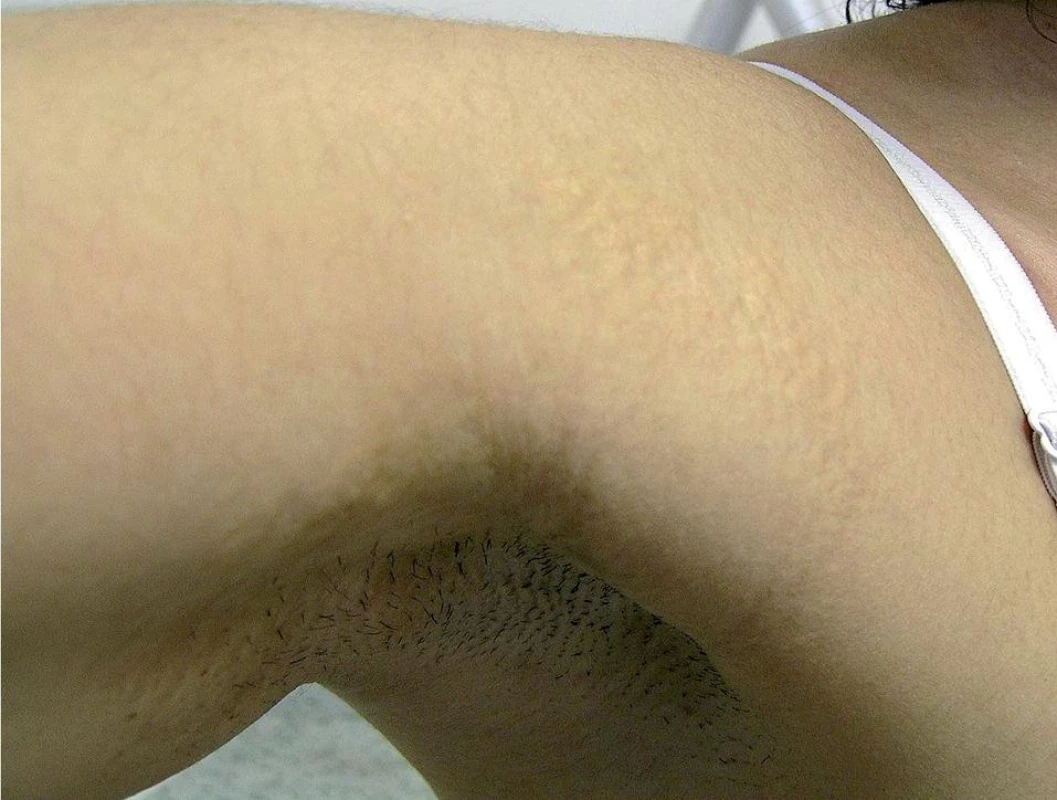
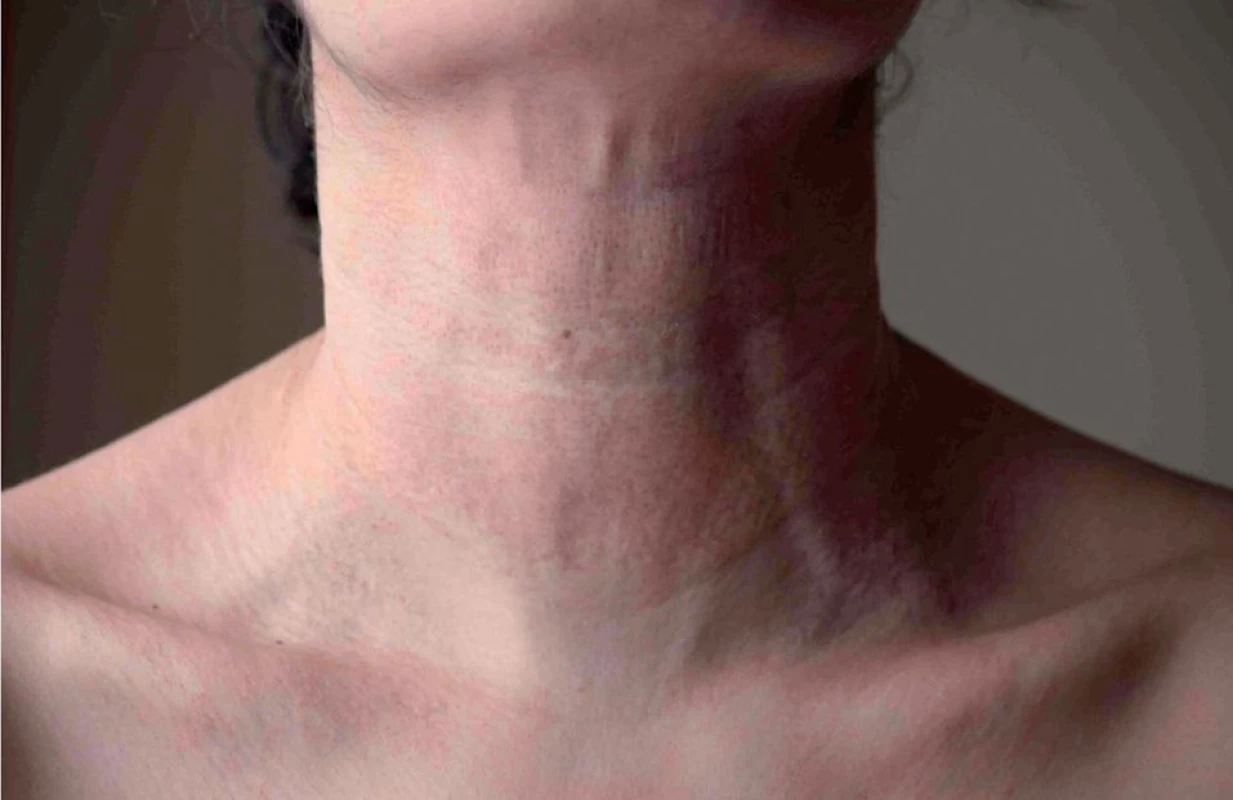
Na Dermatovenerologickú kliniku LF UK a UN v Bratislave bola odoslaná 36-ročná pacientka za účelom konzultácie na ambulanciu korektívnej dermatológie. V osobnej anamnéze pacientka prekonala bežné detské ochorenia, ako 13-ročná spozorovala prvé zmeny na koži na bočných stranách krku (obr. 1–3), kožný nález postupne progredoval. Bola opakovane vyšetrená obvodným dermatológom a jej kožný nález bol hodnotený ako „kozmetická vada“. Lieky neužíva žiadne, abúzy neguje. V rodine nemal podobné prejavy nikto. Histologické vyšetrenie ukázalo epidermu bez nápadných zmien. Papilárna derma je mierne edematózna s normálnou stavbou, v retikulárnej derme sú zmnožené elastické vlákna s početnými skrútenými alebo fragmentovanými a zhrčkovatenými elastickými vláknami umiestnenými nad veľkým depozitom kalcia. Záver znel: histologické črty sú charakteristické pre pseudoxanthoma elasticum (obr. 4, 5). Výsledky rutinných laboratórnych vyšetrení boli v norme. Kardiologické vyšetrenie (echokardiografia, ergometria, elektrokardiografia) nepreukázalo koronárnu insuficienciu, zistil sa len malý defekt predsieňového septa, ktorý bol hemodynamicky málo významný. Ultrasonografia mozgovej cirkulácie metódou color-Doppler a B-scan ukázala normálny nález. Doppler ultrasonografické vyšetrenie artérií a vén dolných končatín bolo s fyziologickým nálezom. Na očnom vyšetrení sa objavilo pigmentatio retinae o. utq. bez vzťahu k základnej diagnóze. Pacientka je dispenzarizovaná na oftalmologickej ambulancii, kde chodí raz ročne na kontroly očného pozadia. Odporučili sme realizovať kontrolné vyšetrenia stolice na okultné krvácanie raz za pol roka, kontroly lipidov v sére a vyšetrenie kardiovaskulárneho systému. Užíva voľnopredajné vitamínové suplementy, je poučená o vyhýbaní sa riziku traumy hlavy a dvíhaní ťažkých bremien.
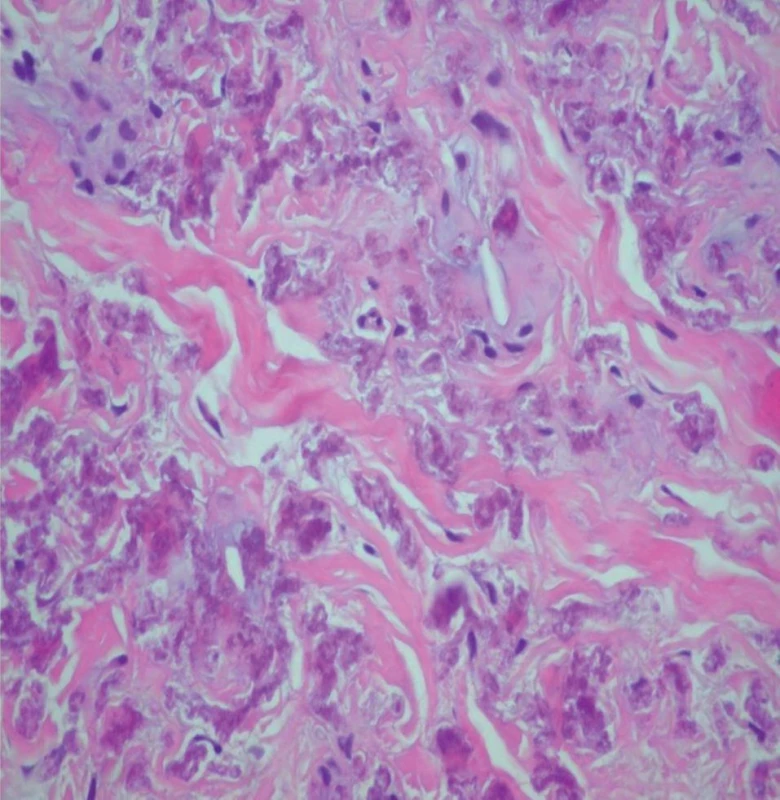
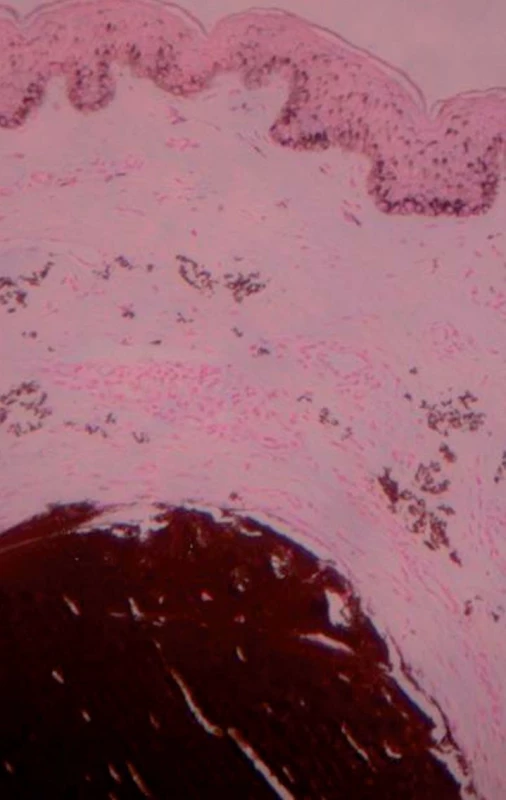
Diskusia
Ochorenie je spôsobené mutáciami v géne ABCC6 a charakterizované ektopickou kalcifikáciou a alteráciami v extracelulárnej matrix. Metaloproteinázy matrix majú kľúčovú úlohu v procese remodelácie extracelulárnej matrix. V štúdii autorov Diekmann U et al. z Nemecka zistili elevované koncentrácie metaloproteináz-2 a -9 v sérach pacientov s PXE (kohorta 69 pacientov s PXE). Tieto metaloproteinázy by mohli byť použité ako sérové markery pre proces degradácie matrix u pacientov s PXE (3).
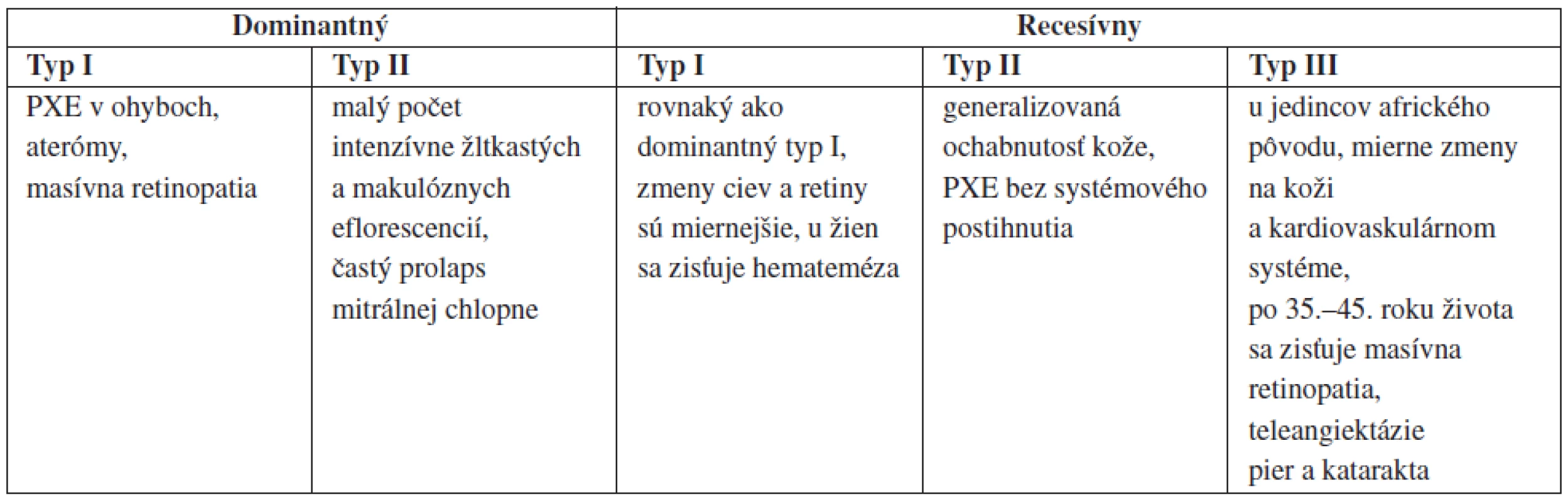
V štúdii holandských autorov Plomp AS et al. vyšetrili relatívne veľkú skupinu dospelých pacientov – homozygotov alebo heterozygotov pre c.3775delT mutáciu v géne ABCC6. Všetci účastníci štúdie vyplnili dotazník, absolvovali štandardizované dermatologické a oftalmologické vyšetrenie s fotodokumentáciou kože a abnormalít fundusu. Biopsie kože z postihnutých oblastí na koži boli porovnané s kontrolnými biopsiami. Nezistila sa žiadna korelácia medzi závažnosťou kožných, očných, alebo kardiovaskulárnych abnormalít. Ani jeden zo 44 heterozygotných účastníkov nemal symptóm PXE pri dermatologickom, histopatologickom, a/alebo oftalmologickom vyšetrení. 32% účastníkov tejto skupiny malo kardiovaskulárne ochorenie. Z prieskumu vyplynulo, že homozygoti pre c.3775delT mutáciu môžu mať vysoko variabilný fenotyp. Autori nenašli očné alebo kožné PXE abnormality u heterozygotných členov rodiny (9). Rozlišuje sa 5 genetických typov ochorenia (tab. 1) (1).
Keďže sa jedná o generalizované postihnutie elastiky, manifestácie sa môžu vyskytovať na mnohých orgánoch a tkanivách obsahujúcich elastické vlákna (1). Najčastejšie sú postihnuté: koža, oči, gastrointestinálny a kardiovaskulárny systém. Zmeny na koži sú v detstve často nespozorované a prvé príznaky sa zistia až v dospelosti. Typická lokalizácia je v oblasti krku, axíl, flexurálnych záhyboch, ingvinách, pupku a na laterálnych oblastiach trupu. Postihnuté sú elastické fibrily v strednej a hlbokej časti dermis. Klinicky sú prítomné nažltlé papuly, ktoré splývajú do mapovitých ložísk. Ich konzistencia je mäkká a ochabnutá. Ložiská môžu byť mierne atrofické, v ohyboch môžu vyvolávať tvorbu vrások typu dermatochalázie. Prítomné sú diagonálne ryhy na brade. Charakteristická je progresia kožných zmien časom.
Zmeny na očiach sa objavujú až niekoľko rokov po vzniku zmien na koži. Popisujú sa ako „peau d’orange“ bruchovej membrány so sivým haló okolo papily. Bruchova membrána (BM) je jedinečná pentalaminárna štruktúra, lokalizovaná medzi pigmentovým epitelom retiny a fenestrovanými choroidálnymi kapilárami oka. BM je extracelulárna matrix bohatá na elastín a kolagén, ktorá slúži ako molekulárne sitko. Sčasti reguluje recipročnú výmenu biomolekúl, živín, kyslíka, tekutín a produktov metabolického odpadu medzi sietnicou a celkovou cirkuláciou. Predpokladá sa, že molekulárne, štrukturálne a funkčné vlastnosti BM závisia od veku, genetickej konštitúcie, faktorov životného prostredia, umiestnenia sietnice a štádia ochorenia. Niektoré z vlastností BM sú unikátne pre každého človeka v danom veku a preto osobite ovplyvňujú vývoj normálneho videnia a očného postihnutia. Zmeny BM vznikajúce vekom zahŕňajú zvýšenú kalcifikáciu elastických vlákien, zvýšený stupeň zosieťovania kolagénových vlákien a zvýšenú premenu glykozaminoglykánov. V BM sa okrem iného hromadí aj tuk a AGEs (Advanced Glycation End Products). Tieto zmeny neovplyvňujú len samotné zdravie fotoreceptorových buniek, ale aj začiatok a progresiu ochorenia akým je retinitis pigmentosa a s vekom súvisiaca makulárna degenerácia. Pri PXE dochádza k tvorbe angioidných prúžkov (angioid streaks) a k mineralizácii elastických vlákien s radiáciou mimo optického nervu. Malé cievy penetrujú do retiny, čo spôsobuje hemorágie, ktoré môžu postupne vyústiť do straty centrálneho videnia. Autori z nemeckého Tübingenu popísali prípad vzniku non-artériovej anteriórnej ischemickej optickej neuropatie (Non-arteritic anterior ischemic optic neuropathy, NA-AION) po intravitreálnej injekcii bevacizumabu (Avastin) na liečbu angioidných prúžkov pri PXE. Zdôrazňujú brať do úvahy riziko vzniku NA-AION pri rozhodovaní sa o intravitreálnej aplikácii liekov zahŕňajúcich anti-vaskulárne endoteliálne rastové faktory (VEGF), ako napríklad bevacizumab (Avastin) v liečbe retinálnych vaskulárnych ochorení (4).
Kardiovaskulárne a gastrointestinálne nálezy. Charakteristické sú srdcové a artériové cievne zmeny. Dochádza k mineralizácii lamina elastica interna stredne veľkých artérií, ktorá vedie k vzniku aterosklerózy, následkom ktorej pacienti pociťujú claudicatio intermittens – intermitentné krívanie – bolesti nôh pri chôdzi, ktoré v pokoji miznú. V neskorších štádiách dochádza k postihnutiu koronárnych ciev, angine pectoris až k infarktu myokardu – kardiovaskulárne postihnutie môže spôsobiť aj náhlu smrť pacienta v mladosti (5). Prejaviť sa môžu aj cerebrálne inzulty, hemorágie vnútorných orgánov, najmä tráviaceho a močového systému. Postihnutie renálnych artérií vyvoláva renovaskulárnu hypertenziu. Fragilita kalcifikovaných submukóznych ciev môže u pacientov vyvolať gastrointestinálne krvácanie hlavne žalúdka.
Iné extrakutánne manifestácie. Známe sú aj hyperkalciémie a poruchy látkovej výmeny vitamínu D, ktoré sú prejavom postihnutia elastického tkaniva, na čo upozornila Grönbladová so Stranbergom v roku 1929 (Grönblad-Strandberg syndróm) (1).
Základnými diagnostickými krokmi sú: 1. Biopsia kože, 2. Molekulárne genetické testy, 3. Očné vyšetrenie. Ďalej je tiež dôležité: CT hlavy na objasnenie cerebrálnej hemorágie, neurologického deficitu; RTG na zobrazenie kalcifikácií v mäkkých tkanivách a artériách; echokardiografia; endoskopické vyšetrenie pri hemateméze; ultrasonografické vyšetrenie pomocou Dopplerovej metódy pri intermitentnom krívaní. Diagnóza sa stanoví na základe klinických prejavov a špecifického histologického nálezu, pričom je veľmi dôležité objasniť rozsah systémového postihnutia.
Pacienti s β-thalasémiou (vrodenou poruchou produkcie hemoglobínu A) sa môžu prezentovať fenotypom (postihnutie kože – žltkasté splývajúce papulózne ložiská na krku, v axilách, postihnutie očí a kardiovaskulárneho systému), ktorý je veľmi podobný PXE, chýbajú však mutácie v ABCC6 géne (11). Kožné lézie PXE sa podobajú nasledovným stavom: Buschke-Ollendorf syndróm (osteopoikilosis, kožné papuly s nadmernou akumuláciou elastínu v dermis); biela fibrózna papulóza na krku a papilárna dermálna elastolýza – obidve sú známkami vnútorného starnutia spojeného so stenčením alebo stratou elastických vlákien a zhrubnutím siete kolagénových vlákien (fibroelastolytická papulóza) (2, 7); solárna elastóza – žltobiele papuly na koži krku a hrudníka, následok starnutia vplyvom slnečného UV-žiarenia – photoaging; cutis laxa. Pre manažment PXE je dôležitá koordinovaná spolupráca multidisciplinárneho teamu odborníkov: dermatológ, lekár prvého kontaktu, oftalmológ, kardiológ, cievny chirurg, plastický chirurg a genetik. Chorobný proces však neovplyvní žiadna terapia. Odporúčajú sa antiangiogénne lieky, vyhýbanie sa nesteroidným antiinflamačným liekom (pre zvýšené riziko krvácania), suplementácia vitamínmi A, C, E a Zn – lapače kyslíkových radikálov – kombinovaná liečba s tokoferol acetátom a kyselinou askorbovou (10), vyhýbanie sa riziku traumy hlavy, používať ochranné okuliare (prevencia úrazov oka), nedvíhať ťažké bremená, doposiaľ neoverená je terapia interferónom α α2a, excízia rušivých ložísk plastickým chirurgom. Najnovšie sa uvažuje o možnom pozitívnom vplyve zvýšeného príjmu horčíka (6). Priebeh ochorenia je pomalý, chronicko-progredujúci, nemá tendenciu k spontánnemu ústupu. Prognóza závisí od genetického typu a stupňa kardiovaskulárnych zmien. U viac ako 70% pacientov s postihnutím očí sa vyvíjajú ťažké poruchy videnia až oslepnutie.
Ďalšie sledovanie a prevencia zahrňa kontrolu hmotnosti, zákaz fajčenia a agresívny manažment hypertenzie a dyslipidémie. Znížením rizika komorbidít vyplývajúcich z aterosklerózy je možné redukovať riziko cievnych komplikácií (5). Pacienti s PXE, ktorí majú súčasne prolaps mitrálnej chlopne, by mali profylakticky užívať antibiotiká pri dentálnych, gastrointestinálnych a urogenitálnych výkonoch. Odporúča sa pravidelné vyšetrovanie stolice na okultné krvácanie (každých 6 mesiacov až 1 rok) na monitorovanie možného krvácania z gastrointestinálneho traktu. Očné vyšetrenie aspoň 1 krát za rok na detekciu včasnej retinopatie, „angioid streaks“, možného zakrvácania do sietnice. Pravidelné vyšetrenia so zameraním na kardiovaskulárny systém – na detekciu insuficiencie mitrálnej chlopne, koronárnej artériovej choroby alebo periférnych cievnych porúch. Periodické monitorovanie koncentrácie lipidov v sére.
Záver
Je dôležité rozpoznať ochorenie čím skôr, aby sa minimalizoval vznik retinálnych alebo gastrointestinálnych hemorágií a kardiovaskulárnych komplikácií.
Vo vyššie uvedenej kazuistike sme chceli zdôrazniť nezvyčajné kožné manifestácie atrofických plakov pri PXE, ktoré sa môžu spájať s vážnymi komplikáciami. Pravidelné kontroly pacientov sú esenciálne pre zaistenie včasnej detekcie a riešenia cievnych komplikácií.
MUDr. Andrea Kováčiková Curková
Dermatovenerologická
klinika LF UK a UNB, Nemocnica Staré Mesto
Mickiewiczova
13
813
69 Bratislava
Slovenská
republika
E-mail:
andrea.curkova@gmail.com
Sources
1. BRAUN-FALCO, O., PLEWIG, G., WOLFF, HH. Dermatológia a Venerológia. Osveta Martin, 2001, s. 651-653.
2. BYUN, JY., DO, MO., KIM, SH., CHOI, HY., MYUNG, KB., CHOI, YW. Pseudoxanthoma elasticum-like papillary dermal elastolysis developed in early middle age. J Dermatol, 2007, 34, p. 709-711.
3. DIEKMANN, U., ZARBOCK, R., HENDIG, D., SZLISKA, C., KLEESIEK, K., GOETTING, C. Elevated circulating levels of matrix metalloproteinases MMP-2 and MMP-9 in pseudoxanthoma elasticum patients. J Mol Med, 2009, 87(10), p. 965-970.
4. GRANSSAUGE, M., WILHELM, H., BAERTZ-SCHMIDT, KU., AISENBREY, S. Non-arteritic anterior ischemic optic neuropathy (NA-AION) after intravitreal injection of bevacizumab (Avastin) for treatment of angioid streaks in pseudoxanthoma elasticum. Graefes Arch Clin Exp Ophthalmol, 2009, 247(12), p. 1707-1710.
5. LACINA, L., KOJANOVÁ, M., ŠLAJSOVÁ, M., ŠTORK, J. Klinický případ: Žlutavé splývající papuly na šíji. Pseudoxanthoma elasticum. Čes.-slov. Derm, 2006, 81, 2, s. 99-101.
6. LaRUSSO, J., LI, Q., JIANG,Q., UITTO, J. Elevated dietary magnesium prevents connective tissue mineralization in a mouse model of pseudoxanthoma elasticum (Abcc6(-/-)). J Invest Dermatol, 2009, 129(6), p. 1388-1394.
7. LEE, HS., SONG, HJ., HONG, WK., SHIN, JH., CHOI, GS.: Pseudoxanthoma-like papillary dermal elastolysis with solar elastosis. JEADV, 2008, 22, p. 368-369.
8. LEWIS, BK., CHERN, PL., STONE, MS. Penicillamine –induced elastosis of the mucosal lip. J Am Acad Dermatol, 2009, 60(4), p. 700-703.
9. PLOMP, AS., BERGEN, AA., FLORIJN, RJ., TERRY, SF., TOONSTRA, J., VAN DIJK, MR., DE JONG, PT. Pseudoxanthoma elasticum: Wide phenotypic variation in homozygotes and no signs in heterozygotes for the c.3775delT mutation in ABCC6. Genet Med, 2009, 11(12), p. 852-858.
10. TAKATA, T., IKEDA, M., KODAMA, H., KITAGAWA, N. Treatment of Pseudoxanthoma elasticum with tocopherol acetate and ascorbic acid. Pediatric Dermatology, 2007, 24(4), p. 424-425.
11. YU, S., MING, A., WEGMAN, A. Pseudoxanthoma elasticum-like lesions in association with thalassaemia major. Australas J Dermatol, 2009, 50(3), p. 186-189.
Labels
Dermatology & STDs Paediatric dermatology & STDsArticle was published in
Czech-Slovak Dermatology

2010 Issue 4
-
All articles in this issue
- Současné trendy a nové možnosti v léčbě melanomu
- Sledování souboru pacientů s těžkými formami acne vulgaris léčených perorálním izotretinoinem
- Nystatin – nově dostupné léčivo pro magistraliter přípravu
- Komentář k Doporučením Evropského dermatologického fóra pro celkovou léčbu psoriasis vulgaris
- Pseudoxanthoma elasticum
- Czech-Slovak Dermatology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Nystatin – nově dostupné léčivo pro magistraliter přípravu
- Sledování souboru pacientů s těžkými formami acne vulgaris léčených perorálním izotretinoinem
- Současné trendy a nové možnosti v léčbě melanomu
- Pseudoxanthoma elasticum