Chrápanie a obštrukčné spánkové apnoe v detskom veku z pohľadu otorinolaryngológa
Snoring and Obstruction Sleep Apnea at the Child Age from the Otolaryngologist Point of View
The most common sleeping disorders in childhood are:
simple snoring, Upper Airway Resistance Syndrome (UARS) and Obstructive Sleep Apnea (OSA), the last one affecting 1–3% of children. They are usually caused by adenoid vegetation and tonsillar hypertrophy, which are found by endoscopic ENT examination. In cases of obstructed rhinopharynx and oropharynx, adenoidectomy and tonsillectomy (tonsillotomy) are recommended.
Children with craniofacial and neurological abnormalities suffering from OSA, as well as children with unclear clinical findings, are referred for examination in the Sleep Laboratory to establish fast diagnosis and an early treatment. Such strategy helps to prevent the development of neurocognitive deficit, growth disorders and other associated consequences of fragmented sleep. We present a 13-year old patient, referred and admitted to our hospital for a long-lasting snoring. She was diagnosed with adenoid vegetation, tonsillar hypertrophy and a mild form of OSA, with AHI (apnoa/hypopnea index) of 8.5. Following successful adenoidectomy and tonsillotomy, the patient recovered and presently is without sequellae with normal levels of apnea/hypopnea confirmed by polygraphic examination.
Key words:
snoring, obstructive sleep apnea, adenoid vegetation, adenoidectomy, tonsillectomy
:
T. Pniak 1; Pavel Komínek 1
; V. Novák 2
:
Otorinolaryngologická klinika, FN Ostrava, Ostrava-Poruba
prednosta doc. MUDr. P. Komínek, Ph. D., MBA
1; Klinika dětské neurologie, FN Ostrava, Ostrava-Poruba
prednostka MUDr. M. Kunčíková
2
:
Čes-slov Pediat 2009; 64 (12): 653-659.
:
Review
Poruchy spánku v detskom veku spôsobené obštrukciou dýchacích ciest zahŕňajú prosté chrápanie, syndróm zvýšenej rezistencie dýchacích ciest (UARS – Upper Airway Resistance Syndrome) a obštrukčné spánkové apnoe (OSA – Obstructive Sleep Apnea). OSA postihuje 1–3 % detí. Tieto poruchy sú najčastejšie spôsobené adenoidnou vegetáciou a tonzilárnou hypertrofiou, preto je endoskopické ORL vyšetrenie základnou súčasťou diagnostického algoritmu. Pri zistení obštrukcie nosohltanu a orofaryngu je indikovaná adenoidektómia a tonzilektómia (tonzilotómia).
U detí so symptómami OSA, s kraniofaciálnymi a neurologickými abnormalitami, prípadne u nejednoznačného klinického nálezu je indikované vyšetrenie v spánkovom laboratóriu. Skorou liečbou môžeme predísť rozvoju neurokognitívneho deficitu, porúch rastu a iných negatívnych dôsledkov fragmentovaného spánku. Úspešnosť liečby je demonštrovaná na 13-ročná pacientke, ktorá bola prijatá pre dlhodobé hlasité chrápanie. Bola u nej zistená adenoidná vegetácia, tonzilárna hypertrofia a ľahká OSA s AHI (apnoe/hypopnoe index) 8,5. Adenoidektómia a tonzilotómia bola úspešná, pacientka nechrápe, kontrolná polygrafia potvrdila výrazný úbytok apnoe/hypopnoe na hranicu normy.
Kľúčové slová:
chrápanie, obštrukčné spánkové apnoe, adenoidná vegetácia, adenoidektómia, tonzilektómia
Úvod
Poruchy dýchania v spánku sú v detskom veku pomerne časté. Patria medzi ne i prosté chrápanie a obštrukčné spánkové apnoe (OSA – Obstructive Sleep Apnea) ako krajné jednotky celého spektra porúch dýchania v spánku spôsobených obštrukciou periférnych dýchacích ciest. Následkom dlhodobej poruchy dýchania v spánku môže dôjsť ku komplikáciám, ktoré zahŕňajú neurokognitívny deficit, poruchu rastu detského pacienta a pľúcnu hypertenziu. Skorá a správna liečba porúch spánkového dýchania preto môže znížiť riziko ich vzniku.
Definícia
Poruchy dýchania v spánku chápeme ako súbor klinických jednotiek s rôznou klinickou závažnosťou a postupným plynulým prechodom medzi jednotlivými formami.
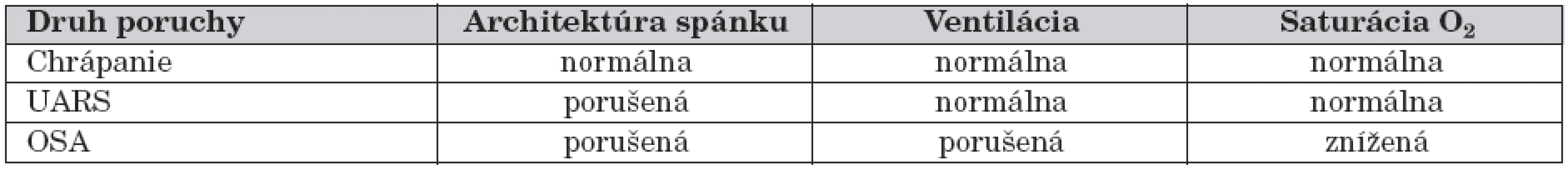
- Prosté chrápanie je benígny stav, u ktorého zostáva architektúra spánku, alveolárna ventilácia a oxygenácia krvi normálna. Je to zvuk, ktorý vzniká vibráciou mäkkých tkanív v hltane, obyčajne v inspíriu [1]. Nie sú prítomné apnoické pauzy, dieťa nemá príznaky typické pre OSA. Odlíšenie od OSA je možné polysomnograficky (tab. 1).
- Syndróm zvýšenej rezistencie dýchacích ciest (UARS – Upper Airway Resistance Syndrome) zahŕňa narušenie a fragmentáciu spánku spojenú so zvýšeným odporom dýchacích ciest bez zníženia prietoku a bez zníženia saturácie hemoglobínu kyslíkom. Na rozdiel od chrápania je architektúra spánku už narušená.
- OSA je porucha dýchania v spánku charaterizovaná prolongovanou parciálnou a/alebo intermitentnou kompletnou obštrukciou dýchacich ciest v spánku, čo narušuje normálnu spánkovú ventiláciu a tým aj spánkovú architektúru [2]. Prerušenie dýchania prekážkou v horných dýchacích cestách označujeme ako obštrukčné apnoe. Kým v dospelosti je apnoe definované poklesom prechodu vzduchu dýchacími cestami pod 10 % na viac ako 10 sekúnd, v detskom veku môže i 3–4-sekundový výpadok dýchania spôsobiť zniženie saturácie hemoglobínu kyslíkom, preto je tu apnoe charakterizovaná poklesom dýchania pod 10 % na 2 a viac dychových cyklov [3, 5]. Hypopnoe je zníženie prechodu vzduchu cez horné dýchacie cesty o 50 % a viac. Stupeň závažnosti OSA hodnotíme priemerným počtom respiračných udalostí (apnoe nebo hypopnoe) za hodinu ako apnoe/hypopnoe index (AHI).
Epidemiológia
Prevalencia habituálneho chrápania v detstve je 3–12 %. Až 47 % detí chrápe príležitostne pri respiračnom infekte [1]. V dospelej populácii sa vyskytuje OSA u 4 % mužov a 2 % žien.
OSA sa vyskytuje v detskej populácii s prevalenciou 1–3 %, s rovnomernou distribúciou medzi mužským a ženským pohlavím [5]. Najvyššia incidencia OSA je v predškolskom veku medzi 2.–6. rokom, čo má súvis s hypertrofiou tonzíl.
Patofyziológia
Zmeny fyziologického priebehu spánku pri chrápaní a OSA vyplývaju z intermitentného kolapsu dychacich ciest. Chrápanie a OSA podmieňujú štyri faktory, a to jednotlivo alebo v kombinácii:
- nedostatočný tonus podnebných, hltanových a jazykových svalov, ktoré zlyhávajú pri udržiavaní voľných dýchacích ciest počas inspíria,
- masy vypĺňajúce hltanový priestor (tonzily, adenoidné vegetácie, tumory),
- prílišná dĺžka mäkkého podnebia, čím sa zmenšuje predozadný rozmer nosohltanu,
- obštrukcia nosných dutín, ktorá vytvára negatívny tlak v kolapsibilnej časti hltanu [1].
Fyziologický spánok zahŕňa viaceré štádiá s rôznymi charakteristikami. Začína plytšími a postupuje k hlbším štádiám N-REM (Non-Rapid Eye Movement) spánku, po určitom čase sa objaví REM (Rapid Eye Movement) spánok. V REM fáze spánku je výrazná hypotonia svalstva. Hlbšie štádiá spánku majú význam pre regeneráciu a rast organizmu.
I za normálnych podmienok dochádza v spánku k zvyšenému odporu dýchacích ciest, k zniženej minútovej ventilácii a k zníženej ventilačnej odpovedi na hypoxiu a hyperkapniu [2].
Pri obštrukcii dýchacích ciest dochádza však postupne k prehlbovaniu epizód spánkovej hypoxie a vysokého intratorakálneho tlaku s následnými prebúdzacími reakciami navodenými CNS. Pacient nedosahuje hlbšie fázy spánku, architektúra spánku je narušená. Prerušovaný spánok vedie nielen k nedostatečnému odpočinku s neuropsychiatrickými konsekvenciami, ale môže spôsobiť aj dalšie choroby (napr. hypertenziu).
Predispozíciu k obštrukcii dýchacích ciest majú pacienti s kraniofaciálnymi abnormalitami, u detí s neuromuskulárnymi ochoreniami je obštrukcia dýchacích ciest spôsobená hypotoniou dýchacích svalov. Obezita zhoršuje OSA uložením tuku v oblasti dýchacích ciest a zvýšenou prácou dýchacích svalov. Najčastejším dispozičným faktorom je hypertrofia podnebných tonzíl alebo adenoidná vegetácia.
Symptomatológia
V spánku sa u detí s OSA objavuje chrápanie rôznej intenzity, rodičia popisujú epizódy vynechania dýchania. Spánok je často nekľudný, sprievodným znakom môžu byť parasomnie s prebudením z N-REM spánku, ako napr. pavor nocturnus [4]. Hormonálna dysregulácia so zvýšenou hladinou katecholamínov vedie k zvýšenej produkcii moču, čo vedie spolu s častým prebúdzaním k pomočovaniu [6]. Deti často menia polohu v spánku, niektoré spia v polosede. Môže byť patrné zaťahovanie jugárnych oblastí a dalšie prejavy zvýšeného respiračného úsilia v spánku.
Počas dňa sú deti unavené, nevyspané, podráždené. S výnimkou obéznych detí nie je častá denná spavosť, naopak, dochádza skôr k poruchám pozornosti a hyperaktivite. Viaceré štúdie potvrdili, že u detí s OSA sa vyskytujú až v 40 % prípadov poruchy správania, v 40 % agresivita a v 48 % hyperaktivita [1]. Postihnutie neurokognitívnych funkcií môže vyústiť do poruchy pozornosti sprevádzanej hyperaktivitou (ADHD – Attention Deficit/Hyperactivity Disorder). Po operačnej liečbe (tonzilektómia, adenoidektómia) dochádza k zlepšení alebo úprave (tab. 2).
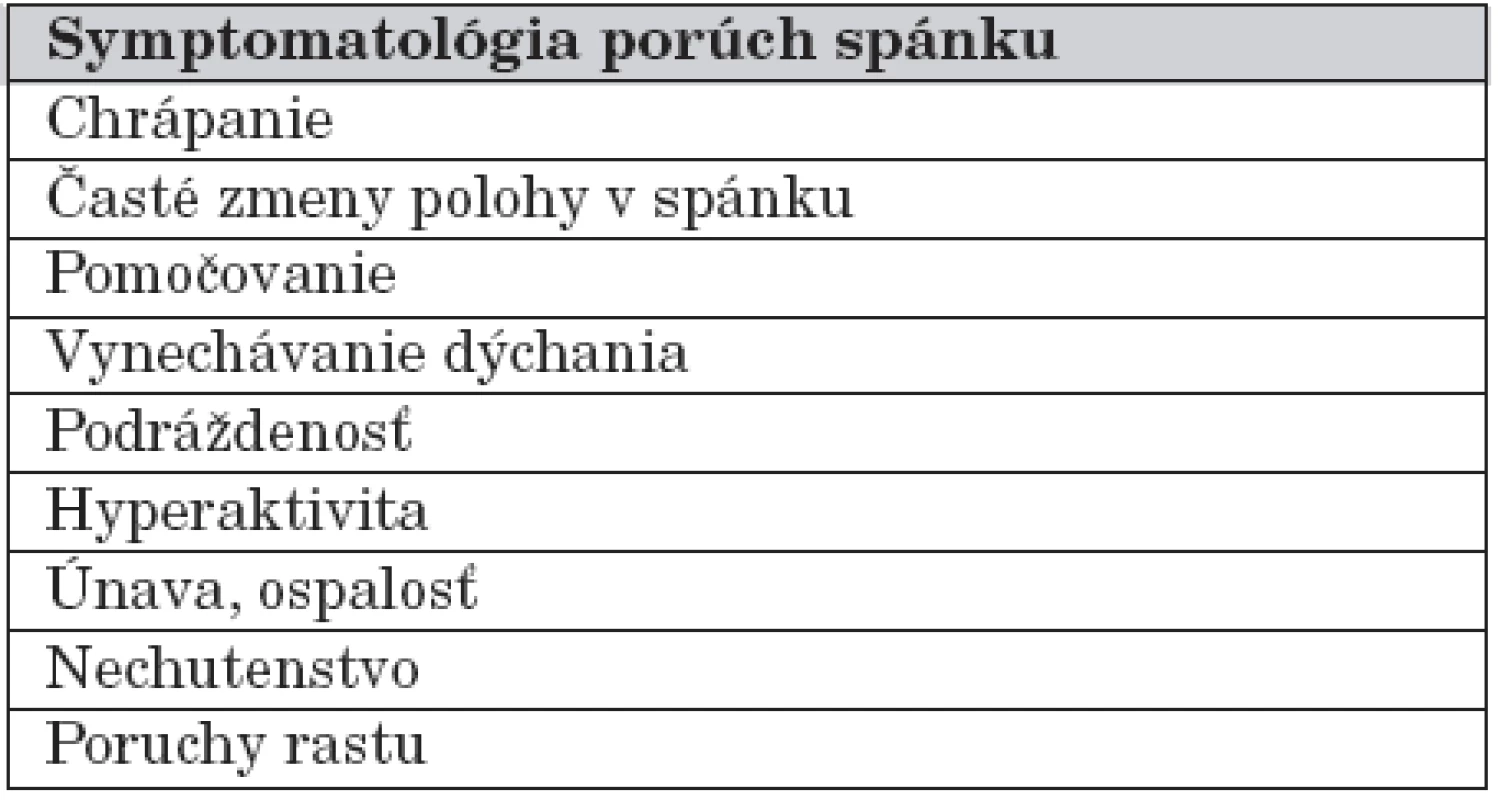
Znížená produkcia rastového hormónu v dôsledku fragmentovaného spánku spolu so zvýšeným energetickým výdajom v spánku, s nechutenstvom a dysfágiou pri hypertrofických tonzilách prispieva k poruchám rastu [6]. Negatívny vnútrohrudný tlak može vyvolávať gastroezofageálny reflux s možnými záchvatmi kašľa. V ťažkých prípadoch môže OSA viesť k pľúcnej hypertenzii a cor pulmonale. Podľa niektorých štúdií sa u detí so syndrómom náhleho úmrtia dojčiat (SIDS – Sudden Infant Death Syndrome) retrospektívnym vyhodnotením polysomnografických záznamov zistili obštrukčné apnoické pauzy [1].
Diagnostika
Anamnézou, zacielenou na priebeh zaspávania, intenzitu a popis chrápania a apnoických páuz, na polohu v spánku alebo prítomnosť denných príznakov ako neprospievanie v škole si pomáhame v plánovaní dalších vyšetrení. V zahraničí je bežné použitie dotazníkov [7] (tab. 3).

Otorinolaryngologické vyšetrenie by nemalo byť zamerané len na lokálny nález. Všímame si aj deformity hrudníka, ktoré spôsobuje patologické dýchanie (pectus excavatum), následkom obštrukcie nosohltanu vzniká zatvorená huhňavosť (rhinophonia clausa), dieťa má typický nahlúply výraz s pootvorenými ústami, predĺženou tvárou, gotickým podnebím, maloklúziou (facies adenoidea) [1].
- Faryngoskopia je jednoduché vyšetrenie hltanu a hltanovej bránky pomocou enorálne zavedenej jazykovej lyžice. Umožnuje zhodnotenie stupňa obštrukcie hltanovej bránky tonzilárnou hyperpláziou. Tonzily dosahujú maximálny objem v 6.–8. roku. Na zhodnotenie stupňa obštrukcie orofaryngu používame klasifikáciu podľa Brodského [8], ktorá spočíva v hodnotení priestoru medzi tonzilami a prednými podnebnými oblúkmi (obr. 1).
- Predná rinoskopia je vyšetrenie dutiny nosnej pomocou spekula zavedeného do vestibula nosného. Umožňuje vyšetrenie stavu slizníc, je možné zistiť opuch sliznice pri hypertrofickej rinitíde.
- Rigídna (flexibilná) nazoepifaryngoskopia umožňuje podrobné vyšetrenie dutiny nosnej vrátane vyústení paranazálnych dutín, podrobne zhodnotí nosohltan a umožňuje zistenie veľkosti adenoidnej vegetácie. Hltanová mandľa je fyziologicky zväčšená medzi 3.–5. rokom, najväčší objem dosahuje v 6–7 rokoch, potom atrofuje. Endoskopickým vyšetrením je možné odlíšiť i ďalšie, menej časté príčiny chrápania u detí, ako napr. nosnú polypózu, antrochoanálny polyp, deformity nosnej prepážky, nádory nosu a nosohltanu. V súčastnosti je endoskopia nosohltanu základným vyšetrením dýchacích ciest u pacientov s chrápaním.
- Indirektná (flexibilná) hypofaryngoskopia, laryngoskopia môže odhaliť ďalšie príčiny chrápania, napr. hyperpláziu linguálnej tonzily, aberantnú štítnu žľazu koreňa jazyka, hrtanovú papilomatózu.

Celonočná polysomnografia je v súčastnej dobe jedinou metódou pre stanovenie definitívnej diagnózy OSA, zlatým štandardom v diagnostike spánkových porúch v detskom veku [9]. Vyšetrenie zahŕňa elektorencefalografiu (EEG), elektromyografiu (EMG), elektrookulografiu (EOG) na určenie fázy spánku. Ďalej sa zaznamenáva okysličenie krvi, EKG, pohyby hrudníka a brucha, poloha tela, prietok vzduchu cez ústa a nos, intenzita chrápania. V polysomnografických nálezoch detí s OSA možu byť popri dychových udalostiach (apnoe a hypopnoe) tiež krátke prebudenia (arousals) viazané na dychové udalosti, desaturácia nasledujúca dychové udalosti. V medzinárodných kritériách OSA je tiež hyperkapnia (obtiažne merateľná) a výkyvy v ezofageálnom tlaku (ich meranie je eticky sporné pre zlú znášanlivosť sondy u detí) [10]. Samostatným problémom sú ekonomicko-personálne aspekty vyšetrovania všetkých detí s podozrením na OSA polysomnografiou. V Českej republike je praktické naplnenie doporučenia vyšetrovať všetkých detských pacientov s podozrením na OSA polysomnografiou v súčastnej dobe veľmi obtiažne a doporučenia Americkej akadémie detskej medicíny chápeme teda ako výzvu a cieľ.
Limitovaná polygrafia, čím označujeme vyšetrenie prietoku vzduchu, pohybov hrudníku a saturácie hemoglobínu kyslíkom bez EEG záznamu má v detskom veku (na rozdiel od dospelých) obmedzenú použiteľnosť z dôvodu možného podhodnotenia závažnosti stavu a falošne negatívneho výsledku [9]. Na druhej strane niektoré moderné polygrafy svojím stavebnicovým usporiadaním umožňujú rozšíriť záznam o celú radu fyziologických parametrov vrátane EEG, čím sa rozdiel medzi polysomnografiou a limitovanou polygrafiou do určitej miery stiera. Vyšetrenia sa vykonávajú v spánkových laboratóriách (obr. 4).

RTG vyšetrovacie metódy zahŕňajú bočný RTG snímok hlavy a krku na vylúčenie abnormalít skeletu a mäkkých tkanív kraniofaciálnej oblasti. Podrobnejšiu lokalizáciu obštrukcie umožní CT alebo NMR. Tieto vyšetrenia sa štandardne nevykonávajú.
Terapia
Nechirurgická terapia
Medikamentózna liečba zahŕňa aplikáciu antibiotík, antihistaminík a systémových a lokálnych nazálnych kortikosteroidov. Cieľom je redukcia edému sliznice a nadmerného objemu tonzíl a adenoidnej vegetácie [11]. Je úspešná u pacientov s miernymi príznakmi ochorenia, pri adenoidnej vegetácii a tonzilárnej hypertrofii sa ale prikláňame k chirurgickej liečbe.
Kontinuálny pozitívny pretlak dýchacích ciest (CPAP – Continuous Positive Airway Pressure) a dvojúrovňový pozitívny pretlak dýchacích ciest (BiPAP – Bilevel Positive Airway Pressure) je liečbou závažných prípadov OSA pri zlyhaní chirurgickej liečby, prípadne u pacientov, kde adenoidná vegetácia a hypertrofia tonzil neboli príčinou apnoe, či ORL výkon nebol indikovaný (ako napr. obezita, kraniofaciálne abnormality, genetické syndrómy a nervovosvalové ochorenia). Liečba je dlhodobá, väčšina detí si na masku aplikovanú na tvár zvykne. Ako možná komplikácia dlhodobej liečby bola popísaná hypoplázia strednej tvárovej etáže [12]. V našom spánkovom laboratóriu bol doposiaľ 1 pacient so spinálnou atrofiou úspešne titrovaný a je liečený prístrojom BiPAP, další pacient s Duchenneovou svalovou dystrofiou aj napriek úspešnej titrácii prístroj zo sociálnych príčin nepoužíva.
Chirurgická terapia
Adenoidektómia je jeden z najčastejších chirurgických zákrokov. U 80 % adenotómovaných detí sa predoperačne vyskytuje chrápanie. Operácia by sa dnes mala vykonávať zásadne v celkovej anestézii u orotracheálne intubovaného pacienta. Na vizuálnu kontrolu používame optické inštrumentárium s uhlom pohľadu 45° alebo 70° zavedené transorálne, vegetáciu odstraňujeme kyretou. Adenoidektómia s endoskopickou kontrolou minimalizuje riziko ponechania rezidua a tým i recidívu [8] (obr. 2, 3).


Tonzilektómia (TE) je z dôvodu OSA indikovaná pri stredne závažnom a ťažkom OSA. Pod tonzilektómiou rozumieme kompletné extrakapsulárne odstránenie podnebnej mandle. Ak je TE indikovaná, vykonáva sa vždy obojstranne. Od dávnejšie vykonávanej jednostrannej TE sa vzhľadom ku vzniku kontralaterálnej kompenzačnej hypertrofii v súčasnosti upúšťa. Pri obštrukčných príznakoch je súčasne vykonaná i adenoidektómia [8]. Podľa viacerých autorov je táto kombinovaná operačná liečba, tzv. adenotonzilektomia, najefektívnejšou liečbou OSA [1, 3, 6, 9].
Tonzilotómiu doporučujú niektorí autori u detí s poruchou dýchania z hyperplastických tonzíl pri absencii chronického zápalu [13, 15]. U tonzilotomie sa jedná o obojstranné zmenšenie hyperplastických tonzíl CO2 laserom, monopolárnou koaguláciou alebo iným spôsobom. Tonzilotómiu vykonávame pri hypertrofii tonzil od III. stupňa klasifikácie podľa Brodského.
Septoplastika je operačná úprava vybočenej nosnej prepážky, z dôvodu chrápania je robená u detí výnimočne.
Turbinoplastika je zmenšenie objemu dolných lastúr pri nosnej nepriechodnosti použitím elektrokoagulácie alebo shaveru. Operaciu vykonávame až po zlyhaní lokálnej konzervatívnej liečby.
Uvulopalatofaryngoplastika (UPPP) je doporučovaná niektorými autormi i v detskom veku u detí postihnutých Downovým syndrómom alebo u neurologických postihnutí. Na našej klinike sme UPPP u detí doposiaľ nevykonali.
Tracheostómia je chirurgické vyústenie trachey navonok. Je účinná v liečbe OSA u detí so závažnými kraniofaciálnymi abnormalitami, u neurologicky postihnutých detí po zlyhaní iných spôsobov terapie.
Kazuistika
Na kliniku bola prijatá 13-ročná pacientka s dlhoročnou anamnézou hlasného chrápania, bez zvýšenej dennej únavy, bez dennej spavosti. Angínu mala asi 1x za 3 roky. Flexibilnou endoskopiou bola zistená plošná adenoidná vegetácia a enorálne bola zistená tonzilárna hypertrofia III. stupňa podľa Brodského. Pacientka bola vyšetrená limitovanou polygrafiou s nálezom ľahkého OSA s AHI 8,5 bez desaturácií pod 90 % SO2. Vzhľadom k výsledku klinického ORL vyšetrenia a limitovanej polygrafie bola vykonaná endoskopická adenoidektómia a tonzilotómia. S odstupom 4 mesiacov je pacientka bez chrápania, bez prehĺtacích potiaží, enorálny pooperačný nález s tonzilami nepresahujúcimi predné podnebné oblúky, endoskopicky je nosohltan volný. Pri kontrolnom vyšetrení limitovanou polygrafiou je normálna ventilácia v spánku s AHI 1,4.
Diskusia
Spánkové potiaže detských pacientov sú častým dôvodom návštev nielen otorinolaryngológa, ale hlavne pediatra. Skúsený detský lekár na základe anamnézy, symptomatológie a základného klinického vyšetrenia zväčša správne vysloví podozrenie na hyperplastickú hltanovú mandľu alebo tonzilárnu hypertrofiu. Tieto deti sú smerované na otorinolaryngologické oddelenie a indikované k operácii. Chrápanie ako významný príznak adenoidnej vegetácie sa vyskytuje asi u 80 % pacientov indikovaných k adenoidektómii. Kým na ORL klinike FN Ostrava ročne vykonáme asi 600 adenoidektómií, za rok 2008 bolo na Klinike detskej neurológie FN 25 detí vyšetrených polysomnografiou a 34 detí limitovanou polygrafiou. Myslíme si, že zatiaľ nie je z technických dôvodov možné vyšetřit spánok u všetkých detí s chrápaním. Dokonca Friedman nedoporučuje plošné vykonávanie polysomnografie u detí pri klinickom náleze hypertrofických mandlí, denných príznakov (ospalosti, únavy) a chrápania – tieto deti priamo indikuje k chirurgickému zákroku [14]. Ako ale postupovať v nejednoznačných prípadoch, pri príznakoch ťažšieho narušenia štruktúry spánku alebo pri komorbiditách?
Domnievame sa, že hlavne tieto deti by mali podstúpiť vyšetrenie v spánkovom laboratóriu. Lekári rozličných odborností so zameraním na spánkovú problematiku majú v takýchto zariadeniach najlepšie podmienky na stanovenie diagnózy a optimálnej terapie. Podmienkou spánkového laboratória je samozrejme technologické zázemie a rozvinutá medzioborová spolupráca, z čoho vyplýva nutnosť určitej centralizácie.
Myslíme si, že endoskopické vyšetrenie dýchacích ciest je indikované u každého dieťaťa s poruchou dýchania v spánku. Len na základe spoľahlivej vizualizácie dýchacích ciest je možné ušiť liečbu „na mieru“. Adenoidektómiu kombinujeme pri hypertrofii tonzil s tonzilotómiou, prípadne s tonzilektómiou. Myslíme si, že aj tonzilotómia, tj. extrakapsulárne zmenšenie tonzily po úroveň podnebných oblúkov, má opodstatnenie v liečbe OSA u detí, hlavne pri hyperplázii tonzil bez opakovaných angín. Potvrdzujú to niektoré novšie práce, napr. de la Chaux porovnaním polysomnografických údajov pred a po zákroku zistil rovnakú efektivitu liečby u skupín pacientov po tonzilektómii a po tonzilotómii, navyše autor doporučuje uprednostňovať tonzilotómiu pre nižšiu pooperačnú bolesť a nižší výskyt pooperačného krvácania [15]. Samozrejme, aj keď k operačnému zákroku pristupujeme po vyčerpaní konzervatívnej liečby, pri klinickom náleze a vyjadrenej symptomatológii obštrukcie dýchacích ciest by sa operačné riešenie nemalo odkladať. Naše skúsenosti s deťmi postihnutými chrápaním a spánkovým apnoe potvrdili, že operačný zákrok v oblasti horných dýchacích ciest resp. v oblasti hltanu môže výrazne zlepšiť klinickú symptomatológiu a objektívny nález nočného monitoringu.
Záver
OSA je stav s vysokým výskytom v detskej populácii, chrápanie môže byť jeho symptómom. V detskom veku je najčastejšou príčinou obštrukcie dýchacích ciest adenoidná vegetácia a tonzilárna hypertrofia. Pri pretrvávajúcom chrápaní je preto indikované ORL vyšetrenie vrátane endoskopie dýchacích ciest. U detí s príznakmi OSA je vhodné predoperačné vyšetrenie v spánkovom laboratóriu, kde sa vykoná monitoring spánku.
Prvou líniou liečby OSA v detskom veku je včasná adenoidektómia a tonzilektómia, event. tonzilotómia u detí bez postihnutia tonzil zápalom. Další management týchto pacientov patrí do rúk špecializovaného pracoviska.
Došlo: 2. 4. 2009
Přijato: 10. 6. 2009
MUDr. Tomáš Pniak
Otorinolaryngologická klinika
Fakultní nemocnice Ostrava
17. listopadu 1790
708 00 Ostrava-Poruba
e-mail: tomas.pniak@fnspo.cz
Sources
1. Jakubíková J. Chrápanie u detí. Martin: Neografia, 2000 : 11–56.
2. Marcus C. Sleep-disordered breathing in children. Current Option in Pediatrics 2000;12 : 208–212.
3. Šonka K, et al. Apnoe a další poruchy dýchání ve spánku. 1. vyd. Praha: Grada, 2004 : 209–223.
4. Nevšímalová S, Šonka K. Poruchy spánku a bdění. 2. vyd. Praha: Galén, 2007 : 151–234.
5. Bower Ch, Buckmiller L. What’s new in pediatric obstructive sleep apnea. Current Opinion in Otorinolaryngology & Head and Neck Surgery 2001;9 : 352–358.
6. Chan J, Edman J, Koltai P. Obstructive sleep apnea in children. American Family Physician 2004;5 : 1147–1154.
7. Peeke K, Hershberger M, Marriner J. Obstructive sleep apnea syndrome in children. Pediatric Nursing 2006;5 : 489–494.
8. Komínek P, Chrobok V, Astl J, a kol. Záněty hltanu. Havlíčkův Brod: Tobiáš, 2005 : 120–207.
9. Mindell J, Owens J. A Clinical Guide to Pediatric Sleep: Diagnosis and Management of Sleep Problems. 1st ed. Philadelphia: Lippincot Williams & Wilkins, 2003 : 107–121
10. American Sleep Disorders Association: The International Classification of Sleep Disorders: Diagnostic and Coding Manual. 2nd ed. Westchester: American Academy of Sleep Medicine, 2005 : 56–59.
11. Demain J, Goetz D. Pediatric adenoidal hypertrophy and nasal airway obstruction. reduction with aqueous nasal beclomethasone. Pediatrics 1995;95 : 355–364.
12. Li K, Riley R, Guilleminault C. An unreported risk in the use of home nasal continuous positive airway pressure and home nasal ventilation in children: mid face hypoplasia. Chest 2000;117 : 916–918.
13. Hultcrantz E, Linder A, Markstorm A. Tonsillectomy or tonsillotomy? A randomised study comparing postoperative pain and long-term effects. Int. J. Pediatr. Otorinolaryngol. 1999;51 : 171–176.
14. Friedman N. Polysomnography should not be required both before and after adenotonsilectomy for childhood sleep disordered breathing. Journal of Clinical Sleep Medicine 2007;7 : 678–680.
15. De la Chaux R, Klemens C, Patscheider M, et al. Tonsillotomy in the treatement of the obstructive sleep apnea syndrome in children: polysomnographic results. Int. J. Pediatr. Otorhinolaryngol. 2008;9 : 1411–1417.
Labels
Neonatology Paediatrics General practitioner for children and adolescentsArticle was published in
Czech-Slovak Pediatrics

2009 Issue 12
- What Effect Can Be Expected from Limosilactobacillus reuteri in Mucositis and Peri-Implantitis?
- The Importance of Limosilactobacillus reuteri in Administration to Diabetics with Gingivitis
-
All articles in this issue
- Lung Injury Caused by Incorrect Strategies of Mechanical Lung Ventilation in Experimental Study
- Probiotic Bacteria in Human Breast Milk – Myth or Reality?
- Snoring and Obstruction Sleep Apnea at the Child Age from the Otolaryngologist Point of View
- Preventive Intervention Programs in the Area of Healthy Nutrition for Children – the Projects of the World Health Organization to Fight Children Obesity
- Nursing Care of Newborns in England
- Czech-Slovak Pediatrics
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Snoring and Obstruction Sleep Apnea at the Child Age from the Otolaryngologist Point of View
- Preventive Intervention Programs in the Area of Healthy Nutrition for Children – the Projects of the World Health Organization to Fight Children Obesity
- Lung Injury Caused by Incorrect Strategies of Mechanical Lung Ventilation in Experimental Study
- Probiotic Bacteria in Human Breast Milk – Myth or Reality?
