Ruptúra žalúdka u nedonoseného novorodenca
Gastric Rupture in Premature Newborn
Gastric rupture is rare entity. In literature is noticed less then 100 cases. Mortality rate of the disease is about 50 percent.
Case report described gastric rupture in preterm infant with many risk factors.
Key words:
gastric rupture, pneumoperitoneum, newborn
:
Z. Bukovinská; K. Maťašová; D. Murgaš; Z. Strechová; I. Krausová; M. Dragula 1; M. Zibolen
:
Neonatologická klinika JLF UK a MFN, Martin
prednosta prof. MUDr. M. Zibolen, CSc.
; Klinika detskej chirurgie JLF UK a MFN, Martin
prednosta doc. MUDr. M. Dragula, PhD., mim. prof.
1
:
Čes-slov Pediat 2010; 65 (1): 19-21.
:
Case Report
Ruptúra žalúdka je vzácna. V dostupnej literatúre je zaznamenaných menej ako 100 prípadov vzniku ruptúry. Mortalita ochorenia je približne 50 %.
Kazuistika opisuje prípad ruptúry u predtermínového novorodenca s viacerými rizikovými faktormi.
Kľúčové slová:
ruptúra žalúdka, pneumoperitoneum, novorodenec
Úvod
Perforácia gastrointestinálneho traktu je u novorodencov zriedkavým ochorením s vysokou mortalitou [1]. Perforácia čreva môže byť spontánna, v dôsledku črevnej obštrukcie alebo pri nekrotizujúcej enterokolitíde. Ruptúra žalúdka sa vyskytuje vzácne, je častejšia u novorodencov mužského pohlavia [2].
Kazuistika predstavuje prípad ruptúry žalúdka u predtermínového novorodenca.
Kazuistika
Chlapec narodený v ukončenom 29. týždni tehotnosti cisárskym rezom pre intrauterínnu rastovú retardáciu, hypoxiu a parciálnu abrupciu placenty. Prenatálne matke neboli podané kortikosteroidy.
Bezprostredná adaptácia po pôrode bola primeraná, Apgarovej skóre 7 bodov v prvej, 7 bodov v 5. minúte a 8 bodov v 10. minúte života, pôrodná hmotnosť 790 g (hypotrofia pod 5. percentil podľa Kučeru), dĺžka 37 cm. Ihneď po pôrode bola začatá ventilačná podpora formou nCPAP. Pre zvýrazňujúce sa dyspnoe pri použitom PEEP 8 cm H2O a stúpajúcu potrebu kyslíka (FiO2 do 0,35) bol podaný v priebehu prvej hodiny surfaktant v dávke 150 mg fosfolipidov/kg telesnej hmotnosti. Následne bolo dieťa extubované na nCPAP ventilačnej podpore bez potreby kyslíka. Pre riziko perinatálnej infekcie bola profylakticky ordinovaná dvojkombinácia antibiotík.
Dieťa v prvých hodinách bolo obehovo stabilné, systémový tlak krvi bol vo fyziologickom rozmedzí, bola podaná krátkodobá liečba dopamínom v renoprotektívnej dávke (2 μg/kg/min). Bol zavedený umbilikálny venózny aj arteriálny katéter. Výsledky laboratórneho vyšetrenia pri prijatí boli v norme, mikrobiologický nález bol negatívny.
Od prvého dňa života bol započatý enterálny príjem formulou pre predčasne narodené deti v minimálnych dávkach, ktoré dieťa toleruje. Na tretí deň života dieťa prestáva tolerovať enterálny príjem, zvyšuje sa reziduálny obsah v žalúdku a dochádza k výraznej distenzii brucha. Na rentgenovej (RTG) snímke výrazná plynatosť gastrointestinálneho traktu s enormne dilatovaným žalúdkom a črevami, bez známok pneumoperitonea (obr. 1).
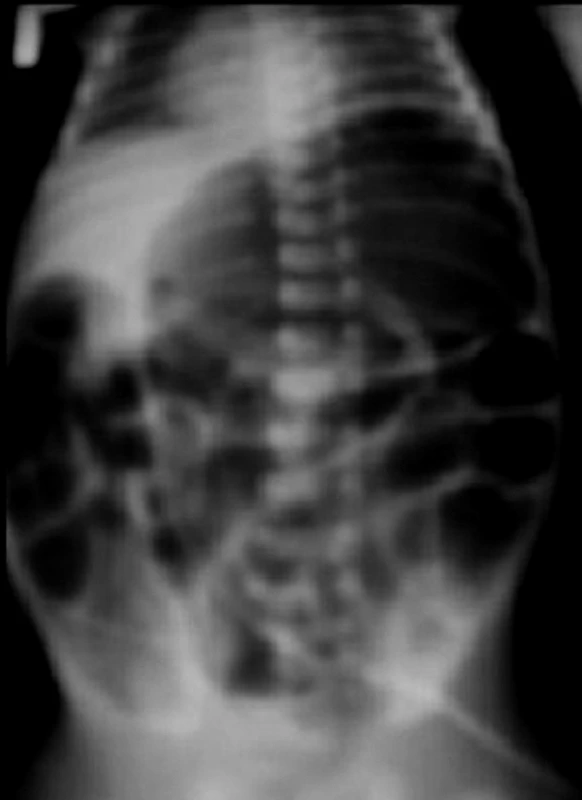
V laboratórnych parametroch bol zaznamenaný mierny vzostup C reaktívneho proteínu, krvný obraz bol v norme. Okamžite bol prerušený enterálny príjem, bola zavedená otvorená orogastrická sonda. Chirurgom bola vylúčená náhla príhoda brušná a lokálny nález na bruchu sa do 24 hodín upravil. Na 5. deň života bol klinicky stav stabilný, bez distenzie brucha, opäť bola začatá enterálna výživa. Na 6. deň bol dieťaťu pre potrebu pokračovania totálnej parenterálnej výživy zavedený plávajúci centrálny venózny katéter cez vena saphena. Pri verifikovaní pozície hrotu katétra na RTG snímke bol prekvapivo zistený obraz pneumoperitonea (obr. 2).
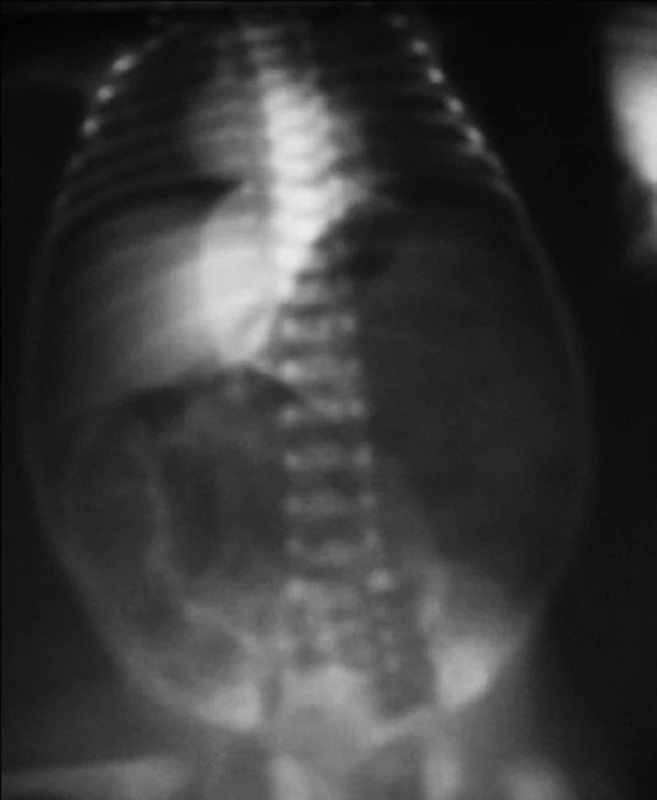
Pre podozrenie na perforáciu čreva bola indikovaná urgentná laparotómia. Pri revízii dutiny brušnej chirurg nachádza ruptúru steny žalúdka v oblasti veľkej kurvatúry v dĺžke 7 cm. Tenké aj hrubé črevo boli intaktné. Defekt žalúdočnej steny bol ošetrený sutúrou v dvoch vrstvách. Pooperačný priebeh bol bez významnejších komplikácií, dieťa bolo na synchrónnej umelej pľúcnej ventilácii 14 dní. Na 13. pooperačný deň bola za účelom zistenia zhojenia a tesnosti bývalej ruptúry vykonaná pasáž gastrointestinálnym traktom. Vyšetrením bol zistený voľný prechod kontrastnej látky žalúdkom bez jej prieniku mimo lúmen. Následne bol začatý enterálny príjem formulou v stúpajúcich dávkach. Plná enterálna výživa bola dosiahnutá na 40. deň hospitalizácie. Pre diagnostikovanú retinopatiu nedonosených bol indikovaný operačný zákrok, dieťa bolo preložené do DFNsP Bratislava.
Diskusia
Ruptúra žalúdka novorodenca je vzácna klinická jednotka. Zvýšená incidencia je zaznamenaná u predčasne narodených novorodencov. Významnú úlohu pri vzniku perforácie zohráva prítomnosť viacerých prenatálnych a postnatálnych rizikových faktorov. Medzi najčastejšie patrí predčasný odtok plodovej vody, predčasné odlučovanie placenty, amnionitída, asfyxia, rastová reštrinkcia a nízka pôrodná hmotnosť. V literatúre sú popisované tri patofyziologické mechanizmy vzniku ruptúry žalúdka: traumatický, ischemický (stresová ruptúra) a spontánny [3].
Vo veľkej väčšine prípadov je ruptúra žalúdka spôsobená iatrogénne priamym poranením najčastejšie orogastrickou alebo nazogastrickou sondou. Medzi rizikové faktory vzniku traumatickej ruptúry patrí taktiež pozitívna pretlaková ventilácia s distenziou gastrointestinálneho traktu [4, 5]. Dá sa predpokladať, že kontinuálny pretlak v dýchacích cestách, ktorým bol liečený aj náš pacient (nCPAP), mohol byť spolupodieľajúcim sa faktorom na ruptúre.
Mechanizmus ischemickej ruptúry bol opísaný Touloukianom a Scholanderom v roku 1963 a 1973. Ich štúdie na zvieracích modeloch potvrdili prítomnosť ponáracieho reflexu (diving reflex) počas asfyxie. Uvedený reflex je príčinou centralizácie obehu s redukciou prietoku krvi stenou žalúdka s následným vznikom lokálnej ischémie. Žalúdočná acidita spolu s lokálnou ischémiou sa môže podieľať na vzniku perforácie a ruptúry žalúdočnej steny [6, 7]. Dlhodobá prenatálna centralizácia obehu pri rastovej reštrinkcii in utero bola predisponujúcim faktorom aj u nášho pacienta. Pri abrupcii placenty pred pôrodom bola centralizácia pravdepodobne ešte akútne vystupňovaná.
Mechanizmus vzniku spontánnej gastrickej perforácie nie je dodnes objasnený. Termínom spontánna sa označuje ruptúra žalúdka u novorodencov bez prítomnosti rizikových faktorov. Za jednu z možných príčin jej vzniku bola považovaná absencia svaloviny steny žalúdka. Experimentálne štúdie v neskoršom období však túto teóriu nepotvrdili [2, 8].
Ruptúra žalúdka sa vyskytuje predominantne u novorodencov mužského pohlavia, najčastejšie medzi 2. až 7. dňom života. Najčastejšie vzniká na veľkej kurvatúre v dĺžke 0,5–8 cm [9, 10]. Prvým klinickým príznakom býva abdominálna distenzia s progredujúcou respiračnou insuficienciou a rozvojom príznakov náhlej brušnej príhody. Občas býva prítomný podkožný emfyzém. Vracanie je zriedkavé. Rentgenologicky sú zistené známky pneumoperitonea s chýbaním žalúdočnej bubliny. Akútny respiračný distres spôsobený vysokým stavom bránice pri rozsiahlom pneumoperitoneu môže vyžadovať akútnu dekompresiu punkčnou aspiráciou vzduchu z peritoneálnej dutiny. Prítomnosť vzduchu v skróte na jednej z rentgenových snímok nášho pacienta bol dôkazom veľkého množstva voľného vzduchu v peritoneálnej dutine.
Liečba ruptúry žalúdka je výlučne chirurgická. Zahrňuje ošetrenie okrajov perforácie (debridement) s uzatvorením defektu v dvoch vrstvách. Parciálna gastrektómia je indikovaná len v prípadoch s rozsiahlou nekrózou steny žalúdka [11]. Mortalita pri ruptúre žalúdka je približne u 50 % prípadov. Najdôležitejším faktorom ovplyvňujúcim prežitie je dĺžka časového intervalu medzi vznikom ruptúry a jej chirurgickou liečbou [4, 10].
V nami popisovanom prípade bolo pneumoperitoneum náhodným nálezom na RTG snímke bez prítomnosti klinických príznakov náhlej brušnej príhody. Po diagnostikovaní bola vykonaná urgentná laparotómia.. Pravdepodobnou príčinou ruptúry žalúdka nášho pacienta bola kombinácia viacerých rizikových faktorov. Prenatálna centralizácia obehu s rastovou reštrinkciou bola vystupňovaná abrupciou placenty, čo mohlo viesť k závažnej ischémii žalúdočnej steny. Bezprostredným podnetom mohla byť distenčná liečba formou CPAP. Priamy traumatizmus steny žalúdka nepredpokladáme.
Podporené projektom „Centrum excelentnosti pre perinatologický výskum”, ktorý je spolufinancovaný zo zdrojov ES.
Podporené grantom UK č. 37/2009.
Došlo: 6. 8. 2009
Přijato: 15. 12. 2009
MUDr. Zuzana Bukovinská
Neonatologická klinika
Martinská fakultná nemocnica
Kollárova 2
036 59 Martin
Slovenská republika
e-mail: bukovinska.zuzana@gmail.com
Sources
1. Niramis R, Watanatittan S, Anunutakosol M, Rattanasuwan T, Burangkitjaroen V. Meconium peritonitis. J. Med. Assoc. Thai. 1999;82 : 1063–1070.
2. Ling CM, Lee HC, Kao HA. Neonatal gastric perforation: report of 15 cases review of literature. Pediatr. Neonatol. 49, 2008;49 : 65–70.
3. Dillon P, Cilley R. Lession of the stomach. In: Pediatric Surgery. WB Saunders Company, 2002 : 396–397.
4. Goosfeld JL, Molinari FM, Chaet M, et al. Gastrointestinal perforation and peritonitis in infants and children. Surgery 1996;120 : 650–656.
5. Gharehbaghy M, Raffey M. Acute gastric perforation in neonatal period. Med. J. Islam. Acad. Scien. 2001;14 : 67–69.
6. Touloukian RT. Gastric ischemia: The primary factor in neonatal perforation. Clin. Pediatr. 1973;12 : 219.
7. Scholander PF. Master switch of life. Sci. Am. 1963;209 : 92.
8. Korhonen P, Helminen M, Iber I. An unexpected cause of gastric perforation in a term - born neonate. Acta Pediatr. 2007;96 : 600–601.
9. Ryckman FC. Selected anomalies and intestinal obstruction. In: Neonatal Perinatal Medicine Disease of the Fetus and Infant. 7th ed. USA: Mosby, 2002 : 1–1283.
10. Cloherty J, Eichenwald E, Stark A. Manual of Neonatal Care. 6th ed. Philadelphia: Lippincott Wiliams, 2008 : 1–747.
11. Kuremu RT, Hadley GP, Wiersma R. Gastrointestinal tract perforation in neonates. Tropical Doctor 2007;37 : 1–3.
Labels
Neonatology Paediatrics General practitioner for children and adolescentsArticle was published in
Czech-Slovak Pediatrics

2010 Issue 1
- What Effect Can Be Expected from Limosilactobacillus reuteri in Mucositis and Peri-Implantitis?
- The Importance of Limosilactobacillus reuteri in Administration to Diabetics with Gingivitis
-
All articles in this issue
- Development of Asthma Symptoms and Allergic Sensitization in Preschool Children – Results of a Prospective Cohort Study
- Gastric Rupture in Premature Newborn
- Salmonella Arthritis of Talocrural Joint in a Suckling
- Urinary Tract Infections in Adolescents
- Complementary Nutrition – Commentary of the Committee for Nutrition ESPGHAN
- Epidemiology of Children’s Burn Trauma in South Moravia A comparative study after 15 years
- Czech-Slovak Pediatrics
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Urinary Tract Infections in Adolescents
- Complementary Nutrition – Commentary of the Committee for Nutrition ESPGHAN
- Gastric Rupture in Premature Newborn
- Salmonella Arthritis of Talocrural Joint in a Suckling
