Virová hepatitida A – séroprevalence a proočkovanost v Jihomoravském kraji
Viral hepatitis A – seroprevalence and vaccine coverage rate in the South Moravian Region
Aim:
To map the current seroprevalence of antibodies and vaccine coverage against viral hepatitis A (VHA) in the general population of the South Moravian Region (SMR).
Material and methods:
During the VHA outbreak in 2016, nearly 3500 persons were investigated epidemiologically by the Regional Public Health Authority of the SMR within the anti-epidemic measures. The data collected were, among others, basic personal data and information whether the person has been vaccinated against VHA. For the reportedly vaccinated, the information was checked in the GP records or vaccination card. Those who reported to be unvaccinated were referred for serological testing. For the purposes of this retrospective prevalence study, available data on 3130 persons were analysed. The study population was divided into 10 age groups (0–4 years, 5–9 years, 10–14 years, 15–19 years, 20–24 years, 25–34 years, 35–44 years, 45–54 years, 55–65 years, and 65 years and over). The numbers of vaccinated persons with positive total antibodies and of those who tested negative were determined. The data obtained were statistically analysed using the Microsoft Excel tabular processor.
Results:
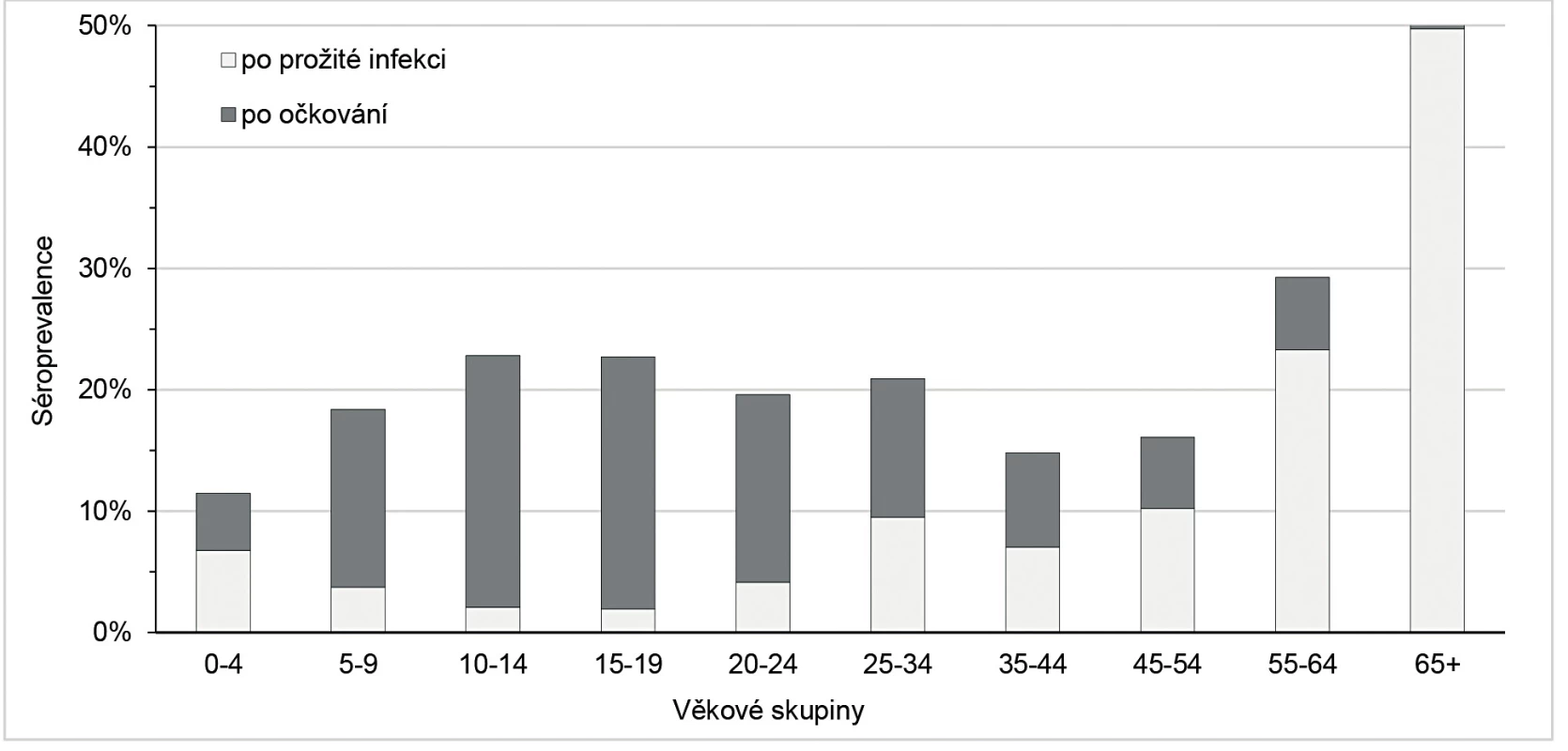
Of the study cohort of 3130 persons, 659 (21.05 %) turned out to be seropositive, and 320 (10.22 %) of the seropositives were vaccinated. The seroprevalence rates in the age groups over 35 years were increasing with increasing age, being the highest (51.40 %) in those aged 65 years and older. The highest vaccine coverage rates were achieved in the age groups 10–14 years (20.73 %) and 15–19 years (20.77 %).
Conclusion:
The seroprevalence rates of antibodies against VHA in the general population of the SMR are very low (21.05 %), being even lower than previously reported. The vaccine coverage rate against VHA is 10.22 %. The results show higher vaccine coverage rates in those born after the vaccine against VHA was implemented. Children show the highest vaccine coverage rates. Adults tend to get vaccinated less often. This fact promotes the risk of infection spread and outbreaks, as recently evidenced by the spread of infection from persons engaging in risky behaviours to the general population of young working-age adults.
Keywords:
viral hepatitis A – seroprevalence – vaccine coverage rate – susceptibility
:
V. Ovesná; R. Ciupek *
:
Epidemiol. Mikrobiol. Imunol. 67, 2018, č. 1, s. 12-17
:
Original Papers
*a kolektiv
Cíl práce:
Zjistit aktuální situaci séroprevalence protilátek a proočkovanosti proti virové hepatitidě A (VHA) v běžné populaci Jihomoravského kraje (JMK).
Materiál a metodika:
V roce 2016 bylo během probíhající epidemie VHA v rámci protiepidemických opatření prováděných Krajskou hygienickou stanicí JMK epidemiologicky vyšetřeno téměř 3 500 osob. Zjištěny byly mimo jiné základní osobní údaje a informace o absolvování očkování proti VHA. Údaj o provedeném očkování byl ověřen ve zdravotnické dokumentaci evidujícího praktického lékaře nebo v očkovacím průkazu dané osoby. V případě negativní historie očkování byly osoby odeslány k lékaři k sérologickému vyšetření. Pro účely této retrospektivní prevalenční studie byla analyzována data dostupná celkem u 3 130 osob. Podle věku byla populace rozdělena do deseti věkových skupin (0–4 roky, 5–9 let, 10–14 let, 15–19 let, 20–24 let, 25–34 let, 35–44 let, 45–54 let, 55–65 let a 65 a více let). V této populaci byly zjištěny počty osob s platným očkováním a pozitivními celkovými protilátkami a počet osob s výsledkem negativním. Získaná data byla statisticky zpracována pomocí tabulkového procesoru Microsoft Excel.
Výsledky:
V daném souboru 3 130 osob bylo zjištěno celkem 659 (21,05 %) séropozitivních osob, z čehož bylo 320 (10,22 %) osob očkovaných. Séroprevalence ve věkových skupinách nad 35 let stoupala s věkem, nejvyšší zastoupení imunních osob je ve věku nad 65 let (51,40 %). Proočkovanost byla nejvyšší u osob ve věku 10–14 let (20,73 %) a 15–19 let (20,77 %).
Závěr:
Séroprevalence protilátek proti VHA ve studované běžné populaci JMK je velmi nízká (21,05 %) a hluboko pod výsledky dříve realizovaných studií. Proočkovanost proti VHA je 10,22 %. Výsledky ukazují na vyšší proočkovanost u osob narozených po zavedení očkování proti VHA, nejčastěji jsou očkovány děti. Dospělí doporučené očkování využívají v menší míře. Tento fakt napomáhá riziku šíření nákazy a vzniku epidemií, pro které je v poslední době charakteristické šíření od osob vykazujících rizikové chování do běžné populace mladých dospělých v produktivním věku.
Klíčová slova:
virová hepatitida A – séroprevalence – proočkovanost – vnímavost
ÚVOD
Virová hepatitida typu A (VHA) je infekční onemocnění, jehož původcem je malý neobalený RNA virus hepatitidy A (HAV), rodu Hepatovirus, čeledi Picornaviridae. HAV se replikuje v hepatocytech, a vyvolává tak imunitní reakci – zánět jater s poškozením jejich funkce [9].
Klinický obraz onemocnění může být inaparentní nebo manifestní se symptomy různé intenzity. Manifestní formu onemocnění je možné rozdělit do 4 stadií: první, asymptomatické stadium (inkubační doba) trvá 10–50 dní; druhé, pre-ikterické stadium (prodromální období) je charakterizované několik dnů i týdnů trvajícími nespecifickými symptomy; třetí, ikterické stadium již vyústí ve specifické symptomy postižení jater; čtvrté stadium je až několikaměsíční doba rekonvalescence s nutnou dietou a omezením fyzické aktivity. Průběh infekce se liší v závislosti na věku, zejména u dětí probíhá onemocnění většinou inaparentně (90 % dětí do 6 let) nebo skrytě pod obrazem virózy, s věkem nemocného pak roste klinická závažnost onemocnění. Obecně VHA mívá spíše mírný klinický průběh a komplikace se vyskytují zřídka (protrahovaný průběh nebo opakované relapsy, cholestáza, fulminantní průběh s akutním selháním jater, smrt – letalita 2,1 % u dospělých nad 40 let) [9, 10].
Diagnostika onemocnění je založena na sérologickém vyšetření přítomnosti protilátek proti HAV (anti-HAV) v séru (séroprevalence). Anti-HAV protilátky typu IgM značící akutně probíhající onemocnění jsou detekovatelné od třetího týdne po infekci, vrcholu dosahují během akutní fáze 4.–8. týden po infekci a následně klesají, přičemž zcela vymizí za 4–6 měsíců. Anti-HAV protilátky typu IgG jsou známkou získané imunity po prožité infekci, objevují se během akutní fáze, vrcholu dosahují 3–6 měsíců po infekci a přetrvávají roky, postižený tak získává dlouhodobou, pravděpodobně celoživotní imunitu [6, 9, 10]. Od roku 1992 se s vývojem vakcíny další, a sice bezpečnou a účinnou, možností získání dlouhodobé imunity (anti-HAV protilátek IgG) stalo očkování [8]. Postinfekční a postvakcinační protilátky nelze běžnými diagnostickými testy odlišit.
Zdrojem infekce je výlučně infikovaný člověk, přičemž HAV začíná vylučovat ve stolici již 1–2 týdny před objevením prvních symptomů onemocnění, nejvyšší koncentrace viru se ve stolici nachází na konci inkubační doby, v prodromálním stadiu a po odeznění symptomů je již nedetekovatelná. K přenosu HAV dochází fekálně-orální cestou, přímým kontaktem prostřednictvím neumytých rukou nebo nepřímo prostřednictvím znečištěných předmětů, konzumací kontaminované vody či potravin. Onemocnění VHA proto bývá spojeno především s nízkou úrovní socioekonomického statusu a hygienického standardu a vysokou hustotou zalidnění a je v současnosti endemické hlavně v rozvojových zemích (Afrika, Střední a Jižní Amerika, Blízký východ, jižní a jihovýchodní Asie, Oceánie), nicméně se stále vyskytuje celosvětově [9, 10].
Pokles nemocnosti v rozvinutých částech světa, včetně České republiky (ČR), vede ke změně v epidemiologii VHA. V minulosti zde byl (a v endemických zemích stále trvá) běžný výskyt především u dětí a vnímavost k infekci následně klesala s věkem. V současnosti dochází k posunu vnímavosti do vyšších věkových skupin, poklesu séroprevalence protilátek v populaci a nárůstu souboru vnímavých osob jako podklad pro snadné šíření infekce v populaci a vznik epidemií [2, 9, 10].
Epidemický výskyt VHA největšího rozsahu se na území ČR vyskytl v roce 1979, od té doby se opakovaně vyskytují epidemie menšího rozsahu, spíše lokálního charakteru (obr. 1). Epidemie v roce 2008 propukla mezi uživateli drog a bezdomovci na území hlavního města Prahy a Středočeského kraje, odkud se však rozšířila do běžné populace, zejména produktivního věku a následně na území dalších krajů [8].
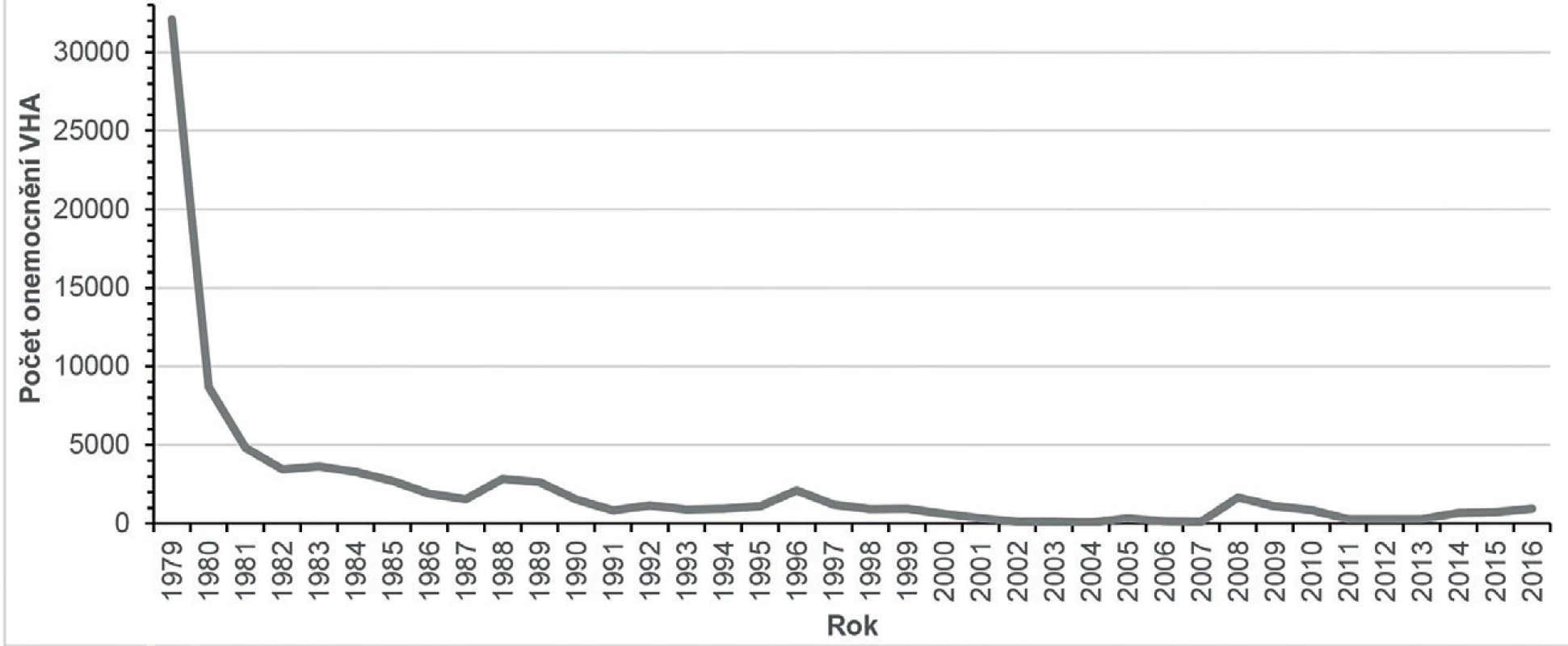
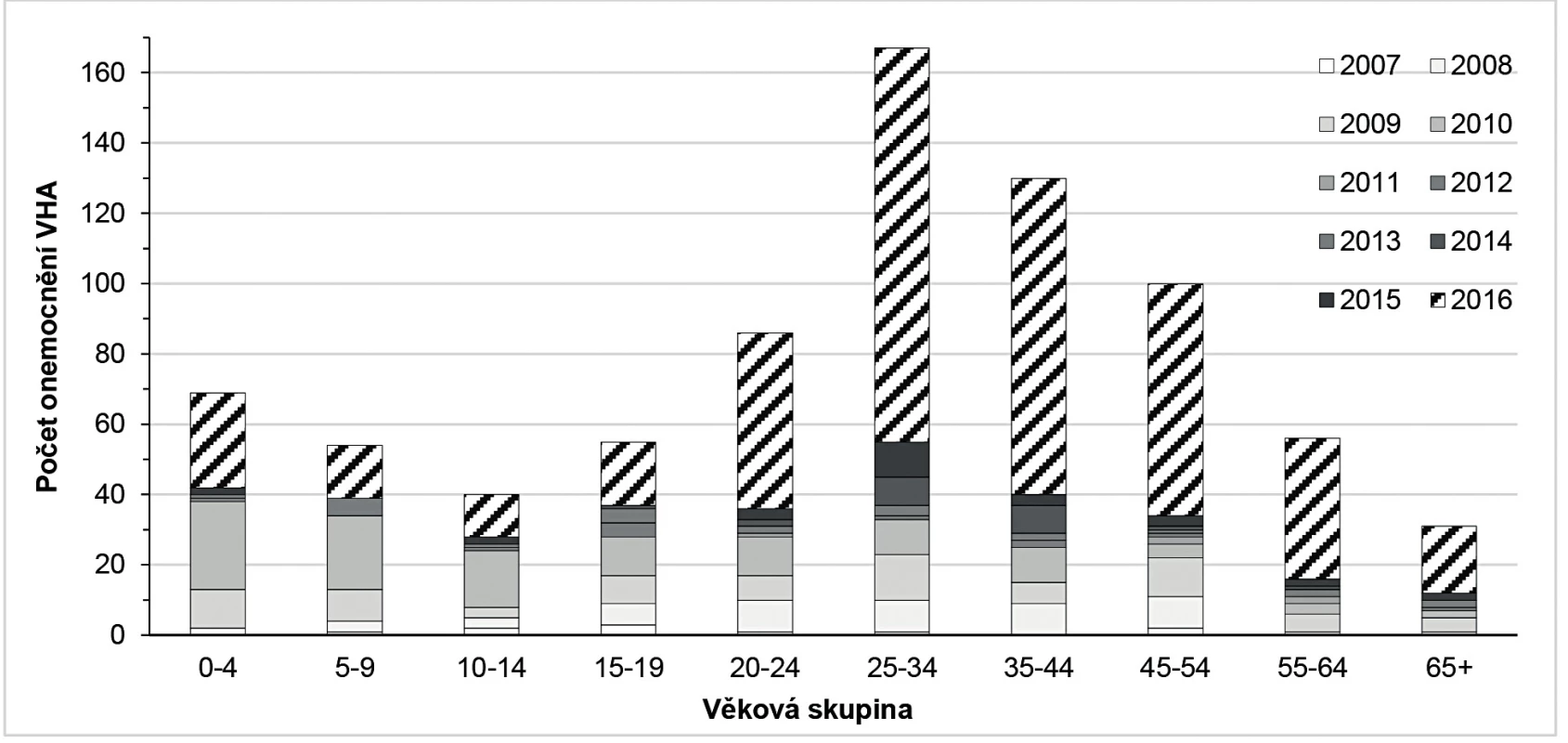
Charakteristický počátek epidemie u osob vykazujících rizikové chování s následným šířením do populace bez rizikových faktorů a většina nemocných v dospělém věku se jeví novým trendem v epidemiologii VHA jako důsledek vysoké vnímavosti populace. Dalším příkladem tohoto trendu může být epidemie VHA, která zasáhla Jihomoravský kraj (JMK) v roce 2016. Zatímco v předešlých letech bylo v JMK ročně evidováno 10–30 případů VHA, většinou importovaných ze zahraničí, v roce 2016 se jednalo z 449 hlášených případů o import pouze u 3 nemocných a 446 případů bylo autochtonních, v souvislosti s epidemickým výskytem, což bylo ověřeno vyšetřením genotypu viru. Nejvíce postižena byla věková kategorie mladých dospělých. Věkové rozložení nemocných VHA v JMK za posledních 10 let, včetně epidemického roku 2016, je zobrazeno v grafu na obrázku 2.
Vnímavostí a séroprevalencí anti-HAV protilátek v populaci se zabývala Světové zdravotnické organizace (WHO) v roce 2010 a Evropské středisko pro prevenci a kontrolu nemocí (ECDC) v roce 2016. Pro souhrnné zhodnocení situace v ČR byly použity studie realizované v letech 1982–2004. WHO byla ČR zařazena mezi země s nízkou úrovní séroprevalence (nad 50 % ve věku 30 let, pod 50 % ve věku 15 let), kdy je téměř polovina dospělých ve středním věku k infekci HAV vnímavá [9]. ECDC byla ČR označena zemí s velmi nízkou séroprevalencí (pod 50 % ve věku 30 let) a vysokou vnímavostí dospělých osob (nad 70 % ve věku 30 let, okolo 50 % ve věku 50 let) [2]. Výstupy užitých studií pro názornost převedené na ročník narození sledovaných osob znázorňuje graf na obrázku 3.
![Séroprevalence VHA populace ČR podle ročníku narození
a) Sérologický přehled 1984 [7],
b) Sérologický přehled 1996 [7],
c) Sérologický přehled 2001 [5, 6],
d) Séroprevalence u českých vojáků U. N. jednotek v letech 1991–1995 [1]
e) Séroprevalence u nevakcinované dospělé populace starší 40 let [3].
Figure 3. VHA seroprevalence in the population of the Czech Republic by year of birth
a) Serological survey 1984 [7],
b) Serological survey 1996 [7],
c) Serological survey 2001 [5, 6],
d) Seroprevalence in Czech soldiers of U. N. in 1991–1995 [1],
e) Seroprevalence in non-vaccinated adults aged <40 years [3].](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/2a0052a991a71b83e06900660d19b028.jpg)
Od roku 2004 (resp. u osob narozených po roce 2000) nebyl vývoj séroprevalence v ČR na populační úrovni sledován a její vývoj bylo možné pouze předpokládat. Byly proto zpracovány a analyzovány výstupy epidemiologických šetření prováděných v rámci řešení epidemie v JMK.
Cílem této analýzy bylo zjistit aktuální situaci séroprevalence anti-HAV protilátek a proočkovanosti proti VHA v běžné populaci JMK jako podklad pro možné diskuse na téma preventivních profylaktických opatření a očkování.
MATERIÁL A METODY
V roce 2016 bylo během probíhající epidemie VHA v rámci protiepidemických opatření prováděných Krajskou hygienickou stanicí JMK epidemiologicky vyšetřeno téměř 3 500 osob. Zjištěny byly mimo jiné základní osobní údaje (jméno a příjmení, datum narození, bydliště) a informace o absolvování očkování proti VHA. Údaj o provedeném očkování byl dále ověřen ve zdravotnické dokumentaci evidujícího praktického lékaře nebo v očkovacím průkazu dané osoby – za platné očkování byla považováno kompletní očkování dvěma dávkami nebo jednou dávkou v předešlých 12 měsících. V případě negativní historie očkování byly osoby odeslány ke svému praktickému lékaři k vyšetřením stanovených právním předpisem. Tato vyšetření zahrnují sérologické vyšetření přítomnosti anti-HAV protilátek jako součást nařízeného lékařského dohledu nebo zvýšeného zdravotnického dozoru podle zákona č. 258/2000 Sb., o ochraně veřejného zdraví, ve znění pozdějších předpisů. Výsledky sérologického vyšetření byly směrodatné pro pokračování opatření, případnou aplikaci postexpozičního profylaktického očkování, rozhodnutí o akutně probíhajícím onemocnění a nařízení následné izolace.
Pro účely této retrospektivní prevalenční studie byla analyzována data dostupná celkem u 3 130 osob, u kterých byla provedena protiepidemická opatření. Z celkového počtu oslovených osob byly vyřazeny osoby, u kterých nebyly zaznamenány a nepodařily se zpětně dohledat všechny potřebné údaje. Podle věku byla populace rozdělena do deseti věkových skupin (0–4 roky, 5–9 let, 10–14 let, 15–19 let, 20–24 let, 25–34 let, 35–44 let, 45–54 let, 55–65 let a 65 a více let). Ve studované populaci byly zjištěny počty osob s platným očkováním a pozitivními celkovými protilátkami v ochranných titrech (anti-HAV IgG pozitivní, séropozitivní) a počet osob s výsledkem negativním (anti-HAV IgG negativní, séronegativní), a tedy vnímavých k infekci. Osoby s výsledkem sérologického vyšetření značícím akutně probíhající infekci (anti-HAV IgM pozitivní) byly zahrnuty do skupiny osob vnímavých k infekci (séronegativních), aby nedošlo k systematické chybě vlivem výběru osob v epidemiologicky významném kontaktu s onemocněním VHA během toho času probíhající epidemie.
Získaná data byla statisticky zpracována pomocí tabulkového procesoru Microsoft Excel.
Výsledkem jsou informace o věkově specifické séroprevalenci, proočkovanosti a vnímavosti k infekci HAV.
VÝSLEDKY
Studovaná populace zahrnovala celkem 3 130 osob, z toho 1 427 mužů (45,59 %) a 1 703 žen (54,41 %). Zastoupení osob obou pohlaví bylo v jednotlivých věkových skupinách rovnoměrné. Rozložení studované populace z hlediska pohlaví a věkových skupin je uvedeno v tabulce 1.
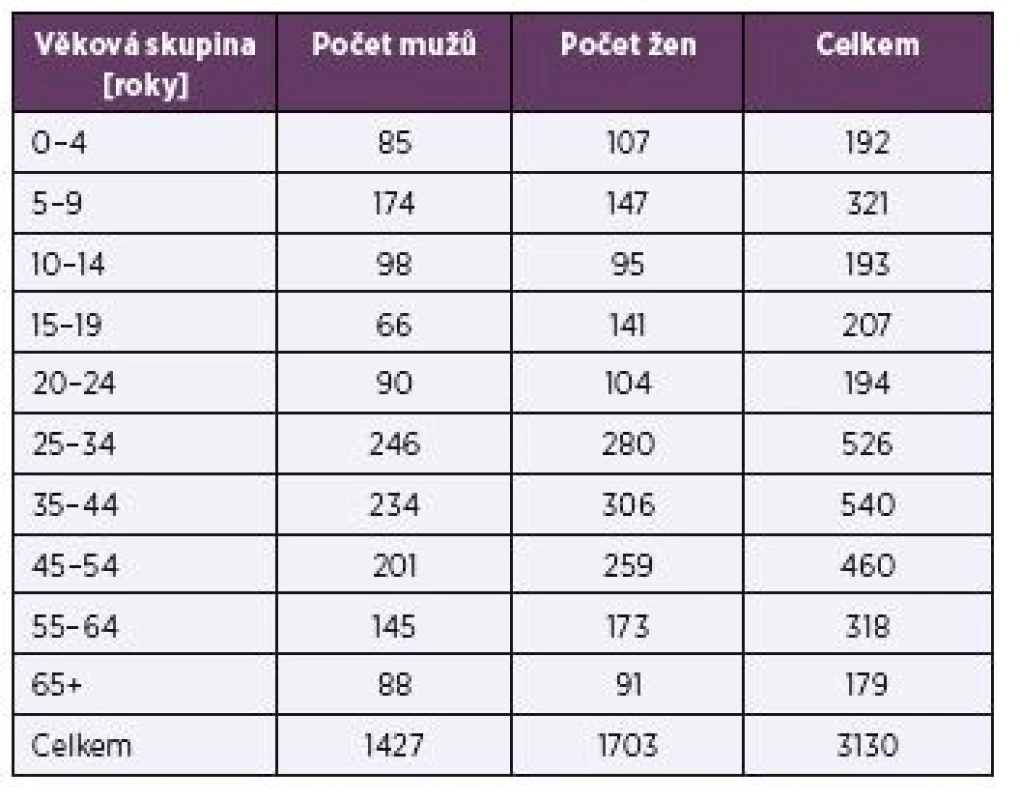
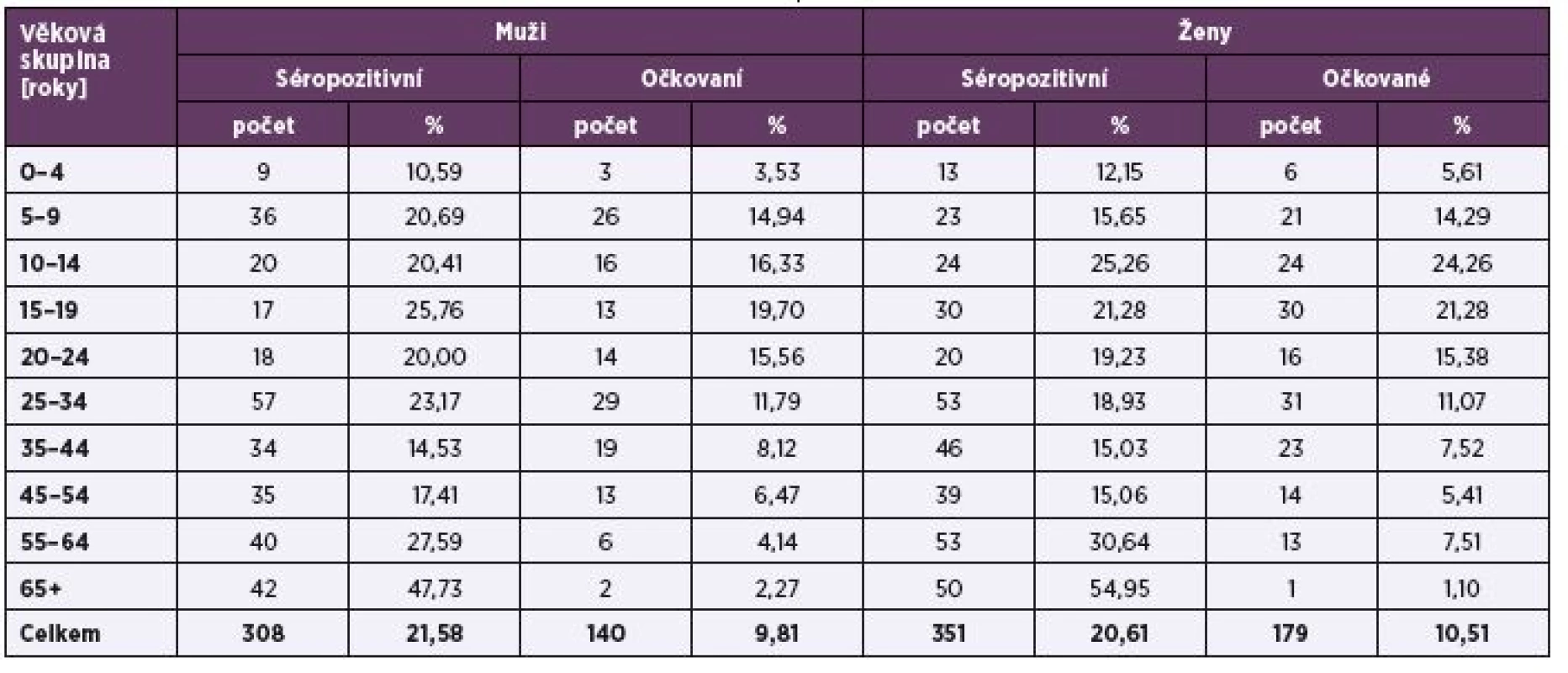
Na základě údajů o očkování a výsledků sérologického vyšetření bylo v daném souboru zjištěno celkem 659 (21,05 %) séropozitivních osob se získanými protilátkami po prožité infekci nebo po očkování, z čehož bylo očkováno 320 osob (10,22 %), a 2471 (78,95 %) séronegativních osob. Séroprevalence anti-HAV protilátek a proočkovanost v jednotlivých věkových skupinách je uvedena v tabulce 2.
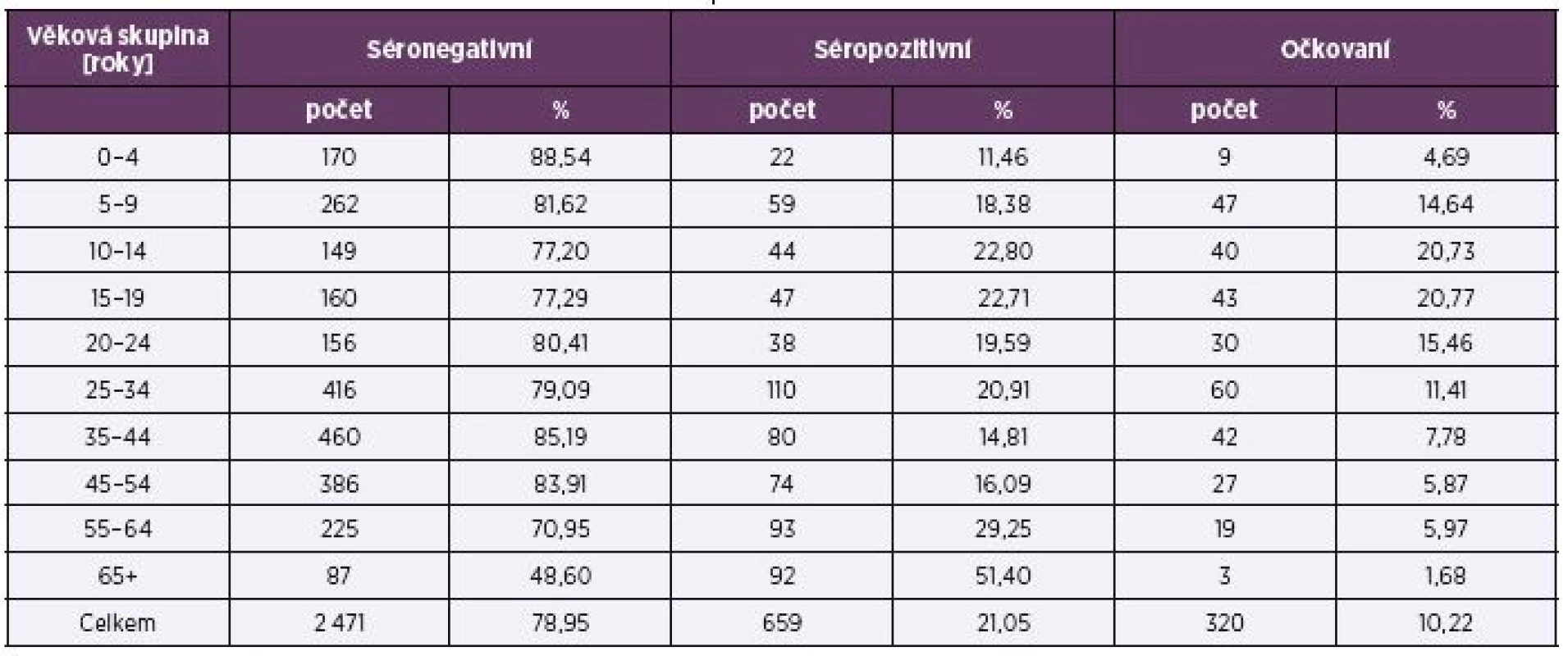
Séroprevalence ve věkových skupinách nad 35 let stoupala s věkem, nejvyšší zastoupení séropozitivních osob bylo zaznamenáno ve věku nad 65 let (51,40 %), což je dáno vysokým podílem osob po prožité infekci v minulosti (49,72 %). Naopak u mladých dospělých a především u dětí je výrazně vyšší podíl očkovaných osob. Nejvíce očkovaných je ve věku 10–14 let (20,73 %) a 15–19 let (20,77 %), v těchto skupinách je také nejmenší zastoupení osob po prožité infekci (cca 2 %). Závislost séroprevalence na věku znázorňuje obrázek 4.
Z celkového počtu 1 427 mužů bylo séropozitivních 308 osob (21,58 %) a z celkového počtu 1 703 žen bylo séropozitivních 351 osob (20,61 %). V počtech séropozitivních ani očkovaných osob nebyl zjištěn statisticky významný rozdíl (p > 0,05) v závislosti na pohlaví. Srovnání výsledných dat podle pohlaví je uvedeno v tabulce 3.
DISKUSE
Podle předpokladů je s dlouhodobě nízkou incidencí onemocnění VHA pozorován pokles přirozené promořenosti populace, tedy zastoupení osob s imunitou získanou po prožité infekci. Tradičně uváděná kohorta osob promořených za vysokého výskytu VHA na našem území v poválečných letech se zmenšuje. Celková séroprevalence anti-HAV protilátek je ve studované běžné populaci JMK velmi nízká (21,05 %, 20,91 % ve věku 30 let) a hluboko pod výsledky dříve realizovaných studií [1, 3, 5, 6, 7].
Očkování proti VHA zapříčinilo zlom v klesajícím průběhu séroprevalence. V současnosti, od roku 2006, v ČR očkování proti VHA dle Vyhlášky Ministerstva zdravotnictví č. 537/2006 Sb., o očkování proti infekčním nemocem ve znění pozdějších předpisů, rutinně podstupují příslušníci základních složek integrovaného záchranného systému. V mimořádných situacích se přistupuje k mimořádnému očkování ohrožených skupin obyvatelstva (např. při povodních) [8]. Mimoto je očkování doporučeno osobám ve zvýšeném riziku infekce (např. cestovatelé do oblastí se zvýšeným výskytem VHA a nízkou hygienickou úrovní, vojáci, děti, pracovníci ve zdravotnictví, osoby přicházející do styku s potravinami či odpadními vodami, sociálně slabé skupiny obyvatelstva, osoby vykazující rizikové chování – uživatelé drog, bezdomovci, homosexuálové) a osobám s chronickým onemocněním jater – na žádost a danou osobou plně hrazeno [8]. Je však možné využít příspěvky zdravotních pojišťoven, pro něž jsou náklady na prevenci mnohonásobně nižší než léčba vzniklého onemocnění. Výsledky této práce ukazují na vyšší proočkovanost u osob narozených po zavedení očkování, z rizikových skupin jsou nejčastěji očkovány děti. Dospělí využívají možnost očkování ve značně omezené míře, většinou z důvodu stále populárnějšího cestování do zahraničních endemických oblastí, kde bylo oficiálně vydáno doporučení. Nízká proočkovanost napomáhá vzniku lokálních epidemií, pro které je v poslední době charakteristické šíření od osob vykazujících rizikové chování do běžné populace mladých dospělých v produktivním věku.
Je tedy otázkou, zda by očkování proti VHA nemělo být dospělým osobám při návštěvách lékaře nebo očkovacích center aktivněji nabízeno nebo zařazeno do jiného režimu alespoň u rizikových skupin. Zpoplatněné očkování je na dobrovolném zvážení každého jedince, přitom osoby vykazující rizikové chování často nedisponují dostatečnými finančními možnostmi a informacemi, na kterých svá rozhodnutí mohou zakládat. Následně je neočkovaná osoba rizikem nejen pro své zdraví, ale také pro osoby ve svém okolí, pro něž představuje potenciální zdroj onemocnění. Zařazení očkování proti VHA do schématu povinného očkovaní bohužel brání poměrně vysoké ceny vakcín, jiné národní priority v očkovací politice a také ve společnosti rozmáhající se trend odmítání očkování. Přesto jsou kroky tímto směrem nutné k dalšímu snížení incidence a zamezení cirkulace HAV v populaci nejen ČR, ale v globálním měřítku. Potřebu zvýšení proočkovanosti populace za pomoci rutinního očkování dětí si již uvědomily některé vyspělé země, jako např. Austrálie, Itálie, Izrael, Španělsko a USA [4].
ZÁVĚR
Séroprevalence anti-HAV protilátek v běžné populaci JMK velmi nízká (21,05 %) a hluboko pod výsledky dříve realizovaných studií. Proočkovanost proti VHA je 10,22 %. Výsledky ukazují na vyšší proočkovanost u osob narozených po zavedení očkování proti VHA, nejčastěji jsou očkovány děti. Dospělí doporučené očkování využívají v menší míře. Tento fakt napomáhá riziku šíření nákazy a vzniku epidemií, pro které je v poslední době charakteristické šíření od osob vykazujících rizikové chování do běžné populace mladých dospělých v produktivním věku.
Poděkování
Autoři děkují všem praktickým lékařům pro dospělé, praktickým lékařům pro děti a dorost a odborným laboratorním pracovníkům, kteří spolupracovali na provádění protiepidemických opatření a vyšetřování případů. Jejich jmenovitý výčet by přesáhl rozsah vyčleněného prostoru pro toto sdělení.
Do redakce došlo dne 11. 8. 2017.
Adresa pro korespondenci:
Mgr. Veronika Ovesná
KHS Jihomoravského kraje se sídlem v Brně
Jeřábkova 4
602 00 Brno
e-mail: veronika.ovesna@khsbrno.cz
Sources
1. Beran J, Douda P, Prymula R, et al. Hepatitis A vaccination by Havrix in the Czech U.N. Troops according to data of seroprevalence in 1991–1995. Central European Journal of Public Health 1996;4(2):87–90.
2. European Centre for Disease Prevention and Control. Hepatitis A virus in the EU/EEA, 1975–2014: A systematic review of seroprevalence and incidence comprising European surveillance data and national vaccination recommendations. Stockholm: ECDC; 2016.
3. Chlíbek R, Čečetková B, Smetana J, et al. Séroprevalence protilátek proti viru hepatitidy A, viru hepatitidy B u nevakcinované dospělé populace starší 40 let. Epidemiologie, mikrobiologie, imunologie 2006;55(3):99–104.
4. Chlíbek R, Smetana J, Čečetková B. Současnost očkování proti virovým hepatitidám. Postgraduální medicína, Příloha 2009;6 : 55–62.
5. Němeček V, Částková J, Fritz P, et al. The 2001 serological survey in the Czech Republic – viral hepatitis. Central European Journal of Public Health 2003;11(Suppl.):S54–61.
6. Němeček V. Sérologický přehled ČR v roce 2001 – Virová hepatitida A, B, C. Zprávy Centra epidemiologie a mikrobiologie 2003;12(Příloha 1):55–59.
7. Němeček V. Sérologický přehled virového zánětu jater typu A. Zprávy Centra epidemiologie a mikrobiologie 1998;7(Příloha 1):22–24.
8. Smetana J, Šošovičková R, Chlíbek R. Virová hepatitida A – stále aktuální onemocnění. Vakcinologie 2017;11(2):59–65.
9. World Health Organization. The global prevalence of hepatitis A virus infection and susceptibility: a systematic review. Geneva: World Health Organization; 2010.
10. World Health Organization. WHO position paper on hepatitis A vaccines – June 2012. Geneva: World Health Organization; 2012.
Labels
Allergology and clinical immunology Dermatology & STDs Paediatric dermatology & STDs Hygiene and epidemiology Medical virology Clinical microbiology LaboratoryArticle was published in
Epidemiology, Microbiology, Immunology

2018 Issue 1
- The Importance of Limosilactobacillus reuteri in Administration to Diabetics with Gingivitis
- The Importance of Hydration in Wound Healing
-
All articles in this issue
- Viral hepatitis A – seroprevalence and vaccine coverage rate in the South Moravian Region
- A new definition of sepsis (Sepsis-3) – aims, advantages, and controversies
- West Nile virus (lineage 2) in mosquitoes in southern Moravia – awaiting the first autochthonous human cases
- Nosocomial candidemia in the Czech Republic in 2012–2015: results of a microbiological multicentre study
- Human Rhinoviruses A9, A49, B14 and Echovirus 3, 9 among the patients with acute respiratory infection
- Lectins from Eichornia crassipens and Lemna minor may be involved in Vibrio Cholerae El Tor adhesion
- The invasive mosquito Aedes albopictus (Diptera, Culicidae) firstly recorded in Bohemia, Czech Republic
- Epidemiology, Microbiology, Immunology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- A new definition of sepsis (Sepsis-3) – aims, advantages, and controversies
- Nosocomial candidemia in the Czech Republic in 2012–2015: results of a microbiological multicentre study
- West Nile virus (lineage 2) in mosquitoes in southern Moravia – awaiting the first autochthonous human cases
- Viral hepatitis A – seroprevalence and vaccine coverage rate in the South Moravian Region
