Význam endoskopické retrográdní cholangiopankreatikografie u traumatického poranění pankreatického vývodu u adolescenta
The importance of endoscopic retrograde cholangiopancreatography in adolescent patient with traumatic rupture of pancreatic duct
The traumatic injury of the pancreatic duct in children is rare and almost in every cases is connected with an existing injury of the pancreatic parenchymal tissue. The most frequent reason is a blunt abdominal trauma. If there is a suspicion of the pancreatic duct injury, the endoscopic retrograde cholangiopancreatography is indicated to map the pancreatic ductal system. If the pancreatic duct leasion is approved one of the treatment strategies which can be considered is the intraductal placement of the pancretic stent. The authors describe a case of a 14-year-old child with a traumatic pancreatic duct injury after a blunt abdominal trauma in who the urgent ERCP with a placement of the pancreatic stent was undertaken.
Key words:
rupture – pancreatic duct – endoscopic retrograde cholangiopancreatography – Sandostatin – posttraumatic pseudocyst
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE „uniform requirements“ for biomedical papers.
Submitted:
18. 4. 2013
Accepted:
18. 11. 2013
Authors:
J. Lochmannová 1; R. Keil 1; L. Douda 1; J. Drábek 1; J. Šťovíček 1; J. Chudý 1; M. Rygl 2; J. Šnajdauf 2; O. Petrů 2
Authors‘ workplace:
Interní klinika 2. LF UK a FN v Motole, Praha
1; Klinika dětské chirurgie 2. LF UK a FN v Motole, Praha
2
Published in:
Gastroent Hepatol 2013; 67(6): 474-478
Category:
Digestive Endoscopy: Case Report
Overview
Traumatické poranění pankreatického vývodu je v dětské populaci vzácné a je takřka výhradně vázáno na současné postižení parenchymu slinivky. Nejčastější příčinou je tupé trauma břicha. V případě, že je vysloveno podezření na poranění pankreatického vývodu, je indikováno provedení endoskopické retrográdní cholangiopankreatikografie (ERCP) se zobrazením pankreatického vývodného systému. Při zjištěné lézi pankreatického vývodu je jednou z možností překlenutí defektu vývodu stentem. Autoři popisují případ 14letého chlapce, u kterého byla provedena urgentní ERCP se zavedením stentu do pankreatického vývodu po tupém poranění břicha, jehož důsledkem byla lacerace hlavy slinivky s rupturou jejího vývodu.
Klíčová slova:
ruptura – pankreatický vývod – endoskopická retrográdní cholangiopankreatikografie – sandostatin – posttraumatická pseudocysta
Poranění pankreatického vývodu (ductus pancreaticus Wirsungi) u dětí je vzácné a je zpravidla vázáno na současné poranění parenchymu slinivky po tupém traumatu břicha. Jedním z nejčastějších mechanizmů vzniku poranění slinivky je náraz na řídítka jízdního kola, dopravní nehoda, náraz na tupý předmět či silný úder do epigastria. Působící síla se přenáší přes břišní stěnu a žaludek na slinivku, která naráží na dorzálně uloženou bederní páteř. Úzký anatomický vztah mezi slinivkou uloženou v retroperitoneu a těsně za ní probíhající bederní páteří hraje v mechanizmu úrazu zásadní roli. Slinivka se doslova láme přes vertikálně probíhající páteř. Klinický průběh a strategie léčby záleží na rozsahu poškození pankreatické tkáně a na současném poranění dalších břišních orgánů.
Po vstupním fyzikálním vyšetření, jemuž předchází v rámci možností odebraná anamnéza s důrazem na okolnosti a mechanizmus úrazu, následuje základní zobrazení břišních orgánů – nejčastěji pomocí nativního CT vyšetření břicha. Je-li vysloveno podezření na poranění pankreatického vývodu, je indikováno provedení endoskopické retrográdní cholangiopankreatikografie (ERCP), při níž vizuálně revidujeme vývodný systém slinivky, případně i žlučových cest. Při zachyceném úniku kontrastní látky prokazujeme porušení vývodu, které lze překlenout zavedením stentu do místa očekávaného defektu. Při poranění slinivky je dále vhodné zvážit podání analogu somatostatinu, který svým účinkem podporuje hojení a snižuje riziko posttraumatických komplikací. Léčba dětských pacientů s traumatickým poškozením pankreatu vyžaduje interdisciplinární spolupráci ve specializovaných centrech s dostatkem zkušeností s chirurgickými výkony na slinivce a možností provedení ERCP u dětských pacientů.
Popis případu
Čtrnáctiletý chlapec byl přijat na Kliniku dětské chirurgie FN Motol poté, co v tentýž den při hodině tělesné výchovy narazil břichem do odstaveného nářadí. Jednalo se o tupý úder do epigastria, po němž byl pacient pro přetrvávající bolesti v nadbřišku a pocit na zvracení odvezen k vyšetření do spádové okresní nemocnice. Na provedeném nativním CT vyšetření břicha byla prokázána lacerace hlavy slinivky (obr. 1) a pacient byl přeložen k další léčbě na jednotku intenzivní péče Kliniky dětské chirurgie FN Motol.
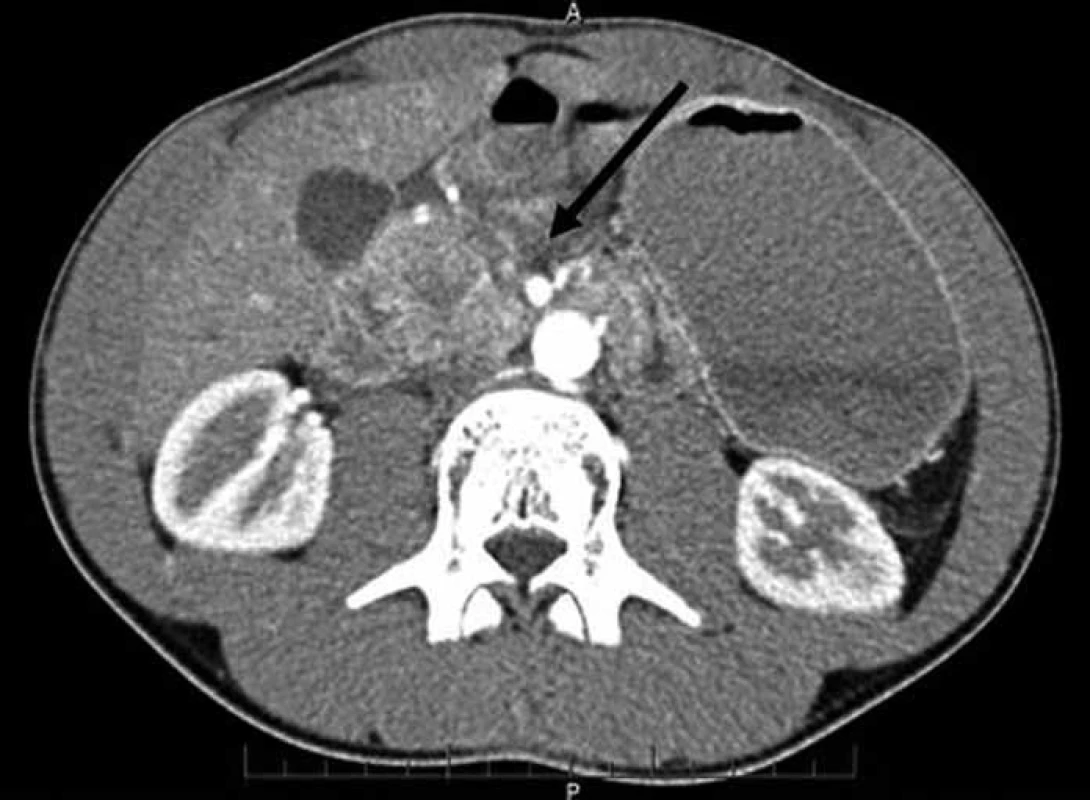
Vstupní fyzikální nález byl kromě mírné palpační bolestivosti epigastria v normě a pacient byl přijímán v kardiopulmonálně kompenzovaném stavu. V laboratorních výsledcích byla zhruba trojnásobná hodnota hladiny sérové amylázy (6,82 ukat/l), mírná mikrocytární normochromní anemie (Hgb 11,8 g/dl) a mírná leukocytóza s posunem doleva (WBC 17,4 × 109/l, absolutní počet granulocytů 14,353 × 109/l). Ostatní laboratorní parametry vykazovaly fyziologické hodnoty.
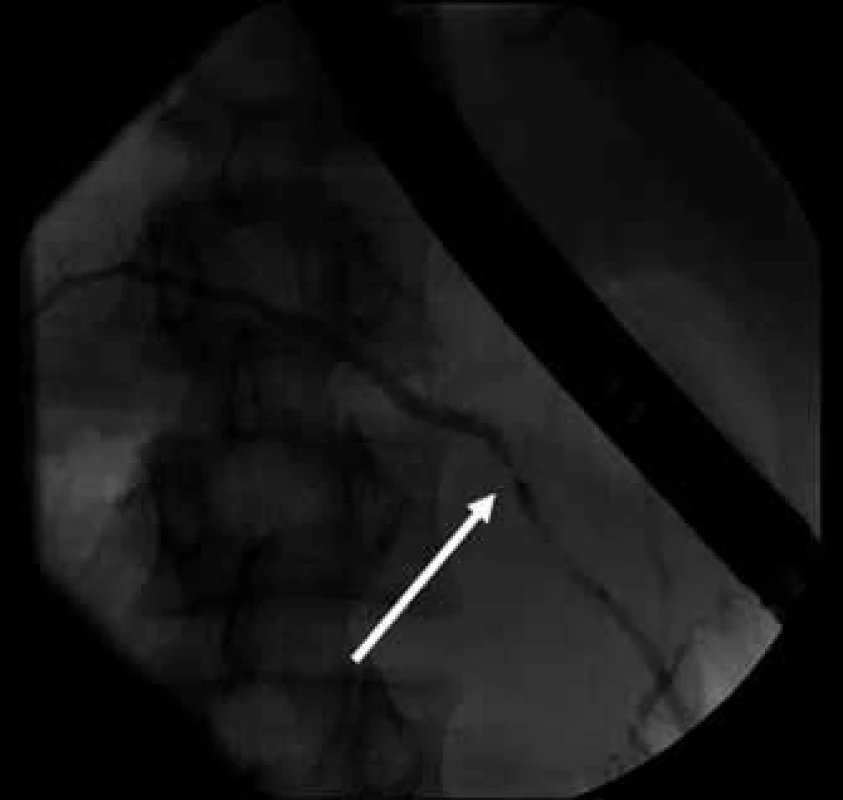
Pro podezření na možné poranění pankreatického vývodu byla indikována urgentní endoskopická retrográdní cholangiopankreatikografie na endoskopickém pracovišti Interní kliniky FN Motol. Kontrastní látkou byl naplněn ductus pancreaticus Wirsungi a v oblasti hlavy slinivky, kde byla na CT vyšetření popsána lacerace, byl prokázán drobný únik kontrastní látky do okolí (obr. 2, 3).
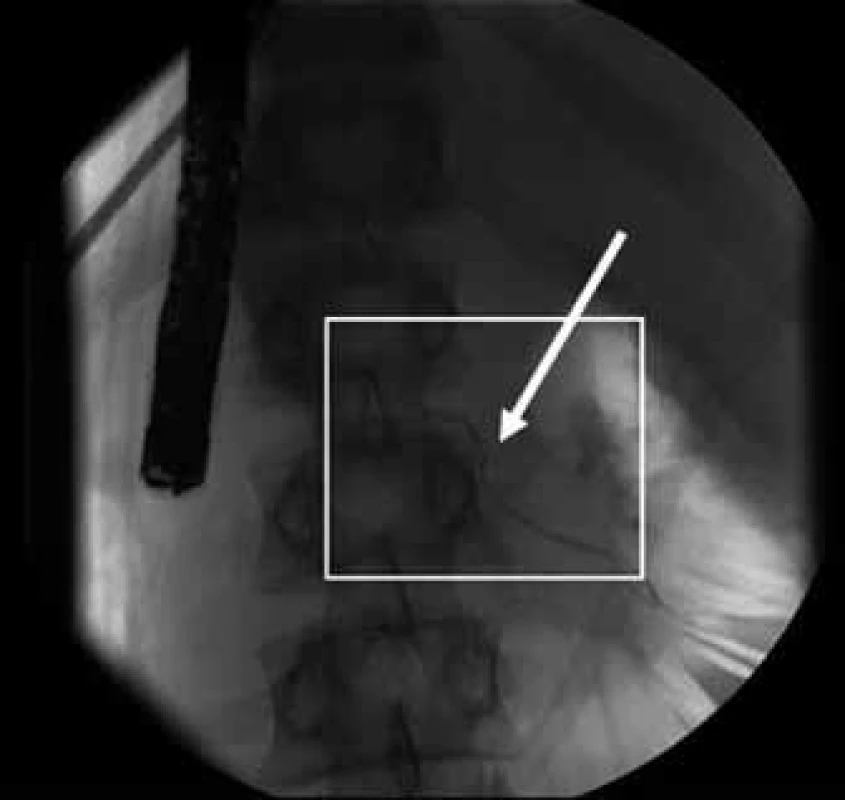
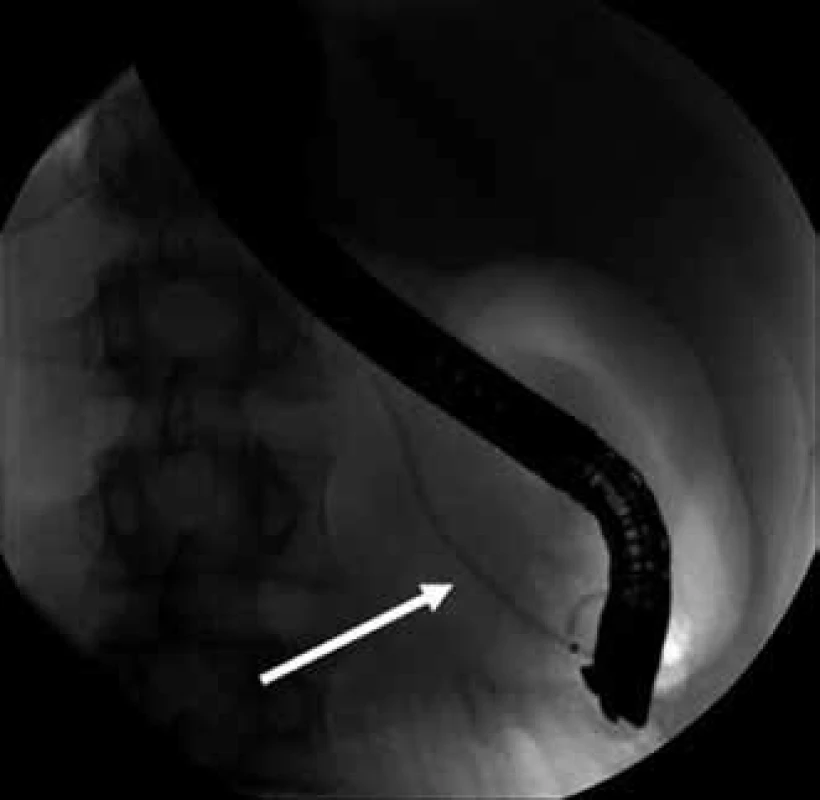
Vzhledem k tomu, že pankreatický vývodný systém byl úzký a gracilní, byl k překlenutí defektu vývodu použit dětský typ stentu o velikosti 5 Fr, přičemž nebyla současně prováděna wirsungotomie. Během endoskopické části výkonu byla dále popsána kontuze s hematomem a posttraumatickou deformací stěny bulbu duodena, která však nevyžadovala urgentní chirurgický zákrok. Výkon byl ukončen s ponecháním funkční pankreatické drenáže ductus pancreaticus Wirsungi (obr. 4).
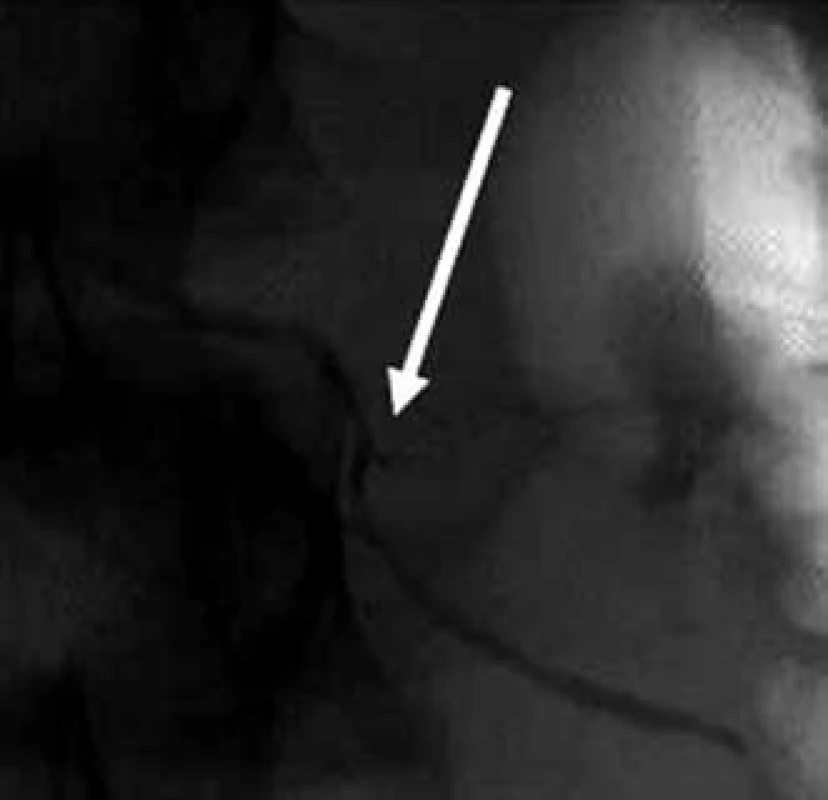
U pacienta byla zahájena totální parenterální výživa. Sérové koncentrace amylázy měly po prvotní mírné elevaci (v souvislosti s poškozením pankreatické tkáně) tendenci k poklesu, klinický stav pacienta se dále zlepšoval a od osmého poúrazového dne bylo započato s příjmem per os. Následně, vzhledem k opětovnému zvýšení sérové koncentrace pankreatické amylázy (až k hodnotě 33,79 ukat/l, což odpovídá více než 26násobnému zvýšení oproti horní hranici normy) a lipázy (až k hodnotě 111,89 ukat/l, což odpovídá více než 111násobnému překročení horní hranice normy) byl pacient převeden zpět na parenterální výživu a při kontrolní ERCP byla provedena extrakce obturované drenáže. V místě původního defektu pankreatického vývodu byla zjištěna mírná stenóza (obr. 5), avšak další únik kontrastní látky již prokázán nebyl. Laboratorně došlo postupně k poklesu sérových hodnot pankreatických enzymů. Antibiotická léčba v tomto případě (při jen mírném zvýšení zánětlivých parametrů a při dobrém klinickém stavu pacienta) podávána nebyla. Za účelem zlepšení hojení a eliminace lokálních komplikací byl pacientovi podáván analog somatostatinu (Sandostatin) subkutánně v dávce 0,1 mg po osmi hodinách po dobu sedmi dnů.
V rámci sledování dynamiky lokálního nálezu na slinivce byl pacient pravidelně sonograficky kontrolován, přičemž již čtvrtý poúrazový den byla popsána vyvíjející se posttraumatická pseudocysta v oblasti hlavy slinivky v místě, kde původně došlo k laceraci jejího parenchymu a poranění vývodu (obr. 6). Pseudocysta v hlavě pankreatu dosáhla rozměrů 36 × 25 mm.
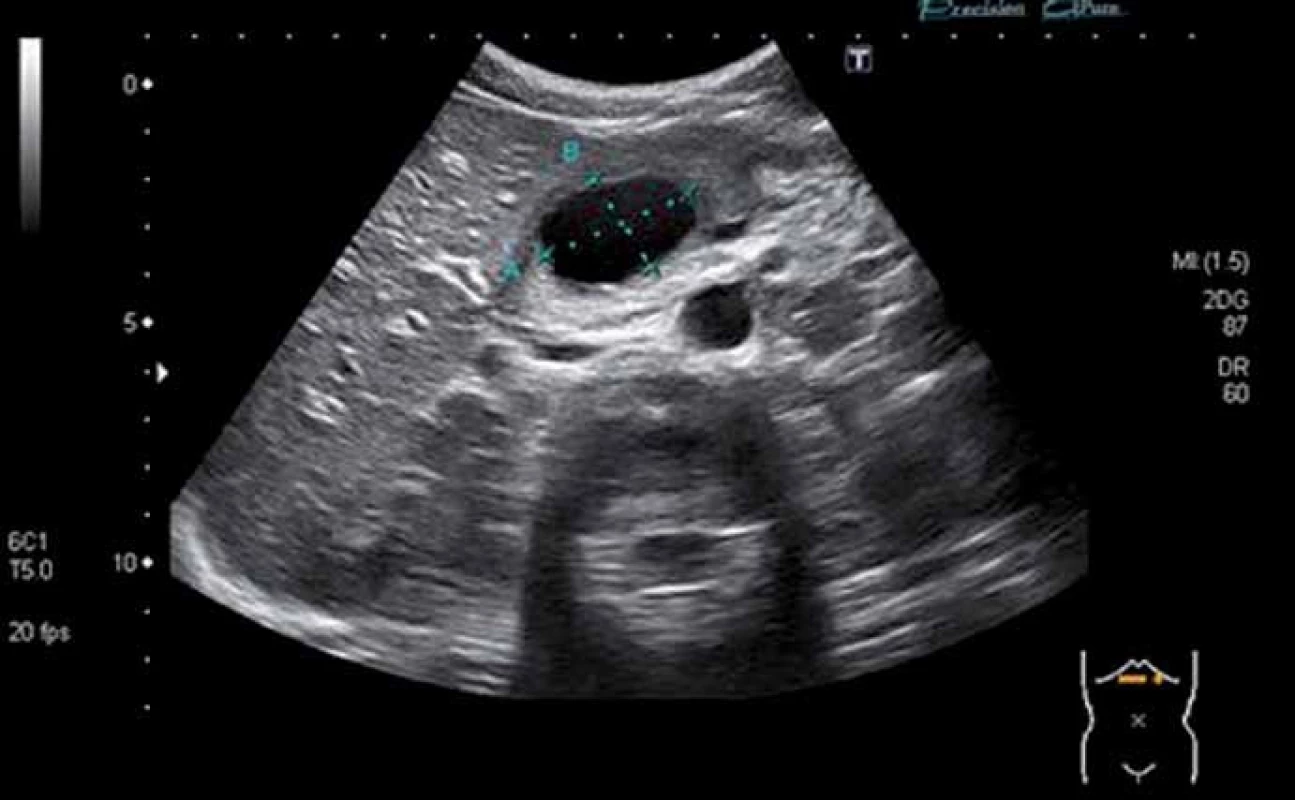
Pacient byl 39. poúrazový den v dobrém klinickém stavu propuštěn do domácího prostředí. Při dalších (již ambulantních) sonografických kontrolách došlo k regresi popisované pseudocysty (27 × 26 mm) v hlavě slinivky, avšak byly popsány další tři nově vzniklé srovnatelně velké komunikující peripankreatické pseudocysty. Vzhledem k prozatím stacionárnímu sonografickému nálezu na slinivce a absenci jakékoli klinické symptomatologie byl v tomto případě zvolen konzervativní postup. V odstupu třech měsíců po úrazu byla pro zhodnocení morfologie pankreatického vývodu provedena MRCP, která ukázala intaktní a nedilatovaný ductus pancreaticus Wirsungi bez nálezu stenózy. Pacient je dosud pravidelně ambulantně sledován na Klinice dětské chirurgie FN v Motole.
Diskuze
Poranění slinivky a jejího vývodu je v dětské populaci vzácné a strategie léčby není dosud zcela jednoznačná. Vzhledem k anatomickému uložení slinivky v retroperitoneu, která je tak chráněna okolními orgány, může dojít k pozdnímu nástupu klinické manifestace obtíží a v některých případech se tak setkáváme s diagnostickou prodlevou a zpožděním zahájení adekvátní léčby včetně rozhodnutí o základní léčebné strategii. Pozdní diagnóza s sebou přináší zvýšenou mortalitu i morbiditu a zvýšený počet posttraumatických komplikací [1–2]. Monitorace vitálních funkcí, převod na parenterální výživu a včasný sled diagnostických metod jsou základem pro úspěšný léčebný postup.
Pro volbu strategie léčby a rozhodnutí o operačním, miniinvazivním či plně konzervativním postupu hraje zásadní roli správná a především včasná diagnostika se zhodnocením rozsahu poškození slinivky, jejího vývodu a okolních struktur či dalších orgánů. Z většiny pozorování je patrný trend, který ukazuje na význam neoperačního řešení traumatických lézí pankreatu a jeho vývodu [3–5]. Diagnostika se opírá o kombinaci radiologických, endoskopických a laboratorních diagnostických metod. K základnímu zhodnocení rozsahu poškození břišních orgánů je ve většině případů provedeno nativní CT vyšetření břicha.
Poranění slinivky rozdělujeme dle rozsahu poškození žlázy a současného poranění hlavního vývodu do pěti stupňů [6]: I. mírné zhmoždění či povrchová lacerace žlázy bez poranění hlavního vývodu, II. větší zhmoždění či lacerace žlázy bez poranění hlavního vývodu, III. distální poranění žlázy (tj. vlevo od v. mesenterica superior) s poraněním hlavního vývodu, IV. proximální poranění žlázy (tj. vpravo od v. mesenterica superior) s poraněním hlavního vývodu (včetně ampulla hepatopancreatica), V. masivní lacerace hlavy pankreatu. Vzhledem k tomu, že pomocí CT vyšetření nelze spolehlivě posoudit případnou lézi pankreatického vývodu [7,8], je vždy na místě doplnění ERCP. Endoskopická retrográdní cholangiopankreatikografie (ERCP) je metodou volby, která jednoznačně objasní stav vývodného systému pankreatu [9–13]. Na základě zhodnocení kontinuity, resp. úniku kontrastní látky do okolí, můžeme nález rozčlenit do 3 tříd [14]:
1. normální (intaktní) vývodný systém, 2a. únik kontrastní látky z větví hlavního pankreatického vývodu nepřesahující parenchym žlázy (tj. bez úniku do retroperitonea), 2b. únik kontrastní látky z větví hlavního pankreatického vývodu přesahující parenchym žlázy (tj. s únikem do retroperitonea), 3. poranění hlavního pankreatického vývodu. Význam ERCP není pouze diagnostický, ale v některých případech lze zavedením stentu překlenout defekt v pankreatickém vývodu, a ERCP se tak stává terapeutickou metodou, která může odvrátit operační řešení. Zavedení pankreatické drenáže je indikováno zejména u proximálních poranění pankreatického vývodu, tj. poranění vývodu v oblasti hlavy a přechodu hlavy a těla slinivky. U distálních poranění hlavního vývodu nebo u devastujících či penetrujících poranění parenchymu slinivky je většinou přistupováno k primárně operačnímu řešení a provedení distální pankreatektomie se snahou o zachování sleziny [3]. V diagnostice poranění pankreatického vývodu může být využita i MRCP (magnetic resonance cholangiopancreaticography), avšak její spolehlivost je v akutních případech menší než u ERCP [2], dostupnost vyšetření je zatím nižší a oproti ERCP nenabízí možnost terapeutického zásahu. V popsaném případě byla MRCP využita až ke kontrolnímu zhodnocení pankreatického vývodného systému v odstupu tří měsíců po úrazu. V případě, že nedojde k poškození pankreatického vývodu a stav současně nevyžaduje chirurgickou léčbu, je na místě konzervativní přístup s laboratorními a sonografickými (případně CT/MRI) kontrolami.
Hodnoty amylazemie jsou vstupně ve většině případů zvýšené při mechanickém poškození pankreatické tkáně, následně pak mohou kolísat i v souvislosti s rozvojem posttraumatických lokálních komplikací (nejčastěji pseudocysta) či ucpání zavedené pankreatické drenáže. Podle pozorování na několika velkých souborech pacientů nekorelují hodnoty sérové amylázy s tíží postižení slinivky ani s prognózou pacienta [3], a význam sledování amylazemie (společně s ostatními laboratorními parametry) je tedy v kontrole aktuálního stavu a případně se rozvíjejících komplikací.
Posttraumatické lokální komplikace jsou časté a více než v polovině případů se jedná o posttraumatickou pseudocystu [4]. Léčebný postup je individuální, většinou je však volen konzervativní nebo miniinvazivní přístup [4]. Při poranění slinivky a jejího vývodu se jako účinná ukazuje léčba analogy somatostatinu, jejichž účinkem dochází k lepšímu hojení poraněné tkáně a k rychlejší resorbci pseudocysty [15]. Z dalších lokálních komplikací se můžeme setkat se stenózou pankreatického vývodu, abscesem slinivky, akutní posttraumatickou či post-ERCP pankreatitidou nebo pankreatickou píštělí.
Závěr
Endoskopická retrográdní cholangiopankreatikografie (ERCP) hraje významnou roli u dětských pacientů s traumatickým poškozením pankreatu. ERCP je nezastupitelná diagnostická metoda pro objasnění léze pankreatického vývodu. Současně je metodou terapeutickou, která dovoluje zavedení stentu do pankreatického vývodu s překlenutím defektu vývodu a zajištění drenáže pankreatické šťávy do duodena. Léčba dětských pacientů s traumatickým poškozením pankreatu je interdisciplinární a měla by probíhat ve specializovaných centrech s dostatečnými zkušenostmi s touto problematikou a s příslušným endoskopickým a chirurgickým zázemím.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Doručeno:18. 4. 2013
Přijato: 18. 11. 2013
MUDr. Ladislav Douda
Interní klinika 2. LF UK a FN v Motole
V Úvalu 84, 150 06 Praha 5
ladislav.douda@fnmotol.cz
Sources
1. Wolf A, Bernhardt J, Patrzyk et al. The value of endoscopic diagnosis and the treatment of pancreas injuries following blunt abdominal trauma. Surg Endosc 2005; 19(5): 665–669.
2. Lin BC, Chen RJ, Fang JF et al. Management of blunt major pancreatic injury. J Trauma 2004; 56(4): 774–778.
3. Jobst MA, Canty TG Sr, Lynch FP. Management of pancreatic injury in pediatric blunt abdominal trauma. J Pediatr Surg 1999; 34(5): 818–823; discussion: 823–824.
4. de Blaauw I, Winkelhorst JT, Rieu PN et al. Pancreatic injury in children: good outcome of nonoperative treatment. J Pediatr Surg 2008; 43(9): 1640–1643.
5. Houben CH, Ade-Ajayi N, Patel S et al. Traumatic pancreatic duct injury in children: minimally invasive approach to management. J Pediatr Surg 2007; 42(4): 629–635.
6. Moore EE, Cogbill TH, Malangoni MA et al. Organ injury scaling, II: Pancreas, duodenum, small bowel, colon, and rectum. J Trauma 1990; 30(11): 1427–1429.
7. Canty TG Sr, Weinman D. Management of major pancreatic duct injuries in children. J Trauma 2001; 50(6): 1001–1007.
8. Bosboom D, Braam AW, Blickman JG et al. The role of imaging studies in pancreatic injury due to blunt abdominal trauma in children. Eur J Radiol 2006; 59(1): 3–7.
9. Keil R, Snajdauf J, Stuj J et al. Endoscopic retrograde cholangiopancreatography in infants and children. Indian J Gastroenterol 2000; 19(4): 175–177.
10. Keil R, Snajdauf J, Stuj J et al. Nonoperative therapy of the posttraumatic biliary fistula in adolescents. Eur J Pediatr Surg 2001; 11(4): 274–276.
11. Wood JH, Partrick DA, Bruny JL et al. Operative vs nonoperative management of blunt pancreatic trauma in children. J Pediatr Surg 2010; 45(2): 401–406.
12. Cay A, Imamoglu M, Bektas O et al. Nonoperative treatment of traumatic pancreatic duct disruption in children with an endoscopically placed stent. J Pediatr Surg 2005; 40(12): e9–e12.
13. Duchesne JC, Schmieg R, Islam S et al. Selective nonoperative management of low-grade blunt pancreatic injury: are we there yet? J Trauma 2008; 65(1): 49–53.
14. Takishima T, Hirata M, Kataoka Y et al. Pancreatographic classification of pancreatic ductal injuries caused by blunt injury to the pancreas. J Trauma 2000; 48(4): 745–751.
15. Wensil AM, Balasubramanian SA, Bell TL. Resolution of a posttraumatic pancreatic pseudocyst with octreotide acetate in a pediatric patient. Pharmacotherapy 2011; 31(9): 924.
Labels
Paediatric gastroenterology Gastroenterology and hepatology SurgeryArticle was published in
Gastroenterology and Hepatology

2013 Issue 6
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
- Spasmolytic Effect of Metamizole
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- The Importance of Limosilactobacillus reuteri in Administration to Diabetics with Gingivitis
-
All articles in this issue
- Naše sny menia svet, avšak len veľmi pomaly...
- Z Číny do Evropy: inspirace gastroenterologické i jiné
- Kolonoskopie ve vodní imerzi s použitím chladné vody – dvojitě zaslepená, randomizovaná studie
- Endoskopické riešenie refraktérneho pooperačného úniku žlče z hepatocholedochu pomocou plne povlečeného samorozťažného metalického stentu
- Význam endoskopické retrográdní cholangiopankreatikografie u traumatického poranění pankreatického vývodu u adolescenta
- Golimumab
- Standardy České gastroenterologické společnosti – endoskopická léčba pacientů s Barrettovým jícnem a časnými neoplaziemi jícnu
- Diagnostika poruch evakuace žaludku u diabetiků s diabetickou autonomní neuropatií
- Struktura a funkce intestinální epiteliální bariéry
- Hepatocelulární karcinom – naše zkušenosti se surveillance, efekt a komplikace transarteriální chemoembolizace
- Report of 12th Slovak-Czech IBD day in Nitra
- 22nd Congress of Gastroenterology Society of Central Germany – Frankfurt am Main
- Oznámení pro lékaře se zájmem o léčbu IBD
- XVIIIth Gastroenterological day in Roznov
- UEGW 2013: důstojná česká účast, hezké ženy a německá preciznost
- Ohlédnutí hepatologů za letošním kongresem České gastroenterologické společnosti
- Announcement of the winner of the 2nd year Kasafirek’s price
- Vizionář a průkopník ERCP MUDr. Ivo Skála, CSc., se dožívá významného jubilea
- Prof. Jan Lata šedesátníkem
- Gastroenterology and Hepatology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Diagnostika poruch evakuace žaludku u diabetiků s diabetickou autonomní neuropatií
- Endoskopické riešenie refraktérneho pooperačného úniku žlče z hepatocholedochu pomocou plne povlečeného samorozťažného metalického stentu
- Standardy České gastroenterologické společnosti – endoskopická léčba pacientů s Barrettovým jícnem a časnými neoplaziemi jícnu
- Hepatocelulární karcinom – naše zkušenosti se surveillance, efekt a komplikace transarteriální chemoembolizace
