Střevní příprava před koloskopií – existuje optimální příprava?
Bowel preparation before colonoscopy – is there an optimal preparation?
Quality of bowel cleansing is essential for quality colonoscopy. The European Society of Gastrointestinal Endoscopy recommends that adequate bowel preparation should be reached in at least 90% of colonoscopies. Non-adequate bowel preparation occurs in 25% of colonoscopies, and it can cause periprocedural complications or reduce the detection of colorectal neoplasia. A very important consideration in the bowel preparation process is the patient’s education and motivation, and adherence to a low-fibre or a fluid diet on the day before colonoscopy. Compliance with the split-dose regime significantly improves the quality of bowel preparation and detection of colorectal neoplasia. The time between finishing the second half of the bowel preparation and colonoscopy should be no longer than 3–5 hours. The non-split regime can be used as an alternative regime for afternoon colonoscopy (same-day preparation). The quality of bowel cleansing should be evaluated in every colonoscopic report. For screening colonoscopy in the Czech Republic, it is obligatory to evaluate the quality of bowel preparation according to the Boston Bowel Preparation Scale. The most often used laxatives in CR are polyethylenglycol (4 l) and low volume solutions, such as oral sulphate solution, polyethylenglycol (2 l) and ascorbic acid, and sodium picosulfate and magnesium citric acid. According to previous studies, low volume solutions are as equally effective as polyethylenglycol (4 l). Prokinetics or enemas do not increase the quality of bowel cleansing and therefore their use is not recommended for bowel preparation. Addition of simeticon to a laxative can improve the quality of cleansing and also the detection of colorectal neoplasia.
Keywords:
colonoscopy – bowel preparation – quality of bowel preparation – quality of colonoscopy – detection of colorectal neoplasia
Authors:
Kmochová K.; Zavoral M.; Suchánek Š.
Authors‘ workplace:
Interní klinika 1. LF UK a ÚVN – VFN Praha
Published in:
Gastroent Hepatol 2019; 73(5): 392-397
Category:
Gastrointestinal Oncology: Review Article
doi:
https://doi.org/10.14735/amgh2019392
Overview
Kvalitní střevní příprava je základním předpokladem kvalitní koloskopie. Dle doporučení Evropské společnosti pro gastrointestinální endoskopii by mělo být dosaženo adekvátní střevní přípravy min. u 90 % screeningových koloskopií. Neadekvátní střevní příprava je popisována až ve 25 % koloskopií a může vést ke vzniku komplikací či snížení detekce kolorektální neoplazie. Nedílnou součástí střevní přípravy před koloskopií je správná edukace a motivace pacienta a alespoň 1denní bezezbytková či tekutá dieta. Zásadní význam na kvalitu střevní očisty má dodržení pití projímadla v děleném režimu, který signifikantně zvyšuje kvalitu přípravy i záchyt kolorektální neoplazie. Doba mezi koloskopií a dopitím 2. poloviny projímadla by neměla být delší než 3–5 hod. Nedělený režim přípravy může být alternativou pro odpolední koloskopie. Dosažená kvalita očisty střevní sliznice by měla být ohodnocena v každé zprávě z koloskopie, pro screeningové koloskopie v České republice je povinné kvalitu střevní přípravy hodnotit dle Boston Bowel Preparation Scale. Mezi nejčastěji užívaná laxativa v ČR patří vysokoobjemový polyethylenglykol (4 l) a nízkoobjemové preparáty: roztok sulfátových solí, polyethylenglykol (2 l) + kyselina askorbová a roztok pikosulfátu sodného a magnezium citrátu. Dle dostupných studií jsou nízkoobjemové preparáty stejně účinné jako polyethylenglykol (4 l). Užití prokinetik nebo aplikace klyzmat nezvyšuje kvalitu střevní očisty a jejich použití není doporučováno. Přidání simetikonu k ortográdní přípravě může zlepšit kvalitu očisty i detekci kolorektální neoplazie.
Klíčová slova:
střevní příprava – kvalita střevní přípravy – koloskopie – kvalita koloskopie – detekce kolorektální neoplazie
Úvod
Kvalitní střevní příprava umožňující dobrou přehlednost střevní sliznice je jedním ze základních předpokladů úspěšné diagnostické i terapeutické koloskopie a zároveň je jedním z indikátorů kvality koloskopie. Toto souhrnné sdělení shrnuje aktuální poznatky ohledně kvalitní střevní přípravy před koloskopií, vč. recentně publikovaných doporučení Evropské společnosti pro gastrointestinální endoskopii (ESGE) z letošního roku.
Význam kvality střevní přípravy
Dle doporučení ESGE by mělo být adekvátně připraveno min. 90 % pacientů indikovaných ke screeningové koloskopii [1]. Dle některých zdrojů je však až ve 25 % provedených koloskopií střevní příprava hodnocena jako neadekvátní [2,3]. Špatná střevní příprava prodlužuje celkovou dobu vyšetření, zvyšuje riziko periprocedurálních komplikací, snižuje úspěšnost dosažení céka, až 3× zvyšuje riziko přehlédnutí adenomů ≥ 5 mm, a tím vzniku intervalového karcinomu, zkracuje interval dispenzárních koloskopií, a zvyšuje tak náklady na zdravotní péči [1–3]. Mezi rizikové faktory neadekvátní střevní přípravy patří mužské pohlaví, vyšší věk pacienta, koloskopie u hospitalizovaného pacienta, špatná střevní příprava u předchozí koloskopie, anamnéza zácpy či užívání některých se zácpou asociovaných farmak (tricyklická antidepresiva, opiáty), diabetes mellitus, jaterní cirhóza, obezita, demence nebo jiné poruchy kognitivních funkcí [2,3].
Edukace pacienta
Každý pacient podstupující koloskopii by měl být informován o významu kvalitní přípravy. Lékař nebo sestra by měli pacienta o přípravě důsledně edukovat, a to jak slovní, tak i písemnou formou. Pacient by měl být současně srozuměn s riziky vyplývajícími z neadekvátní přípravy [2,4]. Existují studie, které prokázaly přínos moderních metod (mobilní aplikace, sociální média, SMS, edukační videa) v dosažení kvalitnější přípravy, a tím i častějšímu dosažení céka a větší ochotě pacientů opakovat proces přípravy. Efekt těchto metod byl pozorován bez ohledu na typ projímadla či způsob pití projímadla (dělený/nedělený režim) [1,5].
Dieta
Dietní omezení je nedílnou součástí střevní přípravy. ESGE doporučuje dodržení 1denní bezezbytkové diety. Dle dostupných studií nebyl prokázán rozdíl v kvalitě přípravy mezi bezezbytkovou a tekutinovou dietou (čiré tekutiny) den před koloskopií. Bezezbytková dieta byla oproti tekutinové lépe tolerována a byla asociována s větší ochotou k opakování přípravy. I přes doporučení a zvyklosti různých pracovišť není prokázán lepší efekt 2–3denní bezezbytkové diety. Z praxe lze doporučit den před koloskopií vynechání stravy s obsahem slupek a semen, která mohou ucpávat pracovní kanál endoskopu i přes jinak kvalitní přípravu. Dvě hodiny před vyšetřením je vhodné zcela lačnit, především u pacientů podstupujících koloskopii v analgosedaci či celkové anestezii [1,2,6].
Adjuvancia ve střevní přípravě
Podle ESGE se nedoporučuje rutinní přidávání klyzmat ani prokinetik k preparátům střevní přípravy [1]. V několika málo provedených studiích byla popsána lepší kvalita přípravy při užití lubiprostonu či itopridu, výsledky je však nutné ověřit na větším souboru pacientů [7,8]. Aplikace klyzmat navíc ke standardnímu užití projímadla nevede ke zkvalitnění očisty a snižuje tolerabilitu přípravy [9]. ESGE doporučuje přidání simetikonu ke střevní přípravě. Kromě redukce množství bublin prokázalo několik studií i signifikantně lepší kvalitu očisty a vyšší ADR (adenoma detection rate) u dávky simetikonu 400–1 200 mg [10]. V případě aplikace simetikonu během koloskopie by neměl byt podáván cestou vodního kanálu endoskopu z důvodu možnosti tvorby a usazování částic biofilmu v kanále, vhodnější je aplikovat látku v co nejnižší koncentraci bioptickým kanálem, který po koloskopii prochází mechanickou očistou [11].
Režim přípravy
Dělený režim přípravy signifikantně zvyšuje kvalitu střevní přípravy bez ohledu na užitý preparát, zvyšuje ADR, záchyt pokročilých neoplazií i neoplazií v pravém tračníku. Je lépe tolerován pacienty a zvyšuje jejich adherenci k opakování přípravy [12–14]. Dělený režim v praxi znamená rozdělení přípravy na večerní a ranní dávku. Doba mezi požitím ranní dávky a koloskopií by měla být ideálně 3 hod, max. 5 hod [15]. Prodloužení tohoto intervalu vede ke snížení kvality přípravy bez ohledu na zvolené laxativum. Některé studie dokonce uvádí snížení šance na kvalitní přípravu v pravém tračníku o 10 % s každou hodinou zpoždění [16]. Taktéž nežádoucí účinky jako nauzea a zvracení jsou méně časté u dělené přípravy. Obavy z vyššího rizika aspirace při užití projímadla v den koloskopie nejsou opodstatněné [17]. Nedělený režim přípravy lze zvolit jako alternativu u odpoledních koloskopií, kdy je celá dávka laxativa užita ráno v den koloskopie (same-day preparation). V těchto případech byla prokázána stejná efektivita střevní přípravy a zároveň lepší compliance a tolerabilita než u pacientů s dělenou přípravou podstupujících koloskopii v odpoledních hodinách [18,19]. Tab. 1 a 2 znázorňují review porovnávající kvalitu střevní přípravy a detekce patologických lézí u děleného a neděleného režimu u konkrétních projímadel.
Tab. 1. Comparison of efficiency of split and non-split preparation for individual
preparations [41].
![Porovnání efektivity dělené a nedělené přípravy u jednotlivých preparátů
[41].<br>
Tab. 1. Comparison of efficiency of split and non-split preparation for individual
preparations [41].](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image_pdf/401e646d8bab8c90e1a078ec66d148a4.png)
Tab. 2. Total laxative volume and recommended amount of additive fluids
[20,21,26,29].
![Celkový objem projímadel a doporučené množství aditivních tekutin
[20,21,26,29].<br>
Tab. 2. Total laxative volume and recommended amount of additive fluids
[20,21,26,29].](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image_pdf/e690e349df61cee24a6116ec4ea1ed97.png)
Laxativa
Dle doporučení ESGE lze ke střevní očistě použít jak vysokoobjemový polyethylenglykol (PEG), tak i nízkoobjemové preparáty, které jsou klinicky schválené a určené ke střevní očistě. Pro pacienty s poruchou elektrolytické rovnováhy musí být výběr projímadla individualizovaný [1].
Nejčastěji užívaná laxativa ke koloskopii v ČR
Vysokoobjemový polyethylenglykol
Vysokoobjemový PEG (4 l) je polymer o vysoké molekulární hmotnosti (3 350 nebo 4 000). Roztok PEG je izoosmolární, téměř nevstřebatelný, zvyšující objem střevní tekutiny, která je zodpovědná za laxativní účinky. Díky tomu je jeho užití spojeno jen s minimálním rizikem vzniku poruchy vnitřního prostředí a je zcela bezpečný pro pacienty s renální insuficiencí, srdečním selháním, preexistující minerálovou dysbalancí či jaterní cirhózou. Díky jeho vlastnostem a výbornému bezpečnostnímu profilu ho lze stále považovat za zlatý standard ve střevní přípravě. Nevýhodou PEG je jeho velký objem a slaná chuť, které bývají hlavní příčinou intolerance [2,20]. Výsledky provedené metaanalýzy ukázaly, že vysokoobjemový PEG poskytuje lepší přípravu než nízkoobjmeový PEG při podávání obou preparátů v děleném režimu [12]. Jiné studie porovnávající vysokoobjmový PEG a různé nízkooobjemové preparáty (PEG nebo non-PEG) ukazují srovnatelnou přípravu nebo superioritu PEG [21–23].
Roztok sulfátových solí
Roztok sulfátových solí (OSS – oral sulfate solution) je koncentrovaný roztok sulfátů sodného, hořečnatého a draselného, působících jako osmotické laxativum. Celkový objem laxativa je 1 l a k optimálnímu výsledku se doporučuje vypití ještě dalších 2 l tekutin navíc. U roztoku sulfátových solí je potřeba zvýšené opatrnosti u pacientů s renální insuficiencí, jaterní cirhózou, diuretickou léčbou a minerálovou dysbalancí. Současně by preparát neměl být používán u pacientů s aktivním zánětlivým onemocněním (ulcerózní kolitida a Crohnova choroba) [24]. Dle dostupných studií je stejně účinný jako vysokoobjemový PEG a nízkoobjemový PEG s kyselinou askorbovou (2L-PEG + Asc) [21,25,26]. Ve studii porovnávající OSS a pikosulfát sodný s magnezium citrátem (PSMC) byla prokázána lepší příprava u OSS [27].
Nízkoobjemový polyethylenglykol (2 l) + kyselina askorbová (2L-PEG + Asc)
Mezi tzv. nízkoobjemové preparáty patří 2L-PEG + Asc. Ty byly vyvinuty za účelem zlepšení tolerance přípravy. Kyselina askorbová při vysoké koncentraci převyšuje resorpční kapacitu tenkého střeva a působí jako osmotické laxativum, zároveň přispívá k lepší chuti projímadla [28]. Metaanalýza porovnávající 2L-PEG + Asc a PEG (4 l) ukazuje srovnatelnou účinnost obou roztoků a signifikantně lepší tolerabilitu u 2L-PEG + Asc [22]. Některé starší studie poukazovaly u 2L-PEG + Asc na horší střevní přípravu v pravém tračníku, v recentních studiích byla prokázána adekvátní střevní příprava ve všech střevních segmentech [29].
Pikosulfát sodný + magnezium citrát (PSMC)
Nízkoobjemový preparát PSMC kombinuje hyperosmolární a stimulační laxativum. Magnezium citrát navíc stimuluje produkci cholecystokininu, který podporuje motilitu střeva [30]. Přípravek je většinou dobře tolerován. Není vhodným preparátem pro pacienty s renální insuficiencí, srdečním selháním, dekompenzovanou jaterní cirhózou či minerálovou dysbalancí. Roztok může způsobit slizniční změny připomínající zánět [2]. V metaanalýze porovnávající PSMC a PEG (4 l), v různém režimu, nebyl popsán rozdíl v kvalitě střevní přípravy ani ADR. Lepší tolerabilita a méně nežádoucích účinků byla prokázána u PSMC [23]. Taktéž studie porovnávající PSMC a 2L-PEG + Asc ukazují na stejnou efektivitu přípravků [31].
Podle ESGE není doporučeno rutinní užití roztoků fosfátových solí ke střevní přípravě z důvodu možného rozvoje vážných nebo život ohrožujících komplikací způsobených minerálovým rozvratem [1].
Střevní příprava ve specifických situacích
Zácpa
Vzhledem k nedostatku důkazů ESGE nedoporučuje žádné specifické laxativum u pacientů s chronickou zácpou. Neexistují taktéž důkazy potvrzující zlepšení kvality přípravy po přidání bisacodylu či klyzmat. Z praxe lze doporučit navýšení tekuté diety na 3 dny a event. navýšení dávky projímadla (PEG na 6–8 l) nebo kombinování s jinými projímadly (PSMC) [1,32].
Akutní krvácení do gastrointestinálního traktu
Ortográdní příprava je preferována oproti klyzmatům. ESGE doporučuje použití preparátů na bázi PEG [1,32].
Idiopatické střevní záněty
Podle ESGE se doporučuje příprava vysokoobjemovým nebo nízkoobjemovým PEG. Iontové roztoky mohou až 10× zvýšit přítomnost zánětlivých změn sliznice oproti preparátům na bázi PEG [1,33].
Diabetes mellitus
Důležitý je dostatečný příjem tekutin během přípravy, kontraindikován je fosfátový roztok z důvodu rizika minerálového rozvratu, laktátové acidózy a renální insuficience [33].
Jaterní selhání s ascitem
Nejsou doporučována hyperosmotická laxativa. Vhodné jsou preparáty na bázi PEG [1].
Městnavé srdeční selhání
Nejsou doporučována hyperosmotická laxativa. Vhodné jsou preparáty na bázi PEG [1].
Těhotenství, laktace
Není dostatek důkazů pro doporučení konkrétního laxativa, avšak ESGE v případě jasné indikace ke koloskopii v tomto období doporučuje použití preparátu na bázi PEG, v případě sigmoideoskopie použití vodního klyzmatu [1].
Senioři
Neexistuje dostatek důkazů umožňujících doporučení konkrétního laxativa u starších pacientů. Izoosmolární roztok (PEG) je teoreticky nejbezpečnější, avšak vysoký objem přípravku je pacienty špatně tolerován. Studie porovnávající kvalitu přípravy 2L-PEG + Asc a PEG (4 l) u pacientů ≥ 65 let nezaznamenala rozdíl v kvalitě přípravy ani výskytu vedlejších účinků, změny v mineralogramu nebyly prokázány ani u jednoho z přípravků. Taktéž studie porovnávající PEG (4 l) a OSS, oba v děleném režimu, nepopisuje častější výskyt akutní renální insuficience či minerálové dysbalance ani u jednoho z preparátů a kvalita přípravy byla srovnatelná [34,35].
Chronická renální insuficience
Hyperosmotická laxativa nejsou doporučována z důvodu zvýšeného rizika minerálové dysbalance. Doporučovány jsou preparáty na bázi PEG [1]. Studie porovnávající PEG (4 l) a 2L-PEG + Asc u pacientů s glomerulární filtrací ≤ 60ml/min nepopisuje zvýšený výskyt minerálového rozvratu či elevace renálních parametrů ani u jednoho z preparátů [36].
Příprava u hospitalizovaných pacientů
Existují jasné důkazy o horší střevní přípravě u hospitalizovaných pacientů. Často se jedná o pacienty s komorbiditami, které samy o sobě znamenají predispozici k horší přípravě. Nekvalitní příprava je také způsobena nedostatečnou instruktáží zdravotnických pracovníků i pacientů [37].
Neadekvátní střevní příprava
U pacientů s neadekvátní střevní přípravou musí být koloskopie opakována pro vysoké riziko přehlédnutí rizikových lézí. ESGE doporučuje provedení koloskopie do 1 roku [1]. Riziko opakování neadekvátní střevní přípravy se neliší při porovnání koloskopií opakovaných den po první koloskopii a koloskopií s větším odstupem, avšak retrospektivní analýza 3 047 vyšetření s neadekvátní střevní přípravou ukázala větší adherenci pacientů k opakování přípravy při provedení koloskopie příští den. Některé studie ukazují na účinnost aplikace klyzmat přes bioptický kanál koloskopu do pravého tračníku (bisacodyl, 500 ml PEG) [38,39].
Hodnocení střevní přípravy
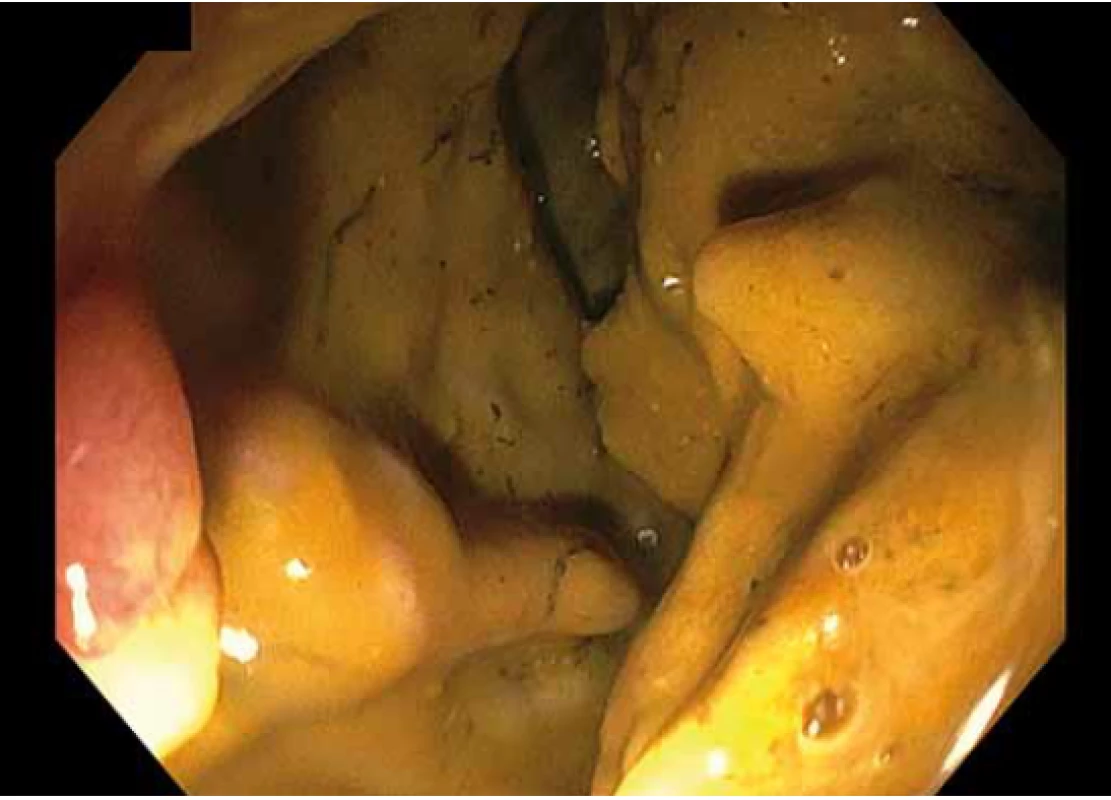
Kvalita střevní přípravy by měla být ohodnocena v každé zprávě z koloskopie. Existují různé skórovací stupnice (Boston, Ottawa, Aronchick, Harefield, čtyřstupňová). U screeningových koloskopií je v ČR povinné ohodnotit kvalitu střevní přípravy dle Bostonské škály (BBPS – Boston Bowel Preparation Scale). BBPS posuzuje kvalitu přípravy v jednotlivých segmentech (cékoascendens, příčný tračník vč. obou flexur, levý tračníku). Celkové skóre je součtem tří subskóre z jednotlivých segmentů (0–3; 0 = nejhorší, 3 = výborná) a pohybuje se mezi 0 a 9. Je doporučováno uvádět jak celkové skóre, tak i subskóre z jednotlivých segmentů. Za adekvátní střevní přípravu je považováno dosažení celkového skóre ≥ 6 a zároveň subskóre ≥ 2 ve všech segmentech [2,40]. Obr. 1–4 znázorňují kvalitu střevní očisty 0–3 dle BPS.
Fig. 1. Quality of intestinal preparation according to BBPS –
3 points.
BBPS – Boston Bowel Preparation Scale
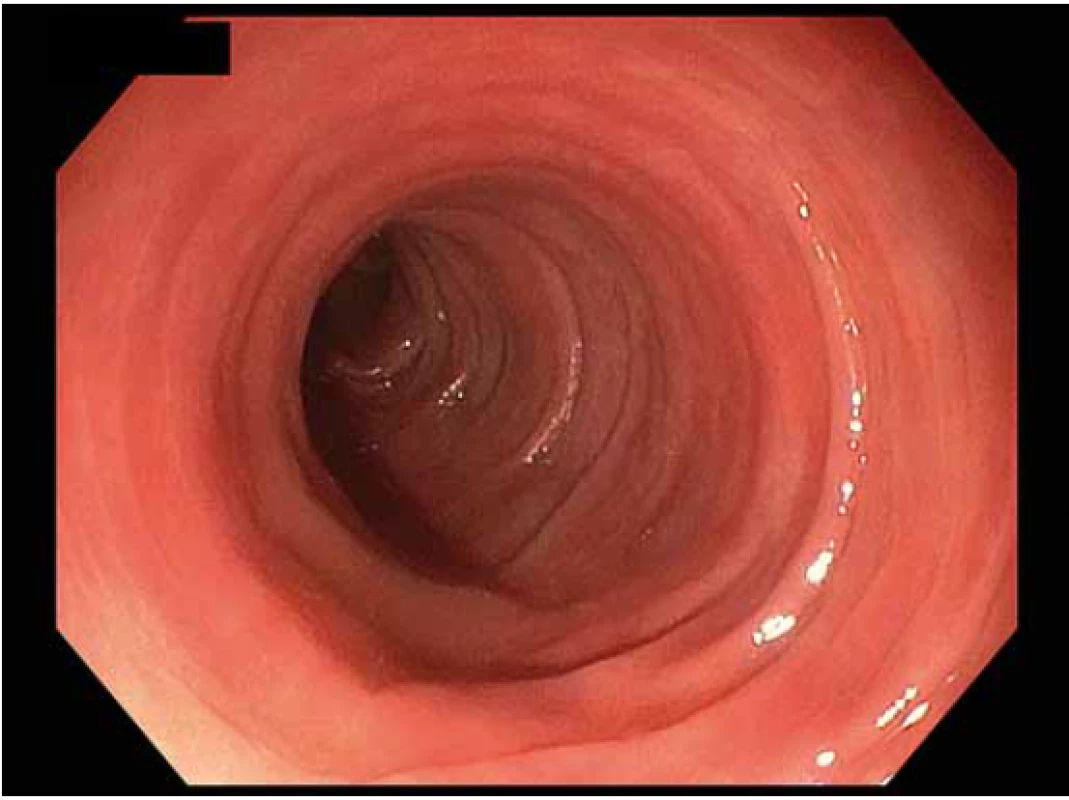
Fig. 2. Quality of intestinal preparation according to BBPS –
2 points.
BBPS – Boston Bowel Preparation Scale
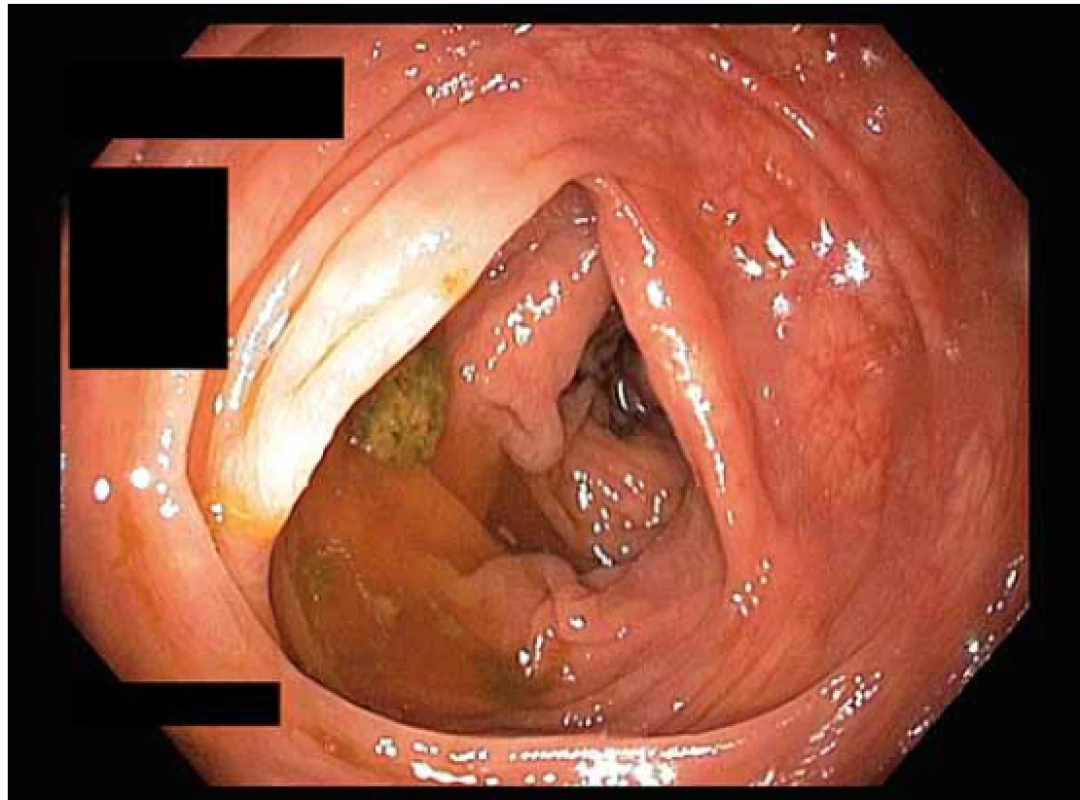
Fig. 3. Quality of intestinal preparation according to BBPS –
1 point.
BBPS – Boston Bowel Preparation Scale
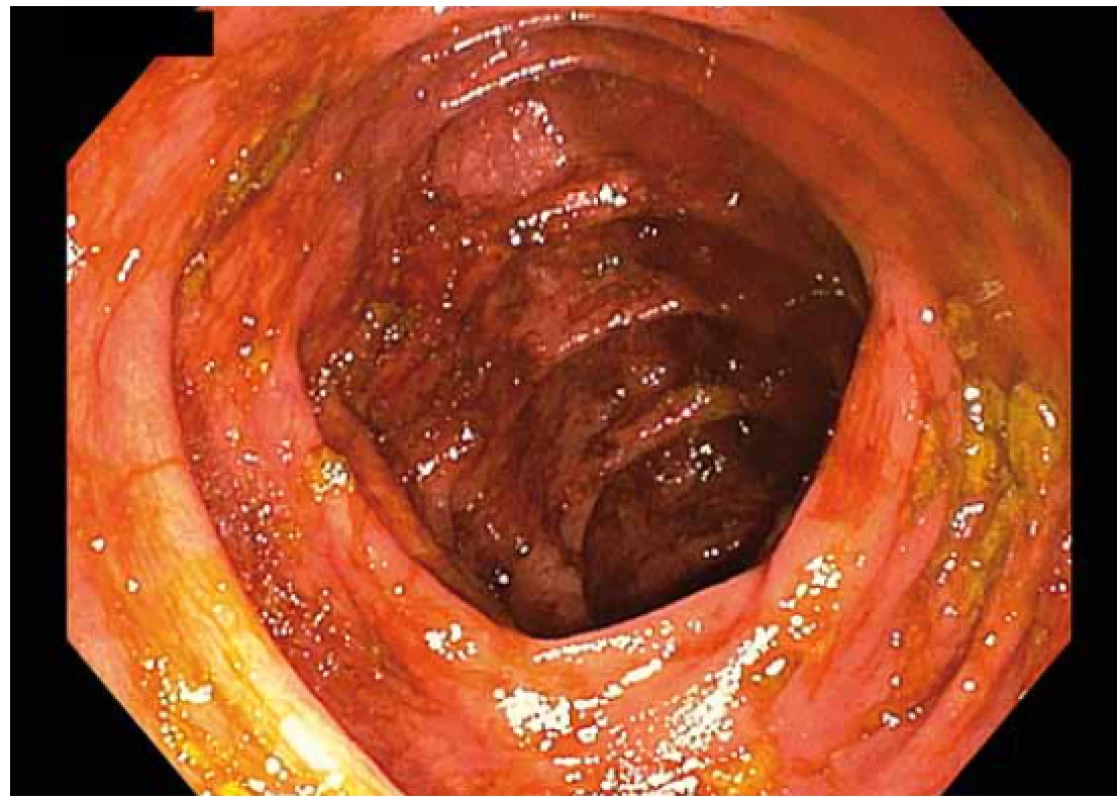
Fig. 4. Quality of intestinal preparation according to BBPS –
0 points.
BBPS – Boston Bowel Preparation Scale
Závěr
Adekvátní střevní příprava je základním předpokladem kvalitní koloskopie. Kromě samotného laxativa je neméně důležitou složkou přípravy důsledná edukace pacienta a min. 1denní bezezbytková či tekutá dieta. Dělený režim přípravy signifikantně zlepšuje kvalitu střevní přípravy, zvyšuje záchyt polypů, zlepšuje toleranci pacientů a je doporučován bez ohledu na zvolené laxativum. Nedělený režim přípravy je alternativou u odpoledních koloskopií. Vedle vysokoobjemového PEG lze ke střevní přípravě použít i jiná nízkoobjemová laxativa na bázi PEG či jiného složení, klinicky schválená k tomuto použití. PEG je přípravek s výborným bezpečnostním profilem, a je proto doporučován jako preparát volby u pacientů s chronickým renálním selháním, srdečním selháním, jaterní insuficiencí či ascitem. Přidání simetikonu v určené dávce k samotnému projímadlu signifikantně zvyšuje kvalitu očisty a ADR. Rutinní podávání prokinetik či klyzmat ke zlepšení střevní přípravy není doporučováno.
Doručeno/Submitted: 29. 9. 2019
Přijato/Accepted: 7. 10. 2019
MUDr. Klára Kmochová
Oddělení gastrointestinální endoskopie
Interní klinika 1. LF UK a ÚVN Praha
U Vojenské nemocnice 1200, 169 02 Praha 6
Sources
1. Hassan C, East J, Radealli F et al. Bowel preparation for colonoscopy: European Society of Gastrointestinal Endoscopy (ESGE) Guideline – Update 2019. Endoscopy 2019; 51 (8): 775–794. doi: 10.1055/a-0959-0505.
2. Falt P, Urban P, Vítek P et al. Koloskopie. Praha: Grada Publishing 2015 : 51–60.
3. Froehlich F, Wietlisbach V, Gonvers JJ et al. Impact of colonic cleansing on quality and diagnostic yield of colonoscopy: the European Panel of Appropriateness of Gastrointestinal Endoscopy European multicenter study. Gastrointest Endosc 2005; 61 (3): 378–384. doi: 10.1016/s0016-5107 (04) 02 776-2.
4. Hassan C, Fuccio L, Bruno M et al. A predictive model identifies patients most likely to have inadequate bowel preparation for colonoscopy. Clin Gastroenterol Hepatol 2012; 10 (5): 501–506. doi: 10.1016/j.cgh.2011.12.037.
5. Guo X, Yang Z, Zhao L et al. Enhanced instructions improve the quality of bowel preparation for colonoscopy: meta-analysis of randomized controlled trials. Gastrointest Endosc 2017; 85 (1): 90–97. doi: 10.1016/j.gie.2016.05.012.
6. Butt J, Bunn C, Paul E et al. The White Diet is preferred, better tolerated, and non-inferior to a clear-fluid diet for bowel preparation: a randomized controlled trial. J Gastroenterol Hepatol 2016; 31 (2): 355–363. doi: 10.1111/jgh.13078.
7. Banerjee R, Chaudhari H, Shah N et al. Addition of Lubiprostone to polyethylene glycol (PEG) enhances the quality & efficacy of colonoscopy preparation: a randomized, double-blind, placebo controlled trial. BMC Gastroenterology 2016; 16 (1): 133. doi: 10.1186/s12876-016-0542-0.
8. Kim HJ, Kim TO, Shin BC et al. Efficacy of prokinetics with a split-dose of polyethylene glycol in bowel preparation for morning colonoscopy: a randomized controlled trial. Digestion 2012; 86 (3): 194–200. doi: 10.1159/000339780.
9. Lever EL, Walter MH, Condon SC et al. Addition of enemas to oral lavage preparation for colonoscopy is not necessary. Gastrointest Endosc 1992; 38 (3): 369–372. doi: 10.1016/s0016-5107 (92) 70435-0.
10. Pan P, Zhao SB, Li BH et al. Effect of supplemental simethicone for bowel preparation on adenoma detection during colonoscopy: a meta-analysis of randomized controlled trials. J Gastroenterol Hepatol 2019; 34 (2): 314–320. doi: 10.1111/jgh.14401.
11. Beilenhoff U, Biering H, Blum R et al. Reprocessing of flexible endoscopes and endoscopic accessories used in gastrointestinal endoscopy: position statement of the European Society of Gastrointestinal Endoscopy (ESGE) and European Society of Gastroenterology Nurses and Associates (ESGENA) – Update 2018. Endoscopy 2018; 50 (12): 1205–1234. doi: 10.1055/a-0759-1629.
12. Martel M, Barkun AN, Menard C et al. Split-dose preparations are superior to day-before bowel cleansing regimens: a meta-analysis. Gastroenterology 2015; 149 (1): 79–88. doi: 10.1053/j.gastro.2015.04.004.
13. Radaelli F, Paggi S, Hassan C et al. Split-dose preparation for colonoscopy increases adenoma detection rate: a randomised controlled trial in an organised screening programme. Gut 2017; 66 (2): 270–277. doi: 10.1136/gutjnl-2015-310685.
14. Pohl J, Halphen M, Kloess HR et al. Impact of the quality of bowel cleansing on the efficacy of colonic cancer screening: a prospective, randomized, blinded study. PLoS One 2015; 10 (5): e0126067. doi: 10.1371/journal.pone.0126067.
15. Seo EH, Kim TO, Park MJ et al. Optimal preparation-to-colonoscopy interval in split-dose PEG bowel preparation determines satisfactory bowel preparation quality: an observational prospective study. Gastrointest Endosc 2012; 75 (3): 583–590. doi: 10.1016/j.gie.2011.09.029.
16. Eun CS, Han DS, Hyun YS et al. The timing of bowel preparation is more important than the timing of colonoscopy in determining the quality of bowel cleansing. Dig Dis Sci 2011; 56 (2); 539–544. doi: 10.1007/s10620-010-1457-1.
17. Shaukat A, Malhotra A, Greer N et al. Systematic review: outcomes by duration of NPO status prior to colonoscopy. Gastroenterol Res Pract 2017. 3914942. doi: 10.1155/2017/3914942.
18. Cheng YL, Huang KW, Liao WC et al. Same-day versus split-dose bowel preparation before colonoscopy: a meta-analysis. J Clin Gastroenterol 2018; 52 (5): 392–400. doi: 10.1097/MCG.0000000000000860.
19. Avalos DJ, Castro FJ, Zuckerman MJ et al. Bowel preparations administered the morning of colonoscopy provide similar efficacy to a split dose regimen: a meta analysis. J Clin Gastroenterol 2018; 52 (10): 859–868. doi: 10.1097/MCG.0000000000000866.
20. SÚKL. Fortrans – souhrn údajů o přípravku. [online]. Dostupné z: www.sukl.cz/modules/medication/detail.php?kod=0058827.
21. Rex DK, Di Palma JA, Rodriguez R et al. A randomized clinical study comparing reduced-volume oral sulfate solution with standard 4-liter sulfate-free electrolyte lavage solution as preparation for colonoscopy. Gastrointest Endosc 2010; 72 (2): 328–336. doi: 10.1016/j.gie.2010.03.1054.
22. Xie Q, Chen L, Zhao F et al. A meta-analysis of randomized controlled trials of low-volume polyethylene glycol plus ascorbic acid versus standard-volume polyethylene glycol solution as bowel preparations for colonoscopy. PLoS One 2014; 9 (6): e99092. doi: 10.1371/journal.pone.0099092.
23. Jin Z, Lu Y, Zhou Y et al. Systematic review and meta-analysis: sodium picosulfate/magnesium citrate vs. polyethylene glycol for colonoscopy preparation. Eur J Clin Pharmacol 2016; 72 (5): 523–532. doi: 10.1007/s00228-016-2013-5.
24. SÚKL. Eziclen – souhrn údajů o přípravku. [online]. Dostupné z: www.sukl.cz/modules/medication/detail.php?kod=0183550.
25. Kmochová K, Grega T, Vojtěchová G et al. Porovnání roztoku sulfátových solí a polyetylenglykoluv efektivitě střevní přípravy před koloskopií – randomizovaná, zaslepená studie. Gastroent Hepatol 2018; 72 (5): 397–400. doi: 10.14735/amgh2018397.
26. Lee HH, Lim CH, Kim JS et al. Comparison between an oral sulfate solution and a 2 l of polyethylene glycol + ascorbic acid as a split dose bowel preparation for colonoscopy. J Clin Gastroenterol 2018. In press. doi: 10.1097/MCG.0000000000001137.
27. Rex DK, DiPalma JA, McGowan J et al. A comparison of oral sulfate solution with sodium picosulfate: magnesium citrate in split doses as bowel preparation for colonoscopy. Gastrointest Endosc 2014; 80 (6): 1113–1123. doi: 10.1016/j.gie.2014.05.329.
28. SÚKL. Moviprep – souhrn údajů o přípravku. [online]. Dostupné z: www.sukl.cz/modules/medication/detail.php?kod=0170244.
29. Moon CM, Park DI, Choe YG et al. Randomized trial of 2-L polyethylene glycol + ascorbic acid versus 4-L polyethylene glycol as bowel cleansing for colonoscopy in an optimal setting. J Gastroenterol Hepatol 2014; 29 (6): 1223–1228. doi: 10.1111/jgh.12521.
30. SÚKL. Picoprep – souhrn údajů o přípravku. [online]. Dostupné z: www.sukl.cz/modules/medication/detail.php?kod=0191323.
31. Mathus-Vliegen EMH, van der Vliet K, Wignand-van der Storm IJ et al. Split-dose bowel cleansing with picosulphate is safe and better tolerated than 2 - l polyethylene glycol solution. Eur J Gastroenterol Hepatol 2018; 30 (7): 709–717. doi: 10.1097/MEG.0000000000001 120.
32. Lim YJ, Hong SJ. What is the best strategy for successful bowel preparation under special conditions? World J Gastroenterol 2014; 20 (11): 2741–2745. doi: 10.3748/wjg.v20.i11.2741.
33. Lawrance IC, Willert RP, Murray K. Bowel cleansing for colonoscopy: prospective randomized assessment of efficacy and of induced mucosal abnormality with three preparation agents. Endoscopy 2011; 43 (5): 412–418. doi: 10.1055/s-0030-1256193.
34. Kwak MS, Cha JM, Yang HJ et al. Safety and efficacy of low-volume preparation in the elderly: oral sulfate solution on the day before and split-dose regimens (SEE SAFE) study. Gut Liver 2019; 13 (2): 176–182. doi: 10.5009/gnl1 8214.
35. Jung YS, Lee CK, Eun CS et al. Low-volume polyethylene glycol with ascorbic acid for colonoscopy preparation in elderly patients: a randomized multicenter study. Digestion 2016; 94 (2): 82–91. doi: 10.1159/000448887.
36. Lee JM, Keum B, Yoo IK et al. Polyethylene glycol plus ascorbic acid for bowel preparation in chronic kidney disease. Medicine (Baltimore) 2016; 95 (36): e4755. doi: 10.1097/MD.0000000000004755.
37. Gkolfakis P, Tziatzios G, Papanikolaou IS et al. Strategies to improve hospitalized patients’ quality of bowel preparation for colonoscopy: a systematic review and meta-analysis. Gastroenterol Res Pract 2019. 5147208. doi: 10.1155/2019/5147208.
38. Sohn N, Weinstein MA. Management of the poorly prepared colonoscopy patient: colonoscopic colon enemas as a preparation for colonoscopy. Dis Colon Rectum 2008; 51 (4): 462–466. doi: 10.1007/s10350-007-9127-x.
39. Horiuchi A, Nakayama Y, Kajiyama M et al. Colonoscopic enema as rescue for inadequate bowel preparation before colonoscopy: a prospective, observational study. Colorectal Dis 2012; 14 (10): 735–739. doi: 10.1111/j.1463-1318.2012.03107.x.
40. Calderwood AH, Schroy PC 3rd, Leiberman DA et al. Boston bowel preparation scores provide a standardized definition of adequate for describing bowel cleanliness. Gastrointest Endosc 2014; 80 (2): 269–276. doi: 10.1016/j.gie.2014.01.031.
41. Harrison NM, Hjelkrem MC. Bowel cleansing before colonoscopy: balancing efficacy, safety, cost and patient tolerance. World J Gastrointest Endosc 2016; 8 (1): 4–12. doi: 10.4253/wjge.v8.i1.4.
Labels
Paediatric gastroenterology Gastroenterology and hepatology SurgeryArticle was published in
Gastroenterology and Hepatology
2019 Issue 5
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Metamizole vs. Tramadol in Postoperative Analgesia
- Safety and Tolerance of Metamizole in Postoperative Analgesia in Children
- The Importance of Hydration in Wound Healing
- The Importance of Limosilactobacillus reuteri in Administration to Diabetics with Gingivitis
-
All articles in this issue
- Sekundární prevence kolorektálního karcinomu v České republice
- Gastrointestinální onkologie
- Doporučené postupy České gastroenterologické společnosti ČLS JEP pro kapslovou endoskopii
- Aktuální výsledky screeningu kolorektálního karcinomu v České republice a potenciální význam kolonické kapslové endoskopie
- Střevní příprava před koloskopií – existuje optimální příprava?
- Porovnání účinnosti kolonické kapslové endoskopie a optické koloskopie u osob s pozitivním imunochemickým testem na okultní krvácení do stolice – multicentrická, prospektivní studie
- Vliv současné léčby na populační data dlouhodobého přežívání nemocných s karcinomem pankreatu
- Divertikulární choroba tlustého střeva – nový pohled na klasifikaci a léčbu
- Mikrobiota v etiopatogenéze a liečbe symptomatickej divertikulovej choroby hrubého čreva
- Nutriční diety u gastroenterologických nemocných vyššího věku s chronickým onemocněním ledvin
- Díl V. – Příčiny úmrtí pacientů s idiopatickými střevními záněty a související časové trendy
- XXXIII. Hildebrandove bardejovské gastroenterologické dni
- Opustil nás profesor Meinhard Classen
- Výběr z mezinárodních časopisů
- Kvíz z klinické praxe
- Správná odpověď na kvíz
- Kreditovaný autodidaktický test: Gastrointestinální onkologie
- Asacol 1,6 g využívá nový technologický koncept OPTICORE™
- Papilárny adenokarcinóm žalúdka
- Gastroenterology and Hepatology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Střevní příprava před koloskopií – existuje optimální příprava?
- Divertikulární choroba tlustého střeva – nový pohled na klasifikaci a léčbu
- Doporučené postupy České gastroenterologické společnosti ČLS JEP pro kapslovou endoskopii
- Aktuální výsledky screeningu kolorektálního karcinomu v České republice a potenciální význam kolonické kapslové endoskopie
