Kvíz z klinické praxe
Authors:
M. Lukáš
Authors‘ workplace:
Klinické a výzkumné centrum pro střevní záněty, Klinické centrum ISCARE a. s. a 1. LF UK v Praze
Published in:
Gastroent Hepatol 2021; 75(2): 100-101
Category:
Muž, narozen v roce 2002, v rodinné ani osobní anamnéze neměl žádná závažná onemocnění, která by byla hodna pozornosti. Od února 2020 pobýval několik týdnů v Austrálii a na Novém Zélandu bez toho, že by si byl vědom styku s infekčními onemocněními. V květnu 2020 se vrátil zpět domů. Od konce června 2020 se z plného zdraví objevily průjmovité stolice s příměsí krvavého hlenu, od počátku frekventní, 10–15× denně. Současně s tím měl intermitentní bolesti břicha a subfebrilie do 37,7 °C, neměl nauzeu ani nezvracel. Až po 10 dnech trvání obtíží navštívil lékaře, který mu doporučil k užívání diosmectit, který mu způsobil významnou úlevu, stolice však byla stále častější, 3–5× denně, a občasně s krvavým hlenem. Pacient byl vyšetřen praktickém lékařem a bylo provedeno vyšetření stolice bakteriologicky a parazitologicky, které bylo celkem 3krát s negativním výsledkem. V této době měl mírně zvýšenou hodnotu CRP 10 mg/ l, lehkou normocytární anemii (Hb 114 g/ l) a zvýšenou koncentraci fekálního kalprotektinu (350 µg/ g). Od počátku obtíží zhubnul na tělesné hmotnosti během 6 týdnů o 6 kg. Pro přetrvávající obtíže byl koncem července 2020 ještě vyšetřen na specializovaném pracovišti pro infekční choroby. Laboratorní vyšetření potvrdilo normocytární anemii Hb 109 g/ l a elevaci hodnoty CRP (19,5 mg/ l), sérologické vyšetření neprokázalo přítomnost ASCA ani ANCA protilátek. Opakovaná kultivace stolice a virologické vyšetření stolice nepotvrdily žádnou infekční etiologii, antigenní testy na rotaviry, adenoviry, noroviry, astroviry a enteroviry byly negativní, rovněž toxiny Clostridium difficile byly opakovaně negativní. Sonografie břicha prokázala lehké zánětlivé změny na sigmatu, nebyly zachyceny zvětšené lymfatické uzliny. V srpnu 2020 byla provedena koloskopie, která potvrdila vysoce aktivní zánět s prosáklou, křehkou sliznicí a hleno-hnisavým povlakem a drobnými vřídky difuzně na celé cirkumferenci střeva od rekta až na dno céka. Endoskopický obraz na terminálním ileu byl v mezích normy. Byla zavedena terapie metylprednisolonem 32 mg denně společně s antibakteriální terapií ciprofloxacinem a metronidazolem s výhledem biologické léčby, nebude-li dosažen klinický efekt během následujících 3–4 týdnů.
Fig. 1. Normal finding on the mucosa of
the rectum and rectosigma.
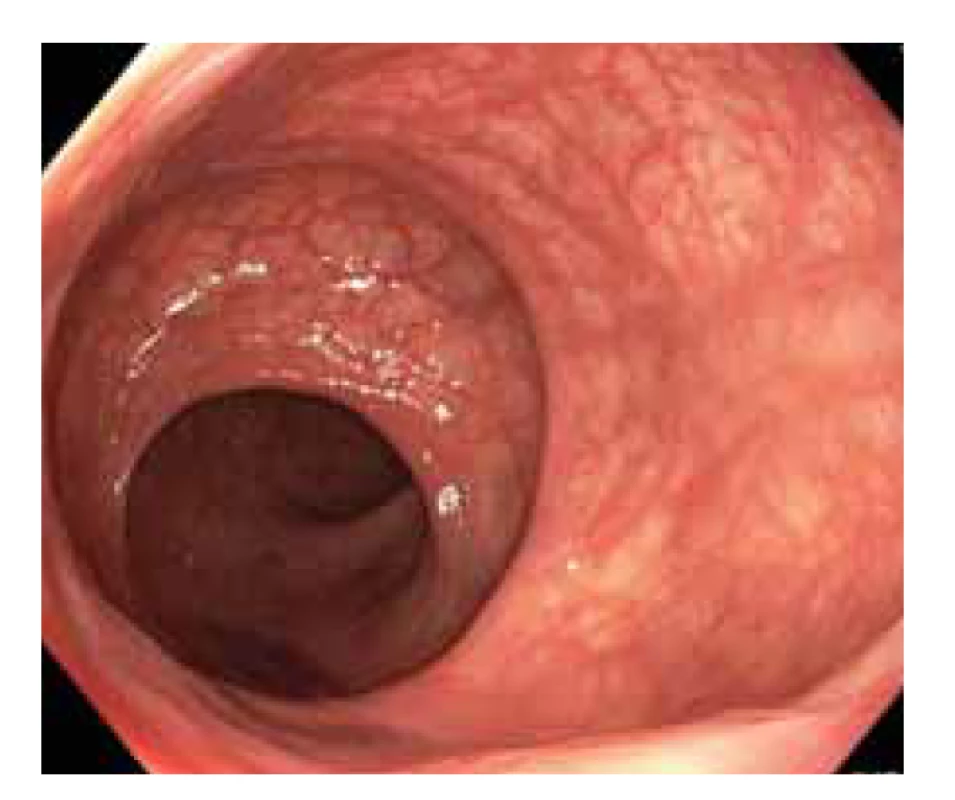
Fig. 2a) Colonoscopic finding of advanced inflammatory
change in the left colon.

Fig. 2b) Colonoscopic findings – advanced inflammatory changes
in transverse.

Fig. 3a) Very intense inflammatory infiltrate of the lamina
propria with penetration of neutrophilic leukocytes into the
crypt and creating crypt abscesses.

Fig. 3b) Intense inflammatory changes are accompanied by
a disorder in the architecture and arrangement of Lieberkin’s
crypts, indicating a chronic course of the disease.

Obrázky č. 3 zapůjčeny laskavostí prim. MUDr. Ivany Vítkové z 1. patologicko-anatomického ústavu 1. LF UK a VFN v Praze.
Barvení hematoxylin-eozin, zvětšení 200násobné.
Pictures no. 3 kindly lent by MUDr. Ivana Vítková from the 1st Department of Pathology and Anatomy, 1st Medical Faculty, Charles
University and General Hospital in Prague. Hematoxylin-eosin staining, 200× magnification.
Histologický nález z odebraných etážových biopsií při koloskopii potvrzoval výrazný zánětlivý infiltrát v lamina propria s kryptitidou a povrchovými erozemi. Epiteloidní granulomy ani aktivované histiocyty nebyly v histologii přítomny. MR enterografie byla doplněna v září 2020 a byla bez patologického nálezu na celém tenkém střevě. Terapie metylprednisolonem a antibiotiky nebyla během 6 následujících týdnů příliš efektivní, a proto bylo nutné zahájit biologickou léčbu. Na kontrolním skiagramu hrudníku byly patrné kalcifikace v plicním parenchymu, a proto bylo na doporučení pneumologa provedeno CT plic, které potvrdilo přítomnost ojedinělých kalcifikovaných uzlíků ve čtvrtém segmentu pravé plíce a v desátém segmentu levé plíce. Jinak byl nález bez hrubé patologie, nicméně pneumolog doporučil profylaktickou léčbu nidrazidem. Quantiferonový test byl opakovaně neurčitelný, nejspíše při terapii vyššími dávkami glukokortikoidů. Vzhledem k nálezu na plicích byla zvolena terapie GIT selektivním vedolizumabem. Biologická léčba byla zahájena v říjnu 2020. V průběhu listopadu během indukční léčby vedolizumabem musela být terapie podporována metylprednisolonem v dávce 24 mg denně, až počátkem prosince 2020 bylo zahájeno snižování dávky glukokortikoidů. Bohužel při dosažení denní dávky 12 mg metylprednisolonu došlo ke zhoršení klinického stavu, a proto byla v polovině prosince 2020 po čtyřech infuzích vedolizumabu terapie ukončena. Jako druhá linie byla zvolena léčba infliximabem v dávce 10 mg/ kg ve standardních intervalech pro indukci a udržovací terapie byla podávána jednou za 4 týdny po 5 mg/ kg. V průběhu ledna až března 2021 se klinický stav pacienta příliš nezlepšil, měl 4–6 stolic denně s intermitentní příměsí krve a bolestmi v břiše. Počátkem dubna 2021 byly laboratorně přítomny známky vysoké zánětlivé aktivity (CRP 60,5 mg/ l; FC 1 676 μg/ g) a údolní plazmatická hladina infliximabu byla relativně nízká (5,4 μg/ ml). Kontrolní koloskopie provedená v dubnu 2021 potvrdila vysoce aktivní zánět počínající od rektosigmatu až na dno céka. Rektum a distální sigma a také terminální ileum byly bez známek jakékoli zánětlivé endoskopické aktivity. Endoskopické nálezy z koloskopického vyšetření jsou na obr. 1–3. Histologický nález z postižených úseků střeva potvrdil vysoce aktivní zánět s fokální akcentací změn a s kryptovými abscesy a denzní zánětlivou infiltrací sliznice.
Otázka:
Jaká je Vaše diagnóza a jaký terapeutický postup zvolíte?
Správnou odpověď a komentář naleznete v dalším čísle časopisu (červen 2021).
Labels
Paediatric gastroenterology Gastroenterology and hepatology SurgeryArticle was published in
Gastroenterology and Hepatology
2021 Issue 2
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Metamizole vs. Tramadol in Postoperative Analgesia
- Spasmolytic Effect of Metamizole
- The Importance of Limosilactobacillus reuteri in Administration to Diabetics with Gingivitis
-
All articles in this issue
- Editorial
- Kvíz z klinické praxe
- Význam sarkopénie a krehkosti v manažmente cirhózy
- Doporučené postupy ČNS a ČHS JEP pro diagnostiku a léčbu akutního poškození ledvin u jaterní cirhózy
- Neinvazivní metody v posuzování závažnosti portální hypertenze
- Laparoskopická nebo klasická splenektomie?
- Posuzování funkce ledvin u pacientů s jaterním onemocněním
- Liver injury after the use of anabolic steroids to promote muscle growth – single-center experience
- Impact of methodical guidelines of gastric scintigraphy on patients’ radiation exposure
- Benign asymptomatic pneumoperitoneum in the patient after CT colonography
- Teduglutide, a glucagon-like peptide-2 analogue (REVESTIVE), in the treatment of short bowel syndrome with dependence on home parenteral nutrition
- The selection from international journals
- Kreditovaný autodidaktický test
- Diagnostic accuracy of the R-Factor in differentiating between neonatal hepatitis and biliary atresia in infants
- Managing IBD therapy during pregnancy demands a multidisciplinary approach
- Gastroenterology and Hepatology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Liver injury after the use of anabolic steroids to promote muscle growth – single-center experience
- Teduglutide, a glucagon-like peptide-2 analogue (REVESTIVE), in the treatment of short bowel syndrome with dependence on home parenteral nutrition
- Laparoskopická nebo klasická splenektomie?
- Posuzování funkce ledvin u pacientů s jaterním onemocněním
