Endoskopická submukózna disekcia v rekte – naša skúsenosť
Endoscopic submucosal dissection in the rectum – our experience
Introduction: Endoscopic submucosal dissection (ESD) is an endoscopic treatment method for the removal of neoplastic lesions of the digestive tract. Thanks to this technique, we can achieve complete (en bloc) R0 endoscopic resection of even large lesions in one piece. We thereby obtain a valuable resection for further histopathological evaluation and, with a suitably chosen lesion, achieve a curative resection. Methods: Retrospective analysis of our file in the period 1/2020–01/2023. The primary objective was to determine how endoscopic evaluation and selection of included rectal lesions treated with the ESD technique correlates with histopathological results. The secondary objective was to determine the curability of the treatment we performed in our group of patients. We included lesions over 20 mm with the assumption of maximum invasion into the surface parts of the submucosa, i.e., JNET 2B. In addition, we included recurrent lesions in the scar after previous endoscopic or surgical treatment, submucosal lesions up to 20 mm and lesions smaller than 20 mm, especially in the lower rectum, which cannot be radically removed en bloc by loop-based techniques. Results: We included a total of 76 rectal lesions. JNET 2B lesions were 59 of them (77.6%). The most common histopathological diagnosis was high-grade dysplasia (HGD) in 35 (46%) cases. We achieved curative endoscopic resection in the majority (93.4%) of patients. Five patients (5.26%) required subsequent surgical or oncological therapy after ESD and further staging. Conclusion: The results of our work confirm the effectiveness of ESD as a therapeutic method suitable for achieving en bloc R0 resection of rectal lesions and thus their correct histopathological evaluation. However, the correct selection of patients remains crucial.
Keywords:
endoscopic submucosa dissection – rectal lesions – curative resection
Authors:
D. Polák 1; K. Beráková 2; J. Váňa 3; A. Kalavská 4
Authors‘ workplace:
Gastroenterologické centrum, FNsP Žilina
1; Martinské bioptické centrum, s. r. o., Žilina
2; Chirurgické oddelenie, FNsP Žilina
3; VŠZaSP sv. Alžbety a I. interná klinika SZU, Bratislava
4
Published in:
Gastroent Hepatol 2023; 77(3): 208-214
Category:
doi:
https://doi.org/10.48095/ccgh2023208
Overview
Úvod: Endoskopická submukózna disekcia (ESD) je endoskopická liečebná metóda na odstránenie neoplastických lézií tráviaceho traktu. Vďaka tejto technike sme schopní dosiahnuť kompletnú (en bloc) R0 endoskopickú resekciu aj veľkých lézií v jednom kuse. Získavame tým cenný resekát na ďalšie histopatologické hodnotenie a pri vhodne zvolenej lézii docielime kuratívnu resekciu. Metódy: Retrospektívna analýza nášho súboru v období 1/2020–1/2023. Primárnym cieľom bolo zistiť, ako endoskopické hodnotenie a voľba zaradených rektálnych lézií liečených technikou ESD koreluje s histopatologickými výsledkami. Sekundárnym cieľom bolo zistiť kurativitu nami vykonanej liečby. Zaradili sme lézie nad 20 mm s predpokladom maximálnej invázie do povrchových častí submukózy, teda JNET 2B. Okrem toho sme zaradili recidivujúce lézie v jazve po predchádzajúcej endoskopickej alebo chirurgickej liečbe, podslizničné lézie do 20 mm a menšie ako 20-mm lézie najmä v dolnom rekte, ktoré nemožno en bloc R0 radikálne odstrániť technikami založenými na slučke. Výsledky: Celkovo sme zaradili 76 rektálnych lézií. JNET 2B lézií bolo z toho 59 (77,6 %). Najčastejšia výsledná histopatologická diagnóza bola high-grade displázia (HGD), a to u 35 (46 %) prípadov. Kuratívnu endoskopickú resekciu sme dosiahli u väčšiny (93,4 %) pacientov. Piati pacienti (5,26 %) potrebovali po ESD a ďalšom stagingu následnú chirurgickú alebo onkologickú terapiu. Záver: Výsledky našej práce potvrdzujú efektivitu ESD ako terapeutickej metódy vhodnej na dosiahnutie en bloc RO resekcie rektálnych lézií, a tým ich správneho histopatologického zhodnotenia. Správna selekcia pacientov ostáva kľúčová.
Klíčová slova:
endoskopická submukóza disekcia – rektálne lézie – kuratívna resekcia
Úvod
Endoskopická submukózna disekcia (ESD) je metóda na odstránenie neoplastických lézií, ktorá sa využíva v zažívacom trakte od pažeráka, žalúdku aj v tenkom a hrubom čreve. Táto metóda bola pôvodne vyvinutá na liečbu včasného karcinómu žalúdka na dosiahnutie kompletnej (en bloc) resekcie veľkých povrchových slizničných lézií [1]. Bola vyvinutá v Japonsku už v minulom storočí, kde je dnes už veľmi dobre etablovaná a následne prenikala do ďalších východoázijských oblastí [2]. Prijatie ESD v západnom svete bolo pomalšie kvôli nižšiemu výskytu včasného karcinómu žalúdka, na ktorom postupne endoskopisti rozvíjajú svoje zručnosti a kompetencie [3] a tiež kvôli technickej náročnosti. Hlavná výhoda spočíva v odstránení lézie v jednom kuse s použitím endoskopického noža, čím získavame kompletný resekát na ďalšie histopatologické hodnotenie. Alternatívna technika, endoskopická mukozálna resekcia (EMR) slučkou je dobre zavedenou liečebnou technikou polypoidných lézií do 20 mm a laterálne sa šíriacich tumorov (LTS) [4]. Pri liečbe väčších lézií ako 20 mm slučkou je predpoklad nie kompletného odstránenia lézie v jednom kuse. Potvrdzuje to aj práca Urbana et al, kde porovnávali techniku EMR a ESD pri liečbe plochých neoplastických lézií konečníka. Zaznamenali signifikantne vyššiu frekvenciu en bloc resekcií a naopak signifikantne nižšiu mieru lokálnej reziduálnej neoplázie v skupine pacientov liečených ESD technikou [5].
Pacienti a metódy
V našom endoskopickom centre sme sa zamerali na selekciu pacientov s léziami v konečníku vhodných na liečbu ESD technikou. Zaradili sme všetky rektálne laterálne sa šíriace lézie (LST) nad 20 mm, zhodnotené virtuálnou chromoendoskopiou ako JNET 2B, teda s cievami rôzneho kalibru a ich iregulárnou distribúciou alebo iregulárnym povrchom lézií. Lézie sme zaklasifikovali taktiež Parížskou klasifikáciou ako granulárne (LST-G) homogénne alebo zmiešané typy a negranulárne (LST-NG) ploché vyvýšené alebo pseudodepresívne (obr. 1–5). Taktiež sme zaradili všetky lézie pod 20 mm v dolnej časti rekta do 5 cm od análneho okraja pri predpoklade nedosiahnutia R0 resekcie technikou EMR so slučkou (obr. 6–10) a aj všetky lokálne recidívy lézií v rekte vhodné na endoskopickú terapiu, ktoré sme odstránili technikou ESD (obr. 11–15). Zaradili sme aj rektálne podslizničné lézie, suspektné neuroendokrinné tumory vačšie ako 10 mm a menšie ako 20 mm, kedže sú vhodné na liečbu ESD technikou (obr. 15–19).
Fig. 1–5. LST – G-mixed nodular type (0–IIa + Is) – photo in white light, NBI JNET 2A/2B, base and resected specimen on cork
(histopathology HGD).

Fig. 6–10. LST – G-mixed nodular type (IIa + c) – photo in white light, NBI JNET 2B, base and resected specimen on cork (histopathology Cis).

Fig. 11–14. LST – granular homogenous (IIa) – photo in white light, NBI JNET 2A, base and
resected specimen on cork (histopathology HGD) – recurrence in the scar after EMR.

Fig. 15–19. Rectal submucosal tumor – suspected NET up to 20 mm (histopathology NET G1, free margins, 12 mm).

Pacientov liečených inou ako ESD technikou sme nezaradzovali. Do nášho súboru sme nezaradzovali ani pacientov, kde sme vykonali ESD v inej lokalite ako v rekte. Ďalšie zobrazovacie vyšetrenia sme v našej skupine pacientov pred endoskopickou terapiou nedopĺňali. Vykonali sme retrospektívnu analýzu nášho súboru pacientov v období 1/2020 – –1/2023. Primárnym cieľom bolo zistiť, ako naša selekcia a hodnotenie zaradených lézií liečených technikou ESD koreluje s histopatologickými výsledkami. Sekundárnym cieľom bolo zistiť kurativitu po ESD. Liečba bola kuratívna, keď nebola potreba ďalšej adjuvantnej chirurgickej alebo onkologickej liečby.
Technika ESD
ESD v kolorekte sa považuje za technicky náročnejšie ako v žalúdku, lebo stena hrubého čreva je tenšia, mäkšia a stabilita endoskopu a jeho kontrola môže byť náročnejšia. Rektum je ale prístupnejšia oblasť. V našej skupine pacientov sme používali terapeutický gastroskop Olympus EXERA III 190. Postupovali sme cirkulárnym rezom alebo incíziou polovice obvodu sliznice s následnou submukóznou disekciou celej lézie. Vo všetkých selektovaných prípadoch bol použitý nôž Dual-knife (Olympus, Europe SE & Co. KG, Hamburg, Nemecko). Na submukóznu injekciu sa použil 10% roztok hydroxyetylškrobu (Voluven, Fresenius Kabi, Bad Homburg, Nemecko). Epinefrín sme využívali pri léziách v dolnej časti rekta najmä v hemeroidálnej oblasti, kde sme predpokladali výraznejšie vaskulárne zásobenie a na zafarbenie submukózneho roztoku sme použili Bleu Patenté V. Nastavenie elektrochirurgického generátora (ERBEVIO 200S, Erbe Elektromedizin GmbH, Tuebingen, Nemecko) bolo DRY CUT Effect 2, 30 W alebo ENDO CUT Q Effect 3, 30 W pre obvodovú incíziu a SWIFT COAG Effect 4, 30 W pre submukóznu disekciu.
Hodnotenie resekátu a kurativity
Resekát sme štandardne pomocou ihiel upevnili na korkovú podložku a umiestnil sa do 10% roztoku formaldehydu. Kompletné R0 odstránenie resekátu vyžadovalo negatívny vertikálny aj horizontálny/laterálny okraj. Kuratívna bola en bloc R0 resekcia lézie nie pokročilejšej ako dobre diferencovaný adenokarcinóm (G1/G2), sm1 (≤ 1 mm submukózna invázia) bez lymfovaskulárnej invázie. Pri submukóznych léziách, ak sme potvrdili NET, sme za kuratívnu liečbu považovali kompletne odstránené G1 Netu do 20 mm, bez ulcerácie, depresie, lymfovaskulárnej invázie alebo invázie muscularis propria. Chirurgický zákrok sme odporúčali pri lymfovaskulárnej invázii, hlbšej infiltrácii ako sm1, pozitívnom/nehodnotiteľnom vertikálnom okraji alebo zle diferencovanom karcinóme so submukóznou inváziou. Pri en bloc R0 resekcii rektálnej lézie s hĺbkou invázie viac ako sm1 alebo pri potvrdení lymfovaskulárnej invázie či pri pozitívnom vertikálnom okraji alebo buddingu 2. alebo 3. stupňa sme terapiu zhodnotili ako nekuratívnu a pacientov sme konzultovali na onkochirurgickom multidisciplinárnom seminári. Podľa neho sme pokračovali v stagingu a terapii. Pozitívny horizontálny okraj bez submukóznej invázie sme v našej skupine u pacientov nezaznamenali. Peacemeal resekcie sme do nášho súboru nezaradzovali. To ovplyvnilo celkový počet našich zaradených pacientov, lebo pri technicky veľmi náročnom ESD sme u 4 pacientov neboli schopní docieliť en bloc R0 resekciu a dokončili sme výkon peacemeal. Tieto lézie zaraďujeme medzi komplikácie.
Výsledky
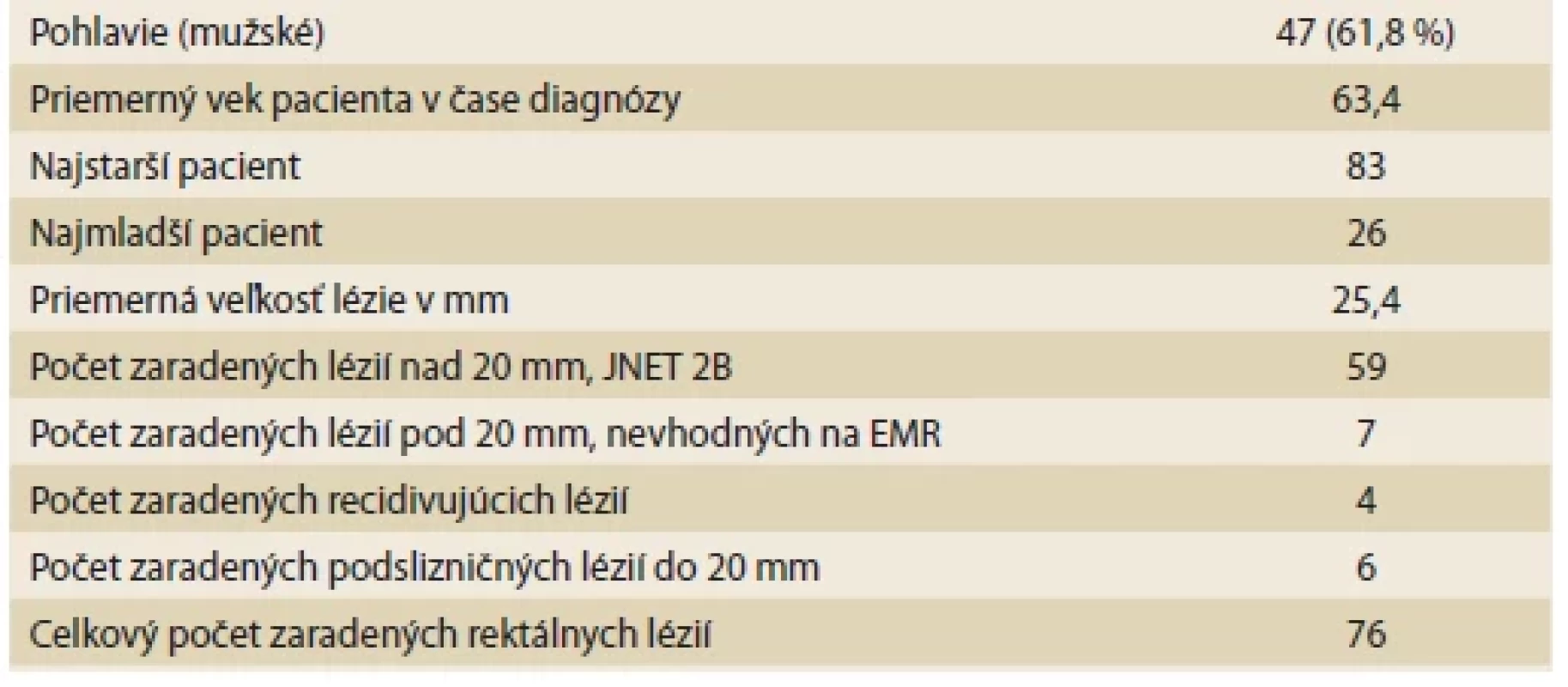
Od 1/2020 do 1/2023, za obdobie 3 roky sme vykonali ESD v rekte u 76 pacientov. Z toho bolo 47 (61,8 %) mužov a 29 (38,2 %) žien. Priemerný vek našich pacientov bol 63,4 rokov. Počet zaradených lézií nad 20 mm zhodnotených ako JNET 2B bol 59 (77,6 %) zo všetkých. Veľkosť lézií sme určovali zo zhodnoteného histopatologického preparátu. Priemerná veľkosť lézie bola 25,4 mm. Menšie lézie ako 20 mm boli hlavne podslizničné lézie, recidivujúce lézie v jazve alebo anorektálne lézie v dolnom rekte nevhodné k EMR. V tab. 1 je sumár základnej charakteristiky nášho súboru. Všetky výsledné histopatologické diagnózy sú uvedené v tab. 2. Najčastejší výsledok bol high-grade dysplázia u 35 (46 %) pacientov. Hodnotenie kurativity našej terapie a komplikácií uvádzame v tab. 3. Kuratívnu en bloc resekciu sme v našom súbore dosiahli u 71 pacientov (93,42 %). Piati pacienti sa vzhľadom k výslednej histológii podrobili ďalšiemu stagingu. Prvá pacientka mala hĺbku invázie sm3, pričom ostatné rizikové parametre nespĺňala. U nej bola doporučená chirurgická terapia. Druhý mal potvrdený v resekáte adenokarcinóm a pozitívny vertikálny resečný okraj. Po CT a MR stagingu sa jednalo o T1 štádium. Nebola viditeľná invázia do muscularis propria. Bol odporučený na chirurgickú terapiu. Chirurgický resekát bol bez ďalšej malignity. Tretí mal pozitívny vertikálny resekčný okraj v muscularis propria, išlo o NET, G2, výsledná veľkosť bola 22 mm. Doporučená chirurgická radikalizácia. Štvrtý pacient s pozitívnym vertikálnym okrajom bol po MR a CT hodnotený ako T3N2. Nevhodne zvolená lézia na ESD. Absolvoval neoadjuvantnú onkologickú terapiu a následne chirurgickú resekciu. Posledný piaty pacient mal karcinóm T1, sm1 inváziu ale pozitívnu lymfovaskulárnu inváziu a budding 2. Ten dostal odporúčanie na chirurgickú liečbu.
Tab. 1. Baseline characteristics of our group of patients with rectal lesions indicated for
ESD in the period from January 2020 to January 2023.
Tab. 2. Final histopatological diagnoses after ESD evaluated by a pathologist.
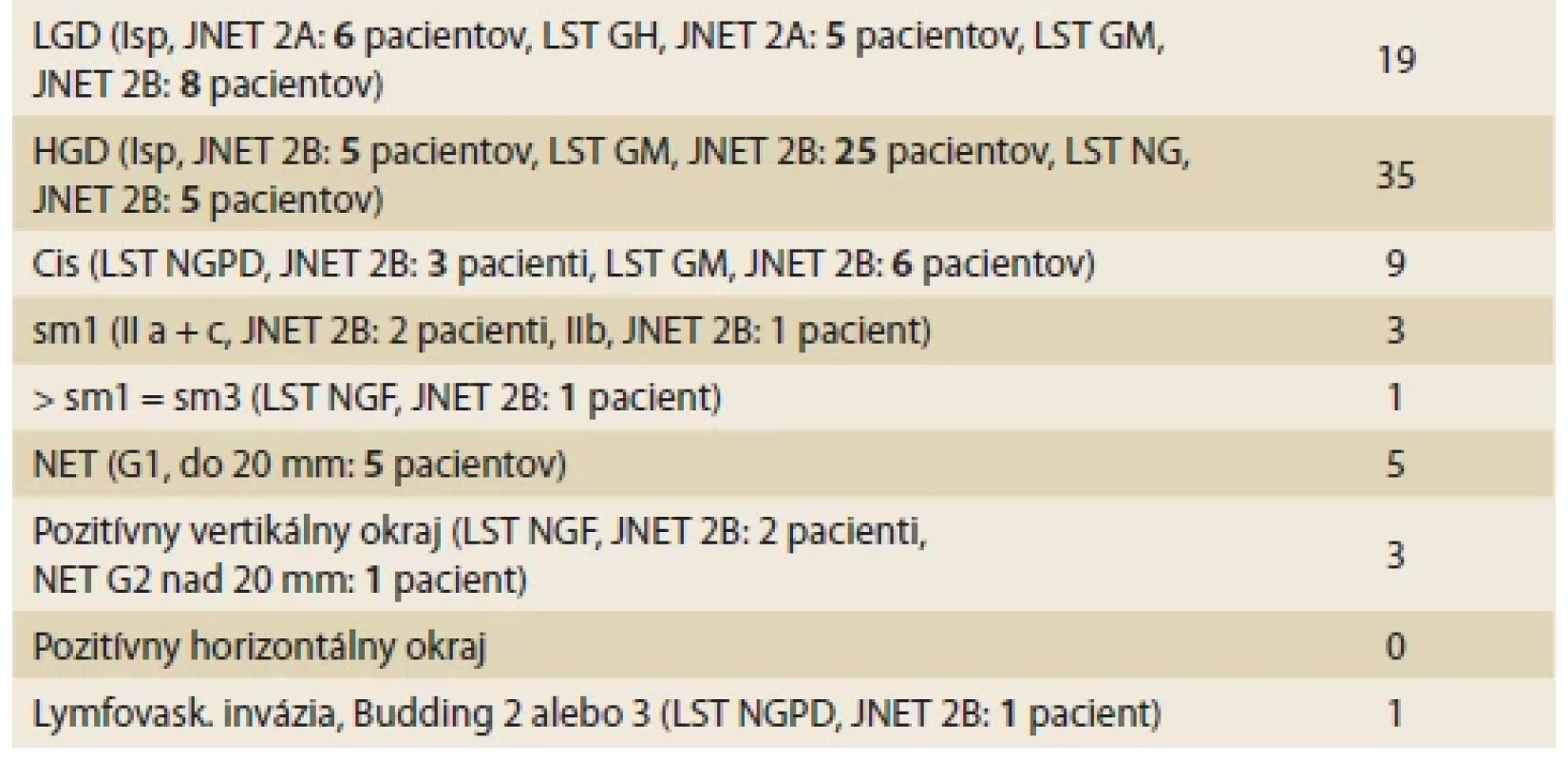
Tab. 3. Evaluation of the curative eff ect of our therapy and complications.

Medzi komplikácie uvádzame 4 pacientov pôvodne indikovaných na ESD, ale z dôvodu náročnosti výkonu dokončených ako peacemeal EMR. Ako komplikáciu to hodnotíme z dôvodu nedosiahnutia efektívneho histopatologického zhodnotenia ako pri en bloc resekáte, a tým možnú iatrogenizáciu pacienta. Trom pacientom vyšla histopatológia z viacerých resekátov ako HGD a sledujeme ich, ale u jedného karcinóm bez možnosti určenia hĺbky invázie. Ten bol odporučený na chirurgické riešenie. Perprocedurálne krvácanie sme zaznamenali viackrát, ale vyriešili sme ho vždy počas výkonu. Výraznejšie postprocedurálne krvácanie s potrebou opakovanej endoskopie sme zaznamenali jedenkrát a vyriešili sme ho tiež endoskopicky. Perforáciu do mezorektálneho tuku sme zaznamenali dvakrát, bola ošetrená klasickými hemoklipmi s následnou ATB terapiou. Perforáciu priamo do peritonea sme v danej skupine nezaznamenali, ako ani iné ďalšie vážnejšie komplikácie.
Diskusia
V Slovenskej republike je karcinóm konečníka a hrubého čreva (KRCA) najčastejším zhubným nádorom u mužov a druhým najčastejším zhubným nádorom u žien [6]. To je alarmujúca informácia, ktorá nás musí motivovať s touto vážnou chorobou bojovať. Endoskopická submukózna disekcia je v selektovaných prípadoch terapeutická metóda pri včasnom T1 kolorektálnom karcinóme. V mnohých častiach sveta je to už plne etablovaná liečebná metóda rozvinutá hlavne v ázijských krajinách s dominanciou v Japonsku. Podľa odporúčaní Japonskej gastroenterologickej spoločnosti pre ESD/EMR [7] je ESD indikovane aj pri lokalnej rekurencii včasného karcinómu po endoskopickej resekcii. Uvádzajú, že väčšina lokalnych recidiv sa da liečiť endoskopicky, ESD je ale technicky aj časovo naročne najmä z dôvodu fibrozy v mieste pôvodnej resekcie, čo často vedie k nonliftingu po submukoznej injekcii [8]. V posledných dekádach dochádza k jej rozmachu aj v Európe. Jej široké využitie naprieč celým zažívacím traktom je už ukotvené v mnohých odporúčaniach odborných spoločností. Europska spoločnosť pre gastroenterologiu (ESGE) už v odporučani z roku 2015 definuje lezie vhodne na ESD. Popisuje dve hlavné kritériá. Jednak depresivnu oblasť polypu a nepravidelny alebo negranularny vzor povrchu danej lezie, najmä ak su lezie väčšie ako 20 mm, alebo ak ich nemožno inak optimalne a radikalne odstraniť technikami založenymi na slučke. Odporuča tiež použitie endoskopie s vysokym rozlišenim a chromoendoskopie, kontrastnej alebo digitalnej [9]. Získanie en bloc resekátu je hlavný cieľ na dôsledné histopatologické zhodnotenie daného ochorenia. Literárne údaje, vrátane údajov českých autorov Urbana et al ukazujú výskyt lokálnej reziduálnej neoplázie po úspešnej ESD v 0–2,8 % v porovnaní s 5–54 % po EMR [10,11]. Zobrazovacie vyšetrenia ako magnetická rezonancia (MR) alebo transrektálna ultrasonografia (TRUS) sa pred endoskopickou terapiou štandardne neodporúčajú. Potvrdzuje to aj práca Osuskej et al, kde magneticka rezonancia (MR) môže viesť k lokalnemu overstagingu rektalnych lezii a nasledne neprimerane radikalnej terapii [12,13]. ESD v kolorekte sa považuje za technicky náročnejšie ako v žalúdku, lebo stena hrubého čreva je tenšia, mäkšia a stabilita endoskopu a jeho kontrola môže byť náročnejšia. Rektum je ale prístupnejšia lokalita. Vďaka lepšej stabilite endoskopu vie endoskopista ľahšie vykonať inverziu, a potom sú aj zadné časti lézie dobre dosiahnuteľné endoskopickým nožom, čo je pri ESD podstatné. Potvrdzujú to aj práce amerických autorov Kotzeva et al, ktorí uvádzajú rektum ako vhodnú a menej náročnú lokalizáciu na ESD v rámci kolorekta [14]. Yang et al taktiež potvrdzujú vysokú mieru dosiahnutia en bloc a R0 resekcie ESD technikou [15]. Lézie v dolnej časti rekta, do 5 cm od análneho okraja, okolo ktorého sa nachádza mezorektálny tuk, sú bezpečnejšie na ESD pre nižšie riziko postprocedurálnej peritonitídy pri perforácii. Môže tu byť diagnostikovaný perirektálny absces namiesto intraperitoneálnej perforácie a voľného vzduchu v dutine brušnej na RTG [16]. Lézie v dolnej časti rekta sú v prípade chirurgického riešenia vždy zvažované na kompletnú abdominoperineálnu resekciu s potrebou trvalej stómie, čo u mnohých pacientov vedie okrem fyzickej aj k psychickej záťaži. Wei et al vo svojej práci popisujú indikácie abdominoperineálnej resekcie u pacientov s operabilnými nízkymi rektálnymi karcinómami. Vzdialenosť do 5 cm od análneho kanála, ak nie je možné získať negatívny resekčný okraj v resekáte, a to 5 cm proximálne od tumoru a 2 cm distálne od tumoru, alebo je prítomná invázia do lokálnych štruktúr, ako napr. vonkajší zvierač [17]. S rozvojom miniinvazívnej laparoskopickej a robotickej chirurgie sa tieto hranice neustále posúvajú a personalizujú. Zaujímavé výsledky laparoskopických resekcií karcinómu hrubého čreva a rekta už v minulosti publikovali žilinskí chirurgovia [18,19]. Limitácia rozmachu a rozvoja ESD metódy v našej krajine tkvie vo viacerých bodoch. Jednak celoplošným nedostatkom špecialistov v danom odbore oproti okolitým najmä západným krajinám, zároveň technická a časová náročnosť výkonov, hlavne v úvodných fázach zavádzania techniky. Riešením môže byť pravidelný tréning na ex vivo modeloch alebo pravidelné sledovanie a získavanie skúseností a expertízy od expertov. ESGE aj z tohto dôvodu v roku 2019 vydala osnovy pre tréning ESD v Európe [20].
Záver
Výsledky našej práce ukazujú efektivitu ESD ako terapeutickej metódy vhodnej na dosiahnutie en bloc R0 resekcie rektálnych lézií, a tým ich správneho histopatologického zhodnotenia. Správna selekcia pacientov však ostáva kľúčová. S pribúdajúcimi skúsenosťami sa zlepšuje naša schopnosť správne a efektívne selektovať vhodné lézie a zároveň sa tiež zlepšuje naša schopnosť vykonávať ESD v rekte bez väčších komplikácií.
Poďakovanie
Veľkou podporou nám je výborná spolupráca s našimi spádovými gastroenterologickými ambulanciami, kolegami gastroenterológmi z pracoviska a tiež chirurgami z nášho chirurgického oddelenia, ktorí nám pri správnej a vhodnej selekcii pacientov výrazne pomáhajú. Taktiež sme veľmi vďační našej vynikajúcej spolupráci s patologickým pracoviskom, vďaka ktorému máme vysoko kvalitné histopatologické výstupy z našej práce. Veľká vďaka patrí aj našim sestrám, lebo tieto výkony sú často časovo aj technicky náročné, a aj ostatnému zdravotnému personálu z nášho oddelenia. Vďaka patrí aj mojej odbornej školiteľke. Oponentovi ďakujem za výbornú a konštruktívnu kritiku a cenné rady ohľadom tejto publikácie.
Konflikt záujmov: Autori deklarujú, že text článku zodpovedá etickým štandardom, bola dodržaná anonymita pacientov, a vyhlasujú, že v súvislosti s predmetom článku nemajú fi nančné, poradenské ani iné komerčné záujmy.
Publikačná etika: Príspevok nebol doteraz publikovaný ani nie je v súčasnosti zaslaný do iného časopisu na posúdenie. Autori súhlasia s uverejnením svojho mena a e-mailového kontaktu v publikovanom texte.
Dedikácia: Článok nie je podporený grantom ani nevznikol za podpory žiadnej spoločnosti. Redakčná rada potvrdzuje, že rukopis práce splnil ICMJE kritériá pre publikácie zasielané do biomedicínskych časopisov.
Conflict of Interest: The authors declare that the article/manuscript complies with ethical standards, patient anonymity has been respected, and they state that they have no fi nancial, advisory or other commercial interests in relation to the subject matter.
Publication Ethics: This article/manuscript has not been published or is currently being submitted for another review. The authors agree to publish their name and e-mail in the published article/manuscript.
Dedication: The article/manuscript is not supported by a grant nor has it been created with the support of any company.
ORCID autora
D. Polák ORCID 0009-0005-5149-8077.
Doručené/Submitted: 9. 3. 2023
Prijaté/Accepted: 20. 4. 2023
MUDr. Dušan Polák
Gastroenterologická ambulancia
FNsP Žilina
Vojtecha Spanyola 1740/43
010 01 Žilina
Sources
1. Fukuzawa M, Gotoda T. History of endoscopic submucosal dissection and role for colorectal endoscopic submucosal dissection: A Japanese perspective. Gastrointestinal Intervention 2012; 1 (1): 30–35. doi: 10.1016/j.gii.2012.09.001.
2. Kakushima N, Yahagi N, Fujishiro M et al. Efficacy and safety of endoscopic submucosal dissection for tumors of the esophagogastric junction. Endoscopy 2006; 38 (2): 170–174. doi: 10.1055/s-2005-921039.
3. Ma MX, Bourke MJ. Endoscopic submucosal dissection in the West: Current status and future directions. Dig Endosc 2018; 30 (3): 310–320. doi: 10.1111/den.12960.
4. Symer M, Connolly J, Yeo H. Management of the malignant colorectal polyp. Curr Probl Surg 2022; 59 (5): 101124. doi: 10.1016/j.cpsurg.2022.101 124.
5. Urban O, Falt P, Fojtík P et al. Comparison of endoscopic mucosal resection and endoscopic submucosal dissection in the treatment of flat neoplastic lesions in the rectum. Gastroent Hepatol 2018; 72 (3): 193–198. doi: 10.14735/amgh 2018193.
6. Dyba T, Randi G, Bray F et al. The European cancer burden in 2020: Incidence and mortality estimates for 40 countries and 25 major cancers. Eur J Cancer 2021; 157 : 308–347. doi: 10.1016/j.ejca.2021.07.039.
7. Tanaka S, Kashida H, Saito Y et al. JGES guidelines for colorectal endoscopic submucosal dissection/endoscopic mucosal resection. Dig Endosc 2015; 27 (4): 417–434. doi: 10.1111/den.12456.
8. Shichijo S, Takeuchi Y, Uedo N et al. Management of local recurrence after endoscopic resection of neoplastic colonic polyps. World J Gastrointest Endosc 2018; 10 (12): 378–382. doi: 10.4253/wjge.v10.i12.378.
9. Pimentel-Nunes P, Dinis-Ribeiro M, Ponchon T et al. Endoscopic submucosal dissection: European Society of Gastrointestinal Endoscopy (ESGE) Guideline. Endoscopy 2015; 47 (9): 829–854. doi: 10.1055/s-0034-1392882.
10. Belderbos TD, Leenders M, Moons LM et al. Local recurrence after endoscopic mucosal resection of nonpedunculated colorectal lesions: systematic review and meta-analysis. Endoscopy 2014; 46 (5): 388–402. doi: 10.1055/s-0034 - 1364970.
11. Urban O, Kijonkova B, Kajzrlikova IM et al. Local residual neoplasia after endoscopic treatment of laterally spreading tumors during 15 months of follow-up. Eur J Gastroenterol Hepatol 2013; 25 (6): 733–738. doi: 10.1097/MEG. 0b013e32835eda96.
12. Osuská D, Pekárek B, Orságh A et al. MRI prior to precise endoscopic evaluation of rectal lesions may lead to unnecessary radical treatment. Endoscopy 2022; 54 (1): S58. doi: 10.1055/s-0042-1744682.
13. Osuská D, Pekárek B, Kolníková G et al. Overstaging T štádia včasných neoplastických lézií konečníka magnetickou rezonanciou. Gastroenterol prax 2022; 21 (1): 50–52.
14. Kotzev AI, Yang D, Draganov PV. How to master endoscopic submucosal dissection in the USA. Dig Endosc 2019; 31 (1): 94–100. doi: 10.1111/den.13240.
15. Yang D, Aihara H, Perbtani YB et al. Safety and efficacy of endoscopic submucosal dissection for rectal neoplasia: a multicenter North American experience. Endosc Int Open 2019; 7 (12): E1714–E1722. doi: 10.1055/a-1010 - 5663.
16. Kim ER, Chang DK. Management of Complications of Colorectal Submucosal Dissection. Clin Endosc 2019; 52 (2): 114–119. doi: 10.5946/ ce.2019.063.
17. Wei R, Crook C, Bamford R. Abdominoperineal Resection. 2022 [online]. StatPearls Publishing 2022. Available from: https: //www. ncbi.nlm.nih.gov/books/NBK574568/?report= classic.
18. Babiš B, Johanes R, Váňa J et al. Laparoskopická resekcia karcinómu hrubého čreva a rekta, vyhodnotenie výsledkov na Chirurgickom oddelení FNsP v Žiline – 1. časť. Slovenská chirurgia 2012; 9 (1): 17–20.
19. Babiš B, Johanes R, Váňa J et al. Laparoskopická resekcia karcinómu hrubého čreva a rekta, vyhodnotenie výsledkov na Chirurgickom oddelení FNsP v Žiline – 2. časť. Slovenská chirurgia 2013; 10 (3): 109–110.
20. Pimentel-Nunes P, Pioche M, Albéniz E et al. Curriculum for endoscopic submucosal dissection training in Europe: European Society of Gastrointestinal Endoscopy (ESGE) Position Statement. Endoscopy 2019; 51 (10): 980–992. doi: 10.1055/a-0996-0912.
Labels
Paediatric gastroenterology Gastroenterology and hepatology SurgeryArticle was published in
Gastroenterology and Hepatology
2023 Issue 3
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Metamizole vs. Tramadol in Postoperative Analgesia
- Spasmolytic Effect of Metamizole
- The Importance of Limosilactobacillus reuteri in Administration to Diabetics with Gingivitis
-
All articles in this issue
- Where is Czech digestive endoscopy going in 2023?
- The role of fluorescence in situ hybridization in primary diagnosis of distal biliary strictures
- Endoscopic submucosal dissection in the rectum – our experience
- Bleeding from duodenal varices as an unusual complication of portal hypertension
- Early onset colorectal cancer – personal experience 2012–2021
- Posthepatectomy liver failure – scoring systems in clinical practice
- International autotransplantation of Langerhans islets into the portal tract after total pancreatectomy in a patient with chronic hereditary pancreatitis – case report and review of current literature
- Bowel preparation before colonoscopy – comparison of bowel cleansing quality and patient’s tolerance of several bowel cleansing devices
- Výběry z mezinárodních časopisů
- 44. české a slovenské endoskopické dny a Olomouc live endoscopy 2023 21.–23. června 2023, Olomouc
- Budějovice gastroenterologické 2023 12.–13. dubna 2023
- Banská Štiavnica opäť hosťovala medzinárodné podujatie 12. ročníka Sympózia o portálnej hypertenzii
- Kreditovaný autodidaktický test: Digestivní endoskopie
- What is your dia gnosis?
- Gastroenterology and Hepatology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Bowel preparation before colonoscopy – comparison of bowel cleansing quality and patient’s tolerance of several bowel cleansing devices
- Endoscopic submucosal dissection in the rectum – our experience
- Bleeding from duodenal varices as an unusual complication of portal hypertension
- Early onset colorectal cancer – personal experience 2012–2021

