Personální situace všeobecných praktických lékařů v České republice
Personal situation of general practitioners in the Czech Republic
In the resolution adopted at the 62nd World Health Assembly session in Geneva in May 2009, the World Health Organization (WHO) appealed to member states to develop their health care systems based on comprehensive primary health care and to support the education of a sufficient number of healthcare providers, general practitioners/family doctors who are capable of working in multidisciplinary community care. The WHO program “Health 2020“ also emphasizes the key role of primary health care. For general practical medicine to fulfil this role, the following principal requirements are to be accomplished:
- sufficient number of qualified general practitioners, who will ensure adequate network of health care providers,
- an optimal number of patients per one general practitioner to enable individual care of a high quality,
- age composition of general practitioners and a system of filling in gaps which would allow their natural replacement.
Key words:
general practice, personnel situation, age composition.
Authors:
S. Býma 1; B. Seifert 2; J. Štolfa 3; Eva Čermáková 4
Authors‘ workplace:
Ústav sociálního lékařství LF UK, Hradec Králové, Přednosta: doc. MUDr. Svatopluk Býma, CSc.
1; Ústav všeobecného lékařství 1. LF UK, Praha, Přednosta: doc. MUDr. Bohumil Seifert, PhD.
2; Výukové pracoviště praktického lékařství 2. LF UK, Praha, Vedoucí: MUDr. Josef Štolfa
3; Oddělení výpočetní techniky LF UK, Hradec Králové, Pověřený vedením: ing. Jiří Špulák
4
Published in:
Prakt. Lék. 2012; 92(4): 230-234
Category:
Of different specialties
Overview
Světová zdravotnická organizace (SZO) ve své rezoluci přijaté na 62. světovém zdravotnickém shromáždění v Ženevě v květnu 2009 vyzývá členské státy, aby rozvíjely zdravotnické systémy založené na silné primární péči a zajistily výchovu dostatečného počtu zdravotníků, praktických/rodinných lékařů (VPL) schopných pracovat v kontextu multidisciplinární komunitní péče. Též program SZO „Zdraví 2020“ zdůrazňuje klíčovou roli primární péče. Proto, aby mohlo všeobecné praktické lékařství svoji roli plnit, jsou základními podmínkami:
- dostatečný počet kvalifikovaných VPL, který zajistí přiměřeně hustou síť poskytovatelů LPP,
- optimální počet pacientů na jednoho VPL, který umožní individuální péči vysoké kvality,
- věkové složení VPL a systém personálního doplňování takový, aby mohlo přirozeným způsobem docházet k jejich obměně.
Klíčová slova:
všeobecné praktické lékařství, personální situace, věkové složení.
Úvod
V souladu s mezinárodní definicí je všeobecné praktické lékařství základním oborem, který zajišťuje léčebnou a preventivní péči o svěřenou populaci. Je otevřen všem kategoriím problémů, které souvisejí se zdravím, se zřetelem na sociálně ekonomické faktory a prostředí, ve kterém člověk žije a pracuje. Je nejblíže pacientům ve smyslu místní, časové, ekonomické i kulturní dostupnosti (5).
Všeobecné praktické lékařství v sobě zahrnuje jak své vlastní, tak i základní poznatky a praxi různých lékařských oborů. Uplatňuje je v činnostech preventivních, diagnostických, léčebných, rehabilitačních, posudkových i sociálních.
Světová zdravotnická organizace (SZO) ve své rezoluci přijaté na 62. světovém zdravotnickém shromáždění v Ženevě v květnu 2009 vyzývá členské státy, aby rozvíjely zdravotnické systémy založené na silné primární péči a zajistily výchovu dostatečného počtu zdravotníků, praktických/rodinných lékařů schopných pracovat v kontextu multidisciplinární komunitní péče. Též program SZO „Zdraví 2020“ zdůrazňuje klíčovou roli primární péče (3).
Existuje mezinárodní shoda podložená důkazy na tom, že systémy založené na primární péči s kvalifikovanými praktickými lékaři poskytují nákladově i klinicky péči více efektivní než systémy s malým důrazem na primární péči. Vzhledem k nízkoprahové dostupnosti a preventivnímu zaměření má primární péče nejvyšší potenciál k příznivému ovlivnění zdravotního stavu celé populace (1).
Proto, aby mohlo všeobecné praktické lékařství svoji roli plnit, jsou základními podmínkami:
- dostatečný počet kvalifikovaných všeobecných praktických lékařů (VPL), který zajistí přiměřeně hustou síť poskytovatelů LPP,
- optimální počet pacientů na jednoho VPL, který umožní individuální péči vysoké kvality,
- věkové složení VPL a systém personálního doplňování takový, aby mohlo přirozeným způsobem docházet k jejich obměně.
Cílem našeho sdělení je popsat situaci v České republice z hlediska počtů VPL, jejich věkového složení a možností jejich doplňování a obměny.
Metoda
Jako podklady jsme využili materiály Ústavu zdravotnických informací a statistiky (ÚZIS) (6); pro počty všeobecných praktických lékařů a Českého statistického úřadu (ČSÚ) (2); pro počet obyvatel nad 19 let. U VPL jsme vycházeli z předpokladu, že počet VPL v kategorii do 34 let by měl v ideálním případě doplňování odpovídat počtu VPL nad 65 let. V procentech jsme vyjádřili počet lékařů do 34 let a nad 65 let. Zároveň jsme hodnotili rozdíl mezi těmito skupinami (lékaři mladí – lékaři v penzijním věku). Čím vyšší je záporné číslo, tím považujeme obměnu v dané oblasti za méně uspokojivou. Při zjišťování počtu osob na jednoho VPL jsme využili počet obyvatel od 19 let výše v okrese (kraji), získaný z ČSÚ a vydělili počtem VPL v okrese (kraji), získaným z materiálů ÚZIS.
Výsledky
V národním měřítku, podle Zdravotnické ročenky ČR z roku 2010, vychází v průměru 1615 pacientů na jednoho VPL. Pokud ale porovnáváme počty v jednotlivých krajích a okresech, docházíme ke značně rozdílným výsledkům.
Graf 1 ukazuje, že nejméně pacientů mají lékaři v Praze, kde je to průměrně 1300 pacientů na jednoho VPL, zatímco v krajích Středočeském, Ústeckém a Pardubickém přesahuje počet pacientů na jednoho VPL 1800 pacientů. V průměru tedy o 500 pacientů více na jednoho lékaře než v Praze.

Dále jsme provedli podrobnější analýzu na úrovni okresů. Okresy s největším počtem pacientů na jednoho VPL jsou uvedeny v grafu 2.

Na základě grafů 1 a 2 můžeme konstatovat, že v současné době žádný z krajů nepřesahuje průměrně více než 2000 pacientů na jednoho VPL. Uvedený jev nacházíme v některých okresech, kde zejména v okresech Beroun, Rokycany, Cheb, Chomutov, Teplice, Kolín a Žďár nad Sázavou je potřebné doplnit VPL. Okresy Praha-východ a Praha-západ je potřebné vyhodnotit v kontextu blízkosti Prahy, kde je naopak počet pacientů na jednoho lékaře jeden z nejnižších.
Z pohledu přirozené obměny VPL by bylo ideální normální rozdělení ve všech věkových skupinách. Bohužel, stejně jako v ostatních oborech převažuje ve všeobecném praktickém lékařství v současnosti počet lékařů ve věku 50–60 let, kteří tvoří 44 % (2335) všech VPL (graf 3).

To je jistě závažný celospolečenský problém do budoucnosti. Pro bezprostřední doplňování je zajímavý počet lékařů ve věku do 34 let a nad 65 let. To je ukazatel toho, jak se nám daří aktuálně udržovat přijatelnou věkovou strukturu VPL. Za ideální je možné považovat, když se počet liší do cca 5 %. Situaci na krajské úrovni ukazuje graf 4.

Nejblíže k optimálnímu doplňování pro následující období je Olomoucký a Jihomoravský kraj a nejhůře Karlovarský a Ústecký kraj, kde se doplňování daří nejméně.
Pokud se podíváme na jednotlivé okresy, je tam situace velmi odlišná. Nejhorší okresy, kde se doplňování nedaří, jsou uvedeny v grafu 5.

Překvapivě mezi nejhorší patří Praha 8 a Praha 12. Okresy Jičín, Teplice, Rokycany, Děčín, Beroun, Sokolov jsou známy tím, že se v nich doplňování mladými praktickými lékaři nedaří.
V grafu 6 jsou naopak uvedeny okresy, kde se doplňování průběžně daří a není rozdíl mezi lékaři do 34 let a nad 65 let (roven 0), nebo převažují mladší lékaři. Nejlepší je situace v Praze 13 a 6 a v okresech Vsetín a Bruntál.

Pokud se podíváme na uvedené ukazatele komplexně, vidíme značné rozdíly mezi okresy v jednotlivých krajích (tab. 1).
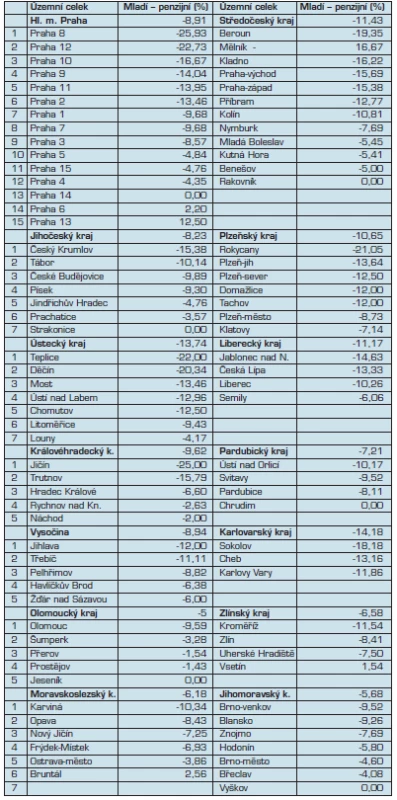
Z tabulky vyplývá, že největší rozdíly v doplňování mladými VPL jsou v Praze, a to od –25,9 % do +12,5 %. Nicméně vzhledem k dopravní infrastruktuře a časové dosažitelnosti to jistě nebude problém pro pacienty, kteří si mohou relativně snadno najít nového VPL. Naopak tomu může být v krajích Ústeckém, Karlovarském a Královehradeckém, kde to může v některých okresech činit závažný problém.
Po zavedení systému rezidenčních míst (RM) v letech 2009–2011 bylo celkem rozděleno 381 RM do jednotlivých krajů (graf 7). Porovnáme-li jednotlivé údaje, je jasné, že přidělená místa jen částečně pokrývají potřeby jednotlivých krajů i se započítáním nezbytné mobility. Dosud přidělená rezidenční místa v průměru dosahují 55 % celkových počtů u skupiny lékařů nad 65 let v daném kraji.

Diskuse
Udržování odpovídající věkové struktury a přiměřeného počtu pacientů na jednoho VPL je jednou z podmínek kvalitní funkce primární péče. SZO, jak ve svém programu Zdraví 21, tak i v novém programu „Zdraví 2020“ zdůrazňuje nezbytnost fungující primární péče maximálně pokrývající nároky na LPP v dané společnosti (1, 3, 5). Ze zmapované věkové struktury je jasné, že již v současné době je nezbytné připravit dobře fungující systém, který povede k přirozené obměně VPL. Uvedený proces má ale řadu rizik.
Prvním rizikem je v současné době těžko předvídatelné rozhodnutí starších VPL odejít do penze a předat praxi. Toto rozhodnutí se odvíjí od zdravotního stavu, životních priorit a ekonomické situace, kde příjem mezi praxí a penzí je řádově rozdílný – oproti např. i malé praxi. To může vést k tomu, že jako VPL pracují lékaři, jejichž zdravotní stav vzhledem k věku omezuje jejich výkon a kvalitu poskytované péče. Nedomníváme se ale, že by řešením mělo být stanovení striktního věkového omezení, protože biologický věk je vždy individuální, a spíše se zde nabízejí jiná kritéria, jako je kvalita poskytované LPP, účast na celoživotním vzdělávání, externí hodnocení kvality apod. (4). Technicky existují řešení jak vlastnické vztahy v praxích přizpůsobovat, jako např. ve Velké Británii, kde je začínající VPL zprvu spolumajitelem a postupně majitelem příslušné praxe. Tento systém dobře funguje zejména u právnických osob a ve sdružených praxích, kde umožňuje takto kombinovat zkušenosti starších kolegů s entuziasmem mladých lékařů. Zároveň nejsou kladeny finanční požadavky na začínající kolegy k okamžitému zakoupení praxe. Starší a zkušení lékaři se mohou dále podílet na LPP a zachovat si odpovídající příjem k penzi. Stanovení pravidel a existence modelů předávání praxí je aktuálním úkolem, jehož splnění může zvýšit motivaci mladých lékařů ke kariéře VPL.
Druhým rizikem je nedostatečný počet nově získaných absolventů LF pro obor. Z 800 absolventů LF v České republice se pro obor VPL potenciálně může rozhodnout 15–20 % z nich. Uvedené procento ovšem nemusí za cca 5–15 let vyvážit potřebu věkové skupiny v současnosti 50 až 60letých VPL, kterých je 44 % z celkového počtu VPL. Jistě není cílem vytvořit stejnou věkovou anomálii do budoucna. Je třeba se o doplňování VPL v maximální míře starat již nyní a podporovat i vhodné rekvalifikace do našeho oboru.
Třetím rizikem je selhání programu RM z důvodu finančního rozkolísání, neustále se měnící metodiky i nejasností v přidělování počtu RM. VPL je oborem, který vyžaduje zvláštní podporu postgraduálního vzdělávání a ve většině evropských zemí tuto podporu také dostává. V České republice se na vzdělávání VPL finančně nebudou podílet nemocnice, tak jako je tomu u všech ostatních specializací. Z uvedeného je potřebné vycházet a cestou RM pokrýt náklady včetně přiměřeného platu po celou dobu specializační přípravy, který by měl odpovídat příjmu začínajícího lékaře v nemocnici. Ze strany MZ ČR je nezbytné nastavení určité stability a koncepce ve spolupráci s odbornou i profesní společností VPL a zdravotními pojišťovnami.
Velký důraz je nutné také klást na Akreditační komisi MZ ČR, která by v rámci přidělování RM měla preferovat pokud možno okresy, kde byly nalezeny největší disproporce. Zde hrozí v budoucnosti velký nárůst pacientů na jednoho VPL, a tím i ohrožení poskytování kvalitní primární péče. Je i otázkou, do jaké míry a jakým způsobem lze očekávat podporu místních samospráv v této oblasti.
Závěr
I přes 380 nových VPL ve specializační přípravě můžeme konstatovat, že situace není optimální. Nejvíce kritická situace je v okresech Karlovarského kraje a Ústeckého kraje, a to jak z pohledu počtů pacientů na jednoho VPL, tak i z hlediska obměny VPL. Také v ostatních krajích jsou okresy, kde je situace závažná. Z věkové struktury VPL zcela jednoznačně vyplývá, že je potřebné do oboru směřovat každý rok okolo 15–20 % absolventů LF. Významnou roli zde sehrávají ústavy a pracoviště VPL na lékařských fakultách, které studentům vysvětlují perspektivy oboru a možnosti realizace v rámci primární péče. Výzvou není jen získat co největší počet zájemců, ale i získat pro obor co nejlepší studenty.
Na zajištění ekonomické části specializační přípravy je potřebná spolupráce s MZ ČR a se zdravotními pojišťovnami. V rámci zdravotního systému je pak třeba posílit rozvoj oboru a jeho kompetence, tak jak je tomu ve vyspělých státech EU, včetně využití nejmodernějších metod poskytování primární péče bez zbytečných omezování výkonů i preskripce. Dále je potřeba zlepšit finanční ohodnocení, které musí odrážet klíčovou roli VPL ve zdravotnickém systému.
Doc. MUDr. Svatopluk Býma, CSc.
LF UK v Hradci Králové
Šimkova 870
500 01 Hradec Králové
E-mail: byma@lfhk.cuni.cz
Sources
1. Býma, S., Seifert, B., Šmatlák, V., Štolfa, J. Koncepce oboru všeobecného praktického lékařství. Prakt. Lék., 2009, 89(9), s. 475–479.
2. Český statistický úřad. Věkové složení obyvatel k 1. 1. 2010. Dostupný na http://www.czso.cz/csu/ 2011edicniplan.nsf/p/4003-11.
3. Holčík. J. Program Zdraví 2020 Budoucnost evropské zdravotní politiky. Prakt. Lék., 2011, 91(9), s. 525–527.
4. Seifert, B., Býma, S., Struk, P. Akreditace ordinací všeobecných praktických lékařů v České republice. Prakt. Lék., 2009, 89(10), s. 582–585.
5. Seifert, B., Beneš, V., a kol. Všeobecné praktické lékařství. Praha: Galén, 2005, 292 s. ISBN 80-7262-369-9.
6. Ústav zdravotnických informací a statistiky ČR. Zdravotnická ročenka 2010. Dostupný na www: http://www.uzis.cz/publikace/zdravotnicka-rocenka-ceske-republiky-2010.
Labels
General practitioner for children and adolescents General practitioner for adultsArticle was published in
General Practitioner

2012 Issue 4
- Hope Awakens with Early Diagnosis of Parkinson's Disease Based on Skin Odor
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- What Effect Can Be Expected from Limosilactobacillus reuteri in Mucositis and Peri-Implantitis?
- Memantine in Dementia Therapy – Current Findings and Possible Future Applications
-
All articles in this issue
- Základy kognitivní, afektivní a sociální neurovědy: XVII. Svobodná vůle
- Astma a výživa: stravovací doporučení pro prevenci a léčbu astmatu
- Fyzická aktivita v kontexte postprandiálneho metabolizmu glukózy a lipidov
- Varianty lidských chromozomů a jejich význam z pohledu klinické genetiky
- Jaké je v České republice riziko onemocnění legionelózou?
- Profesionální onemocnění hlášená v České republice v roce 2011
- Rizikové faktory pracovního prostředí a profesionální onemocnění hlášená v České republice v roce 2011
- Alkohol a nádory jícnu – ekonomické náklady
- Personální situace všeobecných praktických lékařů v České republice
- Studie QUALICOPC – porovnání rozvoje primární péče v 31 evropských zemích
- Význam histologické verifikace metastáz tumorů
- General Practitioner
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Astma a výživa: stravovací doporučení pro prevenci a léčbu astmatu
- Varianty lidských chromozomů a jejich význam z pohledu klinické genetiky
- Jaké je v České republice riziko onemocnění legionelózou?
- Význam histologické verifikace metastáz tumorů
