Škála pro měření apatie u lidí v domovech pro seniory
Scale for measuring apathy in people in retirement homes
Apathy is a frequent syndrome in people in long-term care. It is important to diagnose it early and provide treatments. This article presents Czech version of a scale for measurement of apathy and its psychometric properties. The aim of the article it to alert long-term care workers to presence of apathy in their residents, and to promote timely treatments that may increase their quality of life.
Keywords:
dementia – apathy – scale – residents in long-term care
Authors:
prof. MUDr. Ladislav Volicer, CSc. 1; Marie Báňová 2; Simona Bagarová 3
Authors‘ workplace:
Univerzita Jižní Floridy, Škola pro výzkum stárnutí, Tampa FL USA a 3. LF UK Praha
1; DpS Zastávka p. o., Zastávka u Brnawww. simonab. cz
2
Published in:
Geriatrie a Gerontologie 2019, 8, č. 3: 112-114
Category:
Original Article
Overview
Apatie je častým syndromem u lidí v dlouhodobé péči. Je důležité ji včas diagnostikovat a léčit. Tento článek prezentuje českou verzi škály pro měření apatie a její psychometrické vlastnosti. Cílem je upozornění zdravotníků pracujících v zařízeních dlouhodobé péče na apatii u klientů a její včasné léčení, které může zvýšit jejich kvalitu života.
Klíčová slova:
apatie – škála – klienti v dlouhodobé péči – demence
Úvod
Apatie je velmi důležitým tématem v dlouhodobé péči, neboť mnoho klientů tímto syndromem trpí. Zvyšuje úmrtnost a zátěž pečovatele, má negativní dopad na léčbu dalších nemocí (1) a může způsobit podvýživu (2). Apatie může být překážkou úspěšného zapojení do rehabilitačních činností a zvyšovat náklady na zdravotní péči i potřebu péče. Bohužel často není rozpoznána, protože apatičtí jedinci si nestěžují a nevnímají svou apatii jako problém. Ani pečovatelé nemusí rozpoznat apatii jako problém – mohou ji považovat za důsledek neurodegenerativního procesu. Navíc je snazší se starat o apatické klienty, kteří nezpůsobují problémy zaměstnancům a druhým pacientům.
Pacienty je proto potřeba na přítomnost apatie pravidelně vyšetřovat. Využít je možno diagnostických kritérií vyvinutých mezinárodní pracovní skupinou (3) nebo jednu z několika stupnic pro měření apatie. Z hodnocení šestnácti apatických škál vyplynulo, že jednou z nejkvalitnějších je škála „Rozhovor a hodnocení apatie při demenci“ (DAIR) (4).
Metoda a materiály
Škála. Rozhovor a hodnocení apatie při demenci (DAIR) byla přeložena do češtiny a zpětný překlad do angličtiny byl porovnán s originální verzí. Všechny rozpory mezi zpětným překladem a originální verzí byly opraveny. Otázky v originální DAIR, které vyžadovaly dřívější vědomost o stavu klienta, byly vypuštěny, protože jsme se snažili ohodnotit současný stav klienta. Proto má konečná česká škála DAIR 11 otázek (tab. 1).
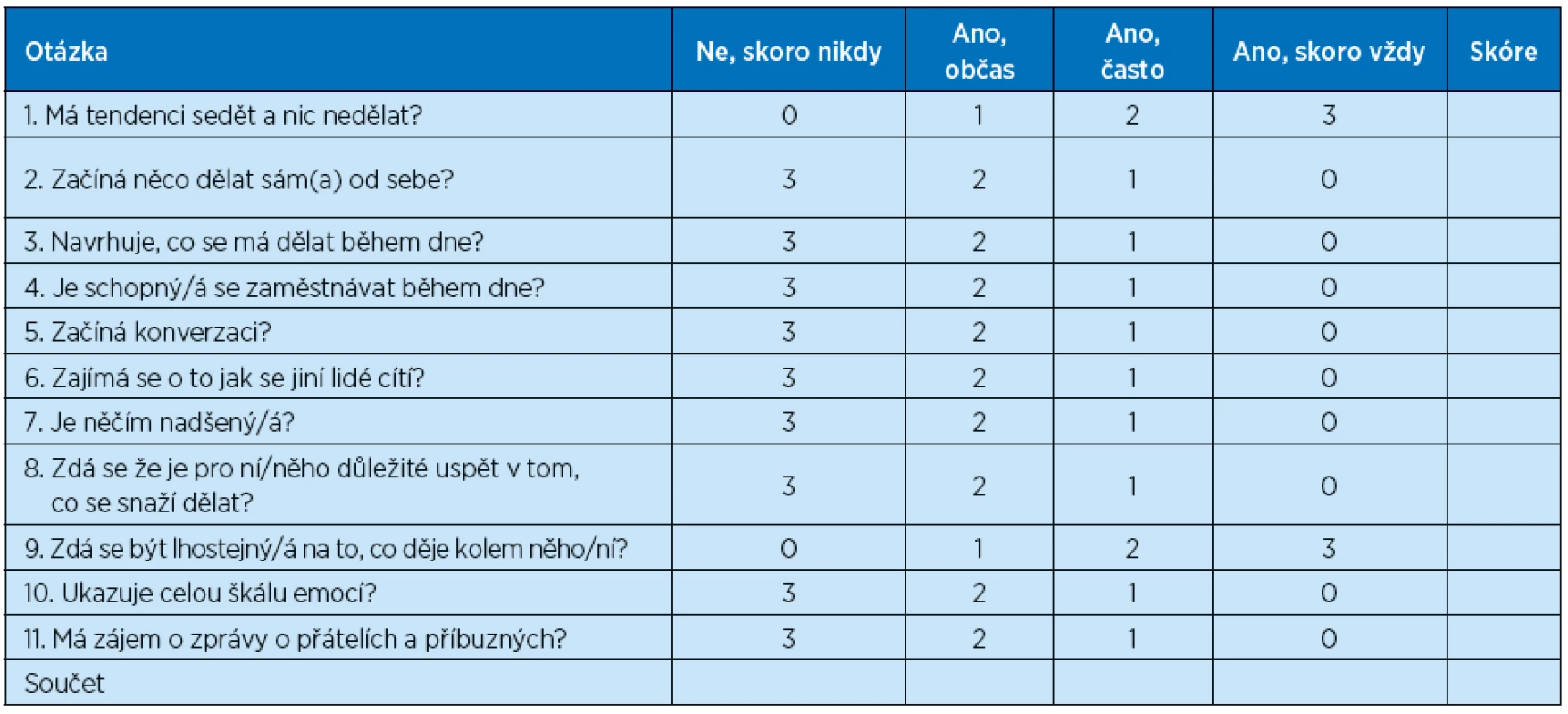
Účastníci. Psychometrické ohodnocení české verze DAIR bylo provedeno s náhodným souborem 34 klientů jednoho domova pro seniory. Účastníky byly většinou ženy (94,1 %), jejich charakteristiky jsou uvedeny v tabulce 2.
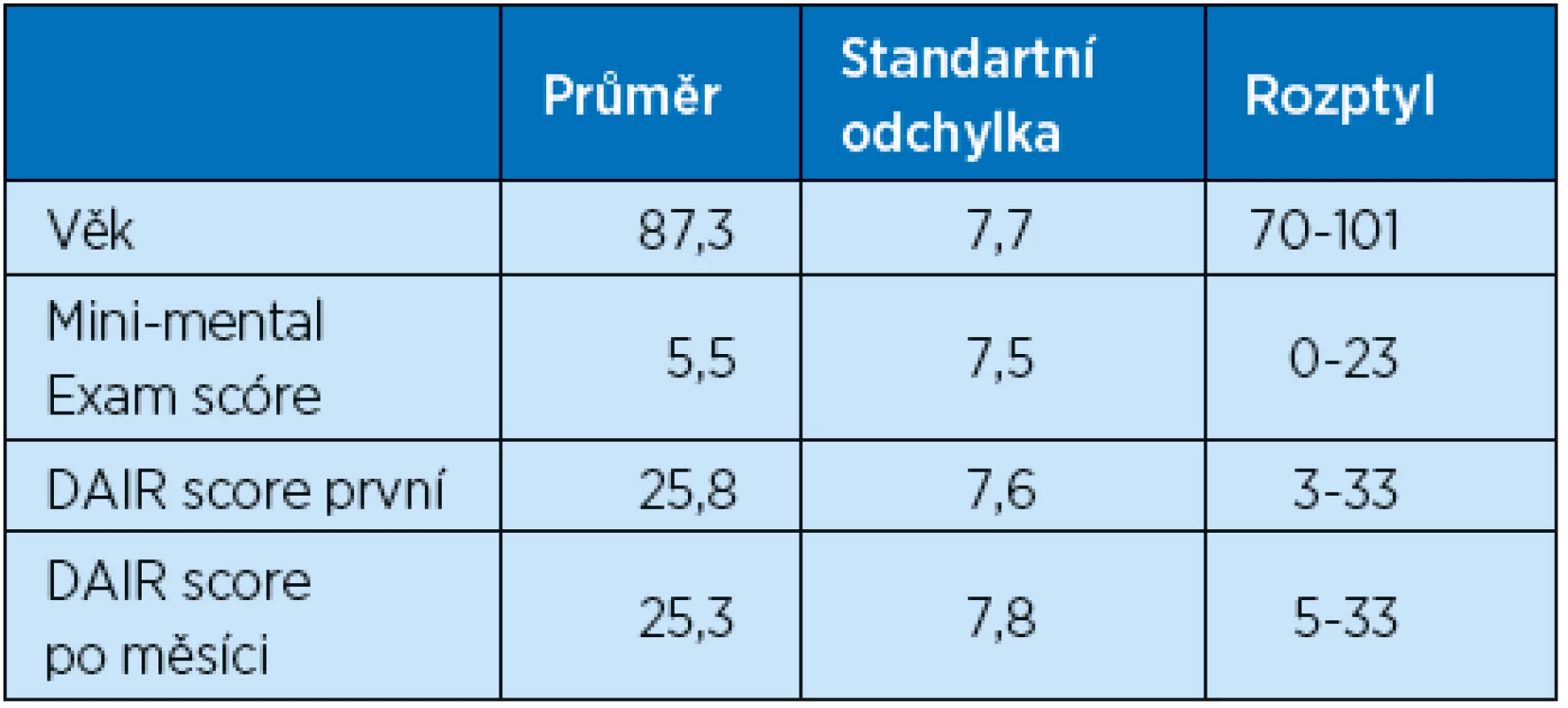
Metodika. Přítomnost apatie byla hodnocena českou škálou DAIR, použitou všeobecnými sestrami, které znaly klienty nejméně tři měsíce. Kromě škály DAIR byli senioři hodnoceni také škálou Mini-mental State Exam (5). Jejich věk byl zjištěn z dokumentace.
Výsledky
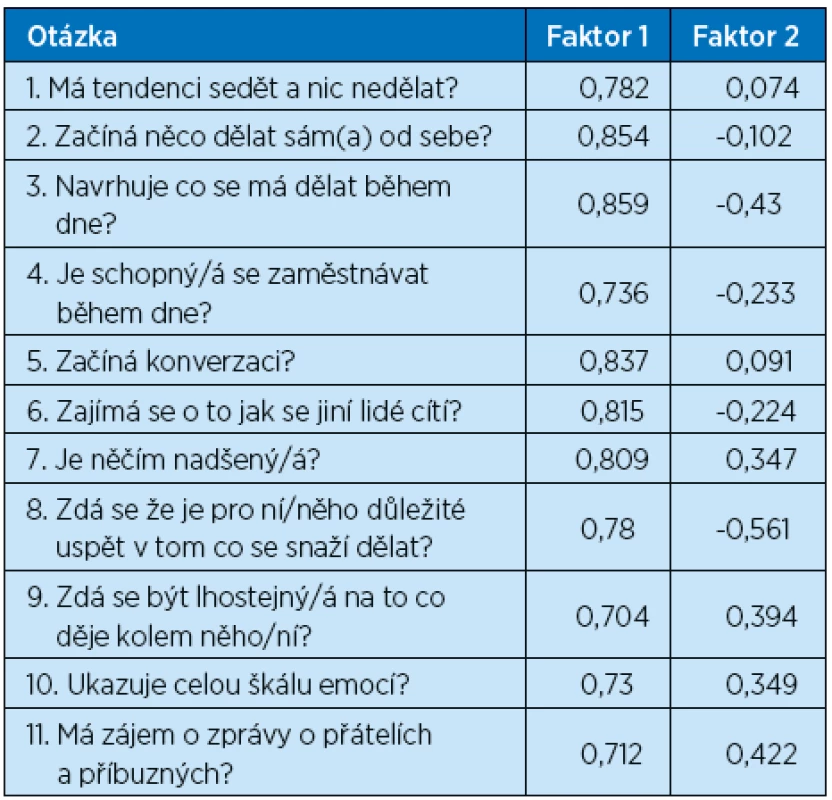
Faktorová analýza zjistila, že česká DAIR má dva faktory, avšak jeden je hlavní a vysvětluje 62 % rozptylu, zatímco druhý faktor vysvětluje pouze zbylých 11 % (tab. 3). Česká DAIR má výbornou vnitřní konzistenční spolehlivost s Cronbachovým koeficientem alfa = 0,924, který ukazuje dobrou homogenitu škálových otázek. Test-retest spolehlivost byla měřena dvěma měřeními stejných účastníků s rozdílem měsíce. Tato měření měla vysokou korelaci (r = 0,92) a nevýznamný rozdíl hodnot (t = – 1,38, p = 0,179), což ukazuje, že DAIR skóre jsou během tohoto času stabilní. Platnost DIAR škály byla zdokumentována korelací DIAR s Mini-mental Exam skóre (r = -0.69 a – 0.77 pro dvě DIAR měření), která ukazuje, že DIAR je citlivá na zvýšení apatie s progresí demence (6,7).
Diskuse
Pacienti s apatií bývali často považováni za depresivní. Nyní se ukazuje, že apatie je samostatným syndromem, i když se deprese a apatie mohou vyskytovat současně (8). Deprese může způsobit ztrátu zájmu a snížení aktivity, ale je vnímána jako negativní afekt. Naproti tomu apatie je pro apatickou osobu neutrální, protože je stavem emocionálního deficitu. Apatie ovlivňuje každodenní fungování víc než deprese, a proto může vyžadovat zvýšenou potřebu pomoci od pečovatelů (9). Kromě rozdílných symptomů a jejich účinků na kvalitu života existují také výsledky z neuropatologických studií, které ukazují, že apatie je spojena s onemocněním malých mozkových cév, zatímco deprese s tímto stavem spojena není (10).
Apatie je velmi častá u klientů s neurodegenerativními poruchami. U Alzheimerovy choroby je nejčastějším behaviorálním syndromem (11), vyskytuje se již u jedinců s mírným kognitivním postižením (MCI) (9) a může znamenat zvýšené riziko progrese do demence, zejména u lidí s APOE є4 (12). Závažnost apatie se zvyšuje s progresí demence (6,7) a může být behaviorálním ukazatelem agresivnější demence, která má rychlejší progresi kognitivního, funkčního i emocionálního postižení (13). Apatie souvisí se změnami ve frontální části mozku, která je spojena s poruchami plánování a rozhodování a změnami v přední cingulární oblasti odpovědnými za snížení emocí a ztrátu motivace (14).
Apatie se vyskytuje též u demence s Lewyho tělísky (6) a u Parkinsonovy nemoci. Může být přítomna u Parkinsonovy nemoci bez demence (15), ovšem její přítomnost může predikovat progresi k demenci (16). Apatie je častým syndromem u Huntingtonovy nemoci, který je přítomen u téměř 25 % presymptomatických jedinců a jeho prevalence se zvyšuje až na 50 % v pozdějším stadiu onemocnění (17). Při amyotrofické laterální skleróze je apatie charakterizována zvýšenou iniciační apatií, ale sníženou emoční apatií (18). Apatie je také významným syndromem u demence související s alkoholem (19).
Apatie u vaskulární demence závisí na místě léze. Léze v anteriorním thalamu byly spojeny s apatií v MCI (20). Léze hluboké bílé hmoty způsobují apatické chování i u starších lidí bez demence (21) a v behaviorální variantě frontotemporální demence (22). Cévní léze mohou být také odpovědné za výskyt apatie u osob s diabetem 2. typu (23).
Apatie je nejen běžným, ale také přetrvávajícím syndromem. Specificky indikované a schválené léky pro léčbu apatie nejsou k dispozici, i když léky proti demenci mohou mít příznivý účinek (24). Bylo provedeno mnoho pokusů aplikovat nefarmakologickou léčbu. Článek autorů Rajkumar et al. (25) představuje nejnovější přehled nefarmakologických přístupů pro léčbu apatie.
Jakmile je apatie diagnostikována, měly by být nefarmakologické intervence použity. Nemusí jít o přístupy specifické pro apatii, účinné jsou různé terapeutické aktivity (26). Typ apatie není tak důležitý jako kvalita a doba trvání. V ideálním případě by intervenční aktivity měly být přizpůsobeny závažnosti demence a měly by být poskytovány jako kontinuální činnost sedm dní v týdnu (27). Léčebné intervence by měly být poskytovány všem, kteří je potřebují. Přítomnost apatie v seniorské populaci by mohla indikovat nedostatečnou implementaci léčebných intervencí v tomto prostředí. Zvlášť důležité je zajištění těchto postupů u jedinců s pokročilou demencí, protože tyto osoby jsou často izolovány ve svých pokojích, sedí na chodbě, případně se nedovedou zapojit do léčebných aktivit. Příjemné prostředí a laskavý dotek mohou apatii u rezidentů s pokročilou demencí na konci života snížit (28).
prof. MUDr. Ladislav Volicer, CSc.
E-mail: lvolicer@usf.edu
Po absolvování 1. LF UK v Praze pracoval v okresní nemocnici v Jindřichově Hradci, dále ve Farmakologickém ústavu Československé akademie věd. Později působil jako lékař a pedagog na Bostonské univerzitě a ve Veteránské nemocnici v Bedfordu, MA. Je profesorem na Univerzitě Jižní Floridy a hostujícím profesorem na 3. LF UK v Praze. Je autorem více než 300 vědeckých článků a 9 knih.
Sources
1. van der Linde RM, Matthews FE, Dening T, Brayne C. Patterns and persistence of behavioural and psychological symptoms in those with cognitive impairment: the importance of apathy. Int J Geriatr Psychiatry 2016; 32(3); 306-315.
2. Volicer L, Frijters DH, Van der Steen JT. Apathy and weight loss in nursing home residents: longitudinal study. J Am Med Dir Assoc 2013; 14(6); 417-420.
3. Robert P, Onyike CU, Leentjens AF, et al. Proposed diagnostic criteria for apathy in Alzheimer‘s disease and other neuropsychiatric disorders. Eur Psychiatry 2009; 24(2); 98-104.
4. Radakovic R, Harley C, Abraham S, Starr JM. A systematic review of the validity and reliability of apathy scales in neurodegenerative conditions. Int Psychogeriatr 2015; 27(6); 903-923.
5. Bartos A, Raisova M. The Mini-Mental State Examination: Czech Norms and Cutoffs for Mild Dementia and Mild Cognitive Impairment due to Alzheimer‘s Disease. Dement Geriatr Cogn Disord 2016; 42(1-2); 50-57.
6. Brodaty H, Connors MH, Xu J, et al. Prime study group, The course of neuropsychiatric symptoms in dementia: a 3-year longitudinal study. J Am Med Dir Assoc 2015; 16(5); 30-387.
7. Stella F, Laks J, Govone JS, et al. Association of neuropsychiatric syndromes with global clinical deterioration in Alzheimer‘s disease patients. Int Psychogeriatr 2016; 28(779-786.
8. Mortby ME, Maercker A, Forstmeier S. Apathy: a separate syndrome from depression in dementia? A critical review. Aging Clin Exp Res 2012; 24(4); 305-316.
9. Zahodne LB,Tremont G. Unique effects of apathy and depression signs on cognition and function in amnestic mild cognitive impairment. Int J Geriatr Psychiatry 2013; 28(1); 50-56.
10. Hollocks MJ, Lawrence AJ, Brookes RL, et al. Differential relationships between apathy and depression with white matter microstructural changes and functional outcomes. Brain 2015; 138(Pt 12); 3803-3815.
11. Landes AM, Sperry SD, Strauss ME, Geldmacher DS. Apathy in Alzheimer‘s disease. J Am Geriatr Soc 2001; 49(12); 1700-1707.
12. Pink A, Stokin GB, Bartley MM, et al. Neuropsychiatric symptoms, APOE e4, and the risk of incident dementia: a population-based study. Neurology 2015; 84(9); 935-943.
13. Starkstein SE, Jorge R, Mizrahi R, Robinson RG. A prospective longitudinal study of apathy in Alzheimer‘s disease. J Neurol Neurosurg Psychiatry 2006; 77(1); 8-11.
14. Stella F, Radanovic M, Aprahamian I, et al. Neurobiological correlates of apathy in Alzheimer‘s disease and mild cognitive impairment: a critical review. J Alzheimers Dis 2014; 39(3); 633-648.
15. Wang F, Yu SY, Zuo LJ, et al. Excessive Iron and a-Synuclein Oligomer in Brain are Relevant to Pure Apathy in Parkinson Disease. J Geriatr Psychiatry Neurol 2016; 29(4); 187-194.
16. Fitts W, Weintraub D, Massimo L, et al. Caregiver report of apathy predicts dementia in Parkinson‘s disease. Parkinsonism Relat Disord 2016; 21(8); 992-995.
17. Mason S,Barker RA. Rating Apathy in Huntington‘s Disease: Patients and Companions Agree. J Huntingtons Dis 2015; 4(1); 49-59.
18. Radakovic R, Stephenson L, Colville, et al. Multidimensional apathy in ALS: validation of the Dimensional Apathy Scale. J Neurol Neurosurg Psychiatry 2015; 87(6); 663-669.
19. Mulders AJ, Fick IW, Bor H, et al. Prevalence and Correlates of Neuropsychiatric Symptoms in Nursing Home Patients With Young-Onset Dementia: The BEYOnD Study. J Am Med Dir Assoc 2016; 17(6); 495-500.
20. Torso M, Serra L, Giulietti G, et al. Strategic lesions in the anterior thalamic radiation and apathy in early Alzheimer‘s disease. PLoS One 2015; 10(5); e0124998
21. Yao H, Takashima Y, Araki Y, et al. Leisure-Time Physical Inactivity Associated with Vascular Depression or Apathy in Community-Dwelling Elderly Subjects: The Sefuri Study. J Stroke Cerebrovasc Dis 2015; 24(11); 2625-2631.
22. Powers JP, Massimo L, McMillan CT, et al. White matter disease contributes to apathy and disinhibition in behavioral variant frontotemporal dementia. Cogn Behav Neurol 2014; 27(4); 206-214.
23. Bruce DG, Nelson ME, Mace JL, et al. Apathy in older patients with type 2 diabetes. Am J Geriatr Psychiatry 2015; 23(6); 615-621.
24. Cipriani G, Lucetti C, Danti S, Nuti A. Apathy and dementia. Nosology, assessment and management. J Nervousk Mental Dis 2014; 202(10); 718-724.
25. Rajkumar AP, Ballard C, Fossey J, et al. Apathy and its response to antipsychotic review and non-pharmacological interventions in people with dementia living in nursing homes: WHELD - A factorial cluster randomised controlled trial . JAMDA 2016; 17(8); 741-747.
26. Brodaty H,Burns K. Nonpharmacological management of apathy in dementia: a systematic review. Am J Geriatr Psychiatry 2012; 20(7); 549-564.
27. Volicer L, Simard J, Pupa JH, et al. Effects of continuous activity programming on behavioral symptoms of dementia. J Am Med Dir Assoc 2006; 7(7); 426-431.
28. Simard J. The End-of-Life Namaste Program for People with Dementia, 2. vydání, Baltimore, London, Sydney 2013.
Labels
Geriatrics General practitioner for adults Orthopaedic prostheticsArticle was published in
Geriatrics and Gerontology

2019 Issue 3
- Hope Awakens with Early Diagnosis of Parkinson's Disease Based on Skin Odor
- Memantine Eases Daily Life for Patients and Caregivers
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Memantine in Dementia Therapy – Current Findings and Possible Future Applications
-
All articles in this issue
- Editorial
- Vliv reminiscenční terapie na zdravotní stav a kvalitu života seniorů v dlouhodobé nemocniční péči – předběžné výsledky
- Geriatrické škály a rehabilitace po zlomeninách proximálního femuru
- Škála pro měření apatie u lidí v domovech pro seniory
- Virtuální realita jako způsob aktivizace v domovech pro seniory
- Ekonomické analýzy dlouhodobé péče v ČR
- Vybrané nástroje pro hodnocení geriatrické křehkosti
- Principy Montessori přístupu v péči o osoby s demencí
- Dopis vnoučeti jako začátek dialogu
- Potřeby starších křehkých lidí v nemocniční péči v kontextu modelu podpůrné péče – recenze publikované integrativní přehledové studie
-
Nodl M. Středověk v nás
Vydalo: Argo 2015 - Setkání českých a evropských geriatrů
- EUGMS: otevřené dveře k evropské spolupráci
- Podpetřínská tradice mladých pokračuje
- Geriatrics and Gerontology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Vybrané nástroje pro hodnocení geriatrické křehkosti
- Geriatrické škály a rehabilitace po zlomeninách proximálního femuru
- Virtuální realita jako způsob aktivizace v domovech pro seniory
- Vliv reminiscenční terapie na zdravotní stav a kvalitu života seniorů v dlouhodobé nemocniční péči – předběžné výsledky
