Pedální bypass v léčbě ischemie diabetické nohy – střednědobé výsledky
Pedal bypass in the treatment of diabetic foot ischemia – midterm results
Background:
Unacceptably high percentage of diabetics undergo major amputation of their lower limbs annually. An occlusive aterosclerosis of crural arteries is major cause of amputations of those patients. The end stage of such process is development of ulcerations and gangrene of the foot. A progress in revascularisation techniques led to a more aggressive approach to solve this issue within last few years and specially methods of interventional radiology reached good results in the inrapopliteal region. However the scope of percutaneous techniques is limited and fail in defined number of patients. Pedal bypass is a good alternative for salvage of diabetic feet with critical ischemia as reported in many papers.
Aim:
The principal aim of this study was to evaluate retrospectively six years of focused effort to save diabetic feet by means of pedal bypass in situations, where the other types of revascularisation technique were not possible.
Material and methods:
Total 68 critically ischemic lower limbs were assigned for pedal bypass at the Department of Transplant Surgery IKEM within the period 1996–2002. Indication for such procedure was always the end stage of lower limb occlusive atherosclerosis with non-healing ulceration or gangrene of diabetic feet where an extensive destruction of crural arteries was diagnosed (possibly even associated with occlusion of arteries in femoropopliteal region). This retrospective study included only diabetics with revascularisation performed using distal anastomosis below the level of malleolus. Postoperative follow-up was performed regularly with duplex ultrasound and median of follow-up was 28 months (1–78).
Results:
Out of 68 lower limbs indicated to a pedal bypass revascularisation procedure was performed in 60 limbs, eight times only exploration of target pedal arteries were performed. One year secondary and primary patenty rates were 67% and 46%, respectively. Two years secondary and primary patenty rates were 52% and 29%, respectively. One year and two years limb salvage rates were achieved in 71% and 68%, respectively. Thirty days mortality rate was 0%, morbidity rate in the same period was 9.5%.
Conclusion:
Pedal bypass has acceptable two years patency rate according to these results. Pedal bypass is associated with zero mortality and with low morbidity rates. Applying this surgical technique one can achieve 68% limb salvage within two years.
Key words:
pedal bypass – diabetic foot – ischemia – limb salvage
Authors:
P. Tošenovský 1; B. Zálešák 2; L. Janoušek 1; B. Kožnar 3; J. Peregrin 3
Authors‘ workplace:
Klinika transplantační chirurgie IKEM, Praha, přednosta doc. MUDr. M. Ryska, CSc.
1; Oddělení plastické a estetické chirurgie FN Olomouc, přednosta prim. MUDr. P. Hartl
2; Klinika intervenční radiologie IKEM, Praha, přednosta doc. MUDr. J. Peregrin, CSc.
3
Published in:
Vnitř Lék 2005; 51(2): 163-166
Category:
Original Contributions
Overview
Problematika:
Neakceptovatelně vysoké procento diabetiků podstoupí každoročně vysokou amputaci dolní končetiny. Hlavní příčinou amputací těchto pacientů je obliterující aterosklerózou těžce postižené bércové řečiště. Konečným stadiem tohoto procesu je rozvoj ulcerací a gangrény nohy. S rozvojem revaskularizačních technik došlo v posledních letech k agresivnějšímu přístupu v řešení této problematiky a zejména intervenční radiologie dosáhla poměrně dobrých výsledků v infrapopliteální oblasti. Ne v nevýznamném počtu případů však perkutánní techniky nejsou úspěšné. Pedální bypass je podle mnoha prací dobrou alternativou k záchraně diabetické nohy s kritickou ischemií v indikovaných případech.
Cíl studie:
Hlavním cílem této práce bylo retrospektivně zhodnotit 6 let soustředěné snahy o záchranu diabetických končetin pedálním bypassem v případech, v nichž nebyla jiná alternativa revaskularizace možná.
Materiál a metody:
Na Klinice transplantační chirurgie IKEM bylo k pedálnímu bypassu indikováno celkem 68 kriticky ischemických končetin diabetických pacientů v období 1996–2002. Indikací k operaci byla vždy konečná fáze obliterující aterosklerózy dolních končetin s rozvojem gangrény či nehojících se ulcerací u diabetiků se syndromem diabetické nohy, kde bylo diagnostikováno rozsáhlé poškození bércových tepen (eventuálně i dalších úseků infrainguinálních tepen). Do retrospektivní studie byli zařazeni pouze diabetici, kterým byla provedena revaskularizace s distální anastomózou umístěnou na některou z tepen pod úrovní kotníku. Pooperační sledování bylo pravidelně prováděno pomocí duplexní ultrasonografie a medián sledování byl 28 měsíců (1–78). Hodnocena byla primární a sekundární průchodnost rekonstrukcí, záchrana končetiny a mortalita a morbidita v souvislosti s operačním výkonem.
Výsledky:
Z celkově 68 končetin indikovaných k pedálnímu bypassu (PB) byla revaskularizace provedena u 60 dolních končetin, 8krát byla provedena pouze operační revize tepen nohy. 1roční primární průchodnost PB byla 46 %, sekundární průchodnost byla 67 %. 2letá primární průchodnost PB byla 29 %, 2letá sekundární průchodnost 52 %. Záchrany končetiny v 1. roce bylo dosaženo v 71 %. Záchrany končetiny ve 2letém sledování bylo dosaženo v 68 % případů. Mortalita do 30 dnů byla 0 %, morbidita 9,5 %.
Závěr:
Podle výsledků této práce lze říci, že pedální bypass má akceptovatelnou 2letou sekundární průchodnost, je spojen s nulovou peroperační mortalitou a nízkou morbiditou. Touto technikou lze dosáhnout záchrany končetiny v 68 % ve 2 letech.
Klíčová slova:
pedální bypass – diabetická noha – ischemie – záchrana končetiny
Úvod
Ischemie je nejdůležitějším faktorem, který ovlivňuje hojení diabetických defektů [1]. Ateroskleróza je základní příčinou obliterace končetinových tepen a její histologická povaha je shodná s aterosklerózou končetinových tepen nediabetiků [2]. Postiženy jsou zejména bércové tepny [3], pedální arterie však bývají postiženy méně [4].
Revaskularizace ischemické diabetické nohy je jedinou spolehlivou cestou, jak tkáně dostatečně oxygenovat. Jednou z možností je chirurgická revaskularizace pedálním bypassem. Jde o chirurgický výkon, při kterém je pomocí žilního štěpu přemostěno postižené tepenné řečiště dolní končetiny. Oxygenovaná krev je dopravena přímo do některé z pedálních arterií, v nichž je tak zajištěn pulzatilní tok. V této práci jsou rozebrány výsledky největšího publikovaného souboru pacientů v České republice, u kterých byl v letech 1996 až 2002 pedální bypass indikován k záchraně dolní končetiny.
Materiál a metody
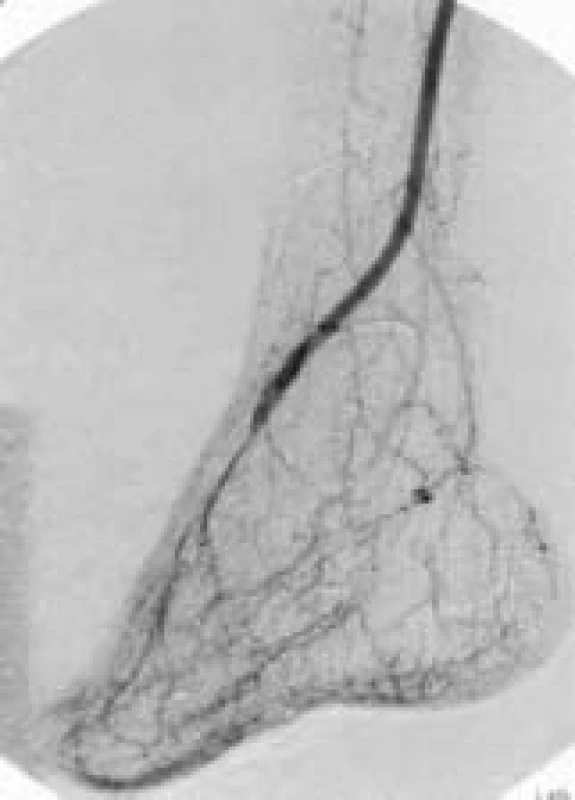
Od října 1996 do prosince 2002 bylo na naší klinice indikováno k revaskularizaci ischemické diabetické nohy pedálním bypassem (PB) celkem 63 pacientů, kterým bylo celkově vyšetřeno 68 dolních končetin digitální subtrakční angiografií (DSA). Průměrná doba sledování byla 28 měsíců (1–78 měsíců). Indikací k provedení DSA a následné chirurgické revaskularizace pomocí PB byly bez výjimky končetiny s nehojícími se defekty, gangrénou či klidovou bolestí nohy (obr. 1). Průměrný věk nemocných byl 65 let (31–83 let). U všech pacientů byla na prvém místě zvážena perkutánní transluminální angioplastika (PTA) jako metoda volby revaskularizace končetiny, v případě jejího neúspěchu, či nemožnosti provedení PTA byl teprve v druhé době indikován PB. Operace byla prováděna ve svodné anestezii, pouze u 2 nemocných v anestezii celkové. Z uvedených 68 dolních končetin byla provedena pouze operační revize pedálních tepen u 8 diabetických končetin (bypass nebylo možné z technických důvodů uskutečnit – nerekonstruovatelné tepny nohy). Ve zbývajících 60 případech byl PB proveden. Použita byla autologní vena saphena magna (VSM) ze stejnostranné či druhostranné končetiny, v některých případech byl z důvodu nepřítomnosti dostatečně dlouhé VSM proveden bypass sekvenční (femoropopliteo-pedální apod). Ve 2 případech byla použita kadaverózní VSM, v 1 případě byl proveden sekvenční bypass femoropopliteální protézou a žilní protézo-pedální bypass. Nejčastější cílovou pedální tepnou byla arteria dorsalis pedis (v 54 případech) (obr. 3), arteria plantaris communis, a. tarsalis lateralis a I. metatarzální arterie byly revaskularizovány u zbývajících 6 končetin. Technika bypassu vždy závisela na stavu končetiny, kvalitě VSM a anatomických poměrech operované končetiny. Preferován byl angioskopicky asistovaný bypass insitu (obr. 2), na druhém místě byl zvolen bypass otevřeným způsobem insitu s valvulotomií naslepo, dále byly použity i reverzní a nonreverzní techniky. Operující chirurg vybral vhodný způsob techniky bypassu vždy podle anatomických okolností. Doba operace závisela na stavu končetiny, nutnosti provedení peroperační nekrektomie, nízké amputace či drenáže, na stavu trofiky končetiny a dostupnosti autologní VSM. Při prostém PB s nízkou amputací nikdy nepřesáhla doba operace 3,5 hodiny. Pouze v případech, kdy byl v jedné době prováděn přenos volného svalového laloku, byla průměrná operační doba 6,5 hodiny (5–11 hodin).
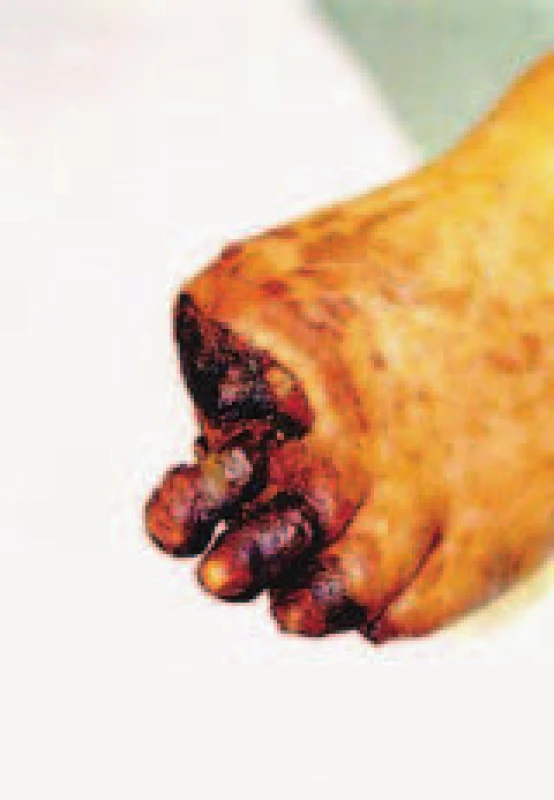
Naší snahou bylo vždy provést zavřenou amputaci v případech, kdy měli pacienti gangrénu jednoho a více prstů. Nízká amputace byla spojena s rekonstrukcí v jedné době v 82 %. Peroperační angiografii na sále jsme provedli pouze u prvních 5 pacientů, v dalších případech jsme ji neprováděli pro nízkou výtěžnost (zhodnocení prvých případů nekorespondovalo s krátkodobou průchodností rekonstrukcí).
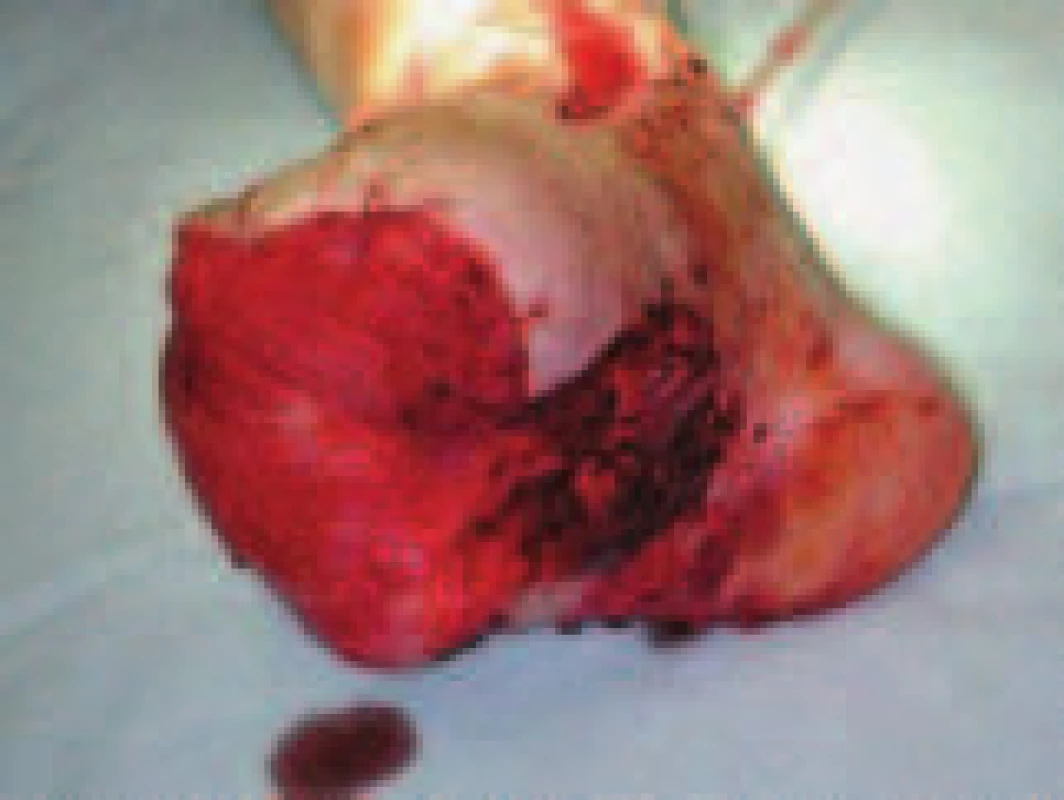
Po operačním výkonu byli nekomplikovaní nemocní ošetřováni 24 hodin na jednotce intenzivní péče Kliniky anesteziologie a resuscitace a poté byli přeloženi na standardní lůžko. Všem nemocným byla ordinována antiagregancia (kyselina acetylsalicylová v dávce 100–325 mg/den) a antikoagulancia až na výjimky nebyla pacientům předepisována. Jediná indikace podávání warfarinu byla proběhlá trombóza hlubokých žil v anamnéze nebo kardiologická indikace (chronická fibrilace síní s anamnézou embolizace). V pooperačním období byli všichni pacienti pravidelně vyšetřováni klinicky a duplexní sonografií (USG) v 3měsíčních intervalech v 1. roce, v dalším roce každých 6 měsíců, pokud byl nález při předešlém USG bez patologie. V případech, kdy byla detekována významná stenóza na přívodné tepně či bypassu, byla provedena DSA a indikována buď chirurgická nebo perkutánní intervence k obnovení dobré průchodnosti bypassu. U končetin, u nichž byl PB průchodný, ale defekt byl příliš rozsáhlý a neměl tendenci k hojení, byl v druhé době indikován přenos volného svalového laloku ke krytí defektu. Celkem bylo v druhé době provedeno 5 přenosů svalového laloku mikrochirurgickou technikou (obr. 4). Společně s PB (v jedné době) byl přenos volného laloku proveden 3krát.
Výsledky
1roční sekundární průchodnost PB dosáhla 67 %, primární průchodnost byla 46%. Záchrany končetiny v prvním roce bylo dosaženo v 71 %. 2letá sekundární průchodnost PB byla 52 %, 2letá primární průchodnost 29 %. Záchrany končetiny ve 2letém sledování bylo dosaženo v 68 % případů (graf).

V souvislosti s operačním výkonem (do 30 dní) nezemřel žádný pacient. U 3 pacientů v časném pooperačním bylo nutno provádět kardiopulmonální resuscitaci (1krát fibrilace komor, 2krát plicní embolie s resuscitací), v dalších 3 případech proběhla subendokardiální ischemie myokardu bez klinické odezvy. 1Roční mortalita operovaných dosáhla 8 %, 2letá mortalita byla 16 % a 4letá mortalita 17,5 %. U pacientů, kteří se dožili 2letého sledování a měli zachovánu končetinu, bylo nutno provést celkem 34 sekundárních intervencí (u 46 dolních končetin bylo provedeno celkem 34 sekundárních výkonů, z nichž mírnou převahu tvořily výkony perkutánní – PTA nebo trombolýza bypassu). Rozdíly mezi průchodností primární a sekundární jsou statisticky významné (p < 0,01; graf 1).
4 z 8 pacientů, kterým byla provedena pouze operační revize pedálních tepen, byla do 3 měsíců provedena vysoká amputace končetiny, 1 pacient zemřel 3 měsíce po operační revizi a 3 nemocní měli končetinu v době sledování zachovánu se zhojenými původně apikálními defekty prstů.
Diskuse
V posledních 10 letech byla publikována řada studií, které potvrdily, že velmi distální bypass je ospravedlnitelnou chirurgickou technikou, která přináší akceptovatelné střednědobé výsledky [5,6,7,8,9,10]. Pedální bypass byl již akceptován jako standardní způsob revaskularizace a všeobecně je považován za rutinní metodu.
V našem souboru nemocných jsme potvrdili, že střednědobá průchodnost rekonstrukcí a procento zachování končetiny jsou dobré a že mortalita i morbidita v souvislosti s výkonem může je velmi nízká. Z našich výsledků je jasně patrné, že se výrazně liší primární a sekundární průchodnosti PB. Z tohoto zjištění je zřejmý a velmi důležitý závěr – bez dobré spolupráce s intervenční radiologií a pečlivého pooperačního sledování nelze dosahovat uvedených výsledků. Jinými slovy bychom mohli říci, že bez pečlivého sledování PB a včasné intervence bychom dosáhli výrazně horších výsledků (primární průchodnost). Více než 50 % sekundárních intervencí bylo v rukou intervenčního radiologa – prováděna byla ve většině případů PTA bypassu či přívodné tepny. Trombolýza byla provedena pouze ve 2 případech. Překvapivé je zjištění, že u PB lze zcela uzavřenou žilní rekonstrukci pomocí PTA znovu zprůchodnit bez nutnosti trombolýzy, neboť zde nedochází vždy k trombóze bypassu, ale k vazivovatění žilního štěpu v řečišti s nízkým průtokem. Problematika sekundárních intervencí však zasluhuje samostatný a podrobný rozbor, který je mimo rámec této práce.
Pokud bychom rozebrali podrobněji 8 končetin, u kterých z technických důvodů nebylo možné pedální bypass provést, je zřejmé, že z celkově 8 končetin došlo k jejich vysoké amputaci „pouze“ u poloviny z nich. 1 nemocný zemřel, a tedy o zachování nerevaskularizované končetiny se nedá spolehlivě nic bližšího říci. Nicméně zbývající 3 končetiny bez cévní rekonstrukce byly v době sledování zachovány i bez intervence a jsou z tohoto pohledu zajímavou skupinou. U všech 3 uvedených končetin byla indikace k operaci provedena na základě angiografického nálezu uzávěru všech bércových tepen a na základě klinického nálezu postižení konečků jednoho, či několika prstů. Při konzervativní (vazodilatační) léčbě došlo k odhojení apikálních gangrén. Bylo by zajímavé posoudit větší skupinu takových pacientů, u kterých rekonstrukce provedena nebyla s cílem zjistit, jak statisticky významná tato skupina může být a zda je tedy indikace k revaskularizaci u nich oprávněná.
Nulová peroperační mortalita je překvapivá vzhledem k výrazné morbiditě diabetiků v 6. deceniu. Peroperační morbidita v souvislosti s přidruženými kardiovaskulárními, ledvinnými a pulmonálními chorobami je podle našeho soudu rovněž velmi nízká (výlučně kardiální a plicní komplikace byly zaznamenány u 9,5 % operovaných). Soubor bohužel obsahuje jen velmi málo pacientů mladších věkových kategorií (průměrný věk je 65 let), a proto statisticky nelze spolehlivě potvrdit fakt, že mladší jedinci mají dlouhodobou průchodnost PB lepší, rychleji se zotavují a vracejí se do své původní práce.
Závěr
Podle pečlivě sebraných výsledků a dostatečně dlouhé doby sledování je možno říci, že pedální bypass je technikou, která má akceptovatelné výsledky a velmi nízkou morbiditu a mortalitu. Vzhledem k tomu, že jde o poslední možnost, jak revaskularizovat diabetickou nohu při uzávěru bércových tepen, je vhodné ji doporučit k širšímu použit ve většině center ke snížení celkového procenta vysokých amputací diabetiků.
MUDr. Patrik Tošenovský, CSc.
www.ikem.cz
e-mail: patrik.tosenovsky@medicon.cz
Doručeno do redakce: 25. 9. 2003
Přijato po recenzi: 19. 2. 2004
Sources
1. Pecoraro RE, Reiber GE, Burgess EM. Pathways to diabetic limb amputation: basis for prevention. Diabetes Care 1990;13 : 513–521.
2. Khetty V. Pathology of the diabetic foot. In: Kozak GP, Hoar CS, Rowbotham JL et al (eds). Management of diabetic foot probleme. Philadelphia: WB Saunders 1984; 27–31.
3. Gensler SV, Haimovici H, Hoffer P et al. Study of vascular lesions in diabetics, nondiabetic patients. Arch Surg 1967; 95 : 918.
4. LoGerfo FW, Hoffman JD. Vascular and microvascular disease of the foot in diabetes: implications for foot care. N Eng J Med 1984; 311 : 1615–1619.
5. Pomposelli FB, Marcaccio EJ, Gibbons GW et al. Dorsalis pedis arterial bypass: Durable limb salvage for foot ischemia in patients with diabetes mellitus. J Vasc Surg 1995; 21 : 375–384.
6. Tošenovský P, Janoušek L, Adamec M et al. Pedální bypass v léčbě kritické ischemie diabetické nohy. Vnitř Lék 2000; 46(8): 456–459.
7. Gloviczki P, Bower T et al. Microscope-Aided Pedal Bypass Is an Effective and Lowe–Risk Operation to Salvage the Ischemic Foot. Am J Surg 1994; 168 : 76–84.
8. Tošenovský P, Zálešák B, Adamec M et al. Pedální bypass v léčbě ischemie diabetické nohy. Rozhl Chir 2002; 81(1): 18–21.
9. Staffa R, Holub R, Jeřábek J. Pedální bypass v léčbě nejtěžších stádií syndromu diabetické nohy – kasuistika. Diabetologie, metabolismus, endokrinologie a výživa (DMEV) 2003; 6(1): 214–218.
10. Petrašovič M, Beláček J, Holomáň M. Pedálny bypass v liečbe uzáverovej choroby artérií dolných končatín u diabetikov. Bratisl Lek Listy 100(6): 312–316.
Labels
Diabetology Endocrinology Internal medicineArticle was published in
Internal Medicine

2005 Issue 2
-
All articles in this issue
- Geriatrics as an inter-disciplinary science on the threshold of the 21st century
- Kmenové buňky: nový příslib v medicíně
- Syndróm z rozpadu nádoru – tumor lysis syndrome
- Adiponektin – nový adipocytární hormon se vztahem k obezitě a inzulinové rezistenci
- Kongenitální adrenální hyperplazie, defekt 17α−hydroxylázy jako vzácná příčina hypertenze a hypokalemie
- Heparinem indukovaná trombocytopenie u pacientky se stenózou kmene levé věnčité tepny
- Léčba chronické infekce virem hepatitidy C pegylovaným interferonem a ribavirinem u pacienta se smíšenou kryoglobulinemií
- Pedální bypass v léčbě ischemie diabetické nohy – střednědobé výsledky
- Pulzní tlak v mladé populaci stanovený 24hodinovým ambulantním monitorováním krevního tlaku a jeho vztah k metabolickým a antropometrickým parametrům
- Hodnocení apoptózy buněk akutní myeloidní leukemie a B−lymfocytární chronické lymfatické leukemie po kultivaci s cytostatiky a její vztah k mnohočetné rezistenci
- Vlastní zkušenosti se vznikem a trváním spontánní remise u dospělých diabetiků typu 1
- Vliv kombinovaného aerobního a silového tréninku na funkci levé komory srdeční u nemocných po akutním infarktu myokardu
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue
- Pulzní tlak v mladé populaci stanovený 24hodinovým ambulantním monitorováním krevního tlaku a jeho vztah k metabolickým a antropometrickým parametrům
- Kongenitální adrenální hyperplazie, defekt 17α−hydroxylázy jako vzácná příčina hypertenze a hypokalemie
- Syndróm z rozpadu nádoru – tumor lysis syndrome
- Vlastní zkušenosti se vznikem a trváním spontánní remise u dospělých diabetiků typu 1
