Histiocytóza z Langerhansových buněk – kožní aspekty onemocnění
Langerhans cell histiocytosis – cutaneous aspects of the disease
There is discussed nature of Langerhans cell histiocytosis – reactive versus neoplastic. It represents wide clinical spectrum with localised or disseminated types of the disease. Skin lesions are very common and they could be the first symptoms. Usually involved is the scalp and trunk area. The involvement of nails and mucous membranes is possible. From treatment modalities, PUVA (photochemotherapy) is very important and it’s best mode is systemic admission of psoralen with subsequent irradiation by defined part of UVA range. It can be considered as the first choice treatment for skin lesions.
Key words:
Langerhans cell histiocytosis – cutaneous lesions – treatment
Authors:
V. Vašků
Authors‘ workplace:
I. dermatovenerologická klinika Lékařské fakulty MU a FN u sv. Anny Brno, přednosta doc. MUDr. Vladimír Vašků, CSc.
Published in:
Vnitř Lék 2010; 56(Supplementum 2): 91-93
Category:
Langerhans cell histiocytosis and some other Hematology rare diseases
Overview
Histiocytóza z Langerhansových buněk je tumoriformním onemocněním. Představuje široké klinické spektrum zahrnující formy lokalizované a diseminované. Kožní projevy jsou u choroby velmi časté a mohou být její první manifestací. Nejčastěji je postižena oblast trupu a capillitia. Možné je postižení sliznic a nehtů. V léčbě kožních změn je zdůrazněn význam metody PUVA (fotochemoterapie) – a to nejlépe s celkově podávaným fotosenzibilizujícím psoralenem a zářením vymezené UVA oblasti. Tato terapie je některými autory považována za léčbu první volby u kožních symptomů.
Klíčová slova:
histiocytóza – Langerhansovy buňky – kožní projevy – léčba
Úvod
Prevalence onemocnění představuje 4 případy na 5,4 milionů osob. Skutečný výskyt je však patrně vyšší. Jedná se o tumoriformní onemocnění Langerhansových buněk. V tradičním pojetí onemocnění zahrnuje Abtovu-Lettererovu-Siweho chorobu, Handovu-Schüllerovu-Christianovu chorobu a eozinofilní granulom. Chorobné projevy jsou vyvolány proliferací a infiltrací histiocytoidních buněk a tvorbou histiocytoidních granulomů; občas dochází k ukládání lipidů.
Průkazné etiologické faktory dosud nejsou u tohoto onemocnění známy. Případný genetický podklad onemocnění je rovněž nejasný. Ačkoliv byla histiocytóza z Langerhansových buněk popsána u jednovaječných i dvojvaječných dvojčat, relativně nízký familiární výskyt pro jasný hereditární původ nesvědčí.
Histocytózy z Langerhansových buněk se v některých rysech nechovají jako maligní neoplazie. Nenajdeme u nich aneuploidní jádra jako při neoplaziích. Byly popsány spontánní remise i po diseminovaném orgánovém postižení. Střetává se tu výklad procesu jako reaktivního oproti neoplastickému. V projevech onemocnění byly prokázány vyšší hladiny různých cytokinů – tumor necrosis factor-α, interferon - γ, „granulocyte-monocyte colony stimulating factor“, interleukiny (IL)-1, IL-2, IL-4, IL-10. Jedná se převážně o prozánětlivé cytokiny, což může vysvětlovat část klinické symptomatologie včetně kožních zánětlivých změn.
Pro poměrně široké klinické spektrum jsou některými autory histiocytózy z Langerhansových buněk děleny na formy lokalizované (s postižením kůže, kostí apod.) a diseminované (s multifokálním postižením kostí a měkkých tkání, případně jen měkkých tkání s případnou orgánovou dysfunkcí). Toto dělení také lépe umožňuje zacílit léčbu, zvláště u těžkých multiorgánových forem.
Kožní projevy jsou u choroby velmi časté a mohou být její první manifestací.
Papuly, které často uvádíme u jednotlivých forem onemocnění, jsou obvykle drobné, o průměru 1–2 mm. Vidíme je nejčastěji na trupu a v capillitiu. Projevy mnohdy šupí, tvoří se krusty, může dojít k exulceraci. Vezikulózní a pustulózní morfologie může připomínat ekzém, miliaria, scabies i varicellu. Takové manifestace jsou zvláště časté během 1. měsíce života. Projevy purpury mohou být u onemocnění špatným prognostickým znamením. Kožní změny se objevují více (u Abtovy-Lettererovy-Siwovy choroby) či méně (u Handovy-Schüllerovy - Christianovy choroby) rychle v erupcích po sobě následujících. Podobnost se seborrhoickým ekzémem – zvláště v capillitiu – je velká, nutné je vyloučit i folikulitidu či intertriginózní dermatitidu. První manifestací mohou být také slizniční změny v podobě zánětů dásní či erozí. Změny na nehtech se vyznačují křehkou nehtovou ploténkou, paronychiemi, pustulami v oblasti nehtového lůžka, postižením nehtových valů, onycholýzou, subunguálními hyperkeratózami, purpurickými striemi a pigmentacemi v nehtovém lůžku.
Charakter všech těchto změn, kožních i slizničních, se u dětí a dospělých příliš neliší.
Kongenitální novorozenecká spontánně se hojící histiocytóza Hashimoto-Pritzker
Jde o vzácnou vrozenou nebo v kojeneckém věku vznikající a rychle se hojící histocytózu z Langerhansových buněk.
Manifestuje se na kůži jednotlivými nebo diseminujícími uzlíky a uzly barvy červenohnědé až tmavě modré. Mohou exulcerovat a zanechat vkleslé atrofické jizvy. Vyskytují se především v obličeji a v ovlasené části hlavy. Další příznaky nejsou a onemocnění se během několika měsíců spontánně zhojí.
Abtova-Lettererova-Siweho choroba
Akutní difuzní závažná forma Langerhansovy histiocytózy, bez terapie letální. Obvykle se vyskytuje v 1. roce života, někdy do 2 let. Příznaky připomínající septický stav.
V kůži se hromadí proliferující histiocyty a vytlačují okolní tkáň. Manifestace především pod obrazem drobných papul, vezikul a pustul v oblasti capillitia, v ohbích velkých kloubů, v zapářkových oblastech. Papuly jsou růžové či nažloutlé, někdy s hemoragickou složkou. Vzácně vznikají i nekrózy. Někdy se vyvíjejí uzly s exulceracemi. Jindy se objevují projevy purpury, především na akrech. Při delším trvání mohou kožní změny ztratit svůj monomorfní charakter, přibývá petechií, mění se barva papul, dochází k mokvání na větších plochách kůže. Xantomy obvyklé nejsou.
Postižena je především ovlasená část hlavy, boltce, obličej (zvláště nazolabilální a perorální oblast), kožní řasy, horní část trupu s akcentací seborrhoické predilekce.
Postiženy mohou být i dásně, obvykle krvácením.
V terapie se uplatňuje především Vinblastin a symptomatická léčba lokální – keratolytika, glukokortikoidy, antibiotika.
Handova-Schüllerova-Christianova choroba
Chronicky progresivně probíhající forma diseminované multifokální histiocytózy z Langerhansových buněk.Pro onemocnění je charakteristické klinické trias – kostní defekty, diabetes insipidus a exoftalmus.
U většiny případů onemocnění začíná obvykle mezi 2. a 6. rokem života. Postižení kompletní triádou příznaků je vzácné. Časné kožní změny se podobají klinice u Abtovy-Lettererovy-Siwovy choroby, při delším průběhu nastupují relativně často projevy xantomatózní s rozvojem histiocytárních granulomů a ukládáním tuků. Onemocnění většinou nemívá septický charakter.
Kožní a slizniční projevy se vyskytují asi u 30 % pacientů a jsou velmi různorodé. Objevují se skvrny, petechie, světle žluté až temně tmavohnědé papuly pokryté šupinami či krustami. Obraz připomíná seborrhoický ekzém či dyskeratosis follicularis Darier. Postižena je především ovlasená část hlavy, obličej spíše v laterálních částech, oblasti seborrhoické predilekce na trupu i perineum. Především v těchto lokalizacích je možná bakteriální či plísňová superinfekce. Projevy se mohou zhojit beze zbytku, jindy atrofizují či jizví. Hemoragie nejsou tak časté jako u Abtovy-Lettererovy-Siwovy choroby. Vývoj do obrazu xanthoma disseminatum je však častější s nálezem žlutohnědých až žlutočervených papul na víčkách, po stranách krku, v axillách a na trupu laterálně. Slizniční změny jsou převážně erozivního charakteru, rozvoj ulcerací je možný.
Eozinofilní granulom
Jde o lokalizovanou variantu histiocytózy z Langerhansových buněk, postihuje většinou starší děti, více chlapce, postižení kostí je časté, kůže či sliznic řídké. Jde o benigní formu.
Projevy na kůži odpovídají projevům při Handově-Schullerově-Christianově chorobě s ohraničenými, zánětlivě infiltrovanými ložisky, která mohou exulcerovat. Někdy se vyskytují žlutavé či nahnědlé papuly. Postižena je kůže capillitia, obličej či oblast zevního genitálu a perianální. Zvláště v intetrigu onemocnění vyniká provleklým průběhem se silnou bolestivostí.
Diferenciální diagnostika kožních projevů histiocytózy z Langerhansových buněk
V oblasti capillitia je nutno vyloučit seborrhoickou dermatitidu, folliculitis decalvans, případně projevy některých keratofilních plísní a psoriázu, v obličeji seborrhoickou dermatitidu, ale i rosaceu, případně granuloma faciale a perioráolní dermatitidu, v zapářkových oblastech intertrigo, kandidózu, hidradenitis suppurativa i Darierovu chorobu, na trupu lichen nitidus, lichen planus, miliaria, jiné typy histiocytóz, scabies, varicellu, urticaria pigmentosa, pityriasis lichenoides et varioliformis acuta či psoriasis guttata.
Léčba kožních projevů histiocytóz z Langerhansových buněk
Léčebná strategie onemocnění vychází z věku nemocných, rozsahu choroby a lokalizace projevů. Izolovaná kožní ložiska by se měla excidovat. Odpovídají také na ozáření měkkými RTG paprsky. Místní léčba je symptomatická. Někdy se lokálně užívají cytostatika.
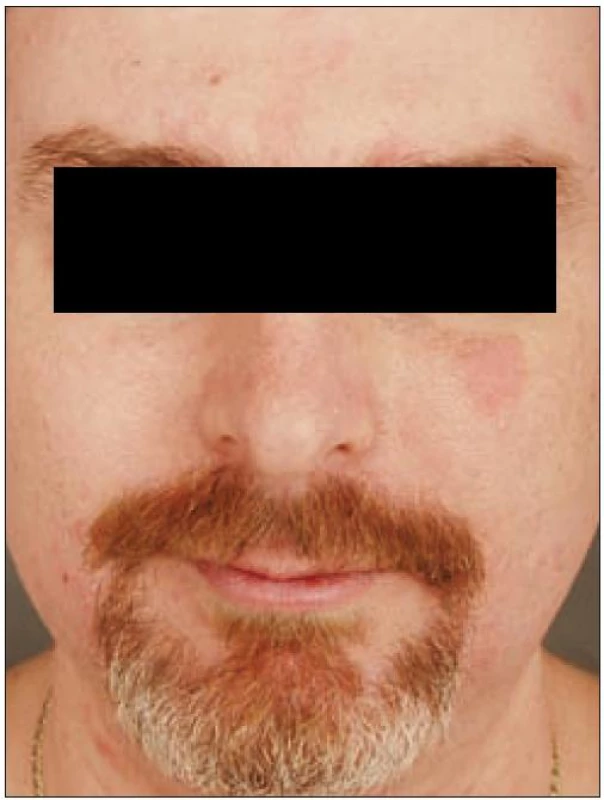
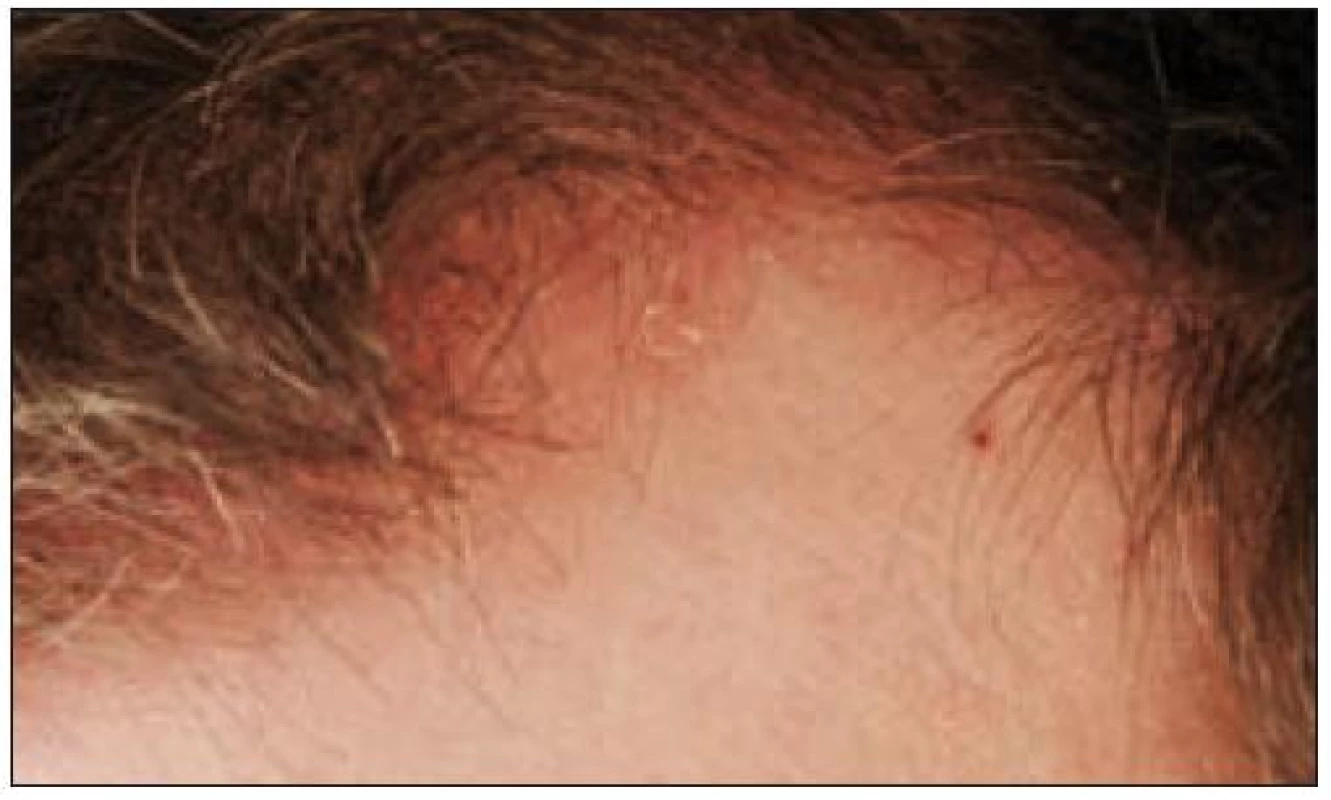
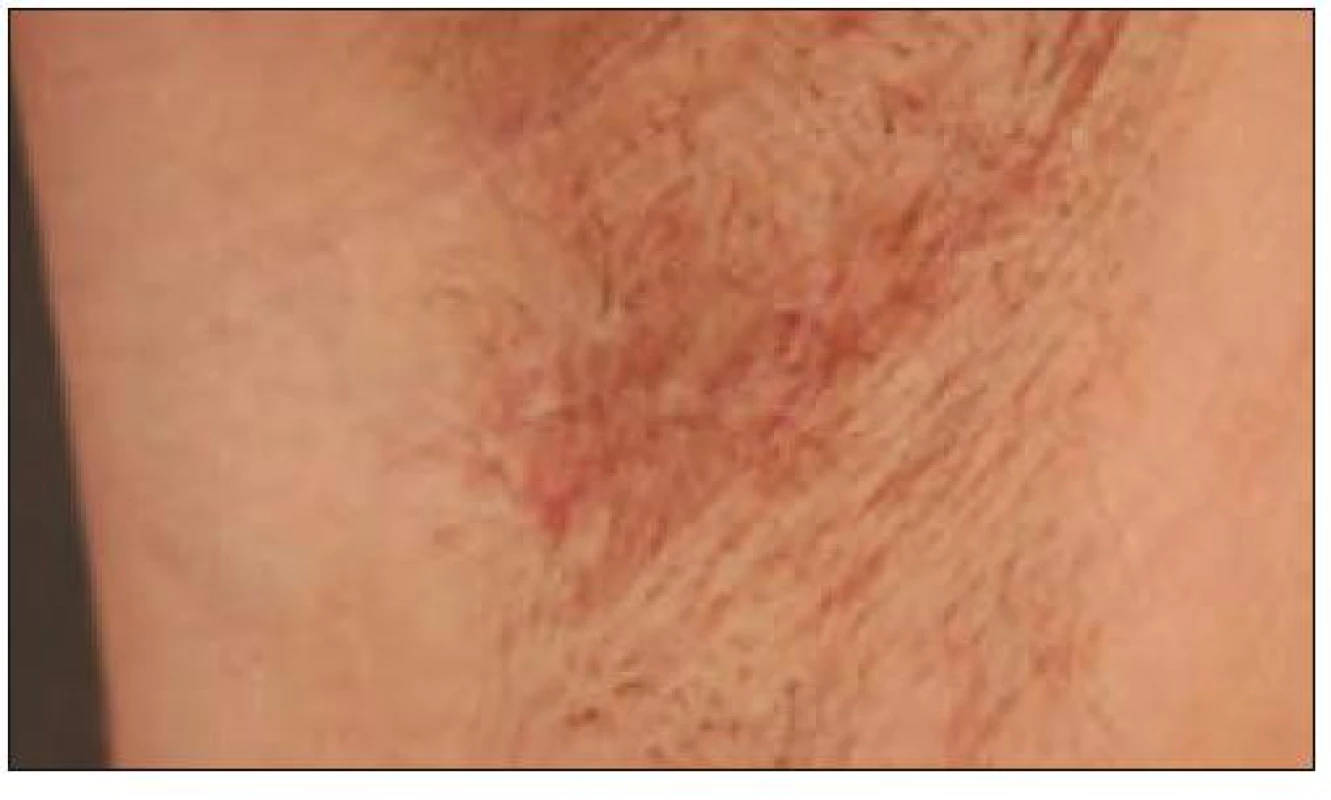
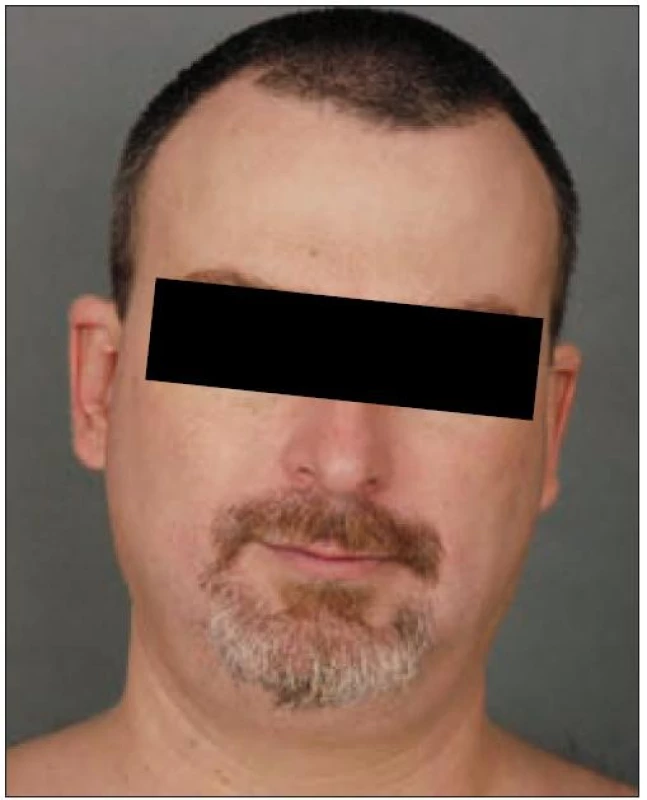
Důležitou možností léčby kožních projevů Langerhansovy histiocytózy je metoda PUVA (fotochemoterapie). Nejúčelnější je celkové podávání fotosenzibilizujícího psoralenu s následným ozářením vymezenou oblastí UVA záření – s vrcholem emise v oblasti 365 nm. Vede k signifikantnímu zlepšení a některými autory se doporučuje jako léčba první volby kožních projevů (obr. 1–5). Nevhodná u erozí a ulcerací. Další možností léčby kožních změn jsou chirurgické lasery (např. CO2), thalidomid a izotretinoin.
doc. MUDr. Vladimír Vašků, CSc.
www.fnusa.cz
e-mail: vladimir.vasku@fnusa.cz
Doručeno do redakce: 9. 9. 2010
Sources
1. Braun-Falco O, Plewig G, Wolff HH. Dermatológia a venerológia. Prvé slovenské a české vydanie. Martin: Osveta 2001 : 1321–1327.
2. Bolognia JL, Jorizzo JL, Rapini RP. Dermatology. 2nd ed. Philadelphia: Mosby Elsevier 2008 : 1395–1400.
3. Wolff K, Goldsmith LA, Katz SI et al. Fitzpatrick’s dermatology in general medicine. 7th ed. New York: McGraw Hill 2008 : 1414–1420.
Labels
Diabetology Endocrinology Internal medicineArticle was published in
Internal Medicine

2010 Issue Supplementum 2
-
All articles in this issue
- Postižení CNS histiocytózou z Langerhansových buněk a Erdheimovou-Chesterovou nemocí. Přínos PET-CT vyšetření pro diagnostiku a vyhodnocení léčebné odpovědi
- Postižení plic u pacientů s multiorgánovou formou histiocytózy z Langerhansových buněk. Popis 8 pacientů a přehled literatury
- Přínos PET-CT pro diagnostiku a sledování plicní formy histiocytózy z Langerhansových buněk
- Přehled léčby histiocytózy z Langerhansových buněk u osob dospělého věku
- Použití kladribinu v první linii léčby multifokální anebo multiorgánové formy histiocytózy z Langerhansových buněk u dospělých osob
- Radioterapie histiocytózy z Langerhansových buněk
- Hemofagocytující lymfohistiocytóza
- Erdheimova-Chesterova nemoc v obrazech
- Nekrobiotický xantogranulom – vzácná kožní komplikace u nemocného s mnohočetným myelomem
- Leukemie z dendritických buněk CD4+56+, typ DC2
- Systémová mastocytóza
- Představení histiocytárních chorob, o nichž pojednává toto supplementum časopisu Vnitřní lékařství
- Histiocytóza z Langerhansových buněkz pohledu patologa
- Diagnostická patológia non-Langerhansových histiocytóz
- Histiocytóza z Langerhansových buněk u dětí a dospívajících
- Granulomatóza z Langerhansových buněk
- Projevy histocytózy z Langerhansových buněk v ORL oblasti
- Projevy histiocytózy z Langerhansových buněk v orofaciální oblasti
- Histiocytóza z Langerhansových buněk – kožní aspekty onemocnění
- Histiocytóza z Langerhansových buněk u dospělých
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue
- Hemofagocytující lymfohistiocytóza
- Erdheimova-Chesterova nemoc v obrazech
- Systémová mastocytóza
- Histiocytóza z Langerhansových buněk u dětí a dospívajících
