Závažná rizika spojená s užíváním natrium-fosfátových projímadel
Serious risk related to oral use of sodium phosphate solution
Sodium phosphate solutions are commonly used to cleanse the bowel in preparation for colonoscopy, for barium enema or surgical procedures and eventually for treatment of severe constipation. Though relatively safe, these drugs must be used with caution in patients with kidney disease, small intestinal disorders, or poor gut motility and are prohibited in renal insufficiency and bowel obstruction. Especially elderly patients are at increased risk for phosphate intoxication due to decreased glomerular filtration rate, concomitant medication use, and systemic and gastrointestinal diseases. Sodium phosphate solution could induce by at-risk patient’s serious electrolyte abnormalities (hyperphosphatemia, hypocalcemia, hypokalemia) and acute kidney injury caled acute phosphate nephropathy, which is potentially life-threatening condition with slowly progressive renal insufficiency. This article gives a report on two cases of severe adverse effects after administration of oral sodium phosphate solution: an elderly women who developed increase in serum phosphate with compensatory severe hypokalcemia with tetany; and an elderly man who developed acute phosphate nephropathy following colon preparation prior to colonoscopy and barium enema. Especially in elderly and in patients in whom sodium phosphate solution is contraindicated or should be used with caution, we recommend to use isosmotic macrogol (polyethylene glycol) solution for the bowel cleansing a for the treatment of constipation.
Key words:
sodium phosphate solutions – laxative – electrolyte abnormalities – hyperphosphatemia – hypocalcemia – acute phosphate nephropathy – constipation – bowel cleansing
Authors:
I. Hoffmanová; M. Anděl
Authors‘ workplace:
II. interní klinika 3. lékařské fakulty UK a FN Královské Vinohrady Praha, přednosta prof. MUDr. Michal Anděl, CSc.
Published in:
Vnitř Lék 2013; 59(12): 1111-1116
Category:
Case Report
Overview
Natrium-fosfátová projímadla jsou používána jednak k přípravě tlustého střeva před kolonoskopií nebo irigografií či před chirurgickými kolorektálními výkony, jednak k léčbě občasné těžké zácpy. Ačkoliv jsou relativně bezpečná, je doporučováno je podávat jen s vysokou opatrností u pacientů s onemocněním ledvin, tenkého střeva, se střevní hypomotilitou a jsou kontraindikována u renální insuficience a střevní obstrukce. Zejména starší pacienti mají zvýšené riziko vzniku fosfátové intoxikace vlivem snížené glomerulární filtrace, konkomitantní medikace a vlivem systémových a gastrointestinálních onemocnění. Natrium-fosfátová projímadla mohou u rizikových pacientů vyvolat závažné elektrolytové abnormality (hyperfosfatemie, hypokalcemie, hypokalemie) a akutní renální poškození zvané akutní fosfátová nefropatie, která je potenciálně život ohrožujícím onemocněním s progresí do renální insuficience. Článek popisuje 2 případy závažných nežádoucích účinků vzniklých po perorálním podání natrium-fosfátového projímadla: u starší ženy, léčené pro těžkou obstipaci, došlo k výrazné hyperfosfatemii a kompenzatorní hypokalcemii s tetanií; a u staršího muže byla biopticky diagnostikována akutní fosfátová nefropatie po přípravě tlustého střeva ke kolonoskopii a následné irigografii. Zejména u starších jedinců a u rizikových pacientů doporučujeme podávání izoosmotických roztoků na bázi polyetylenglykolu (makrogolu) při očistě tlustého střeva či při příležitostné léčbě obstipace.
Klíčová slova:
natrium-fosfátová projímadla – projímadlo – elektrolytové poruchy – hyperfosfatemie – hypokalcemie – akutní fosfátová nefropatie – zácpa – očista tlustého střeva
Úvod
Natrium-fosfátová projímadla jsou hyperosmolární salinické roztoky podávané v nízkém objemu; jejich laxativní účinek je vyvolán osmotickým působením v lumen střeva, čímž dochází k přestupu plazmatické vody do střevního lumen [1,2]. Jsou využívána zejména k přípravě tlustého střeva před kolonoskopií a před radiologickými vyšetřeními či před elektivními kolorektálními chirurgickými výkony [2]; dále bývají podávány k úlevě při občasné obstipaci [3,10].
V České republice je v současné době z firemních přípravků obsahujících fosfátové soli dostupný pouze kombinovaný přípravek Prepacol. Častěji jsou využívány magistraliter připravené roztoky, které svým složením víceméně odpovídají v zahraniční užívaným přípravkům firemním (např. Fleet Phospho-soda, Casen-Fleet, Fosfosoda, Visicol, OsmoPrep) [4]. Doporučená dávka při očistě střeva je 2krát 45 ml roztoku s 10–12hodinovým odstupem. Jedna dávka roztoku se rozředí vodou do celkového objemu 90 ml a zapije minimálně jednou sklenicí vody [2]. V den užívání tohoto projímadla (tj. den před procedurou) a v den procedury je doporučováno přijímat co nejvíce tekutiny.
Používání natrium-fosfátových projímadel se hojně rozšířilo od konce 80. let 20. století, a to pro jejich vynikající efektivitu a dobrou toleranci [5]. Očista střeva těmito nízkoobjemovými roztoky je v porovnání s vysokoobjemovými projímadly lépe snášena [6].
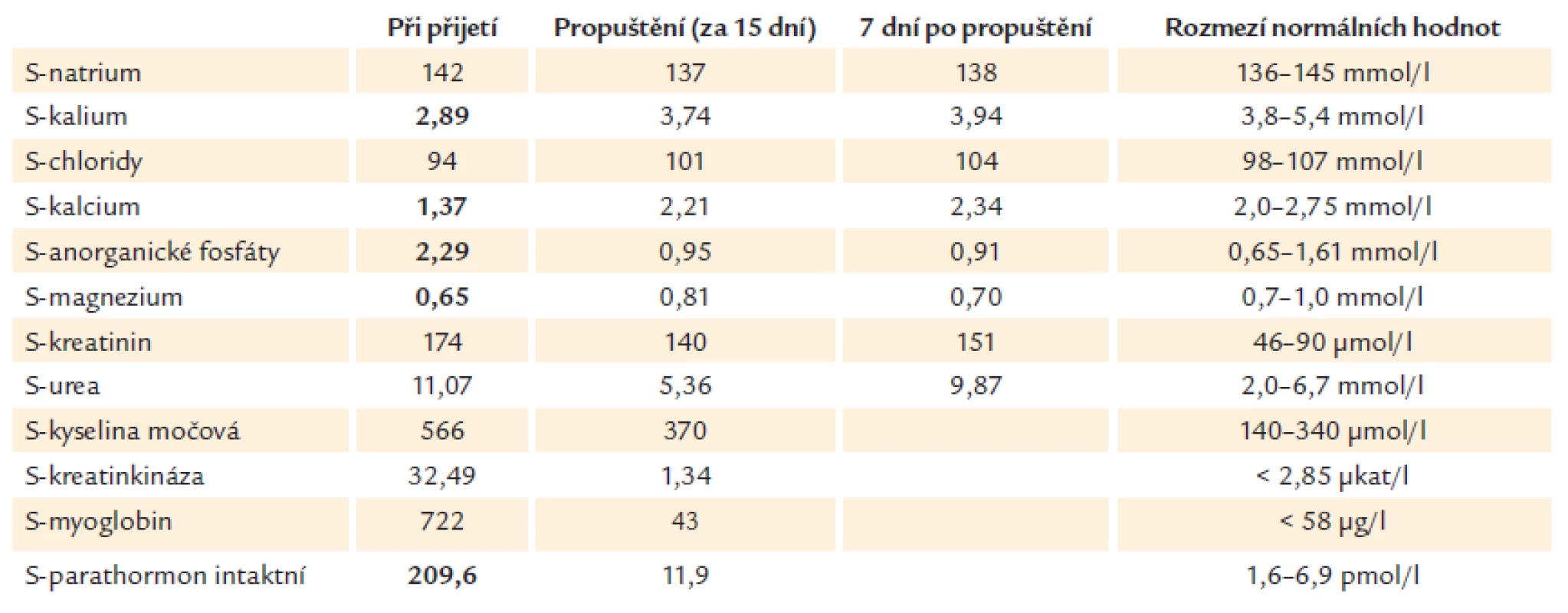
Od roku 2003 se však objevují desítky literárních zpráv o závažných nežádoucích účincích natrium-fosfátových projímadel a Úřadu pro potraviny a léčiva USA (Food and Drug Administration – FDA) jsou hlášeny stovky takových případů. Zejména jde o závažné renální postižení, které může vzniknout i po užití standardně doporučovaných dávek u starších jedinců s normální hladinou kreatininu. Renální postižení bylo nazváno akutní fosfátovou nefropatií; jde o krystaly indukované akutní poškození ledvin, biopticky je v renálních tubulech prokazována precipitace kalcium-fosfátu, tzv. kalcium-fosfátová nefrokalcinóza. Několik retrospektivních studií ukázalo, že incidence akutní fosfátové nefropatie po užití natrium-fosfátového roztoku je 1–4 % (podobně jako např. incidence kontrastní nefropatie). Tíže renálního postižení kolísá od mírného stupně až po ireverzibilní změny [7,8]. Dalšími popisovanými klinicky významnými nežádoucími efekty po podání natrium-fosfátových projímadel jsou změny sérových koncentrací elektrolytů [1].
Popis případu závažné hypokalcemie
Pacientka (87 let) byla vyšetřena pro 5 dní trvající obstipaci na chirurgické ambulanci, kde byla ordinována jedna dávka magistraliter připraveného natrium-fosfátového projímadla. V anamnéze nemocné byla chronická renální insuficience (hladina kreatininu 150 μmol/l, clearance kreatininu 0,48 ml/s/1,73 m2), dnavá artropatie s výraznými urátovými tofy v okolí ručních kloubů (obr. 1), ischemická choroba srdeční s permanentní fibrilací síní a se středně významnou aortální a mírně významnou mitrální insuficiencí degenerativního původu a arteriální hypertenze. Pacientka užívala diuretika (furosemid v dávce 375 mg denně, spironolakton 25 mg denně), antiuratikum alopurinol, antiarytmikum propafenon, kyselinu acetylsalicylovou a nitráty.
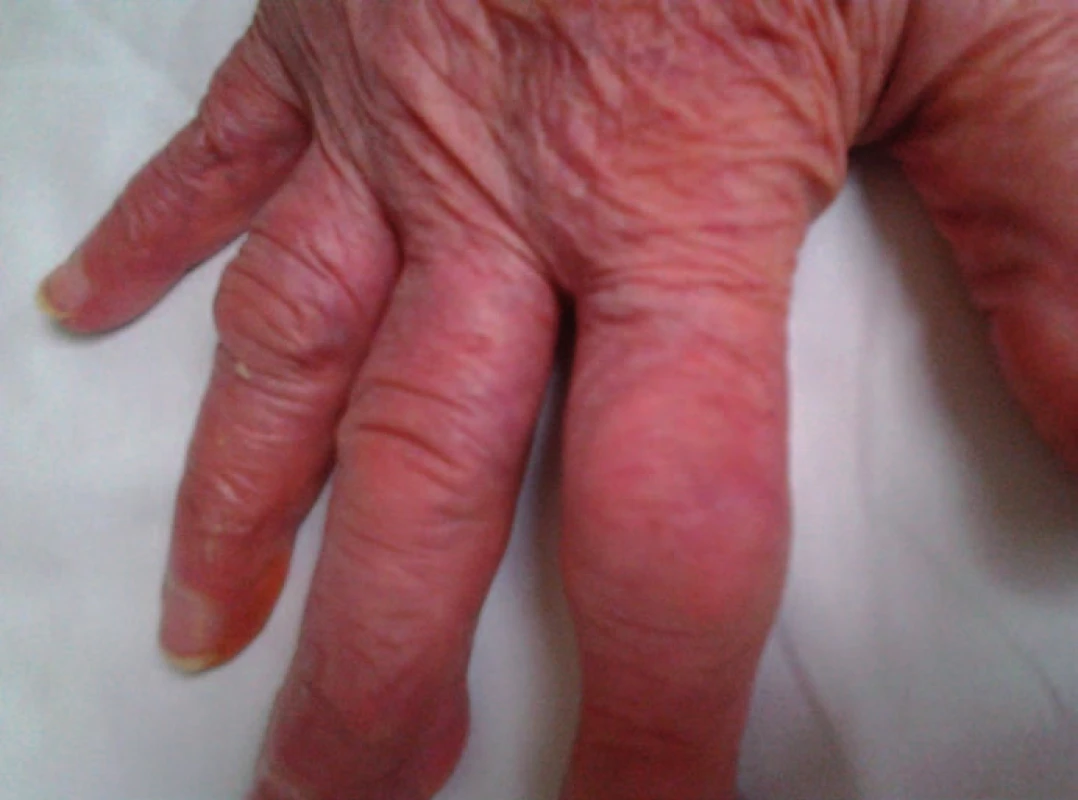
Po užití jedné dávky natrium-fosfátového projímadla vznikl u nemocné silný průjem v počtu až 20 stolic za den. Do 24 hod po požití projímadla se objevily svalové bolesti a křeče, zejména v prstech rukou; pacientka byla přijata na jednotku intenzivní péče pod obrazem hypokalcemické tetanie s rabdomyolýzou a minerálovým rozvratem (hyperfosfatemie, hypokalcemie, hypokalemie a hypomagnezemie) (tab. 1). Významnost hypokalcemie kromě tetanického syndromu dokládá i vstupní značné zvýšení hodnot parathormonu s jeho následným poklesem po infuzní normalizaci kalcemie a fosfatemie. Klinicky nevýznamná rabdomyolýza byla nejspíše navozena jednak prolongovanými svalovými křečemi a jednak hypokalemií se současnou dehydratací. Po parenterální minerálové suplementaci a hydrataci došlo k úpravě mineralogramu do normálních rozmezí, k normalizaci hladiny myoglobinu a k úplnému odeznění symptomů. Byla vysazena diuretika. U nemocné nebylo během hospitalizace ani při následné ambulantní kontrole zaznamenáno zhoršení renálních funkcí. Pro laboratorně prokázaný deficit vitaminu D byla zahájena léčba kalcitriolem 0,25 µg denně a perorální podávání kalcia. Pacientka byla propuštěna po 15 dnech domů s normálním mineralogramem, při kontrole za dalších 7 dní byl mineralogram normální a hladina kreatininu zůstala stabilizována na dlouhodobě známé úrovni u této nemocné. Minerálový rozvrat navozený natrium-fosfátovým projímadlem v tomto případě byl bezesporu výrazný díky současné renální insuficienci a konkomitantní diuretické terapii.
Popis případu akutní fosfátové nefropatie
Pacient (83 let) byl přijat pro vyšetření mikrocytární anémie. V anamnéze měl provedenu extrakorporální litotrypsi pro urolitiázu před 2 lety, sonograficky byla zobrazena nekomplikovaná levostranná nefrolitiáza, renální funkce byly normální (hladina kreatininu 92 µmol/l). Současně byl léčen nesteroidními antirevmatiky a kortikoidy pro revmatickou polymyalgii. Kolonoskopii bylo možno provést pouze do hepatální flexury, proto byla 5 dní poté provedena irigografie, která ukázala tumor colon ascendens. Pacient byl ke kolonoskopii i irigografii připravován standardně doporučovanou dávkou magistraliter připraveného natrium-fosfátového projímadla, užitou 2krát po 12 hod a byl periprocedurálně dostatečně hydratován.
V krátkém časovém úseku (3 dny po provedení irigografie) vzniklo neoligurické selhání ledvin s hladinou kreatininu v séru 627 µmol/l. Renální biopsie prokázala akutní fosfátovou nefropatii (obr. 2); vedlejším histologickým nálezem byly pouze věku úměrné aterosklerotické změny. Pacient byl léčen konzervativně infuzemi krystaloidů, nebylo nutno provést akutní hemodialýzu. Za 14 dní byl propuštěn domů se stabilizovanými hodnotami kreatininu (313 µmol/l). Za 2 měsíce po stanovení diagnózy akutní fosfátové nefropatie se nemocný podrobil úspěšně pravostranné hemikolektomii pro adenokarcinom tlustého střeva; v perioperačním období se hladina kreatininu pohybovala kolem 400–450 µmol/l. Za další 3 měsíce však došlo k dekompenzaci renální insuficience v důsledku dehydratace při akutní gastroenteritidě (vzestup kreatininu na 1 375 µmol/l); byla zahájena akutní dialyzační léčba, při které nedošlo k reparaci renální funkce a pacient byl převeden do chronického dialyzačního programu.
Diskuze
Užití natrium-fosfátového projímadla je spojeno s perorálním příjmem vysokého množství fosfátů a natria; dochází k přesunu tělesných tekutin z intravaskulárního prostoru do lumen střeva a k určitému snížení intravaskulárního objemu. Natrium-fosfátová projímadla vyvolávají tranzientní elektrolytové a acidobazické abnormality [1,2]. Tranzientní zvýšení sérové hladiny fosfátů a pokles sérové hladiny celkového i ionizovaného kalcia, stejně tak i pokles kalemie byl zaznamenán během 24 hod po podání natrium-fosfátového roztoku i u zdravých dobrovolníků, kde však tyto změny byly klinicky asymtomatické [2,9].
Klinicky závažné elektrolytové poruchy (hyperfosfatemie, hypokalcemie, hypernatremie, hypokalemie, hypomagnezemie), dehydratace, metabolická acidóza, tetanie, renální selhání event. smrt byly popsány zejména u pacientů, u kterých jsou natrium-fosfátová projímadla kontraindikována nebo u kterých musejí být užívána s opatrností [2], tj. u starších nemocných, při střevní hypomotilitě či střevní obstrukci, při onemocněních tenkého střeva, u renální insuficience a kardiovaskulárních onemocnění, u pacientů s preexistujícími elektrolytovými poruchami nebo s rizikem jejich vzniku (např. při dehydrataci a zejména při užívání konkomitantní medikace, která zasahuje do mechanizmů regulace intravaskulárního objemu a renální filtrace i resorpce) [2].
Normální průměrný denní příjem fosforu (přepočteno z příjmu fosfátů) činí přibližně 1,5 g; zatímco standardní dávka natrium-fosfátového projímadla obsahuje fosfáty v množství odpovídajícím přibližně 11,5 g fosforu [8]. Hyperfosfatemie navozená tímto projímadlem je důsledkem nejen vysokého příjmu fosfátů, ale i důsledkem zvýšené intestinální absorpce a/nebo snížené renální exkrece fosfátů. Ke zvýšení intestinální absorpce fosfátů dochází zejména u pacientů se střevní hypomotilitou či obstipací, které jsou spojeny s prolongovanou dobou retence fosfátového projímadla ve střevním lumen. Perorálně přijatý fosfát je z 60–65 % absorbován v duodenu a jejunu jak pasivními, tak aktivními transportními mechanizmy pod vlivem vitaminu D (vitamin D zvyšuje absorpci fosfátů). Sérový fosfát je volně filtrován ledvinami, z 80–90 % je reabsorbován renálními tubuly, z toho ze 70 % proximálními tubuly, kde je natrium-fosfátový kontransportér regulován příjmem fosfátů a parathormonem. U pacientů s normální renální funkcí vede zvýšení sérové hladiny fosfátů ke zvýšení renální exkrece fosfátů díky jejich zvýšené glomerulární filtraci a díky vlivu parathormonem mediované inhibice natrium-fosfátového kontransportéru v proximálním tubulu. Vysoká sérová hladina fosfátů stimuluje sekreci parathormonu, a tak dokonce malé zvýšení fosfatemie (po vysoké perorální náloži fosforu) vede ke snížení reabsorpce fosfátů v proximálních tubulech [10]. Pacienti s renální insuficiencí však mají tento fyziologický fosfaturický efekt snížený a mohou vyvinout prolongovanější hyperfosfatemii. Po užití většího než standardně doporučovaného množství natrium-fosfátového projímadla u pacientů s renální insuficiencí byly popsány fatální případy hyperfosfatemie [1,11,12]. Ve studii, kterou provedl Beloosesky [1], korelovalo zvýšení sérové hladiny fosfátů se snížením glomerulární filtrace.
Hypokalcemie (snížení hladiny celkového i ionizovaného kalcia) je kompenzační změna provázející hyperfosfatemii. Hypokalcemie je způsobena snížením absorpce kalcia z gastrointestinálního traktu, precipitací a depozicí volného (ionizovaného) kalcia do stěny cév a měkkých tkání, snížením syntézy 1,25-dehydroxycholekalciferolu [1]. Fyziologickou významnost sníženého ionizovaného kalcia v séru dokládají i nálezy zvýšené hladiny parathormonu po užití natrium-fosfátových projímadel [9,13]. Rizikovým faktorem pro vznik hyperfosfatemie a hypokalcemie po požití natrium-fosfátového roztoku je zejména hypoparatyreoidizmus, neboť parathormon je esenciální pro renální exkreci akutního fosfátového loadu [14].
Hypokalemie je způsobena projímadlem navozenými intestinálními ztrátami kalia, společně s horší schopností ledvin reagovat na hypokalemii zvýšením tubulární reabsorpce kalia u rizikových pacientů. Hypokalemie po natrium-fosfátových projímadlech není závislá na užívání diuretik (furosemidu či thiazidů), spíše souvisí s celkovou deplecí kalia v organizmu, resp. celulární deplecí kalia u starších pacientů, která je demaskována osmotickým efektem natrium-fosfátových projímadel [1,15]. Intravaskulární objemová kontrakce, ke které do určité míry dochází po užití natrium-fosfátového projímadla, vede ke zvýšené sekreci aldosteronu, což přispívá k hypokalemii a hypernatremii [1]. Na hypokalemii, resp. hyperkaliurii se podílí i zvýšený obsah fosfátů v renálních tubulech po užití natrium-fosfátového projímadla, kdy přítomnost negativně nabitých fosfátů v tubulech facilituje tubulární sekreci pozitivně nabitého kalia [1]. Kombinace hypokalemie a hypokalcemie je zvláště nebezpečná u pacientů se srdečními onemocněními, obzvláště s poruchami srdečního rytmu.
Mírná hypernatremie (146–147 mmol/l) je běžným nálezem po užití natrium-fosfátového projímadla, zejména u starších pacientů. Standardní dávka projímadla obsahuje 434 mmol sodíku. Těžká hypernatremie byla popsána při nedostatečném příjmu tekutin během užití projímadla. Hyponatremie byla pozorována při současném excesivním příjmu volné vody [8].
Velmi závažným renálním poškozením, které je důsledkem výrazné tranzientní hyperfosfatemie po užití natrium-fosfátového roztoku, je akutní fosfátová nefropatie. Hyperfosfatemie vede k překročení renálního prahu pro reabsorpci fosfátů v proximálním tubulu, a tím ke zvýšené koncentraci fosfátů v distálním tubulu. Současná volumová deplece vede ke zvýšené reabsorpci vody v proximálním tubulu, a tím opět ke zvýšené koncentraci fosfátů v distálním tubulu. Fosfáty pak v distálních tubulech a sběrných kanálcích ledvin precipitují s kalciem za vzniku kalcium-fosfátových konkrementů a rozvoje akutního tubulárního poškození až obrazu akutní tubulární nekrózy [7,16]. Ukazuje se, že zejména druhá dávka natrium-fosfátového roztoku je nebezpečná, neboť renální reabsorpce fosfátů v době podání druhé dávky je plně inhibována předchozí (první) dávkou roztoku, a tak močová koncentrace fosfátů je prolongovaně zvýšená (4–8násobně) a vytvářejí se podmínky pro precipitaci kalcium-fosfátových krystalů [9]. Akutní selhání ledvin vyvolané akutní fosfátovou nefropatií bylo pozorováno v období 3 dnů až několika měsíců po užití natrium-fosfátového projímadla. Variabilní perioda mezi podáním projímadla a vznikem fosfátové nefropatie vysvětluje, proč je diagnóza často opomíjena. Souvislost renálního onemocnění a předchozího podání natrium-fosfátového projímadla může být přehlédnuta. Po provedené kolonoskopii, resp. irigografii nebývají rutinně vyšetřovány renální funkce. Akutní fosfátová nefropatie je ireverzibilní poškození, které vede až v 84 % k chronické renální insuficienci různého stupně. V některých případech rozvoj chronického postižení ledvin následkem akutní fosfátové nefropatie vyžaduje náhradu renální funkce pravidelnou hemodialýzou či transplantací ledvin. Biochemický nález v moči je chudý, bývá přítomna pouze mírná proteinurie pod 1,0 g/24 hod [7,16]. Akutní fosfátová nefropatie byla popsána u pacientů ve věku nad 53 let (medián věku 65 let) s normální hladinou kreatininu, kteří měli buď hypertenzi a/nebo užívali rizikovou medikaci (ACE-inhibitory, sartany, diuretika či nesteroidní antirevmatika) [7,16].
Používání natrium-fosfátového projímadla je rizikové u pacientů s nefrolitiázou nebo s anamnézou nefrolitiázy. Zvýšená koncentrace fosfátů v renálních tubulech může u těchto pacientů usnadňovat precipitaci a vznik konkrementů; řada konkrementů navíc obsahuje fosfátové sloučeniny [4]. Rovněž rizikové je podání natrium-fosfátového projímadla při současně přítomné uroinfekci, neboť vysoká koncentrace fosfátů v moči spolu s vysokým pH moči při uroinfekci podporují vznik kalcium-fosfátových a struvitových (tj. magnezium-amonium-fosfátových) konkrementů [4].
Dokonce i užívání klyzmat s obsahem natrium-fosfátových roztoků vede k hyperfosfatemii a k nežádoucím účinkům s ní spojeným; míra hyperfosfatemie závisí spíše na době retence klyzmatu než na dávce klyzmatu [17].
K závažným elektrolytovým poruchám či k rozvoji akutní fosfátové nefropatie po užití natrium-fosfátových projímadel jsou náchylnější zejména starší nemocní, a to díky snížení glomerulární filtrace, konkomitantní rizikové medikaci, systémovým a gastrointestinálním chorobám [1]. Starší pacienti mají omezenou schopnost ledvin zvládat fosfátový load a volumovou depleci navozenou užitím projímadla [8]. S věkem spojený pokles renálních funkcí u starších pacientů bývá často přehlédnut, neboť plazmatická hladina kreatininu starších osob může být v normálním rozmezí, ačkoliv glomerulární filtrace již může být snížena o 50 % i více ve srovnání s mladšími jedinci [18]. Komorbidity spojené se snížením intravaskulárního objemu (srdeční selhání, ascitické syndromy, pooperační období) a riziková medikace zasahující do homeostatických mechanizmů regulace intravaskulárního objemu či renální filtrace a resorpce (diuretika, ACE inhibitory, inhibitory angiotenzinového receptoru, nesteroidní antirevmatika) bývají spojeny s volumovou deplecí a určitou redukcí glomerulární filtrace, což obojí zvyšuje riziko vzniku akutní fosfátové nefropatie [8]. Další komorbiditou spojenou s rozvojem akutní fosfátové nefropatie komplikující užití natrium-fosfátového projímadla je kolitida a diabetes mellitus. Byly popsány případy vzniku akutní fosfátové nefropatie po požití natrium-fosfátového projímadla u diabetiků s výchozím normálním sérovým kreatininem; předpokládá se, že diabetici mají redukovanou perfuzi ledvin i při normální sérové hladině kreatininu [19]. Nekorigovaný diabetes mellitus může vést k volumové depleci a hyperkalciurii, což přispívá k riziku precipitace kalcium-fosfátu v ledvinných tubulech. Kolitida může zpomalit střevní transit-time a tím zvyšovat absorpci fosfátů střevem [8].
Závěr
Před předpisem natrium-fosfátového projímadla je třeba zhodnotit věk, anamnézu, medikaci, fyzikální nález (např. i vyšetření kloubů – obr. 1) a laboratorní rozbor pacienta.
Na základě doporučení FDA, rozboru literatury i vlastních zkušeností varujeme před užíváním natrium-fosfátových projímadel v následujících situacích [8,20]:
- věk pod 18 let a nad 55 let,
- renální insuficience (resp. onemocnění ledvin se sníženou renální funkcí či perfuzí), nefrolitiáza (či nemoci usnadňující vznik nefrolitiázy – např. hyperurikemie, dna, dnavá artropatie) a uroinfekce,
- systémová metabolická onemocnění zasahující do kalcium-fosfátového metabolizmu (hypoparatyreoidizmus; hyperparatyreoidizmus a jiné hyperkalcemické syndromy, sarkoidóza, milk-alkali syndrom; hyperkalciurické syndromy, distální renální tubulární acidóza) či užívání léků ovlivňujících kalcium-fosfátový metabolizmus (vitamin D, kalcium),
- dehydratace a onemocnění spojená se sníženým intravaskulárním objemem (srdeční insuficience, jaterní cirhóza s ascitem, nefrotický syndrom),
- snížený střevní transit-time, snížená motilita GIT, akutní kolitida, onemocnění tenkého střeva,
- elektrolytové abnormality,
- diabetes mellitus,
- léky ovlivňující ledvinnou funkci nebo perfuzi: diuretika, inhibitory angiotenzin konvertujícího enzymu, blokátory angiotenzinového receptoru, nesteroidní antirevmatika.
V případě použití natrium-fosfátových projímadel není vhodné překračovat doporučované dávky, je třeba zajistit maximální možnou hydrataci nemocných (optimální je 3 000 ml během 24 hod) a u starších pacientů doporučujeme pre - a post-procedurálně stanovit hladinu kreatininu, iontů včetně kalcia a fosforu.
Oba popisované případy nežádoucího účinku natrium-fosfátového projímadla byly hlášeny Státnímu ústavu pro kontrolu léčiv. Podle informací SÚKL jiné než tyto 2 případy dosud v ČR hlášeny nebyly.
U rizikových skupin pacientů je vhodnější podávat projímavé roztoky založené na bázi polyetylenglykolu (makrogolu), které jsou neresorbovatelné a osmoticky vyvážené [2]. Jejich použití není spojeno se signifikantními změnami elektrolytové a vodní rovnováhy [2]. Co se týká kvality očisty tlustého střeva před kolonoskopií, není popisován signifikantní rozdíl mezi používáním natrium-fosfátových roztoků, polyetylenglykolu či kombinací pikosulfát sodný/magnesium-citrát [6].
MUDr. Iva Hoffmanová
www.fnkv.cz
e-mail: int2sec@fnkv.cz
e-mail: iva.hoffmanova@fnkv.cz
Doručeno do redakce: 19. 7. 2013
Přijato po recenzi: 8. 9. 2013
Sources
1. Beloosesky Y, Grinblat J, Weiss A et al. Electrolyte disorders following oral sodium phosphate administration for bowel cleansing in elderly patients. Arch Intern Med 2003; 163 : 803–808.
2. Curran MP, Plosker GL. Oral Sodium Phosphate Solution. A review of its use as a colorectal cleanser. Drugs 2004; 64 : 1697–1714.
3. Portalatin M, Winstead N. Medical Management of Constipation. Clin Colon Rectal Surg 2012; 25 : 12–19.
4. Hoffmanová I, Janotová D, Havrda M et al. Akutní fosfátová nefropatie po přípravě k vyšetření tlustého střeva natrium-fosfátovým projímadlem. Čes Slov Gastroenterol Hepatol 2008; 62: 264–269.
5. Young CJ, Simpson RR, King DW et al. Oral sodium phosphate solution is a superior colonoscopy preparation to polyethylene glycol with bisacodyl. Dis Colon Rectum 2000; 43: 1568–1571.
6. Belsey J, Epstein O, Heresbach D. Systematic review: oral bowel preparation for colonoscopy. Aliment Pharmacol Ther 2007; 25 : 373–384.
7. Markowitz GS, Radhakrishnan J, d’Agati VD. Towards the incidence of acute phosphate nephropathy. J Am Soc Nephrol 2007; 18: 3020–3022.
8. Lien YH. Is Bowel Preparation Before Colonoscopy a Risky Business for The Kidney? Nat Clin Pract Nephrol 2008; 4 : 606–614.
9. DiPalma JA, Buckley SE, Warner BA et al. Biochemical effects of oral sodium phosphate. Dig Dis Sci 1996; 41 : 749–753.
10. Lochy S, Jacobs R, Honoré PM et al. Phosphate induced crystal acute kidney injury – an under-recognized cause of acute kidney injury potentially leading to chronic kidney disease: case report and review of the literature. Int J Nephrol Renovasc Dis 2013; 6 : 61–64.
11. Fine A, Patterson J. Severe hyperphosphatemia following phosphate administration for bowel preparation in patients with renal failure: two cases and a review of the literature. Am J Kidney Dis 1997; 29 : 103–105.
12. Tan HL, Liew QY, Loo S et al. Severe hyperphosphataemia and associated electrolyte and metabolic derangement following the administration of sodium phosphate for bowel preparation. Anaesthesia 2002; 57 : 478–483.
13. Stratta P, Barbieri S, Lazzarich E et al. Nephrocalcinosis in phosphate nephropathy following oral phosphate purgative: a role for underlying subclinical primary hyperparathyroidism? Am J Kidney Dis 2007; 50: 1053–1054.
14. Niemeijer ND, Rijk MC, van Guldener C. Symptomatic hypocalcemia after sodium phosphate preparation in an adult with asymptomatic hypoparathyroidism. Eur J Gastroenterol Hepatol 2008; 20 : 356–358.
15. Hill AG, Teo W, Still A et al. Cellular potassium depletion predisposes to hypokalaemia after oral sodium phosphate. Aust N Z J Surg 1998; 68 : 856–858.
16. Hurst FP, Bohen EM, Osgard EM et al. Association of oral sodium phosphate purgative use with acute kidney injury. J Am Soc Nephrol 2007; 18 : 3192–3198.
17. Jacobson RM, Peery J, Thompson WO et al. Serum electrolyte shifts following administration of sodium phosphates enema. Gastroenterol Nurs 2010; 33 : 191–201.
18. Cockcroft DW, Gault MH. Prediction of creatinine clearance from serum creatinine. Nephron 1976; 16 : 31–41.
19. Ma RC, Chow CC, Yeung VT et al. Acute renal failure following oral sodium phosphate bowel preparation in diabetes. Diabetes Care 2007; 30 : 182–183.
20. FDA Alert 12/11/2008. Available from: http://www.fda.gov/Drugs/DrugSafety/PostmarketDrugSafetyInformationforPatientsandProviders/ucm126084.htm.
21. Toledo TK, DiPalma JA. Review article: colon cleansing preparation for gastrointestinal procedures. Aliment Pharmacol Ther 2001; 15: 605–611.
Labels
Diabetology Endocrinology Internal medicineArticle was published in
Internal Medicine

2013 Issue 12
-
All articles in this issue
- Indikátory zápalu u pacientov s koronárnou aterosklerózou – úloha usCRP v diagnostike a predikcii prognózy ochorenia
- Současný pohled na onemocnění jater u srdečního selhání
- Pozice tiotropia v nových léčebných doporučeních pro chronickou obstrukční plicní nemoc
- Súčasnosť a budúcnosť farmako-artériotromboprofylaxie v klinickej praxi. Odporúčania Angiologickej sekcie Slovenskej lekárskej komory
- Zánětlivá borreliová dilatační kardiomyopatie
- Závažná rizika spojená s užíváním natrium-fosfátových projímadel
- Histiocytární sarkom
- Prospektivní, multicentrická, neintervenční studie na zhodnocení současné léčby pacientů s diabetes mellitus 2. typu, nedostatečně kompenzovaných monoterapií metforminem – KOMETA CZ
- Účinnost a bezpečnost vildagliptinu jako léku druhé volby ve srovnání s jinými perorálními antidiabetiky u pacientů s diabetes mellitus 2. typu: české výsledky v rámci celosvětové prospektivní kohortové studie EDGE
- Effects of the angiotensin receptor blocker Valsartan (Valsacor®) on arterial pressure, indices of myocardial diastolic function and global longitudinal strain in patients with uncontrolled arterial hypertension
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue
- Současný pohled na onemocnění jater u srdečního selhání
- Histiocytární sarkom
- Závažná rizika spojená s užíváním natrium-fosfátových projímadel
- Zánětlivá borreliová dilatační kardiomyopatie
