Přímé náklady na léčbu pacientů s nevalvulární fibrilací síní nově indikovaných k léčbě apixabanem: retrospektivně prospektivní jednoramenná kohortová studie
Direct costs in patients with nonvalvular atrial fibrillation newly indicated to apixaban: a retrospective ‑ prospective single ‑ arm cohort study
Background: Atrial fibrillation (AF) affects 46.3 million people; its prevalence has tripled over the last 50 years. AF leads to formation of blood clots increasing four-fold the risk of a stroke. Preventive anticoagulant therapy with warfarin has been well established for over 50 years but has efficacy and safety limitations. New anticoagulants do not require laboratory monitoring of prothrombin time, have low risk of adverse events, yet are more costly.
Methods: This non-interventional (Act 378/2007 Coll.) retrospective-prospective single-arm cohort study consisted of 3 visits. The primary objective was to compare the total direct cost of treatment with warfarin and apixaban. Patients with non-valvular AF were enrolled at the time of discontinuation of warfarin and switching to apixaban. Costs were derived from the care provided and the list of medical procedures (Decrees 268/ 2019 Coll.). Satisfaction was assessed using SAFUCA® questionnaire.
Results: Between February 2017 and June 2019, 499 patients were enrolled in 29 Czech internal medicine clinics. The mean age of the patients was 73.6 ± 10.2 years, 36.5% were at high risk of bleeding (HAS-BLED score). Previous warfarin treatment lasted 5.9 ± 2.7 months, 63% were unable to achieve target prothrombin time, 18% switched due to adverse reactions. New apixaban treatment was followed for the first 6 months. Treatment with warfarin was associated with higher rates of major bleeding and adverse events (22 vs. 2), stroke (17 vs. 0), ischemic heart attack (11 vs. 0), and minor bleeding (173 vs. 2). The average daily cost following the switch to apixaban decreased from CZK 65.2 to CZK 4.8 (p <0.001). The price of anticoagulant treatment was considered, there was an insignificant increase from CZK 68.1 to CZK 71.7 (p = 0.509). Satisfaction increased significantly after 3 months, notably in the subjective evaluation of efficacy, comfort, impact on quality of life and the occurrence of side effects.
Conclusion: Switching patients with unsatisfactory outcomes on warfarin to apixaban resulted in lower risk of serious ischemic events, bleeding and side effects, and higher patient satisfaction. From the pharmacoeconomic perspective, apixaban is a better choice in this population as it brings higher efficacy and better safety within comparable overall direct costs.
Authors:
Daniela Štrosová 1*; Jan Tužil 1,2*; Barbora Pilnáčková 1; Lada Lžičařová 1; Veronika Typovská 3; Helena Doležalová 1; Martin Herold 4,5; Tomáš Doležal 1,6; Tito Autoři Přispěli Stejnou Měrou *
Authors‘ workplace:
VALUE OUTCOMES s. r. o., Praha
1; 1. lékařská fakulta, Univerzita Karlova, Praha
2; Pfizer, Praha
3; Kardiologická klinika, Fakultní nemocnice Královské Vinohrady, Praha
4; Kardiologická klinika, 3. lékařská fakulta, Univerzita Karlova, Praha
5; Farmakologický ústav, Masarykova univerzita, Brno
6
Published in:
Vnitř Lék 2022; 68(1): 26-33
Category:
Original Contributions
Overview
Východiska: Fibrilace síní (FiS) postihuje až 46,3 milionu osob, její prevalence se za posledních 50 let ztrojnásobila. FiS vede ke vzniku krevních sraženin a zvyšuje čtyřnásobně riziko cévní mozkové příhody. Preventivní antikoagulační léčba warfarinem je dobře zavedena po více než 50 let, má však účinnostní a bezpečnostní nedostatky. Nová antikoagulancia nevyžadují laboratorní monitoraci protrombinového času (INR), mají nízké riziko nežádoucích příhod, jsou však nákladnější.
Metody: Tato neintervenční (Zákon č. 378/2007 Sb.) retrospektivně prospektivní jednoramenná kohortová studie sestávala ze tří návštěv. Primárním cílem bylo srovnání celkových přímých nákladů na léčbu warfarinem a apixabanem. Pacienti s nevalvulární FiS byli zařazeni v době ukončení léčby warfarinem a přechodu na apixaban. Náklady byly odvozeny od poskytnuté péče na základě seznamu zdravotních výkonů a dle vyhlášky 268 z roku 2019. Spokojenost byla stanovena pomocí dotazníku SAFUCA®.
Výsledky: Mezi únorem 2017 a červnem 2019 bylo zařazeno 499 pacientů ve 29 interních ambulantních centrech v ČR. Průměrný věk pacientů byl 73,6 ± 10,2 let, 36,5 % pacientů mělo vysoké riziko krvácení (HAS‑BLED skóre). Předchozí léčba warfarinem trvala 5,9 ± 2,7 měsíců, 63 % pacientů nebylo schopno udržet cílové hodnoty INR, 18 % ukončilo léčbu kvůli nežádoucím účinkům. Nová léčba apixabanem byla sledována po prvních 6 měsíců. Období léčby warfarinem bylo spojeno s vyšším počtem závažných krvácení a nežádoucích příhod (22 vs. 2), CMP (17 vs. 0), ischemických srdečních příhod (11 vs. 0) a nezávažných krvácení (173 vs. 2). Průměrné denní náklady na léčbu při přechodu na léčbu apixabanem klesly z 65,2 na 4,8 Kč (p < 0,001). Při započítání ceny antikoagulační léčby došlo k nevýznamnému nárůstu z 68,1 na 71,7 Kč (p = 0,509). Spokojenost pacientů výrazně vzrostla již po 3 měsících, zejména pak v subjektivním hodnocení účinnosti, pohodlnosti, vlivu na kvalitu života a výskytu nežádoucích účinků.
Závěr: Přechod na apixaban u pacientů, pro které nebyla léčba warfarinem uspokojivá, snížil riziko závažných ischemických příhod, krvácení a nežádoucích účinků a zvýšil spokojenost pacientů. Z farmakoekomického hlediska je u těchto pacientů apixaban lepší volbou, jelikož přináší vyšší účinnost a lepší bezpečnost v rámci srovnatelných celkových přímých nákladů.
Úvod
Nejčastější abnormalitou srdečního rytmu je fibrilace síní (FiS). Prevalence FiS v populaci se zvýšila zhruba třikrát za posledních 50 let a dnes celosvětově postihuje přibližně 46,3 milionu osob (1). Výskyt FiS významně roste s věkem, v druhé polovině života je FiS každoročně diagnostikována u více než 6 % populace (2). Změny srdečního rytmu vedou ke zpomalení toku krve, čímž roste pravděpodobnost vzniku krevních sraženin a následné okluze cév. FiS zvyšuje zhruba čtyřnásobně riziko vzniku cévní mozkové příhody (3) (CMP), která je z české i globální perspektivy druhou nejčastější příčinou úmrtí (4).
Prevencí vzniku krevních sraženin je farmakologické ovlivnění srážlivosti krve tzv. antikoagulační terapií. Jedním z prvních antikoagulancií je warfarin, jeho preventivní podávání je celosvětově dobře zavedené po více než 50 let. Terapie warfarinem snižuje riziko CMP u pacientů s FiS zhruba o dvě třetiny (5). Užitečnost warfarinu je omezena variabilitou terapeutické odpovědi na podanou dávku, četnými lékovými interakcemi, interakcemi s některými potravinami a potřebou pravidelné laboratorní monitorace protrombinového času (INR) (5). V běžné praxi pacienti při podávání warfarinu stráví až 40 % léčby mimo terapeutické hladiny (6). Nízká hladina warfarinu není dostatečně účinná, nadměrná hladina tohoto léčiva v krvi naopak způsobuje krvácivé komplikace, které pacienta obtěžují, ohrožují a jsou důvodem k častějším hospitalizacím. Studie ukazují, že právě warfarin je ze všech léčiv nejčastější příčinou hospitalizací pro nežádoucí účinky (7). Nejen samo ukončení, ale i dočasné přerušení antikoagulační léčby v důsledku nežádoucích příhod opět významně zvyšuje riziko CMP (8, 9).
V roce 2008 byla poprvé udělena registrace tzv. novým antikoagulanciím (NOAC), jejichž mechanismus není na rozdíl od warfarinu založen na antagonismu vitaminu K. NOAC typu xaban přímo inhibují faktor Xa, čímž snižují riziko vzniku trombů a mozkové příhody nejméně stejně dobře jako warfarin, riziko krvácení je u nich však nižší (10–12). Poměr přínosu a rizik je tudíž u těchto terapií lepší než u warfarinu, navíc jsou jejich účinky zřídka ovlivněny lékovými a potravinovými interakcemi.
Oproti warfarinu jsou NOAC výrazně nákladnější terapií. Při léčbě však není třeba pravidelně monitorovat INR, dochází vzácněji ke krvácení a pacienti spíše respektují předepsanou léčbu. U pacientů užívajících NOAC dochází k relativně nižšímu počtu hospitalizací ve srovnání s warfarinem, což vede k redukci nákladů spojených s lůžkovou péčí (13).
Apixaban je perorální přímý antagonista faktoru Xa ze skupiny NOAC. Apixaban vyniká rychlou gastrointestinální absorpcí, poločasem 12 hodin a 25% renální exkrecí (14). Ve skupině NOAC se právě apixaban zdá být nákladově nejefektivnější alternativou – např. ve srovnání s rivaroxabanem a dabigatranem (15, 16). Analýzy nákladové užitečnosti ze Švédska, Portugalska a Spojených států ukazují, že léčba apixabanem ve srovnání s warfarinem vede k nižšímu výskytu CMP a závažných krvácení (15, 17–19), výsledkem je úspora nákladů přímo spojených s léčbou pacientů trpících FiS.
V České republice doposud nebyla provedena studie nákladů spojených s léčbou apixabanem a warfarinem. Nejsou dostupné informace o čerpání péče u pacientů s FiS léčených těmito léčivy ani data o změně nákladů při přechodu z jednoho typu léčiva na další. Primárním cílem této studie je srovnání nákladů u kohorty pacientů s FiS, kteří přecházejí z léčby warfarinem na léčbu apixabanem. Celkové náklady jsou uvažovány z perspektivy plátce zdravotního pojištění a skládají se především z nákladů na hospitalizace, ambulantní návštěvy lékaře, laboratorní diagnostiku a náklady na antikoagulační léčbu.
Metody
Tato multicentrická kohortová studie byla jednoramenná a retrospektivně‑prospektivní a byla provedena v neintervenčním režimu dle Zákona č. 378/2007 Sb. Pacienti byli zařazeni v době ukončení léčby warfarinem a nové indikace apixabanu. Studie sestávala ze tří návštěv: zahájení léčby apixabanem a návštěvy po 3 a 6 měsících léčby. Informace o předchozí léčbě warfarinem, čerpání péče a nežádoucích příhodách byly sbírány retrospektivně v rámci první návštěvy. Informace o léčbě apixabanem byly sbírány prospektivně v rámci druhé a třetí návštěvy. Vybraná data byla z pacientských dotazníků a ze zdravotní dokumentace zadána ošetřujícím lékařem do elektronického systému pro sběr dat. Všichni pacienti podepsali před zařazením do studie informovaný souhlas. Apixaban byl předepsán v souladu se souhrnem údajů o přípravku (SPC) Eliquis. Studie byla schválena multicentrickou Etickou komisí Fakultní nemocnice v Hradci Králové pod číslem jednacím B0661083. Protokol studie byl prospektivně registrován do databáze neintervenčních poregistračních studií Státního ústavu pro kontrolu léčiv.
Kritéria pro zařazení a vyřazení
Zařazeni byli dospělí pacienti s diagnostikovanou nevalvulární FiS vyžadující antikoagulační terapii, kteří byli převedeni z warfarinu (nejméně 3 měsíce terapie) na apixaban v souladu s SPC a doporučenými postupy. Zařazeni nebyli pacienti v případě ukončení terapie warfarinem z důvodu alergie, pacienti užívající warfarin déle než 12 měsíců, pacienti s mechanickou chlopenní náhradou, mírnou a závažnou mitrální stenózou, těhotné a kojící pacientky a pacienti s kontraindikacemi dle SPC Eliquis.
Velikost vzorku
Velikost vzorku byla odvozena od primárního cíle srovnání celkových nákladů léčby warfarinem a apixabanem. Minimální ekonomicky významný rozdíl byl stanoven na základě zkušeností jako 5 %. Velikost rozdílu byla testována pomocí Waldova testu na 5% hladině významnosti s 80% silou testu. Při předpokládaném drop‑out 20 % bylo třeba zařadit 498 pacientů.
Parametry
Spokojenost pacientů s antikoagulační léčbou byla stanovena pomocí specifického validovaného dotazníku SAFUCA® (20). Riziko krvácení a riziko mozkové příhody bylo stanoveno pomocí systémů ATRIA, HAS‑BLED a CHA2DS2-VASc (20–22). Přímé náklady na léčbu byly odvozeny od poskytnuté péče na základě seznamu zdravotních výkonů a dle vyhlášky 268 z roku 2019. Celkové náklady byly sečteny ve dvou scénářích – se zahrnutím ceny léčby a cenu léčby vyjímaje.
Výsledky
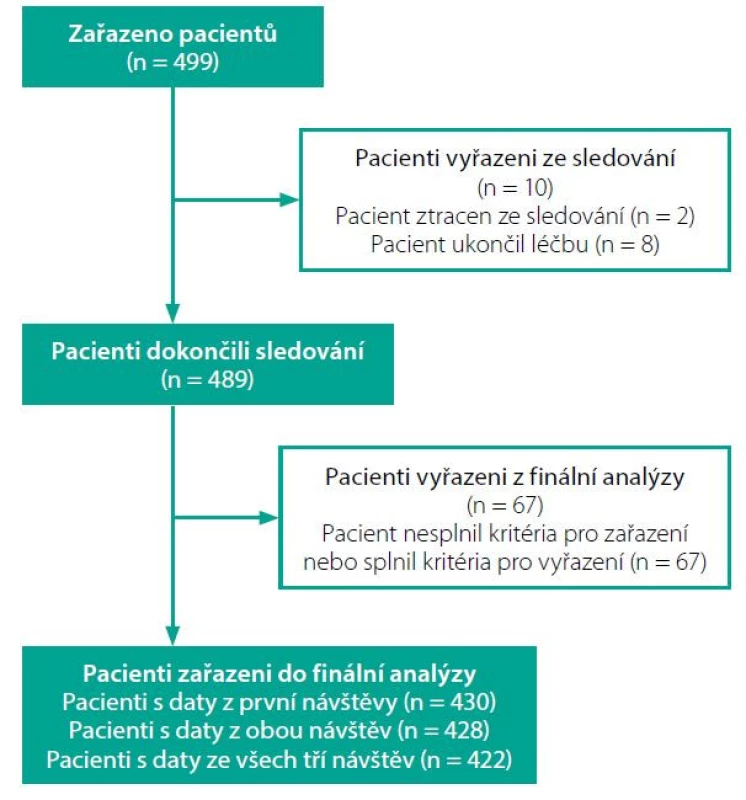
Mezi únorem 2017 a červnem 2019 bylo zařazeno celkem 499 pacientů, kteří ukončovali léčbu warfarinem a byli nově indikováni k léčbě apixabanem. Pacienti byli zařazeni ve 29 interních ambulantních centrech zahrnujících angiologická, kardiologická a neurologická pracoviště. Celkem 489 pacientů dokončilo všechny tři návštěvy. Část pacientů byla vyřazena z analýzy z důvodu nesplnění vstupních kritérií či splnění některého z vyřazovacích kritérií, pro analýzu parametrů v třetí návštěvě tedy byla zpracována data celkem 422 pacientů (Obr. 1).
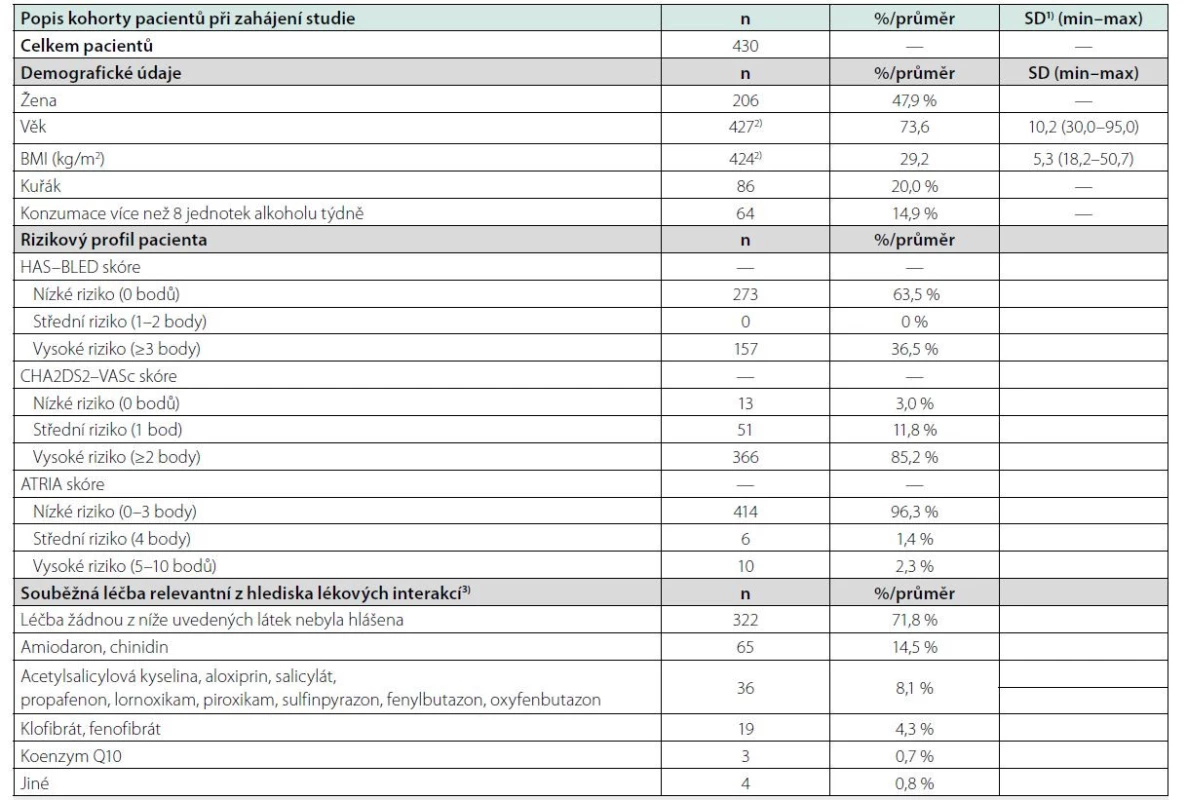
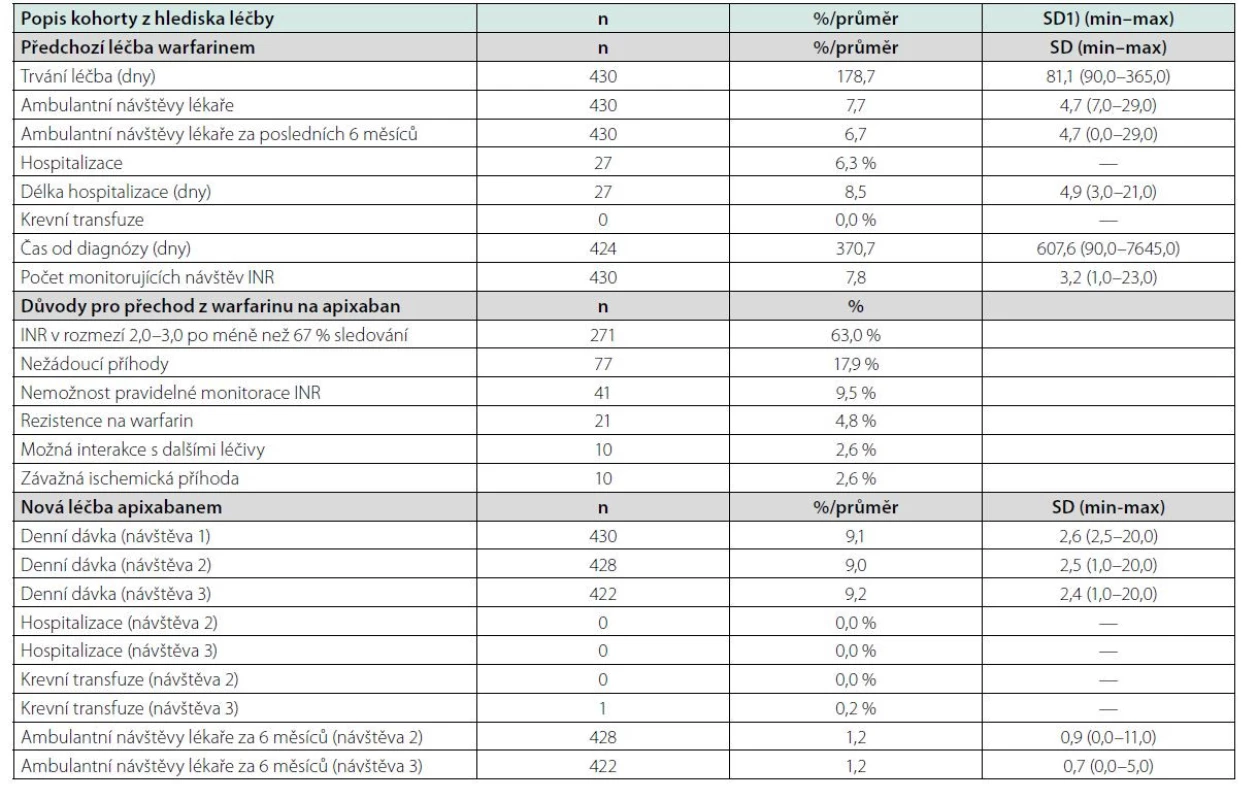
Průměrný věk pacientů byl 73,6 ± 10,2 let, 36,5 % pacientů mělo vysoké riziko krvácení dle HAS-BLED skóre, 85,2 % mělo vysoké riziko CMP dle CHA2DS2-VASc skóre a 2,3 % mělo vysoké riziko krvácení dle ATRIA skóre (Tab. 1). Předchozí léčba warfarinem trvala v průměru 5,9 ± 2,7 měsíců, průměrně každý pacient absolvoval 7,8 ± 3,2 odběrů pro monitoraci INR. Hlavními důvody pro ukončení léčby warfarinem a zahájení léčby apixabanem byla neschopnost udržet INR v požadovaném rozmezí (63,0 %) a výskyt nežádoucích příhod (17,9 %). Léčba apixabanem byla zahájena průměrnou dávkou 9,1 ± 2,6 mg, podobná průměrná dávka byla udržována i v následujících návštěvách (Tab. 2).
2) počet pacientů s dostupnými daty
3) každý pacient mohl mít více než jednu relevantní souběžnou léčbu, procentuální základ je součet zaznamenaných léčeb
Léčba warfarinem byla ve srovnání s apixabanem spojena s významně vyšším počtem závažných krvácení a nežádoucích příhod (22 vs. 2, Tab. 3). Při léčbě warfarinem došlo celkem k 17 CMP a 11 ischemickým srdečním příhodám, přičemž v průběhu léčby apixabanem došlo pouze k jedné plicní embolii. V průběhu léčby warfarinem došlo k 173 nezávažným krvácením, při léčbě apixabanem došlo celkem ke dvěma nezávažným krvácením.
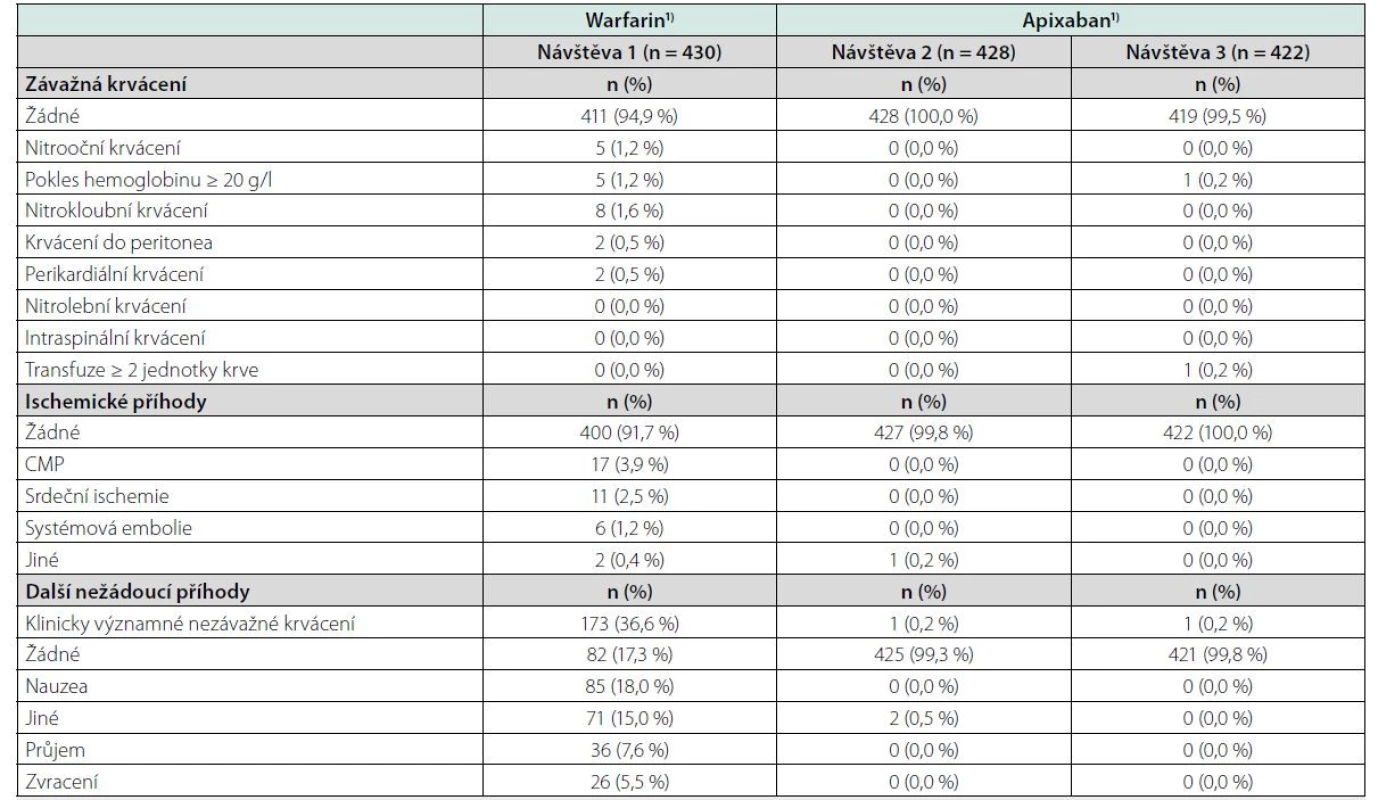
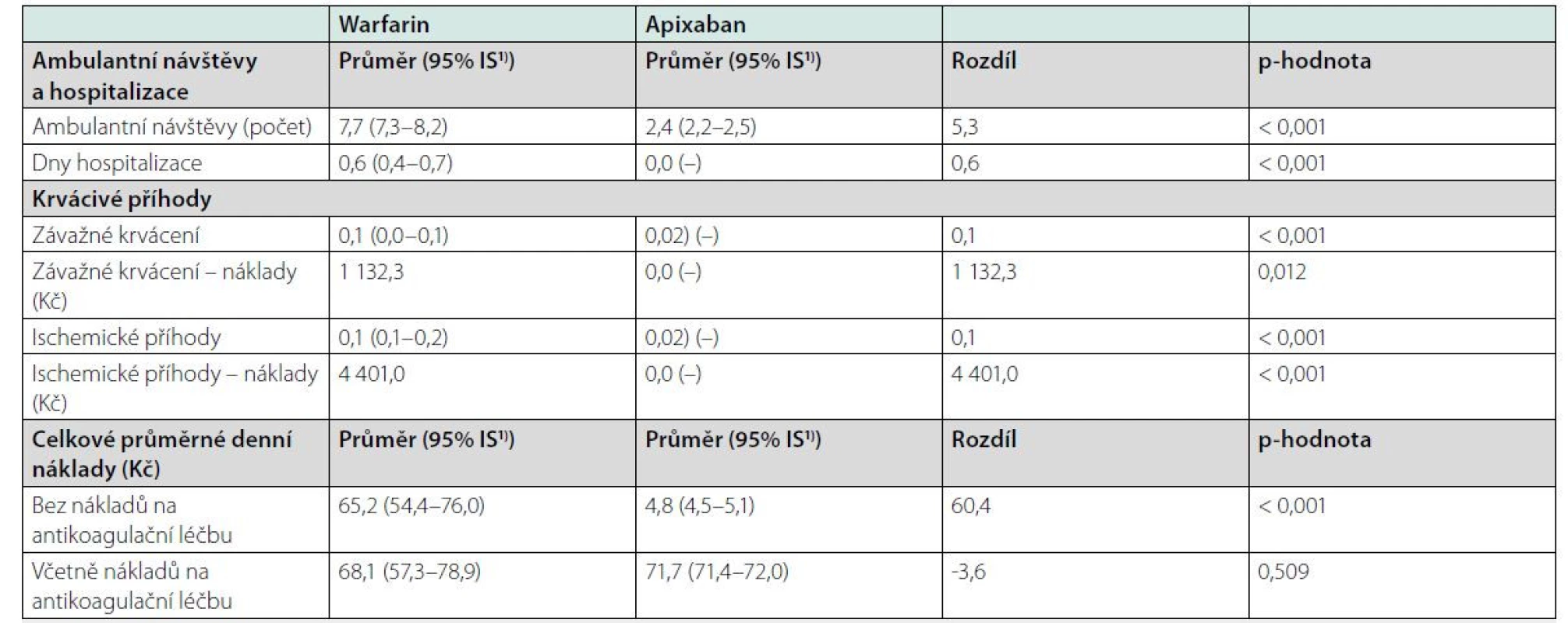
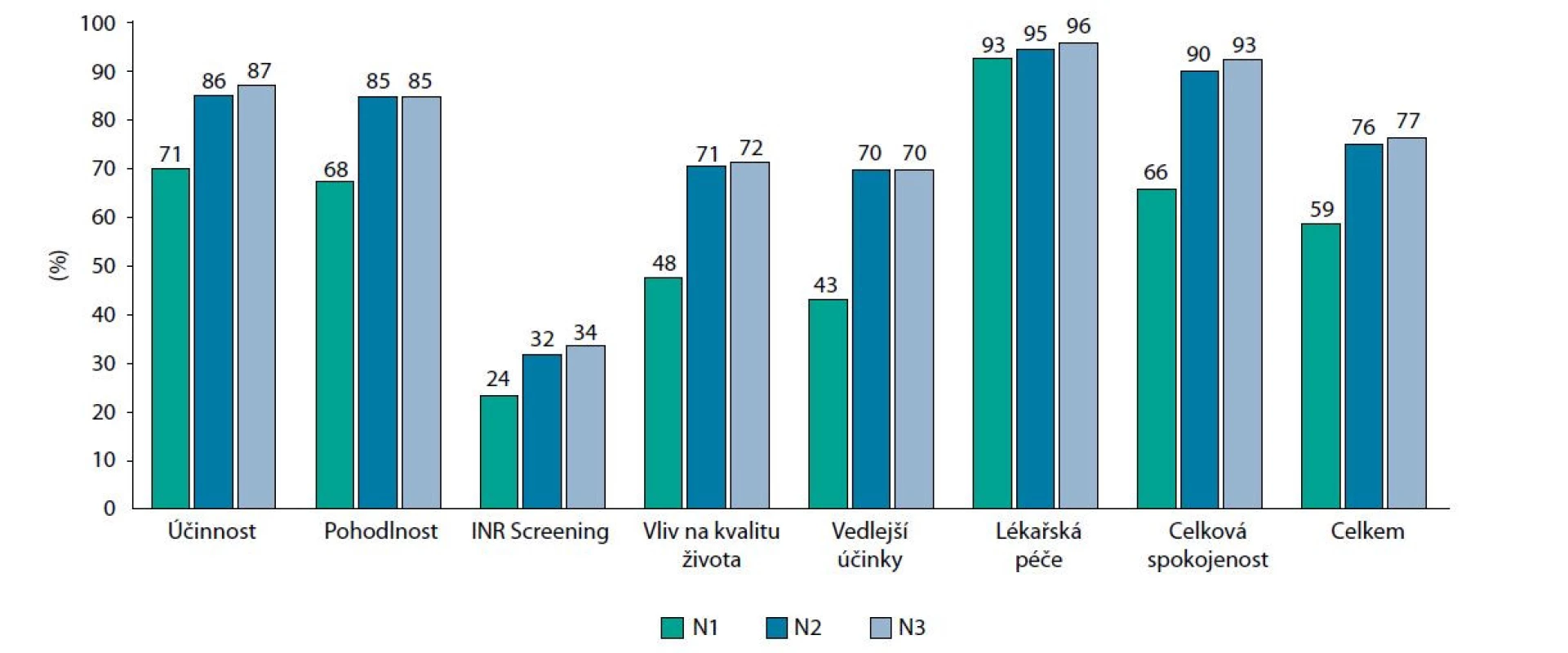
Výskyt nežádoucích příhod se odrazil na počtu ambulantních kontrol a lůžkové péče. Průměrná frekvence ambulantních návštěv klesla po přechodu na apixaban ze 7,7 na 2,4, průměrný počet dní hospitalizace z 0,6 na 0,0. Průměrný rozdíl v nákladech na léčbu závažných krvácení na jednoho pacienta činil 1 132 Kč (p = 0,012), průměrný náklad na léčbu ischemických příhod poklesl o 4 401 Kč (p < 0,001). Uvážíme ‑ li celkové průměrné denní náklady na léčbu jednoho pacienta s FiS, při přechodu na léčbu apixabanem došlo k poklesu z 65,2 na 4,8 Kč (p < 0,001). Při započítání rozdílu v ceně antikoagulační léčby došlo k nevýznamnému nárůstu z 68,1 na 71,7 Kč (p = 0,509) (Tab. 4). Spokojenost pacientů s antikoagulační léčbou výrazně vzrostla již po 3 měsících ve všech doménách kromě „lékařské péče“. Markantní bylo zejména zlepšení v pozorované účinnosti (zlepšení o 16 %), hodnocení vlivu léčby na kvalitu života (zlepšení o 24 %), výskytu vedlejších účinků (zlepšení o 27 %) a celkové spokojenosti, která po 6 měsících léčby apixabanem vzrostla ze 66 % až na 93 % (Obr. 2).
2) průměrná hodnota incidence < 0,1
Diskuze
Toto je doposud největší systematicky popsaná kohorta českých pacientů s FiS přecházejících z antikoagulační léčby warfarinem na léčbu apixabanem. Retrospektivně prospektivní design této „real‑world“ studie nám umožnil zachytit v klinické praxi účinnost a bezpečnost těchto dvou terapeutických alternativ. Kritériem pro zařazení byla minimální 3měsíční délka léčby warfarinem, která dostatečně popisuje spektrum hlavních zdrojů přímých nákladů spojených s touto léčbou. Léčba warfarinem byla spojena s častými návštěvami lékaře, zejména z důvodu měření INR a nežádoucích příhod, z nichž řada byla závažných a vedla k hospitalizaci. Méně účinná léčba warfarinem byla rovněž provázena vyšším počtem CMP a ischemických srdečních příhod, což vedlo k vyšším nákladům v důsledku hospitalizace. Průměrné denní náklady spojené s antikoagulační léčbou klesly 14násobně při přechodu z warfarinu na apixaban. Po započítání ceny vlastní antikoagulační léčby se tyto náklady vyrovnaly. Pacienti reportovali již po 3 měsících po přechodu na apixaban vyšší spokojenost s léčbou, zejména hodnotili pozitivně její vliv na kvalitu života a výskyt nežádoucích účinků.
Hlavní limitací této studie je její observační charakter. Léčba warfarinem nebyla ukončena náhodným výběrem, ale z konkrétních důvodů. Nejčastěji byla ukončena léčba warfarinem kvůli neschopnosti udržet INR v požadovaném rozmezí (63 %), dále kvůli nežádoucím příhodám (18 %) a nemožnosti pravidelné monitorace INR (10 %) (Tab. 2). Jedná se tedy o specifickou skupinu pacientů, pro které léčba warfarinem nebyla vhodná. Další limitací je částečně retrospektivní charakter studie, který mohl vést k podcenění krvácení v průběhu léčby warfarinem (tzv. recall bias).
Závěr
U pacientů, pro které nebyla z bezpečnostních či činnostních důvodů léčba warfarinem uspokojivá, predikuje přechod na apixaban nižší riziko závažných ischemických příhod, nižší riziko krvácení a nežádoucích účinků a vyšší spokojenost. Tato pozorování jsou v souladu s dříve publikovanými zahraničními studiemi (23). Vyšší relativní účinnost apixabanu vede k nižším nákladům na léčbu, cena tohoto léčiva však rozdíl smaže. Z farmakoekomického hlediska je tak apixaban lepší volbou, jelikož přináší vyšší účinnost a lepší bezpečnost v rámci srovnatelných celkových přímých nákladů.
Financování: Studie byla sponzorována společnostmi Pfizer a Bristol Myers Squibb
Možný střet zájmů: DŠ, JT, BP, LL a HD jsou zaměstnanci a TD vlastníkem firmy VALUE OUTCOMES s. r. o., která byla pro účely tohoto manuskriptu placeným konzultantem pro Pfizer a Bristol Myers Squibb. VT je zaměstnancem Pfizer, sponzora studie. MH prohlašuje, že nemá žádný střet zájmů a nečerpal finanční podporu.
KORESPONDENČNÍ ADRESA AUTORA:
MEng. et Mgr. Jan Tužil
VALUE OUTCOMES s. r. o. Václavská 316/12, 120 00 Praha 2
Cit. zkr: Vnitř Lék 2022;68(1):26-33
Článek přijat redakcí: 27. 10. 2021
Článek přijat po recenzích: 18. 1. 2022
Sources
1. Kornej J, Börschel CS, Benjamin EJ, Schnabel RB. Epidemiology of Atrial Fibrillation in the 21st Century: Novel Methods and New Insights. Circ Res. 2020;127(1):4-20. doi:10.1161/ CIRCRESAHA.120.316340
2. Williams BA, Chamberlain AM, Blankenship JC, Hylek EM, Voyce S. Trends in Atrial Fibrillation Incidence Rates Within an Integrated Health Care Delivery System, 2006 to 2018. JAMA Netw Open. 2020;3(8):e2014874. doi:10.1001/jamanetworkopen.2020.14874
3. Wolf PA, Abbott RD, Kannel WB. Atrial fibrillation: a major contributor to stroke in the elderly. The Framingham Study. Arch Intern Med. 1987;147(9):1561-1564.
4. Di Carlo A. Human and economic burden of stroke. Age Ageing. 2009;38(1):4-5. doi:10.1093/ageing/afn282
5. Hart RG, Benavente O, McBride R, Pearce LA. Antithrombotic therapy to prevent stroke in patients with atrial fibrillation: a meta‑analysis. Ann Intern Med. 1999;131(7):492-501. doi:10.7326/0003-4819-131-7-199910050-00003
6. Gallagher AM, Setakis E, Plumb JM, Clemens A, van Staa T‑P. Risks of stroke and mortality associated with suboptimal anticoagulation in atrial fibrillation patients. Thromb Haemost. 2011;106(5):968-977. doi:10.1160/TH11-05-0353
7. Budnitz DS, Lovegrove MC, Shehab N, Richards CL. Emergency hospitalizations for adverse drug events in older Americans. N Engl J Med. 2011;365(21):2002-2012. doi:10.1056/ NEJMsa1103053
8. Witt DM, Delate T, Garcia DA et al. Risk of thromboembolism, recurrent hemorrhage, and death after warfarin therapy interruption for gastrointestinal tract bleeding. Arch Intern Med. 2012;172(19):1484-1491. doi:10.1001/archinternmed.2012.4261
9. Alberts MJ, Bhatt DL, Smith SC et al. Risk factors and outcomes for patients with vascular disease and serious bleeding events. Heart Br Card Soc. 2011;97(18):1507-1512. doi:10.1136/ hrt.2010.221788
10. Patel MR, Mahaffey KW, Garg J et al. Rivaroxaban versus warfarin in nonvalvular atrial fibrillation. N Engl J Med. 2011;365(10):883–891. doi:10.1056/NEJMoa1009638
11. Connolly SJ, Ezekowitz MD, Yusuf S et al. Dabigatran versus warfarin in patients with atrial fibrillation. N Engl J Med. 2009;361(12):1139-1151. doi:10.1056/NEJMoa0905561
12. Giugliano RP, Ruff CT, Braunwald E et al. Edoxaban versus warfarin in patients with atrial fibrillation. N Engl J Med. 2013;369(22):2093-2104. doi:10.1056/NEJMoa1310907
13. Laliberté F, Cloutier M, Crivera C et al. Effects of rivaroxaban versus warfarin on hospitalization days and other health care resource utilization in patients with nonvalvular atrial fibrillation: an observational study from a cohort of matched users. Clin Ther. 2015;37(3):554 - 562. doi:10.1016/j.clinthera.2015. 02. 001
14. Raghavan N, Frost CE, Yu Z et al. Apixaban metabolism and pharmacokinetics after oral administration to humans. Drug Metab Dispos Biol Fate Chem. 2009;37(1):74-81. doi:10.1124/dmd.108.023143
15. Amin A, Bruno A, Trocio J, Lin J, Lingohr‑Smith M. Comparison of differences in medical costs when new oral anticoagulants are used for the treatment of patients with non‑valvular atrial fibrillation and venous thromboembolism vs warfarin or placebo in the US. J Med Econ. 2015;18(6):399-409. doi:10.3111/13696998.2015.1007210
16. Lip GYH, Kongnakorn T, Phatak H et al. Cost‑effectiveness of apixaban versus other new oral anticoagulants for stroke prevention in atrial fibrillation. Clin Ther. 2014;36(2):192-210. e20. doi:10.1016/j.clinthera.2013. 12. 011
17. Lanitis T, Kongnakorn T, Jacobson L, De Geer A. Cost‑effectiveness of apixaban versus warfarin and aspirin in Sweden for stroke prevention in patients with atrial fibrillation. Thromb Res. 2014;134(2):278-287. doi:10.1016/j.thromres.2014. 05. 027
18. Costa J, Fiorentino F, Caldeira D et al. Custo-efetividade dos novos anticoagulantes orais na fibrilhação auricular em Portugal. Rev Port Cardiol. 2015;34(12):723-737. doi:10.1016/j. repc.2015. 07. 004
19. Amin A, Stokes M, Makenbaeva D, Wiederkehr D, Wu N, Lawrence JH. Estimated medical cost reductions associated with use of novel oral anticoagulants vs warfarin in a real‑world non‑valvular atrial fibrillation patient population. J Med Econ. 2014;17(11):771-781. doi:10.3111/13696998.2014.953682
20. Ruiz MA, González‑Porras JR, Aranguren JL et al. Development and validation of a new questionnaire measuring treatment satisfaction in patients with non‑valvular atrial fibrillation: SAFUCA®. Qual Life Res Int J Qual Life Asp Treat Care Rehabil. 2017;26(3):767-778. doi:10.1007/s11136-016-1474-4
21. Roldán V, Marín F, Fernández H et al. Predictive value of the HAS‑BLED and ATRIA bleeding scores for the risk of serious bleeding in a „real‑world“ population with atrial fibrillation receiving anticoagulant therapy. Chest. 2013;143(1):179-184. doi:10.1378/chest.12-0608
22. Lip GYH, Nieuwlaat R, Pisters R, Lane DA, Crijns HJGM. Refining clinical risk stratification for predicting stroke and thromboembolism in atrial fibrillation using a novel risk factor‑based approach: the euro heart survey on atrial fibrillation. Chest. 2010;137(2):263 - 272. doi:10.1378/chest.09-1584
23. Proietti M, Romanazzi I, Romiti GF, Farcomeni A, Lip GYH. Real‑World Use of Apixaban for Stroke Prevention in Atrial Fibrillation: A Systematic Review and Meta‑Analysis. Stroke. 2018;49(1):98-106. doi:10.1161/STROKEAHA.117.018395 09.00
Labels
Diabetology Endocrinology Internal medicineArticle was published in
Internal Medicine

2022 Issue 1
-
All articles in this issue
- Ohlédnutí za XXVIII. kongresem ČIS ČLS JEP
- Jak vést interní oddělení: primář – školitel
- Jak provozovat moderní výkonově orientovanou interní ambulanci
- Pacient s jaterní cirhózou na interním oddělení
- Přímé náklady na léčbu pacientů s nevalvulární fibrilací síní nově indikovaných k léčbě apixabanem: retrospektivně prospektivní jednoramenná kohortová studie
- Doporučení Evropské společnosti pro hypertenzi pro měření krevního tlaku v ordinaci a mimo zdravotnické zařízení
- Multicentrická Castlemanova choroba. Příznaky, diagnostika a léčba
- Měření cholesterolu a současná doporučení
- Diferenciální diagnostika zvětšení hypofýzy
- Výhody současné léčby hypertenze a hypercholesterolemie fixní kombinací
- Levotyroxin
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue
- Pacient s jaterní cirhózou na interním oddělení
- Měření cholesterolu a současná doporučení
- Diferenciální diagnostika zvětšení hypofýzy
- Levotyroxin
