Zjišťování potřeb terminálně nemocných v hospicové péči
Determination of needs of terminally ill patients in the hospice care
Background.
The aim of palliative care is the solution of bio-psycho-social and spiritual problems of patients and achievement of the highest possible quality of life. This is related to a need of understanding the patient and his needs. The aim of our research was to determine bio-psycho-social-spiritual needs of patients in hospice care in conjunction with the quality of life and rate of their saturation. Further then to determine, whether the needs vary depending on length of stay in hospice, gender, age and religion.
Methods and results.
The sample consisted of 36 patients from the hospice of St. Luke in Ostrava. For data collection we used modified questionnaire for the identification of needs PNPC and questionnaire for assessing the quality of life EORTC QOL-C30. As the most important need patients considered the privacy (4,80), the opportunity to make their own decisions (4,77), treatment with respect and dignity (4,75) and pain relieve (4,72). The most frequently reported problem was fatigue, sleep and fear of addiction. Patients have positively rated pain prevention. In repeated measurements were reported significant improvements of assessment of saturation needs in 10 items (p<0,05). The patients evaluated overall quality of life rather positively. A relationship between quality of life and saturation of needs in the area of autonomy and physical needs (p<0,05) was found.
Conclusions.
During the stay in hospice patients’ satisfaction with saturation of some needs and overall assessment of quality of life increased.
Key words:
palliative care, need, quality of life, hospice.
Authors:
Radka Bužgová 1; Kateřina Havelková 2
Authors‘ workplace:
Ústav ošetřovatelství a porodní asistence, Lékařská fakulta, Ostravská univerzita
1; Hospic sv. Lukáše, Ostrava
2
Published in:
Čas. Lék. čes. 2012; 151: 190-195
Category:
Original Article
Overview
Východisko.
Cílem paliativní péče je řešení bio-psycho-sociálních a spirituálních problémů pacientů a dosažení co možná nejvyšší kvality života. S tím souvisí nutnost porozumět pacientovi a jeho potřebám. Cílem našeho výzkumu bylo zjistit bio-psycho-sociálně-spirituální potřeby pacientů v hospicové péči v souvislosti s kvalitou života a míru jejich saturace. Dále pak zjistit, zda se potřeby mění v závislosti na délce pobytu v hospici, na pohlaví, věku a náboženském vyznání.
Metody a výsledky.
Výzkumný soubor tvořilo 36 pacientů v hospici sv. Lukáše v Ostravě. Ke sběru dat byl použit modifikovaný dotazník ke zjišťování potřeb PNPC a dotazník hodnotící kvalitu života EORTC QOL-C30. Pacienti za nejdůležitější považovali mít soukromí (4,80), mít možnost dělat vlastní rozhodnutí (4,77), být ošetřován s respektem a úctou (4,75) a být bez bolesti (4,72). Nejčastěji uvedli problém s únavou, spánkem a strachem ze závislosti. Pozitivně hodnotili saturaci bolesti. Při opakovaném měření došlo k signifikantnímu zlepšení hodnocení saturace potřeb v 10 položkách (p < 0,05). Celkovou kvalitu života hodnotili pacienti spíše pozitivně. Byla zjištěna souvislost mezi kvalitou života a saturací potřeb v oblasti autonomie a fyzických potřeb (p < 0,05).
Závěry.
Během pobytu v hospice došlo ke zvýšení spokojenosti pacientů se saturací některých potřeb a s celkovým hodnocením kvality života.
Klíčová slova:
paliativní péče, potřeba, kvalita života, hospice.
ÚVOD
Dle posledních údajů ÚZIS (1) zemřelo v roce 2010 v České republice 106 844 osob. Nejčastější příčinou smrti byly nemoci oběhové soustavy (50 %) a zhoubné novotvary (26 %); 74 % osob umíralo v léčebném či sociálním zařízení (tzv. institucionalizovaná smrt) a pouze 20 % osob v domácím prostředí. Statistiky místa úmrtí se meziročně mění jen málo. Pouhá 2 % občanů završí svůj život v hospicích. Tyto údaje jsou srovnatelné s ostatními zeměmi EU a s USA (2).
Čísla ovšem neříkají nic o tom, za jakých okolností úmrtí probíhá, zda byla respektována přání nemocného, zda měl u sebe své blízké či kde se pohyboval v době před smrtí. Pokud není v lékařské moci zachránit lidský život, je prvořadou nutností postarat se o minimalizaci utrpení, které těžce nemocného doprovází. Proto hospicová péče klade na prvé místo kvalitu života bez ohledu na to, kolik ho ještě zbývá. Paliativní přístup důsledně respektuje potřeby umírajících, které se od nemocných s příznivou diagnózou výrazně liší. Mezi jednotlivými skupinami umírajících mohou existovat značné rozdíly, podmíněné patofyziologickým průběhem konkrétních a ke smrti vedoucích nemocí (3).
Na obecné rovině můžeme hovořit o čtyřech oblastech lidských potřeb: biologické, psychologické, sociální a spirituální. Priorita potřeb se u pacientů v průběhu jejich onemocnění mění. Na počátku převážně stojí potřeby biologické, zatímco v závěrečné fázi života nabývají na důležitosti velice často potřeby spirituální. Pozornost zdravotníků bývá mnohem více zaměřena na tělesné potřeby člověka, na porušené tělesné zdraví a soběstačnost. (4). O většinu biologických potřeb včetně tišení bolesti bývá zpravidla dobře a odborně postaráno ve zdravotnických zařízeních, ale saturace psychosociálních a spirituálních potřeb je v mnoha případech problematická. Zejména spirituální potřeby pacientů byly až do nedávné doby více méně tabu. A proto se stále ještě mnoho lidí včetně zdravotníků domnívá, že jde o jakési uspokojování potřeb věřících lidí (5).
V zahraničí se k hodnocení potřeb pro klinickou praxi i výzkum používají standardizované dotazníky, např. PNI (Psychosocial Needs Inventory), SAQ (The Self Assessment Questionnaire), PNPC (The Problems and Needs in Palliative Care questionnaire) aj. (6). Zjišťují zejména důležitost a naplněnost (saturaci) dané potřeby. Nenaplněné (nedostatečně saturované) potřeby jsou definovány jako potřeby, které pacient označí jako důležité a současně jako nenaplněné (7). Zjištěné nedostatečně saturované potřeby pacientů v paliativní péči se stávají následně předmětem lékařských i ošetřovatelských intervencí.
Cílem našeho výzkumu bylo zjistit bio-psycho-sociálně-spirituální potřeby pacientů v hospicové péči v souvislosti s kvalitou života a míru jejich saturace. Dále pak zjistit, zda se potřeby mění v závislosti na délce pobytu v hospici, na pohlaví, věku a náboženském vyznání. Sledovali jsme také míru deprese a úzkosti terminálně nemocných.
SOUBOR NEMOCNÝCH A POUŽITÉ METODY
Výzkumný soubor tvořili pacienti přijati do hospice sv. Lukáše od března do prosince roku 2010. Kritéria výběru zařazení do výzkumu byla: orientace osobou, místem a časem, doba pobytu v hospici alespoň 14 dní, ochota ke spolupráci na průzkumném šetření. Kritéria výběru splnilo 36 respondentů. Pacienti vyplňovali dotazník dvakrát, a to po 14 dnech. Po 14 dnech byl dotazník znovu vyplněn 24 respondenty. U zbylých 13 pacientů došlo ke zhoršení zdravotního stavu, kdy již nebyli schopni komunikace, nebo k úmrtí.
Ke sběru dat byl použit modifikovaný dotazník PNPC – The problems and Needs in Palliative care Questionnaire (8). Dotazník byl publikován centrem pro výzkum kvality péče v Nizozemí jako nástroj pro hodnocení potřeb v paliativní péči. Dotazník jsme vybrali pro použití v České republice, protože hodnotí všechny oblasti potřeb, včetně saturace. Jednotlivé otázky dotazníku byly přeloženy z angličtiny a jejich přesná formulace byla diskutována v rámci tří ohniskových skupin, kterých se zúčastnili odborníci (n = 21) pracující s terminálně nemocnými pacienty (lékaři, všeobecné sestry, sociální pracovníci). Některé otázky nesrozumitelné našemu kulturnímu prostředí byly vynechány, případně modifikovány. Dotazník se skládá z 37 položek zjišťujících důležitost a naplněnost potřeb pacientů, a to v následujících oblastech: fyzické potřeby (10 otázek), autonomie (4 otázky), psychické potřeby (10 otázek), sociální potřeby (5 otázek), duchovní potřeby (5 otázek) a potřeby informací (3 otázky). V oblasti důležitosti potřeb odpovídají respondenti na škále 1 (vůbec ne) – 5 (velmi důležitá). Respondenti, kteří danou potřebu považují za důležitou nebo velmi důležitou (číslo 4 – 5) hodnotí, zda byla naplněna na škále 1 (vůbec ne) – 5 (ano, velmi).
Pro měření úzkosti a deprese byla použita škála HADS – Hospital Anxiety and Depression Scale. Obsahuje 14 položek zjišťující depresi (7 otázek) a úzkost (7 otázek). Tato škála je používána v zahraničních výzkumech také pro hodnocení úzkosti a deprese u hospitalizovaných pacientů s nádorovým onemocněním. V našem výzkumu jsme ji použili jako doplňkový nástroj pro hodnocení psychického stavu pacienta.
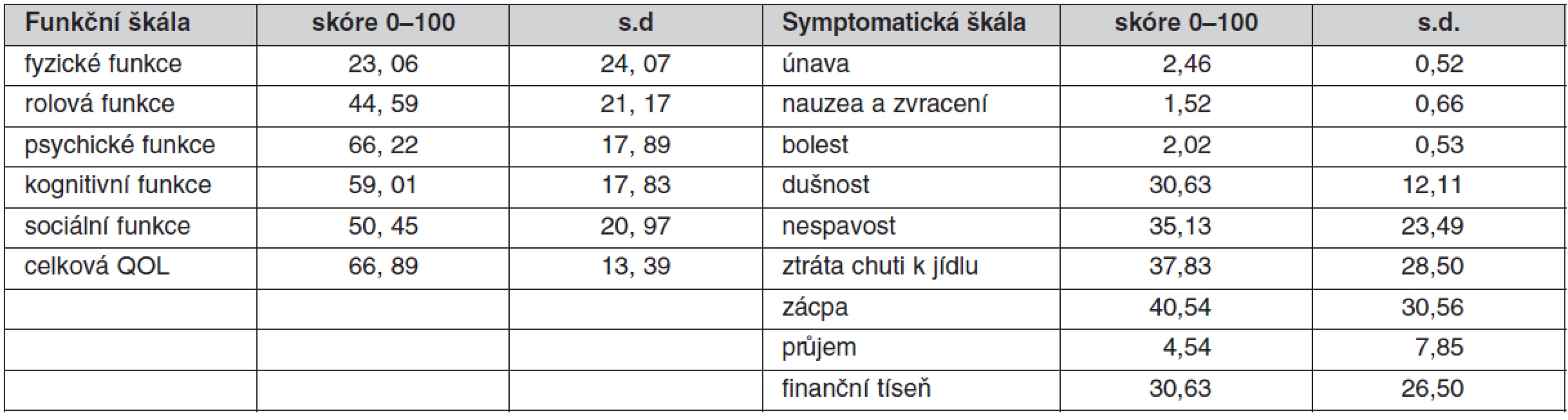
Pro měření kvality života byl použit dotazník EORTC QOL-C30 – The European Organisation for Research and Treatment of Cancer Quality of Life (9). Dotazník byl vytvořen odbornou skupinou Evropské organizace pro výzkum kvality života u onkologicky nemocných a patří mezi nejčastěji používané dotazníky v této oblasti. Dotazník je v české verzi. Obsahuje 28 otázek sdružených do následujících oblastí: funkční škála (14 otázek), symptomatickou škála (13 otázek) a dvě samostatné otázky hodnotící celkový zdravotní stav nemocného a celkovou kvalitu života. Funkční škála zahrnuje tyto domény: fyzické funkce pacienta, rolové funkce, emocionální funkce, kognitivní funkce a sociální funkce. Symptomatická škála zahrnuje tyto symptomy: únavu, zvracení, bolest, dušnost, nespavost, chuť k jídlu, zácpu, průjem a finanční situaci. Respondenti odpovídají na škále 1 (vůbec ne) – 4 (velmi). U samostatných otázek hodnotící celkové zdraví a celkovou kvalitu života odpovídají na škále 1 (velmi špatně) – 7 (vynikající).
Zpracování dat
Pro převod dat dotazníků do elektronické podoby byl použit program EpiData. Pro analýzu dat byl použit program Stata v. 10. Dotazník potřeb PNPC byl vyhodnocen aritmetickým průměrem jednotlivých položek a domén. Rozpětí škály „důležitost potřeby“ je 1–5, vyšší číslo znamená větší důležitost potřeby. Rozpětí škály „naplněnost potřeby“ je 1–5. Vyšší číslo znamená větší spokojenost s naplněním dané potřeby. Za nenaplněné potřeby (nedostatečně saturované) jsou považovány ty potřeby, které respondent určí jako důležité (číslo 4–5) a současně nenaplněné (1–2). Standardizovaný dotazník EORTC QOL-C30 byl vyhodnocen dle manuálu (9). Doménové skóre kvality života se pohybuje v rozpětí od 0 do 100. Vyšší číslo u celkového hodnocení kvality života a u funkční škály znamená lepší hodnocení kvality života. Avšak vyšší číslo u škály symptomů znamená vyšší/horší úroveň symptomů – problém je tedy pro pacienta více zatěžující. Výsledky škály úzkosti a deprese HADS byly kategorizovány do čtyř stupňů: normální 0–7, nízké 8–10, střední 11–14 a vysoké 15–21.
Pro hodnocení rozdílu v důležitosti a míře saturace potřeb dle pohlaví, náboženství a věku a kvality života byl použit t test pro dva výběry a Pearsonův korelační koeficient. Pro zjišťování míry shody odpovědí při prvním a druhém měření byl použit Kappa index. Všechny statistické testy byly hodnoceny na hladině statistické významnosti 5 %.
VÝSLEDKY
Sociodemografická charakteristika souboru
Věk respondentů se pohyboval v rozmezí 42 až 82 let, průměrná hodnota 65,94 let (s = 11,38). Všichni respondenti byli v konečném stadiu onkologického onemocnění. U více než poloviny pacientů byla zjištěna střední míra úzkosti a deprese, 5 % pacientů trpělo vysokou mírou úzkosti. Sociodemografická charakteristika souboru a hodnocení míry úzkosti a deprese je uvedeno v tabulce 1.
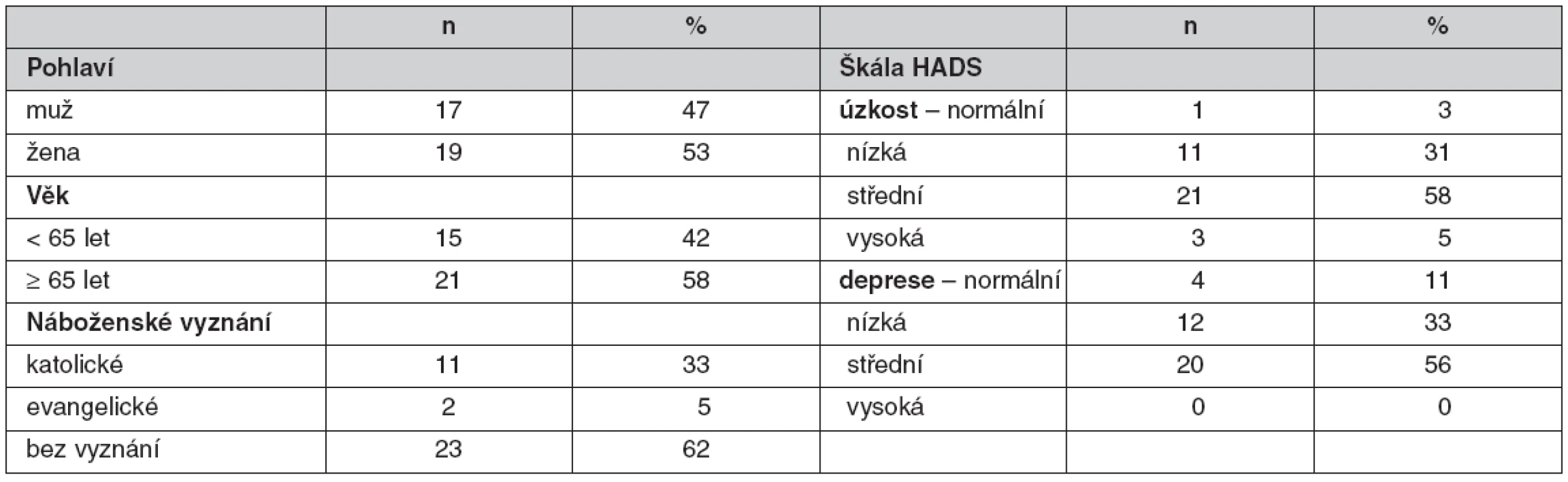
Hodnocení fyzických potřeb pacientů v hospici
Pacienti považovali za nejdůležitější z domény fyzických potřeb: být bez bolesti (4,72), nemít problém s únikem moči (4,63) a stolice (4,69) a nebýt dušný (4,66). Nejčastěji uvedli problém se spánkem, únavou, únikem moči a stolice. Nedostatečnou saturaci bolesti uvedlo pouze 9 % pacientů (tab. 2).
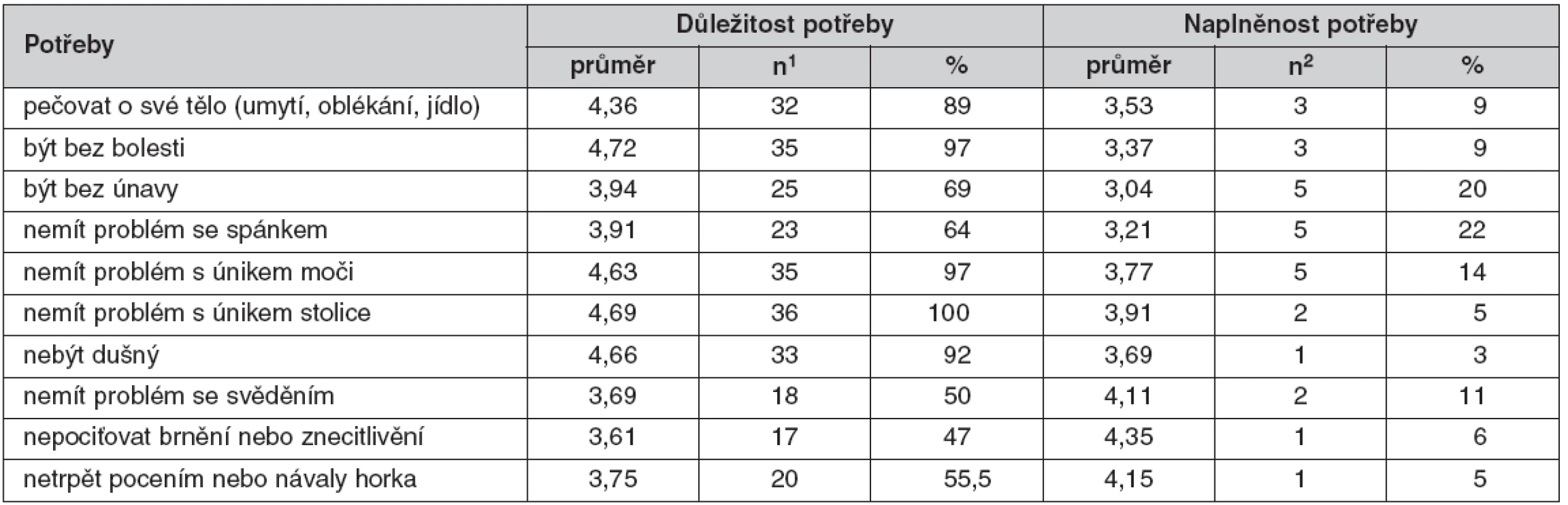
Hodnocení psychických potřeb a potřeby autonomie
Za nejdůležitější pokládali dotázaní pacienti mít soukromí (4,80), mít možnost dělat vlastní rozhodnutí (4,77), být ošetřován s respektem a úctou (4,75) a mít důvěru v ošetřovatelský personál (4,63). Za méně důležité považovali pacienti možnost hovořit s někým o pocitech z umírání a smrti. Čtrnáct procent pacientů, kteří tuto potřebu považovali za důležitou, ji současně označili za naplněnou.
Pacienti uvedli plně saturovány potřeby týkající se podpory zdravotnických pracovníků. Nejčastěji uvedli problém se strachem ze závislosti na pomoci druhých a být vyrovnaný se změnami v mém těle a s nemocí (tab. 3).
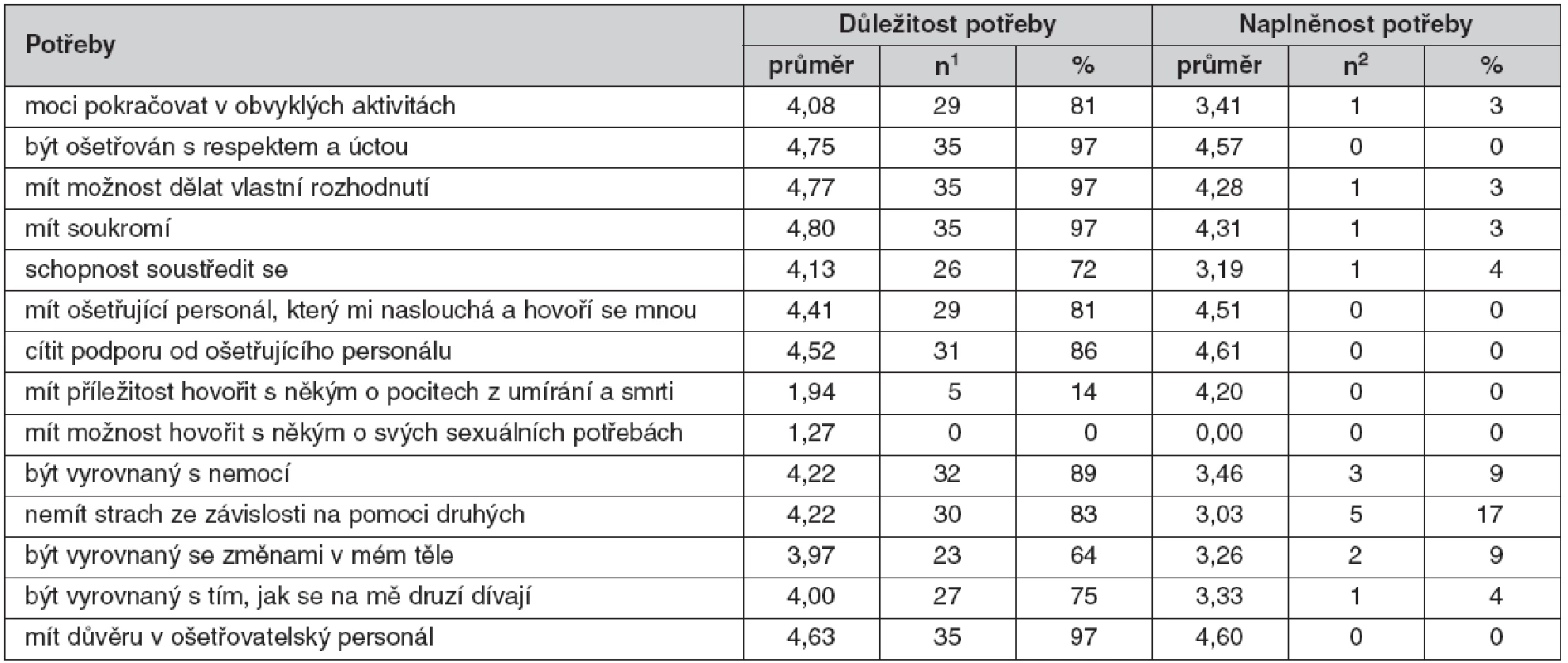
Hodnocení sociálních a spirituálních potřeb
V oblasti sociálních potřeb považovali pacienti za nejdůležitější přítomnost rodiny nebo někoho blízkého (4,22) a potřebu být finančně zajištěný (4,02). Za nejdůležitější v oblasti spirituálních potřeb uvedli pacienti mít pozitivní náhled na život (4,47), cítit smysl svého života (4,41) a být naplněn klidem (4,38). V těchto položkách uvedli také nejčastěji nespokojenost. Důležité bylo pro pacienty také mít pravdivé informace o svém zdravotním stavu (4,27). Sedm procent pacientů vnímalo informace o svém zdravotním stavu jako nedostatečné (tab. 4).
Porovnání rozdílu při opakovaném měření
První dotazník vyplnili respondenti při přijetí do hospice. Opakované měření bylo provedeno po 14 dnech. Tento krátký časový interval byl zvolen podle průměrné délky pobytu v hospici. Pacientovi byla poskytována individualizovaná péče, zaměřená na jeho aktuální problémy.

Při opakovaném měření byla zjištěna míra shody v důležitosti potřeb téměř ve všech položkách (p < 0,05), kromě potřeb soustředit se a mít personál, který naslouchá. Tyto potřeby považovali pacienti při druhém měření důležitější než při prvním. Naopak důležitost potřeby být finančně zajištěný při druhém měření mírně klesla.
V oblasti naplněnosti potřeb došlo při opakovaném měření k větším rozdílům. V grafu 1 jsou uvedeny potřeby, jejichž rozdíl byl zjištěn jako statisticky významný (p < 0,05). Ve všech uvedených potřebách došlo k signifikantnímu zlepšení hodnocení naplněnosti dané potřeby. Ke snížení došlo pouze u položky „hovořit s někým v podobné situaci“.
Srovnání potřeb v závislosti na jednotlivých faktorech
Při porovnání rozdílu potřeb v jednotlivých doménách podle pohlaví jsme zjistili signifikantně vyšší (p = 0,0086) důležitost pouze u spirituálních potřeb a to u mužů (průměr = 3,95; s = 0,65) ve srovnání se ženami (průměr = 3,40; s = 0,56). V oblasti naplněnosti potřeb byli muži signifikantně více spokojeni (p = 0,0043) se saturací sociálních potřeb (průměr = 4,00; s = 0,49) ve srovnání se ženami (průměr 3,50; s = 0,48).
Při porovnání důležitosti a saturace potřeb podle věku nebyl zjištěn žádný statisticky významný rozdíl u pacientů do a nad 65 let. U osob nad 65 let se nesignifikantně zvýšila důležitost duchovních potřeb (3,80) ve srovnání s mladšími pacienty (3,48) a naopak klesla důležitost fyzických potřeb (4,01) ve srovnání s mladšími (4,34).
Při hodnocení rozdílu dle náboženského vyznání jsme zjistili signifikantně vyšší (p = 0,0002) důležitost spirituálních potřeb u věřících pacientů (průměr = 4,15; s = 0,61) ve srovnání s nevěřícími pacienty (průměr = 3,38; s = 0,50). V oblasti saturace potřeb byli věřící pacienti signifikantně více (p = 0,0248) spokojeni s naplněním potřeb autonomie (průměr = 4,36; s = 0,39) ve srovnání s nevěřícími (průměr = 4,01; s = 0,45). Dále v oblasti sociálních potřeb (věřící – průměr = 4,03; s = 0,40 vs. nevěřící – průměr = 3,55; s = 0,54; p = 0,0086) a spirituálních potřeb (věřící – průměr = 4,01; s = 0,31 vs. nevěřící – průměr = 3,45; s = 0,71; p = 0,0118).
Hodnocení kvality života pacientů v hospici
Průměrná hodnota celkové kvality života byla zjištěna 5,18 (na škále 1–7). Pacienti hodnotili svoji kvalitu života spíše pozitivně. Nejhůře hodnotili fyzické funkce, naopak nejlépe hodnotili psychické a kognitivní funkce. Při hodnocení symptomatické škály uvedli pacienti problém se zácpou, nespavostí a ztrátou chuti (tab. 5).
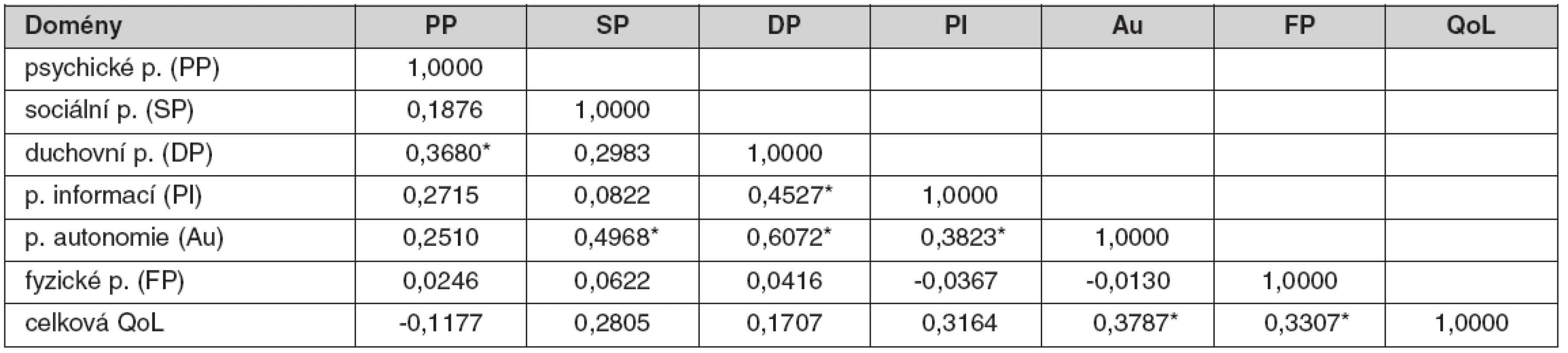
Vzájemná souvislost byla zjištěna mezi celkovou kvalitou života a naplněností (saturací) potřeb autonomie a fyzických potřeb. Čím větší měrou jsou naplněny tyto potřeby, tím více vzrůstala kvalita života pacientů (tab. 6).
DISKUZE
Důležitou součástí paliativní péče je sledování potřeb a kvality života pacientů. Z našich výsledků plyne, že důležitost potřeb se během pobytu v hospice příliš nezměnila, změnilo se však hodnocení saturace některých potřeb, a to k lepšímu. Pozitivním zjištěním našeho výzkumu je také pozitivní hodnocení celkové kvality života pacientů v hospici.
V oblasti fyzických potřeb pacienti považovali za důležité zejména: být bez bolesti, nemít problém s únikem moči a stolice a nebýt dušný. Pacienti uvedli nejčastěji problémy se spánkem a únavou, dle symptomatického dotazníku kvality života také se zácpou a nechutenstvím. Velmi pozitivně hodnotili řešení bolesti, které se při opakovaném měření ještě zvýšilo. Při hodnocení bolesti u pacientů v terminálním stadiu v agenturách domácí péče uvedlo 56 % pacientů nedostatečnou saturaci bolesti (10), v hospici to bylo pouze 9 %. Tyto výsledky potvrzují cíl hospice – garanci nemocnému, že nebude trpět nesnesitelnou bolestí.
V oblasti psychosociálních potřeb považovali pacienti za důležité: mít soukromí, mít možnost dělat vlastní rozhodnutí, být ošetřováni s respektem a úctou a mít důvěru v ošetřovatelský personál. Při hodnocení saturace potřeb je zřejmé, že pacienti v hospici byli velmi spokojeni s přístupem zdravotnického personálu. Dle systematického přehledu Daviese a Higginsona (11) je běžné, že pacienti s nádorovým onemocněním hledají oporu také ve vztahu s pracovníky pomáhajících profesí. Vytvoření vyváženého vztahu mezi pečujícími a nemocným vede k posílení pocitu jistoty a bezpečí. Nezbytné je také respektování lidské důstojnosti, a to naprosto nezávisle na tělesném stavu pacienta. Každý člověk je jedinečnou a neopakovatelnou bytostí, která má své vlastní životní poslání. Je velice důležité přistupovat k pacientovi tímto způsobem a to obzvláště, chýlí-li se jeho život ke konci. Nemocný potřebuje se svým okolím komunikovat a mnohdy více než naše slova hovoří hlasitěji neverbální stránka mezilidské komunikace (12).
Nejčastěji z psychických potřeb uvedli pacienti problém se strachem ze závislosti na pomoci druhých a problém s vyrovnáním se se změnami v těle a s nemocí. Důležitou potřebou pacientů v závěru života bylo také najít svou vlastní identitu ve své změněné situaci. Pacient potřebuje vyrovnat se se změnami ve svém těle nebo se způsoby, jak se na ně dívá, a s nepředvídatelnou budoucností. Důležitou součástí péče je podpora nezávislosti po co nejdelší dobu a v co nejdelší míře (13). Zdravotníci by dále měli usilovat o každodenní psychickou pohodu pacienta, které lze docílit upřímným a empatickým rozhovorem a poskytnutím možnosti hovořit o všem co považuje za významné, tedy i o jeho obavách (14). Obvyklou metodou, která vede k zahájení rozhovoru na psychologické téma, je používání otevřených otázek typu „Jak se vám daří? Jak to zvládáte? Trápí vás něco? Chcete si o tom promluvit?" (15).
Jako důležité z oblasti sociálních potřeb uvedli pacienti přítomnost blízkého člověka. Člověk není na světě sám. Je sociálním tvorem. Žije uprostřed společnosti druhých lidí a v kontaktu s nimi – a to i v situacích, kdy se dostává do stresové situace (16). Nemocný člověk většinou stojí o návštěvy a potřebuje je, ne však vždy a od všech. Přání pacienta by mělo být plně vyslyšeno a splněno. Nejsilnější vazby mívá pacient nejčastěji se svou rodinou, ale není tomu tak pokaždé. V hospicích jsou umožněny návštěvy 24 hodin denně. Neexistují žádná striktní omezení – pouze ta, která si určí sám pacient a ta by měla být vždy respektována. Na problém osamělosti, podněcovaný podnětovou a citovou deprivací a ztrátou soukromí poukazuje Topinková (17), a to zejména u geriatrických nemocných v závěru jejich života v ústavní péči. Pacient se může dostat do izolace jak ve vztahu k rodině, tak k ošetřovatelskému personálu.
V oblasti spirituálních potřeb uvedli pacienti důležité zejména nenáboženské potřeby, a to mít pozitivní náhled na život, cítit smysl svého života a být naplněn klidem. Tyto potřeby uvedli pacienti nejčastěji jako nedostatečně saturované, při opakovaném měření se však hodnoty mírně zvýšily. Každý člověk potřebuje vědět, že jeho život měl a až do poslední chvíle má smysl. Nenaplněnost duchovních potřeb smysluplnosti žití vede ke skutečné duchovní nouzi. Člověk tak neskutečně trpí a nenachází útěchu. Je potřeba mu ukázat, že v každé situaci se dá žít smysluplně. Lidské utrpení může sloužit i jako příležitost k duchovnímu růstu, ovšem to pouze tehdy připustí-li člověk, že jeho nemoc a utrpení může v sobě nést nějaký další smysl (18). Pro pacienta mohou být důležité vzpomínky a bilancování života se závěrem. „Žil jsem dobře, svůj život mohu podepsat, o blízké si nemusíme dělat starost“ (14). Spirituální potřeby v našem souboru respondentů byly důležitější pro věřící pacienty, kteří byli s jejich saturací také více spokojeni.
Co tedy nemocný potřebuje kromě léčení a odborného ošetřování, které lékař i ostatní zdravotníci jistě právem vidí jako prvořadý úkol? Především ty, kteří mu rozumějí, kteří přijímají jeho stavy naděje i beznaděje, radosti i úzkosti, a doprovázejí ho v nich. Zde zpravidla nemůže a nemá ošetřující personál hrát roli těch, kdo tyto potřeby naplňují, ale může tyto potřeby uznat za stejně oprávněné jako potřebu tišit bolest či postarat se o jiné biologické potřeby nemocného (19).
ZÁVĚR
Pacienti v hospici považovali za nejdůležitější potřeby související s autonomií, tedy právem na sebeurčení nemocného a fyzické potřeby. Z hodnocení saturace potřeb při opakovaném měření a kvality života je zřejmé, že hospicová péče respektuje potřeby nemocných a umožňuje z pohledu pacientů „dobrou“ kvalitu života i přes přetrvání některých zatěžujících symptomů, jako je únava, nespavost a nechutenství.
Zkratky
- EORTC QOL-C30 – The European Organisation for Research and Treatment of Cancer Quality of Life
- EU – Evropská unie
- HADS – Hospital Anxiety and Depression Scale
- PNI – Psychosocial Needs Inventory
- PNPC – The Problems and Needs in Palliative Care questionnaire
- SAQ – The Self Assessment Questionnaire
- ÚZIS – ústav zdravotnických informací a statistiky ČR
Adresa pro korespondenci:
Mgr. Radka Bužgová, Ph.D.
Ústav ošetřovatelství a porodní asistence LF OU
Syllabova 19, 700 30 Ostrava
e-mail: radka.buzgova@osu.cz
Sources
1. Zemřelý 2010. ÚZIS ČR, 2011. http://www.uzis.cz/publikace/ zemreli-2010.
2. Sláma O, et al. Paliativní medicína pro praxi. Praha: Galén 2007.
3. Haškovcová H. Thanatologie. Nauka o umírání a smrti. Praha: Galén 2007.
4. Svatošová M. Hospice a umění doprovázet. Kostelní Vydří: Karmelitánské nakladatelství 2008.
5. Svatošová M. Hospice a umění doprovázet. Praha: Ecco Homo 2003.
6. Bužgová R. Hodnocení psychosociálních potřeb terminálně nemocných. Kontakt 2011; 13 : 265–274.
7. Richardson A, et al. Patients’ Needs Assessment Tools in Cancer Care: Principles and Practice. London: NHS Trust, 2005.
8. Osse B, et al. A practical instrument to explore patients’ needs in palliative care: the Problem and Needs in Palliative Care questionnaire. Palliative Medicine 2007; 21 : 391–399.
9. Fayers PM, et al. The EORTC QLQ-C30 Scoring Manual (Third edition). Brussels: EORT C Quality of life Group 2001.
10. Bužgová R, Macháčková G. Hodnocení potřeb terminálně nemocných v domácí péči: pilotní studie. Praktický lékař 2012; 92 : 109–114.
11. Davies E, et al. Systematic review of specialist palliative day-care for adults with cancer. Support Care Cancer 2005; 13 : 607–627.
12. Křivohlavý J. Psychologie nemoci. Praha: Grada Publishing 2002.
13. McIllmurray MB, et al. Psychosocial needs in cancer patients related to religious belief. Palliative Medicine 2003; 17 : 49–54.
14. Vymětal J. Lékařská psychologie. Praha: Portál 2003.
15. Kissane D, Yates P. Psychická a existenciální tíseň. In: O’connor M, Aranda S. Paliativní péče pro sestry všech oborů. Praha: Grada Publishing 2005; 189–200.
16. Křivohlavý J. Sestra a stres. Praha: Grada Publishing 2010.
17. Topinková E. Geriatrická paliativní péče a péče o umírající. Česká geriatrická revue 2004; 1 : 14–21.
18. Svatošová M, et al. Hospic slovem a obrazem. Praha: Ecce Homo 1998.
19. Opatrný A. Jak zmírnit niterná trápení nemocných? Kostelní Vydří: Karmelitánské nakladatelství 2004.
Labels
Addictology Allergology and clinical immunology Angiology Audiology Clinical biochemistry Dermatology & STDs Paediatric gastroenterology Paediatric surgery Paediatric cardiology Paediatric neurology Paediatric ENT Paediatric psychiatry Paediatric rheumatology Diabetology Pharmacy Vascular surgery Pain management Dental HygienistArticle was published in
Journal of Czech Physicians

- Advances in the Treatment of Myasthenia Gravis on the Horizon
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Metamizole vs. Tramadol in Postoperative Analgesia
- Spasmolytic Effect of Metamizole
-
All articles in this issue
- Zjišťování potřeb terminálně nemocných v hospicové péči
- Cystická polypóza žaludku (polypy ze žlázek fundu) – vztah k nepřítomnosti infekce Helicobacter pylori a k užívání léků snižujících žaludeční aciditu
- Porovnání stupně zátěže při operacích na tlustém střevě u seniorů (laparoskopie versus otevřené výkony)
- Elektronické cigarety
- Osudy modelu patologicko-anatomického ústavu pražské lékařské fakulty
- Perspektivy farmakologického a klinického přínosu aktivátorů sirtuinu 1 při oxidativním poškození
- Journal of Czech Physicians
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Cystická polypóza žaludku (polypy ze žlázek fundu) – vztah k nepřítomnosti infekce Helicobacter pylori a k užívání léků snižujících žaludeční aciditu
- Elektronické cigarety
- Zjišťování potřeb terminálně nemocných v hospicové péči
- Perspektivy farmakologického a klinického přínosu aktivátorů sirtuinu 1 při oxidativním poškození
