Nádory štítné žlázy z pohledu posudkového lékaře
Thyroid gland tumors from the view of the assessment physician
A complex report on thyroid tumors current treatment options for thyroid cancer depending on its histological type and extent, focusing mainly on locally advanced and borderline operable findings. The treatment of such heterogeneous group of tumors usually requires long-term and multidisciplinary approach. Description of four interesting case reports with pictorial documentation, description of the course of treatment and assessment of disability.
Analysis and recommended evaluation of the percentage work ability reduction from the point of view of a medical assessor is provided for all individual case reports and compared against real assessments.
Keywords:
locally advanced thyroid cancer – tracheal resection – assessment medicine – percentage reduction in work ability
Authors:
M. Fialová
Authors‘ workplace:
3. chirurgická klinika 1. LF UK a FN Motol, Praha
Published in:
Reviz. posud. Lék., 24, 2021, č. 1, s. 7-18
Category:
Original Articles, Review Articles, Case Reports
Overview
Komplexní sdělení o nádorech štítné žlázy, současných možnostech léčby karcinomu štítné žlázy v závislosti na jeho histologickém typu a rozsahu postižení, se zaměřením zejména na lokálně pokročilé a hraničně operabilní nálezy. Léčba této heterogenní skupiny nádorů vyžaduje většinou dlouhodobou a multidisciplinární spolupráci. Popis čtyř zajímavých kazuistik s obrazovou dokumentací, popisem průběhu léčby a posouzením invalidity. Rozbor a doporučené hodnocení procentního snížení pracovní schopnosti z pohledu posudkového lékaře u jednotlivých kazuistik a srovnání s reálnými posudky.
Klíčová slova:
lokálně pokročilý karcinom štítné žlázy – resekce trachey – posudkové lékařství – procentní snížení pracovní schopnosti
ÚVOD
Nodozity ve štítné žláze jsou v populaci velmi častým nálezem, jejich incidence stoupá v souvislosti se zlepšením diagnostických postupů. V posledních letech se stalo standardem všech endokrinologů provádění ultrasonografie, dokonce s možností FNAB (Fine needle aspiration biopsy) punkce, s následným histologickým zhodnocením cytologického nátěru zkušeným cytopatologem, který tento cytologický nález vyhodnotí systémem Bethesda klasifikací a na jeho podkladě doporučí další postup: sledování nebo operační řešení a jeho rozsah.
S tímto výborným screeningem současně však stoupá i incidence malignit štítné žlázy, představují 7. nejčastější zhoubný novotvar se skoro 3krát vyšší prevalencí u žen. Téměř 30 % nádorů štítné žlázy se manifestuje mezi 20–40 rokem věku, proto je významnou malignitou z hlediska posudkového lékařství. Zasahuje významnou část populace v pracovním, produktivním věku. Mortalita zůstává díky včasnému záchytu (47 % je zachyceno v I. stadiu) a léčbě využívající vychytávání radioaktivního jodu nízká.
BENIGNÍ NÁDORY
Benigní nádory – adenomy – jsou posudkově málo zajímavé. Definitivním léčebným výkonem je totální lobektomie štítné žlázy nebo totální thyreoidektomie, je plně kurabilní, a pokud nedojde k peroperačním či pooperačním komplikacím, například ve smyslu parézy nervus laryngeus recurens (2–20 % jednostranné či oboustranné v 0,4 %), nejsou z posudkového hlediska významné. Mají obvykle krátkodobou hospitalizaci 2–3 dny v průměru a i krátkou rekonvalescenci, potažmo pracovní neschopnost, asi 1 měsíc.
Podle přílohy k vyhlášce č. 359/2009 Sb., postupuje posudkový lékař podle kapitoly II – Onkologie, Oddíl B – Nezhoubné novotvary.
Obecné posudkové zásady: V případech, kdy důsledkem nezhoubného nádoru je snížení nebo ztráta funkce orgánu nebo systému, míra poklesu pracovní schopnosti se stanoví srovnatelně podle zdravotního postižení neonkologického charakteru, podle rozsahu a postižení funkce příslušného orgánu nebo systému, případných nepříznivých doprovodných projevů, omezení celkové výkonnosti a výkonu denních aktivit.
Tedy stavy po operaci benigního nálezu na štítné žlázy lze hodnotit také např. podle kapitoly IV – Poruchy endokrinní, výživy a přeměny látek, položka 1) Poruchy štítné žlázy. Zde nejspíše ve smyslu nedostatečné substituce thyreoidálními hormony po kompletním odstranění štítné žlázy, i když tato situace by neměla vůbec nastat, při současných možnostech farmakologické léčby (Letrox, Euthyrox), které umožňují velmi přesnou titraci a dobrou substituci thyreoidálních hormonů, samozřejmě pouze při dobré compliance pacienta.
Přiznat invaliditu je možné uznáním položky 1c pro středně těžké funkční postižení, bez ohledu na etiologii, při dlouhodobě přetrvávajících projevech poruchy funkce i při zavedené léčbě, se značnou poruchou celkové výkonnosti, pro níž je stanoveno rozmezí poklesu pracovní schopnosti 30–40 %. Položku 1d – těžké funkční postižení – lze uznat v případě závažných srdečních, očních a psychických komplikací se závažným omezením celkové výkonnosti s procentním rozmezím 50–60 %, odpovídajícím invaliditě druhého stupně. Do této položky by spadali klienti s rozvinutými příznaky, např. očními – exoftalmem, poškozením okohybných svalů, s dvojitým viděním a podobně, u dlouhodobě nedostatečně léčené thyreotoxikózy Graves-Basedowova typu, kdy tyto obtíže přetrvávají a obtížně se korigují i po kompletním odstranění hyperfunkční štítné žlázy.
Při postižení laryngeálních rekurentních nervů závisí zejména na tom, zda se jedná o postižení přechodné či trvalé, jednostranné či oboustranné. Přechodné parézy vznikají peroperačním zhmožděním nebo natažením nervu, jeho otokem, nebo otokem perioperačních tkání, tlakem hematomu atd. Většina těchto paréz, které se projevují změnou fonace, chrapotem, sípavým hlasem až stridorem, se upravuje do 3–6 měsíců, k úpravě tedy dojde většinou do doby, než je možné uznat dlouhodobě nepříznivý zdravotní stav. Dokonce u pacientky, která měla nervus laryngeus recurrens zcela chirurgicky přerušený (přeťatý), došlo k úpravě fonace (nervové reparaci) do jednoho roku od operace. I když zde zůstává určitý stupeň insuficience hlasivky na postižené straně při laryngoskopickém vyšetření, může se druhostranná hlasivka hlasovou rehabilitací vytrénovat a do určité míry kompenzovat nedomykavost poškozené hlasivky tak, že to není při fonaci příliš poznat. Toto je ale nutné z posudkového hlediska zohlednit zejména u hlasových profesionálů – zpěváků, učitelů, telefonních operátorů, neboť je takovéto postižení v jejich profesionálním zařazení skutečně hendikepuje.
Oboustranná trvalá paréza nervus laryngeus recurrens je extrémně vzácná, ale ohrožuje pacienta bezprostředně po operaci, neboť obě hlasivky jsou v paramediálním postavení, hlasová štěrbina je velmi úzká a projevuje se inspiračním stridorem a dušností. Je nezbytné ponechat pacienta zaintubovaného, na kortikoterapii a antiedematózní léčbě i několik dní. Po odeznění otoku (v případě přechodné parézy, a pokud je jistota, že nervy nebyly chirurgicky přerušeny, tzn. že byly vizualizovány během operace, nebo se provedla jejich elektrostimulace k ověření funkce) se stav zlepšuje. Nicméně u trvalé parézy je nutné vyřešit respirační insuficienci tracheostomií, popřípadě zvětšit průchod mezi hlasivkami operačními výkony, jako je laterofixace hlasivky, arytenoidektomie, chordektomie.
Takovéto postižení lze posuzovat podle kapitoly VIII. přílohy vyhlášky č. 359/2009 Sb. pro postižení ucha, bradavkového výběžku, sluchu, oddíl B (poruchy řeči), položky 2 a–c) pro obrnu vratného nervu, nervů, jako kompenzované postižení (položka 2a) s dobrým hlasem a poklesem pracovní schopnosti pouze o 5 %, (položka 2b), s částečným obnovením hlasových funkcí a poklesem pracovní schopnosti o 15–30 % a položka 2c pro oboustrannou poruchu s afonií, se stenózou dýchacích cest, s klidovou nebo námahovou dušností, s narušením synchronizace polykání a poklesem pracovní schopnosti o 50 %.
Je tedy nutné rozlišovat, zda se jedná o postižení jedné či obou hlasivek (jednoho či obou zvratných nervů), jaká je velikost dechové štěrbiny v případě oboustranné parézy, zda bylo nutné provedení chirurgických intervencí na hlasivkách ke zvětšení dechové štěrbiny, zda se hlasivka pouze nekoordinovaně chvěje nebo je již patrný náznak pohybu, jaká je progrese nálezu ve vztahu k hlasové rehabilitaci a hlavně jaká je výsledná fonace.
KARCINOMY ŠTÍTNÉ ŽLÁZY
Karcinom štítné žlázy se vyskytuje asi u 1,5 % populace, v endokrinologii se však jedná o nejčastější malignitu [1]. Od počátku 80. let minulého století se jeho incidence v ČR zvýšila čtyřikrát na hodnotu 7,6 : 100 000, což je dáváno do souvislosti především s dostupností diagnostických metod (obr. 1). Více než 80 % nádorů je menších než 2 cm a v minulosti vůbec nebyly diagnostikovány [2]. Rutinní ultrasonografické sledování nodozit ve štítné žláze, možnost FNAB (tenkojehlové aspirační biopsie) a cytologické zhodnocení vzorků pomocí Bethesda klasifikace zpřesňují předoperační diagnostiku a spolupodílí se na rozhodování o rozsahu chirurgického výkonu, zpravidla ne menším, než je totální lobektomie štítné žlázy (do Bethesda 4), či totální thyreoidektomie (Bethesda 5, 6). Stejně tak biologická podstata (tab. 1), zejména diferencovaných karcinomů štítné žlázy, kdy největší zastoupení má papilární karcinom, 85–95 %, ze všech nádorů štítné žlázy [2], s dobrou odpovědí na léčbu radiojodem, z něj činí jeden z nejlépe kurabilních nádorů s velmi dobrou prognózou. Až 85 % pacientů s diferencovanými karcinomy je vyléčeno [2].
![Časový vývoj hrubé incidence (počet nových případů
na 100 000 osob) a hrubé mortality (počet úmrtí na diagnózu
na 100 000 osob) karcinomu štítné žlázy v celé populaci [11]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image_pdf/9cfcc3e7dd8452d354fdd3cb20ccd632.png)

Ve štítné žláze (ŠŽ) se mohou vyskytnout metastázy jiných nádorů.
Prognóza dlouhodobého přežívání je nejlepší u papilárních karcinomů, horší u folikulárních a medulárních, samozřejmě v závislosti na rozsahu postižení. Nejhorší prognóza, s téměř 100% letalitou, je u anaplastických karcinomů. Přítomnost metastáz ve štítné žláze a prognóza onemocnění se odvíjí od primárního tumoru.
V době stanovení diagnózy má 5–20 % karcinomů ŠŽ současně již uzlinové metastázy. Lymfogenně metastazuje především papilární karcinom. Postižení lymfatických uzlin (LU):
• N1a – LU sk. VI a VII (cetrální a mediastinální kompartment)
• N1b – LU sk. I-V uni - i kontralaterálně (laterální kompartment)
Stadia nemoci podle TNM klasifikace
Jsou uvedena v tabulce 2.
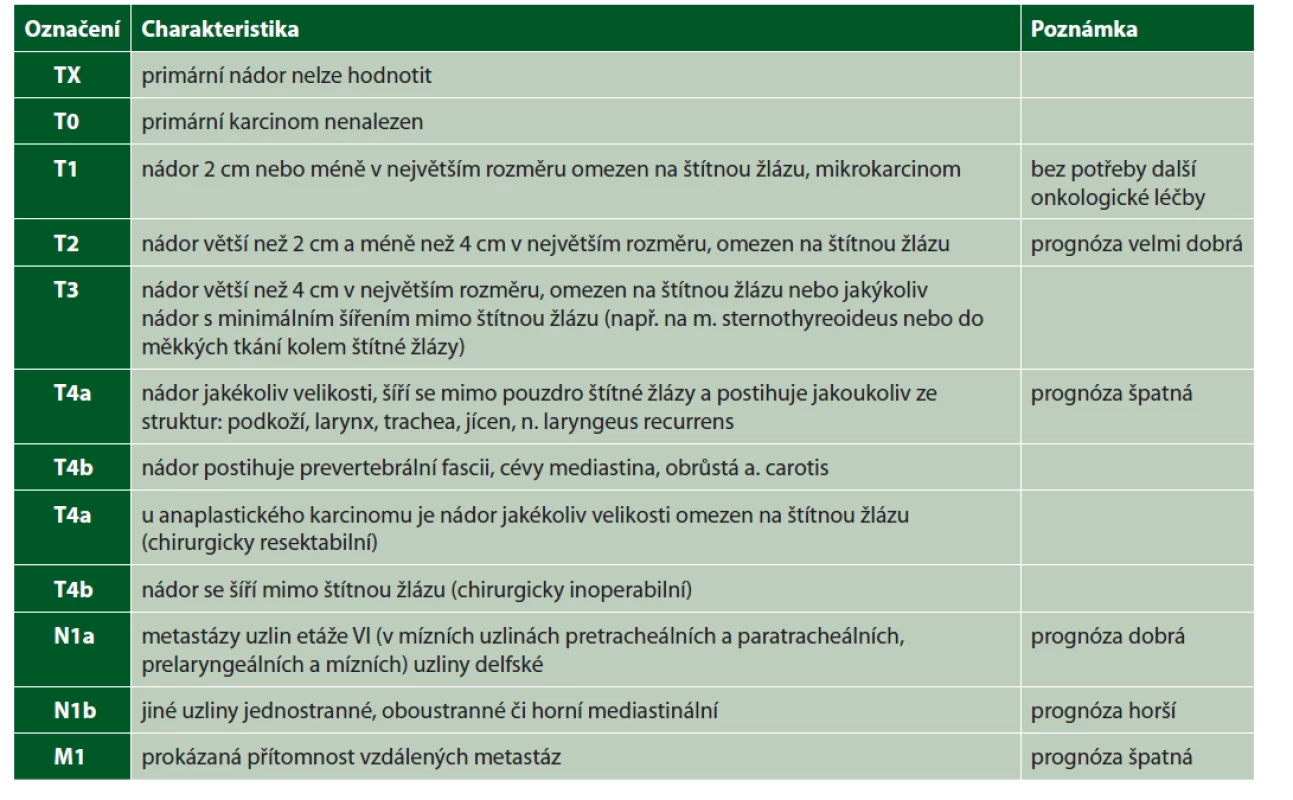
Postupy ke stanovení kategorií T, N, M
Klinické vyšetření a zobrazovací vyšetřovací metody, endoskopie u kategorie T.
Multifokální nádory všech histologických forem označit písmenem (m), např. T2(m).
Chirurgická léčba
Chirurgická terapie je primární léčebnou modalitou. Úlohou thyreoidálního chirurga je při podezření na karcinom maximální možné odstranění veškeré thyreoidální tkáně na krku, v jugulu, a případně v mediastinu, nejlépe v době primární operace, včetně odstranění pyramidálního výběžku a neponechání ostrůvků thyreoidální tkáně v oblasti Berryho ligamenta. Pokud je z tenkojehlové biopsie vyjádřeno podezření na karcinom (Bethesda 5 nebo 6), je indikována totální thyreoidektomie.
Odstranění uzlin centrálního krčního kompartmentu VI.
Profylaktická disekce centrálního krčního kompartmentu při karcinomu T1-2 je v současnosti velmi diskutovaná, zatím není dosaženo konsenzu. Ve stadiu T3 (tumor větší než 4 cm, respektive extrathyroidální propagace) patří do standardního chirurgického protokolu pro vysoké procento metastatických LU (< 70 %) [5].
Centrální krční disekce byla zavedena v roce 1996 Drallem et al. Důvodem byly časté recidivy, respektive perzistence nemoci ve smyslu metastatické lymfadenopatie v centrálním krčním kompartmentu, a vysoké procento komplikací při reoperacích. U folikulárního karcinomu centrální krční disekce indikována není, protože tento typ karcinomu nemetastazuje lymfatickou cestou. U onkocytárního karcinomu je indikována resekce hlubokých předních krčních svalů en bloc s tumorem štítné žlázy, s cílem prevence implantačních metastáz [6, 7]. Ne vždy je však z cytologického vyšetření před operačním výkonem zřejmé, o jaký typ nádoru štítné žlázy se přesně jedná. Terapeutická disekce LU centrálního krčního kompartmentu je indikovaná při metastatickém postižení LU této lokality.
Při podezření na uzlinové postižení krku při předoperační sonografii jsou indikovány převážně modifikované krční blokové lymfadenektomie s chráněním cévních a nervových struktur.
Blokové krční disekce
Blokové krční disekce dělíme na bloky terapeutické a elektivní. Za terapeutické označujeme blokové disekce indikované pro přítomnost suspektních uzlinových metastáz na základě klinického vyšetření, zobrazovací metody, eventuálně na podkladě cytologické či histologické verifikace uzlinového nálezu. Jako elektivní označujeme takové krční disekce, kde na základě výše uvedených vyšetření není suspektní metastatické postižení a výkon je preventivní z důvodu vysokého rizika mikrometastáz s ohledem na typ či rozsah primárního tumoru.
Rozsahem terapeutické krční disekce je, v případě diferencovaných karcinomů štítné žlázy, při rozsahu N1a-( tedy postižní pouze v oblasti VI), elektivní disekce oblasti VI.
V případě postižení více oblastí – stadium N1b, je indikovaný standardně selektivní blok IIa-IV+ VI, se snahou o šetření nelymfatických struktur. Výkon může být rozšířen o další oblasti podle případného postižení (oblasti I, IIb a oblast V), nicméně postižení těchto oblastí je relativně vzácné.
Centrální krční kompartment – VI. ohraničeno proximálně submentálním prostorem, kaudálně levou brachiocefalickou žílou, mediálně od cévního svazku (arteria carotis comunnis a vena jugularis int.), laterálně od trachey, dorzálně zadní krční fascií, ventrálně skupinou předních krčních svalů − musculus sternothyroideus.
Laterální krční kompartment I–V je ohraničený proximálně bazí lební a ústní spodinou při úhlu mandibuly, kaudálně soutokem veny jugularis a veny subclavie, laterálně od cévního svazku art. carotis communis a vena jugularis interna, mediálně od musculus scalenus, dorzálně zadní krční fascií.
Mediastinální krční kompartment: oblast lymfatických uzlin VII
V otázce elektivních blokových krčních disekcí je rozdíl v doporučení americké a evropské endokrinologické společnosti (tab. 3). V současné době evropská společnost doporučuje elektivní disekci rozsahu selektivní disekce oblasti VI pouze v případě medulárního karcinomu. Americká společnost doporučuje elektivní blokovou disekci i v případě diferencovaných karcinomů štítné žlázy, od stadia T30T4.
![Doporučení jednotlivých odborných thyreoidálních společností ke krční lymfadenektomii [13]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image_pdf/ddb9c8798b624ce4cddc8d9e2ba650f6.png)
Na základě posledních studií se jako významný prognostický faktor jeví detekce BRAF mutace při cytologickém vyšetření. V případě pozitivity této mutace lze predikovat vysoké riziko přítomnosti mikrometastáz, proto v současné době pracoviště (Klinika otorinolaryngologie a chirurgie hlavy a krku 1. LF UK Praha), při pozitivitě tohoto nálezu, provádí rutinně elektivní disekci oblasti VI.
Problematiku operability rozsáhlých procesů můžeme rozdělit na otázku retrosternální propagace, ať již primárního procesu štítné žlázy, tak i uzlinového postižení, a na otázku infiltrace okolních struktur. V otázce retrosternální propagace chirurgických onemocnění štítné žlázy (a tedy rizika nutnosti sternotomie) funguje ve FN Motol velice dobře spolupráce mezi III. chirurgickou klinikou a ORL klinikou. Za anatomickou hranici považujeme oblouk aorty. Pokud nález primárního nádoru přesahuje tuto hranici, jsou standardně předáváni pacienti do rukou kolegů z chirurgického pracoviště. V případě nutnosti výkonu na uzlinách je výkon prováděn ve spolupráci, kdy chirurg vykoná strumektomii a případné ošetření mediastinálních uzlin, výkon na uzlinách v oblasti II–IV, VI vede ORL lékař.
V případě infiltrace polykacích či dýchacích cest, se znalostí možnosti významného ovlivnění procesu nechirurgickými léčebnými metodami, přistupujeme pouze k parciálním výkonům i za cenu neradikality výkonu. Tedy pokud by nález vyžadoval výkon rozsahu totální laryngektomie či rozsáhlé resekce polykacích cest, tento výkon neprovádíme a omezíme se na maximální debulking nádoru. Rovněž odstranění lokálních recidiv nádorů, zejména u medulárního karcinomu nebo jód refrakterních karcinomů, je metodou první volby.
Incidence lokálně pokročilých nádorů je cca 0,2 na 100 000, má klesající trend (obr. 2) a tvoří asi 2,5 % malignit ŠŽ, jedná se o nádory T4a, kdy dochází k extrathyroidálnímu šíření karcinomu s invazí do subkutánních měkkých tkání, hrtanu, průdušnice, jícnu nebo NLR z nádoru jakékoli velikosti, nebo T4b, kdy dochází k invazi do prevertebrální fascie, do stěny karotidy nebo mediastinálních cév z nádoru jakékoli velikosti. Zde je indikována totální thyreoidektomie, odstranění postižených uzlin + resekce podle postižených struktur: resekce infrahyoidních krčních svalů, resekce v. jugularis interna, parathyreoidektomie.
![Krční lymfatické kompartmenty I–VI, chybí oblast VII
v jugulu a mediastinu [12]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image_pdf/dca4833a61fa75d964ac24521aa46bc1.png)
Resekce NLR je možná, pokud je podle neuromonitorování nerv nefunkční, pokud je NLR funkční, někteří autoři doporučují pouze debulking a ponechání infiltrovaného nervu in situ k dalšímu doléčení, lze ale také provést shaving NLR [5].
Resekci a. carotis communis lze provést a nahradit ji autologním štěpem. Na našem pracovišti, byť máme možnost spolupráce s cévními chirurgy a kardiochirurgy, jsme tento typ výkonu dosud neprováděli.
Resekce průdušnice/jícnu pro aerodigestivní invazi
Pro T4 tumory s vrůstem do trachey (a/nebo jícnu) nejsou evropská doporučení.
Podle ATA (americké thyroideální asociace) je doporučena resekce trachey/jícnu tam, kde je takové řešení technicky možné [9]. Shaving trachey provádíme, když nádorové hmoty těsně lnou k průdušnici a lze je oddělit jen ostře.
Resekce trachey provádíme při známkách prorůstání nádoru (předoperačně pozitivní bronchoskopický nález), případně je doplňujeme v druhé době, pokud je resekční okraj v místě kontaktu s tracheou pozitivní, jsou známky vrůstání do průdušnice. Operace prováděné v druhé době jsou pro chirurga obtížnější a mají větší riziko případných komplikací.
Parciální (okénkové) vytětí postižené tkáně průdušky a překrytí defektu myoperiostálním lalokem na naší klinice neprovádíme, preferujeme uvolnění průdušnice, cirkulární resekci s anastomózou. Někteří autoři uvádějí, že není rozdíl v přežívání pacientů s provedenou resekcí trachey a jejím shavingem, rozdíl je však v pooperační morbiditě [8]. U našeho vzorku pacientů s provedenou resekcí trachey nedošlo k pooperačním komplikacím. Průdušnici lze resekovat v délce 6 cm, výjimečně až 8 cm (až 10 tracheálních prstenců). Resekce 4,5 cm lze provést z krčního přístupu, delší pak za pomoci parciální nebo totální sternotomie [10].
Rozšířené resekce u anaplastického karcinomu (trachea, ezofagus, cévy) jsou indikované tehdy, pokud je možná R0 resekce a nejsou přítomny vzdálené metastázy. Infiltrace brachiocefalické žíly není kontraindikací k výkonu. Debulking (R2 resekce) má smysl pro další plánovanou terapii radiojodem.
Mutilující (maximalistické) výkony není nutné provádět u dobře diferencovaných nádorů, které mají příznivé biologické vlastnosti a mohou dobře zareagovat na podání radiojodu a není vhodné je provádět tam, kde nelze provést R0 resekci [10]. Rozsáhlejší resekční výkony aerodigestivního aparátu jsou většinou určeny pro nemocné se selháním pooperační eradikace radiojodem – radiojodrefrakterní nádory.
Paliativní tracheostomii provádíme při poruchách průchodnosti u inoperabilního nálezu tumoru na krku a v mediastinu s kompresí a deformací průdušnice. Resekční výkony na jícnu a totální laryngofaryngektomie jsou prováděny naprosto výjimečně.
Při invazi do jícnu v menším rozsahu než 1/5 obvodu jícnu je doporučována resekce a sutura. Rozsáhlejší resekce jícnu cirkulární s anastomózou, či rozsáhlejší resekce s náhradou žaludkem či interpozicí tenkého či tlustého střeva, jsou možné, ale na našem pracovišti, přestože má velké zkušenosti v jícnové chirurgii, jsme je dosud v souvislosti s karcinomem thyreoidey neprovedli.
![Incidence a mortalita lokálně pokročilého karcinomu
štítné žlázy T4 [11]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image_pdf/87755d549d6a5e17e0638b556bb237fc.png)
Léčba radiojodem
Adjuvantní léčba radiojodem 131 je plně v gesci lékařů nukleární medicíny a endokrinologů ze specializovaných center, je indikována u karcinomů akumulujících radiojod, k zaléčení předpokládané minimální reziduál - ní choroby u vybraných pacientů, k léčbě recidivujícího a metastatického postižení. Radiojod se nepoužívá po hemithyreoidektomiích nebo subtotálních thyreoidektomiích, neboť jeho vychytávání v ponechaných zbytcích štítné žlázy snižuje jeho působení [účinnost] ve zbytkových mikrometastázách. Nejnovější doporučení ATA směřují k omezení podávání radiojodu u osob s nízkým rizikovým potenciálem onemocnění [1]. Je metodou první volby při léčbě vzdálených, zejména plicních mikrometastáz. I metastazující diferencované karcinomy štítné žlázy, pokud si zachovají aviditu k radiojodu, mají 10leté přežití 60 %. Pokud však aviditu ztratí, tak 10leté přežití klesá na 10 % [1]. Medulární karcinom (z parafolikulárních-C buněk štítné žlázy, původem z neuroektodermu) radiojod nevychytává, stejně tak dediferencovaně karcinomy se ztrátou schopnosti natrium jodidového symportéru. Radiojodová refrakterita je častější u starších pacientů, u pacientů s velkou nádorovou masou a u špatně diferencovaných subtypů nádoru, např. z Hürtleho buněk.
Biologická léčba
Léčba inhibitory thyrozinkinázy je indikována u metastatického diferencovaného PTC a MTC (lenvatinib, sorafenib, pro PTC je indikována v 1. a 2. linii léčby a není nutno žádat o její schválení revizního lékaře, vandetanib, kabozantinib pro MTC) je vyhrazena pouze komplexním onkologickým centrům, kterých je v ČR celkem 6. Metoda je účinná, je prokázáno prodloužení PFS na 19,4 měsíce versus 3,7 měsíce při použití placeba ve prospěch lenvatinibu, ale také je finančně nákladná [3]. Významné je správné načasování léčby při progresi nebo rozvoji symptomů. U zcela asymptomatických nemocných s limitovaným rozsevem a stabilizací či velmi pomalou progresí lze s léčbou vyčkat. Léčba není limitována věkem. Má četné nežádoucí účinky, zejména suchost kůže, drobnoložiskový exantém, plantopalmární syndrom, průjmy a dekompenzace hypertenze, pachutě, úbytek hmotnosti, které u asymptomatických pacientů zhoršují kvalitu života [4].
Systémová terapie
Chemoterapie v neoadjuvantním ani adjuvantním režimu není u diferencovaných karcinomů štítné žlázy (papilární karcinom, folikulární karcinom, karcinom z Hürtleho buněk) indikována. U metastatického onemocnění má chemoterapie též velmi omezenou účinnost a je indikována u rychle progredujících nádorů, které neakumulují radiojod [14]. Nejvíce se zde využívají režimy na bázi doxorubicinu, přičemž kombinovaná schémata nevykazují lepší účinnost [15]. U medulárního karcinomu štítné žlázy lze adjuvantní chemoterapii eventuálně zvážit i v konkomitanci s radioterapií u neradikálních resekcí, u lokálně pokročilých nádorů a u postižení regionálních lymfatických uzlin.
Paliativní chemoterapie má velmi omezenou účinnost a nejlepší odpovědi bylo dosaženo u režimů na bázi dacarbazinu [14]. Výsledky studií kombinovaných chemoterapeutických režimů nebyly uspokojivé. Nebyly provedeny žádné studie fáze III s velkým počtem pacientů. Kombinace doxorubicinu, dakarbazinu a streptozocinu vyvolala pouze částečné odpovědi u velmi omezeného počtu pacientů [16]. Dále nebyly provedeny dostatečné studie s jinými látkami ve studiích, které používaly cyklofosfamid, vinkristin, cisplatinu a bleomycin [17]. Protože konvenční chemoterapie nebyla účinná, je doporučována výhradně pro vybrané jedince s rychle progredujícím metastatickým onemocněním.
U anaplastického karcinomu štítné žlázy dosud neexistuje žádná dlouhodobě efektivní léčba, a dokonce ani jednotné terapeutické schéma. Terapeutické režimy systémové léčby jsou nejčastěji založeny na bázi doxorubicinu, paklitaxelu a platinových derivátech [14, 18].
Zevní radioterapie
Zevní radioterapie je u dobře diferencovaných nádorů štítné žlázy indikována formou adjuvantní či kurativní terapie nebo při generalizaci onemocnění jako paliativní léčba. Americká společnost pro léčbu karcinomů štítné žlázy vydala doporučení týkající se využití zevní radioterapie v léčbě a kontrole lokoregionálně pokročilých diferencovaných nádorů štítné žlázy. Zevní radioterapie (RT) se doporučuje u pacientů po neradikální resekci nebo u pacientů s neresekovatelným onemocněním. Po kompletní resekci lze zevní RT zvážit u vybraných pacientů > 45 let s vysokou pravděpodobností reziduí mikroskopického onemocnění a rezistencí na radiojod. Samotné postižení krčních lymfatických uzlin by nemělo být indikací pro adjuvantní RT [19, 20].
Ačkoliv není zevní RT doporučována jako primární léčba medulárních nádorů štítné žlázy, bylo prokázáno, že v adjuvantním režimu zlepšuje lokoregionální kontrolu u pacientů s rizikovými faktory a vysokou pravděpodobností recidivy po provedené primární chirurgické resekci (pozitivní resekční okraje, extraglandulární šíření a postižení regionálních lymfatických uzlin) [21]. Přestože u anaplastického karcinomu neexistují specifická doporučení, bylo prokázáno, že radioterapie v kombinaci s chemoterapeutickým režimem či chirurgickým výkonem zlepšuje celkové přežívání [22]. Vzhledem k velké agresivitě, rychlé progresi a relativní radiorezistenci anaplastického karcinomu byly testovány různé frakcionační režimy radiační terapie, přičemž hyperfrakcionace dosáhla nejvyšší lokální kontroly [23, 24].
POSUDKOVÉ ZHODNOCENÍ KLIENTA LÉČENÉHO PRO KARCINOM ŠTÍTNÉ ŽLÁZY
Probíhá podle vyhlášky č. 359/2009 Sb., kterou se stanovují procentní míry poklesu pracovní schopnosti a náležitosti posudku o invaliditě a upravuje posuzo vání pracovní schopnosti pro účely invalidity [25]. Pacienty, u kterých je rozhodující příčinou dlouhodobě nepříznivého zdravotního stavu malignita štítné žlázy, posuzujeme podle Kapitoly II – Onkologie, oddíl A – zhoubné novotvary.
Při hodnocení míry poklesu pracovní schopnosti se vychází z funkčního postižení, na kterém se podílí jak nádorová nemoc, tak onkologická terapie. Přitom se hodnotí celkový stav, postižení funkce orgánů nebo tělesných systémů, dlouhodobé nebo trvalé postižení způsobené následkem chemoterapie, radioterapie, hormonoterapie, biologické léčby, schopnost vykonávat denní aktivity. Za denní aktivity se považují aktivity podle Mezinárodní klasifikace funkčních schopností, disability a zdraví (podle SZO). Dopad na pracovní schopnost mají nejen funkční postižení následkem maligní choroby, ale také nežádoucí účinky onkologické terapie. Nejčastější dlouhodobé následky onkologických postižení jsou chronická bolest, psychické změny, chronická únava, námahová dušnost, muskuloskeletální změny, narušení funkce končetin, lymfedém, cytopenie, poruchy imunity, krvácivé projevy, neuropatie, rozsah operačního výkonu včetně závažného estetického postižení, poruchy mluvení, přijímání potravy, trávení, močení, defekace a poruchy celkové pohyblivosti. Při posuzování poklesu pracovní schopnosti se na pojištěnce s lokalizovaným nádorem (stadium I, II, III) nahlíží jako na potenciálně vyléčitelné a hodnocení míry poklesu pracovní schopnosti se odvíjí od výsledku léčby, klinického obrazu, rozsahu a tíže funkčního postižení. U diseminovaných nádorů (tj. ve stadiu IV), které lze obecně považovat za zvlášť těžké funkční postižení, může být postižení potenciálně reverzibilní u vyléčitelných nádorů.
Při stanovení míry poklesu pracovní schopnosti je třeba zhodnotit funkční schopnosti z hlediska kurability, probíhající onkologické léčby ve vztahu k definovanému období a následků nádoru nebo terapie a zaměřit se i na reverzibilní nebo léčbou kontrolované zdravotní problémy.
• 1a) minimální postižení, stavy asymptomatické, minimální funkční poruchy nebo stavy po léčbě povrchových kožních a slizničních nádorů (primární lokoregionální léčba), nádory in situ nebo nádory, které nevyžadují adjuvantní onkologickou léčbu, stavy, kde není třeba onkologické stabilizace, nebo menší operační výkony s minimálním funkčním dopadem, stavy bez omezení výkonu denních aktivit.
MPPS 5–10 %: Patří sem mikrokarcinomy štítné žlázy velikosti do 20 mm T1a,bNXMX, které mohou být náhodným nálezem v odstraněné štítné žláze, většinou není známé uzlinové postižení, operační výkon proběhl bez komplikací a není indikována adjuvantní léčba radiojodem, pouze sledování. Pokud se jednalo o papilární karcinom, má velmi dobrou prognózu, dlouhodobé přežívání 20 let až u 80 % klientů.
• 1b) lehké postižení, stavy v kompletní remisi, zpravidla po 6 měsících po ukončení aktivní onkologické léčby, stabilizované nebo menší výkony z důvodů zhoubného novotvaru, resekce nebo amputace zvenčí přímo neviditelné, amputace částí, kde je možná protetická náhrada (např. mastektomie, parciální amputační ztráty končetin, resekce částí střeva, hysterektomie, enukleace bulbu oka při dobré funkci jediného oka) nebo stavy s lehkým funkčním postižením některých orgánů nebo systémů, výkon některých denních aktivit s obtížemi nebo s využitím kompenzačních mechanismů a prostředků.
MPPS 15–25 %: Patří sem karcinomy ohraničené na štítnou žlázu po prodělané thyreoidektomii a indikované k terapii radiojodem, T2a–T3, která byla s dobrým léčebným efektem, bez nálezu rezidua (kontroverzní otázkou zde zůstává reziduální biochemický nález svědčící buď o perzistenci buněk štítné žlázy, či perzistenci nádorových buněk produkujících thyreoglobulin – závisí na dynamice hladin a citlivosti nádorových buněk na radiojod, na scintigrafickém a ultrazvukovém nálezu) s minimálními poléčebnými komplikacemi. Pokud hladiny thyreoglobulinu budou mít vzestupný charakter a původní nádor jeví známky radiorefrakterity, není citlivý na léčbu radiojodem, tedy jedná se o biochemickou perzistenci nádoru a další léčebné možnosti jsou již omezené, je na místě hodnotit vyšší MPPS.
• 1c) středně těžké postižení, stavy v kompletní remisi, zpravidla po 6 měsících po ukončení aktivní onkologické léčby, stabilizované, kde poruchy mají rozsah do poloviny stupnice úplné poruchy funkčních schopností, např. stomie, penektomie, kolektomie nebo enukleace bulbu oka při zhoršeném vizu vidoucího oka nebo ztráta končetiny v předloktí nebo v bérci nebo parciální laryngektomie nebo stabilizace po alogenní transplantaci nebo stavy během podávání biologické léčby, nežádoucí a dlouhodobé závažné funkční postižení v důsledku dlouhodobé hormonoterapie či biologické léčby, výkon některých denních aktivit omezen.
MPPS 35–45 %: Patří sem karcinomy štítné žlázy T2a–T3, po onkologické léčbě, která s sebou přinesla významné komplikace: parézu hlasivek např. i s nutností provedení přechodné tracheostomie.
• 1d) těžké postižení, stavy v kompletní remisi, po ukončení aktivní onkologické léčby, stabilizované, kde poruchy mají rozsah více než polovinu stupnice úplné poruchy funkčních schopností, např. totální laryngektomie nebo resekční výkony v oblasti hlavy a krku s mutilujícími následky, nebo ztráta končetiny ve stehně nebo v paži nebo některé typy diseminovaných nádorů (tj. ve stadiu IV), reverzibilní, vyléčené, po dosažení stabilizace stavu, výkon některých denních aktivit podstatně omezen.
MPPS 50–65 %: Patří sem nádory štítné žlázy jakékoli původní velikosti, u kterých bylo prokázáno uzlinové postižení T1–3, N1–2 a bylo u nich potřeba provést uzlinové blokové krční disekce, ať už jednostranné či oboustranné, či jakékoli další rozšířené resekční výkony na krku (resekce průdušnice, cév a svalů) vyjma thyreoidektomie, které mají mutilující následky (deformity krku, jizevnaté kontraktury a podobně).
• 1e) zvlášť těžké postižení, maligní nádory lokalizované (stadia I, II, III) během onkologické léčby a zpravidla do 6 měsíců po jejím ukončení, pokud trvá kompletní remise, nebo maligní nádory generalizované (stadium IV), nádory primárně diseminované, zpravidla do jednoho roku po ukončení onkologické léčby, pokud trvá kompletní remise, nebo stavy s perzistencí či progresí nádoru, nebo stavy do 6 měsíců po ukončení radioterapie na cranium, nebo nefrostomie, kombinace kolostomie či ileostomie nebo urostomie, nebo úplná ztráta dolní nebo horní končetiny nebo se zcela krátkým pahýlem, elefantiáza končetiny, mutilující růst nádoru, nebo stavy během transplantační léčby (transplantace krvetvorných buněk) a zpravidla do 6 měsíců po jejím ukončení, nebo chronická nemoc štěpu proti hostiteli (GvHD), projevující se jako multiorgánové autoimunitní postižení nebo těžká cytopenie, těžké poruchy imunity s projevy oportunních infekcí nebo septickými stavy, těžké krvácivé projevy nebo stavy s poruchami příjmu potravy, inkontinencí, těžké omezení pohyblivosti (funkčně srovnatelné s těžkými parézami končetin) nebo stavy se selháváním některého orgánu či systému, výkon většiny denních aktivit těžce omezen.
MPPS 70–80 %: Do IV. stadia patří i nádory štítné žlázy jakékoli, i malé velikosti T4a, které však přerůstají pouzdro štítné žlázy a penetrují do okolních struktur, např. průdušnice, laryngu, jícnu, svalů, cév. Pokud se však podaří kompletní chirurgické odstranění a je nádor dobře citlivý na radiojod, může být klient po léčbě i v dlouhodobé remisi a může i dojít ke snížení stupně invalidity v závislosti na přidružených nálezech (léčebných komplikacích).
KAZUISTIKA 1
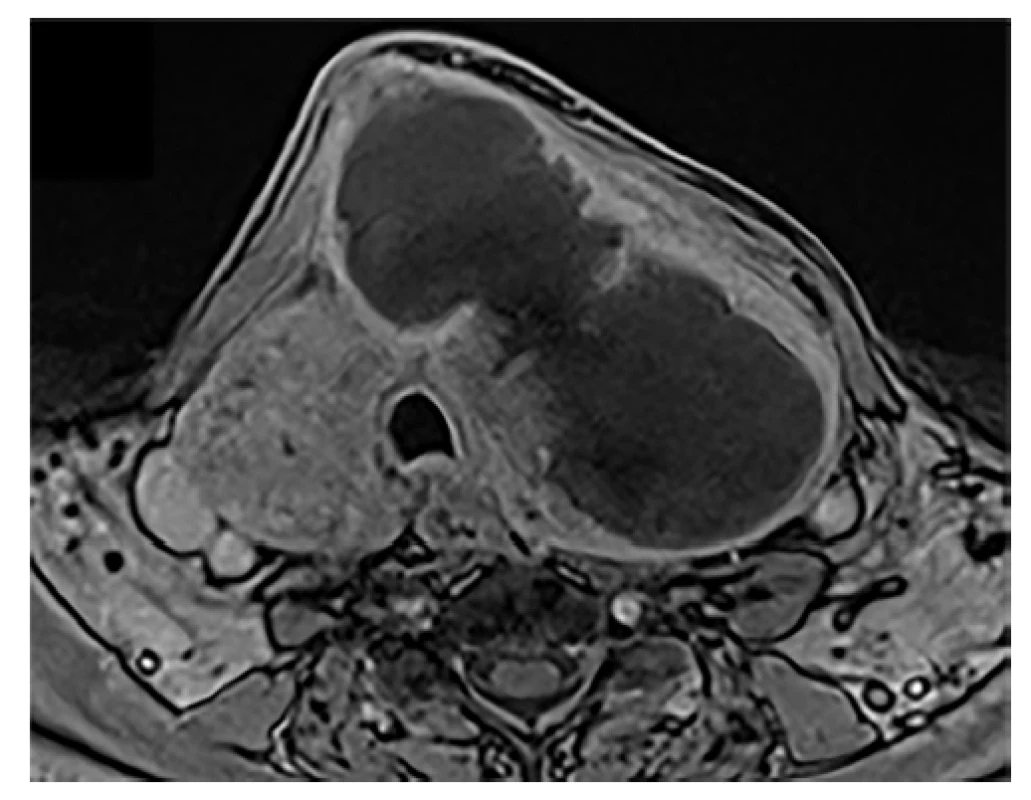
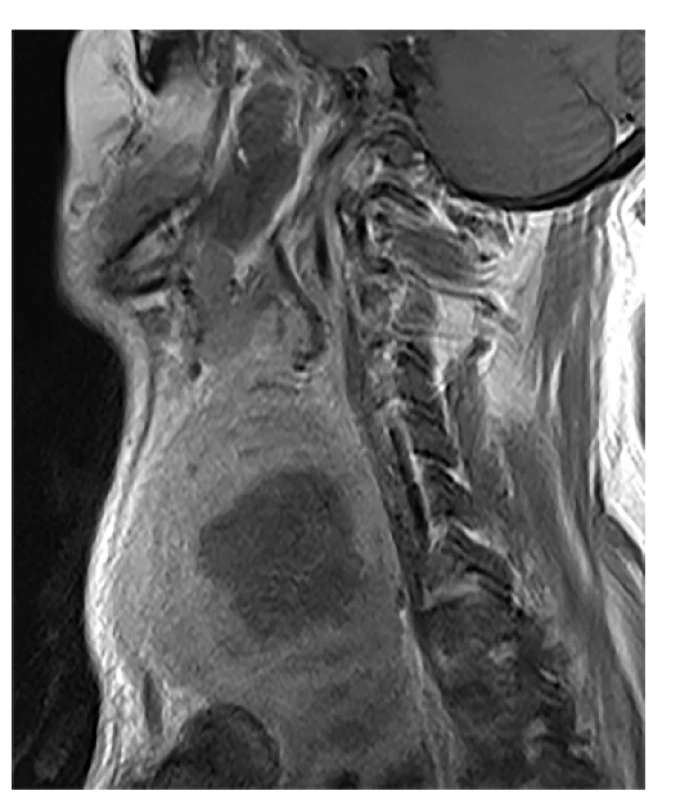
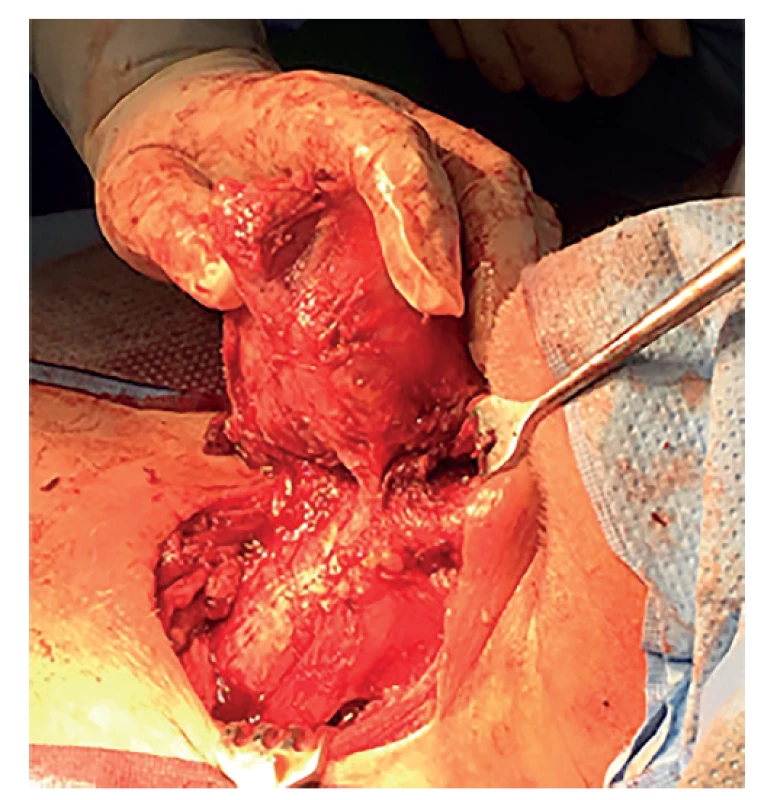
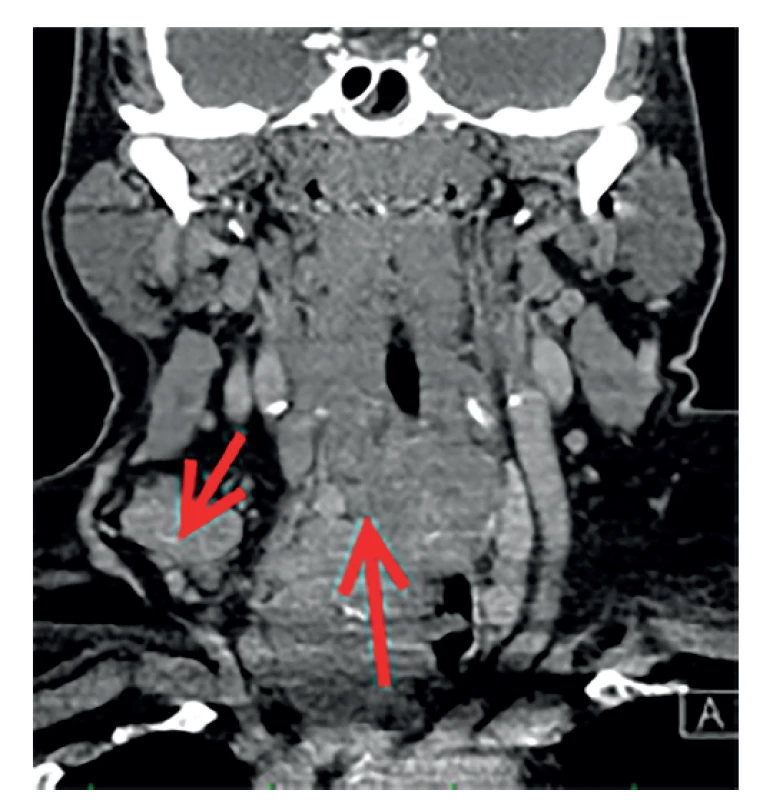
Jedná se o 70letého muže s abscedovaným karcinomem ŠŽ, velikost až 8 cm, skvamózní dediferencovaný karcinom štítné žlázy pravděpodobně primární, jiný primární tumor nebyl nalezen. Provedena byla paliativní levostranná lobektomie ŠŽ s abscesem, bez nutnosti tracheostomie. Vzhledem k histologii by byla indikována zevní radioterapie, ta však onkologem nebyla podána pro infaustní prognózu. Úmrtí 6 měsíců po operaci pro generalizaci – obr. 4, 5, 6, 7, 8).
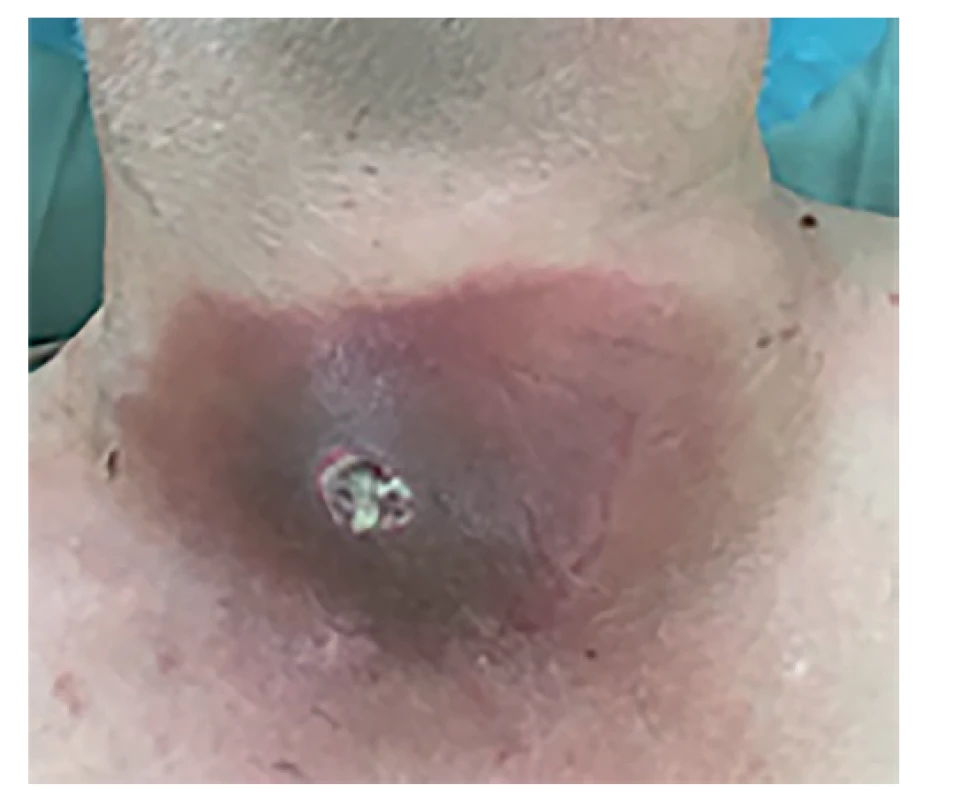
Posudkových lékařů se tato kazuistika netýká, jedná se o muže v důchodovém věku, tudíž zde invaliditu nestanovujeme. Pokud by s tímto nálezem požádal o posouzení invalidity člověk v produktivním věku, s velkou pravděpodobností by mu DNZS byl uznán (podle poznatků lékařské vědy lze předpokládat, že onemocnění bude trvat déle než rok) a pravděpodobně by dosáhl invalidity třetího stupně.
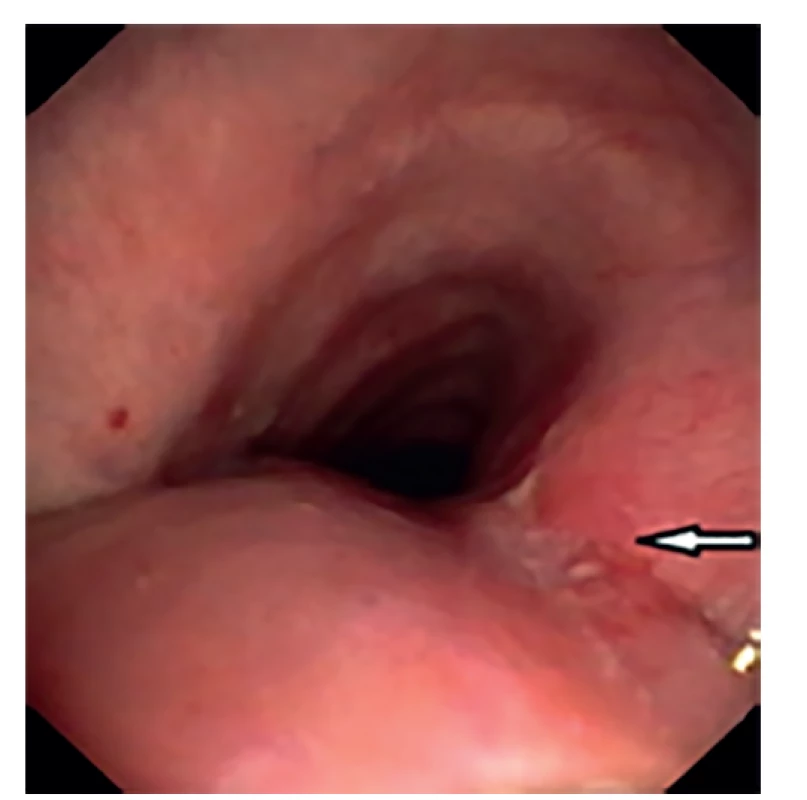
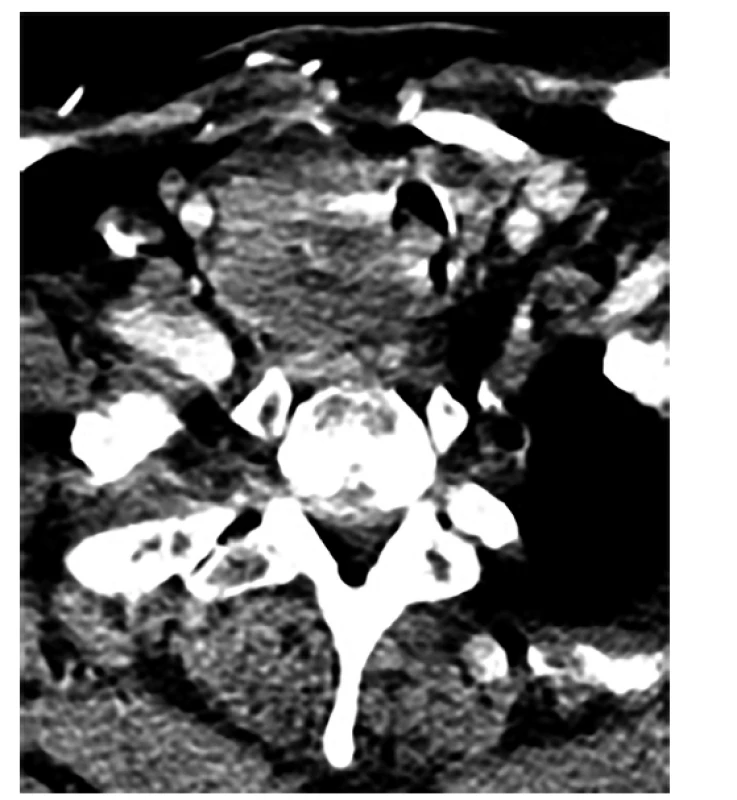
KAZUISTIKA 2
Jedná se o 59letého muže, 6 let progedující dušnost při CHOPN a obezitě, u něhož byl proveden bronchoskopický debulking tumoru invadujícího do trachey, rekanalizace a kryodesobliterace trachey v prosinci 2016 (obr. 9). Pro v. s. karcinom štítné žlázy byla provedena R2 lobektomie pravého laloku s tumorem, peroperačně vrůst do trachey a do obratle. Histologicky se jednalo o papilární karcinom ŠŽ, folikulární variantu. Za 2 měsíce od prvního výkonu byla doplněna druhostranná lobektomie (vlevo), zde již nebyl nalezen PTC, a bloková krční disekce vpravo i vlevo. Na obou stranách nález 2 uzlin s PTC i s extrakapsulární propagací. Nález drobného metastatického postižení plic a skeletu (Th2, Th9). Léčba radiojodem celkem 4krát, poté ještě pokus o exploraci, nalezen kamenný, tuhý infiltrát, neodstranitelný, byla provedena pouze biopsie. Byla indikována zevní radioterapie krku a Th páteře, ukončena v květnu 2019, na kontrolním CT ze září 2019 nález tumoru stenózujícího tracheu, metastáza pravé hlasivky, jsou zmenšené uzliny v mediastinu vpravo, generalizace do plic a skeletu je neměnná. V únoru 2020 byla podána další, 5. terapeutická dávka radiojodu 7.4 GBq.
V roce 2011 byl uznán invalidním v II. stupni pro dekompenzovanou farmakorezistentní hypertenzi s hypertrofií LKS, lehkou dilatací ascententní aorty, s dušností NYHA II.–III. kombinované etiologie, dále CHOPN, astma bronchiale, BMI 37,3. Bylo posouzeno podle přílohy k vyhlášce č. 359/2009 Sb., podle kapitoly IX., odd. A, položka 8c ve výši 45 %, navýšeno o 10 % pro další zdravotní postižení. V dalším posouzení bylo hodnoceno stejným procentním poklesem, podle stejné kapitoly s trvalou platností.
V roce 2015 změna invalidity na III. stupeň, nyní jako hlavní příčina DNZS je CHOPN s astmatem a trvale těžkou ventilační poruchou kombinované etiologie, dušnost NYHA III. Bylo posouzeno podle kapitoly X, oddíl B, položka 1c ve výši 60 %, navýšeno o 10 % pro další zdravotní postižení s trvalou platností.
V prosinci 2016 zjištěn obrovský karcinom štítné žlázy prorůstající do trachey. Vzhledem k nálezu lokálnímu i k metastatickému postižení, věku klienta by i tento nález odpovídal invaliditě III. stupně s trvalou platností, pokud by karcinom štítné žlázy byl zvolen rozhodující příčinou DNZS (posouzeno podle kapitoly II, oddíl A, položky 1e, zvlášť těžké postižení, kam patří maligní nádory diseminované s poklesem pracovní schopnosti o 70–80 %).
KAZUISTIKA 3
Jednalo se o 59letou ženu, absolventka VŠE, pracující v administrativě, naposledy pracující jako osobní asistent na DPP na 16 hodin týdně, nebyla u ní vedená pracovní neschopnost. Byla indikována k TTE pro suspektní uzel podle FNAB. Peroperačně byl nalezen kamenný uzel s invazí do trachey. V červnu 2017 byla provedena TTE a shaving trachey (+ lymfadenectomie skupiny VI). Definitivní histologie multifokální papilární karcinom, folikulární varianta, velikost nádorového uzlu 11 mm, T4aN0M0 s nálezem pozitivního resekčního okraje v místě vrůstu. Resekce trachey byla provedena 10. pooperační den, histologicky již v prstencích trachey dále nádor nezastižen, průběh bez komplikací, propuštěna 3. pooperační den. V srpnu 2017 zažádala o invaliditu, klientce nebyl uznán dlouhodobě nepříznivý zdravotní stav, doporučeno zažádat o invaliditu začátkem roku 2018.
V srpnu 2017 byla podána 1krát radioterapeutická dávka. Nyní trvá remise onemocnění, bez známek lokální recidivy, diagnostická scintigrafie je negativní.
Klientka byla posuzována rovněž v námitkovém řízení v říjnu 2017, kdy byl uznán DNZS, a byla přiznána invalidita třetího stupně s trvalou platností vzhledem k věku klientky.
KAZUISTIKA 4
U 17letého mladého muže byl v prosinci 2010 odstraněn nádor štítné žlázy, diferencovaný papilární karcinom T3N1bN0 metastazující do 4 regionálních ze 12 lymfatických uzlin. Proběhla aplikace radiojódu. V červenci 2011 reoperace s odstraněním 2 uzlin s PTC vlevo regionu VI a další aplikace radiojodu. V prosinci 2013 reoperace – parciální sternotomie a odstranění postižených uzlin z mediastina. V červnu 2017 odstranění recidivy PTC v uzlině před průdušnicí. Od roku 2014 pracuje v plném úvazku jako servisní technik. Nádor se stal radiorefrakterním. Byla nalezená somatická mutace v nádoru a jedná se o familiární výskyt. Léčebné možnosti jsou omezené (vzhledem k rezistenci buněk na radiojod). Přetrvává vyšší hladina thyreoglobulinu, vzhledem k anamnéze je ohrožen diseminací. Překlasifikováno endokrinologem na T4aN1aM0, nejedná se o stav v kompletní remisi. Je nasazená supresní léčba thyreoidálními hormony (vysoké dávky). Na zobrazo vacích metodách bez nálezu makroskopické recidivy. Stěžuje si na únavnost a sníženou fyzickou kondici.
Byl posouzen v námitkovém řízení podle kap. II, oddíl A, položka 1c jako středně těžké postižení, s MPPS na 35 %, která byla o 10 % snížena pro minimální vliv postižení na pracovní výkon na výsledných 25 %, nebyl opakovaně uznán invalidním.
Z doložených nálezů není zřejmá dynamika hladiny thyreoglobulinu. Jedná se zřejmě o biochemickou perzistenci nádoru, jistě jde o vysoce rizikového klienta stran opakovaných recidiv nemoci a i možnosti diseminace. Překlasifikování podle TNM řadí onemocnění do IV. stadia, nyní je však onemocnění relativně stabilizované. Zřejmě bylo možné se přiklonit spíše k uznání invalidity prvního stupně, pochopitelné ale je i zohlednění plného pracovního úvazku klienta posudkovým lékařem. Je otázkou, jak se s tímto posouzením vyrovnal klient, neboť většina klientů chápe přiznání invalidity spíše jako uznání závažnosti jejich onemocnění, než jako příspěvek na dorovnání sníženého pracovního úvazku.
ZÁVĚR
Karcinomy štítné žlázy jsou ve srovnání s jinými zhoubnými nádory relativně méně časté a obvykle mají dobrou prognózu, až v 80 % mohou být plně kurabilní. Velký význam má záchyt časných stadií. Chirurgická léčba je primární modalitou v léčbě karcinomu štítné žlázy a vždy máme snahu o radikální resekci. Rozšířené resekce pro přímou invazi do okolních struktur jsou indikované, zlepšují celkové přežívání, ale musí být pečlivě zváženo individuální riziko a měla by být snaha se vyhnout mutilujícím neradikálním výkonům. I debulking lokálně pokročilých karcinomů má smysl pro kontrolu a monitorování průběhu onemocnění či jako paliace v závislosti na histologickém typu nádoru. Výkony na štítné žláze lze kombinovat s výkony na jiných orgánových systémech (sdružené výkony: resekce jater, sterna či plic při malém počtu metastáz) s nízkým perioperačním rizikem v centrech s velkou zkušeností s hrudní i břišní chirurgií, ve spolupráci s ORL a endokrino-onkologem.
Posudkový lékař se setkává se všemi stadii nemoci, musí si být vědom léčebných možností, které se v průběhu času posouvají, zlepšují, i jejích limitů a možných komplikací. Nejobtížnější je posuzování hraničních případů.
Seznam zkratek
ATA – American thyroid association
DNZS – dlouhodobě nepříznivý zdravotní stav
DTC – diferencovaný thyreoidální nádor (karcinom)
LE – lobektomie štítné žlázy LU – lymfatické uzliny
MPPS – míra poklesu pracovní schopnosti
MTC – medulární karcinom, medular thyroid cancer
NLR – nervus laryngeus recurens
PFS – progression free survival
PTC – papilární karcinom, papilar thyroid cancer
RF – radiofarmakum, v tomto případě 131I
Tgl – thyreoglobulin
TTE – totální thyreoidektomie
Adresa pro korespondenci:
MUDr. Martina Fialová
ČSSZ pro Prahu a Střední Čechy
Sokolovská 855/225
190 00 Praha 9
e-mail: martina.fialova@cssz.cz
Sources
1. Vlček P. Radiojod-refrakterní karcinom štítné žlázy a správné načasování systémové léčby. Head and Neck Cancer News, 2020; 3 : 6–11.
2. Kopečková K. Nádory štítné žlázy – diferencované karcinomy a medulární karcinom, Head and Neck Cancer News, 2020; 3 : 4–5.
3. Švébišová H. Léčba pacientů se zhoubnými nádory štítné žlázy. Head and Neck Cancer News, 2020; 3 : 13–15.
4. Jurečková A. Diferencovaný a medulární karcinom štítné žlázy. Head and Neck Cancer News, 2020; 3 : 22.
5. Králík R. Aktuálne trendy v chirurgickej liečbe nádorov štítnej žľazy. Onkológia, Bratislava 2015; 10(5): 278–281.
6. Cooper D, et al. Revised American Thyroid Association Management guidelines for patients with thyroid nodules and differentiated thyroid cancer: The American Thyroid Association (ATA)guidelines taskforce on thyroid nodules and differentiated thyroid cancer. Thyroid 2009;19[11]:1167−1214. doi:10.1089/ thy.2009.0110.
7. Gimm O., Dralle H. Lymphadenektomie beim Schildrusen - and Nebenschilddrusenkarzinom. Chirurg, 2007;78 : 182−193.
8. Dralle H, et al. Impact of extent of resection for thyroid cancer invading the aerodigestive tract on surgical morbidity, local recurrence, and cancer-specific survival. Surgery 2010;148(6):1257−1266.
9. Cooper D, et al. Revised American Thyroid Association management guidelines for patiens with thyroid nodules and differentiated thyroid cancer. Thyroid 2009;19 : 11.
10. Dvořák J. Štítná žláza, chirurgická anatomie, operační technika. 2. vyd. Serifa Praha 2002;244–252.
11. Webový portál – Epidemiologie zhoubných nádorů v České republice. http://www.svod.cz/ Report diagnózy: C73 - ZN štítné žlázy https://www.svod.cz/report.php?diag=C73&type=pdf.
12. Kraus J., Plzák J., Kastner J. Chirurgická léčba nádorů hlavy a krku – část I. Konference 2005 VIII. setkání Klubu mladých onkologů: 19, https://www.linkos.cz/lekar-a-multidisciplinarni - tym/kongresy/po-kongresu/databaze-tuzemskych-onkologickych-konferencnich-abstrakt/chirurgicka-lecba-nadoru - hlavy-a-krku-cast-i/.
13. Glover A, Gundara J, Norlén O, et al. The pros and cons of prophylactic central neck dissection in papillary thyroid carcinoma. Gland Surg, 2013;2[4]:196–205. doi: 10.3978/j.issn.2227 - 684X.2013.10.05.
14. National Comprehensive Cancer Network. NCCN Clinical Practice Guidelines in Oncology (online), 2014 URL: < http://www. nccn.org/professionals/physician_gls/pdf/thyroid.pdf>[cit. 2014-12-15].
15. Shimaoka K, Schoenfeld D, DeWys W, et al. A randomized trial of doxorubicin versus doxorubicin plus cisplatin in patients with advanced thyroid carcinoma. Cancer, 1985;56 : 2155–60.
16. De Besi P, Busnardo B, Toso S, et al. Combined chemotherapy with bleomycin, adriamycin, and platinum in advanced thyroid cancer. J Endocrinol Invest., 1991;14 : 475–80.
17. Schlumberger M, Abdelmoumene A, Delisle M. Treatment of advanced medullary thyroid cancer with an alternating combination of 5 FU-streptozocin and 5 FU-dacarbazine. The Groupe d’Etude des Tumeurs a Calcitonine (GETC). Br J Cancer. 1995;71 : 363–365.
18. Smallridge R, Ain K, Asa S, et al. American Thyroid Association guidelines for management of patients with anaplastic thyroid cancer. Thyroid, 2012, Nov;22(11):1104–1139.
19. Haugen B, Alexander E, Bible K, et al. American Thyroid Association Management Guidelines for Adult Patients with Thyroid Nodules and Differentiated Thyroid Cancer: the American Thyroid Association Guidelines Task Force on Thyroid Nodules and Differentiated Thyroid Cancer. Thyroid, 2016;26[1]:1–133.
20. Azrif M, Slevin N, Sykes A. Patterns of relapse following radiotherapy for differentiated thyroid cancer: implication for target volume delineation. Radiother Oncol., 2008;89 : 105–113.
21. Bellantone R, Boscherini M, Lombardi C. Medullary thyroid carcinoma: surgical management of primary tumor and locoregional recurrence. Rays, 2000;25 : 267–271.
22. Kebebew E, Greenspan F, Clark O, et al. Anaplastic thyroid carcinoma: treatment outcome and prognostic factors. Cancer, 2005;103 : 1330–1335.
23. De Crevoisier R, Baudin E, Bachelot A, et al. Combined treatment of anaplastic thyroid carcinoma with surgery, chemotherapy, and hyperfractionated accelerated external radiotherapy. Int J Radiat Oncol Biol Phys., 2004; 60 : 1137–1143.
24. Smallridge R, Ain K, Asa S, et al. American Thyroid Association guidelines for management of patients with anaplastic thyroid cancer. Thyroid, 2012; 22(11):1104–1139.
25. Sociální pojištění 2020 úplné znění, č. 1355, vyhláška č. 359/2009 Sb., s. 218–225.
Labels
Medical assessment Occupational medicineArticle was published in
Medical Revision

2021 Issue 1
-
All articles in this issue
- Revizní lékařství v turbulencích doby
- Nádory štítné žlázy z pohledu posudkového lékaře
- Využití elektronické evidence karantény v době pandemie onemocnění covid-19
- Kazuistika pacientky léčené pro zhoubný nádor v procesu potvrzování lázeňského návrhu revizním lékařem zdravotní pojišťovny
- Ke schopnosti zvládat základní životní potřeby
- Medical Revision
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Nádory štítné žlázy z pohledu posudkového lékaře
- Ke schopnosti zvládat základní životní potřeby
- Revizní lékařství v turbulencích doby
- Využití elektronické evidence karantény v době pandemie onemocnění covid-19