Indikace axilární disekce uzlin při nálezu mikrometastatického postižení sentinelové uzliny u karcinomu prsu
Indication of the axillary lymph node dissection in micrometastatic lymph node involvement of breast cancer
Introduction:
Axillary lymph node dissection (ALND) is clearly recommended only for 3 or more positive sentinel lymph nodes today. It is not indicated for a negative sentinel lymph nodes and presence of only isolated tumor cells. The benefit of ALND is further investigated in patients with less than 3 positive sentinel nodes and/or with micrometastatic involment only.
Aim:
To assess the indication of the ALND when the micrometastatic involvement of sentinel node of breast cancer is detected.
Methods:
Biopsy of sentinel lymph nodes with periareolar application of radiopharmaceutical Sentiscint. 265 patients, 82 of them with positive sentinel lymph nodes, 17 with micrometastatic involvement only, 4 with the combination of micrometastatic and macrometastatic involvement in two different sentinel lymph nodes. The ALND was performed in 7 patients with only micrometastatic involvement and in all 4 patients with a combination of micrometastatic and macrometastatic sentinel lymph node involvement. Patients were then monitored for 41 months in average.
Results:
At least two sentinel lymph nodes were removed in all patients. Only negative lymph nodes were found in axilla after ALND in 7 patients with isolated micrometastatic involvement of SLN and at least one other negative node. No axillary recurrence has been detected during the follow-up period in the remaining 10 patients. Metastatic axillary lymph nodes were found after ALND at half of the patients with a combination of micrometastatic and macrometastatic involvement of various SLN.
Conclusion:
It is not possible to predict the axillary lymph node status when only one sentinel lymph node with the micrometastatic involvement is removed and to stop ALND. But if we find at least one other negative lymph node next to isolated micrometastatic involvement of SLN, the risk of axillary lymph node metastases is small and we do not have to indicate ALND.
Key words:
breast cancer, sentinel lymph nodes, micrometastases
:
Milan Šimánek 1; Václav Abrahám 2; Josef Hruška 3
:
Oddělení nukleární medicíny
1; Onkologické oddělení
2; Chirurgické oddělení Nemocnice Pelhřimov p. o., ČR
3
:
NuklMed 2015;4:4-7
:
Original Article
Úvod:
Axilární disekce lymfatických uzlin (ALND) je dnes jednoznačně doporučována pouze u 3 a více pozitivních sentinelových uzlin (SLN). Není indikována u negativní sentinelové uzliny a u přítomnosti pouze izolovaných tumorózních buněk. Přínos ALND je dále zkoumán u pacientek s méně než 3 pozitivními sentinelovými uzlinami a/nebo pouze s mikrometastatickým postižením.
Cíl:
Posouzení indikace axilární disekce uzlin při nálezu mikrometastatického postižení sentinelové uzliny u karcinomu prsu.
Metoda:
Biopsie sentinelové uzliny s periareolární aplikací Sentiscintu. Soubor 265 pacientek, u 82 pozitivní sentinelová uzlina, u 17 prokázáno pouze mikrometastatické postižení, u 4 byla nalezena kombinace mikrometastatického a makrometastatického postižení dvou různých sentinelových uzlin. U 7 pacientek s pouze mikrometastatickým postižením a u všech 4 pacientek s kombinací mikrometastatického a makrometastatického postižení sentinelových uzlin byla provedena ALND. Pacientky byly následně sledovány v průměru 41 měsíců.
Výsledky:
U všech pacientek byly vyjmuty při SLNB alespoň dvě sentinelové uzliny. U 7 pacientek s izolovaným mikroskopickým postižením SLN a alespoň jednou další vyjmutou a negativní uzlinou při SLNB byly po ALND nalezeny v axile pouze negativní lymfatické uzliny, u zbylých 10 pacientek nebyla prokázána axilární rekurence v průběhu sledování. U poloviny pacientek s kombinovaným mikrometastatickým a makrometastatickým postižením různých SLN bylo nalezeno po ALND metastatické postižení i dalších axilárních uzlin.
Závěr:
Při vyjmutí pouze jedné sentinelové uzliny s nálezem izolovaného mikrometastatického postižení není možno predikovat postižení dalších axilárních uzlin a upustit od ALND. Pokud ale nalezneme vedle izolovaného mikrometastatického postižení uzliny alespoň jednu negativní uzlinu, je riziko postižení dalších axilárních uzlin malé a není nutné indikovat ALND.
Klíčová slova:
karcinom prsu, sentinelová uzlina, mikrometastázy
ÚVOD
Metastatické postižení axilárních uzlin je významným prognostickým faktorem karcinomu prsu rozhodujícím o volbě komplexní onkologické léčby. Před zavedením biopsie sentinelové uzliny (SLNB) byl stav uzlin zjišťován axilární disekcí lymfatických uzlin (ALND). Při použití metodiky SLNB se dnes frekvence ALND významně snížila u časných stádií karcinomu prsu bez hmatných axilárních lymfatických uzlin. Exenterace axily je aktuálně jednoznačně doporučována pouze u 3 a více pozitivních sentinelových uzlin (SLN). Není naopak indikována u sentinelové uzliny bez prokázaných nádorových buněk nebo při přítomnosti pouze izolovaných nádorových buněk (ITC). 1-5
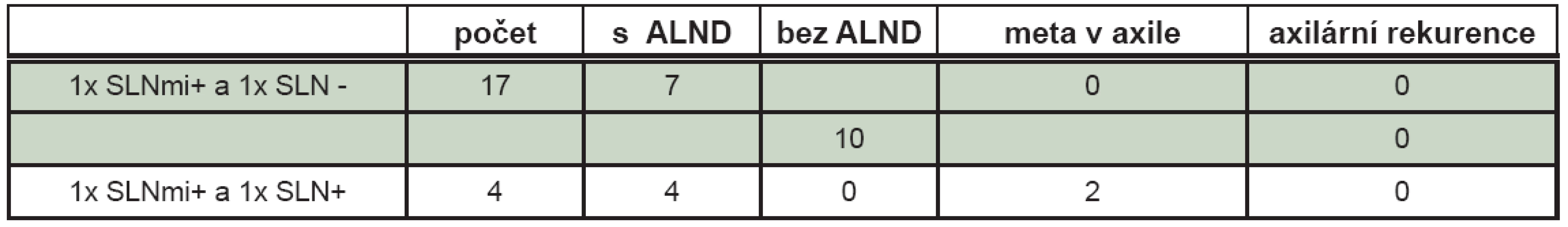
Přínos ALND je dále zkoumán u pacientek s méně než třemi pozitivními sentinelovými uzlinami a/nebo pouze s mikrometastatickým postižením. Přehled je uveden v tabulce 1.
Nové doporučení Americké společnosti klinické onkologie (ASCO) pro rok 2014 nevyžaduje ALND u 1 až 2 pozitivních sentinelových uzlin v případě, že prs je zcela ozářen. 6 Přesto u makrometastatického postižení SLN uplatňujeme na našem pracovišti prozatím konzervativní přístup s provedením ALND a očekáváme doporučení z dalších velkých studií, které v sobě zřejmě zahrnou i vazbu na komplexní terapii.
U mikrometastatického postižení, jehož četnost roste, však provedení ALND kriticky zvažujeme a porovnáváme naše lokální výsledky s publikovanými doporučeními. Selektivní výběr uzlin k histologickému vyšetření podle metodiky SLNB s sebou přináší až 2% roční nárůst incidence mikrometastatického postižení uzlin. 7,8 Kvůli nejasnému klinickému významu takto zachycených mikrometastáz bylo v rámci TNM klasifikace zavedeno speciální označení pN1mi.
Podle metodiky SLNB je s mírně odlišnou úspěšností zobrazováno a exstirpováno různé množství uzlin – závisí to zejména na velikosti částic použitého radiofarmaka a na místě vpichu. Optimální počet 3 uzlin není bohužel vždy možno vyjmout – zejména s ohledem na nízkou radioaktivitu uzliny vůči okolní tkáni. Při SLNB je tedy často vyjmuta jen jedna či dvě uzliny. Proto je potřebné zvolit jasná kritéria pro rozhodování o provedení ALND podle míry rizika postižení dalších axilárních uzlin i při menším počtu vyjmutých sentinelových uzlin.
CÍL
Zhodnocení výskytu metastatického postižení axilárních uzlin po ALND, která byla provedena při nálezu mikrometastatického postižení (některé) sentinelové uzliny. Určení rizika výskytu makrometastatického postižení axilárních uzlin podle počtu a metastatického postižení sentinelových uzlin. Doporučení vhodného postupu při SLNB pro axilární kontrolu nemoci při nálezu mikrometastatického postižení sentinelové uzliny.
METODA
SLNB byla provedena po aplikací 50 MBq radiofarmaka (RF) s většími koloidními částicemi (průměrně 140 nm) – preparát Sentiscint (MEDI-RADIOPHARMA Ltd., HU) o objemu 0,15–0,25 ml do okolí prsní bradavky u pacientek s velikostí tumoru do 50 mm (T1,T2 v TNM klasifikaci) a klinicky negativními lymfatickými uzlinami.
Časná lymfoscintigrafie po 10 minutách od aplikace je zaznamenána v přední šikmé projekci s horní končetinou zvednutou za hlavu. Po zobrazení uzliny akumulující radiofarmakum je barevně označen průmět uzliny na kůži. Pozdní akvizice probíhá u domácích pacientů po 15 hodinách, u pacientů ze spolupracující nemocnice po 3 hodinách. Zobrazována je standardně přední šikmá a přední projekce na dvouhlavé gamakameře opět se zvednutou horní končetinou za hlavu a s případným doplněním barevných značek na kůži nad průměty dalších akumulujících uzlin.
Po pozdním scanu je změřena perkutánní radioaktivita zobrazených uzlin sondou C-trak (výrobce Care Wise Medical Products Corporation, USA) v impulsech za sekundu. Nejprve měříme v přední šikmé projekci v okolí kožních značek, označujících průměty uzlin, a zaznamenáváme nejvyšší naměřenou aktivitu. Poté upravujeme polohu paží do upažení – polohy pacientky při operaci. Při upažení ale většinou dochází k posunu uzlin. Opět proto provádíme měření sondou a hledáme aktivitu blízkou původně zaznamenané maximální aktivitě v přední šikmé projekci. Při nalezení obdobné maximální aktivity provádíme definitivní označení na kůži.
Během několika následných hodin je proveden vlastní chirurgický zákrok. Operatér vyjímá ideálně 3 aktivní uzliny. Při zobrazení více než 3 aktivních uzlin se exstirpují pouze ty s aktivitou nad jednu desetinu aktivity nejvíce akumulující uzliny (ta nemusí být vyjmutá nutně jako první, ani nemusí jít nutně o první sentinelovou uzlinu). Při zobrazení nebo vyjmutí méně než 3 uzlin není pravidlo „jedné desetiny“ uplatňováno a jsou vyjímány i uzliny s aktivitou nižší. Dále se vždy exstirpují i neaktivní ale peroperačně hmatné – zvětšené uzliny. Barvivo k vizualizaci lymfatik (patent blau) již v naší upravené metodice nepoužíváme.

Histologické hodnocení zajišťuje Bioptická laboratoř Plzeň včetně imunohistochemického vyšetření. Všechny pacientky jsou dále klinicky sledovány.
SOUBOR
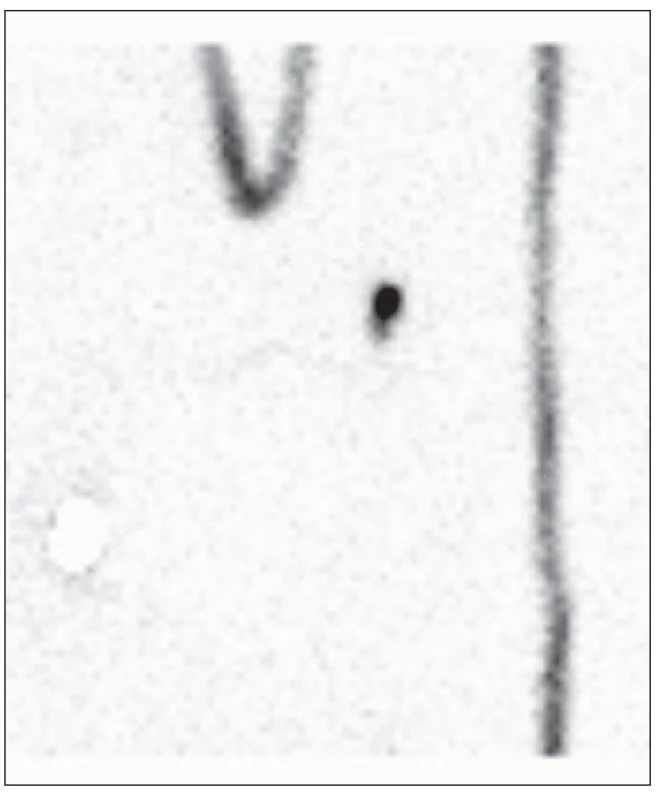
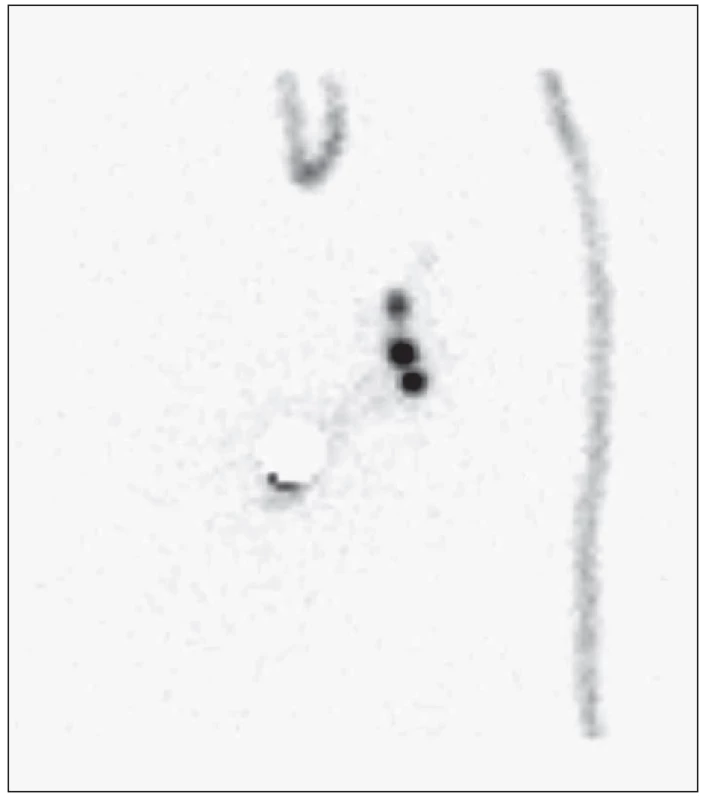
V letech 2006–2013 bylo vyšetřeno metodou SLNB s periareolární aplikací radiofarmaka 265 pacientek (průměrný věk 62,4 ± 8,7 roku, rozptyl 35–86 let), pravý prs postižen u 116 (44 %), levý u 149 (56 %). V průměru bylo zobrazeno 2,1 sentinelových uzlin (± 0,8, rozptyl 1–8), vyjmuto v průměru 2,4 uzlin (± 0,98, rozptyl 1–7). U 82 pacientek (31 %) byla pozitivní sentinelová uzlina (makro nebo mikrometastatické postižení). Z toho u 17 pacientek (6,4 % z celkového počtu pacientek) bylo prokázáno pouze mikrometastatické postižení (velikost metastázy 0,2–2 mm). U dalších 4 pacientek (1,5 %) byla nalezena kombinace mikrometastatického a makrometastatického postižení dvou různých sentinelových uzlin, přičemž nebylo možné jednoznačně odlišit, která uzlina byla skutečně první sentinelová. (Obr. 1, 2) U 7 pacientek s pouze mikrometastatickým postižením a alespoň jednou negativní uzlinou byla provedena ALND. ALND byla také provedenau všech 4 pacientek s kombinací mikrometastatického a makrometastatického postižení sentinelových uzlin. Pacientky byly následně sledovány v průměru 41 měsíců.
VÝSLEDKY
U všech pacientek s mikrometastatickým postižením SLN byly vyjmuty při SLNB alespoň dvě sentinelové uzliny. Ve skupině 17 pacientek se solitárním mikrometastatickým postižením SLN a alespoň jednou další vyjmutou a negativní uzlinou při SLNB byly u 7 pacientek po ALND nalezeny v axile pouze negativní lymfatické uzliny. U zbylých 10 pacientek bez ALND nebyla prokázána axilární rekurence v průběhu sledování.U poloviny pacientek s kombinovaným mikrometastatickým a makrometastatickým postižením různých SLN bylo nalezeno po ALND metastatické postižení i dalších axilárních uzlin. U druhé poloviny byly axilární uzliny negativní. (Tab. 2)
DISKUZE
Pacientek s kombinovaným mikro a makrometastatickým postižením různých sentinelových uzlin je jen marginální množství v celém sledovaném souboru (4 pacientky z 265 sledovaných, tj. 1,5 %). V podsouboru pacientek s mikrometastatickým postižením SLN ale již tvoří přibližně 20% podíl (4 pacientky z 21). Kdybychom v tomto podsouboru vyjmuli pouze jednu sentinelovou uzlinu, nalezli mikrometastatické postižení a dále neprováděli ALND, u dvou pacientek z 21 (10 %) bychom nenalezli makrometastatické postižení axily. Při vyjmutí dvou sentinelových uzlin je totiž někdy těžké rozhodnout o jejich pořadí. Polohu ani aktivitu uzliny nelze (v naší metodice SLNB) použít jako jednoznačné kritérium „pravosti“ sentinelové uzliny k cílené exstirpaci ani při radiačně navigovaném výkonu. Proto bychom se pak měli řídit postupem, který uplatňujeme v případě makrometastatického postižení SLN - tedy provést ALND. (Obr. 1, 2) Z obrázku 1 je patrné, že někdy nelze od sebe dobře rozlišit zobrazené uzliny ani na gamakameře. Na obrázku 2 je sice možné na gamakameře vidět odděleně více uzlin, při radiačně navigovaném výkonu je ale nebylo možno bezpečně odlišit in vivo. Nalezená aktivita uzliny s makrometastázou byla navíc obdobná jako aktivita s mikrometastázou.
Vcelku jednoznačný výsledek jsme získali u pacientek s jen solitárním mikrometastatickým postižením SLN a alespoň jednou další negativní uzlinou vyjmutou během SLNB po zhodnocení ALND a dlouhodobého sledování axily.
Protože mikrometastatické postižení i jen jedné exstirpované SLN je považováno za negativní prognostický faktor 9, je nutné provést ještě analýzu prognózy u takto postižených pacientek a posoudit význam axilární kontroly nemoci v rámci komplexní terapie.
ZÁVĚR
Při vyjmutí pouze jedné sentinelové uzliny s nálezem izolovaného mikrometastatického postižení není možno s dostatečnou pravděpodobností predikovat postižení dalších axilárních uzlin a upustit od ALND. Pokud nalezneme dvě sentinelové uzliny – jednu s mikrometastatickým a jednu s makrometastatickým postižením – provedeme ALND. Pokud vyjmeme dvě a více sentinelové uzliny a nalezneme vedle solitárního mikrometastatického postižení uzliny alespoň jednu negativní uzlinu, je riziko postižení dalších axilárních uzlin malé a není nutné indikovat ALND.
Milan Šimánek 1, Václav Abrahám 2, Josef Hruška 3
1 Oddělení nukleární medicíny,
2 Onkologické oddělení,
3 Chirurgické oddělení Nemocnice Pelhřimov p.o., ČR
msimanek@hospital-pe.cz
Sources
1. Lyman GH, Giuliano AE, Somerfield MR et al. American Society of Clinical Oncology guideline recommendations for sentinel lymph node biopsy in early-stage breast cancer. J Clin Oncol 2005;23 : 7703-7720
2. National Comprehensive Cancer Network (NCCN) guidelines [online]. [cit. 2014-10-10]. Dostupné na www.nccn.org
3. Krag DN, Anderson SJ, Julian TB et al. Sentinel-lymph-node resection compared with conventional axillary-lymph-node dissection in clinically node-negative patients with breast cancer: overall survival findings from the NSABP B-32 randomised phase 3 trial. Lancet Oncol 2010;11 : 927-933
4. Carlson GW, Wood WC. Management of axillary lymph node metastasis in breast cancer: making progress. JAMA 2011;305 : 606-607
5. Weaver DL, Ashikaga T, Krag DN et al. Effect of occult metastases on survival in node-negative breast cancer. N Engl J Med 2011;364 : 412-421
6. Lyman GH, Temin S, Edge SB et al. Sentinel lymph node biopsy for patients with early-stage breast cancer: American Society of Clinical Oncology clinical practice guideline update. J Clin Oncol 2014;32 : 1365-1383
7. Cronin-Fenton DP, Ries LA, Clegg LX et al. Rising incidence rates of breast carcinoma with micrometastatic lymph node involvement. J Natl Cancer Inst 2007;99 : 1044–1049
8. Weaver DL. Pathology evaluation of sentinel lymph nodes in breast cancer: protocol recommendations and rationale. Mod Pathol 2010;23 Suppl 2:S26-32
9. Reed J, Rosman M, Verbanac KM et al. Prognostic implications of isolated tumor cells and micrometastases in sentinel nodes of patients with invasive breast cancer: 10-year analysis of patients enrolled in the prospective East Carolina University/Anne Arundel Medical Center Sentinel Node Multicenter Study. J Am Coll Surg 2009;208 : 333-340
Labels
Nuclear medicine Radiodiagnostics RadiotherapyArticle was published in
Nuclear Medicine

2015 Issue 1
-
All articles in this issue
- Role of sentinel node in breast cancer
- Indication of the axillary lymph node dissection in micrometastatic lymph node involvement of breast cancer
- Comparison of whole body bone scintigraphy with levels of the serum concentration of human epididymal protein 4 in patients with malignant melanoma
- Internal and external clinical audit in nuclear medicine
- What can you see on the image?
- Nuclear Medicine
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Indication of the axillary lymph node dissection in micrometastatic lymph node involvement of breast cancer
- Role of sentinel node in breast cancer
- Internal and external clinical audit in nuclear medicine
- Comparison of whole body bone scintigraphy with levels of the serum concentration of human epididymal protein 4 in patients with malignant melanoma
