Centrálna krčná disekcia lymfatických uzlín v liečbe diferencovaného karcinómu štítnej žľazy – naše skúsenosti
Central Cervical Dissection of Lymphonodes in the Management of Differentiated Thyroid Carcinoma – Our Experience
Introduction:
Total thyroidectomy (TTE) with central compartment lymphonodes (LU) dissection remains a standard procedure in the treatment of differentiated thyroid carcinomas.
Methodology:
The retrospective study assessed a group of patients undergoing primary or secondary procedures in our clinic.
Patient group:
From 01. 01. 2005 to 31. 07. 2007, a total of 50 patients underwent primary procedures, TTE with dissection of central compartment lymphonodes was performed in 18 patients, 58 patients were reoperated for relapses of the disorder. In the primary procedures, the central compartment lymphonodes were affected with increased rate,proportionally to a T-stage of the disorder – 28 % (T1), 52 % (T2), 58 % (T3). Multifocal carcinoma was associated with a high risk, where metastatic lymphadenopathy occured in 53% of the cases. In the reoperated subjects, relapses of the disorder were recorded in 78% of the patients in their central compartment lymphonodes and their thyreoglobulin levels decreased. Out of 126 patients, paresis of the nervus laryngeus reccurens was recorded in 4 subjects (3.1 %) and postoperative hypoparathyreosis in 14 subjects (11 %).
Conclusion:
Dissection of lymphonodes is a standard part of the surgical management of differentiated carcinomas, providing local control of the disease. 78 % of the relapses were located within the central compartment. Risk and complication rates correspond to those reported in total thyroidectomy.
Key words:
differentiated thyroid carcinoma – surgical management – dissection of the central compartment lymphonodes
Authors:
R. Králik; V. Straka; V. Marek; M. Sabol; P. Chválny; P. Mračna
Authors‘ workplace:
Klinika onkologickej chirurgie LF UKo, Onkologický ústav sv. Alžbety, Bratislava, Slovenská republika
prednosta: doc. MUDr. Š. Durdík, Ph. D.
Published in:
Rozhl. Chir., 2008, roč. 87, č. 3, s. 149-153.
Category:
Monothematic special - Original
Overview
Úvod:
Totálna tyreoidektómia (TTE) s disekciou lymfatických uzlín (LU) centrálneho kompartmentu je štandardnou operáciou v liečbe diferencovaného karcinómu štítnej žľazy. Metodika: Retrospektívne sme vyhodnotili súbor pacientov primárne i sekundárne operovaných na našej klinike.
Súbor pacientov:
Od. 1. 1. 2005 do 31. 7. 2007 sme primárne operovali 50 pacientov, dokončili sme TTE s disekciou LU centrálneho kompartmentu u 18 pacientov, reoperovali sme 58 pacientov pre recidívu ochorenia. Pri primárnych operáciách percento postihnutia LU centrálneho kompartmentu stúpalo s T štádiom ochorenia – 28 % (T1), 52 % (T2), 58 % (T3). Vysoké riziko predstavoval multifokálny výskyt karcinómu, kde v 53 % bola prítomná metastatická lymfadenopatia. Pri reoperáciach bola recidíva ochorenia zaznamenaná u 78 % pacientov v lymfatických uzlinách centrálneho kompartmentu a došlo k poklesu tyreoglobulínu. Parézu nervus laryngeus reccurens sme zaznamenali u 4 pacientov z 126 pacientov (3,1 %) a pooperačnú hypoparatyreózu u 14 pacientov (11 %).
Záver:
Disekcia lymfatických uzlín je štandardná súčasť operačného riešenia diferencovaného karcinómu, zabezpečuje lokálnu kontrolu ochorenia. 78 % recidív bolo lokalizovaných v oblasti centrálneho kompartmentu. Riziko a miera komplikácii je totožná s jednoduchou totálnou tyreoidektómiou.
Kľúčové slová:
diferencovaný karcinóm štítnej žľazy – chirurgická liečba – disekcia lymfatických uzlín centrálneho kompartmentu
ÚVOD
Liečba diferencovaného karcinómu štítnej žľazy pozostáva z chirurgickej liečby, liečby rádiojodom a tyreosupresívnej liečby. Totálna tyreoidektómia (TTE) s disekciou lymfatických uzlín (LU) centrálneho kompartmentu je štandardnou operáciou v liečbe diferencovaného karcinómu štítnej žľazy. O našich skúsenostiach so zavedením disekcie lymfatických uzlín centrálneho kompartmentu pojednáva táto naša práca.
PACIENTI A METÓDA
Na chirurgickej klinike Onkologického ústavu sv. Alžbety sme od 1. 1. 2005 do 31. 7. 2007 operovali a reoperovali celkom 550 pacientov pre ochorenie štítnej žľazy, z toho 126 pacientov s diferencovaným karcinómom štítnej žľazy. Priemerný vek 48,5 rokov, 33 mužov a 93 žien. Retrospektívne sme vyhodnotili dokumentáciu pacientov.
Topograficko-anatomickú klasifikáciu priestorov na krku sme prevzali od prof. MUDr. H. Dralle, Ph.D. z nemeckej kliniky endokrinnej chirurgie v Halle. Centrálny krčný kompartment (CK) je ohraničený kraniálne os hyoideum, kaudálne truncus brachiocefalicus a laterálne artéria carotis (Obr. l).
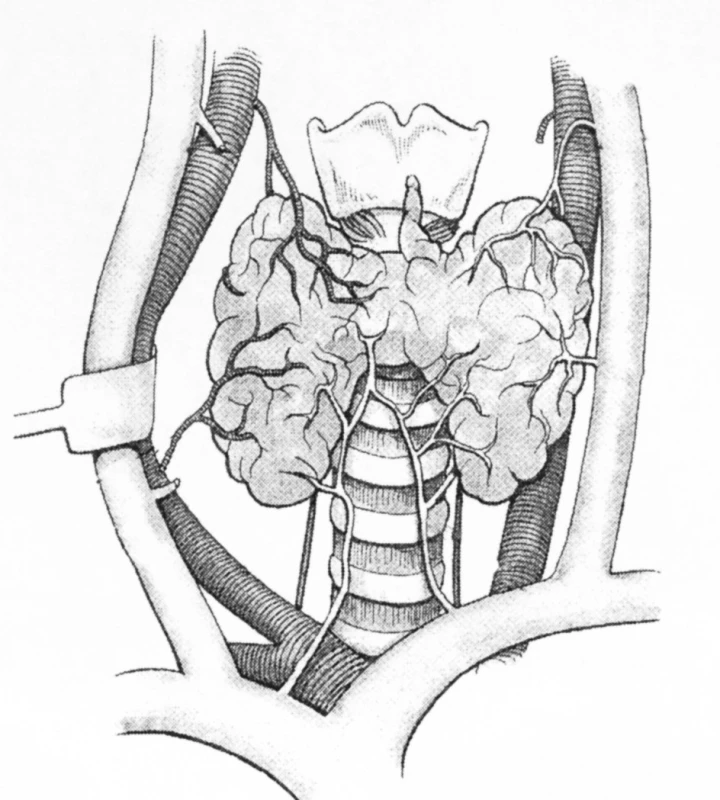
Pred operáciou boli pacienti okrem základných predoperačných vyšetrení – štandardne vyšetrení: USG vyšetrenie krku absolvovali všetci pacienti, MRI vyšetrenie sme indikovali u pacientov so suspektnou recidívou základného ochorenia. Hladinu nádorového markeru tyreo-globulínu (TG) sme vyšetrovali pred operáciou, pred reoperáciou štandardne so stimulovaným TSH, a po operácii so stimulovaným TSH pred podaním rádiojodu. Pooperačne sme na 2. deň realizovali kontrolné ORL vyšetrenie, hladinu vápnika sme vyšetrovali denne. Priemerná doba hospitalizácie bola 5 dní. Pooperačne všetci pacienti absolvovali scintigrafické vyšetrenie rádiojodom za účelom stanovenia akumulácie rádiofarmaka a gamagrafické vyšetrenie krku. Priemerná hodnota pooperačnej akumulácie rádiojódu bola 4,2 %, rozmedzie 3–5,3 % akumulácie, čo hovorí o úplnom, resp. skoro úplnom odstránení tyroidálneho tkaniva, a vhodnosti pacienta na liečbu rádioaktívnym jódom.
Histologický materiál bol štandardne spracovaný. Za histologické kritéria prítomnosti metastáz v lymfatických uzlinách sa považovala prítomnosť patologických buniek, ktoré museli spĺňať cytologické kritéria pre malignitu, ako sú jadrové zárezy, oklúzie, vrstvenie jadier, psammomatózne telieska, a pod.
Operačné postupy sa odvíjali od TNM štádia ochorenia a doporučení European guidelines [6]. Pri cytologicky a per operačne verifikovanom diferencovanom karcinóme štítnej žľazy sme indikovali totálnu tyroidektómiu s disekciou lymfatických uzlín (LU) centrálneho kompartmentu. Pri náhodnom náleze papilárneho mikrokarcinómu, pri splnení predpísaných kritérií (veľkosť do 1 cm /WHO kritérium pre papilárny mikrokacinóm do 2 cm/, bez angioinvázie, bez prerastania puzdra ŠŽ, [6]) sme reoperáciu neindikovali. Dokončenie totálnej tyroidektómie s disekciou lymfatických uzlín sme indikovali vždy s výnimkou už spomenutého papilárneho mikrokarcinómu.
Disekciu lymfatických uzlín centrálneho kompartmentu vykonávame kraniokaudálnym a lateromediálnym smerom, „en-bloc“ so štítnou žľazou. Štandardne preparujeme NLR, ktorý ponechávame in situ, prištítne telieska rovnako vizualizujeme. Ponechávame horné prištítne telieska, dolné odstraňujeme s tukovolymfatickým tkanivom CK a tkanivom štítnej žľazy.
Reoperácie pre diferencovaný karcinóm štítnej žľazy v oblasti centrálneho kompartmentu sme indikovali pri náleze zvýšenej hladiny tyreoglobulínu (pri nesuprimovanom TSH) a jeho progresii, pri patologickom substráte zobrazenom na zobrazovacích vyšetreniach (MRI, USG) a vždy aj ako súčasť inej reoperácie pri patologickej lymfadenopatii. Reoperácie sme neindikovali pri klesajúcej hladine tyreoglobulínu počas liečby rádiojódom (pri minimálnom pozitívnom náleze na zobrazovacích vyšetreniach), nakoľko sa táto liečba považovala za dostatočne účinnú a efektívnu, výnimku tvorili pacienti s hladinou TG vyššou ako 15–20 ng/ml, kde sme preferovali operačný výkon pred celkovom potrebnou vysokou dávkou rádiojódu na likvidáciu patologických ložísk a tým pádom aj vysokému radiačnému zaťaženiu, resp. pacienti s metastázami v lymfatických uzlinách a so vzdialenými metastázami, u ktorých sme chceli odstrániť, čo najviac patologického tkaniva a tým dosiahnuť, čo najväčšiu dostupnosť rádiofarmaka pre vzdialené metastázy. Súbor pacientov sme rozdelili do dvoch skupín:
- skupina: 68 pacientov, z ktorých bolo 50 primárne operovaných a u 18 sme dokončili totálnu tyroidektómiu s disekciou LU CK,
- skupina: 58 pacientov, ktorých sme reoperovali pre recidívu ochorenia v zmysle krčnej lymfadenopatie.
V prvej skupine sme vyhodnotili vzťah metastickej lymfadenopatie v oblasti centrálneho kompartmentu k T-štádiu ochorenia (TNM klasifikácia), multifokalite a veku (Tab. l, Graf 1, Tab. 2).
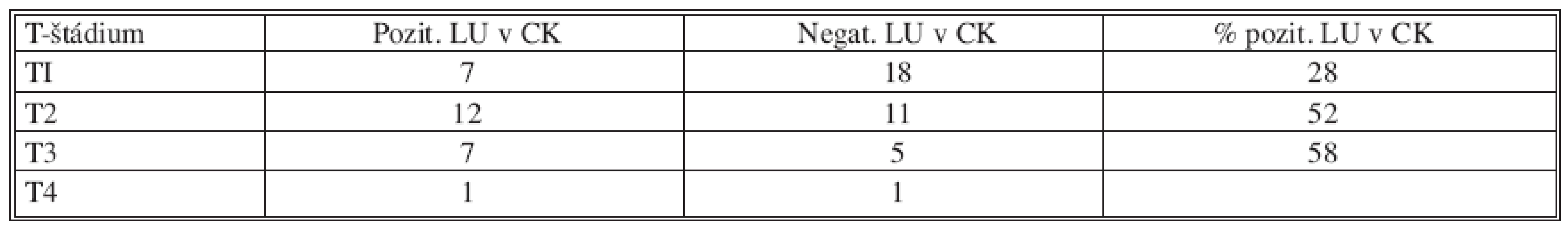


V T1 štádiu z 25 pacientov – 7 pacientov malo pozitívny nález metastatickej lymfadenopatie, čo je 28 %. V T2 štádiu z 23 pacientov, malo 12 metastatickú lymfadenopatiu, čo je 52 %, v T3 štádiu z 12 pacientov malo 7 pozitívny nález, čo je 58 %, v T4 štádiu sme operovali len 2 pacientov, z nich 1 mal pozitívnu lymfadenopatiu. Multifokalitu diferencovaného karcinómu sme verifikovali u 17 pacientov, z nich 9 malo pozitívnu metastatickú lymfadenopatiu. U pacientov do 45. roku života sme zistili pozitívnu lymfadenopatiu u 11 z 18 pacientov (61 %), v staršej vekovej skupine u 13 z 40 pacientov (32 %).
V druhej skupine 58 reoperovaných pacientov sme celkovo našli u 45 (tj. 78 %) pozitívnu metastatickú lymfadenopatiu v oblasti centrálneho kompartmentu. Pozitívny nález na zobrazovacom vyšetrení (MRI) malo 50 pacientov (86 %) z nich u 40 (80 %) malo aj histologický potvrdenú metastatickú lymfadenopatiu. Osem pacientov malo negatívny nález v lokalite CK na zobrazovacom vyšetrení. Operácia bola indikovaná ako súčasť reoperácie na krku pre inú topograficko-anatomickú lokalizáciu metastatickej lymfadenopatie. U 5 z nich sme našli metastickú lymfadenopatiu v lokalite centrálneho kompartmentu (62,5 %). Šesť (10 %) reoperovaných pacientov malo pozitívny nález na gamagrafii krku, zvyšok malo negatívny nález, čo by skôr mohlo hovoriť o dediferenciacií nádoru. 53 pacientov malo vyšetrenú hladinu tyreoglobulínu (pri stimulovanom TSH) pred aj po reoperácii. Celkovo sme zaznamenali pokles hladiny TG u 41 pacientov (77 %), 26 (49 %) pacientov dokonca malo negatívny TG (< 2 ng/ml). Táto skupina sa rozrástla z 12 na 26 pacientov, tj. z 23 % na 49 %. Histologický verifikované metastázy v LU v tejto skupine pacientov (celkový počet 41) boli u 34 pacientov (64 %). Nezmenenú hladinu TG resp. jej vzostup sme zaznamenali u 12 pacientov (23 %), z nich u 8 sme našli metastatickú lymfadenopatiu.
V celom súbore sme zaznamenali u 4 pacientov parézu NLR (3,1 %), 14 pacientov malo hypokalciémiu (11 %), iné komplikácie v zmysle krvácania, resp. infekcii sme nezaznamenali.
DISKUSIA
Liečba diferencovaného karcinómu štítnej žľazy je v prvej línii chirurgická. Odstránenie celej štítnej žľazy je základným predpokladom k ďalšej adjuvantnej liečbe (rádiojód, tyreosupresívna liečba) [2, 6, 7].
Disekcia lymfatických uzlín centrálneho kompartmentu má zásadné miesto v chirurgickej liečbe. 20–50 % pacientov má v čase diagnostiky ochorenia prítomné metastázy v štandardnom histo-patologickom vyšetrení. Pri vyšetrení imunohistochemicky sa zistí až v 90 % prítomnosť metastáz v lymfatických uzlinách [4]. Väčšina mikrometastáz v lymfatických uzlinách môže byť zlikvidovaná adjuvantnou liečbou rádiojódom, resp. zostáva v ďalšom priebehu stacionárna (bez rastu) a je klinicky bezvýznamná. Väčšie znalosti z patobiológie nádorov by mohli napomôcť selekcii pacientov, u ktorých by disekcia lymfatických uzlín bola nutná, resp. zbytočná. Odstránenie tukovo-lymfatického tkaniva z oblasti centrálneho kompartmentu:
- napomáha stanoviť staging ochorenia, pacientov starších ako 45 rokov posúva do III. štádia ochorenia,
- kuratívne odstraňuje nielen prípadné metastázy resp. mikrometastázy v danej lokalite, ale aj disociované nádorové bunky.
Percento metastatického postihnutia stúpa s T-štádiom ochorenia [4], čo súhlasí aj s našimi výsledkami. Pomerne veľké percento (53 %) pozitívnej metastatickej LAP bolo zachytené v skupine pacientov s multifokálnym karcinómom. Multifokálny diferencovaný karcinóm preto považujeme za rizikový faktor pre metastatickú lymfadenopatiu. Čo sa týka veku, v mladšej vekovej skupine (do 45 rokov) sme zachytili až dvojnásobné percento (61 %) výskytu metastatickej LAP ako u pacientov starších ako 45 rokov (32 %). Súhlasí to so známymi poznatkami, že diferencovaný karcinóm ŠŽ má častejší výskyt metastatickej LAP u mladších pacientov.
V skupine reoperovaných pacientov sme zachytili vysoké percento pozitívnej metastatickej LAP v oblasti centrálneho kompartmentu (78 %). Dynamika markeru tyreo-globulínu nám rozdelila týchto pacientov do ďalších podskupín:
- podskupina – Súčasný pokles tyreoglobulínu a verifikovaná metastatická LAP v oblasti CK – 34 pacientov (64 %).
- podskupina – Pokles tyreoglobulínu a nenájdená metastatická LAP – 7 pacientov (13 %). S najväčšou pravdepodobnosťou sa jednalo o pacientov s mikrometastázami, resp. disociovanými bunkami diferencovaného karcinómu.
- podskupina – Nezmenená a stúpajúca hladina tyreo-globulínu s nálezom alebo bez nálezu metastáz v LU CK (23 % pacientov), upozorňuje na možnú disemináciu základného ochorenia a nepriaznivú prognózu ochorenia.
Pacienti prvej a druhej skupiny profitujú z operačného výkonu. Svedčí o tom najmä nárast skupiny pacientov s negatívnou hladinou tyreoglobulínu z 23 % na 49 % po reoperácii, a pokles hladiny TG u zvyšných pacientov.
90 % pacientov malo predoperačné negatívny gamagrafický nález, čo hovorí o možnej dediferenciacii nádorových buniek, a tým pádom aj horších biologických vlastnostiach (nevychytávanie rádiojódu, rádiojód parciálna alebo úplná rezistencia). U týchto pacientov (stúpajúci TG, negatívny nález na gamagrafii) práve chirurgický výkon je metódou voľby, za účelom odstránenia nádorového tkaniva a dosiahnutia remisie ochorenia.
Percento komplikácií sme mali totožné s percentom komplikácií pri jednoduchej totálnej tyroidektómii, až na pooperačnú hypokalciémiu. Pri primárnej operácii štandardne vizualizujeme horné prištítne telieska, ktoré neporušené ponechávame in situ. Dolné prištítne telieska sa odstraňujú v blokovom resekáte laloka ŠŽ a okolitého tukovolymfatického tkaniva. Pri devitalizácii implantujeme teliesko do svalov predlaktia ruky. Pri sekundárnych operáciách, najmä reoperáciách vizualizácia prištítnych teliesok je veľmi ťažká vplyvom pooperačných zmien. Myslíme si, že toto percento sa dá znížiť pri stúpajúcom počte primárnych operácii pre diferencovaný karcinóm.
V literatúre pozorujeme pomalý príklon k radikálnejším operačným zákrokom pri diferencovanom karcinóme štítnej žľazy [1, 4, 10]. Štandardne pri primárnej operácii sa má odstrániť celá štítna žľaza s tukovo-lymfatickým tkanivom centrálneho kompartmentu. (O manažmente laterálnych krčných LU sa nezmieňujem.) Výnimkou je papilárny mikrokarcinóm, kde pri splnení kritérií (veľkosť do 1 cm, unifokálny výskyt, bez angioinvázie, bez prerastania puzdra ŠŽ, neprítomnosť metastáz v lymfatických uzlinách) je postačujúca totálna tyroidektómia [6]. WHO kritéria mikrokarcinómu sú mäkšie, najmä čo sa týka veľkosti tumoru (do 2 cm). Nové Európske Guidelines uvádzajú, že je rozumné v skupine pacientov s tumorom väčším ako 1 cm vykonať radikálnejší zákrok, k čomu sa aj my na našej klinike prikláňame. Uvedené kritéria je možné definitívne zistiť až pooperačné, po definitívnom histologickom vyšetrení. Predoperačné resp. per operačne, vieme zistiť len veľkosť tumoru, eventuálne vylúčiť prerastanie puzdra ŠŽ. Na našom pracovisku pri predoperačné resp. per operačne zistenom diferencovanom karcinóme ŠŽ, robíme súčasne aj disekciu lymfatických uzlín CK, ktorá je podstatne menej riziková ako reoperácia, či už včasná alebo neskorá. Limitovaný výkon (TTE, resp. n-TTE) ponechávame len pri post operačne zistenom diferencovanom karcinóme.
Ďalšou zmenou k radikálnejšej operácii je odklon od exstirpácie jednotlivých metastatických LU k blokovej disekcii, vzhľadom k viacpočetným metastázam v lymfatických uzlinách a najmä k disociovaným nádorovým bunkám v tukovo-lymfatickom tkanive [2, 4, 9].
Pomerne rozsiahla práca od autorov White M., Ganger P., Doherty G. [10] popisuje význam centrálnej krčnej disekcie u diferencovaného karcinómu ŠŽ na základe spracovania viacerých multicentrických publikácii pochádzajúcich z celého sveta. Systematická kompartment orientovaná disekcia LU centrálneho kompartmentu znižuje rekurenciu ochorenia, zvyšuje chorobu špecifické prežívanie, signifikantne znižuje tyreoglobulín a zvyšuje percento pacientov s atyreoglobulinémiou, môže byť spojená s vyšším rizikom permanentnej hypoparatyreózy a unilaterálnej lézie NLR. Reoperácie v oblasti centrálneho kompartmentu zvyšujú riziko hypoparatyreózy a lezie NLR v porovnaní s primárnou operáciou.
Analýza výsledkov našej práce prakticky je totožná s výsledkami týchto multicentrických štúdii.
ZÁVER
Disekcia lymfatických uzlín centrálneho kompartmentu je štandardnou súčasťou operácie pre diferencovaný karcinóm. Evidence-based štúdie poukazujú na profit pacientov s diferencovaným karcinómom ŠŽ po centrálnej krčnej disekcii. Táto operácia patrí rúk špecializovaných pracovísk a špecializovaného chirurga.
MUDr. R. Králik
Klinika onkologickej chirurgie LF UKo
Onkologický ústav sv. Alžbety
Heydukova 10
812 50 Bratislava
Slovenská republika
Sources
1. Buhr, H., Mann, B. Thyroidectomie und lymfadenectomie. Chirurg, 1999, 988–933.
2. Dralle, H., a kol. Chirurgie der Schilddrusenkarzinome. Onkologe, 2005, 11 : 58–69.
3. Dvořák, J. Rakovina štítné žlázy. Praha: nakl. Libri, 1997.
4. Gimm, O., Dralle, H. Lymphadenektomie beim Schilddrusen - und Nebenschilddrusenkarzinom. Chirurg, 2007, 78 : 182–193.
5. Králik R., a kol. Dokončenie totálnej tyreoidektómie pre diferencovaný karcinóm štítnej žľazy. Rozhl. Chir., 2007, 86 : 366–369.
6. Pacini, F., Schlumberger2 M., (Coordinators), Dralle3, H., Elisei4, R., Wiersinga5, W. and the European Thyroid Cancer Taskforce§. 1Section of Endocrinology and Metabolism, University of Siena, Italy; 2Service de Medicine Nucleaire, Institut Gustave Roussy, Villejuif, France; 3Department of General, Visceral and Vascular Surgery, University of Halle, Germany; 4Department of Endocrinology, University of Pisa, Italy; 5Department of Endocrinology and Metabolism, University of Amsterdam, The Netherlands: European consensus for the management of patients with differentiated thyroid cancer of the follicular epithelium.* Eur. J. Endocrinol., 2006 Jun; 154(6): 787–803.
7. Rothmund, M., a kol. Endokrine Chirurgie. Springer-Verlag, Berlin Heidelberg, 2000, 594 s.
8. Schlumberger, M., Pacini, F. Thyroid Tumors. Edition Nucléon, Paris, 2003, 355 s.
9. Shindo, M., Wu, J., Park, E. The Impotance of Central Compartment Elective Lymph Node Excision in the Staging and Treatment of Papillary Thyroid Cancer. Arch. Otolaryngol. Head Neck Surg., 2006, 132 : 650–654.
10. White, M., Gauger, P., Doherty, G. Central Lymph Node Dissection in Differentiated Thyroid Cancer. World J. Surg., 2007, 31 : 895–904.
Labels
Surgery Orthopaedics Trauma surgeryArticle was published in
Perspectives in Surgery

2008 Issue 3
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Metamizole vs. Tramadol in Postoperative Analgesia
-
All articles in this issue
- Zenkerův divertikl – chirurgická terapie
- Robotická plicní lobektomie – naše první zkušenosti
- Naše první zkušenosti s metodou fast track v léčbě kolorektálního karcinomu
- Diagnostika retrokalkaneárních burzitíd: možnosti využití nových anatomických poznatků
- Robotické výkony v kolorektální chirurgii
- Operácie hernií v jazve pomocou sieťky – technikou sublay
- Řešení aneuryzmat lienální tepny na Chirurgické klinice v Plzni v letech 2002–2007
- Příklad downstagingu jaterních metastáz po implantaci chemoportu
- Centrálna krčná disekcia lymfatických uzlín v liečbe diferencovaného karcinómu štítnej žľazy – naše skúsenosti
- Historie celotělové stereotaktické navigace
- Nízke dávky kortikoidov a septický šok
- Perspectives in Surgery
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Zenkerův divertikl – chirurgická terapie
- Operácie hernií v jazve pomocou sieťky – technikou sublay
- Diagnostika retrokalkaneárních burzitíd: možnosti využití nových anatomických poznatků
- Centrálna krčná disekcia lymfatických uzlín v liečbe diferencovaného karcinómu štítnej žľazy – naše skúsenosti
