Bouveretův syndrom – raritní případ vysokého ileu biliární etiologie
Bouveret‘s Syndrome – A Rare Case of Proximal Ileus of Biliary Etiology
Bouveret’s syndrome is gastric outlet obstruction caused by impaction of large gallstone in the duodenal bulb which penetrated through a cholecystoduodenal fistula. A 56-years-old lady suffered from right upper abdominal pain and vomiting. Investigations, including abdominal radiograph, ultrasonography and computed tomography, revealed pneumobilia and a large stone impacted in the duodenal bulb. She underwent upper GIT endoscopy, where was found a large stone in the duodenal bulb and cholecystoduodenal fistula on frontal wall of pars descendens duodeni. A stone was too large for endoscopic treatment. She underwent laparotomy with cholecystectomy, the stone was removed and the cholecystoduodenal fistula was closed with omentoplastic.
Key words:
Bouveret’s syndrome – gallstone – cholecystoduodenal fistula – gastric outlet obstruction
Authors:
R. Šimůnek 1; Š. Bohatá 2; Z. Kala 1
Authors‘ workplace:
Chirurgická klinika , Fakultní nemocnice Brno-Bohunice a lékařská fakulta, Masarykova universita, Brno.
Přednosta: prof. MUDr. Zdeněk Kala, CSc.
1; Radiologická klinika, Fakultní nemocnice Brno-Bohunice a lékařská fakulta, Masarykova univerzita, Brno.
Přednosta: prof. MUDr. Vlastimil Válek, CSc., MBA
2
Published in:
Rozhl. Chir., 2009, roč. 88, č. 3, s. 119-122.
Category:
Monothematic special - Original
Overview
U Bouveretova syndromu se jedná o velmi raritní případ vysokého ileu. Ileus je způsoben mechanickým uzávěrem duodena biliárním konkrementem, který do duodena vycestuje cholecystoduodenální píštělí. Většinou je konkrement lokalizovaný v bulbu duodena.
V našem případě byla akutně přijata k hospitalizaci 56letá pacientka s bolestí v epigastriu a zvracením. Při došetřování, které zahrnovalo RTG břicha, UZ epigastria a akutní CT, byla zjištěna aerobilie a velký konkrement v bulbu duodena, který sem vycestoval cholecystoduodenální píštělí. Pacientka podstoupila gastrofibroskopii, kde byl potvrzen nález biliárního konkrementu v bulbu duodena a cholecystoduodenální píštěl na přední stěně pars descendens duodeni. Vzhledem k velikosti konkrementu nešlo tento stav řešit endoskopicky. Přistoupili jsme k operaci, kdy z laparotomie byla provedena cholecystektomie, extrakce biliárního konkrementu z duodena a uzávěr duodena s omentoplastikou.
Klíčová slova:
Bouveretův syndrom – žlučový kámen – cholecystoduodenální píštěl – vysoký ileus
ÚVOD
V letech 1770 byla Beaussierem a následně v roce 1841 Bonnetem popsána obstrukce duodena. V roce1896 francouzský lékař Leon Bouveret popsal vysoký ileus způsobený obstrukcí bulbu duodena žlučovým konkrementem, který vycestoval cholecystoduodenální píštělí. Jedná se o velmi raritní onemocnění. V 65 % případů je popisován u žen. Mortalita je udávána do 12 % [1].
VLASTNÍ PŘÍPAD
Pacientka, 56 let, s dvoudenní anamnézou neurčitých bolestí v epigastriu, subfebriliemi a opakovaným zvracením byla akutně vyšetřena na naší klinice. Pacientka negovala dietní chybu, stolice odcházela pravidelně.
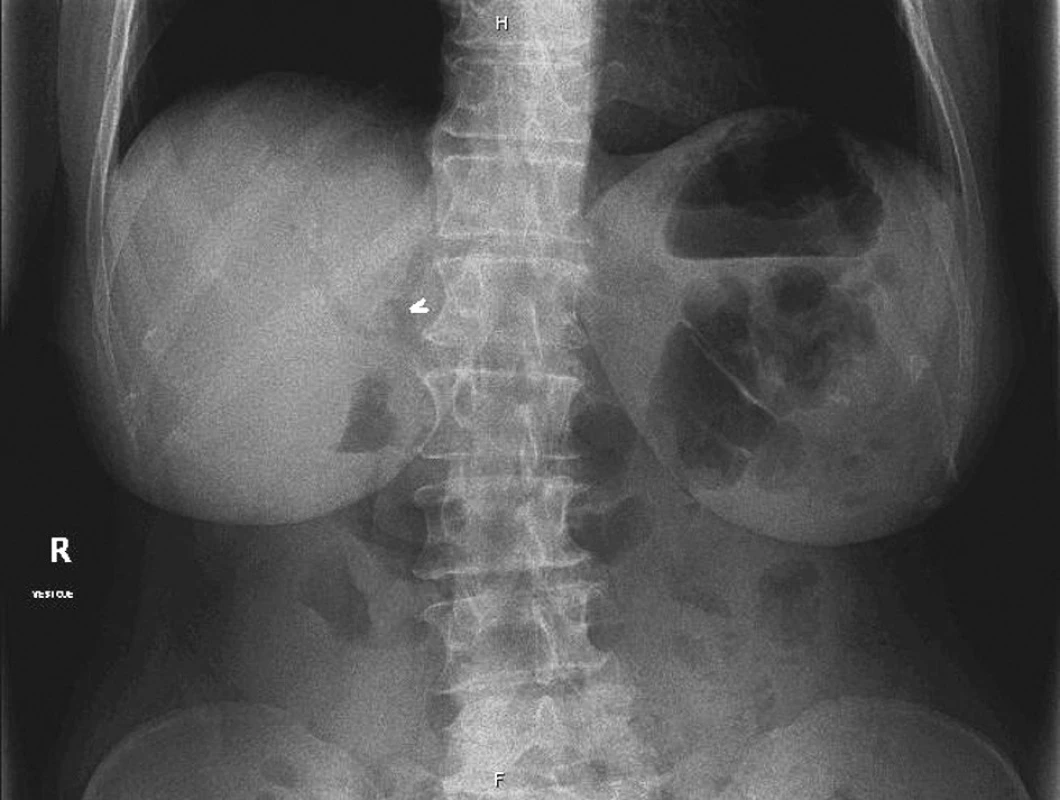
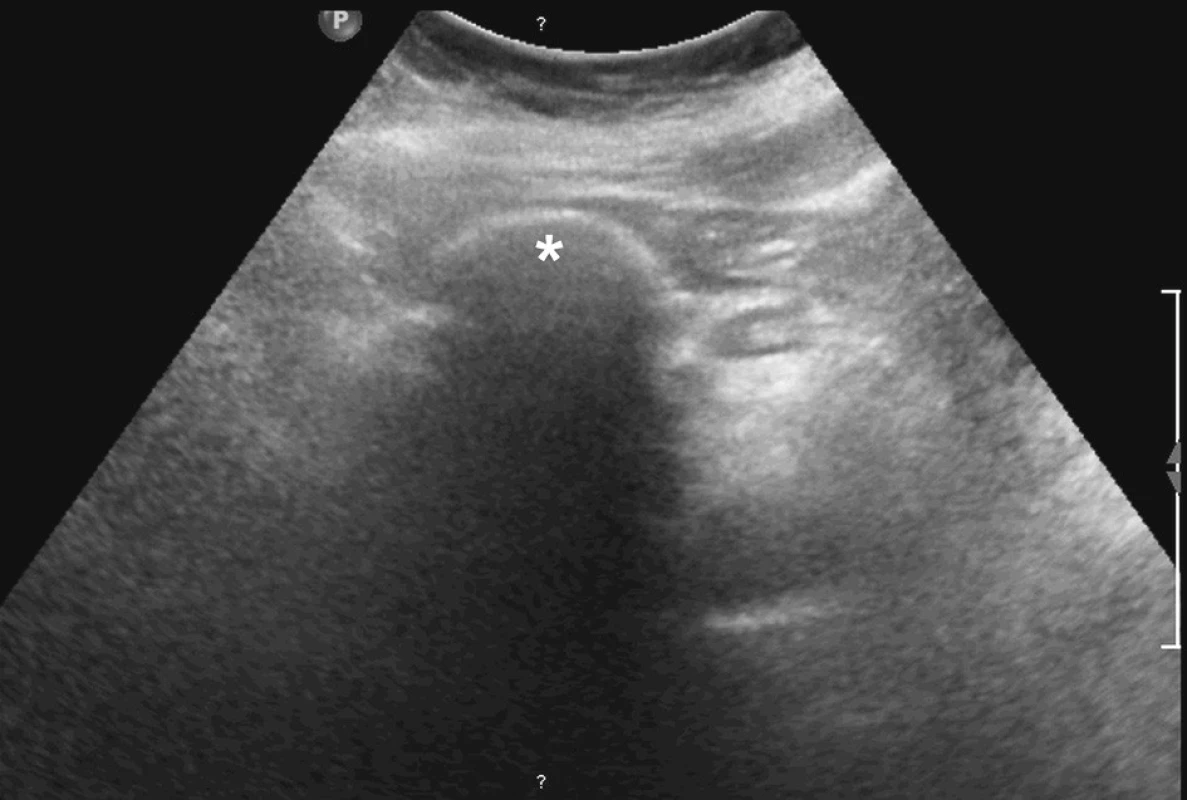
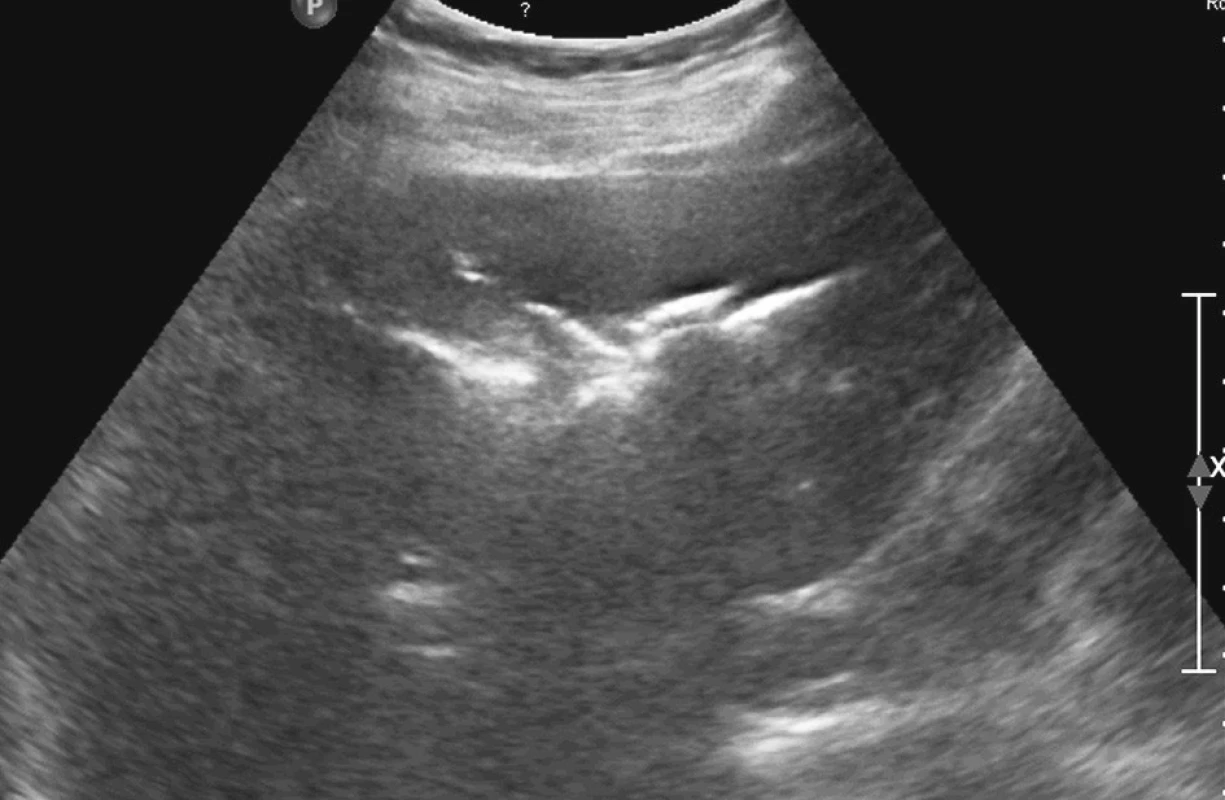
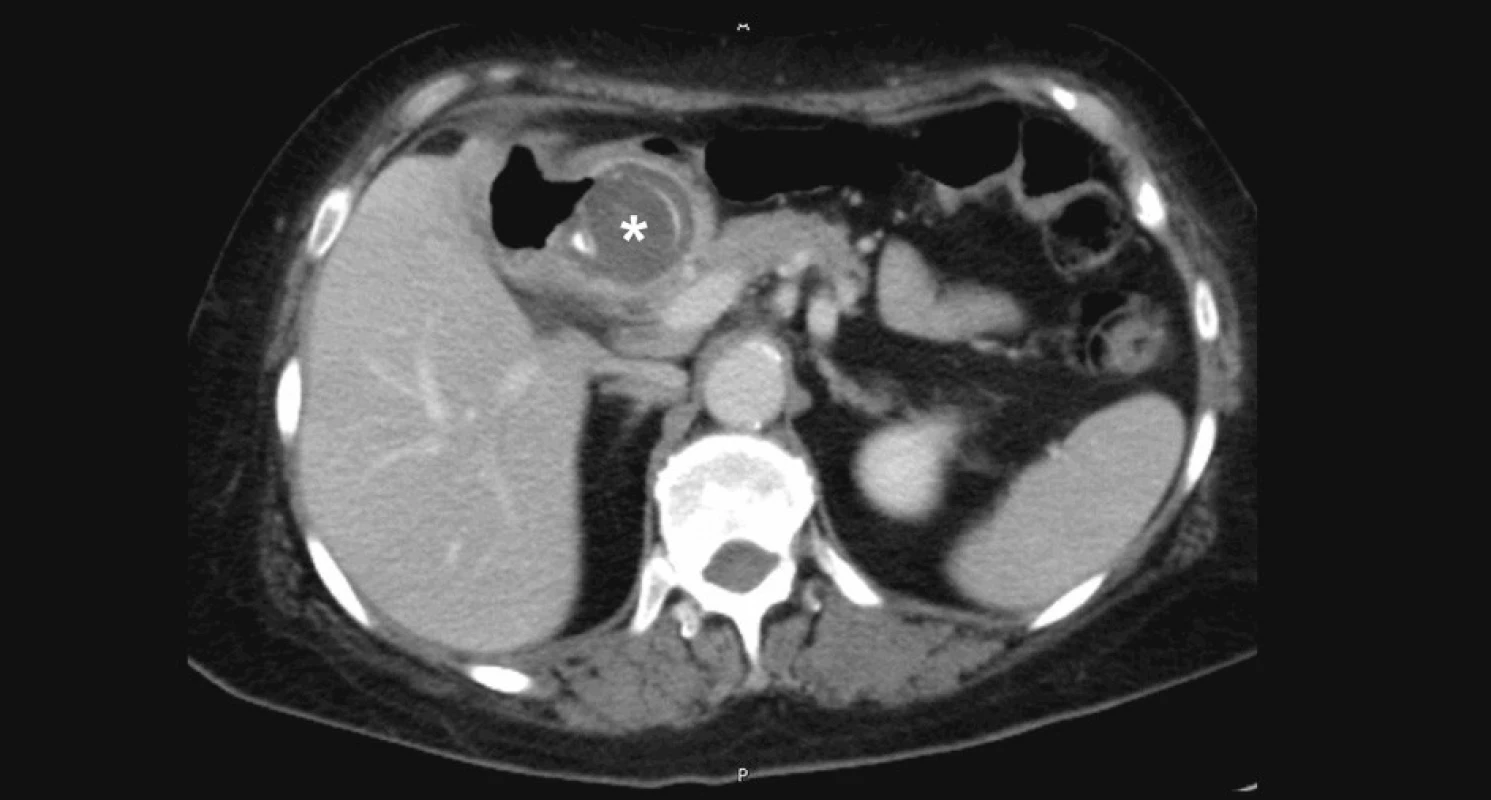
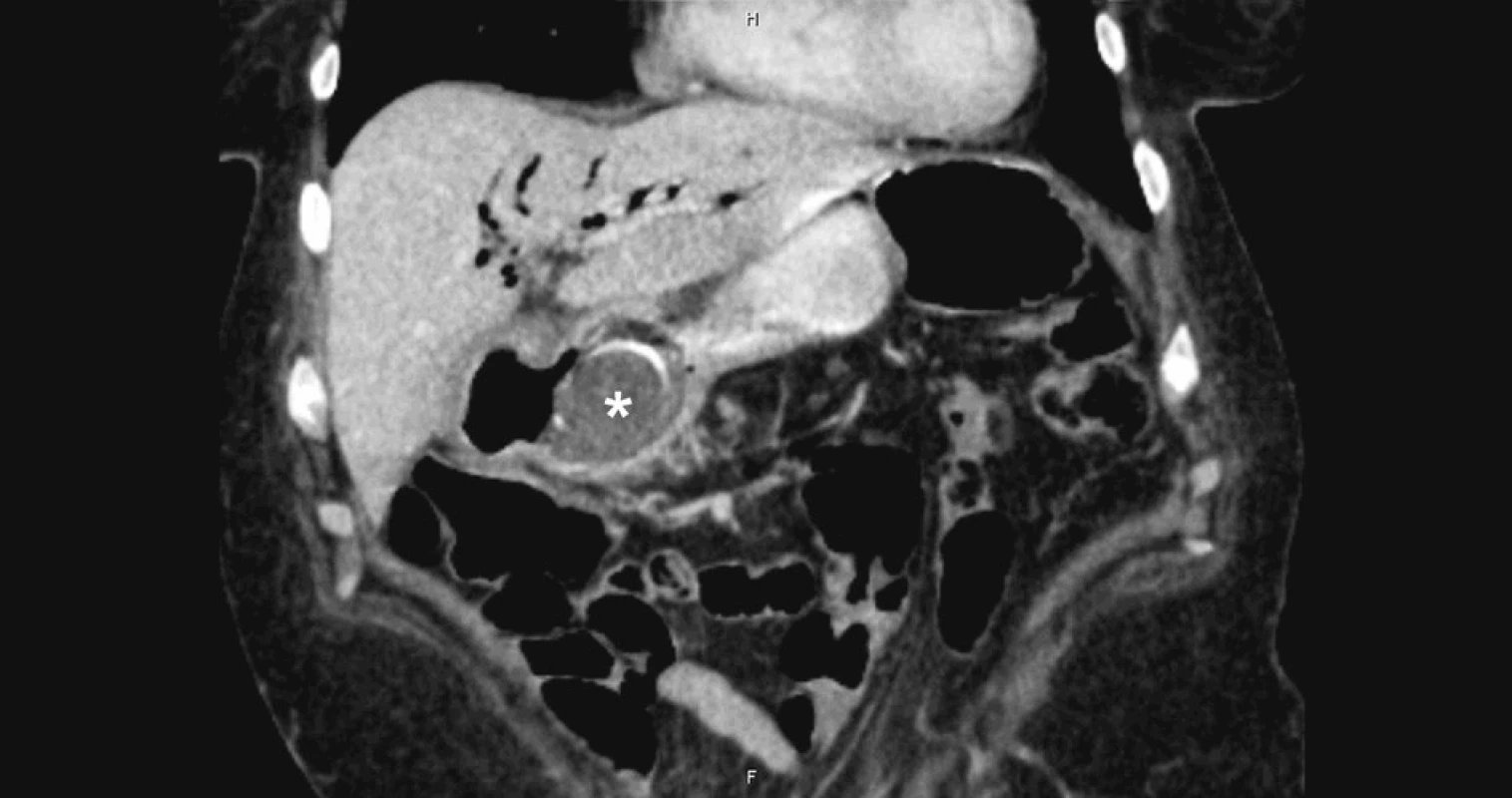
Při klinickém vyšetření bylo břicho měkké, palpačně citlivé v epigastriu, bez peritoneální iritace. V laboratorních hodnotách byla elevace leukocytů na 13,7 tis, CRP 9,5, bilirubinu 32,2 a obstrukčních enzymů GGT 6 a ALP 4,59. Ostatní laboratorní parametry byly v normě. Na prostém snímku břicha byla viditelná aerobilie v levém nitrojaterním žlučovodu a ve žlučníku (Obr. 1). Tento nezvyklý nález byl potvrzen i na ultrazvukovém vyšetření epigastria, kde radiolog jednoznačně popsal vzduch v levém ductus hepaticus a ve žlučníku (Obr. 2, 3). K verifikaci nálezu bylo proto akutně provedeno CT břicha s p.o. a i.v. kontrastem (Obr. 4, 5). Radiolog potvrdil nález z předchozích vyšetření tj. masivní nitrojaterní aerobilii (především v levém d. hepaticus a jeho větvích). Lůžko žlučníku bylo prázdné s kolekcí plynu, mediálně při něm byla hypodenzní oválná formace se slupkovitě uspořádanými kalcifikacemi, charakteru nejspíše objemné cholecystolitiázy velikosti 47x40 mm. Ta se nacházela na přechodu bulbu duodena do pars descendens duodeni. Plyn ze žaludku a duodena pak poměrně širokým ústím (9 mm) přecházel do lůžka žlučníku a žlučových cest. Diagnóza byla tedy radiologem stanovena naprosto precizně. Peroperačně se pouze odlišovala velikost cholecystoduo - denální píštěle, která dosahovala cca 4 cm v průměru a rozměry vlastního žlučového konkrementu byly 8x4 cm.
V daném případě nebyly známky akutní peritonitidy, což nám dávalo jistý časový prostor. Po domluvě se zkušeným endoskopistou jsme provedli gastrofibroskopii se záměrem endoskopického odstranění konkrementu. V literatuře jsou popisovány případy úspěšného řešení Bouveretova syndromu endoskopicky. Při pokusu o endoskopické řešení byl v bulbu duodena nalezen objemný konkrement. Dále byla patrná v bulbu duodena ulcerace na přední i zadní stěně a na přední stěně na začátku pars descendens duodeni bělavá spodina fistuly. Endoskopicky byl však konkrement v příčném průměru 4 cm neodstranitelný. Zvažovali jsme i fragmentaci konkrementu extrakorporální litotrypsí, ale vzhledem k vysokému ileu a výbornému biologickému stavu pacientky, bylo přistoupeno k operačnímu řešení.
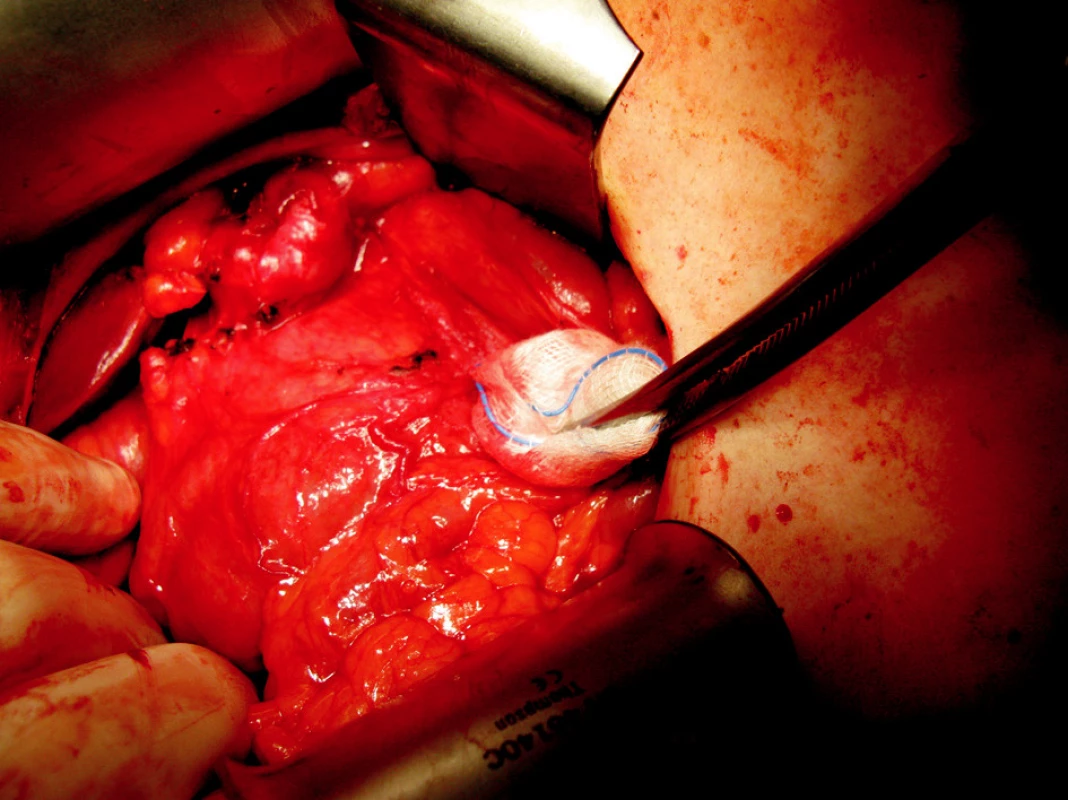
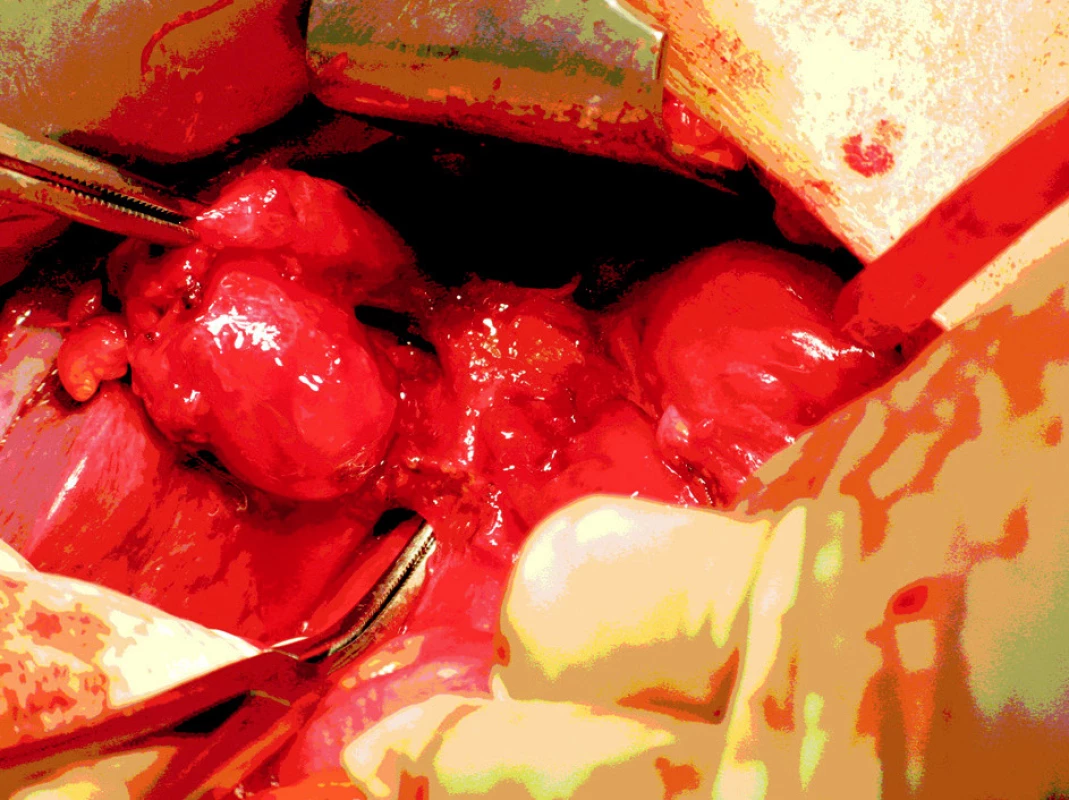
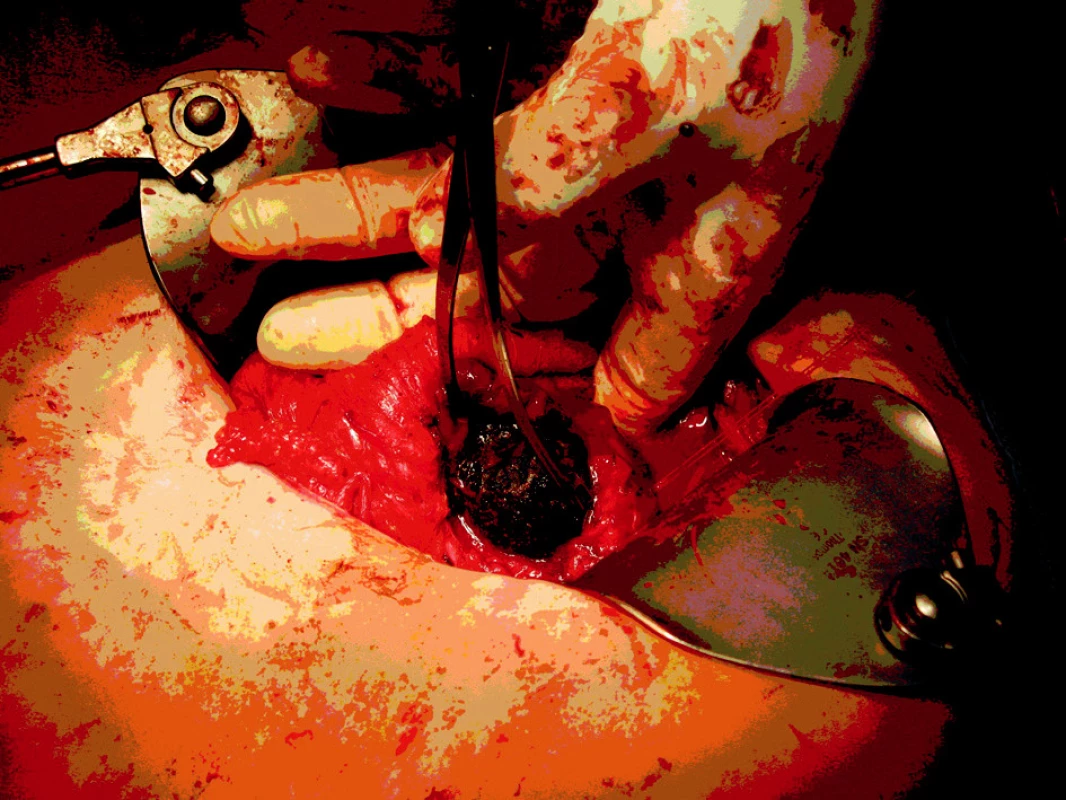
Z pravostranné subkostální laparotomie jsme provedli revizi subhepatální oblasti. Zde se nacházel pericholecystický infiltrát, který zaujímal colon transversum i duodenum (Obr. 6). Provedli jsme separaci transversa a otevření cholecystoduodenální píštěle (Obr. 7). Průměr píštěle byl cca 3 cm. Pak jsme dokončili cholecystektomii po předchozí verifikaci d. choledochus, d. hepaticus a d. cysticus. Odstranili jsme konkrement z pars descendes duodeni (Obr. 8) a provedli suturu duodenotomie s omentoplastikou. Rána se zhojila per primam, jaterní enzymy se normalizovaly a pacientka byla z nemocnice propuštěna 10. pooperační den.
DISKUSE
U Bouveretova syndromu se jedná o raritní onemocnění, kdy žlučový konkrement vycestuje cholecysto - duodenální píštělí do duodena, kde způsobí vysoký ileus. Z literatury jsou ovšem známy i případy, kdy konkrement vycestuje cholecystokolickou píštělí do colon transversum.
Ke klinickým příznakům patří především známky vysokého ileu, tj. bolest v epigastriu, nauzea a zvracení. Zvracení může být charakteru stagnační žaludeční sekrece v případě obstrukce v oblasti bulbu duodena, či ve zvratcích může být biliární příměs při obstrukci v oblasti pod Vaterskou papilou [2, 3]. Při pečlivém odebrání anamnézy je možno vystopovat dlouhodobé biliární obtíže i ve spojitostí s anorexií a váhovým úbytkem. Někdy se může vyskytovat masivní krvácení do horních partií GIT při arozi cystické artérie [4, 5].V některých případech je cholecystoduodenální píštěl diagnostikována až v době, kdy žlučový konkrement vycestuje z duodena a zapříčiní biliární ileus na tenkém střevě [6, 7]. Byl popsán i případ perforace duodena [8] a rozvoje akutní pankreatitidy [1].
Co se týče zobrazovacích metod, prostý snímek břicha je u Bouveretova syndromu jen velmi zřídka primárním diagnostickým nástrojem. U 30–35 % případů biliárního ileu může být tato diagnóza zvažována při nálezu tzv. Riglerovy triády (obstrukce GIT, aerobilie a ektopický RTG kontrastní žlučový konkrement).
Rovněž ultrazvukový nález může vést k podezření na tuto diagnózu, nicméně často je spíše matoucí. Ačkoli žlučový konkrement bývá poměrně veliký a může být patrný, je těžké odlišit jeho duodenální lokalizaci od lokalizace ortotopické při současné kontrakci stěny žlučníku. Pokud je samotná píštěl vyplněna tekutinou či plynem, může být rovněž viditelná, ale může být zaměněna za d. choledochus. Ultrazvukem však lze dobře detekovat aerobilii a dilatovaný žaludek.
Nález Riglerovy triády je mnohem snáze stanovitelný CT vyšetřením. Aerobilie a dilatovaný žaludek jsou lehce identifikovatelné. Fistulace bývá vidět, je-li gastrointestinální trakt naplněn pozitivní kontrastní látkou či vzduchem. Důležitým znakem je také průnik perorálně podané kontrastní látky či vzduchu do žlučníku. Žlučový konkrement je v duodenu detekovatelný ve většině případů, v 15–25 % je ale izodenzní s obsahem duodena či žlučí, proto je podání k.l. per os důležité – ta obtéká konkrement a zvyšuje tím senzitivitu jeho detekce [9].
Cholangiopankreatikografie magnetickou rezonancí (MRCP) má význam v případě konkrementů izodenzních na CT, kdy pacient netoleruje perorální podání kontrastní látky [10].
Vlastní řešení Bouveretova syndromu je teoreticky možné endoskopickou cestou [11, 12]. Onemocnění většinou postihuje starší pacienty s komorbiditami, které mohou být významnou limitací operačního řešení. Navíc se jedná o delikátní zákrok v těsné blízkosti hepatoduodenálního ligamenta, který je ztížen těžkou pericholecystitidou v kombinaci s operačním řešením na edémem a ulceracemi postiženém duodenu. Řešení Bouveretova syndromu endoskopicky však povětšinou naráží na velikost konkrementu v duodenu. V literatuře jsou popsány případy fragmentace konkrementu a jejich následné úspěšné odstranění endoskopicky. Fragmentace je možná mechanicky či extrakorporální litotripsí [11, 13]. V literatuře se uvádí i případy použití Holmium YAG Laseru při neúspěšné fragmentaci mechanickou a extrakorporální litotrypsí [14]. Nevýhodou tohoto postupu je většinou nutnost opakovaných zákroků k dosažení dostatečné fragmentace konkrementu, která je nutná k jeho úplnému odstranění. Dále může dojít k migraci fragmentu aborálním směrem, což může způsobit v budoucnu ileózní stav. Z literatury jsou ovšem známy údaje, že samotné zrušení cholecysto - duodenální píštěle není, zejména u polymorbidních pacientů, vždy nutné, pokud se stav podaří vyřešit endoskopickou cestou [15].
Pokud nelze stav řešit endoskopicky, přichází na řadu operační řešení. V podstatě se uvádí následující možnosti:
V prvním případě se provádí cholecystektomie, odstranění konkrementu a sutura duodena [6, 16]. Tento postup jsme zvolili i my.
Druhou možností je odstranění konkrementu z duodenotomie v nepostiženém úseku střeva a ponechání píštěle in situ. Při této variantě se chirurg vyvaruje sutury edémem a ulceracemi postiženého duodena [2]. Pokud bude mít pacient nadále biliární obtíže, pak lze v druhé době připojit cholecystektomii [17].
ZÁVĚR
Úspěšné zvládnutí Bouveretova syndromu je možné po vzájemné spolupráci radiologa, endoskopisty a chirurga. Pokud to interní stav pacienta umožňuje, lze Bouveretův syndrom řešit chirurgickou cestou. Při tomto postupu je zároveň vyřešena i příčina onemocnění. U starých pacientů s přidruženými onemocněními je teoreticky možné zvolit endoskopický postup po předchozí fragmentaci konkrementu.
MUDr. R. Šimůnek
Chirurgická klinika FN Brno-Bohunice
Jihlavská 20
625 00 Brno
e-mail: radimsimunek@centrum.cz
Sources
1. Fenchel, R. F., Krige, J. E. J., Bornman, P. C. Bouverets Syndrome Complicated by Acute Pancreatitis. Digestive Surgery, 1999; 6 : 525–527.
2. Frattaroli, F., Reggio. D., Guadalaxara, A. Bouverets syndrome: case report and review of the literature. Hepatogastroenterology, 1997; 1019–1022.
3. Ah Chong, K, Leong, Y. Gastric outlet obstruction due to gallstones. Post. Med. J., 1987; 63 : 90–91.
4. Mendelow, A. D. Unusual presentation of biliary fistulae: Bouverets syndrome and upper gastro-intestinal haemorrhage. A Afr. J. Surg., 1974; 2 : 47–50.
5. Chait, M. M., Lerner, A. G. Bouverets syndrome presenting as upper gastrointestinal haemorrhage. Am. J. Gastroenterol., 1986; 1 : 1199–1201.
6. Reisner, R. M., Cohen, J. R. Gallstone ileus: A review of 1001 reported cases. Ann. Surg., 1994; 60 : 441–446.
7. Day, E. A., Marks, C. Gallstone ileus: review of the literature and presentation of 34 new cases. Am. J. Surg., 1975; 129 : 552–558.
8. Thomas, T. L., Jaques, P. F., Weaver, P. C. Gallstone obstruction and perforation of the duodenal bulb. Br. J. Surg., 1976; 63 : 131–132.
9. Brennan G. B., Rosenberg R. D., Arora S. Bouveret syndrome. RadioGraphics, 2004; 24 : 1171–1175.
10. Pickhardt, P. J., Friedland, J. A., Hruza, D. S., Fisher, A. J. CT, MR cholangio-pancreatography, and endoscopy findings in Bouveret’s syndrome. AJR Am. J. Roentgenol., 2003; 180 : 1033–1035.
11. Torgerson, S. A., Greening, G. K., Juniper, K., Farrell, R. L. Gallstone obstruction of duodenal cap( Bouverets syndrome) diagnosed by endoscopy. Am. J. Gastroenterol., 1979, 72 : 165–167.
12. Patel, N. M., Lo, A., Bobowski, S. L. Gastric outlet obstruction secondary to gallstone ( Bouverets syndrome). J. Clin. Gastroenterol., 1985; 7 : 277–280.
13. Holl, J., Sackmann, M., Hoffman, R., Schssler, P., Sauerbruch, T., Junost, D. Shockwave therapy of gastric outlet syndrome caused by gallstone. Gastroenterology, 1989; 97 : 472–474.
14. Domagk, D., Lenz, P., Wulfing, C., Pohle, T., Domschke, W., Kucharzik, T. Duodenum – Successful Treatment of Bouveret‘s Syndrome Using Holmium YAG Laser Lithotripsy. The DAVE Project. Retrieved Dec, 4, 2008, Dostupný na
15. Chralambous Ch. P., Midwinter, M., Bancewicz, J. Unusual Presentation og Bouverets syndrome. Journal of Gastroenterology, 2022; 7 : 476–478.
16. Redding, M. E., Anagnostopoulos, C. E., Wright, H. K. Cholecystopyloric fistula with gastric outlet obstruction. Ann. Surg., 1972; 176 : 210–212.
17. Charalambous Ch. P., Midwinter M, Bancewicz J. Unusual presentation of Bouverets syndrome. J. Gastroenterol., 2002; 37 : 476–478.
Labels
Surgery Orthopaedics Trauma surgeryArticle was published in
Perspectives in Surgery

2009 Issue 3
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Metamizole vs. Tramadol in Postoperative Analgesia
-
All articles in this issue
- Obrovský solitárny fibrózny tumor pleury – kazuistika
- Vliv předoperačního podání heparinu na vznik heparinové rezistence
- Šest let zkušeností s endovenózním laserem v terapii varixů dolních končetin
- Hepatolitiáza – vzácné onemocnění v naší populaci
- Bouveretův syndrom – raritní případ vysokého ileu biliární etiologie
- Trombóza horní mezenterické vény po robotické operaci na horním GIT – kazuistika
- Limitácie resekcií pečene
- Variabilita polôh apendix vermiformis a vplyv na diagnostiku apendicitídy u detí
- Diverticulitis appendicis vermiformis – kazuistika a prehľad literatúry
- Laparoskopická pyeloplastika u dospělých – střednědobé výsledky 32 laparoskopických pyeloplastik 2003–2008
- Nepigmentované subunguální malignity – kříž malé chirurgie
- Životní příběh profesora Josefa Hohlbauma
- Perspectives in Surgery
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Variabilita polôh apendix vermiformis a vplyv na diagnostiku apendicitídy u detí
- Limitácie resekcií pečene
- Bouveretův syndrom – raritní případ vysokého ileu biliární etiologie
- Obrovský solitárny fibrózny tumor pleury – kazuistika
