Přístupy k diafýze radia
Approaches to radial shaft
In the clinical practice, radial shaft may be exposed via two approaches, namely the posterolateral Thompson and volar (anterior) Henry approaches. A feared complication of both of them is the injury to the deep branch of the radial nerve. No consensus has been reached, yet, as to which of the two approaches is more beneficial for the proximal half of radius. According to our anatomical studies and clinical experience, Thompson approach is safe only in fractures of the middle and distal thirds of the radial shaft, but highly risky in fractures of its proximal third. Henry approach may be used in any fracture of the radial shaft and provides a safe exposure of the entire lateral and anterior surfaces of the radius.
The Henry approach has three phases. In the first phase, incision is made along the line connecting the biceps brachii tendon and the styloid process of radius. Care must be taken not to damage the lateral cutaneous nerve of forearm.
In the second phase, fascia is incised and the brachioradialis identified by the typical transition from the muscle belly to tendon and the shape of the tendon. On the lateral side, the brachioradialis lines the space with the radial artery and veins and the superficial branch of the radial nerve running at its bottom. On the medial side, the space is defined by the pronator teres in the proximal part and the flexor carpi radialis in the distal part. The superficial branch of the radial nerve is retracted together with the brachioradialis laterally, and the radial artery medially.
In the third phase, the attachment of the pronator teres is identified by its typical tendon in the middle of convexity of the lateral surface of the radial shaft. The proximal half of the radius must be exposed very carefully in order not to damage the deep branch of the radial nerve. Dissection starts at the insertion of the pronator teres and proceeds proximally along its lateral border in interval between this muscle and insertion of the supinator. During release and retraction of the supinator posterolaterally, it is beneficial to supinate the proximal fragment of the shaft as much as possible, preferably by K-wire drilled perpendicular into the anterior surface of the fragment and rotated externally. As a result, canalis supinatorius is moved posteriorly which reduces the risk of injury to the deep branch of the radial nerve. The supinator is released always from distal to proximal. Approximately at the level of the biceps brachii tendon, it is usually necessary to identify and ligate the radial recurrent artery and vein which prevent retraction of the radial vessels medially. After detachment of the whole supinator, a small Hohmann elevator is carefully inserted between the muscle and the bone. If necessary, it is now possible to open the anterior surface of the joint capsule and revise the humeroradial joint.
Key words:
Henry approach − Thompson approach − radial shaft fractures − forearm fractures
Authors:
J. Bartoníček 1,2; O. Naňka 2; M. Tuček 1
Authors‘ workplace:
Klinika ortopedie 1. LF UK a ÚVN Praha
přednosta: prof. MUDr. J. Bartoníček, DrSc.
1; Anatomický ústav 1. LF UK Praha
přednosta: prof. MUDr. K. Smetana, DrSc.
2
Published in:
Rozhl. Chir., 2015, roč. 94, č. 10, s. 415-424.
Category:
Monothematic special - Summary statement
Overview
V klinické praxi se k diafýze radia používají dva přístupy, posterolaterální Thompsonův a volární Henryho. Obávanou komplikací obou je poranění r. profundus n. radialis. Názory, který z nich je pro proximální polovinu radia vhodnější, nejsou do dnešní doby jednotné. Podle našich anatomických studií a klinických zkušeností je z hlediska poranění r. profundus n. radialis (RPNR) Thompsonův přístup bezpečný pouze pro zlomeniny střední a distální třetiny diafýzy radia a velmi rizikový pro zlomeniny proximální třetiny. Henryho přístup je možné použít pro jakoukoli zlomeninu diafýzy radia a lze z něj bezpečně obnažit celou laterální a volární plochu radia.
Preparace při Henryho přístupu má tři fáze. V první je to incize kůže na spojnici šlachy m. biceps brachii a proc. styloideus radii. V podkoží je třeba šetřit n. cutaneus antebrachii lat.
Ve druhé fázi je to protnutí fascie a identifikace m. brachioradialis podle typického přechodu bříška ve šlachu i podle tvaru šlachy. M. brachioradialis lemuje z laterální strany štěrbinu, na jejímž dně probíhají vasa radialia a r. superficialis n. radialis (RSNR). Z mediální strany štěrbinu v proximální části ohraničuje m. pronator teres a distálně m. flexor carpi radialis. RSNR odtáhneme spolu s m. brachioradialis laterálně, radiální cévy naopak mediálně.
Ve třetí fázi je třeba identifikovat úpon m. pronator teres ve vrcholu konvexity laterální plochy diafýzy radia. Poznáme ho podle typické šlachy. Chceme-li obnažit proximální polovinu radia, musíme postupovat opatrně, abychom neporanili RPNR. S preparací začínáme při úponu m. pronator teres a podél jeho laterálního okraje postupuje proximálně mezi tímto svalem a úponem m. supinator. V této fázi, kdy shrnujeme m. supinator dorzolaterálně, je výhodné převést proximální fragment diafýzy do maximální supinace. To lze nejlépe provést pomocí K-drátu zavrtaného kolmo do volární plochy úlomku a jeho vytočením zevně. Canalis supinatorius se přesunuje dorzálně, což snižuje riziko poranění RPNR. Uvolnění m. supinator začíná vždy distálně a postupujeme proximálně. Zhruba na úrovni šlachy m. biceps brachii je většinou nutné identifikovat a ošetřit a. et v. recurrens radialis. Tyto cévy brání odtažení vasa radialia mediálně. Po uvolnění celého m. supinatorius založíme opatrně mezi sval a kosti malé Hohmannovo elevatorium. Nyní, pokud je to nutné, můžeme protnout přední plochu kloubního pouzdra a revidovat humeroradiální kloub.
Klíčová slova:
Henryho přístup − Thompsonův přístup − zlomeniny diafýzy radia − zlomeniny předloktí
ÚVOD
Dosažení stabilní anatomické repozice zavřeně je u většiny dislokovaných diafyzárních zlomenin předloktí nemožné. Proto nepřekvapí, že první pokusy o osteosyntézu těchto zlomenin se datují do 70. a 80. let 19. století [1]. S rozvojem dlahové osteosyntézy, která je dnes považována za metodu volby, bylo nutné zvládnout i bezpečné operační přístupy. Ulna díky své subkutánní poloze nepředstavovala v tomto směru žádný problém. Zcela odlišná je situace u radia, zejména jeho proximální poloviny. V klinické praxi se používají dva přístupy, posterolaterální Thompsonův a volární Henryho. Názory, který z nich je pro proximální polovinu radia vhodnější, nejsou do dnešní doby jednotné [2−10]. My sami jsme se přístupy k diafýze radia zabývali již v minulosti [11,12]. Od té doby přibylo praktických zkušeností a změnila se i konstrukce dlah, některé problémy však zůstávají. Proto se v tomto článku po letech k problematice operačních přístupů k radiu opět vracíme.
Historie přístupů
První přístup k diafýze radia, a to z posterolaterální strany, publikoval v r. 1918 James Edwin Thompson (1863−1927), anglický anatom a chirurg působící v texaském Galvestone [13]. V letech 1926 a 1927 popsal Arnold Kirkpatrick Henry (1886–1982), irský chirurg a anatom působící v Káhiře, stručně volární přístup k celému radiu [14,15]. Detailně ho publikoval až v r. 1945 [16]. Základní myšlenkou Henryho koncepce přístupů, a to i v případě radia, bylo vedení přístupu tzv. internervous planes, tedy v inervačním rozhraní jednotlivých nervů (Obr. 1).
![Průřez proximálním předloktím (pravá strana): a – schéma, b – preparát: 1 – n. cutaneus antebrachii lat., 2 – v. cephalica, 3 – r. superficialis n. radialis, 4 – m. brachioradialis, 5 – m. extensor carpi radialis longus, 6 – n. cutaneus antebarachii post., 7 – m. extensor carpi radialis brevis, 8 – r. profundus n. radialis, 9 – m. extensor digitorum, 10 – m. supinator, 11 – m. extensor carpi ulnaris, 12 – m. flexor carpi ulnaris, 13 – fascia antebrachii, 14 – n. ulnaris, 15 – a. ulnaris, 16 – a. et v. interossea communis, 17 – společná hlava flexorů předloktí, 18 – šlacha m. biceps brachii, 19 – n. medianus, 20 – a. et v. radialis, H – Henryho přístup, T – Thompsonův přístup, R – radius, U – ulna. <i>(Převzato z Bartoníček J. Operační přístupy u zlomenin hlavičky a diafýzy rádia. Acta Chir Orthop Traumatol Čech 1988;55:497−516.)</i>
Fig. 1: Proximal forearm cross-section (right site): a – drawing, b – anatomic specimen: 1 – lateral cutaneous nerve of forearm, 2 – cephalic vein, 3 – superficial branch of radial nerve,
4 – brachioradialis, 5 – extensor carpi radialis longus, 6 – posterior cutaneous nerve of forearm,
7 – extensor carpi radialis brevis, 8 – deep branch of the radial nerve, 9 – extensor digitorum,
10 – supinator, 11 – extensor carpi ulnaris, 12 – flexor carpi ulnaris, 13 – antebrachial fascia,
14 – ulnar nerve, 15 – ulnar artery, 16 – common interosseous artery and vein, 17 – common head of forearm flexors, 18 – biceps brachii tendon, 19 – median nerve, 20 – radial artery and vein,
H – Henry approach, T – Thompson approach, R – radius, U – ulna. <i>(Reprinted from Bartoníček J. [Surgical approaches in fractures of the head and shaft of radius].(Acta Chir Orthop Traumatol Čech 1988;55:497−516.)</i>](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/8e8c76581a029e79fa763c40204f27a4.jpg)
AO-škola doporučovala ve svých prvních učebnicích přístup Thompsonův [17−19]. Teprve až ve 3. vydání AO-manuálu [20] a v „Principles“ [21] byl upřednostněn přístup Henryho.
V české literatuře zmínili stručně oba přístupy Čech se Stryhalem v r. 1972 [22] a podrobněji jeden z autorů tohoto článku v r. 1988 [11].
Anatomie
Pro bezpečné provedení operačních přístupů je důležitá anatomie radia, svalů, které se na něj upínají, i průběhu okolních cév a nervů [23].
Radius: Tato kost má jako celek poměrně komplikovaný tvar (Obr. 2). Diafýza je proximálně ohraničena tuberositas radii, distálně pak rozestupem margo interosseus na dvě divergující hranky. Ve frontální rovině se diafýza radia lukovitě zakřivuje směrem laterálním. Ve vrcholu konvexity laterální plochy diafýzy lze nalézt nenápadnou drsnou plošku, tuberositas pronatoria pro šlachu m. pronator teres. Tato drsnatina dělí kost na proximální a distální polovinu. Při pohledu z laterální strany je přední plocha diafýzy téměř rovná, pouze s lehce naznačenou konkavitou. Dorzální plocha diafýzy je při pohledu z laterální strany ve střední části mírně konvexní. Při pohledu z dorzální strany je tato plocha rozbrázděna několika podélnými hrankami podmíněnými úpony extenzorových svalů. Mediální plocha je téměř v celém rozsahu redukována na ostře vytvořené margo interosseus probíhající od tuberositas radii až po incisura radialis ulnae.
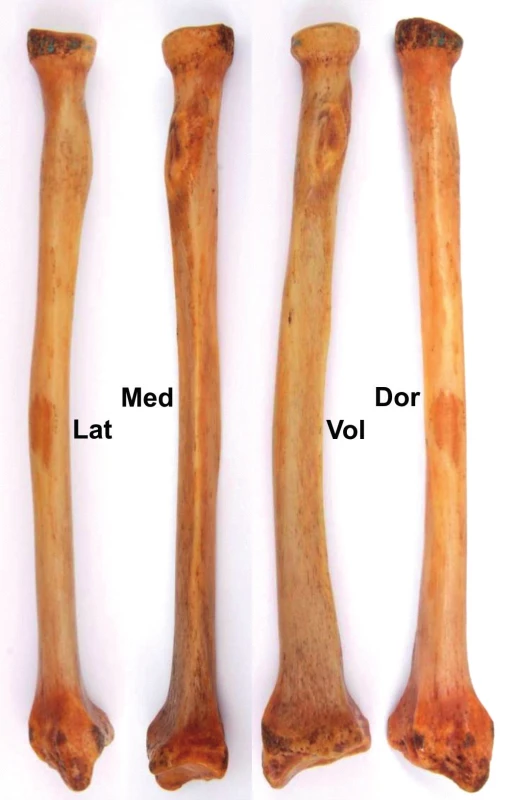
V distálně čtvrtině se začíná diafýza radia rozšiřovat, především v mediolaterálním směru. Konkavita přední plochy se zvýrazňuje, stejně tak jako konvexita a nerovnosti plochy dorzální. Rozšiřující se laterálně plocha přechází v mohutný výběžek, proc. styloideus. Na mediální straně se margo interosseus rozestupuje na dvě distálně divergující kostní hranky. Plocha mezi nimi se prohlubuje a vytváří incisura radialis ulnae nesoucí v oblasti epifýzy kloubní chrupavku pro hlavici ulny.
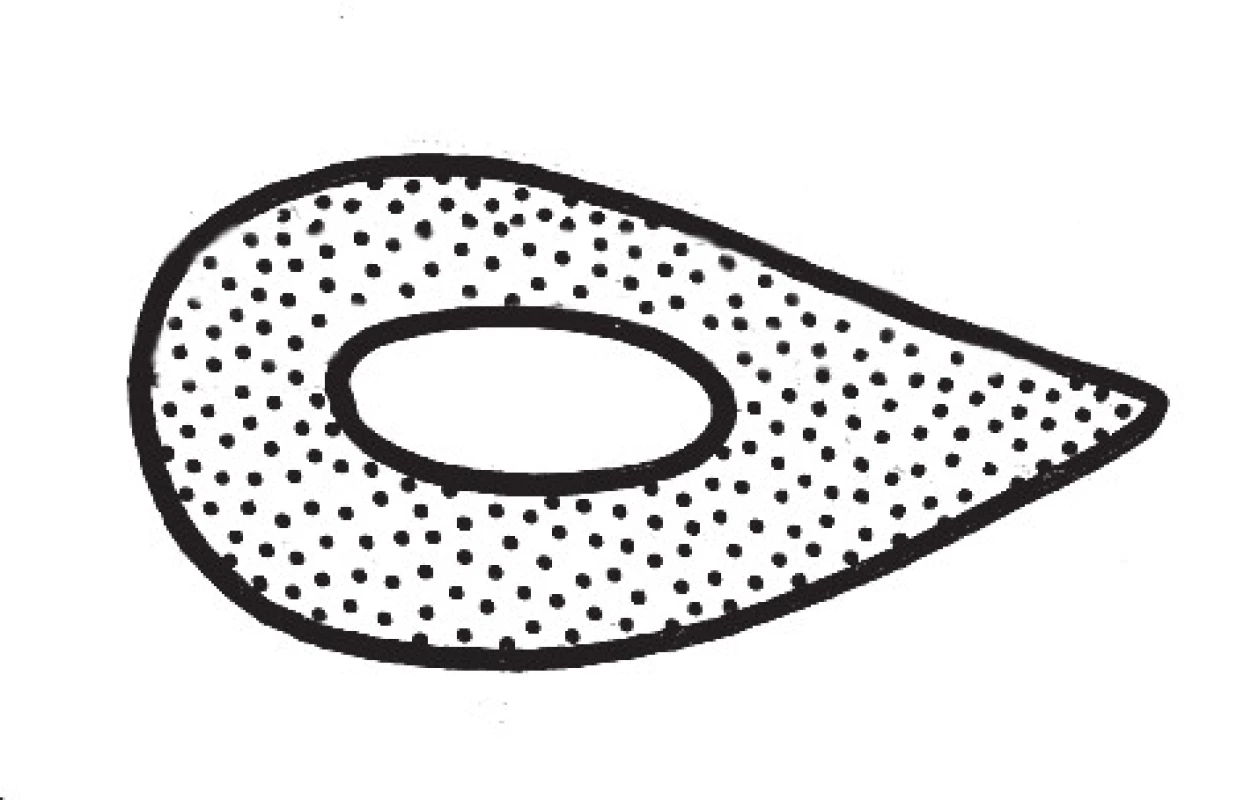
Na příčném průřezu má téměř celá diafýza radia tvar ležící kapky s asymetricky rozloženou hmotou kortikalis (Obr. 3). Z průřezu je dobře patrné, jak se téměř rovná volární plocha a konvexní dorzální plocha svažují mediálně a konvergují do margo interosseus sloužící k úponu mezikostní membrány.
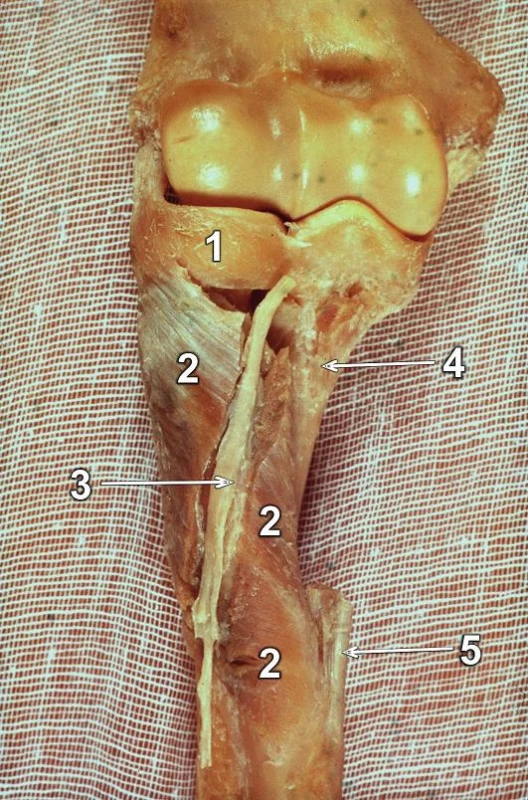
Svaly radia: Radius je ve své proximální polovině obklopen mohutným svalovým pláštěm, na jehož formování se podílejí všechny tři skupiny svalů předloktí (Obr. 4) [24]. Přímo na radiu začíná nebo se upíná řada svalů, z nichž jsou z hlediska přístupů nejdůležitější m. supinator, m. biceps brachii, m. pronator teres, m. flexor pollicis longus, m. pronator quadratus a m. brachioradialis.
![Začátky a úpony svalů na radiu a ulně: a – volární plocha, 1 – m. supinator, 2 – m. biceps brachii, 3 – m. flexor digitorum superficialis (caput radiale), 4 – m. pronator teres, 5 – m. flexor pollicis longus, 6 – m. pronator quadratus, 7 – m. brachioradialis; b – dorzální plocha, 1 – m. anconeus, 2 – m. flexor carpi ulnaris, 3 – m. supinator, 4 – m. pronator teres, 5 – m. abductor pollicis longus, 6 – m. extensor pollicis longus, 7 – m. extensor pollicis brevis, 8 – brachioradialis. <i>(Převzato z Bartoníček J. Operační přístupy u zlomenin hlavičky a diafýzy rádia. Acta Chir Orthop Traumatol Čech 1988;55:497−516.)</i>
Fig. 4: Muscle origins and insertions on radius and ulna: a – volar (anterior) surface, 1 – supinator,
2 – biceps brachii, 3 – flexor digitorum superficialis (radial head), 4 – pronator teres, 5 – flexor pollicis longus, 6 – pronator quadratus, 7 – brachioradialis; b – posterior surface, 1 –anconeus,
2 – flexor carpi ulnaris, 3 – supinator, 4 – pronator teres, 5 – abductor pollicis longus, 6 – extensor pollicis longus, 7 – extensor pollicis brevis, 8 – brachioradialis. <i>(Reprinted from Bartoníček J. [Surgical approaches in fractures of the head and shaft of radius]. Acta Chir Orthop Traumatol Čech 1988;55:497−516.)</i>](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/25b9ece74acbe9e804bc60981b39dca2.jpg)
M. supinator objímá téměř všechny tři plochy proximální třetiny radia (Obr. 5a, b). Navíc svalem prochází hluboká větev n. radialis, která ho dělí na povrchovou a hlubokou část [24,25]. Sval začíná od distálního okraje lig. anulare a od crista m. supinatoris. Svalová vlákna směřují mediodistálně a upínají se výše zmíněnou bezejmennou hranou na přední plochu proximálního radia. Zde se mezi m. supinator a m. flexor pollicis longus vmezeřuje začátek radiální hlavy m. flexor digitorum superficialis. Distální vlákna m. supinator se upínají na laterální a dorzální plochu diafýzy radia, a to až po tuberositas pronatoria. Sval je zásoben motorickými větvemi hluboké větve n. radialis za jejího průběhu mezi povrchovou a hlubokou částí [24,25].
M. biceps brachii se upíná mohutnou plochou, distálně mírně se rozšiřující a pod kůží dobře hmatnou šlachou na mohutnou oválnou drsnatinu, tuberositas radii, vystupující z mediální plochy krčku radia. Těsně před úponem se mezi šlachu a kost vsunuje konstantní burza (bursa bicipitoradialis).
M. pronator teres je výrazný sval probíhající od mediálního epikondylu humeru šikmo laterodistálně. Inzeruje silnou plochou šlachou na lehce naznačenou drsnatinu, tuberositas pronatoria, na vrcholu konvexity laterální plochy diafýzy radia (Obr. 5, 6).
Tento úpon představuje hranici mezi horní a dolní polovinou kosti. Nervová vlákna n. medianus vstupují do svalu v jeho proximální třetině [26].
M. flexor pollicis longus je typický semizpeřený sval odstupující svým bříškem od středních dvou čtvrtin přední plochy radia (Obr. 5, 6). Vlákna svalu probíhají mediodistálně a přecházejí do silné lesklé šlachy, která značně ulehčuje identifikaci svalu při preparaci. Motorická vlákna z n. medianus vstupují do svalu cestou n. interosseus antebrachii ant., a to z mediální strany v proximální část svalu [26].
M. pronator quadratus, tvořený povrchovou a hlubokou vrstvou, pokrývá distální čtvrtinu přední plochy radia. Dostává nervové zásobení z terminálních vláken n. interosseus antebrachii ant. [26].
M. brachioradialis začíná na laterální hraně distálního humeru. Typické ploché bříško svalu přechází zhruba v polovině předloktí v plochou šlachu s typickým obloučkovitým rozhraním mezi svalovými a šlachovými vlákny. Ta se distálně výrazně zužuje a teprve těsně před úponem na proc. styloideus se lehce vějířovitě rozšíří. Sval je inervován z kmene n. radialis vlákny odstupujícími v úrovni lokte [24,26].
Nervy: Preparaci radia znesnadňuje několik nervů, které nesmíme poranit. Znalost jejich průběhu nám může při preparaci sloužit i jako orientační vodítko.
N. cutaneus antebrachii lat. je distálním pokračováním n. musculocutaneus. Vynořuje se z rýhy mezi m. biceps brachii a m. brachialis na anterolaterální straně lokte, kde proráží fascii do podkoží. V této vrstvě doprovází po zevní straně předloktí v. cephalica až k zápěstí.
N. cutaneus antebrachii post. je kožní větví n. radialis. Na dorzální stranu předloktí prostupuje těsně nad loktem, a to buď mezi dlouhou a laterální hlavou m. triceps brachii, nebo mezi laterální hlavou téhož svalu a m. brachioradialis. Probíhá suprafasciálně po dorzolaterální ploše předloktí až do oblasti karpu.
N. radialis představuje při preparaci proximální poloviny radia hlavní nebezpečí. Na volární stranu předloktí sestupuje v rýze mezi m. brachioradialis a m. brachialis. Těsně nad loktem se dělí na povrchovou a hlubokou větev.
R. superficialis (RSNR) probíhá podél mediální plochy m. brachioradialis, a to zevně od a. radialis. V distální třetině podbíhá šlachu tohoto svalu a proráží na dorzální stranu předloktí. Zde perforuje fascii mezi šlachami m. brachioradialis a m. extensor carpi radialis longus těsně nad místem, kde šlachu dlouhého natahovače zápěstí kříží šlacha m. abductor pollicis longus a m. extensor pollicis brevis, tj. cca 8 cm proximálně od proc. styloideus radii [27]. Odtud pokračuje v podkoží na radiální polovinu dorza ruky.
R. profundus (RPNR) vstupuje do canalis supinatorius ve stejnojmenném svalu [24,26]. Kanál dlouhý 2 až 3 cm směřuje šikmo dorzodistálně a nerv, v anglické literatuře označovaný jako „deep radial nerve“ nebo „posterior interosseous nerve“, tak doslova ovíjí proximální třetinu radia (Obr. 5). Bezprostředně po výstupu na dorzální plochu předloktí se r. profundus rozpadne na řadu krátkých motorických větví pro dorzální skupinu extenzorů [28−31]. Jediná dlouhá větev, n. interosseus post., sestupuje mezi povrchovou a hlubokou vrstvou těchto svalů. V distální třetině předloktí se přikládá na membrana interossea a vyčerpává se v oblasti radiokarpálního kloubu.
Cévy: Kromě zmíněné v. cephalica nás zajímají tři tepny, které musíme při preparaci odtáhnout nebo ošetřit.
A. radialis se obvykle odděluje od a. brachialis pod lacertus fibrosus. Na volární straně předloktí sestupuje doprovázena dvěma stejnojmennými vénami proximálně v rýze mezi m. brachioradialis a m. pronator teres. V distální polovině je to prostor mezi m. brachioradialis a m. flexor carpi radialis.
A. recurrens radialis se odděluje z a. radialis těsně při horní apertuře canalis supinatorius. Tepna probíhá směrem proximolaterálním do rýhy mezi m. brachialis a m. brachioradialis. Jedna z jejích větví doprovází RPNR v canalis supinatorius.
A. interossea recurrens je větví a. interossea post. Na dorzální straně předloktí se přetáčí přes okraj hluboké části m. supinator směrem proximálním. Za svého průběhu k lokti do rete cubiti, na které se podílí, je uložena v rýze mezi m. supinator a m. anconeus.
Thompsonův posterolaterální přístup
Přístup je veden v intervalu mezi laterální a dorzální skupinou svalů předloktí [13]. Zatímco laterální skupina je inervována přímo z kmene n. radialis, jsou dorzální svaly zásobeny větvičkami z RPNR.
Indikace: Zde se názory autorů různí [2−10,28,29]. Podle našeho názoru je tento přístup z hlediska poranění RPNR bezpečný pro zlomeniny střední a distální třetiny diafýzy radia a naopak velmi rizikový pro zlomeniny proximální třetiny (Obr. 7).
![Thompsonův přístup: a – identifikace intervalu mezi m. extensor carpi radialis brevis a m. extensor digitorum; b – preparace v hloubce; c – anatomický preparát: 1 – m. brachioradialis, 2 – m. extensor carpi radialis longus, 3 – m. extensor carpi radialis brevis, 4 – m. abductor pollicis longus,
5 – m. extensor pollicis brevis, 6 – m. anconeus, 7 – m. supinator, 8 – r. profundus n. radialis, 9 – m. extensor digitorum, 10 – radius. <i>(Reprinted from Bartoníček J. Operační přístupy u zlomenin hlavičky a diafýzy rádia. Acta Chir Orthop Traumatol Čech 1988;55:497−516.)</i>
Fig. 7: Thompson approach: a – identification of interval between extensor carpi radialis brevis and extensor digitorum; b – deep dissection; c – anatomical specimen: 1 – brachioradialis, 2 – extensor carpi radialis longus, 3 – extensor carpi radialis brevis, 4 – abductor pollicis longus, 5 – extensor pollicis brevis, 6 – anconeus, 7 – supinator, 8 – deep branch of radial nerve, 9 – extensor digitorum, 10 – radius. <i>(Reprinted from Bartoníček J. [Surgical approaches in fractures of the head and shaft of radius]. Acta Chir Orthop Traumatol Čech 1988;55:497−516.)</i>](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/f142b2c2cebf6a5abc59e1995a5614b6.jpg)
Poloha pacienta: Pacient leží na zádech, operovaná končetina spočívá v pronaci mírně flektována v lokti na operačním stolku. Položit ji lze též na hrudník. Turniket je samozřejmostí.
Kožní řez: Probíhá na spojnici epicondylus lateralis humeri a proc. styloideus radii. Podle lokalizace a typu zlomeniny využíváme příslušnou část řezu. V distální třetině radia kříží incize průběh RSNR, který zde proráží povrchovou fascii v rýze mezi m. brachioradialis a m. extensor carpi radialis longus. Jeho poranění je velmi nepříjemné pro citlivost dorzální plochy I. a II. paprsku ruky. Dále zde probíhají variabilní žíly patřící k systému v. cephalica.
Preparace v hloubce: Fascii protínáme nejlépe od místa prostupu RSNR do podkoží, a to směrem proximálním a distálním. Poté je nutné vyhledat interval mezi m. extensor carpi radialis brevis a m. extensor digitorum, což není úplně jednoduché. Do tohoto intervalu se na rozhraní střední a distální třetiny předloktí vsunuje m. abductor pollicis longus a m. extensor pollicis brevis. V proximální třetině předloktí bříška m. extensor carpi radialis brevis a m. extensor digitorum communis splývají a navíc pevně srůstají se silnou povrchovou fascií. Volný interval mezi oběma svaly je nutné vytvořit uměle. Proto je nutné začít s preparací distálně, kde jsou oba svaly jasně odděleny, a postupovat proximálně. Po roztažení svalů se v hloubce objeví úpon m. pronator teres a především m. supinator s výstupem RPNR.
Při obnažení kosti je výhodná supinace předloktí. Pokud chceme obnažit proximální třetinu diafýzy radia, je třeba sesunout část m. supinator dorzálně. To je možné jen částečně, protože proximální pól intervalu kříží RPNR. Při rozsáhlejším sesunutí m. supinator hrozí přímé poranění nervu nebo jeho přetažení. Při preparaci v distální třetině rány je nutné střídavě odtahovat m. abductor pollicis longus a m. extensor pollicis brevis volárně a dorzálně.
Uzávěr rány: Reinzerovat je nutné m. supinator. Při sutuře fascie nesmíme uskřinout RSNR.
Henryho volární přístup
Přístup je veden v tzv. internervous plane, konkrétně mezi flexory předloktí inervovanými z n. medianus a laterální skupinou svalů předloktí zásobovanou z n. radialis [16].
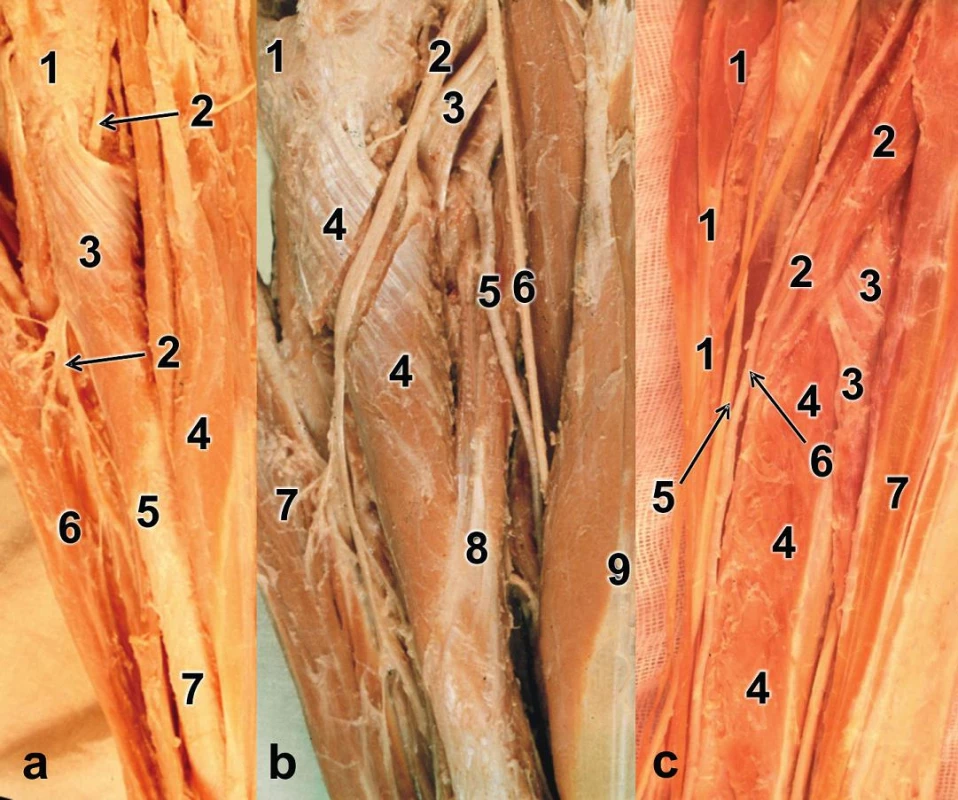
Indikace: Henryho přístup lze použít pro jakoukoli zlomeninu diafýzy radia. Pokud je proveden v plném rozsahu, lze z něj obnažit celou laterální a volární plochu radia (Obr. 8) [2,3,7,11,12].
![Henryho přístup – schéma: a – identifikace „mobile wad“; b – linie preparace: 1 – m. brachioradialis, 2 – r. profundus n. radialis, 3 – r. superficialis n. radialis, 4 – m. supinator, 5 – m. pronator quadratus, 6 – kloubní pouzdro kryjící hlavici radia, 7 – šlacha m. biceps brachii, 8 – m. pronator teres, 9 – m. flexor digitorum superficialis (caput radiale), 10 – m. flexor pollicis longus;
c – stav po uvolnění svalů: 1 – r. profundus n. radialis, 2 – r. superficialis n. radialis, 3 – m. supinator, 4 – m. brachioradialis, 5 – diafýza radia, 6 – šlacha m. biceps brachii, 7 – kloubní pouzdro kryjící hlavici radia, 8 – podvázaná a. radialis recurrens, 9 – m. pronator teres, 10 – m. flexor pollicis longus, 11 – a. radialis. <i>(Reprinted from Bartoníček J. Operační přístupy u zlomenin hlavičky a diafýzy rádia [Surgical approaches in fractures of the head and shaft of radius]. Acta Chir. Orthop Traumatol Čech 1988;55:497−516.)</i>
Fig. 8: Henry approach – drawings: a – identification of the mobile wad; b – dissection line:
1 – brachioradialis, 2 – deep branch of radial nerve, 3 – superficial branch of radial nerve,
4 – supinator, 5 – pronator quadratus, 6 – joint capsule covering radial head, 7 – biceps brachii tendon, 8 – pronator teres, 9 –flexor digitorum superficialis (radial head), 10 – flexor pollicis longus; c – situation after muscle detachment: 1 – deep branch of radial nerve, 2 – superficial branch of radial nerve, 3 – supinator, 4 – rachioradialis, 5 – radial shaft, 6 – biceps brachii tendon, 7 – joint capsule covering radial head, 8 – ligated radial recurrent artery, 9 – pronator teres, 10 – flexor pollicis longus, 11 – radial artery. <i>(Reprinted from Bartoníček J. [Surgical approaches in fractures of the head and shaft of radius]. Acta Chir Orthop Traumatol Čech 1988;55:497−516.)</i>](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/dc882e04d3f06e9899db6ffe6fa0fdb3.jpg)
Poloha pacienta: Pacient leží na zádech, operovaná končetina spočívá na operačním stolku v supinaci a je lehce flektována v lokti. Turniket je samozřejmostí.
Kožní řez: Při semiflektovaném lokti vyhmatáme mobilní laterální svalový val (Henryho mobile wad) tvořený svaly laterální skupiny předloktí (m. brachioradialis, m. extensor carpi radialis longus et brevis). Mediálně od tohoto valu probíhá spojnice šlachy m. biceps brachii ve středu kubitální jámy a proc. styloideus radii. V této linii vedeme kožní řez, ale podle lokalizace a typu zlomeniny využíváme pouze příslušnou část řezu. Střední část řezu by měla ležet nad lomnou linií. Podle potřeby pak lze incizi rozšířit oběma směry. V podkoží většinou narazíme na n. cutaneus antebrachii lat. a na v. cephalica. Nerv je samozřejmě nutné zachovat (Obr. 9a−c).
Preparace v hloubce: Fascii, kterou často prosvítá šlacha m. brachioradialis, protínáme ve stejné linii. Následně identifikujeme m. brachioradialis, a to podle typického přechodu bříška ve šlachu i podle tvaru šlachy (Obr. 9d). Tento sval lemuje z laterální strany štěrbinu, na jejímž dně probíhají vasa radialia a RSNR (Obr. 9e). Z mediální strany štěrbinu v proximální části ohraničuje m. pronator teres a distálně m. flexor carpi radialis. RSNR odtáhneme spolu s m. brachioradialis laterálně, radiální cévy naopak mediálně.
Nyní je třeba se zorientovat. V distální polovině předloktí to obvykle není problém. Laterální plocha distální poloviny radia není od úponu m. pronator teres až po proc. styloideus kryta žádným svalovým úponem. Orientaci nám usnadní i sledování šlachy m. brachioradialis k jejímu úponu. Ten na rozdíl od originálního popisu Henryho neuvolňujeme od proc. styloideus radii. Ve střední třetině diafýzy je spolehlivým orientačním vodítkem úpon šlachy m. pronator teres. Poznáme ho podle typické šlachy (Obr. 9f).
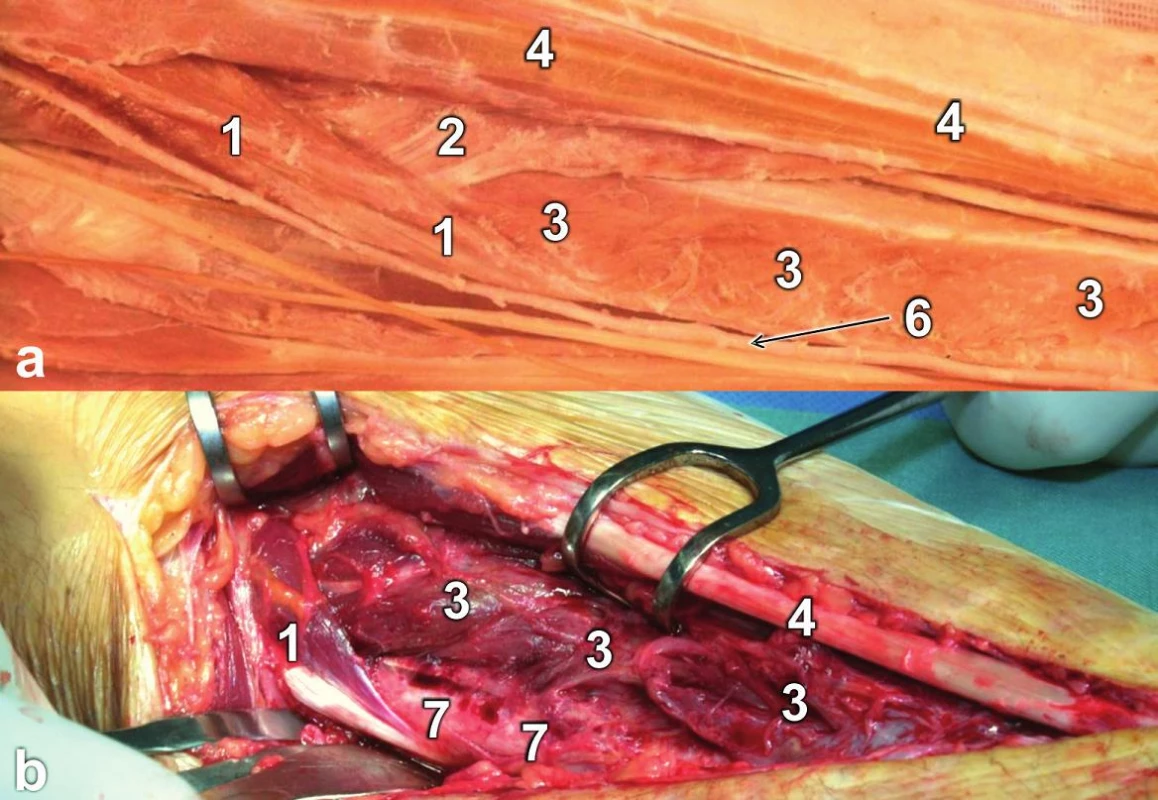
Chceme-li obnažit proximální polovinu radia, musíme postupovat opatrně, abychom neporanili RPNR. S preparací začínáme při úponu m. pronator teres a podél jeho laterálního okraje postupujeme proximálně mezi tímto svalem a úponem m. supinator (Obr. 9g). Linie preparace mezi oběma svaly probíhá šikmo mezi úponem m. pronator teres a tuberositas radii. V této fázi, kdy shrnujeme úpon m. supinator dorzolaterálně, je výhodné převést proximální fragment diafýzy do maximální supinace [32]. To lze nejlépe provést pomocí K-drátu zavrtaného kolmo do volární plochy úlomku a jeho vytočením zevně (Obr. 9h, ch) [11]. Tím doslova rozbalíme m. supinator navinutý v pronaci na radius (Obr. 10). Canalis supinatorius se přesunuje dorzálně, což snižuje riziko poranění RPNR. Uvolnění m. supinator začíná vždy distálně a postupujeme proximálně. Zhruba na úrovni šlachy m. biceps brachii je většinou nutné identifikovat a ošetřit a. et v. recurrens radialis. Tyto cévy brání odtažení vasa radialia mediálně. Chybou je odtáhnout vasa radialia laterálně, protože brání další preparaci. Po uvolnění celého m. supinator založíme opatrně mezi sval a kosti malé Hohmannovo elevatorium. RPNR je chráněn před tlakem elevatoria svalem. Nyní, pokud je nutné, můžeme protnout přední plochu kloubního pouzdra a revidovat humeroradiální kloub.
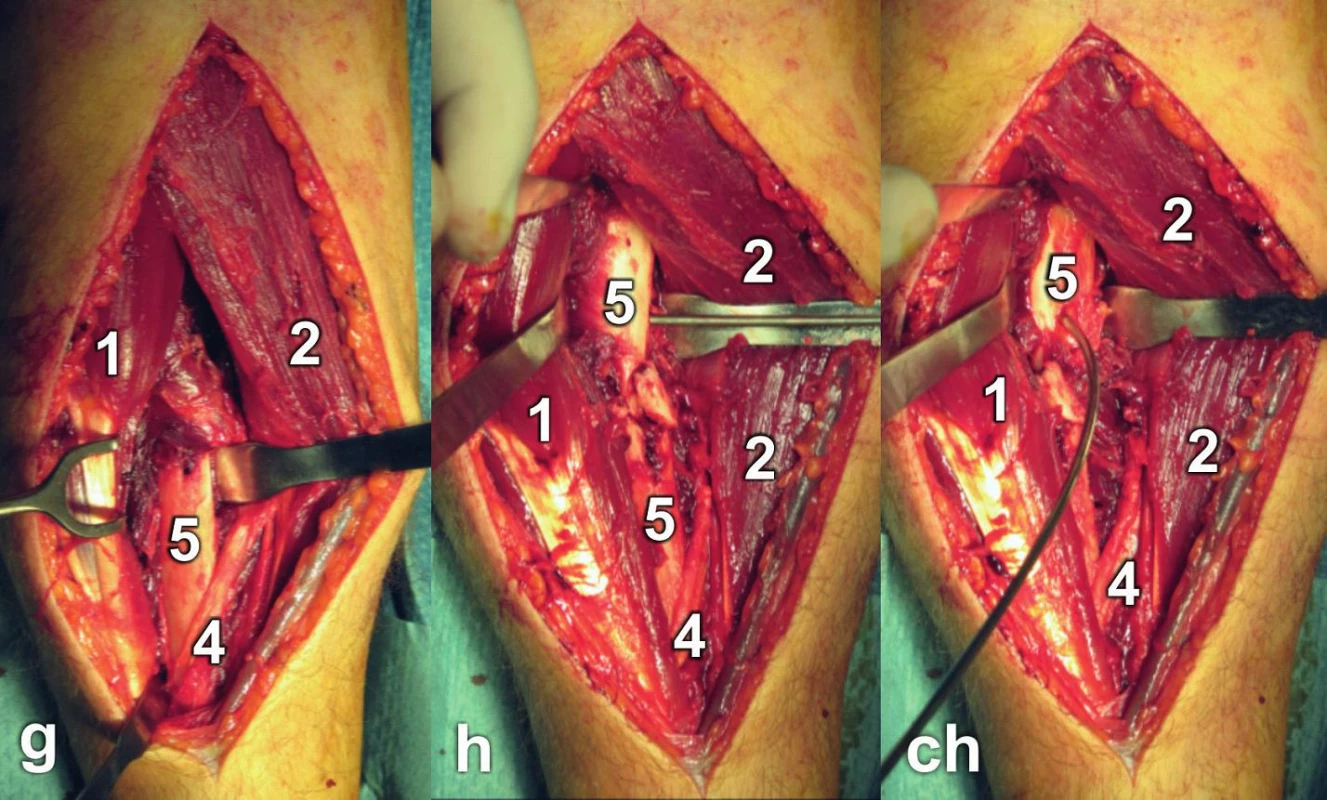
Je-li nutné uvolnit úpon m. pronator teres, provedeme to až po dokončení preparace m. supinator. Uvolnění má totiž za následek retrakci svalu proximálně a my bychom tak ztratili orientační vodítko.
Pokud potřebujeme obnažit volární plochu středních dvou čtvrtin diafýzy radia, je třeba sesunout m. flexor pollicis longus mediálně. Sval poznáme podle typického semizpeřeného bříška a silné šlachy lemující jeho mediální okraj. Zde vstupují motorická vlákna z n. medianus prostřednictvím n. interosseus antebrachii ant., a to v proximální části svalu. Pozor na poranění motorické inervace svalu, tzv. Kiloh-Nevinův syndrom [33]. Distální čtvrtinu radia si zpřístupníme sesunutím m. pronator quadratus mediálně.
Uzávěr rány: Reinzerce m. supinator provádíme podle rozsahu uvolnění. Reinzerce m. pronator teres může být někdy obtížná, proto je vhodné deinzerovat sval pouze v nutném rozsahu. Není-li možná reinzerce ke kosti, lze ji provést k dlaze.
Srovnání obou přístupů
Názory na oba přístupy nejsou v literatuře jednotné [2−12]. Většina amerických autorů doporučuje ve významných učebnicích kostní traumatologie a některých článcích Henryho přístup pro distální dvě třetiny radia. Naopak Thompsonův přístup je preferován pro třetinu proximální [6,8−10,28]. Podíváme-li se však na rtg snímky publikované těmito autory, až na výjimky mezi nimi nenalezneme rtg dokumentaci zlomeniny proximální třetiny diafýzy radia ošetřené dlahou.
Opačný názor lze najít v publikacích AO/ASIF. Ve 3. vydání AO manuálu [20], v „Principles“ [21] i Tscherneho učebnici traumatologie [2] je pro proximální část radia preferován volární Henryho přístup. Naopak Thompsonův přístup je považován za rizikový [3]. Stejný názor zastávají i Mekhail et al. [33].
Proti použití Thompsonova přístupu hovoří anatomická situace. Horní část diafýzy radia obaluje m. supinator, ve kterém probíhá RPNR a kříží posterolaterální plochu kosti. Řada studií popisuje komplikované větvení tohoto nervu bezprostředně po výstupu z canalis supinatorius, které může značně ztížit preparaci v této oblasti [25,26,28−31]. Navíc bříška svalů ohraničující preparační interval, tj. m. extensor carpi radialis brevis a m. extensor digitorum, proximálně splývají a jsou kryta společnou silnou fascií [24]. Proto je třeba je oddělit uměle. To ztěžuje preparaci a zvyšuje riziko poranění RPNR.
Další problém představuje komplikovaná anatomická situace v distální třetině dorzoradiální oblasti předloktí, tj. prostup šlach m. abductor pollicis longus a m. extensor pollicis brevis z hloubky na povrch zápěstí. Identifikovat správný preparační interval a vyhnout se poranění RSNR, který zde proráží povrchovou fascii, není zcela jednoduché. Případné poranění nervu pacienti vnímají velmi negativně. Problémem může být i samotná kožní jizva, která je lokalizována v dotykově exponované oblasti, což nebývá vždy příjemné.
My sami na základě téměř třicetiletých zkušeností s dlahovou osteosyntézou diafyzárních zlomenin předloktí preferujeme jednoznačně Henryho přístup [12,35]. Je relativně velmi jednoduchý a umožňuje expozici celého radia.
Při správném technickém provedení je riziko poranění n. radialis minimální. Pouze u některých pacientů se sklonem k tvorbě keloidů může být nevýhodou viditelná jizva na jemné kůži volární plochy předloktí.
Prof. MUDr. Jan Bartoníček, DrSc.
Klinika ortopedie 1. LF UK a ÚVN Praha
U vojenské nemocnice 1200 169 02 Praha 6
e-mail: jan.bartonicek@uvn.cz
Sources
1. Bartoníček J. Historie operační léčby diafyzárních zlomenin předloktí v letech 1878−1975. Ortopedie 2010;4 : 232−9.
2. Oestern H-J. Unterarmschaftfrakturen. In: Schmit K-P, Towfigh H, Letsch R (Hrsg). Tscherne Unfal chirurgie. Ellenbogen, Unterarm, Hand. 1 Ellenbogen-Unteram. Berlin, Springer 2001 : 181−96.
3. Weckbach A, Blasttert TR. Die Untearmschaftfraktur des Erwachsenen. Unfallchirurg 2002;73 : 627−41.
4. Stewart RL. Forearm fractures. In: Stannard PJ, Schmidt AH, Kregor PJ (eds). Surgical treatment of orthopaedic trauma. New York, Thieme 2007 : 340–63.
5. Jupiter JB. AO manual of fracture management elbow and forearm. Stuttgart, Thieme 2009.
6. Catalano LW, Zlotolow DA, Hitchcock PB, et al. Surgical exposures of the radius and ulna. J Am Acad Orthop Surg 2011;19 : 430−8.
7. Morgan SJ. Forearm fractures: Open reduction and internal fixation. In Wiss DA (ed): Fractures. Third edition. Philadelphia, Wolters Kluwer 2013 : 215−32.
8. Schulte LM, Meals CG, Neviaser RJ. Management of adult diaphyseal both-bone forearm fractures. J Am Acad Orthop Surg 2014;22 : 437−46.
9. Gaulke R. Diaphyseal fractures of the forearm. In Browner BD, Juppiter JB, Krettek Ch, Anderson PA (eds): Skeletal trauma. Philadelphia, Elsevir-Saunders 2015 : 1313–46.
10. Streubel PN, Pesántez RE. Diaphyseal fractures of radius and ulna. In Court-Brown CH, Heckman AD, McQueen MM, Ricci WM, Torneta P (eds). Rockwood and Green´s Fractures in Adults. 8th edition. Philadelphia, Wolters Kluwer 2015 : 1121−78.
11. Bartoníček J. Operační přístupy u zlomenin hlavičky a diafýzy rádia. Acta Chir. Orthop Traumatol Čech 1988;55 : 497−516.
12. Bartoníček J, Jehlička D, Stehlík J. Dlahová osteosyntéza zlomenin proximální poloviny diafýzy rádia. Acta Chir Orthop Traumatol Čech 1995;62 : 86−93.
13. Thompson JE. Anatomical methods of approach in operations on the long bones of the extremities. Ann Surg 1918;68 : 309−29.
14. Henry AK. Complete exposure of the radius. Brit J Surg 1926;13 : 506−8.
15. Henry AK. Exposures of long bones and other surgical methods. Bristol, Wright 1927.
16. Henry AK. Extensile exposures. Edinburgh, Livingstone 1945.
17. Müller ME, Allgöwer M, Willeneger H. Technik der operativen Frakturbehandlung. Berlin, Springer 1963.
18. Müller ME, Allgöwer M, Willeneger H. Manual der Osteosynthese. Berlin, Springer 1969.
19. Müller ME, Allgöwer M, Willeneger H, et al. Manual der Osteosynthese. Berlin, Springer 1977.
20. Müller ME, Allgöwer M, Willeneger H, et al. Manual of internal fixation. Berlin, Springer 1991.
21. Heim D. Forearm shaft fractures. In Rüedi T, Murphy WM (eds): AO principles of fracture management. New York, Thieme 2006 : 341−55.
22. Čech O, Stryhal F. Moderní osteosyntéza v traumatologii a ortopedii. Praha, Avicenum 1972,123−2.
23. Bartoníček J, Heřt J. Základy klinické anatomie pohybového aparátu. Praha, Maxdorf 2004.
24. Frohse F, Fränkel M. Die Muskeln des menschlichen Armes. Jena, Fischer 1908.
25. Davies F, Laird M. The supinator muscle and the deep radial (posterior interosseous) nerve. Anat Rec 1948;101 : 243−50.
26. Brash JC. Neuro-vascular hila of limb muscles. Edinburgh, Livingstone 1955.
27. Robson AJ, See MS, Ellis H. Applied anatomy of the superficial branch of the radial nerve. Clin Anat 2008;21 : 38−45.
28. Spinner RJ, Berger RA, Carmichael SW, et al. Isolated paralysis of the extensor digitorum communis associated with posterior (Thompson) approach to the proximal radius. J Hand Surg 1998;23-A:135−41.
29. Witt JD, Kamineni S. The posterior interosseous nerve and the posterolateral approach to the proximal radius. J Bone Joint Surg 1998;80-B:240−2.
30. Elgafy H, Ebraheim NA, Rezcallah AT, et al. Posterior interosseous nerve terminal branches. Clin Orthop Rel Res 2000;376 : 242−51.
31. Diliberti T, Botte MJ, Abrams RA. Anatomical consideration regarding the posterior interosseous nerve during posterolateal approaches to the proximal part of the radius. J Bone Joint Surg 2008;82 : 809−13.
32. Hoppenfeld S, deBoer P, Buckley R. Surgical exposures in orthopaedics. The anatomic approach. 4th edit. Philadelphia, Wolters Kluwer 2009.
33. Kiloh LG, Nevin S. Isolated neuritis of the anterior interosseous nerve. Brit Med J 1952;1 : 850−1.
34. Mekhail AO, Ebraheim NA, Jackson WT, et al. Vulnerability of the posterior interosseous nerve during proximal radius exposures. Clin Orthop Rel Res 1995;315 : 199−208.
35. Bartoníček J. Diafyzární zlomeniny předloktí. Acta Chir Orthop Traumatol Čech 2000;67 : 133−7.
Labels
Surgery Orthopaedics Trauma surgeryArticle was published in
Perspectives in Surgery

2015 Issue 10
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Metamizole vs. Tramadol in Postoperative Analgesia
Most read in this issue
- Zlomeniny lopatky
- Chirurgická léčba akromioklavikulární luxace: Tahová cerkláž versus hákovitá dlaha
- Osteosyntéza zlomenin diafýzy radia: Anatomické a biomechanické principy
- Kocherův přístup k loketnímu kloubu a jeho alternativy




