Kompletní mezokolická excize u pravostranné hemikolektomie
Complete mesocolic excision during right hemicolectomy
Introduction:
Complete mesocolic excision (CME) ensures the removal of all sentinel and regional lymph nodes during colon cancer surgery. For right-sided hemicolectomy it is essential to dissect the wall of vena mesenterica superior, which increases the risk of injuring surrounding organs. So far, no randomized studies comparing long-term oncological results of standard right hemicolectomy and hemicolectomy with CME have been published.
Method:
83 patients operated for colon carcinoma in 2014 and 2015 were included in this study, all of them undergoing right-sided hemicolectomy using laparotomy access. The standard procedure was done in 63 cases and hemicolectomy with CME was done in 20 cases. We compared the incidence of complications, and the characteristics and descriptions of obtained specimens evaluated by a pathologist for both groups.
Results:
The operation times of right-sided hemicolectomies with CME was longer by 20 minutes on average. The incidence of postoperative complications was similar in both groups. Pancreatic fistula in the group of patients undergoing right-sided hemicolectomy with CME was an unusual complication; the fistula was healed through conservative treatment. Comparing the resecate parameters, we found no significant differences in the lengths of the resected terminal ileum. But the length of the resected colon was significantly longer for the CME technique (median 42 cm versus 22 cm). The incidence of lymph node metastases was similar in both groups. However, the total number of removed lymph nodes in the group with CME was significantly higher (median 23).
Conclusion:
Right-sided hemicolectomy with complete mesocolic excision offers the removal of more lymph nodes than the standard technique. The central vascular ligation technique elongates the operation time and may be associated with more intraoperative injuries. Introduction of the concept of complete mesocolic excision is derived from an effort to standardize the surgical technique for colon cancer resection.
Key words:
right-sided hemicolectomy − complete mesocolic excision − colon cancer −lymphadenectomy
:
V. Procházka 1
; A. Zetelova 1; T. Grolich 1
; L. Frola 2; Z. Kala 1
:
Chirurgická klinika LF Masarykovy univerzity Brno a FN Brno-Bohunice, přednosta: prof. MUDr. Z. Kala, CSc.
1; Patologicko-anatomický ústav LF Masarykovy univerzity Brno a FN Brno-Bohunice, přednosta: doc. MUDr. L. Křen, Ph. D.
2
:
Rozhl. Chir., 2016, roč. 95, č. 10, s. 359-364.
:
Original articles
Úvod:
Kompletní mezokolická excize (CME) zajišťuje odstranění všech spádových lymfatických uzlin při operaci pro nádorové onemocnění tračníku. U pravostranné hemikolektomie je nutná cílená preparace stěny horní mezenterické žíly, která zvyšuje riziko poranění okolních orgánů. Nebyly zatím publikovány randomizované studie srovnávající onkologické dlouhodobé výsledky standardní pravostranné hemikolektomie a hemikolektomie s CME.
Metoda:
Do studie bylo zařazeno 83 pacientů operovaných pro karcinom tračníku v letech 2014 a 2015, u kterých byla provedena pravostranná hemikolektomie laparotomickým přístupem. V 63 případech byl proveden standardní výkon, ve 20 případech hemikolektomie s CME. Srovnán je výskyt komplikací a charakteristiky resekátů zhodnocené patologem v obou skupinách.
Výsledky:
Pravostranné hemikolektomie s CME měly v průměru o 20 minut delší operační čas. Výskyt pooperačních komplikací byl v obou skupinách obdobný. Nezvyklou komplikací ve skupině s CME byla pankreatická píštěl zhojená při konzervativní léčbě. Při srovnání parametrů resekátů byly zjištěny nevýznamné rozdíly v délce resekovaného terminálního ilea v obou skupinách. Délka resekovaného tračníku byla významně větší při provedení CME než u standardního rozsahu resekce (medián 42 cm vs. 22 cm). Výskyt uzlinových metastáz byl v obou skupinách stejný. Významně vyšší byl celkový počet odstraněných lymfatických uzlin (medián 23) ve skupině resekcí s CME.
Závěr:
Pravostranná hemikolektomie s kompletní mezokolickou excizí umožňuje odstranění většího počtu lymfatických uzlin než standardní technika. Při centrálním podvazu cév na stěně horní mezenterické žíly se prodlužuje operační čas a zvyšuje se riziko výskytu peroperačního poranění okolních struktur. Zavedení konceptu CME je snahou o exaktní standardizaci chirurgické techniky resekce pro nádory tračníku.
Klíčová slova:
pravostranná hemikolektomie − kompletní mezokolická excize − nádor tračníku − lymfadenektomie
Úvod
Nádory rekta měly dlouhodobě horší prognózu než nádory tračníku, ale po rozšíření techniky totální mezorektální excize (TME) do rutinní praxe došlo ke zlepšení přežívání pacientů léčených pro nádor rekta multimodálním přístupem [1]. Postup TME byl vypracován na základě znalostí embryonálního vývoje a anatomie viscerálních a parietálních fasciálních vrstev. Cílem je ostrá separace jednotlivých struktur, zachování integrity mezorektální fascie a kompletní odstranění všech spádových lymfatických uzlin s negativním cirkumferenčním resekčním okrajem [2]. Podle těchto principů začal provádět operace u nádoru tračníku prof. Hohenberger a v roce 2009 publikoval nadějné výsledky nové techniky nazvané kompletní mezokolická excize (CME), která zajišťuje odstranění všech spádových lymfatických uzlin v mezokolon [3]. Zlepšení onkologických výsledků bylo popsáno Hohenbergerem i v recentních publikacích. Signifikantní je nižší výskyt lokálních recidiv a delší přežívání [4]. Důležitým sledovaným parametrem je, podobně jako u chirurgie rekta, posouzení neporušenosti povrchu resekátu [5]. West publikoval zlepšení 5letého přežívání o 15 % ve skupině pacientů s neporušeným mezokolickým povrchem ve srovnání s pacienty, u kterých došlo k narušení tohoto povrchu v průběhu resekce [6].
Nebyla zatím publikována žádná prospektivní randomizovaná studie, která by srovnala dlouhodobé výsledky CME a standardní resekce tračníku v různých lokalizacích tumoru, stadiích tumoru a také různém rozsahu postižení lymfatických uzlin. V naší práci referujeme naše zkušenosti s provedením kompletní mezokolické excize při pravostranné hemikolektomii se zaměřením na hodnocení pooperačních komplikací a parametrů resekátů.
Metoda
Do hodnocení byli zařazeni pacienti operovaní na Chirurgické klinice LF MU a FN Brno Bohunice v letech 2014 a 2015 pro karcinom v pravé části tračníku s kurativním záměrem. U první skupiny byla provedena standardní pravostranná hemikolektomie, u druhé skupiny kompletní mezokolická excize. U všech pacientů byla provedena standardní předoperační stagingová vyšetření a onkologické zhodnocení před indikací k resekčnímu výkonu. Hodnoceny byly výsledky pouze u elektivních operačních výkonů provedených laparotomickým přístupem.
U nádorů céka a colon ascendens byla prováděna ligatura ileokolických cév, u nádorů hepatální flexury i odstupu pravé větve arteria et vena colica media. U kompletní mezokolické excize byla nejprve vypreparována přední stěna horní mezenterické žíly. Další preparace byla vedena podél její stěny s podvazem příslušných cév v závislosti na lokalizaci tumoru. Teprve poté byly uvolněny laterální závěsy a dokončena resekční fáze s vytyčením resekčních linií. U standardní pravostranné hemikolektomie byly nejprve uvolněny laterální závěsy a poté byl proveden vysoký podvaz cév bez cílené preparace horní mezenterické žíly. Anastomóza byla u všech pacientů provedena stranou ke straně.
Hodnoceny byly: výskyt pooperačních komplikací, délka resekátu, počet lymfatických uzlin v resekátu, počet pozitivních lymfatických uzlin v resekátu.
Výsledky
V letech 2014 a 2015 bylo na Chirurgické klinice LF MU a Fakultní nemocnice Brno provedeno 83 pravostranných hemikolektomií laparotomickým přístupem s kurativním záměrem pro karcinom tračníku. U 63 pacientů byla provedena standardní pravostranná hemikolektomie, ve 20 případech hemikolektomie s kompletní mezokolickou excizí. Demografická data se zaměřením na hodnocení celkového stavu podle anesteziologické klasifikace (ASA) jsou znázorněna v Tab. 1.

Délka operací je uvedena v Tab. 2. Výkony s provedením kompletní mezokolické excize byly v průměru o 20 minut delší než u standardní pravostranné hemikolektomie.
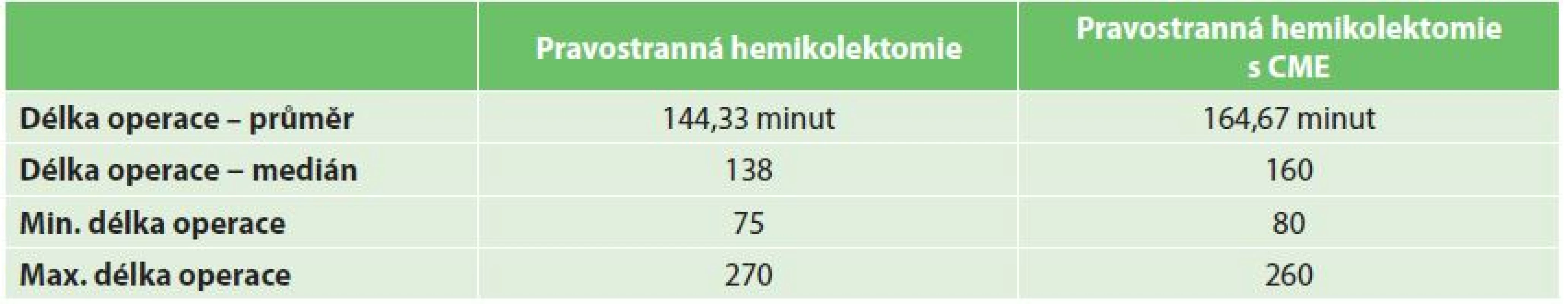
V Tab. 3a a 3b je uvedena délka resekátů zjištěná měřením nativních resekátů ihned po odeslání na patologické hodnocení. Byl zjištěn nevýznamný rozdíl v délce resekovaného terminálního ilea mezi skupinou standardní resekce a resekce s CME. Délka resekovaného tračníku byla významně větší ve skupině s CME (průměrně 40,6 cm) než ve skupině standardní resekce (26 cm).


Počet uzlin nalezených patologem v resekátu je uveden v Tab. 4a a 4b. Jednoznačně vyšší počet lymfatických uzlin byl nalezen v resekátech získaných technikou CME než při standardním rozsahu resekce. Vyšší počty uzlin byly zjištěny u CME techniky jak při hodnocení průměru a mediánu, tak při zhodnocení nejnižšího i nejvyššího dosaženého počtu uzlin v jednom resekátu. Při hodnocení výskytu uzlinových metastáz jsou výsledky obou technik podobné. Uzlinové metastázy byly nalezeny u méně než poloviny operovaných a celkový počet pozitivních uzlin byl téměř identický při srovnání obou technik.


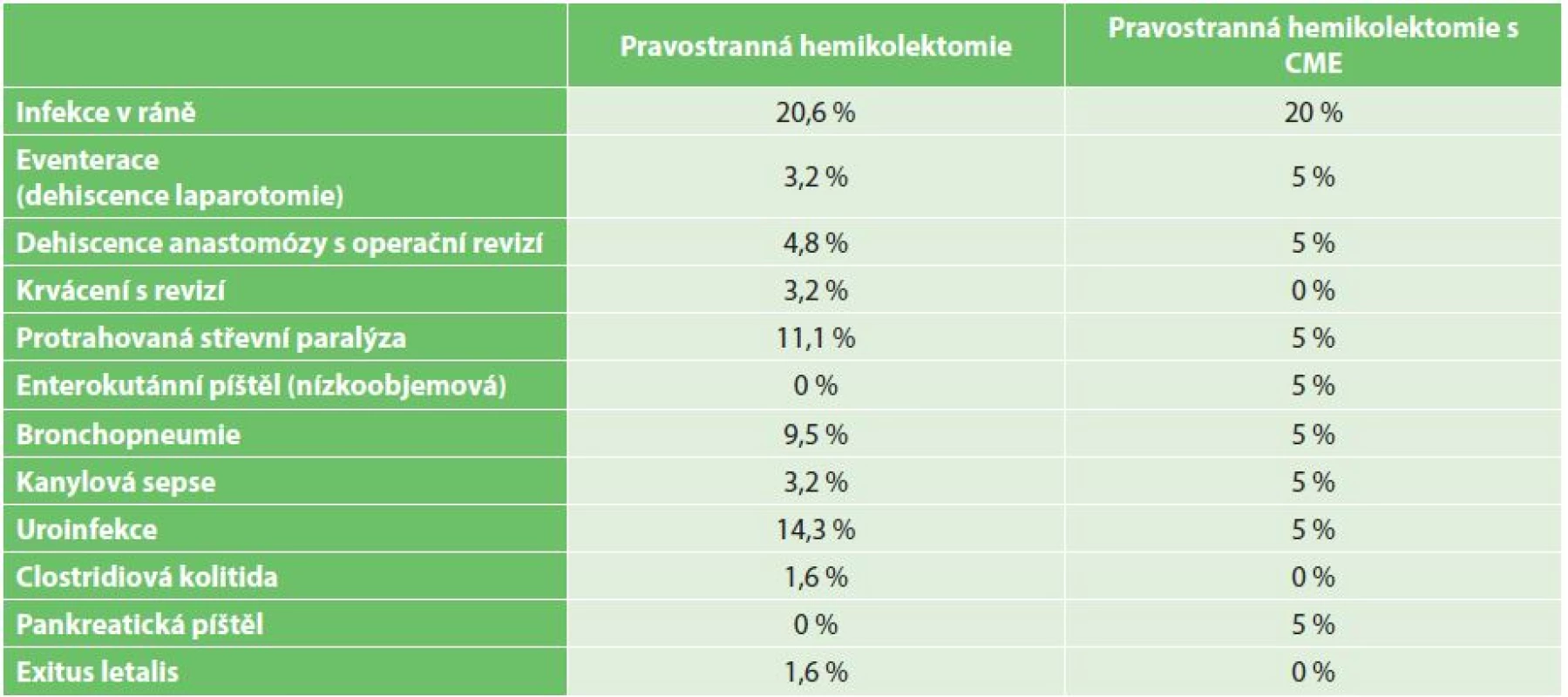
Komplikace jsou uvedeny v Tab. 5. Někteří pacienti měli více než jednu komplikaci. Kombinace komplikací vedla také k jedinému úmrtí v této hodnocené skupině pacientů. Po dehiscenci anastomózy, která byla vyřešena reoperací, došlo k rozvoji brochopneumonie s nutností umělé plicní ventilace a následný septický stav vedl k exitu 24. den po primárním resekčním výkonu. Výskyt chirurgických i nechirurgických komplikací byl v obou skupinách srovnatelný. Nejčastější komplikací byla infekce v ráně bez nutnosti reoperace, řešená pouze lokální léčbou.
Diskuze
Nadějné onkologické výsledky publikované Hohenbergerem byly podrobeny i kritice, protože v době zavedení nové chirurgické techniky začaly být užívány nové preparáty do standardní adjuvantní onkologické léčby. Nebylo tedy možné posoudit vliv chirurgické techniky separátně [7]. Recentní dánská studie uvádí čtyřleté onkologické výsledky ve prospěch CME i při standardizované onkologické léčbě [4].
Pozitivní onkologické výsledky jsou provázeny obavou z možných peroperačních a časných pooperačních komplikací při cílené preparaci stěny horní mezenterické žíly a preparaci v blízkosti orgánů, které nejsou při standardní resekci v intimní blízkosti linie resekce [8]. Při analýze peroperačních komplikací byl prokázán významně vyšší výskyt poranění horní mezenterické žíly u pravostranné hemikolektomie s CME než při standardní resekci. U levostranné hemikolektomie s CME je uváděn vyšší výskyt poranění sleziny [9]. V našem souboru pacientů jsme nezaznamenali žádné poranění horní mezenterické žíly. V jednom případě byla prokázána pankreatická sekrece z břišního drénu přiloženého k hlavě pankreatu, která na infuzní léčbě ustala po 4 dnech. V literatuře byla popsána i ischemická nekróza a perforace velké křiviny žaludku po resekci gastrokolického ligamenta včetně gastroepiploické arkády po operaci pro tumor hepatální flexury [10]. U hemikolektomie bez CME není takový rozsah resekce prováděn. V našem souboru jsme provedli resekci gastrokolického ligamenta i s gastroepiploickou arkádou v šesti případech bez komplikací. Spektrum a četnost komplikací v obou skupinách našeho souboru je blízká českým publikacím [11].
Rozsah lymfadenektomie, který technika CME zajišťuje, není v literatuře přijímán jednoznačně. Podle japonských autorů je u nádorů 2. a 3. stadia indikována D3 lymfadenektomie, tedy odstranění lymfatických uzlin v oblasti odstupu hlavních tepen zásobujících oblast nádoru: u pravostranné hemikolektomie art. ileocolica, případně art. colica media. Cílená preparace stěny horních mezenterických cév je podle japonské nomenklatury extenzivní disekcí a přesahuje svým rozsahem D3 lymfadenektomii [12]. Množství odstraněných lymfatických uzlin může mít význam pro prognózu pacientů. V práci Hohenbergera měli v souboru 682 případů bez uzlinových metastáz lepší prognózu pacienti, u kterých bylo odstraněno více než 28 uzlin [3]. V našem souboru byl průměrný počet uzlin resekátu 21 ve skupině bez CME a 29 ve skupině s CME. Podle TNM klasifikace má být hodnoceno alespoň 12 uzlin, aby bylo možné stanovit N stadium. Ve skupině s CME nebyl u žádného našeho pacienta nižší počet uzlin v mezokolon než 12, ve skupině bez CME byl nejnižší počet uzlin 7. CME tedy podle našich poznatků zajišťuje adekvátní lymfadenektomii ke stanovení N stadia.
Srovnáme-li počet pozitivních uzlin v resekátech získaných technikou CME a bez CME, byl v našem souboru výskyt identický jak počtem pozitivních uzlin v jednotlivých resekátech, tak z hlediska záchytu uzlinových metastáz u méně než poloviny operovaných. Tyto nálezy odpovídají i srovnání resekátů získaných technikou CME a japonskou D3 lymfadenektomií. S více uzlinami v resekátech získaných podle metodiky CME než při D3 lymfadenektomii byl současně zjištěn stejný počet pozitivních uzlin [13]. Nejsou zatím k dispozici žádné randomizované studie srovnávající dlouhodobé přežívání a výskyt lokálních recidiv obou technik.
Délka resekce střeva závisí na dvou hlavních faktorech: nutnosti adekvátní lymfadenektomie epikolických a parakolických uzlin a zachování dobré vaskularizace terminálního ilea a tračníku spojených anastomózou. Japonští autoři považují za dostatečné odstranění 10 cm střeva od tumoru, protože metastázy v mezokolon v delší vzdálenosti jsou krajně vzácné [14]. Extenzivní centrální resekce cévního zásobení při CME se projevuje na délce resekátů. Signifikantně delší resekáty jsou získány technikou CME než při D3 lymfadenektomii [13]. V našem souboru byla rovněž prokázána větší délka resekovaného tračníku v souboru s CME než bez CME.
Dalším diskutabilním aspektem je možnost exaktní preparace bez pozitivního cirkumferenčního resekčního okraje. V původní práci Hohenberga bylo 78 % resekovaných nádorů T3 a T4. Podle TNM klasifikace jsou nádory T3 a T4 s infiltrací serózy nebo přesahem tumoru přes serózu, tedy viscerální fascii [15]. Dorzální obvod pravého a levého tračníku je dle klasicky popisované anatomické situace uložen retroperitoneálně. U tumorů v této lokalizaci by tedy bylo sporné, zda lze dosáhnout negativního cirkumferenčního resekčního okraje. I zde je však viscerální fascie vytvořena, což odpovídá jednotnému základu primitivního střeva při embryonálním vývoji. Na souboru 24 kadaverů byly při vyšetření elektronovým mikroskopem jednoznačně patrné oddělené dvě mezoteliální vrstvy povrchu mezokolon a retroperitonea v celém průběhu tračníku [16]. Idea provedení kompletní mezokolické excize je tedy podpořena i těmito novými anatomickými studiemi. Dostatečnou radikalitu lze samozřejmě zajistit i změnou taktiky preparace a je možné odstranit parietální fascii spolu s resekátem.
Při preparaci a separaci adekvátních vrstev může být přínosný laparoskopický přístup, zejména po vývoji technologií s výrazným zvětšením obrazu a velmi kvalitním rozlišením. Prozatím publikované výsledky laparoskopicky provedených CME neměly charakter prospektivní randomizované studie. Není tedy nyní možné konstatovat, zda se předpokládaná výhoda laparoskopického přístupu projeví i na onkologických výsledcích [17]. Vzhledem k tomu, že jde o novou chirurgickou strategii u pravostranné hemikolektomie, prováděli jsme operace s CME otevřeně. Laparoskopické operace plánujeme až po stabilizaci chirurgické techniky. Laparoskopické operace mají nižší mortalitu ve srovnání s otevřenou chirurgií kolorektálního karcinomu [18] a v případě levostranné hemikolektomie se na našem pracovišti staly standardním přístupem. Centrální disekce a. et v. colica media může být technicky velmi obtížná, a v některých studiích nebylo proto pokračováno v laparoskopických výkonech, které by vyžadovaly centrální podvaz těchto cév [9].
Dalším kritériem hodnocení resekátů po odstranění nádoru tračníku je posouzení neporušenosti povrchu mezokolon, podobně jako u resekce rekta. West publikoval lepší přežívání u pacientů s neporušeným povrchem [6]. Při srovnání resekátů v Leedsu a Erlangenu byla nalezena lepší kvalita povrchů ve skupině s CME než při standardní resekci [19]. Zlepšení kvality resekátů hodnocené patologem může být ovlivněno edukací chirurgů [20]. Na našem pracovišti pořádáme společné semináře s patology věnované kvalitě resekátů tračníku i rekta. Hodnocení povrchu resekátů u tračníku je významně závislé na zkušenosti patologa, proto jsme zatím tento parametr nezařadili do této publikace.
Tato práce je věnována hodnocení prvních výsledků CME při pravostranné hemikolektomii na naší klinice, zaměřené zejména na peroperační a časné pooperační komplikace a dále na hodnocení resekátů. Dlouhodobé výsledky budou dále sledovány se zaměřením na délku přežívání a výskyt lokálních recidiv. I v technice CME jsou nejasnosti ve vhodném rozsahu resekce, zejména u nádorů transverza. Laparoskopický přístup může být velmi obtížný v případě nutnosti centrální preparace středních kolických cév, což se jeví jako hlavní limitace k všeobecnému akceptování standardního operačního přístupu.
Závěr
Je třeba dalších studií k potvrzení vlivu CME na zlepšení délky přežívání a snížení výskytu lokálních recidiv. Koncept CME zajišťuje vysokou kvalitu resekátu s odstraněním veškerých spádových lymfatických uzlin v mezokolon díky preparaci v embryonálně podmíněných anatomických vrstvách s centrálním podvazem cév. Standardizace chirurgické techniky by mohla mít pozitivní vliv na přesnost hodnocení výsledků různých metod multimodální onkologické léčby.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
MUDr. Vladimír Procházka, Ph.D.
Chirurgická klinika FN Brno-Bohunice
Jihlavská 20
625 00 Brno
e-mail: vprochazka@fnbrno.cz
Sources
1. Bosset JF, Collette L, Calais G, et al. Chemotherapy with preoperative radiotherapy in rectal cancer. N Eng J Med 2006;355 : 1114−23.
2. Heald RJ. The “Holy plane“ of rectal surgery. J R Soc Med 1988;81 : 503−8.
3. Hohenberger W, Weber K, Matzel K, et al. Standardized surgery for colonic cancer: complete mesocolic excision and central ligation – technical notes and outcome. Colorectal Dis 2009;11 : 354−65.
4. Bertelsen CA, Neuenschwander AU, Jansen JE, et al. Disease-free survical after complete mesocolic excison compared with conventional colon cancer surgery: a retrospective, population-based study. Lancet Oncol 2015;16 : 161−8.
5. Hovorková E, Hadži-Nikolov D, Ferko A, et al. Problematika stanovení bezpečných resekčních okrajů u karcinomu rekta. Rozhl Chir 2014;93 : 92−9.
6. West NP, Morris EJ, Rotimi O, et al. Pathology grading of colon cancer surgical resection and its association with survival: a retrospective observational study. Lancet Oncol 2008;9 : 857−65.
7. Yao H, Liu Y. Re-examination of the standardization of colon cancer surgery. Gastroenterol Rep 2013;1 : 113−8.
8. Feng B, Ling TL, Lu AG, et al. Completely medial versus hybrid medial approach for laparoscopic complete mesocolic excision in right hemicolon cancer. Surg Endosc 2014;28 : 477−83.
9. Bertelsen CA, Neuenschwander AU, Jansen JE, et al. Short-term outcomes after complete mesocolic excision compared with ‚conventional‘ colonic cancer surgery. Br J Surg 2016;103 : 581−9.
10. Bertelsen CA, Bols B, Ingeholm P, et al. Lymph node metastases in the gastrocolic ligament in patients with colon cancer. Dis Colon Rectum 2014;57 : 839−45.
11. Škrovina M, Straka M, Holášková E, et al. Karcinom tlustého střeva – zhodnocení komplikací a rizik plánovaných resekčních výkonů. Rozhl Chir 2014;93 : 311−6.
12. Japanese Society for Cancer of the Colon and Rectum. General rules for clinical and pathological studies on cancer of the colon, rectum and anus 7th edn. Tokyo, Kanehara & Co. Ltd 2006.
13. West NP, Kobayashi H, Takashi K, et al. Understanding optimal colonic cancer surgery: comparison of Japanese D3 resection and European complete mesocolic excision with central vascular ligation. J Clin Oncol 2012;30 : 1763−69.
14. Toyota S, Ohta H, Anazawa S. Rationale for extent of lymph node dissection for right colon cancer. Dis Colon Rectum 1995;38 : 705−11.
15. Edge SB, Byrd DR, Compton CC, et al. AJCC Cancer staging manual. 7 th edn. New York, Springer 2010.
16. Culligan K, Walsh S, Dunne C, et al. The mesocolon: a histological and electron microscopic characterization of the mesenteric attachment of the colon prior to and after surgical mobilisation. Ann Surg 2014;260 : 1048−56.
17. Killeen S, Mannion M, Devaney A, et al. Complete mesocolic resection and extended lymphadenectomy for colon cancer: a systematic review. Colorectal Dis 2014;16 : 577−94.
18. Iversen LH, Ingeholm P, Gőgenur I, et al. Major reduction in 30-day mortality after elective colorectal cancer surgery: a nationwide population-based study in Denmark 2001−2011. Ann Surg Oncol 2014;21 : 2267−73.
19. West NP, Hohenberger W, Weber K, et al. Complete mesocolic excision with central vascular ligation produces an oncologically superior specimen compared with standard surgery for carcinoma of the colon. J Clin Oncol 2010;28 : 272−8.
20. West NP, Sutton KM, Ingeholm P, et al. Improving the quality of colon cancer surgery through a surgical education program. Dis Colon Rectum 2010;53 : 1594−603.
Labels
Surgery Orthopaedics Trauma surgeryArticle was published in
Perspectives in Surgery

2016 Issue 10
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Metamizole vs. Tramadol in Postoperative Analgesia
-
All articles in this issue
- Total pancreatectomy for pancreatic malignancy - from history to the present day
- Liver metastases of malignant melanoma – utility of resection or radiofrequency ablation
- Fluorescence angiography in the detection of anastomotic perfusion during rectal and sigmoid resection – preliminary report
- Complete mesocolic excision during right hemicolectomy
- Myxofibrosarcoma in the abdominal cavity
- Perforated jejunal diverticulitis
- Recurrent retroperitoneal sarcoma
- Perspectives in Surgery
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Myxofibrosarcoma in the abdominal cavity
- Total pancreatectomy for pancreatic malignancy - from history to the present day
- Complete mesocolic excision during right hemicolectomy
- Liver metastases of malignant melanoma – utility of resection or radiofrequency ablation
