Cirkumskriptní a difuzní peritonitis: závažné komplikace po operacích bariatrické a metabolické chirurgie, specifika při jejich diagnostice a terapii
Circumscribed and diffuse peritonitis: severe complications in bariatric and metabolic surgery; specifics related to their diagnosis and therapy
Introduction:
Cases of localized and diffuse peritonitis are severe surgical conditions. Despite expanding possibilities for the diagnosis and therapy, patients with peritonitis, its diffuse form in particular, still suffer from high morbidity and mortality. The management of this condition, both in the healthy and especially seriously ill population, is not satisfactory. Recently, we have witnessed an increase in bariatric and metabolic surgery in response to an ever rising number of extremely obese patients worldwide. Bariatric patients belong to a group of seriously ill patients with a significant risk of post-operative complications due to an infection. Although their treatment is identical to that of the normal population, a great emphasis is put on early recognition of complications, and the decision on any potential surgical revision should be actively approached, often necessitating the absence of frequently lengthy paraclinical assessments.
Methods:
We conducted a retrospective analysis of 346 obese bariatric patients undergoing surgical treatment for morbid obesity between August 2011 and August 2015.
Results:
A total of 6 patients experienced severe complications including two cases of diffuse peritonitis, two cases of localized peritonitis and two cases of intraperitoneal bleeding. One patient died after her discharge from hospital due to toxic shock caused by stomach perforation. We describe two case reports in greater detail to highlight the importance of early detection of complications and a timely surgical intervention.
Conclusion:
In principle, bariatric patients are a severely ill population where standard diagnostic procedures for post-operative complications often fail. Clinical findings and the surgeon’s experience are commonly the only diagnostic signs that trigger a surgical revision. In contrast, surgical treatment of post-operative complications in obese patients with peritonitis is virtually identical to that in patients with normal or slightly increased BMI. It involves thorough toilette of the abdominal cavity, lavage and drainage. Due to high morbidity and large peritoneal surface, obese patients may deteriorate rapidly. Timely surgical intervention is thus the only proper therapeutic approach, even without any, often lengthy paraclinical assessments.
Key words:
peritonitis – bariatric surgery – complications in bariatric surgery
:
P. Špička 1; P. Vaverka 1; A. Gryga 1,2; T. Malý 2
:
Chirurgické oddělení SMN, a. s., o. z. Nemocnice Prostějov, přednosta: MUDr. A. Gryga, CSc.
1; I. chirurgická klinika, FN a LF Univerzity Palackého Olomouc, přednosta: prof. MUDr. Č. Neoral, CSc.
2
:
Rozhl. Chir., 2016, roč. 95, č. 9, s. 363-368.
:
Original articles
Úvod:
Lokální i difuzní peritonitidy jsou závažná chirurgická onemocnění, jejichž vysoká morbidita amortalita, zejména v případě peritonitidy difuzní, z nich činí stále aktuální a nepříliš terapeuticky úspěšnou modalitu v chirurgické praxi. V posledních letech jsme svědky expanze bariatrické a metabolické chirurgie, která tak reaguje na celosvětově rostoucí procento významně obézních. Do skupiny velmi vážně nemocných pacientů, kteří jsou zejména zatíženi vysokou morbiditou a mortalitou při pooperačních intraabdominálních infekčních komplikacích, patří právě i nemocný podstupující bariatricko-metabolickou operaci. Ošetření těchto komplikací se u nich řídí stejnými pravidly jako u pacientů s normálním BMI, nicméně časový faktor zde hraje zásadní roli a je třeba u těchto pacientů při rozhodování o případné operační revizi postupovat aktivně, často s vědomou absencí mnohdy zdlouhavých paraklinických vyšetření.
Metody:
Retrospektivně jsme analyzovali soubor 346 bariatrických pacientů, které jsme pro morbidní obezitu operovali v období od 8/2011 do 8/2015.
Výsledky:
Závažnou komplikaci jsme v našem souboru zaznamenali u 6 pacientů, z tohoto počtu difuzní peritonitis 2x, cirkumskriptní peritonitis 2x, závažné krvácení 2x, jedna pacientka z našeho souboru zemřela po propuštění doma na toxický šok při perforační peritonitidě. K ilustraci závažnosti stavu a včasného řešení komplikací uvádíme kazuistiku dvou pacientů.
Závěr:
Bariatričtí pacienti jsou ve své podstatě pacienty těžce nemocnými, u nichž standardní diagnostika pooperačních komplikací často selhává a jediným indikačním kritériem k operační revizi zůstává klinický nález, a tedy především zkušenost chirurga! Operační řešení komplikací naproti tomu již nadále zůstává prakticky identické jako u pacientů s normálním nebo lehce vyšším BMI, tj. spočívá v důkladné toaletě dutiny břišní, laváži a drenáži. Z důvodů morbidity těchto pacientů a velké resorpční plochy jejich peritonea dochází u nich k rychlé deterioraci celkového stavu, a jediným správným přístupem je tedy včasná operační revize, a to i bez často zdlouhavých paraklinických vyšetření!
Klíčová slova:
peritonitis − bariatrická a metabolická chirurgie − komplikace „bm“ chirurgie
ÚVOD
Peritonitida je závažné onemocnění, většinou způsobené bakteriemi nebo podněty chemicko-toxického původu. Dle rozsahu dělíme peritonitidy na difuzní, postihující pobřišnici v celé dutině břišní, a lokální, postihující pouze určitou část peritonea. Vznik zánětu pobřišnice je často multifaktoriální. Léčba je stále velmi svízelná, její podstatou je multioborová spolupráce s důrazem na dokonalé chirurgické ošetření, je bezesporu komplikovaná a finančně nákladná. Dle geneze, rozsahu a dalších faktorů spojených s biologickým stavem organismu je obvykle zatížena vysokou morbiditou a mortalitou. V terapii difuzní peritonitidy (dále DP) existují principiálně dva typy ošetření. Prvním je dokonalá peroperační toaleta dutiny břišní s ošetřením primárního zdroje zánětu a následnou pooperační drenáží a kvadrantovou laváží, eventuálně užití „laparostomie“. Tento způsob léčby je v současnosti rezervován spíše pro pacienty s těžkou formou difuzní peritonitidy. Druhým postupem v terapii DP je primární sanace dutiny břišní s jejím následným uzávěrem a spádovou drenáží. Tato metoda je obvykle indikována spíše pro mírnější formy DP. V případě lokální peritonitidy se přístup k léčbě řídí klinickými příznaky, lokalizací procesu, příčinou onemocnění a dalšími faktory. Je možná buď léčba chirurgická, s ošetřením podobným, jak popsáno v případě peritonitidy difuzní, nebo je možný i postup minimálně invazivní, a to zejména v případě jasně diagnostikované peritonitidy cirkumskriptní. U bariatrických pacientů je diagnostika zánětlivých komplikací operačního zákroku svízelnější, hlavně pro obtížnější jak klinickou, tak paraklinickou vyšetřitelnost. Závažnost rozvinutých zánětů pobřišnice je u těchto nemocných vzhledem k celkové ploše jejich peritonea a častým komorbiditám extrémně vysoká, s významným stupněm morbidity a mortality, a to zvláště u komplikací chirurgických výkonů včas nerozpoznaných. Ošetření peritonitid se u nich řídí stejnými pravidly, jak uvedeno výše, nicméně časový faktor zde hraje zásadní roli a často je třeba postupovat při rozhodování o případné operační revizi aktivně, s vědomou absencí mnohdy zdlouhavých paraklinických vyšetření.
Metoda
Na našem pracovišti se bariatrickou chirurgií systematicky zabýváme od roku 2009. Celkový počet výkonů je limitován ekonomicky a dosahuje cca 80/rok. Retrospektivně jsme analyzovali soubor 346 bariatrických pacientů, které jsme operovali v období 8/2011−8/2015, přičemž spektrum zákroků, které tito pacienti podstoupili, sahá od v současnosti již spíše výjimečné adjustabilní bandáže (SAGB) přes laparoskopickou gastroplikaci (LGCP), laparoskopickou sleeve resekci (LSGE), pankreatobiliární diverzi (sec. Scopinaro) až po RYGB.
Výsledky
V našem souboru pacientů jsme závažnou komplikaci zaznamenali u 6 pacientů, z tohoto počtu difuzní peritonitis 2x, cirkumskriptní peritonitis 2x, závažné krvácení 2x, jedna pacientka z našeho souboru zemřela po propuštění doma. Jako příčina úmrtí byl dle pitevního protokolu uveden toxický šok při perforační peritonitidě (Tab. 1).
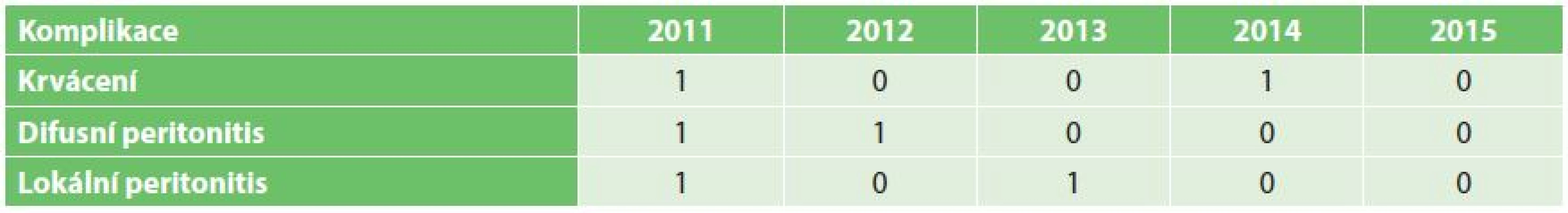
Morbidita v daném souboru pacientů byla 2,02 %, mortalita 0,29 %, celková průměrná hospitalizační doba byla 5,1 dne (Graf 1).

U všech pacientů, které jsme z důvodů závažné komplikace operačně revidovali, jsme postupovali aktivně, tj. po adekvátní diagnostice, a ve dvou případech již na základě pouhého klinického suspicia na komplikaci jsme indikovali laparoskopii s následným ošetřením příčiny tak, jak popsáno výše, přičemž oba naše zásahy byly definitivně kurativní, bez nutnosti další chirurgické nebo jiné intervence.
K ilustraci závažnosti intraabdominálních komplikací předkládáme kazuistiku dvou našich pacientů:
Kazuistika 1
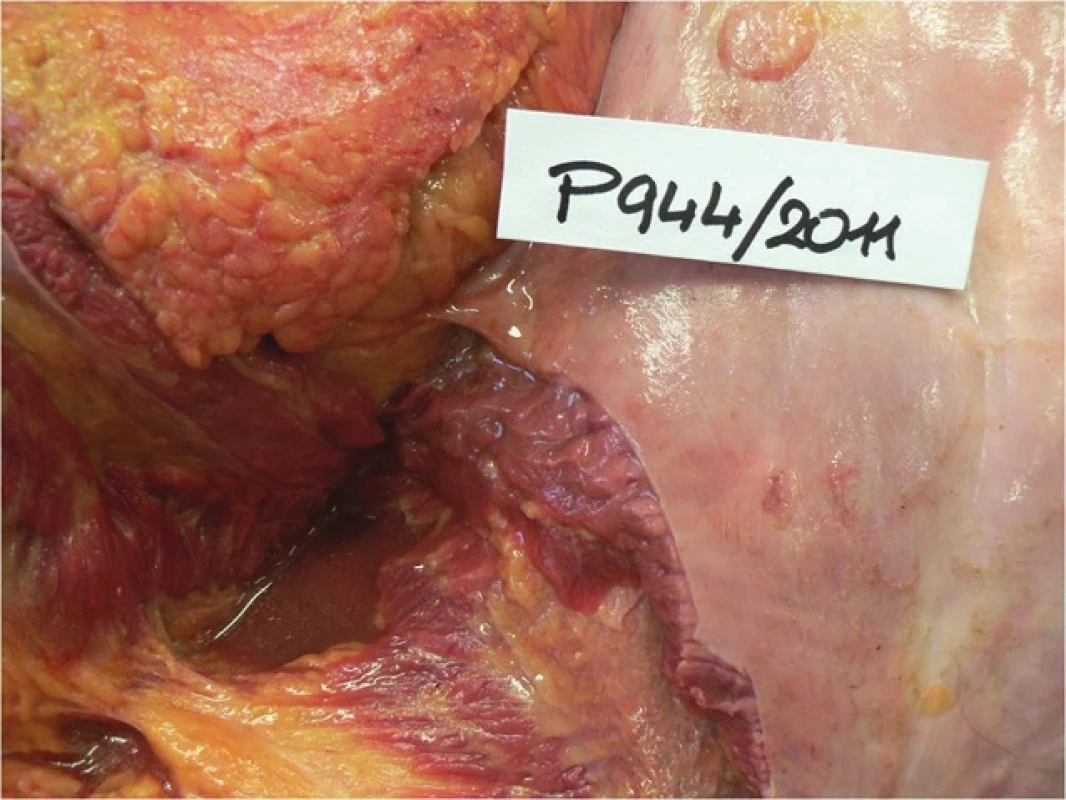
Pacientka, ročník 1965, BMI 45,7, podstoupila v 8/2011 LGCP. 3. pooperační den byla pacientka bez známek komplikací dimitována, rány se hojily per primam. Byla zajištěna LMWH, CRP při dimisi bylo 10,5 mg/l. V noci 5. pooperační den doma došlo k perforaci žaludku, lékař při počátku potíží volán nebyl. Pacientka umírá doma na septický šok při perforační peritonitidě (Obr. 1).
Kazuistika 2
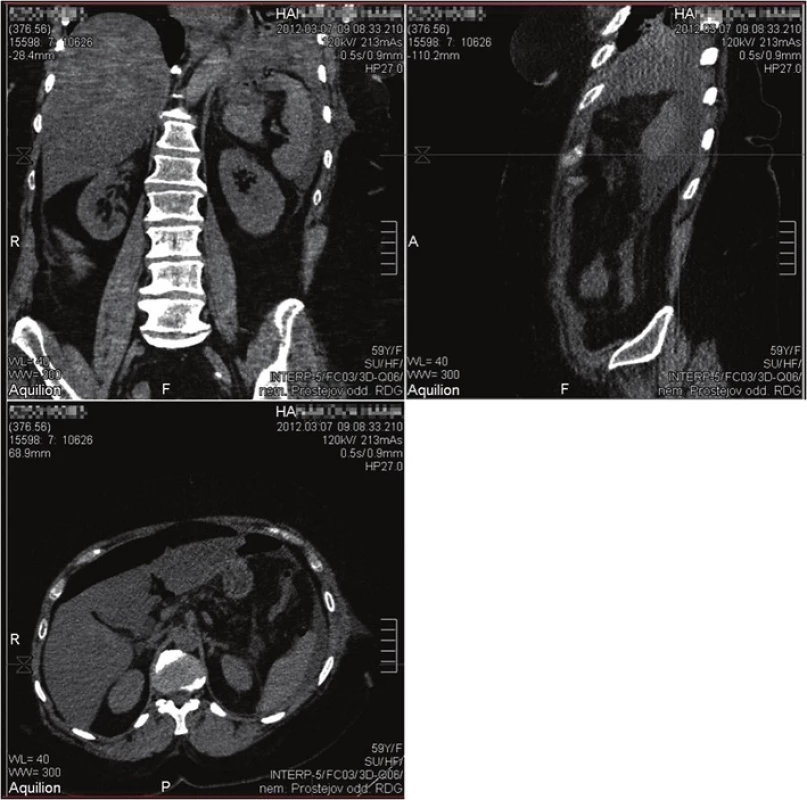
Pacientka, ročník 1952, progredující forma RS, BMI 39,9. Indikována k LGCP. V 3/2012 operace, druhý pooperační den zhoršení klinického stavu, tachykardie, subfebrilní, elevace CRP na 175 mg/l, doplněn PCT – 42 µg/l. Indikováno akutní CT vyšetření (Obr. 2), kde shledán nález kolekce v levém subfreniu, indikována k laparoskopické operační revizi. Perforační otvor na žaludku nelze ošetřit laparoskopicky, proto laparotomie a sutura perforace fundu žaludku, laváž a drenáž bez uzávěru dutiny břišní, provedena laparostomie. Za další dva dny operační revize, definitivní sutura laparotomie, kontrolní RTG žaludku a CT již bez známek komplikací, pacientka zhojená a dimitována 16. pooperační den.
Diskuze
Jedním z největších problémů managementu peritonitid je určení jejich tíže a rozsahu již před zahájením léčby, a tedy rozhodnutí o formě operačního zákroku. Existuje řada skórovacích systémů, které se pokoušejí tíži peritonitidy určit. Hodnotí se u nich před - a peroperačně několik proměnných, zejména laboratorních, klinických a paraklinických, na jejichž základě lze poté peritonitidy rozčlenit a následně určit skupinu s vysokým rizikem, kdy je indikována nejagresivnější terapie. Jedná se však o poměrně komplikované systémy vyžadující hodnocení mnoha údajů a jejich interpretace je stále předmětem studií, nehledě na časový faktor sběru těchto proměnných. V poslední době jsou jako nejúčinnější uváděny Mannheim Peritonitis Index (MPI), APACHE II a Peritonitis Severity Score (PSS). Při diagnostice peritonitidy je zásadní klinické vyšetření podložené řadou dalších vyšetření paraklinických, jako jsou zejména zvýšení koncentrace C-reaktivního proteinu (CRP), leukocytóza, změny v diferenciálním rozpočtu leukocytů, zvýšení koncentrace prokalcitoninu (PCT), zobrazovací metody (ultrasonografické vyšetření břišní krajiny, RTG, CT atp.).
Dosud však neexistuje spolehlivý marker nebo markery závažnosti zánětu dutiny břišní, podle nichž by se dalo pacienty rozřadit do určitých skupin a jejich léčbu v těchto skupinách standardizovat. V poslední době bylo ale do klinické praxe zavedeno hodnocení hladiny interleukinu 6 (IL-6), což je cytokin, který je velmi citlivým ukazatelem závažnosti systémového zánětu. Jeho předností je zejména rychlost nástupu jeho syntézy (90−180 minut, předchází tak o několik hodin jak vzestup CRP, tak i PCT) a jeho hladiny v séru po 48 hodinách dobře korelují s mortalitou pacientů. Stejně tak je signifikantní jeho pokles nebo vzestup v průběhu léčby. Podobně zajímavým ukazatelem by mohl být TNF-a (prozánětlivý cytokin, jehož zvýšení v séru bývá spojeno v intenzivní péči s mortalitou) a interleukin-10 (IL-10, protizánětlivý cytokin, jehož pokles signalizuje riziko sepse a vyšší mortalitu). Nedávno bylo také prokázáno, že dalším potenciálním ukazatelem mortality u peritonitid by mohl být leptin (LP). Snížení tohoto adipokinu vedlo v experimentu ke zvýšené mortalitě u takto postižených nemocných.
U bariatrických nemocných je diagnostika zánětlivých komplikací operačního zákroku obtížnější. Ošetření peritonitid se u nich řídí stejnými pravidly, se zvláštním zřetelem na časový faktor, kdy včasnost intervence je klíčovým faktorem úspěchu intervence a bez nadsázky často záchrany života!
Z našeho souboru nemocných vyplývá, že počtem nejsou tyto komplikace na pracovišti, které splňuje jak personální, tak i technické podmínky bariatrických pracovišť, časté. Závažný je ale jejich průběh i mortalita. Příčinou jsou jednak nedostatečné kardiopulmonální rezervy těchto nemocných, ale přispívá k tomu také necharakteristický a často minimální nebo v úvodu téměř žádný patologický klinický obraz v pooperačním průběhu bariatrického výkonu. Alarmujícími se tak stanou zejména: nevysvětlitelná tachykardie pacienta v bezprostředním pooperačním průběhu, sub - až febrilie po operaci, elevace CRP či významná leukocytóza v krevním obraze. Ostatní markery – zejména IL-6 – stále na většině pracovišť nejsou rutinním laboratorním markerem v pooperační péči o chirurgické nemocné, a proto jejich význam nehodnotíme.
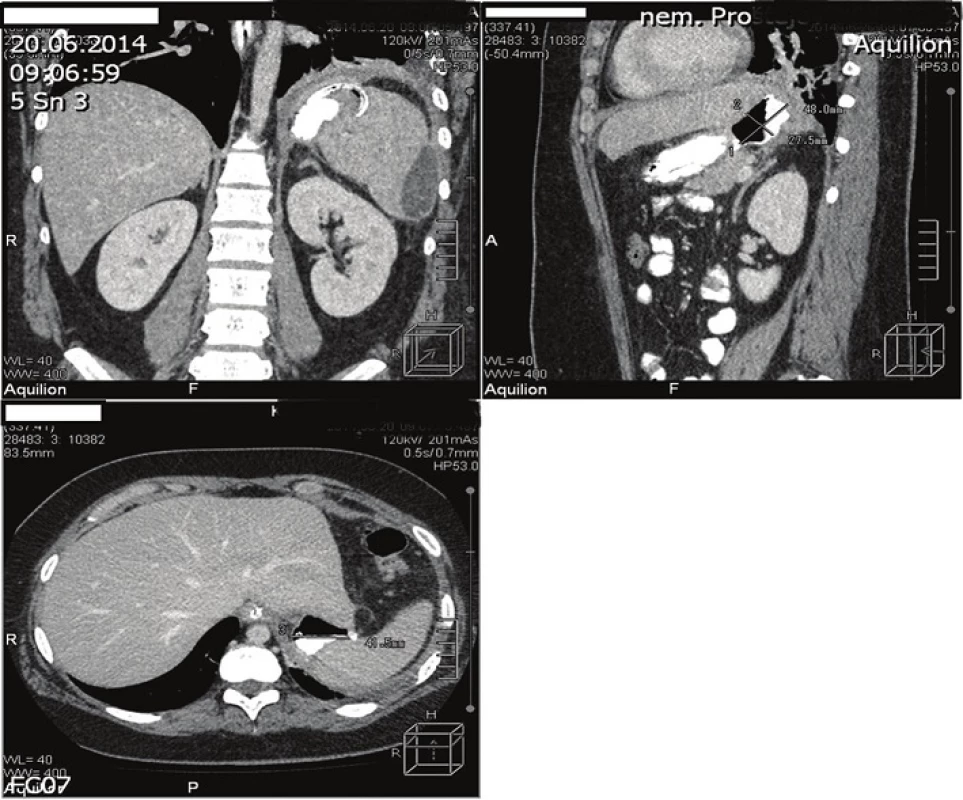
Vyskytne-li se klinické podezření na komplikaci bariatrické operace, je třeba jednat s maximální možnou energií zejména z důvodu hrozícího rozsáhlého poškození pacienta při promeškání vhodné doby chirurgického zásahu. Osvědčil se nám přístup aktivní, tj. urgentní laparoskopická operační revize bez dalších paraklinických vyšetření, pokud nejsou dostupné cca do 30 minut po vyslovení suspicia na komplikaci. CT vyšetření obvykle není v bezprostřední pooperační fázi přínosné, stejně tak i ostatní zobrazovací metody. Jediným validním vyšetřením, které je současně i terapeutické, je diagnostická laparoskopie. Pouze pokud je klinický průběh frustní a komplikace se, obvykle pouze na základě standardně odebíraných laboratorních markerů, zjistí až s odstupem, je možno zvážit další vyšetřovací metody, které se mohou, např. v případě drenáže ložiska pod CT navigací, stát metodami terapeutickými (Obr. 3).
Diagnostická laparoskopie je tedy metodou volby, má jednoznačně největší výtěžnost a její nespornou výhodou je možnost okamžité terapie patologického stavu – resutura, laváž, cílená drenáž ložiska apod. Ukazuje se v naší praxi, že tzv. „rendez vous“ rigidní a flexibilní endoskopie je velmi významnou metodou! Není-li možnost laparoskopického ošetření či je obraz nejednoznačný, je indikována konverze. U bariatrických výkonů je nejvhodnějším přístupem horní střední laparotomie, méně často levostranný nebo pravostranný subkostální řez či transversální řez v epigastriu. Podle nálezu lze terapeuticky zasáhnout, ošetřit dokonale důvod peritonitidy nebo krvácení a založit drenáž dutiny břišní – buď na spád, nebo v případě těžké difuzní peritonitidy jako kvadrantovou laváž – toto jsme ale v případě bariatrické chirurgie nevyužili. Její smysl spatřujeme spíše v ošetření těžké sterkorální peritonitidy, přičemž peritonitidy u bariatrických nemocných jsou ze své podstaty vždy, alespoň v úvodu, peritonitidou chemickou. S výhodou užíváme dokonalou peroperační laváž jodovými preparáty, v případě alergie na jod např. Octeniseptem, s následnou drenáží. Výjimečně je možno užít při ošetření difuzních peritonitid „laparostomii“, tedy v první době „uzávěr“ břicha s pomocí fólie položené na omentum a tenké kličky, doplněný adaptační suturou stěny břišní a následnou otevřenou kontrolou dutiny břišní za 48−72 hodin (Obr. 4).

Závěr
Bariatričtí pacienti jsou ve své podstatě pacienty těžce nemocnými, u nichž standardní diagnostika pooperačních komplikací často selhává a jediným indikačním kritériem k operační revizi zůstává klinický nález, a tedy především zkušenost chirurga! Operační řešení komplikací naproti tomu již nadále zůstává prakticky identické jako u pacientů s normálním nebo lehce vyšším BMI, tj. spočívá v důkladné toaletě dutiny břišní, laváži a drenáži buď proplachové, nebo pouze „na spád“ či na aktivní sání. Z důvodů morbidity těchto pacientů a velké resorpční plochy jejich peritonea dochází u nich k rychlé deterioraci celkového stavu a jediným správným přístupem je včasná operační revize. Výhledově se zdají být výhodné sety paraklinických laboratorních vyšetření, jejichž vyhodnocení by mohlo být dostatečně rychlé, spojené s možností zasáhnout terapeuticky bez výraznějšího prodlení, s kterým jsou ale v současné době zobrazovací metody (pokud jsou vůbec dostupné) bohužel stále spojeny! Tato laboratorní vyšetření ale nejsou na většině pracovišť standardizována, a proto důkladné klinické vyšetření prozatím zůstává v diagnostice pooperační zánětlivé komplikace u pacientů po bariatrických operacích zásadní.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
MUDr. Petr Špička
Růžová 464/40
779 00 Olomouc
e-mail: pspicka@email.cz
Sources
1. Virji A, Murr MM. Caring for patients after bariatric surgery. Am Fam Physician 2006;73 : 1403−8.
2. Badiu DC, Paunescu V, Aungurenci A, et al. Proinflammatory cytokines in peritonitis. J Med Life. 2011;15 : 158−62.
3. Bouchard S, Eisendrath P, Toussaint E, et al. Trans-fistulary endoscopic drainage for post-bariatric abdominal collections communicating with the upper gastrointestinal tract. Endoscopy 2016 Jun 17; Published online doi: 10.1055/s-0042-108726.
4. Buchwald H. Consensus Conference Statement: Bariatric surgery for morbid obesity: Health implications for patients, health professionals, and third-party payers. J Am Coll Surg 2005;200 : 593−604.
5. Buzga M, Maresova P, Seidlerova A, et al. The influence of methods of bariatric surgery for treatment of type 2 diabetes mellitus. Ther Clin Risk Manag 2016;15;12 : 599−605.
6. Byrne TK. Complications of surgery for obesity. Surg Clin North Am 2001;81 : 1181−93, dostupný na http://radiology.rsna.org/content/231/3/753.full.
7. Chang J, Sharma G, Boules M, et al. Endoscopic stents in the management of anastomotic complications after foregut surgery: new applications and techniques. Surg Obes Relat Dis 2016; Published online doi: 10.1016/j.soard.2016.02.041.
8. Farraye F, Armour FR. Bariatric surgery: A primer for your medical practice. SLACK Inc. 2006 : 134−5.
9. Fried M, Ribaric G, Buchwald JN, et al. Metabolic surgery for the treatment of type 2 diabetes in patients with BMI <35 kg/m2: an integrative review of early studies. Obes Surg 2010;20 : 776−90.
10. Hamoui N, Anthone GJ, Kaufman HS, et al. Sleeve gastrectomy in the high-risk patient. Obes Surg 2006;16 : 1445−9.
11. Hazzan D, Chin EH, Steinhagen E, et al. Laparoscopic bariatric surgery can be safe for treatment of morbid obesity in patients older than 60 years. Surg Obes Relat Dis 2006;2 : 613−6.
12. Hildebrand F, Pape HC, Krettek C. The importance of cytokines in the posttraumatic inflammatory reaction. Unfallchirurg 2005;108 : 793−4,796−803.
13. Hernández J, Boza C. Novel treatments for complications after bariatric surgery. Ann Surg Innov Res 2016;15 : 3.
14. Izzo L, Gabriele R, Conte M, et al. Severity in biliary peritonitis. G Chir 2012;33 : 168−71.
15. Kasalicky M, Dolezel R, Vernerova E, et al. Laparoscopic sleeve gastrectomy without over-sewing of the staple line is effective and safe. Wideochir Inne Tech Maloinwazyjne 2014;9 : 46−52.
16. Kasalický M. [Contemporary overview of the bariatric-metabolic surgery] Czech, Rozhl Chir 2012;91 : 5−11.
17. Khoursheed M, Al-Bader I, Mouzannar A, et al. Postoperative bleeding and leakage after sleeve gastrectomy: a single-center experience. Obes Surg 2016; Published online doi: 10.1007/s11695-016-2215-z.
18. Kuchinka J, Nawacki Ł, Bryk P, et al. Reoperations in bariatric surgery - indications and initial evaluation of postoperative complications. Pol Przegl Chir 2016;88 : 87−92.
19. Lalor PF, Tucker ON, Szomstein S, et al. Complications after laparoscopic sleeve gastrectomy. Surg Obes Relat Dis 2008;4 : 33−8.
20. Leeds SG, Burdick JS. Management of gastric leaks after sleeve gastrectomy with endoluminal vacuum (E-Vac) therapy. Surg Obes Relat Dis 2016; Published online doi: 10.1016/j.soard.2016.01.017.
21. Lewis KD, Takenaka KY, Luber SD. Acute abdominal pain in the bariatric surgery patient. Emerg Med Clin North Am 2016;34 : 387−407.
22. Malik AA, Wani KA, Dar LA, et al. Mannheim Peritonitis Index and APACHE II - Prediction of outcome in patients with peritonitis. Turkish Journal of Trauma & Emergency Surgery 2010;16 : 27−32.
23. Ma IT, Madura JA 2nd. Gastrointestinal complications after bariatric surgery. Gastroenterol Hepatol (N Y). 2015;11 : 526−35.
24. Manenti A, Pavesi E, Farinetti A. Gastric leak after sleeve gastrectomy: Salvage procedure by intraluminal drainage. J Visc Surg 2015;152 : 342.
25. Muñoz JL, Ruiz-Tovar J, Miranda E, et al. C-Reactive protein and procalcitonin as early markers of septic complications after laparoscopic sleeve gastrectomy in morbidly obese patients within an enhanced recovery after surgery program. J Am Coll Surg 2016;222 : 831−7.
26. Pisanu A, Reccia I, Deplano D, et al. Factors predicting in-hospital mortality of patients with diffuse peritonitis from perforated colonic diverticulitis. Ann Ital Chir 2012;83 : 319−24.
27. Rausa E, Bonavina L, Asti E, et al. Rate of death and complications in laparoscopic and open Roux-en-Y gastric bypass. A meta-analysis and meta-regression analysis on 69,494 patients. Obes Surg 2016; Published online doi: 10.1007/s11695-016-2231-z.
28. Sapala JA, Wood MH, Schuhknecht MP, et al. Fatal pulmonary embolism after bariatric operations for morbid obesity: a 24-year retrospective analysis. Obes Surg. 2003;13 : 819–25.
29. Schein M, Saadia R, Freinkel Z, et al. Aggressive treatment of acute severe diffuse peritonitis from intestinal origin. World J Surg 1983;7 : 762−6.
30. Stroh C, Köckerling F, Volker L, et al. Obesity Surgery Working Group, Competence Network Obesity. Results of more than 11,800 sleeve gastrectomies: Data analysis of the German Bariatric Surgery Registry. Ann Surg 2016;263 : 949−55.
31. Van Rutte P, Nienhuijs SW, Jakimowicz JJ, et al. Identification of technical errors and hazard zones in sleeve gastrectomy using OCHRA: „OCHRA for sleeve gastrectomy“. Surg Endosc 2016; Published online doi: 10.1007/s00464-016-4997-4.
32. Zanotti D, Elkalaawy M, Mohammadi B, et al. Gastro-cutaneous fistula 4 years after a fully resolved staple line leak in sleeve gastrectomy. J Surg Case Rep. 2015;9: Published online doi: 10.1093/jscr/rjv152.
Labels
Surgery Orthopaedics Trauma surgeryArticle was published in
Perspectives in Surgery

2016 Issue 9
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Metamizole vs. Tramadol in Postoperative Analgesia
-
All articles in this issue
- Primary malignant small bowel tumors
- Postpancreatectomy haemorrhage (PPH), prevalence, diagnosis and management
- Quality of life after extensive pelvic surgery
- Circumscribed and diffuse peritonitis: severe complications in bariatric and metabolic surgery; specifics related to their diagnosis and therapy
- Synchronous colorectal carcinoma and non-Hodgkin lymphoma – two case reports
- Corpus alienum – migrating foreign body
- Coincidence of colonic lymphoma and gallstone ileus – case report
- Perspectives in Surgery
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Primary malignant small bowel tumors
- Corpus alienum – migrating foreign body
- Circumscribed and diffuse peritonitis: severe complications in bariatric and metabolic surgery; specifics related to their diagnosis and therapy
- Synchronous colorectal carcinoma and non-Hodgkin lymphoma – two case reports
