Corpus alienum − migrující cizí těleso
Corpus alienum – migrating foreign body
Our case study presents a case of foreign body migration through the vascular system of the human body. The following paper is a comprehensive overview of different diagnostic approaches, extraction indications, common ways in which a foreign body can migrate via the vascular system and possible complications caused by the migration or extraction of the foreign body.
Keywords:
foreign object – extraction − migration
:
L. Sojka
:
Chirurgická klinika 1. LF Univerzity Karlovy, Thomayerova nemocnice v Praze, přednosta: doc. MUDr. J. Šimša, Ph. D.
:
Rozhl. Chir., 2016, roč. 95, č. 9, s. 373-376.
:
Case Report
V naší kazuistice je prezentován příklad migrace cizího tělesa cévním řečištěm lidského těla. Následně jsou diskutovány možné způsoby diagnostiky, indikace k extrakci, možná cesta migrace cizího tělesa a případné komplikace způsobené migrací či vyjmutím cizího tělesa.
Klíčová slova:
cizí těleso – extrakce − migrace
Úvod
S nálezem cizího tělesa v různých lokalitách lidského těla se setkáváme v chirurgické praxi velice často. Může se jednat o nehodu při manipulaci s cizím tělesem, nebo také o úmyslné zavedení, kdy těleso nejčastěji zůstává retinováno v tělních dutinách, nebo o poranění, při němž cizí těleso proniká kůži a zůstává uloženo v kůži či hlubších vrstvách lidského těla. To, že dojde k migraci cizího tělesa cévním řečištěm, je neobvyklé. V zahraniční literatuře se s takovýmto případem setkáme velice zřídka. Jeden příklad migrace cizího tělesa je uveden v naší kazuistice.
Vyšetřovací technika
Při indikaci k extrakci cizího tělesa je velmi důležité využití zobrazovacích metod, které nám ozřejmí velikost, materiál, počet i pravděpodobné uložení tělesa. V nejlepším případě je těleso rozpoznatelné zrakem či hmatem, ale častěji musíme k lokalizaci cizího tělesa použít některou z dále uvedených metod. Dle předpokládaného materiálu jsou nejčastěji využívanými zobrazovacími metodami klasický RTG nebo ultrazvukové vyšetření, dále při nejasnostech můžeme doplnit CT vyšetření či magnetickou rezonanci [1].
Kazuistika
Na chirurgickou ambulanci se dostavil 41letý pacient. Při práci s kladivem si poranil levé předloktí, ve kterém mu uvízlo kovové cizí těleso. Bylo provedeno RTG vyšetření, na kterém se zobrazila kovová špona při dorzolaterálním okraji distálního radia o velikosti cca 4 mm viz. Obr. 1a, 1b. Pacient požadoval odstranění cizího tělesa, a tudíž byl indikován k extrakci na traumatologickém sále pod skiaskopickou kontrolou. Při počáteční manipulaci s cizím tělesem během extrakce byla náhle na skiaskopii patrná migrace tělesa cévním řečištěm proximálním směrem v levé horní končetině. Výkon byl okamžitě přerušen a bylo provedeno kontrolní RTG hrudníku, kde jsme předpokládali nález cizího tělesa. Na snímku plic v oblasti pravého hypochondria se laterálně i dorzálně zobrazil sytý stín velikostí odpovídající cizímu tělesu viz. Obr. 2. Následně bylo indikováno CT vyšetření, na kterém se potvrdilo, že se jedná o dané cizí těleso, ale překvapivě ne při bazi plic vpravo, ale v oblasti pravého laloku jater. Pacient byl přijat k observaci a antibiotické terapii. Byl observován 24 hodin, během hospitalizace se u pacienta neobjevily žádné klinické příznaky a ani v krevním obraze se neprojevila žádná patologie. Před dimisí bylo provedeno kontrolní ultrazvukové vyšetření jater, kdy se znovu objevilo cizí těleso v pravém jaterním laloku. Pacient byl propuštěn po 24 hodinách bez klinických příznaků a v celkově dobrém stavu do domácího ošetřování.

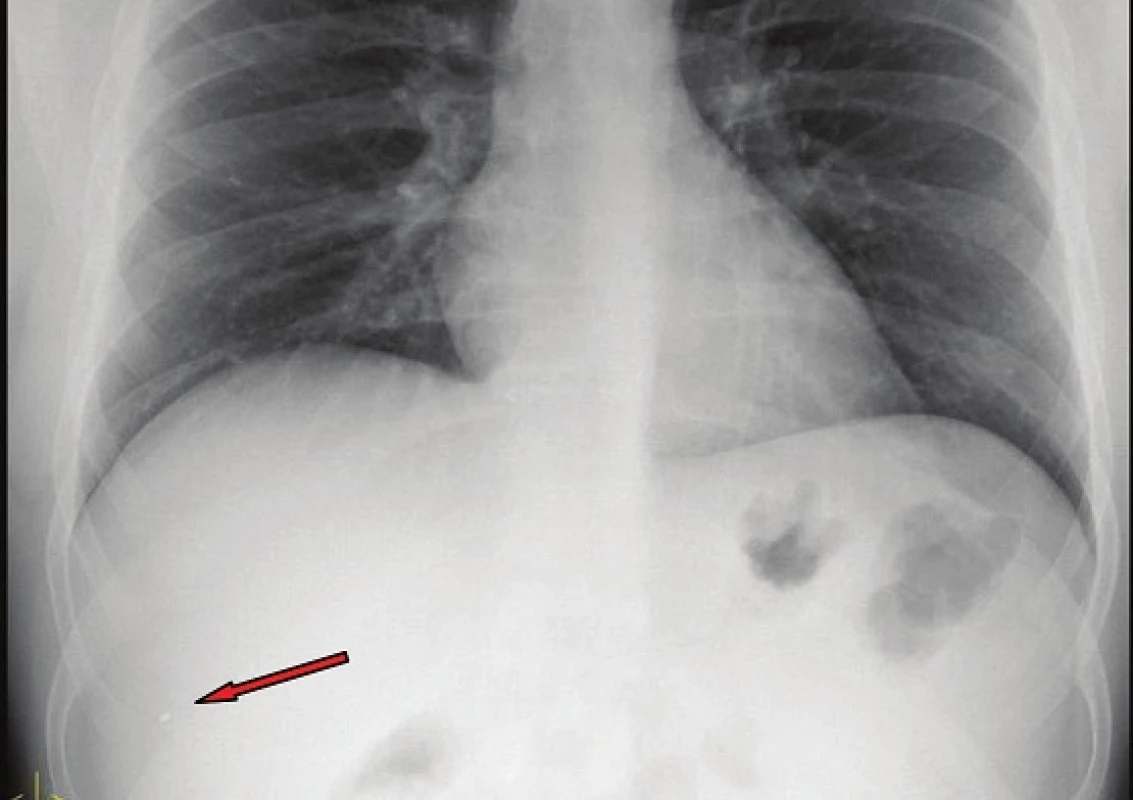
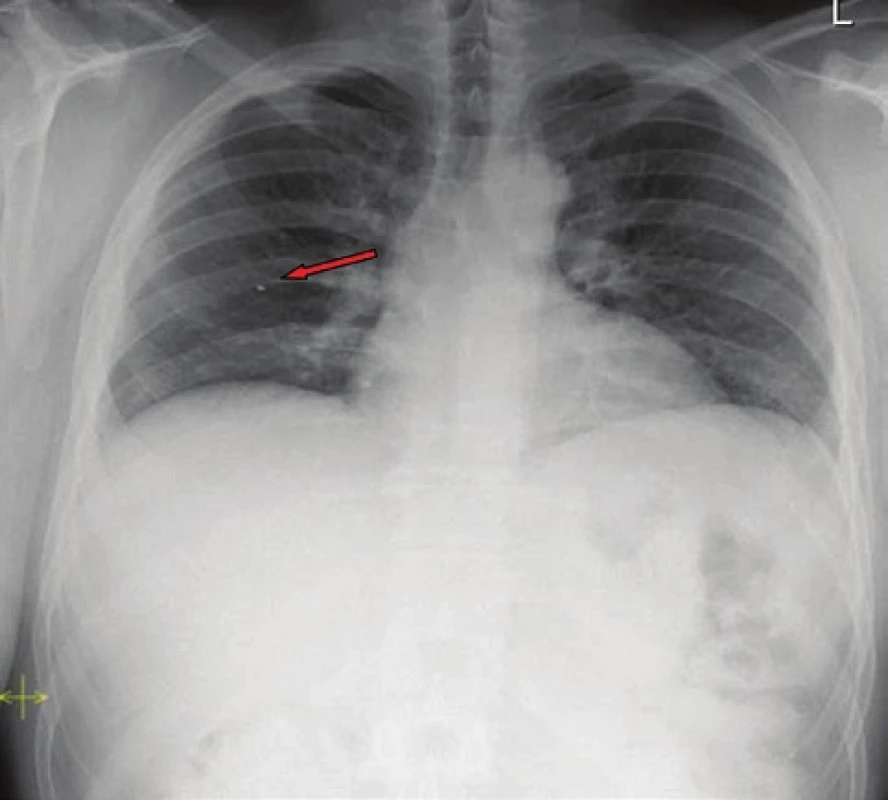
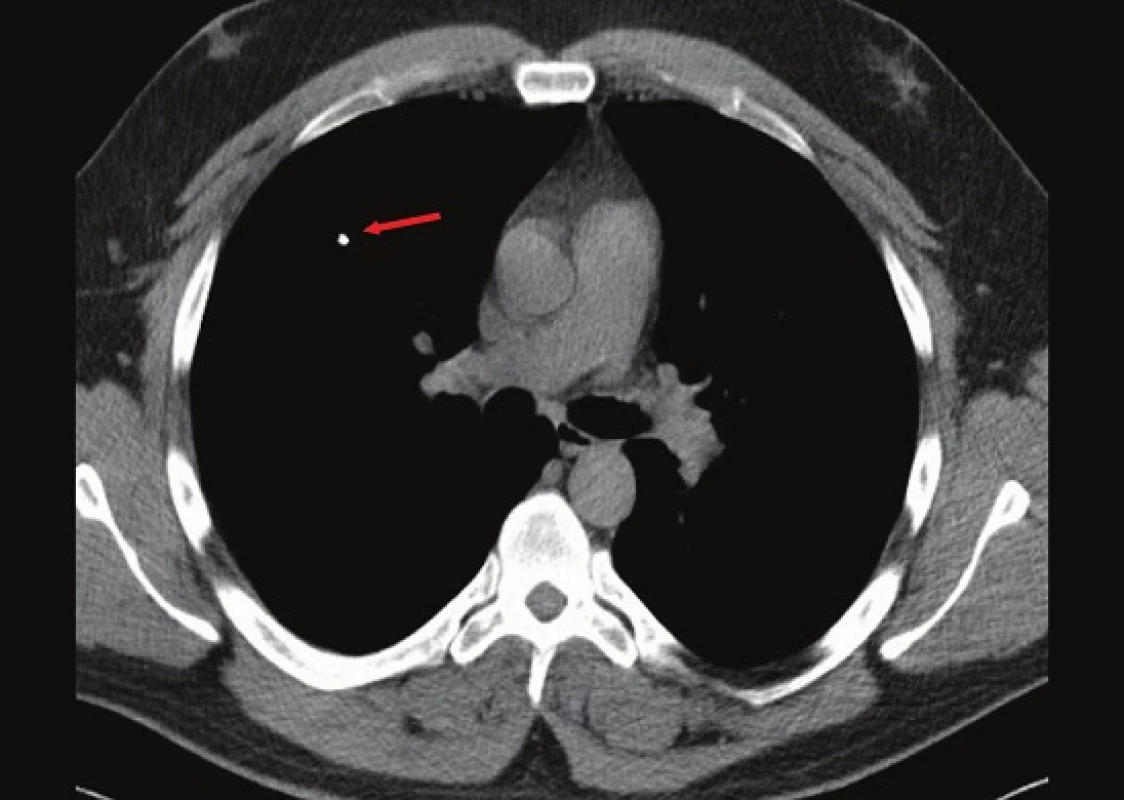
Kontrolní ultrazvukové vyšetření bylo u pacienta provedeno za 7 dnů. V závěru kontrolního ultrazvukového vyšetření po týdnu od dimise nebylo cizí těleso v pravém jaterním laloku diferencováno, struktura jater byla bez nápadnější nehomogenity, cévní průtok při dopplerovském mapování byl zachován a v dutině břišní nebyla patrná volná tekutina či jiná patologie. Pacient byl stále bez obtíží. Dále byla provedena ultrazvuková vyšetření po 3 týdnech, po 3 měsících a pokaždé nebylo cizí těleso v jaterním parenchymu jednoznačně diferencováno. Při kontrole po roce bylo u pacienta provedeno kontrolní RTG hrudníku. V oblasti pravého plicního laloku se znovu zobrazil stín odpovídající cizímu tělesu viz. Obr. 3. Doplnili jsme CT vyšetření hrudníku a břišní dutiny, kde se potvrdil nález cizího tělesa v horním laloku pravého plicního křídla v oblasti periferní větve arteria pulmonalis viz. Obr. 4. Játra se zobrazila bez známek přítomnosti cizího tělesa. Jiná patologie či volná tekutina nebyly prokázány. Dále jsme indikovali ECHO vyšetření k prokázání defektu síňového septa, kupříkladu foramen ovale patens, jakožto možné cesty migrace cizího tělesa cévním řečištěm. ECHO vyšetření defekt síňového septa nepotvrdilo, z toho důvodu bylo naší další diagnostickou volbou provedení jícnové echokardiografie jako metody s vyšší senzitivitou, toto vyšetření ale pacient odmítl. Po celou dobu dispenzarizace byl pacient bez klinických obtíží a bez patologie v laboratorních výsledcích, z toho důvodu jsme chirurgickou intervenci neindikovali. Pacient je i v současné době bez obtíží.
Diskuze
Cizí tělesa představují jen malé procento z poranění, se kterými se lékař v praxi setká. Nejčastěji se jedná o sklo, přírodní materiál jako třísky, hlína či zuby nebo kovové špony [2].
Naprostá většina retinovaných cizích těles je chirurgem extrahována přímo v ambulanci pod kontrolou zraku, případně hmatu v lokální anestezii. Cizí tělesa by měla být vyjmuta do 24 hodin, jinak se rozvíjí zánětlivá reakce, která ztěžuje jednak samotnou extrakci, tak i následné hojení [3,4].
Extrakci tělesa můžeme provést různými způsoby. Je důležité dbát na to, aby bylo cizí těleso odstraněno v celém rozsahu. Pokud se jedná o solidní těleso, je možné ho vyjmout samotné. V případě cizího tělesa, kdy při extrakci hrozí jeho rozpad na několik částí, a tudíž by se neodstranilo vcelku, je vždy třeba zvážit jeho extrakci i s částí okolní tkáně, v níž je těleso uloženo [5].
Při ošetřování poranění je důležité neopomenout možnost, že v ráně zůstává část nebo celé cizí těleso. Bohužel při prvním kontaktu s pacientem může být cizí těleso přehlédnuto [6,7], proto je důležité si při verifikaci cizího tělesa položit otázky, čím, jak, kde a kdy se pacient poranil. Jedna retrospektivní studie uvádí, že až u 38 % pacientů je při prvním kontaktu cizí těleso přehlédnuto [7]. Jiná zahraniční studie uvádí, že pouze u 75 % pacientů je zjištěn nález cizího tělesa v prvních 48 hodinách. Z toho vyplývá, že až u 25 % pacientů je cizí těleso zjištěno až třeba po několika dnech, týdnech, měsících či letech [8].
Většina cizích těles je indikována k extrakci. Je však důležité zvážit, jestli odstranění tělesa bude ve výsledku pro pacienta přínosem, a všechny možné komplikace. Vždy je potřeba extrahovat tělesa, která způsobují bolest či jiné závažné obtíže. Ale je potřeba přistupovat k extrakci kovové špony, kterou má pacient 20 let bez obtíží retinovanou v končetině? Se zvýšenou opatrností by měl lékař přistupovat k extrakci u těles, která jsou uložena hluboko v lidském těle nebo v těsném kontaktu cévních či nervových struktur. Například inertní kovový materiál, u kterého se nepředpokládá zánětlivá reakce, může v těle pacienta zůstat celý život bez klinických projevů a komplikací.
Komplikace způsobené přítomností cizího tělesa bývají časté. Nejčastější komplikace z přítomnosti cizího tělesa jsou infekce lokální či systémová nebo samotná migrace cizího tělesa [9,10,11,12,13,14]. Rychlost vzniku zánětlivé reakce závisí na materiálu, ze kterého je cizí těleso složeno, bylo-li těleso čisté nebo kontaminované, je-li uloženo v hlubších vrstvách lidského těla anebo se nachází u tkání, které jsou náchylné ke vzniku infekce, jako jsou například kosti a klouby. A neméně důležité je zhodnocení celkového stavu pacienta. Rizikovými skupinami pacientů jsou senioři, pacienti s diabetem a imunokomprimovaní pacienti, a to jak iatrogenně, tak i s infekčními onemocněními, jako je např. HIV [15]. Nejlepší možností, jak předejít vzniku zánětlivé reakce, je, jak již bylo zmíněno, časné odstranění cizího tělesa. Před samotnou extrakcí by měla být provedena lokální nebo svodná anestezie či jejich kombinace. Základem úspěchu při vyjmutí cizího tělesa je dobrá vizualizace tělesa. Po extrakci by měl následovat výplach fyziologickým roztokem [3,16]; používání antiseptik, jako jsou jod nebo peroxid, je dle posledních výzkumů obsolentní. Používání dezinfekčních roztoků nesnižuje možnost, že dojde k zánětlivé reakci, ale naopak poškozuje měkké tkáně, a tím se zpomaluje celý proces hojení [17,18]. Antibiotika jako prevence nejsou ve většině případů indikována. Antibiotika by měla být šetřena pro rychle probíhající infekt v ráně, po kousnutí na končetinách od zvířete a pro kousnutí kdekoliv na těle člověkem [19,20]. Lékař by si však měl dát pozor a vždy zkontrolovat očkovací status pacienta a případně přeočkovat pacienta na tetanus. K podání boosteru jsou indikováni pacienti s poslední známou dávkou vakcíny kratší než 10 let [21].
Komplikace ale mohou vzniknout i při extrakci (poškození měkkých tkání či neurovaskulárního systému při pokusu o odstranění cizího tělesa). Migrace cizího tělesa krevním oběhem není častá komplikace, ale závažná. Nejobávanější možnou komplikací je plicní embolie nebo cévní mozková příhoda.
Nejpravděpodobnější cestou migrace krevním řečištěm u našeho pacienta se jeví cesta přes v. subclavia sin., do v. cava superior, dále do pravé síně, přes foramen ovale patens do levé síně, dále aortou, přes truncus coeliacus a a. hepatica do jater, následně z jater přes v. cava inferior do pravé síně, do pravé komory, přes truncus pulmonulis do plic. Perzistující foramen ovale je verifikováno až u 20−30 % populace [22]. Nejpřesnější diagnostickou metodou k prokázání foramen ovale patens je transoezofageální echokardiografie, kterou však pacient odmítl, a tudíž o cestě migrace tohoto cizího tělesa můžeme jen spekulovat.
Závěr
Retinovaná cizí tělesa většinou nepředstavují akutní život ohrožující stav, který by vyžadoval okamžitou intervenci. Pacient je však vystaven řadě rizik, která by si chirurg měl uvědomit a nepodcenit přípravu před samotným vyjmutím cizího tělesa, dále by měl zvážit, bude-li pokus o extrakci pro pacienta přínosem, či ho naopak nemůže nějakým způsobem poškodit.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
MUDr. Ladislav Sojka
Chirurgická klinika 1. LF Univerzity Karlovy
Thomayerova nemocnice v Praze
Vídeňská 800
140 59 Praha 4 – Krč
e-mail: ladislav.sojka@centrum.cz
Sources
1. Capellan O, Hollander JE. Management of lacerations in the emergency department. Emerg Med Clin North Am 2003;21 : 205−31.
2. Capellan O, Hollander JE. Management of lacerations in the emergency department. Emerg Med Clin North Am 2003;21 : 205–31.
3. Valente JH, Forti RJ, Freundlich LF, et al. Wound irrigation in children: saline solution or tap water?. Ann Emerg Med 2003;41 : 609–16.
4. Fernandez R, Griffiths R, Ussia C. Water for wound cleaning. Cochrane Database Syst Rev 2002:CD003861.
5. Roberts JR, Hedges JR. Clinical procedures in emergency medicine. 4th ed. Philadelphia, Saunders 2004.
6. DeBoard RH, Rondeau DF, Kang CS, et al. Principles of basic wound evaluation and management in the emergency department. Emerg Med Clin North Am 2007;25 : 23−39.
7. Anderson MA, Newmeyer WL 3rd, Kilgore ES Jr. Diagnosis and treatment of retained foreign bodies in the hand. Am J Surg 1982 : 144 : 63−7.
8. Levine MR, Gorman SM, Young CF, et al. Clinical characteristics and management of wound foreign bodies in the ED. Am J Emerg Med 2008;26 : 918−22.
9. Eylon S, Mosheiff R, Liebergall M, et al. Delayed reaction to shrapnel retained in soft tissue. Injury 2005;36 : 275−81.
10. Pfaff JA, Moore GP. Reducing risk in emergency department wound management. Emerg Med Clin North Am 2007;25 : 189−201.
11. Brook JW. Management of pedal puncture wounds. J Foot Ankle Surg 1994,33 : 463−6.
12. Hoffman DR, Jebson PJ, Steyers CM. Nail gun injuries of the hand. Am Fam Physician 1997;56 : 1643−6.
13. Thomas SH, Brown DFM. Foreign bodies In: Marx JA, Hockberger RS, Walls RM, et al. Rosen‘s emergency medicine: concepts and clinical practice. 6th ed. Philadelphia, Mosby Elsevier 2006;Chap 57;859−79.
14. Smoot EC, Robson MC. Acute management of foreign body injuries of the hand. Ann Emerg Med 198312 : 434−7.
15. Hollander JE, Singer AJ, Valentine SM, et al. Risk factors for infection in patients with traumatic lacerations. Acad Emerg Med 2001;8 : 716–20.
16. Fernandez R, Griffiths R, Ussia C. Water for wound cleansing. Cochrane Database Syst Rev 2002:CD003861.
17. Krasner D. AHCPR Clinical practice guideline number 15, treatment of pressure ulcers: a pragmatist‘s critique for wound care providers. Ostomy Wound Manage 1995;41(7A suppl):97S–101S. Accessed April 23, 2007, at:http://www.ncbi.nlm.nih.gov/books/bv.fcgi?rid=hstat2.chapter.5124.
18. Oberg MS, Lindsey D. Do not put hydrogen peroxide or povidone iodine into wounds! Am J Dis Child. 1987;141 : 27–8.
19. Cummings P, Del Beccaro MA. Antibiotics to prevent infection of simple wounds: a meta-analysis of randomized studies. Am J Emerg Med 1995;13 : 396–400.
20. Medeiros I, Saconato H. Antibiotic prophylaxis for mammalian bites. Cochrane Database Syst Rev 2001;CD001738.
21. Centers for Disease Control (CDC). Tetanus—United States, 1987 and 1988. MMWR Morb Mortal Wkly Rep 1990;39 : 37–41.
22. Marshall AC, Lock JE. Structural and compliant anatomy of the patent foramen ovale in patients undergoing transcatheter closure. Am Heart J 2000;140 : 303–7.
Labels
Surgery Orthopaedics Trauma surgeryArticle was published in
Perspectives in Surgery

2016 Issue 9
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Metamizole vs. Tramadol in Postoperative Analgesia
-
All articles in this issue
- Primary malignant small bowel tumors
- Postpancreatectomy haemorrhage (PPH), prevalence, diagnosis and management
- Quality of life after extensive pelvic surgery
- Circumscribed and diffuse peritonitis: severe complications in bariatric and metabolic surgery; specifics related to their diagnosis and therapy
- Synchronous colorectal carcinoma and non-Hodgkin lymphoma – two case reports
- Corpus alienum – migrating foreign body
- Coincidence of colonic lymphoma and gallstone ileus – case report
- Perspectives in Surgery
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Primary malignant small bowel tumors
- Corpus alienum – migrating foreign body
- Circumscribed and diffuse peritonitis: severe complications in bariatric and metabolic surgery; specifics related to their diagnosis and therapy
- Synchronous colorectal carcinoma and non-Hodgkin lymphoma – two case reports
