Operační řešení tříselné kýly z pohledu nejnovějších doporučení
The most recent recommendations for the surgical treatment of inguinal hernia
Introduction: The publication of new guidelines in recent years shows that surgical treatment of inguinal hernia remains topical. The main goal is to improve patient outcomes, specifically to decrease recurrence rates and reduce chronic pain. The main purpose of this article is to summarize the latest recommendations in surgical treatment of the groin hernias, especially in the case of strangulation.
Methods: The authors made literature review of all the guidelines published by the hernia societies, including related articles, in the last ten years.
Results: The use of the EHS classification system is suggested. In elective operations, mesh repair is recommended. The Lichtenstein technique is the standard in open inguinal hernia repair. Transabdominal preperitoneal and totally extraperitoneal approach have comparable outcomes. Their clear advantages include minimal invasiveness. Mesh repair is recommended also in the case of strangulation, but only in clean and clean-contaminated operations. A laparoscopic approach should be considered as well. Inter alia, it allows an assessment of bowel viability during the whole procedure. The need of bowel resection is hence lower compared to open surgery. If it is not possible to use the mesh, the Shouldice method is regarded as the best non-mesh repair technique. If there is concern about bowel viability, visualization, either by formal laparoscopy, hernia sac laparoscopy or laparotomy, is recommended. Hernioscopy is a simple and safe procedure that uses the hernia sac for insertion of a port following insufflation and diagnostic examination. It requires less advanced laparoscopic skills than does emergency laparoscopic hernia repair. It can be performed even by surgeons who lack sufficient experience with laparoscopy.
Conclusion: In elective procedures, the mesh repair is recommended. It is recommended also in the case of strangulation, but not in a contaminated-dirty surgical field. If there is concern about bowel viability, visualization, either by formal laparoscopy, hernia sac laparoscopy or laparotomy, is needed.
Keywords:
laparoscopy – inguinal hernia treatment – strangulation – hernioscopy
Authors:
A. Drs 1; P. Horák 2; J. Chlupáč 1,3; J. Froněk 1,3
Authors‘ workplace:
Klinika transplantační chirurgie, Institut klinické a experimentální medicíny, Praha
1; Chirurgická klinika 1. lékařské fakulty Univerzity Karlovy v Praze a Nemocnice Na Bulovce
2; 2. lékařská fakulta Univerzity Karlovy v Praze
3
Published in:
Rozhl. Chir., 2019, roč. 98, č. 7, s. 268-272.
Category:
Review
Overview
Úvod: Problematika chirurgického řešení tříselných kýl je stále aktuální otázkou, což potvrzují i neustále vznikající doporučení jednotlivých společností. Jejich hlavním cílem je zlepšit výsledky léčby, zejména snížit procento recidiv a pooperačních neuralgií. Účelem práce je shrnout nejnovější doporučení týkající se chirurgického řešení tříselných kýl, zvláště při jejich uskřinutí.
Metody: Autoři provedli literární rešerši doporučených postupů jednotlivých kýlních společností vydaných v posledních deseti letech a s nimi souvisejících článků.
Výsledky: Za nejvhodnější klasifikační systém je uváděna EHS klasifikace. Metodou volby je u elektivních operací plastika se síťkou. Nejběžnější otevřenou operací je plastika dle Lichtensteina. Laparoskopické metody transabdominální preperitoneální plastiky a totální extraperitoneální plastiky jsou považovány za rovnocenné. Jejich zásadní předností je miniinvazivita. V případě uskřinutí je též doporučena plastika s využitím síťky, ale jen v terénu „čisté“ a „čisté-kontaminované“ operace. I zde by mělo být zváženo laparoskopické řešení. Mimo jiné totiž umožňuje posouzení viability střeva po celou dobu trvání operace. Nutnost střevní resekce je z tohoto důvodu v porovnání s otevřeným přístupem nižší. Pokud není indikováno použití síťky, je doporučena plastika dle Shouldice, která má z plastik bez síťky nejnižší riziko recidivy. V případě pochybnosti o vitalitě obsahu kýlního vaku je nutná revize laparoskopicky, hernioskopicky či provedením laparotomie. Hernioskopie je jednoduchou a bezpečnou laparoskopickou technikou využívající kýlního vaku k zavedení trokaru s následnou insuflací kapnoperitonea a revizí dutiny břišní. Ve srovnání s čistě laparoskopickým přístupem vyžaduje menší zručnost, a je tak dostupnější i pro chirurgy méně zkušené v laparoskopické operativě.
Závěr: Metodou volby je u elektivních operací plastika se síťkou. V případě uskřinutí je též možné využití síťky, nikoli však již v kontaminovaném či infikovaném terénu. Při pochybnosti o vitalitě obsahu kýlního vaku je nutná revize laparoskopicky, hernioskopicky či provedením laparotomie.
Klíčová slova:
léčba tříselné kýly – uskřinutí – laparoskopie – hernioskopie
Úvod
Operaci tříselné kýly podstoupí celosvětově více než 20 milionů pacientů ročně. Celoživotní výskyt je u mužů udáván v 27 %, u žen ve 3 % [1]. Akutní operaci podstoupí přibližně 5−15 % pacientů [2], z nichž je u 15 % nutný resekční výkon pro gangrénu střeva [3,4].
To, že je problematika tříselných kýl stále aktuální, potvrzují neustále vznikající nová doporučení jednotlivých společností. V roce 2009 publikovala Evropská herniologická společnost (EHS) doporučení pokrývající celou problematiku léčby tříselných kýl u dospělých pacientů [5], které bylo aktualizováno v roce 2014 [6]. Doporučení Mezinárodní endoskopické kýlní společnosti (IEHS) vydané v roce 2011 [7] řeší podobně jako doporučení Evropské asociace pro endoskopickou chirurgii (EAES) z roku 2013 problematiku laparoskopického přístupu [8]. Nejnovější „International guidelines for groin hernia managment“ vydané v lednu 2018, vznikly již jako konsenzus všech pěti kontinentálních kýlních společností, IEHS a EAES. Hlavním cílem je zlepšit výsledky léčby, zejm. snížit procento recidiv a pooperačních neuralgií, které jsou nejčastějšími komplikacemi po operacích tříselných kýl [9].
Účelem tohoto článku je shrnout nejnovější doporučení týkající se chirurgického řešení tříselných kýl, zvláště při jejich uskřinutí. Autoři provedli literární rešerši doporučených postupů jednotlivých kýlních společností vydaných v posledních deseti letech a s nimi tematicky souvisejících článků.
Klasifikace tříselných kýl
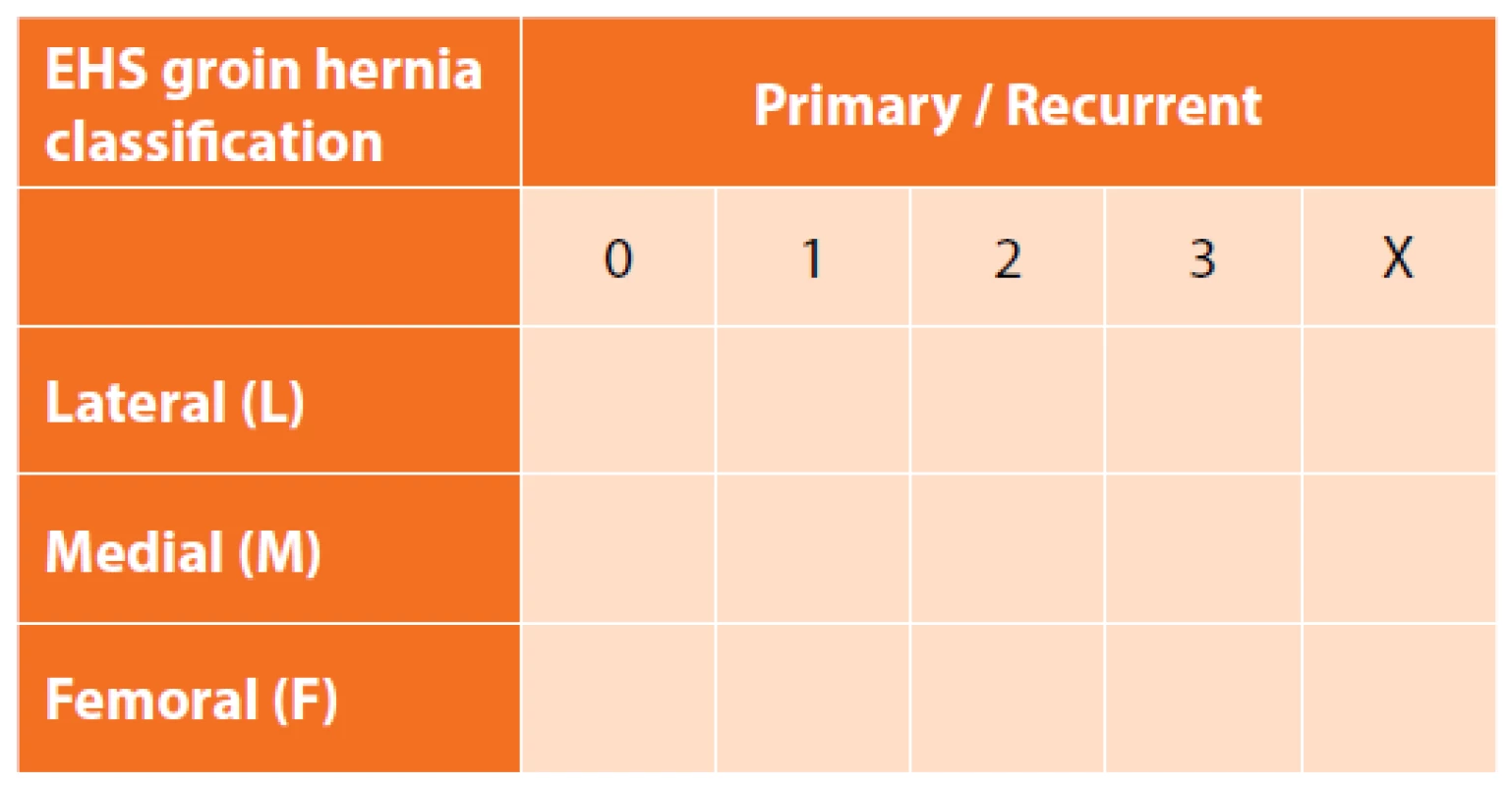
Jednotná klasifikace tříselných kýl je nezbytná k získání validních dat, která by byla použitelná k porovnání výsledků jednotlivých léčebných metod. Za nejvhodnější je považována EHS klasifikace [9]. Ta kýly dělí dle lokalizace na přímé („M“ – medial), nepřímé („L“ – lateral) a femorální („F“ – femoral). Dále dle rozměru kýlní branky, kdy je za referenční považována branka velikosti 1,5 cm. Je to délka, která přibližně odpovídá velikosti špičky ukazováku a zároveň velikosti branží běžného laparoskopického disektoru či nůžek. Velikost branky je v klasifikaci hodnocena na počet prstů – na jeden („1“), na dva („2“), na tři a větší („3“). Doplněním je údaj, zda se jedná o kýlu primární („P“) či recidivující („R“). Písmeno „X“ je využíváno např. při pouhém oslabení zadní stěny kanálu bez nálezu jasné kýlní branky (Mx), či pokud při operaci tříselné kýly nerevidujeme femorální kanál (Fx) (Tab. 1) [10].
(Např. Lichtensteinova plastika přímé tříselné kýly s brankou
vel. 5cm, bez revize femorálního kanálu - klasifikováno jako
M3Fx; TAPP nepřímé tříselné kýly s brankou vel. 2cm, femorální
kanál bez kýly- klasifikováno jako L2F0 )
Tab. 1. EHS groin classification system
(E.g. Lichtenstein repair of the medial groin hernia with the
5cm hernia orifice defect, no examination of the femoral canal
- classified as M3Fx; TAPP of the indirect hernia with the
2cm hernia orifice defect, no femoral hernia is present- classified
as L2F0)
Metody
Doporučené postupy léčby tříselné kýly
Přístup k léčbě závisí na klinických projevech. „Asymptomatické kýly“ jsou zcela nebolestivé, bez jakéhokoliv dyskomfortu pro pacienta. „Minimálně symptomatické kýly“ způsobují pacientovi určité obtíže, které ho ale neovlivňují v běžné denní činnosti. U mužů s asymptomatickou či minimálně symptomatickou tříselnou kýlou je možný přístup „watchfull waiting“, a to vzhledem k nízkému riziku uskřinutí (v 0,3−3 % ročně) [5]. Toto řešení je doporučeno zejména u starších a polymorbidních pacientů [6]. Přestože je tento přístup poměrně bezpečný, je zde vysoká pravděpodobnost, že pacient nakonec k operaci dospěje [11] (16 % do 1 roku, 54 % do 5 let a 72 % do 7,5 roku [12]). Nejčastějším důvodem operace je bolest [12]. Tento přístup nelze použít u kýl femorálních. Riziko uskřinutí je zde natolik vysoké, že je vždy doporučeno operační řešení [13−16].
„Symptomatická kýla“ se projevuje klasickými příznaky (bolest, dyskomfort, poruchy pasáže, atd.) a je indikována k plánované operaci. Za „ireponibilní kýlu“ je označována kýla, jejíž obsah nelze reponovat do dutiny břišní. Může se jednat o dlouhodobý stav, tedy o „kýlu akrétní“, nebo o stav nově vzniklý, pak je označována za „kýlu inkarcerovanou“. „Strangulovaná kýla“ je kýla inkarcerovaná se známkami ischemie kýlního obsahu a/nebo s příznaky střevní neprůchodnosti. Je indikací k neodkladnému řešení. To má oproti plánované operaci vyšší mortalitu (>5 % vs. <0,5 %) [5].
Metodou volby u elektivních operací tříselné i femorální kýly je plastika se síťkou. Ta má oproti plastice bez síťky nižší riziko recidivy. Nejběžnější otevřenou metodou je technika dle Lichtensteina. Existuje mnoho jejích variant, jako např. plug-and-patch [17], Trabucco technika [18] či Prolene Hernia System (PHS) [19]. Výsledky těchto technik jsou ve smyslu recidivy a pooperační bolestivosti podobné, nicméně nejsou doporučené pro nutnost implantace většího množství cizorodého materiálu. Doporučována je klasická plochá síťka z monofilních vláken, která má menší náchylnost k infekčním komplikacím. Mezi metodami fixace síťky nejsou signifikantní rozdíly v počtu rekurencí či ranných infekcí. Výhodou použití samofixační síťky, podobně jako fixace síťky lepidlem, je o něco kratší operační čas a menší časná pooperační bolestivost, nevýhodou je vyšší cena [9]. Plastika bez síťky připadá v úvahu nejčastěji ve chvíli, kdy pacient použití síťky odmítá. Doporučenou technikou je plastika dle Shouldice, která má z plastik bez síťky nejnižší riziko recidivy [5].
Laparoskopické metody mají oproti Lichtensteinově operaci nižší incidenci ranných infekcí, chronických neuralgií, nižší riziko tvorby hematomů a kratší pooperační rekonvalescenci s dřívějším návratem k běžným denním aktivitám [5]. Operační čas je u zkušených operatérů srovnatelný. Je nicméně udávána vyšší incidence seromů a delší doba nácviku. „Learning curve“ se pohybuje mezi 50−100 operacemi [9].
Studie porovnávající metodu TAPP (transabdominální preperitoneální plastika) a TEP (totální extraperitoneální plastika) uvádějí podobnou délku operace a pooperační bolestivost, stejné riziko recidivy i vzniku pooperačních neuralgií. U TAPP je popisováno mírně vyšší riziko viscerálního poranění a tvorby kýly v jizvě po portech. U TEP je vyšší riziko vaskulárního poranění a vyšší počet konverzí. Celkově jsou ale metody považovány za rovnocenné a výběr je ponechán na zkušenostech operatéra [20−27]. Fixace síťky je u laparoskopických metod doporučená jen pro velké defekty přímých kýl. Je preferována atraumatická fixace pro nižší časnou pooperační bolestivost. Pro snížení rizika rekurence je důležitá zejména důsledná preparace defektu a jeho překrytí dostatečně velkou síťkou. U oboustranné kýly je za metodu volby považována laparoskopická plastika. Ta je doporučena i u elektivní operace femorální kýly [9].
Antibiotická profylaxe je doporučena jen u rizikových pacientů v případě otevřených plastik, při laparoskopickém řešení není doporučena [9].
Doporučené postupy při známkách inkarcerace/strangulace
Pacient s uskřinutou tříselnou kýlou je indikován k neodkladné operaci. Dostupné studie zabývající se touto problematikou mají jen omezenou výpovědní kvalitu. U naprosté většiny pacientů lze stanovit diagnózu pouhým fyzikálním vyšetřením. Při nejasnostech je doporučeno provést sonografické či CT vyšetření [9].
Délka symptomů trvající déle než 6 hodin je považována za rizikový faktor predikující nutnost střevní resekce [28]. Podobně jako u elektivní operativy je i zde doporučena plastika s využitím síťky [9]. Často diskutovaným problémem je její použití v případě střevní ischemie s nutností resekčního výkonu. Studie z roku 2008 zabývající se touto problematikou ukázala, že u akutně operovaných pacientů s uskřinutou tříselnou kýlou, kde byla provedena plastika se síťkou i přes nutnost střevní resekce, nebyl významný rozdíl v procentu ranných infekcí, recidiv, morbidity ani mortality v porovnání se skupinou bez střevní resekce [28]. Tento fakt potvrdila i další studie, která též nepovažuje použití síťky za kontraindikované, pokud operace stále spadá do skupiny „čisté-kontaminované“ (CDC Surgical wound classification) [29]. U „čistých“ a „čistých-kontaminovaných“ operací je doporučeno použití polypropylenové monofilní síťky s velkými póry. U „kontaminované“ či „infikované“ operace se použití síťky nedoporučuje [9]. Metodou volby je zde již výše zmiňovaná technika dle Shouldice.
V současné době neexistuje žádná randomizovaná studie, ze které by jasně vyplývalo, který operační přístup je nejlepší [9]. Vždy by mělo být zváženo laparoskopické řešení. Tento postup má být vyhrazen jen pro chirurgy dostatečně erudované v této operativě. Nespornou výhodou laparoskopického přístupu je zde možnost posouzení viability střeva po celou dobu trvání operace. U původně ischemicky se jevícího střeva je během plastiky kýly dostatečný čas k tomu, aby se díky reperfuzi ukázalo, zda jsou již změny opravdu ireverzibilní a je nutný resekční výkon, či zda se vitalita střeva natolik zlepšila, že lze postupovat konzervativně. Nutnost střevní resekce je z tohoto důvodu při laparoskopii v porovnání s otevřeným přístupem nižší [30].
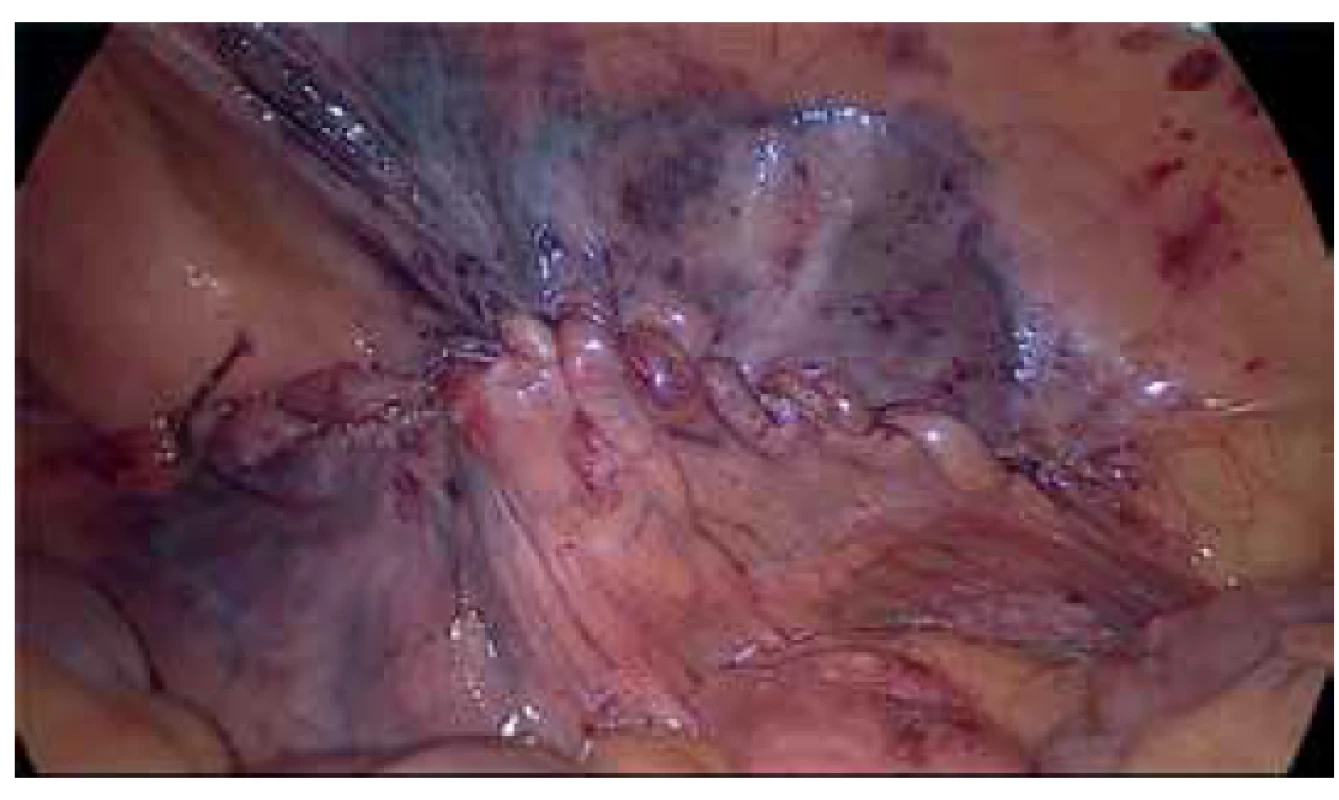
Pokud je ischemický kýlní obsah nutné resekovat, může to být provedeno intraperitoneálně (apendix [Obr. 1−4] či omentum) či extraperitoneálně po dokončení plastiky z minilaparotomie (tenké či tlusté střevo) [31,32,33]. Repozice kýlního obsahu může být dosaženo zevním tlakem na kýlu. Při jeho neúspěchu je nutné vypreparovat preperitoneální prostor k ozřejmení kýlní branky s jejím následným natnutím pomocí elektrokoagulace. U přímých kýl se incize vede ventromediálně, u nepřímých ventrolaterálně. Tímto přístupem se snižuje riziko poranění epigastrických a femorální cév [30]. Známky střevní gangrény s těžkou infekcí břišní stěny či známky zřejmé peritonitidy jsou kontraindikací k dokončení operace endoskopicky. Je doporučena konverze a dokončení operace klasicky s plastikou bez síťky. Riziko infekce síťky a z ní plynoucí komplikace jsou příliš velké [30,34,35].
Provedena laparoskopická appendektomie s TAPP kýly, viz
další obrázky
Fig. 1. Example of a patient with incarcerated right inguinal
hernia containing appendix vermiformis
We performed laparoscopic appendectomy with TAPP of the
hernia, see in the next pictures
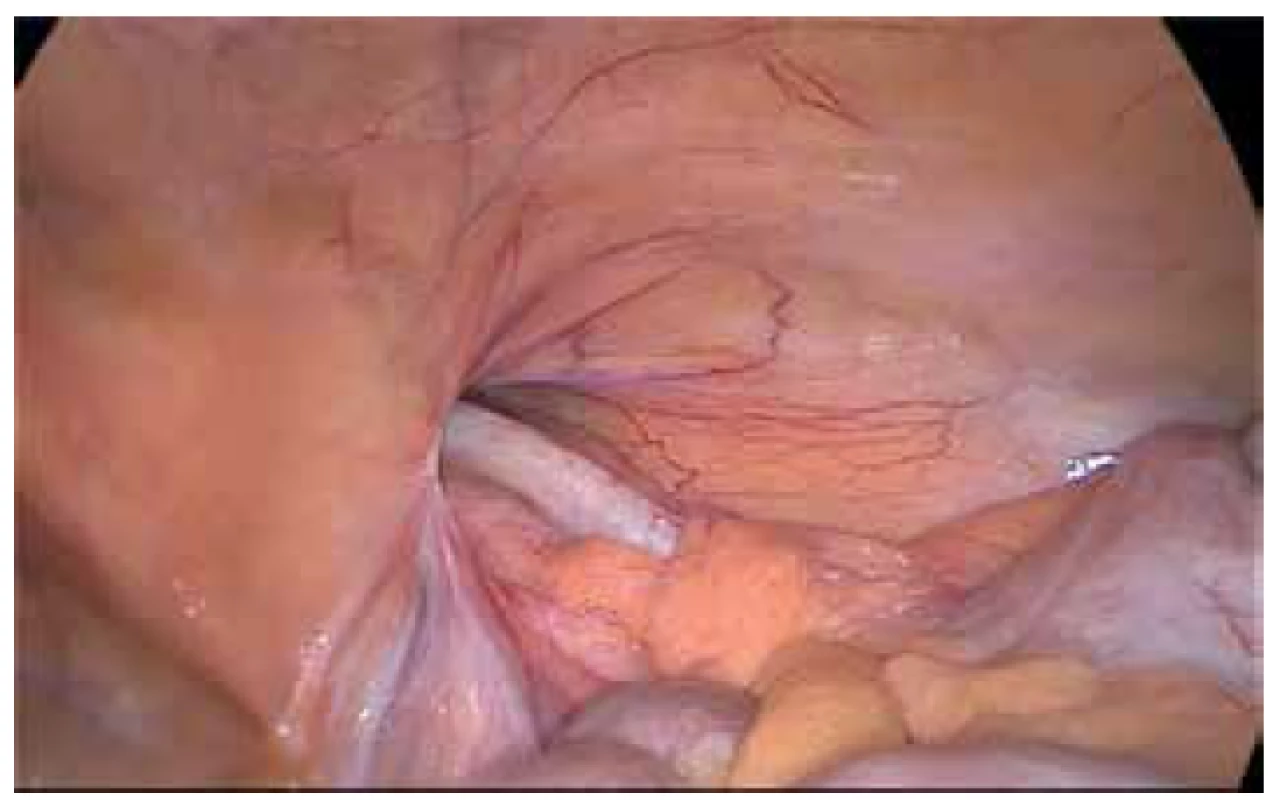
Fig. 2. Reduction of the hernia contents
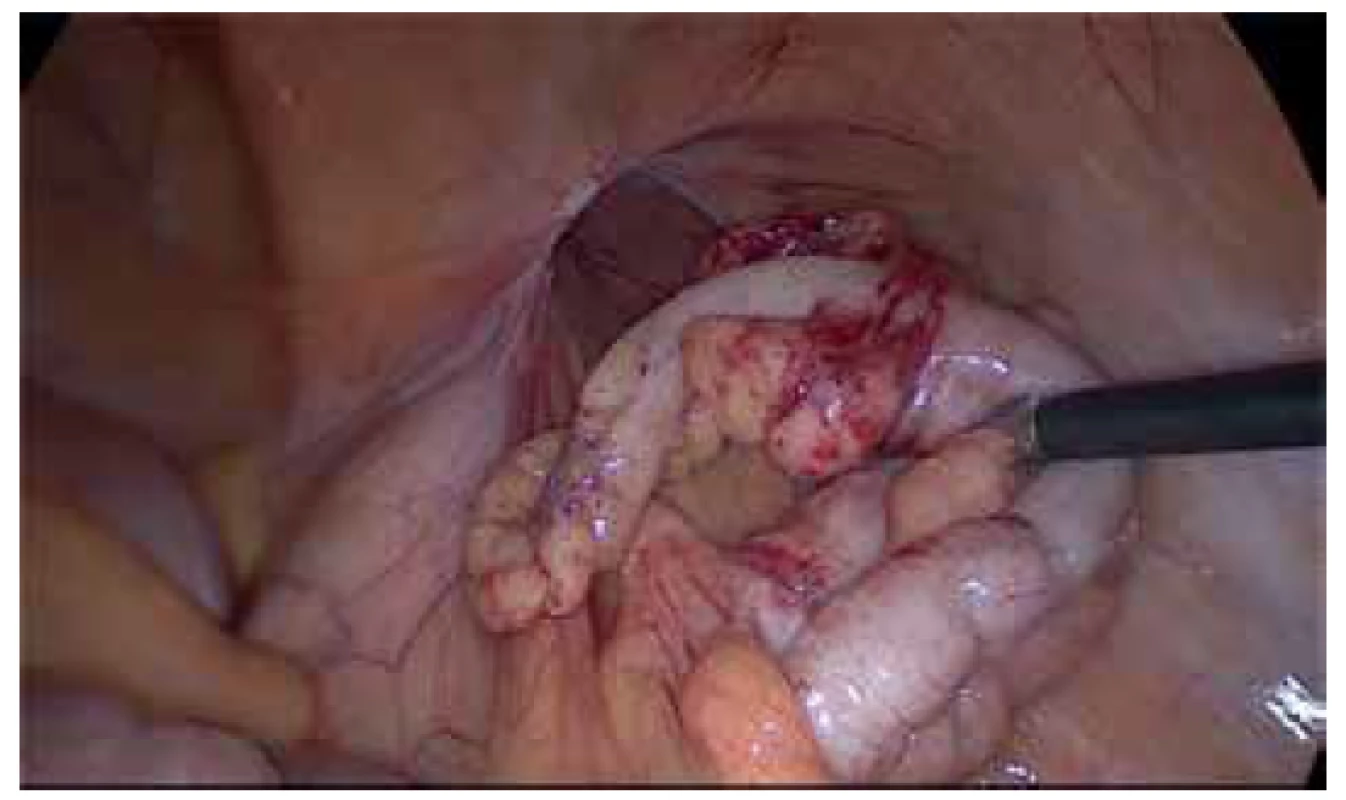
Fig. 3. Position of the mesh
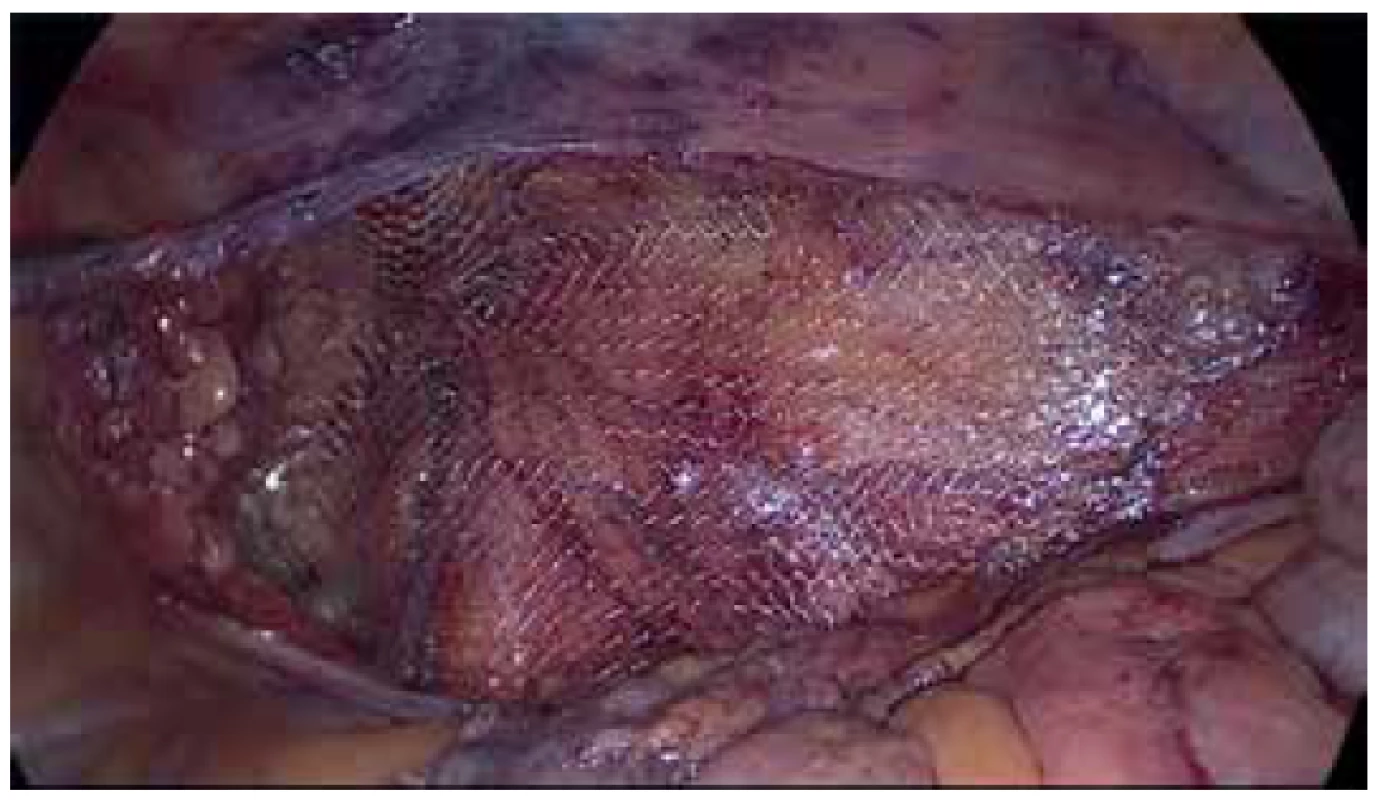
Fig. 4. Closure of the peritoneum
V případě pochybnosti o vitalitě obsahu kýlního vaku je nutná revize laparoskopicky, hernioskopicky či provedením laparotomie [9]. Hernioskopie je jednoduchou a bezpečnou laparoskopickou technikou využívající kýlního vaku k zavedení trokaru s následnou insuflací kapnoperitonea a revizí dutiny břišní. Je-li třeba, je možné zavedení dalších pracovních trokarů za kontroly zraku. Samotná plastika kýly je dokončena po laparoskopické exploraci. Tento přístup lze použít zejména v případě spontánní repozice uskřinuté kýly po podání relaxancií v úvodu do anestezie, k čemuž dochází cca u 1 % pacientů. Výhodná se jeví i u pacientů po předchozích nitrobřišních operacích. Ve srovnání s čistě laparoskopickým přístupem vyžaduje menší zručnost, a je tak dostupnější i pro chirurgy méně zkušené v laparoskopické operativě.
Ušetření pacienta laparotomie přináší kratší dobu hospitalizace, rychlejší rekonvalescenci a celkové snížení morbidity. Mezi rizika provedení laparotomie patří dehiscence rány, vznik kýly v jizvě, pooperační ileus, tvorba seromů, bolestivý sy. atd. [36,37].
U akutních operací se podávají profylaktická antibiotika. Délka jejich podávání závisí na operačním nálezu, ale nejčastěji se doporučuje po dobu 5 dnů [9].
Závěr
Většina doporučení uvedených v citovaných guidelines má sílu doporučení dle EBM (Evidence-based medicine) spíše nižší (B–C), a to z důvodu nedostatečnosti velikosti či kvality provedených studií. Jednotlivé studie jsou navíc metodologicky nejednotné. Přesto lze konstatovat, že použití síťky by již mělo být u plánovaných operací tříselných kýl zcela standardním postupem, a to zejména z důvodu nižšího rizika recidivy. Stejně tak v případě řešení inkarcerované kýly, dovolí-li to operační nález, je její použití s výhodou. Laparoskopický přístup se vzhledem ke své miniinvazivitě stává stále oblíbenější a preferovanější metodou. S rostoucími zkušenostmi je stále více využíván i při řešení akutních stavů. K dosažení dobrých výsledků je ale nutná pečlivá erudice chirurgů, neboť zvládnutí laparoskopické techniky je oproti otevřeným plastikám náročnější a vyžaduje více tréninku i zkušeností. Ukazuje se, že počet pooperačních recidiv není ani tak závislý na použitém typu síťky či na systému její fixace, jako právě na precizní operační technice.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
MUDr. Adam Drs
Klinika transplantační chirurgie, IKEM
Vídeňská 1958/9
140 21 Praha
e-mail: drsa@ikem.cz
Sources
- Kingsnorth A, LeBlanc K. Hernias: inguinal and incisional. Lancet 2003;362 : 1561−71. doi: 10.1016/S0140-6736(03)14746-0
- Kulah B, Kulacoglu IH, Oruc MT, et al. Presentation and outcome of incarcerated external hernias in adults. Am J Surg. 2001;181 : 101−4.
- Bekoe S. Prospective analysis of the management of incarcerated and strangulated inguinal hernias. Am J Surg. 1973;126 : 665−8.
- Brasso K, Nielsen KL, Christiansen J. Long-term results of surgery for incarcerated groin hernia. Acta chir Scand. 1989;155 : 583−5.
- Simons MP, Aufenacker T, Bay-Nielsen M, et al. European Hernia Society guidelines on the treatment of inguinal hernia in adult patients, Hernia 2009;13 : 343−403. doi: 10.1007/s10029-009-0529-7
- Miserez M, Peeters E, Aufenacker T, et al. Update with level 1 studies of the European Hernia Society guidelines on the treatment of inguinal hernia in adult patients. Hernia 2014;18 : 151−63. doi: 10.1007/s10029-014-1236-6.
- Bittner R, Arregui ME, Bisgaard T, et al. Guidelines for laparoscopic (TAPP) end endoscopic (TEP) treatment of inguinal hernia [International Endohernia Society (IEHS)]. Surg Endosc. 2011;25 : 2773−843. doi: 10.1007/s00464-011-1799-6.
- Poelman MM, van den Heuvel B, Deelder JD, et al. EAES Consensus Development Conference on endoscopic repair of groin hernias. Surg Endosc. 2013;27 : 3505−19. doi: 10.1007/s00464-013-3001-9.
- Hernia Surge Group International guidelines for groin hernia management. Hernia 2018;22 : 1–165. doi: 10.1007/s10029-017-1668-x.
- Miserez M, Alexandre JH, Campanelli G, et al. The European Hernia Society groin hernia classification: simple and easy to remember. Hernia 2007;11 : 113–6. doi: 10.1007/s10029-007-0198-3.
- Fitzgibbons RJ, Ramanan B, Arza S, et al. Long-term results of a randomized controlled trial of a nonoperative strategy (watchful waiting) for men with minimally symptomatic inguinal hernias. Ann Surg 2013;258 : 508−15. doi: 10.1097/SLA.0b013e3182a19725.
- Chung L, Norrie J, O‘Dwyer PJ. Long term follow-up of patients with a painless inguinal hernia from a randomized clinical trial. Br J Surg. 2011;98 : 596−9. doi: 10.1002/bjs.7355.
- McIntosh A, Hutchinson A, Roberts A, et al. Evidence - based management of groin hernia in primary care—a systematic review. Fam Pract. 2000;17 : 442–7.
- Dahlstrand U, Sandblom G, Nordin P, et al. Chronic pain after femoral hernia repair: a cross-sectional study. Ann Surg. 2011;254 : 1017–21. doi: 10.1097/SLA.0b013e31822ba9b6.
- Chan G, Chan C-K. Longterm results of a prospective study of 225 femoral hernia repairs: indications for tissue and mesh repair. J Am Coll Surg. 2008;207 : 360–67. doi: 10.1016/j.jamcollsurg.2008.04.018
- Hernández-Irizarry R, Zendejas B, Ramirez T, et al. Trends in emergent inguinal hernia surgery in Olmsted County, MN: a population-based study. Hernia 2012;16 : 397–403. doi: 10.1007/s10029-012-0926-1.
- Robbins AW, Rutkow IM. The mesh-plug hernioplasty. Surg Clin North Am. 1993;7 : 501–12.
- Trabucco E. The office hernioplasty and the Trabucco repair. Ann Ital Chir. 1993;64 : 127–49.
- Murphy JW. Use of the prolene hernia system for inguinal hernia repair: retrospective, comparative time analysis versus other inguinal hernia repair systems. Am Surg. 2001; 67 : 919–23.
- Memon MA, Cooper NJ, Memon B, et al. Meta-analysis of randomized clinical trials comparing open and laparoscopic inguinal hernia repair. Br J Surg. 2003;90 : 1479–92. doi: 10.1002/bjs.4301.
- McCormack K, Wake BL, Fraser C, et al. Transabdominal pre-peritoneal (TAPP) versus totally extraperitoneal (TEP) laparoscopic techniques for inguinal hernia repair: a systematic review. Hernia 2005;9 : 109–14. doi: 10.1007/s10029-004-0309-3.
- Tolver MA, Rosenberg J, Bisgaard T. Early pain after laparoscopic inguinal hernia repair. A qualitative systematic review. Acta Anaesthesiol Scand. 2012;56 : 549–57. doi: 10.1111/j.1399-6576.2011.02633.x.
- O’Reilly EA, Burke JP, O’Connell PR. A meta-analysis of surgical morbidity and recurrence after laparoscopic and open repair of primary unilateral inguinal hernia. Ann Surg. 2012;255 : 846–53. doi: 10.1097/SLA.0b013e31824e96cf.
- Bracale U, Melillo P, Pignata G, et al. Which is the best laparoscopic approach for inguinal hernia repair: TEP or TAPP? A systematic review of the literature with a network metaanalysis. Surg Endosc. 2012;26 : 3355–66. doi: 10.1007/s00464-012-2382-5.
- Antoniou SA, Antoniou GA, Bartsch DK, et al. Transabdominal preperitoneal versus totally extraperitoneal repair of inguinal hernia: a meta-analysis of randomized studies. Am J Surg. 2013;206 : 245–52):e1. doi: 10.1016/j.amjsurg.2012.10.041.
- Wei FX, Zhang YC, Han W, et al. Transabdominal preperitoneal (TAPP) versus totally. Surg Laparosc Endosc Percutan Tech. 2015;25 : 375–83. doi: 10.1016/j.amjsurg.2012.10.041.
- McCormack K, Wake B, Perez J, et al. Laparoscopic surgery for inguinal hernia repair: systematic review of effectiveness and economic evaluation. Health Technol Assess. 2005;9 : 1–203 (iii–iv).
- Atila K, Guler S, Inal A, et al. Prosthetic repair of acutely incarcerated groin hernias: a prospective clinical observational cohort study. Langenbecks Arch Surg 2008;395 : 563−8. doi: 10.1007/s00423-008-0414-3.
- Sawayama H, Kanemitsu K, Okuma T, et al. Safety of polypropylene mesh for incarcerated groin and obturator hernias: a retrospective study of 110 patients. Hernia 2014;18 : 399−406. doi: 10.1007/s10029-013-1058-y.
- Leibl BJ, Schmedt CG, Kraft K, et al. Laparoscopic transperitoneal hernia repair of incarcerated hernias: Is it feasible? Results of a prospective study. Surg Endosc. 2001;15 : 1179−83. doi: 10.1007/s004640090073.
- Rebuffat C, Galli A, Scalambra MS, et al. Laparoscopic repair of strangulated hernias. Surg Endosc. 2006;20 : 131−4. doi: 10.1007/s00464-005-0171-0.
- Leganni GL, Rasini M, Pastori S, et al. Laparoscopic transperitoneal hernioplasty (TAPP) for the acute management of strangulated inguinocrural hernias: a report of nine cases. Hernia 2008;12 : 185−8. doi: 10.1007/s10029-007-0305-5.
- Scierski A. Laparoscopic operations of incarcerated inguinal and femoral hernias. Wiad Lek. 2004;57 : 245–8.
- Ishihara T, Kubota K, Eda N, et al. Laparoscopic approach to incarcerated inguinal hernia. Surg Endosc. 1996;10 : 1111–3.
- Ferzli G, Shapiro K, Chaudry G, et al. Laparoscopic extraperitoneal approach to acutely incarcerated inguinal hernia. Surg Endosc. 2004;18 : 228–31. doi: 10.1007/s00464-003-8185-y.
- Morris-Stiff G, Hassn A. Hernioscopy: a useful technique for the evaluation of incarcerated hernias that retract under anaesthesia. Hernia 2008;12 : 133–5. doi: 10.1007/s10029-007-0296-2.
- White-Gittens IC, Kalabin A, Mani VR, et al. Hernioscopy in incarcerated inguinal hernia spontaneously reduced after general anesthesia induction. Cureus 2017; 9,e1849. doi: 10.7759/cureus.1849.
Labels
Surgery Orthopaedics Trauma surgeryArticle was published in
Perspectives in Surgery

2019 Issue 7
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Metamizole vs. Tramadol in Postoperative Analgesia
-
All articles in this issue
- Klinická výživa v chirurgii a jak dál?
- Operační řešení tříselné kýly z pohledu nejnovějších doporučení
- Srovnání účinnosti nízkoobjemových roztoků v přípravě střeva před kolonoskopií: randomizovaná, prospektivní, odslepená studie
- Fixace sítěk při laparoskopické plastice tříselných kýl
- Fistuloklýza jako metoda zajištění výživy u pacienta s vysokoobjemovou enteroatmosférickou píštělí – kazuistika
- Fournierova gangréna jako komplikace Amyandovy hernie
- Absces sleziny jako vzácný projev mimoplicní tuberkulózy − kazuistika
- Konference SAGES 2019
- Ohlédnutí za mezinárodním kongresem karcinomu žaludku
- Infraglenoidální zlomenina krčku lopatky − skutečnost nebo mýtus?
- Perspectives in Surgery
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Operační řešení tříselné kýly z pohledu nejnovějších doporučení
- Fixace sítěk při laparoskopické plastice tříselných kýl
- Fournierova gangréna jako komplikace Amyandovy hernie
- Fistuloklýza jako metoda zajištění výživy u pacienta s vysokoobjemovou enteroatmosférickou píštělí – kazuistika
