Diagnosticko-terapeutický algoritmus heterotopické gravidity
Diagnostic and therapeutic algorithm of heterotopic pregnancy
Heterotopic pregnancy is defined as concomitant incidence of intrauterine and ectopic pregnancy. The most often referred rate of incidence of heterotopic pregnancy ranges between 1 per 20,000 and 1 per 30,000 cases of intrauterine pregnancy. However, progress in assisted reproduction has caused dramatic increase in the risk of heterotopic pregnancy, especially in association with in vitro fertilisation (IVF), embryotransfer (ET) of more embryos and intrauterine insemination (IUI). The incidence of heterotopic pregnancy within assisted reproduction ranges between 0.75 and 2.9 %.
Objective:
Presenting of a diagnostic and therapeutic algorithm for heterotopic pregnancy using 2 casuistics and providing a self-contained overview of the above issue. Material and method: 2 reference heterotopic pregnancy casuistics following IVF/ET with different clinical courses; diagnostic algorithm, surgical treatment and subsequent release of patients.
Conclusion:
Attention should be given to the risk of heterotopic pregnancy in all incipient pregnancies following IVF/ET and intrauterine insemination. In case of suspected heterotopic pregnancy, the patient should be hospitalised, and ultrasound examination and monitoring of serum hCG level dynamics should be performed. Timely surgical intervention is the necessary condition for excluding the risk of posthemorrhagic shock due to tube rupture. In addition, early intervention helps to sustain and carry forward intrauterine pregnancy.
Key words:
heterotopic pregnancy – in vitro fertilisation – intrauterine insemination – embryotransfer
Authors:
R. Vavrušová; R. Hudeček; B. Kuřecová; P. Ventruba
Authors‘ workplace:
Gynekologicko-porodnická klinika LF MU a FN Brno
Published in:
Prakt Gyn 2007; 11(2): 66-69
Overview
Heterotopická gravidita je definovaná jako současný výskyt intrauterinní a ektopické gravidity. Nejčastěji citovaná incidence heterotopické gravidity se pohybuje v rozmezí 1/25 000 až 1/30 000 intrauterinních těhotenství. S rozvojem asistované reprodukce však riziko heterotopické gravidity dramaticky vzrostlo, hlavně v souvislosti s in vitro fertilizací (IVF), embryotransferem (ET) více embryí a intrauterinní inseminací (IUI). Výskyt heterotopické gravidity v rámci asistované reprodukce kolísá mezi 0,75-2,9 %.
Cíl práce:
Prezentovat diagnosticko-terapeutický algoritmus heterotopické gravidity na 2 kazuistikách a podat ucelený pohled na tuto problematiku.
Materiál a metodika:
Reference 2 kazuistik heterotopické gravidity po IVF/ET s odlišným klinickým průběhem; diagnostický algoritmus, operační léčba a následná dispenzarizace pacientek.
Závěr:
U všech incipientních gravidit po IVF/ET a po intrauterinní inseminaci je třeba myslet na riziko vzniku heterotopické gravidity. Při podezření na heterotopické těhotenství je vhodné pacientku hospitalizovat, pravidelně provádět ultrazvukové vyšetření a monitorovat dynamiku sérových hladin hCG. Včasná operační intervence je podmínkou vyloučení rizika rozvoje posthemoragického šoku z ruptury tuby. Včasná intervence současně umožňuje perzistenci a další vývoj intrauterinně lokalizovaného těhotenství.
Klíčová slova:
heterotopická gravidita, in vitro fertilizace, intrauterinní inseminace, embryotransfer
Úvod
Heterotopická gravidita je definována jako současný výskyt intrauterinní a ektopické gravidity. Frekvence vzniku této koincidence je velmi vzácná. Nejčastěji citovaná incidence heterotopické gravidity se pohybuje v rozmezí 1/25 000 až 1/30 000 intrauterinních těhotenství. S rostoucí efektivitou asistované reprodukce (AR) je možná implantace více embryí a riziko heterotopické gravidity se zvyšuje [1]. Proto je nutné s nebezpečím této vážné komplikace gravidity počítat hlavně v souvislosti s in vitro fertilizací a embryotransferem (IVF/ET) více embryí. Výskyt heterotopické gravidity v rámci technik AR kolísá mezi 0,75-0,9 % [2-4]. Hypotéz, které vysvětlují vznik mimoděložního těhotenství po transferu embryí je několik: zavedení katétru do tuby, vliv gravitace, spontánní migrace embrya, množství kultivačního média či vysoká koncentrace estradiolu alterující ciliární transport tuby.
Vzhledem k dnes běžnému embryotransferu 2 embryí do dutiny děložní může jedno implantovat v děloze a druhé v tubě. Proto nelze pro diagnostiku heterotopické gravidity použít klasický algoritmus diagnostiky ektopické gravidity, podle něhož nález plodového vejce v děloze vylučuje přítomnost mimoděložního těhotenství.
Při ultrazvukovém nálezu absence gestačního váčku v dutině děložní v kombinaci s hladinou sérového hCG nad 1 500 U/l je ektopická lokalizace těhotenství téměř jistá a je indikována diagnostická laparoskopie. V případě kombinace intaktní intrauterinní a extrauterinní gravidity je včasná diagnostika mimoděložního těhotenství při absenci klinických příznaků málo pravděpodobná. Většina kazuistik referuje případy heterotopické gravidity diagnostikované až ve stadiu ruptury tubární gravidity, hemoperitonea a následného hemoragického šoku. V takovém případě je indikována urgentní operační intervence a následná léčba hemoragického šoku [5].
Dostupná literatura vzhledem k nízké incidenci uvádí pouze kazuistiky výskytu a léčby heterotopické gravidity.
Materiál a metodika
Studovaný soubor reprezentují 2 kazuistiky heterotopické gravidity; oba případy byly řešeny na Gynekologicko-porodnické klinice LF MU a FN Brno v roce 2006.
Kazuistika č. 1
Vdaná, 28letá primigravida snažící se o koncepci 7 let byla přijata pro silné krvácení z rodidel v incipientní graviditě po ICSI/ET. Osobní i rodinná anamnéza byla negativní, v roce 2002 byla u pacientky laparoskopicky provedena salpingektomie vlevo pro mimoděložní těhotenství. Pacientka v rámci programu asistované reprodukce absolvovala 4. cyklus ICSI/ET s transferem 3 embryí.
Objektivní nález při přijetí: koagula v pochvě, hrdlo pootevřeno se silným krvácením, děloha zbytnělá, prosáklá, adnexální krajiny oboustranně bez palpačního nálezu.
Vaginální sonografie: dutina děložní dilatovaná izoechogenním obsahem na 8 mm bez známek intrauterinní gravidity, ovaria zvětšená po předchozí stimulaci, v CD malé množství volné tekutiny.
U pacientky byla provedena revize dutiny děložní v celkové anestezii pro pracovní diagnózu spontánního inkompletního abortu v počínající graviditě po ICSI/ET.
Histologicky potvrzena rezidua po abortu. Pacientka byla po zákroku zcela bez obtíží. Následující den po výkonu při kontrolním laboratorním odběru zjištěna elevace hCG z 4 081 U/l na 6 116 U/l, podle ultrazvukového vyšetření detegován vpravo za dělohou vaskularizovaný útvar charakteru mimoděložního těhotenství, v CD střední množství volné tekutiny, objektivní nález bez hmatné rezistence, břicho klidné bez známek peritoneálního dráždění.
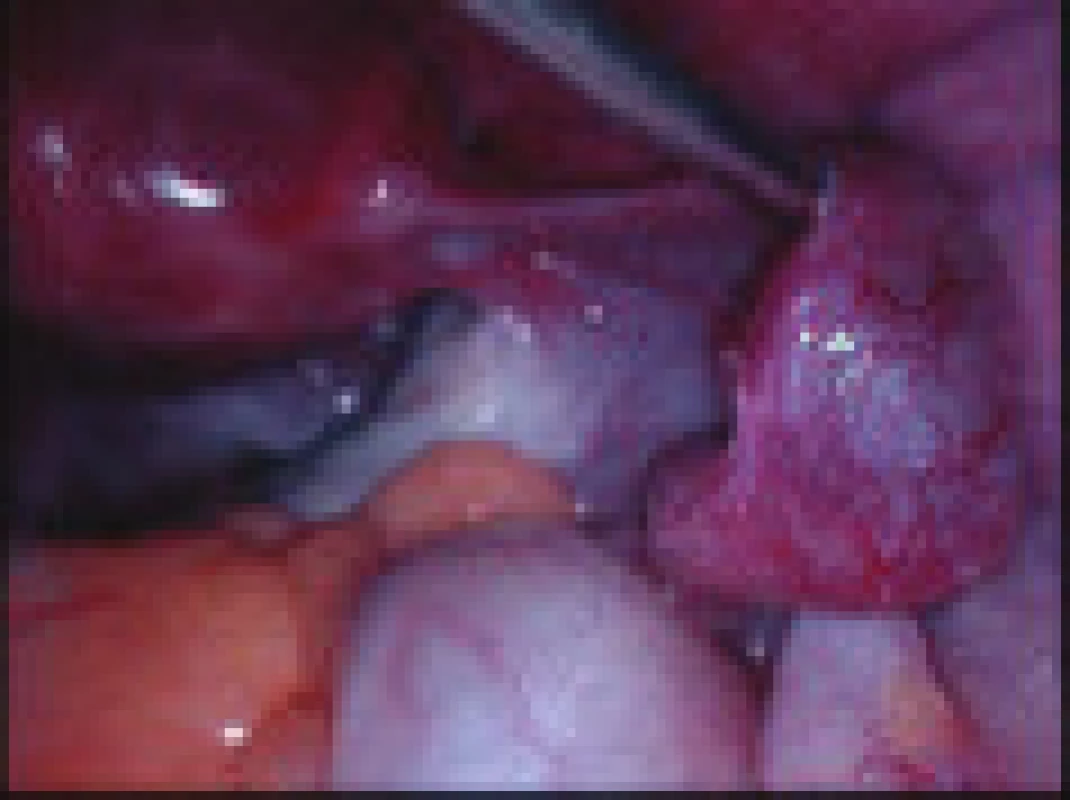
Při laparoskopické revizi malé pánve zjištěna dilatace a poškození istmické části pravého vejcovodu molou (obr. 1). Bipolární koagulací a střihem provedena salpingektomie vpravo s histologickým průkazem tubární gravidity.
V současné době je pacientka v péči centra asistované reprodukce před plánovaným 5. cyklem ICSI/ET pro absolutní tubární faktor.
Kazuistika č. 2
Vdaná, 31letá primigravida byla přivezena sanitou rychlé zdravotní pomoci v kolapsovém stavu v 7. týdnu těhotenství po 2. cyklu IVF a transferu 2 embryí. Pacientka udávala náhle vzniklé silné bolesti celého břicha, byla anemická, mírně dezorientovaná, TK 80/40 mm Hg, nitkovitý pulz, z rodidel nekrvácela.
Při vaginálním vyšetření silně bolestivě reagovala při palpaci v oblasti levých adnex, které byly bez nálezu patologické rezistence, hmatné pouze výrazné vyklenutí CD. Vaginální ultrasonografií zjištěna probíhající vitální intrauterinní gravidita a hemoperitoneum. Pacientka okamžitě převezena na operační sál. Při diagnostické laparoskopii zjištěno rozsáhlé hemoperitoneum bez možnosti vizualizace malé pánve. Indikována laparotomická revize dutiny břišní. Po sukci hemoperitonea zjištěna ruptura střední části levé tuby s potrácející se molou a arteriálním krvácením v místě defektu. Po peánech provedena salpingektomie vlevo, opakovaná akvapurace dutiny břišní, celková krevní ztráta byla 1 000 ml. Pacientka po operaci přeložena ke kompenzaci posthemoragické anémie na jednotku intenzivní péče ARO.
Histologicky potvrzena tubární gravidita. Následovaly pravidelné ultrazvukové kontroly vitálního těhotenství v děloze, pacientka 14. den po operaci propuštěna a předána do péče registrujícího gynekologa.
Od 25. týdne gravidity byla pacientka hospitalizovaná pro progresi nálezu na porodních cestách na jednotce intenzivní péče porodního sálu pro hrozící předčasný porod. I přes kontinuální tokolytickou terapii došlo ve 27. týdnu těhotenství k odtoku plodové vody a gravidita byla ukončena nekomplikovaným císařským řezem pro krvácení z rodidel při vcestné placentě. Porozena byla nezralá dívka o hmotnosti 700 g, která byla předána do péče pediatrů.
Diskuse
Mimoděložní těhotenství je nejčastější náhlou příhodou břišní v gynekologii. Ektopická gravidita je závažnou příčinou mateřské mortality, a to často v důsledku mylné nebo pozdě stanovené diagnózy. Frekvence ektopické gravidity se v posledních letech zvyšuje na 0,5–1 % všech gravidit. Rýhující se vejce 6. den po oplození ve stadiu blastocyty nabývá nidační schopnosti a usídlit se může kdekoliv ve vnitřním genitálu nebo i na serózách břišní dutiny. Nejčastější je ektopická nidace ve vejcovodu (95–97 % případů) [6].
Výskyt heterotopické gravidity se vlivem léčby sterility metodami asistované reprodukce stává významnou a život ohrožující komplikací gravidity. I přes stoupající incidenci této patologie těhotenství je tematika v odborné literatuře prezentovaná pouze ojedinělými kazuistikami (poprvé byla popsaná v roce 1708 Duverneyem při pitevním nálezu) [7].
V rámci programu asistované reprodukce je popisováno zvýšené riziko mimoděložního těhotenství v souvislosti s vyšší hladinou estrogenů vyvolanou podáváním klomifencitrátu z důvodu indukce ovulace u subfertilních žen [8,9]. Po podání klomifencitrátu mírně vzrůstá počet klinických a preklinických abortů ve srovnání se spontánním otěhotněním. Riziko vzniku heterotopické gravidity po léčbě klomifencitrátem se zvyšuje na 1/900 těhotenství [10].
Riziko mimoděložního těhotenství signifikantně vzrůstá u pacientek po prodělaném zánětu v malé pánvi, při zavedeném nitroděložním tělísku, po mikrochirurgických zákrocích na vejcovodech nebo prodělané chlamydiové infekci. Anamnestický údaj o prodělané ektopické graviditě signifikantně zvyšuje riziko implantace embrya mimo dutinu děložní po IVF/ET [11].
K nejzávažnějším rizikovým faktorům vzniku ektopické gravidity patří saktosalpinx [12]. Tubární faktor sterility je klasickou indikací pro mimotělní oplodnění. Dříve indikovaná chirurgická korekce pozánětlivého poškození vejcovodů (dnes výhradně metodami miniinvazivní chirurgie) má smysl pouze asi u 20 % pacientek. Pacientky s tubární sterilitou nejsou homogenní skupina. Prognosticky nejzávažnější skupinu představují ženy s hydrosalpingy patrnými při ultrazvukovém vyšetření. Tekutina z hydrosalpingu kontinuálně ovlivňuje intrauterinní prostředí a má prokazatelně embryotoxický efekt. Velkou naději na úspěšnou léčbu pomocí technik AR představuje pro tyto pacientky odstranění hydrosalpingů laparoskopickou salpingektomií. Tento postup navíc minimalizuje i riziko vzniku mimoděložního těhotenství po přenosu embryí, jehož výskyt se pohybuje v registrech asistované reprodukce kolem 4 % [13].
Diagnostika heterotopické gravidity se opírá o klinické palpační vyšetření malé pánve, transvaginální ultrazvukový nález a stanovení sérových hladin hCG. Při ruptuře vejcovodu, na základě eroze tuby ektopickou graviditou, vzniká akutní prudká bolest v podbřišku, krev v dutině břišní vyvolá dráždění peritonea a podle síly krvácení se dostavuje pocit slabosti, mdloby, eventuálně kardiopulmonální dekompenzace s poklesem krevního tlaku a zrychleným nitkovitým pulzem. Vyvíjí se obraz typického hemoragického šoku, mohou se objevit známky dráždění frenického nervu (bolest vystřelující pod lopatku nebo do ramenního kloubu). Při ultrazvukovém vyšetření zjistíme přítomnost volné tekutiny v dutině břišní a diagnostikujeme současně probíhající intrauterinní graviditu. Terapie spočívá v diagnostické laparoskopii s eventuelním provedením homolaterální salpingektomie a v následném ultrazvukovém sledování intrauterinní gravidity. I přes rozvoj příznaků náhlé příhody břišní s poškozením vejcovodu je prognóza pro nitroděložní těhotenství velmi dobrá. Dnes je při rutinním využití minimálně invazivních endoskopických metod šance na zachování intaktní intrauterinní gravidity vysoká. Až 76 % plodů lokalizovaných in utero v době operační intervence pro heterotopickou graviditu se rodí v termínu porodu [14].
Heterotopická gravidita se může projevit také krvácením z rodidel v incipientní graviditě pod obrazem spontánního abortu. Jedná se o případy, kdy je revizí dutiny děložní zjištěn nárůst sérových hladin hCG a na základě ultrazvukového vyšetření vysloveno podezření na současně probíhající mimoděložní těhotenství. Léčba je opět chirurgická a spočívá v laparoskopickém odstranění tuby destruované ektopickou graviditou.
Diferenciální diagnostika duplicitní ektopické a intrauterinní gravidity po IVF/ET je obtížná. Klinické i sonografické příznaky mimoděložního těhotenství jsou mnohdy shodné se symptomy hyperstimulačního syndromu, který může časnou graviditu po embryotransferu provázet [15]. Diferenciálně diagnosticky je třeba odlišit rupturu ovariální cysty s krvácením do dutiny břišní nebo torzi hyperstimulovaných adnex.
Primární prevencí vzniku mimoděložního těhotenství je léčba poševních infekcí a operační odstranění saktosalpingů před plánovaným IVF-cyklem. V rámci terapie andrologického faktoru pomocí intrauterinní inseminace je vhodné volit cykly s minimální stimulací ovarií – aby nedošlo k polyovulaci – nebo provést IUI v přirozeném cyklu. Při růstu většího počtu folikulů lze zabránit vzniku vícečetné gravidity a tím i snížit riziko vniku heterotopické gravidity tím, že provedeme odlehčovací punkci oocytů pod transvaginální ultrazvukovou kontrolou. V rámci cyklu IVF/ET je preventivním krokem ke snížení rizika mimoděložního těhotenství transfer maximálně 2 embryí; nejlepší prevence je však přenos jediného kvalitního embrya (single embryo transfer – SET). I když efekt těchto primárních preventivních kroků je podle klinických studií prokazatelný [13,14], nelze vyloučit následnou ektopickou implantaci blastocyty např. v děložním rohu.
V rámci sekundární prevence je nutné u všech incipientních gravidit po IVF/ET, ale i po IUI myslet na riziko vzniku heterotopické gravidity. Monitorování počínajícího těhotenství do průkazu vitální intrauterinní gravidity je v centru, které asistovanou reprodukci provádí, nezbytné. Ostatně ani rutinní monitorování vitální intrauterinní gravidity nezaručuje včasné zjištění duplicitní gravidity. Při podezření na ektopickou lokalizaci těhotenství je možné provést vyšetření adnex dopplerovskou ultrasonografií. Toto vyšetření není součástí klasického vyšetřovacího algoritmu a výsledek bývá ovlivněn zkušenostmi vyšetřujícího lékaře. Z forenzního hlediska je třeba zdůraznit, že pacientka má být po IVF důkladně poučena o počtu transferovaných embryí, jejich kvalitě a o možnosti vícečetného těhotenství, jakož i o riziku a symptomatologii heterotopické gravidity.
V zahraniční literatuře je v několika kazuistikách popsáno konzervativní, tj. medikamentózní řešení heterotopické gravidity: Laproskopicky nebo transvaginálně, pod ultrazvukovou kontrolou, se do postiženého vejcovodu aplikují placentotoxické látky, tj. prostaglandiny, KCl nebo hyperosmolární glukóza, s cílem provokace tubárního abortu při zachování vitální intrauterinní gravidity. Úspěšnost této metody však není stoprocentní a navíc je tento postup vhodný jen pro velmi časná těhotenství. Další možností je aspirace ektopicky lokalizované gravidity transvaginálně pod ultrazvukovou kontrolou. Pokud je prováděna přesně, je méně invazivní v porovnání s laparoskopickou intervencí [3,16]. Na základě zkušeností našeho pracoviště se jedná o metody, které jsou pro řešení tubulárního těhotenství méně vhodné. Při neúspěchu a přetrvávání hematosalpingu či vitální ektopické gravidity je indikována laparoskopická salpingektomie.
Intramuskulární aplikace metotrexátu je v případě heterotopické gravidity kontraindikována, jelikož je zde možné poškození a odumření i intrauterinně lokalizovaného těhotenství.
Závěr
Léčba neplodnosti metodami asistované reprodukce je spojena se zvýšeným rizikem vzniku mimoděložního těhotenství. U všech incipientních gravidit po IVF/ET, kde byl proveden transfer více než 1 embrya nebo po IUI musíme myslet na riziko vzniku heterotopické gravidity. Základní strategií je pečlivá diagnostika topiky počínajícího těhotenství. Dominantní roli v diferenciální diagnostice ektopické i heterotopické gravidity má nadále endoskopie v kombinaci s transvaginálním ultrazvukovým vyšetřením malé pánve a sledováním sérových hladin hCG. Vždy je nutné posuzovat celý komplex vyšetření a korelovat všechny dostupné výsledky s klinickým stavem pacientky, který je vždy rozhodující. V případě, kdy máme podezření na ektopickou graviditu, musíme z forenzních důvodů diagnostiku ukončit do 24 hod, za využití všech dostupných metod. V případě akutní symptomatologie rozvoje hemoperitonea řešíme situaci ihned.
MUDr. Radka Vavrušová
as. MUDr. Robert Hudeček, Ph.D.
MUDr. Barbora Kuřecová
prof. MUDr. Pavel Ventruba, DrSc.
Gynekologicko-porodnická klinika LF MU a FN Brno
Sources
1. Ventruba P, Čupr Z, Pilka L et al. Faktory sdružené se vznikem mimoděložního těhotenství po fertilizaci in vitro a transferu embrya. Asist Reprod 1992; 2 : 10-11.
2. Cario GM, Carlton MA. An unusual set of triplets: twin intrauterine pregnancy with singleton extrauterine pregnancy. Auster N Zeal J Opst Gynaecol 1984; 24 : 51-54.
3. Fernandez H, Fournet P, Leelaidier C et al. Nonsurgical treatment of heterotopic pregnancy: a report of six cases. Fertil Steril 1993; 60 : 428-432.
4. Franke C, Rohrborn A, Thiele H et al. Combined intrauterine and extrauterine gestation. A rare cause of acute abdominal pain. Arch Gynecol Obstet 2001; 265 : 51-52.
5. Peršín J, Pospíchal J, Hanousek L. Úspěšná laparoskopická léčba heterotopické gravidity po spontánním otěhotnění. Gynek po Prom 2004; 6 : 55-56.
6. Citterbart K et al. Gynekologie. Praha: Galén 2001 : 189-193.
7. Reece EA, Petrie RH, Sirmans MF. Am J Obstet Gynecol 1983; 146 : 323-329.
8. Dickey RP, Holtkamp DE. Development, pharmacology and clinical experience with clomiphene citrate. Hum Reprod Update 1996; 2 : 483-506.
9. Glassner MJ, Aron E, Eskin BA. Ovulation induction with clomiphene and rise heterotopic pregnancies. A report of two cases. J Reprod Med 1990; 35(2): 175-178.
10. Bello G, Schonholz D, Moshirpur J et al. Combined pregnancy: the Mount Sinai Experience. Obstet Gynecol Surv 1986; 41 : 603-613.
11. Hudeček R. Analýza faktorů ovlivňujících výsledky AR pomocí systémů pro dolování znalostí z databází SHLUK a neuronové sítě Neul 3. Závěrečná zpráva, grant IGA MZČR č. 4916-3; 2001.
12. Magdolinič M, Lukáč V, Kubalík L. Heterotopická gravidita – úspešný laparoskopický management s pokračujúcou intrauterinnou graviditou. Gynekolog 1998; 2 : 28-31.
13. Fernandez H, Gervaise A. Ectopic pregnancies after infertility treatment: modern diagnosis and therapetic strategy. Hum Reprod Update 2004; 10 : 503-513.
14. Hulvert J, Mardešič T, Vobořil J et al. Heterotopická gravidita a její výskyt v souvislosti s asistovanou reprodukcí. Čes Gynek 1999; 64 : 299-301.
15. Veselý J, Ventruba P, Veselá K. Duplicitní intrauterinní a ektopická gravidita po IVF/ET. Asist Reprod 1992; 2 : 12-13.
16. Goldberg JM, Bedaiwy MA. Transvaginal local injection of hyperosmolar glucose for the treatment of heterotopic pregnancies. Obstet Gynecol 2006; 107 : 509-510.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicineArticle was published in
Practical Gynecology

2007 Issue 2
-
All articles in this issue
- Psychologické a medicínské aspekty porodu mrtvého plodu
- Diagnosticko-terapeutický algoritmus heterotopické gravidity
- Klinické zkušenosti s kombifázickou kontracepcí
- Cerazette – praktické zkušenosti
- Bisfosfonáty v terapii kostních metastáz karcinomu prsu
- Vliv tibolonu na fibrocystické změny v prsní žláze
- Úroveň provázení gynekologickým onkologickým onemocněním z pohledu pacientek
- Budúce materstvo u žien v detstve liečených protinádorovou liečbou
- Practical Gynecology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Cerazette – praktické zkušenosti
- Psychologické a medicínské aspekty porodu mrtvého plodu
- Vliv tibolonu na fibrocystické změny v prsní žláze
- Bisfosfonáty v terapii kostních metastáz karcinomu prsu