TRANSSEXUALIZMUS A CHIRURGICKÁ KONVERZE POHLAVÍ
TRANSSEXUALISM AND SEX CONVERSION SURGERY
A shift of social tolerability in favour formerly not comprehended sexual minorities, enabled people with transsexualism an adequate integration and treatment. A gender reassignment poses a significant phase of a complex care of transsexual persons. The presence of considerable group of these patients brought a need of specific development of reconstructive surgery of genitalia and urethra.
The outcome of the gender reassignment in patients with male-to-female transsexualism is very accurate imitation of female genitalia enabling an intercourse with orgasm. The outcome of an inverse reassignment depends on the used technique, preserves possibility of an orgasm and can bring possibility of micturition in standing position and satisfactory neopenis appearance.
KEY WORDS:
transsexualism, sex conversion surgery
:
Doc. MUDr. L. Jarolím, CSc. 1; MUDr. L. Teršípová 1; MUDr. M. Rejchrt 1; MUDr. M. Schmidt 1; MUDr. V. Kaliská 1; MUDr. M. Pročková 1; As. MUDr. K. Bartoníčková 1; As. MUDr. P. Hanek 1; As. MUDr. J. Šedý 2; As. MUDr. O. Naňka 2
:
Urologická klinika 2. LF UK a FN v Motole, Praha
1; Anatomický ústav 1. LF UK, Praha
2
:
Urol List 2006; 4(1): 36-42
Posun společenské tolerance ve prospěch dříve nepochopených sexuálních menšin umožnil lidem s transsexualizmem adekvátní integraci a léčbu. Významnou etapou komplexní péče o transsexuální osoby je chirurgická konverze pohlaví. Zvětšující se počet těchto pacientů přinesl i potřebu specifického rozvoje rekonstrukční chirurgie genitálu a uretry.
Po chirurgické konverzi genitálu osob s mužským transsexualizmem je výsledkem velmi věrná imitace ženského genitálu umožňující koitus s orgazmem. Výsledek opačné konverze, v závislosti na použité technice, zachovává možnost orgazmu, může přinést možnost mikce vstoje a uspokojivý vzhled neopenisu.
KLÍČOVÁ SLOVA:
transsexualizmu, chirurgická konverze pohlaví
ÚVOD
Pohlavní identita vyjadřuje subjektivně vnímaný pocit sounáležitosti, či naopak rozporu s vlastním tělem, s jeho primárními a sekundárními pohlavními znaky i se sociální rolí přisuzovanou v konkrétním sociálním a kulturním prostředí danému pohlaví.
Transsexualizmus je porucha sexuální identifikace. Nositel této poruchy má genetickou, somatickou a hormonální výbavu, která přísluší jednomu pohlaví, ale jeho sexuální identifikace náleží pohlaví opačnému. Syndrom transsexualizmu byl komplexně popsán H. Benjaminem v roce 1953 [1,2]. Transsexualizmus se podobně jako transvestitizmus vyznačuje touhou člověka vystupovat v roli opačného pohlaví. Transvestita se ztotožňuje se svým fyzickým pohlavím, fetišisticky se však převléká za účelem pohlavního vzrušení [3]. Transsexuální člověk se trvale cítí být osobou s pohlavím opačným, než v jakém se narodil.
Porucha sexuální identifikace je známa již z antické historie. Herodotos popisuje mytickou skytskou chorobu ze severu černého moře. Zjevně normální muži se oblékali do ženských šatů, dělali ženské práce, vyznačovali se ženským charakterem a chováním. O přítomnosti transsexuálních lidí ve starém řecku svědčí obraz Herakla oblečeného v ženských šatech a sloužícího královně Omphale. Ze středověku pochází synonymum pro transvestitizmus - eonizmus, po nositeli této poruchy, diplomatu Chevalieru d´Eonovi [4].
Významnou roli v poznání transexualizmu a v léčbě této poruchy sehrála mezinárodní organizace, která nese jméno svého zakladatele Harryho Benjamina: Harry Benjamin International Gender Dysphoria Association (HBIGDA). Tato organizace byla založena v roce 1978 [5], vypracovala a pravidelnými revizemi aktualizuje protokol, podle kterého by se měla léčba transsexuálních osob řídit. Vymezuje časová období pro jednotlivé kroky diagnostiky a léčby této nozologické jednotky s cílem spolehlivě transsexualizmus rozpoznat a diferenciálně diagnosticky vyloučit jiné stavy. Omyl v diagnóze a chybná indikace chirurgické konverze by vedla k ireverzibilnímu poškození pacienta. Diferenciálně diagnosticky je třeba odlišit homosexualitu, psychózu, psychopatii, organické léze mozku a transvestitizmus.
Incidence transsexualizmu se odhadovala v roce 1990 na 1 : 20 000 mužů a 1 : 50 000 žen [6]. Ve Švédsku je incidence obou verzí transsexualizmu stejná, dosahuje hodnoty 0,14 na 100 000 obyvatel starších 15 let [7]. Nejvyšší prevalence transsexualizmu je popisována v Singapuru - 0,1 promile, tedy 100 transsexuálních osob na 1 milion obyvatel [8] V současné době se odhaduje, že se rodí 1 člověk s transsexualizmem na 30 400 novorozenců s ženským pohlavím a 1 na 11 900 novorozenců s mužským pohlavím [9].
V léčbě transsexualizmu následuje po stanovení diagnózy psychoterapeutická příprava ke konverzi, po konverzi je nezbytná další dlouhodobá rehabilitace. Indikací k chirurgické konverzi je stálý diskomfort z nesouhlasu se současným vlastním pohlavím, trvalé zaujetí proti vyvíjejícím se sexuálním znakům a konečně dosažení puberty.
Chirurgická konverze transsexuálních osob je kardinálním prvkem komplexního přístupu k této komplikované jednotce. Rozhodnutí, kdy operaci provést, musí učinit sexuolog. Rozhoduje se na základě podrobného a dlouhodobého psychologického sledování. Sledování směřuje k verifikaci adaptace na novou sociální roli v návaznosti na dlouhodobou hormonální léčbu a pokračuje i po legalizaci změny pohlaví.
První případ chirurgické konverze popsal v roce 1931 Abraham [10]. Do roku 1953 byly popsány jen výjimečně případy chirurgické konverze v Německu a Švýcarsku. V roce 1953 popsal Hamburger v léčbě mužského transsexualizmu kastraci a penektomii, avšak bez vaginoplastiky [11].
V roce 1953 byla provedena chirurgická konverze Američana George, který se stal v Dánsku Christinou Jorgensenovou. V roce 1967 vydala Jorgensenová v New Yorku autobiografii a problematiku popularizovala [12].
Přehledný článek vychází z vlastních zkušeností získaných s chirurgickou konverzí u 200 transsexuálních osob - - 94 s mužským transsexualizmem (male-to-female - MtF) a 106 se ženským transsexualizmem (female-to-male - FtM).
TECHNIKA CHIRURGICKÉ KONVERZE POHLAVÍ
Male-to-female transsexualizmus
Základem chirurgické techniky u mužského transsexualizmu je demaskulinizace, která spočívá v orchiektomii a penektomii. Orchiektomie je základním předpokladem pro změnu matričního pohlaví. Následuje formace vaginy [13] a vulvy. S ohledem na bezpečnost výkonu je užitečná předoperační perorální příprava střeva.
Výkon začíná podélnou incizí ve střední čáře na perineu jdoucí od báze skrota dorzálně, až do vzdálenosti 2 cm od análního otvoru, aby vznikla co nejkratší hráz. Krátká hráz je předpokladem pro přirozené topograficko-anatomické poměry, které dovolují vytvořit správný směr pochvy nezbytný pro dobrou imisi. Dorzální pól incize lze ukončit ve tvaru obráceného písmene Y. Odlehčí se tak napětí anastomózy laloku kůže penisu a hráze.
Incize se v centru perinea prohloubí do formy tunelu mezi rektem a měchýřem, do kterého se později umístí neovagina. Příčně se otevře centrum tendineum, k němuž se sbíhají vlákna m. transversus perinei superficialis. Tento sval bývá potřeba přerušit napříč, aby se získal prostor pro dostatečně široký vaginální introitus. Preparace pokračuje přerušením m. rectourethralis až pod zevní list Denonvilliersovy fascie a protnou se mediální vlákna m. levator ani. Digitálně a s použitím malého tamponu se tupě dokončí příprava vaginálního kanálu. Vaginální kanál se vyplní tamponádou a preparace pokračuje vzhůru skrotem, izolují se varlata spolu s tukovou tkání a semennými provazci. Provazce se přeruší a ligují vysoko až u anulus inguinalis externus, používá se vstřebatelný materiál. Pahýly provazců se spontánně zatáhnou do tříselných kanálů a nevzniknou hmatné bolestivé granulomy. Kůže penisu se nůžkami postupně odpreparuje spolu s podkožím a cévami až do sulcus coronarius, kde se cirkulárně přeruší. Bulbospongiózní svaly se od sebe rozdělí a spolu s ischiokavernózními svaly se resekují. V začátcích ischiokavernózních svalů na krurách kavernózních těles jsou cévy, které je třeba ošetřit koagulací nebo propichovou ligaturou. Bulbární uretra se oddělí od kavernózních těles až pod junkci krur a zkrátí se na 5 cm. Bulbus je masivní, a je proto vhodné jej podélně resekovat a několikanásobně prošít. Později se konec uretry ventrálně disciduje v délce 2,5 cm a vyšije do podélného otvoru v kůži umístěném v typickém místě. Marsupializovaná uretra je méně ohrožena rizikem vzniku uretrokutánní anastomózy a její vzhled přispívá k lepšímu kosmetickému efektu.
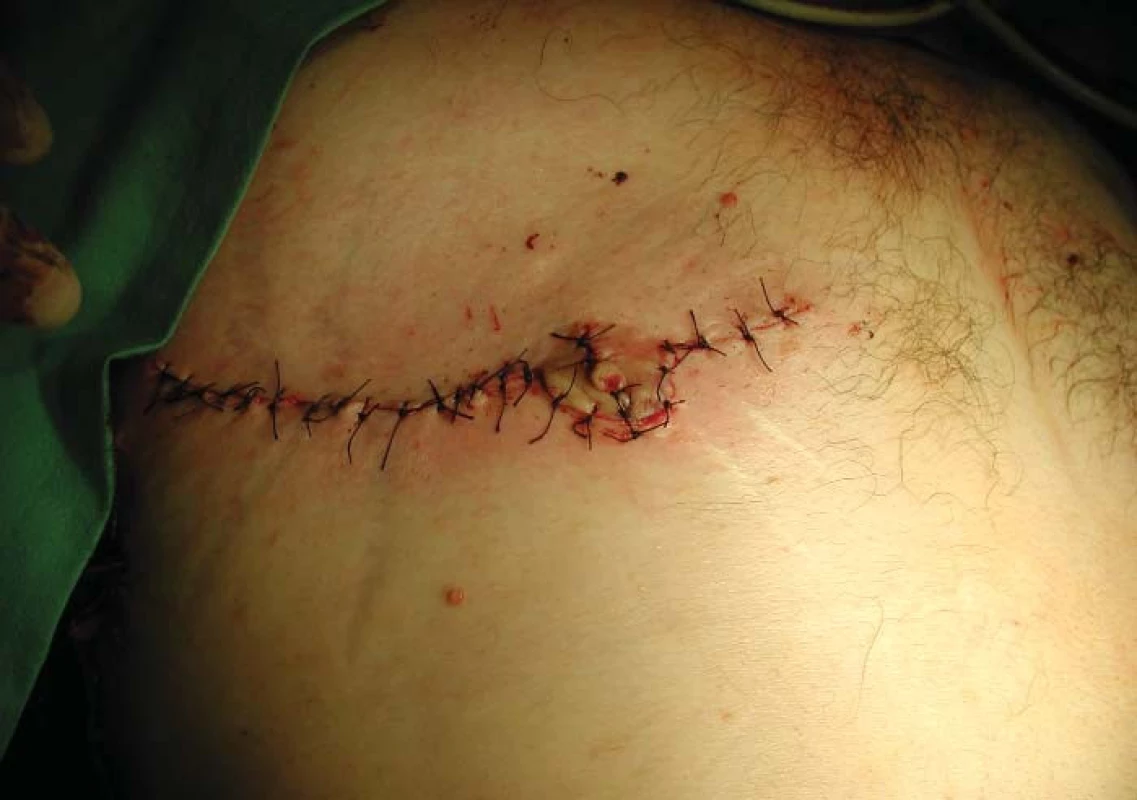
Následuje plastika, kterou se vytvoří z glandu penisu klitoris, zajištující sexuální citlivost [14, 15]. Po oddělení kůže penisu se odpreparuje dorzální neurovaskulární svazek obsahující dorzální nervy a arterie penisu a hlubokou žílu penisu dvěma podélnými incizemi jdoucími od sulcus coronarius až k ligamentum suspensorium penis, kde příčně přerušuje ligamentum fundiforme. Incize pronikají do tunica albuginea, získá se tak přístup k uvolnění Buckovy fascie, ve které jdou zmíněné cévy a nervy. Incize přeruší cirkumflexní cévy, které je možno ošetřit koagulací. Preparace dorzálního neurovaskulárního svazku je velmi delikátní postup, protože je třeba zachovat nepoškozené nervy a cévy k získání kvalitní inervace a výživy neoklitoridy (obr. 1). Preparaci ztěžuje přítomnost krátkých nekonstantních větví perforujících tuniku albugineu. Tyto cévy lze těžko ošetřit ligaturou, krvácení z nich je možné zastavit jen bipolární koagulací, aby nedošlo k poškození nervů. Preparaci také ztěžuje nekonstantní konfigurace dorzálního interkavernózního sulku, do něhož bývá svazek zanořen. Proximálně pokračuje preparace neurovaskulárního svazku až pod ligamentum suspensorium penis, kde se svazek začíná vzdalovat od interkavernózního sulku. Distálně pokračuje preparace po kavernózních tělesech až pod glans penis, nejlépe až k dorzálnímu okraji uretry. Deliberovaná dorzální část glans penis se zmenší na terčík velikosti 8 × 8 mm, ze kterého se vytvoří glans clitoridis. V centrální části terčíku glandu se sblížením okrajů jedním stehem vytvoří konvexita, která podmíní typický konvexní tvar glandu klitoridy. Nervově-cévní svazek zajišující jeho inervaci a výživu se fixuje jedním stehem k vazivu nad symfýzou k prevenci nekontrolované torze nebo strangulace. Glans clitoridis se po snesení kavernózních těles vyšije do otvoru v kůži uloženém 2–3 cm nad meatus uretrae.
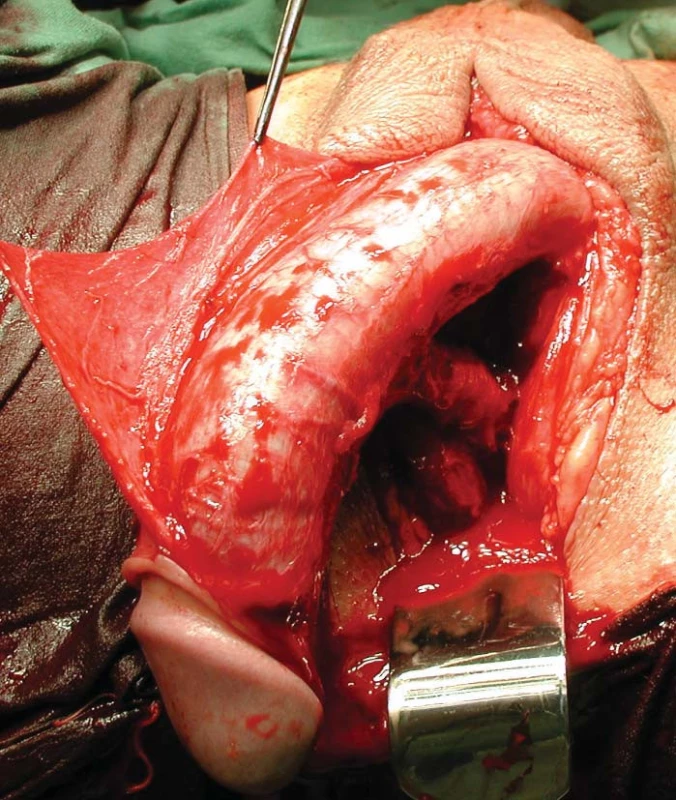
Ablace kavernózních těles musí respektovat retrokrurální průběh dorzálních nervů a arterií penisu. Postupně se resekuje ventrální část krur kavernózních těles a vzniklý defekt se uzavírá pokračujícím stehem, který nesmí zabírat zbytek krur kavernózních těles tak hluboko, aby ohrozil zmíněné nervy a cévy.
Podkožní tkáň podbřišku je uvolněna směrem vzhůru až pod pupek, přičemž jsou chráněny spojky z a. pudenda inferior superficialis, a. epigastrica inferior superficialis a a. iliaca circumflexa ilium superficialis. Posunem uvolněné kůže s podkožím lze získat 5–7 cm ve prospěch transpozice kůže kořene penisu směrem kaudálním a dorzálním.
Tubulární lalok kůže penisu se na distálním konci slepě uzavře a zasune do vytvořené dutiny v pánvi. Jeho stabilizaci zajišuje modelující válec délky 15 cm a průměru 4 cm (obr. 2). Přebytečná kůže skrota je resekována. Příliš úzký štěp penilní kůže lze případně augmentovat interpozicí discidované uretry [16].
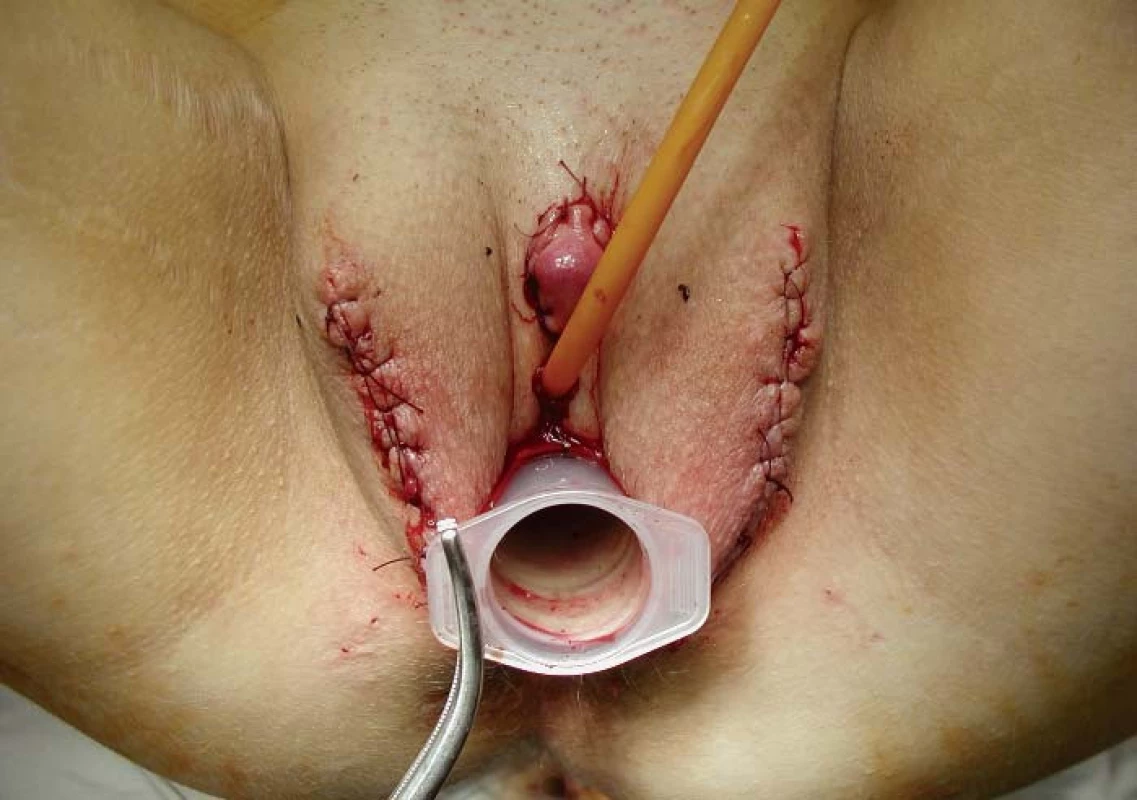
Operační rána je drénována sacím drénem. Tamponáda pochvy plastikovým válcem se ponechá 2–3 dny. Při extrakci válce je třeba instilovat do neovaginy lubricans, aby nedošlo k everzi její stěny. Dále provádí pacientka autodilataci neovaginy pomocí jednoduchého vibrátoru. Cévka se ponechá v měchýři 3–5 dní.
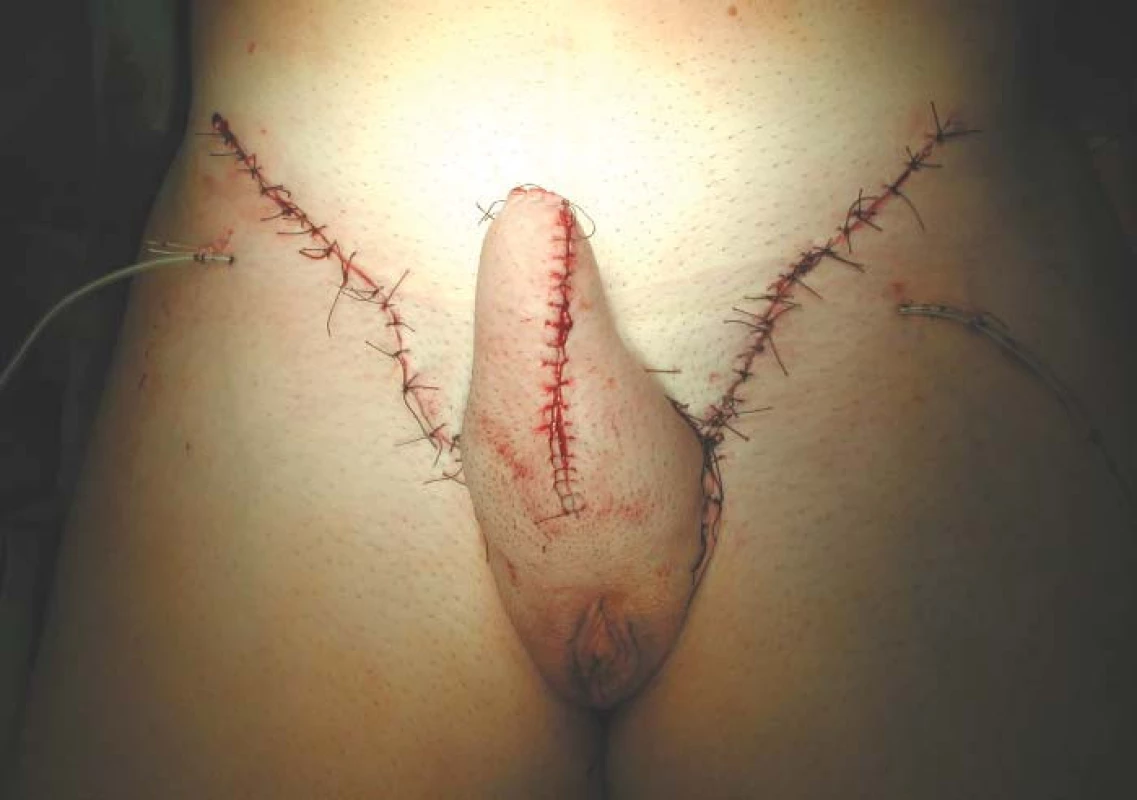
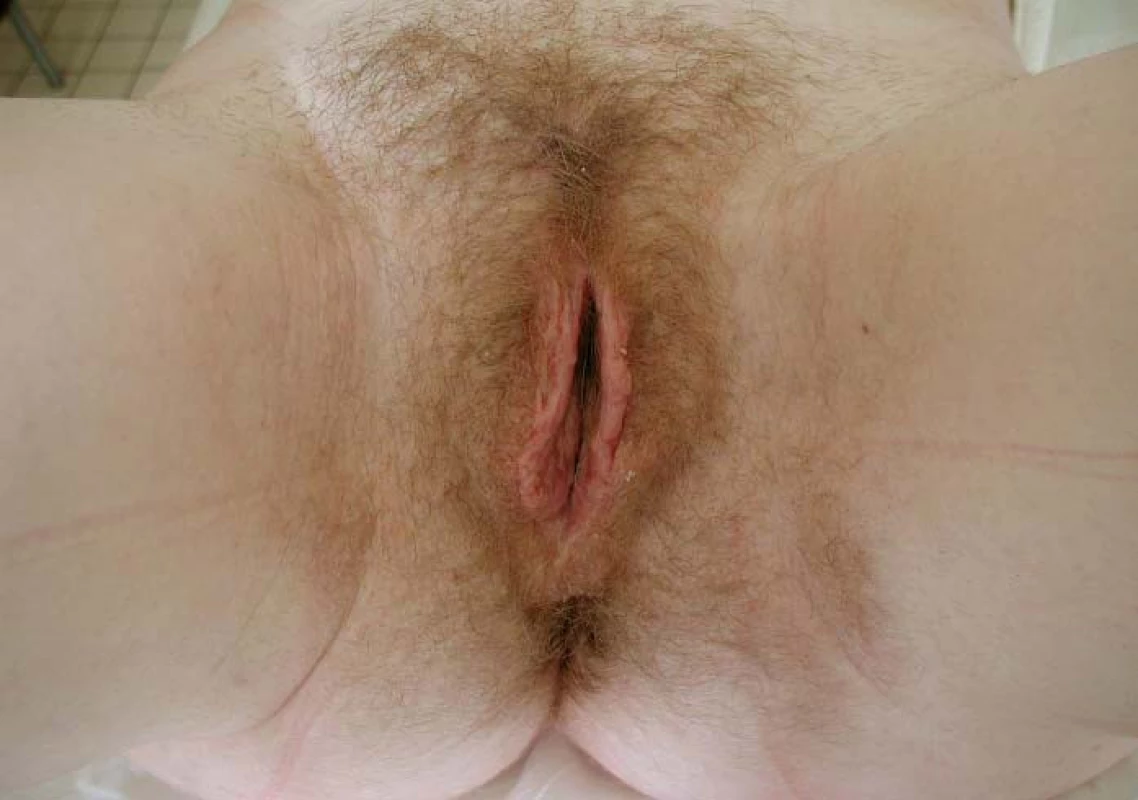
Konvergence velkých labií lze dosáhnout ve druhé době dvojitou Z-plastikou [17], při které se vymění laloky kůže s vrstvou podkoží. Kůži introitu se při výměně laloků někdy podaří nařasit a vzniknou kožní řasy imitující malá labia (obr. 3,4).

Není-li možno použít k vaginoplastice kůži penisu, anebo je vaginoplastika z kůže penisu nedostatečná, lze vytvořit neovaginu ze střevního štěpu [18,19]. Pro enterální vaginoplastiku se užívá exkludovaný segment rektosigmatu. Připraví se vaginální kanál, v případě reoperace bývá preparace obtížnější pro přítomnost jizevnaté tkáně. Při primární operaci bez předchozí vaginoplastiky s použitím kůže penisu má incize na perineu tvar obráceného Y. Začíná v raphe penis a scroti, při bázi skrota se rozděluje do stran a jde směrem k hrbolům kosti sedací. Bezpečný přístup do dutiny břišní poskytuje Pfannenstielova incize. Exkluduje se segment rektosigmatu délky 15 cm živený arteriálním systémem a. mesenterica inferior - a. haemorrhoidalis superior. Inervace transplantátu autonomním nervovým systémem doprovázejícím cévy umožňuje cítit vibraci a určitou míru příjemných pocitů. Kontinuita střeva se obnoví enteroenteroanastomózou pokračovacím vstřebatelným stehem. Na dně Dougasova prostoru se disciduje peritoneum a ostrou preparací proti tamponu na kleštích zavedeném vaginálním kanálem. Exkludovaný segment rektosigmatu se na orálním konci zaslepí, aborální konec se vyústí na perineu.
Kůže penisu a perinea se invertuje do budoucího introitu a spojí se s transplantátem, který je orientován v izoperistaltické konfiguraci. Kůže skrota se použije k plastice velkých labií. V případě nedostatečného výsledku vaginoplastiky z kůže penisu se anastomózuje aborální konec střevního štěpu k discidované jizevnaté kůži. K prevenci jizevnaté stenózy se prodlouží obvod anastomózy střeva a kůže podélnými incizemi konce střeva.
Female-to-male transsexualizmus
U ženského transsexualizmu je podmínkou změny matričního pohlaví hysterektomie. Hysterektomii popřípadě hysterektomii s adnexektomií lze provést z laparotomie Pfannenstielovou incizí nebo laparoskopicky. U nemocných, u kterých následuje plastika zevního genitálu, se provede kolpektomie a obliterace poševního kanálu.
Redukční mamární plastika zahrnuje redukci tkáně mamy exstirpací mléčné žlázy a přebytku kůže, redukci a repozici komplexu areoly a mamily s minimální tvorbou jizev [20]. Menší mléčné žlázy je možno odstranit ostrou preparací ze semicirkulárního řezu na hranici areoly a kůže. Větší mamy se redukují obtížněji pro přebytek kůže. Její resekce je spojena s tvorbou složitějších jizev. Je-li třeba vést incize mediálně od mamil, je třeba počítat s nápadnějšími jizvami (obr. 5).
Chirurgickou úpravou zevního genitálu u ženského transsexualizmu je plastika esteticky přijatelného neofalu přiměřeného tvaru a velikosti, úprava uretry dovolující pacientovi mikci vstoje a zachování erotogenní citlivosti.
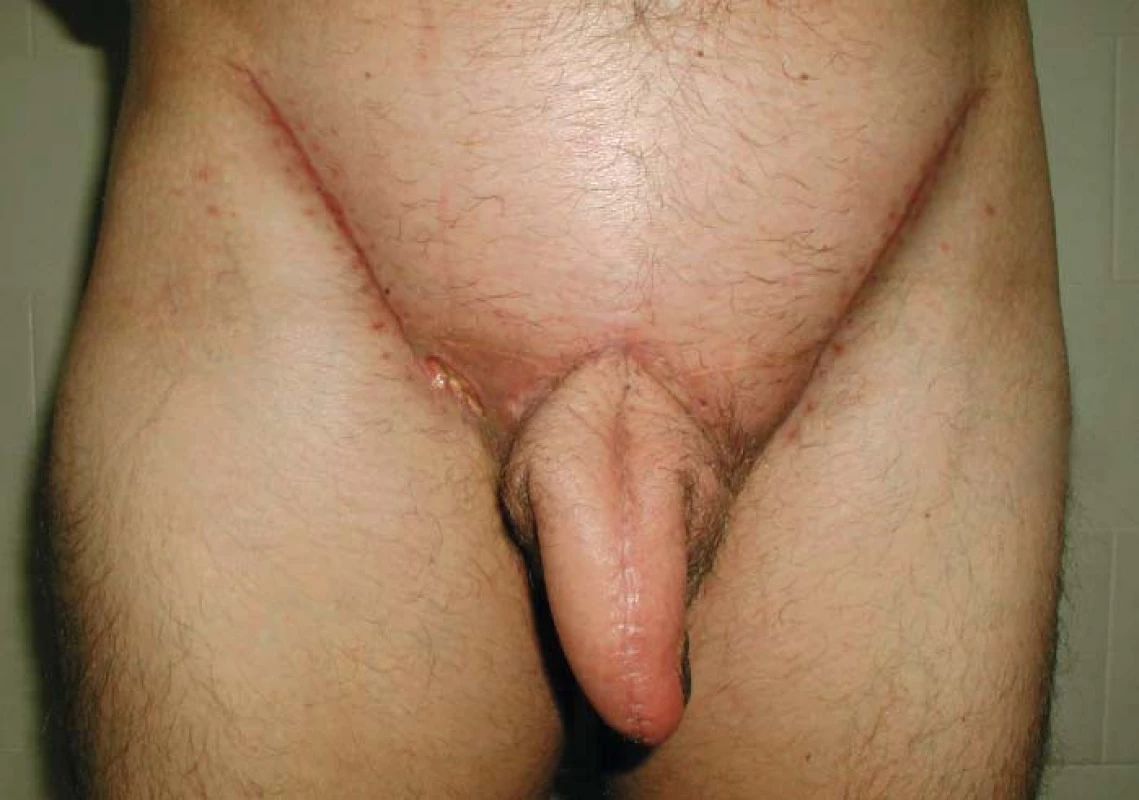
Ke konstrukci neofalu se používá technika laloků tříselných krajin a metaidoioplastika. Technika laloků tříselných krajin používá křídlovité kožní laloky rozměrů 11 × 24 cm. Laloky jsou živeny z a. circumflexa ilium superficialis, což stačí k výživě omezeného úseku tkáně. Uvolní se v celé tloušce i s podkožím, při preparaci je třeba chránit systém ingvinálních uzlin. Laloky se rotují a sešijí spolu ve střední čáře [21]. Klitoris není výkonem tangována (obr. 6,7).
Metaidoioplastika [22,23] představuje konstrukci mikropenisu s využitím tkání labií (z řeckého meta - ‚změna’, aidoia - ‚pohlavní úd’ a plastos - ‚plastika’). Hypertrofická klitorida jako následek dlouhodobé hormonální léčby představuje pro některé transsexuální osoby dostatečně velký orgán, který lze napřímit a uretru prodloužit až na jeho glans. Při plastice se vytvoří mikropenis, který není schopen imise. Má však zachovanou erotogenní inervaci a dovoluje mikci vstoje, která je pro tyto pacienty důležitá.
Při uretroplastice se využívají mediální listy malých labií, které se uvolní a tubulizují. Malá labia se ostře rozdělí na vnitřní a zevní list. Incize se vede od glans clitoridis na hraně malých labií dorzálně k zadnímu obvodu vaginálního introitu. Incize pokračuje ve střední čáře zadní komisury introitu v délce 1 cm směrem do vaginy a dále se stáčí vzhůru podle introitu před zevní ústí uretry. Vzniknou křídlovité laloky vnitřních listů malých labií, které se odpreparují od zevních listů a od ventrální chordy klitoridy. Chorda se příčně přetne a uvolní, aby se klitorida napřímila. Křídla vnitřních listů malých labií se dorzálně ve střední čáře sešijí. Meatus uretry, který byl vpředu a po stranách oddělen od vnitřního listu malých labií se zcela uvolní jeho oddělením od stěny poševní semicirkulárním řezem. Nový meatus uretry by měl být na vrcholu glandu, moč by měla odtékat proudem a nerozstřikovat se. Pokud nebyla pochva odstraněna při hysterektomii, provede se kolpektomie a poševní kanál se obliteruje několika cirkulárními stehy. Manžeta poševní stěny těsně pod meatem se uvolní, aby mohla navazovat na neouretru. Lalok vytvořený z vnitřních listů malých labií se přišije k původnímu meatu uretry a tubulizuje se směrem ke glandu na zavedené cévce. Zevní listy kryjí Z-plastikou ventrum vzniklého mikropenisu. Pokud jsou malá labia dostatečně objemná, lze zbylou tkáň spolu s velkými labii užít k plastice skrota.
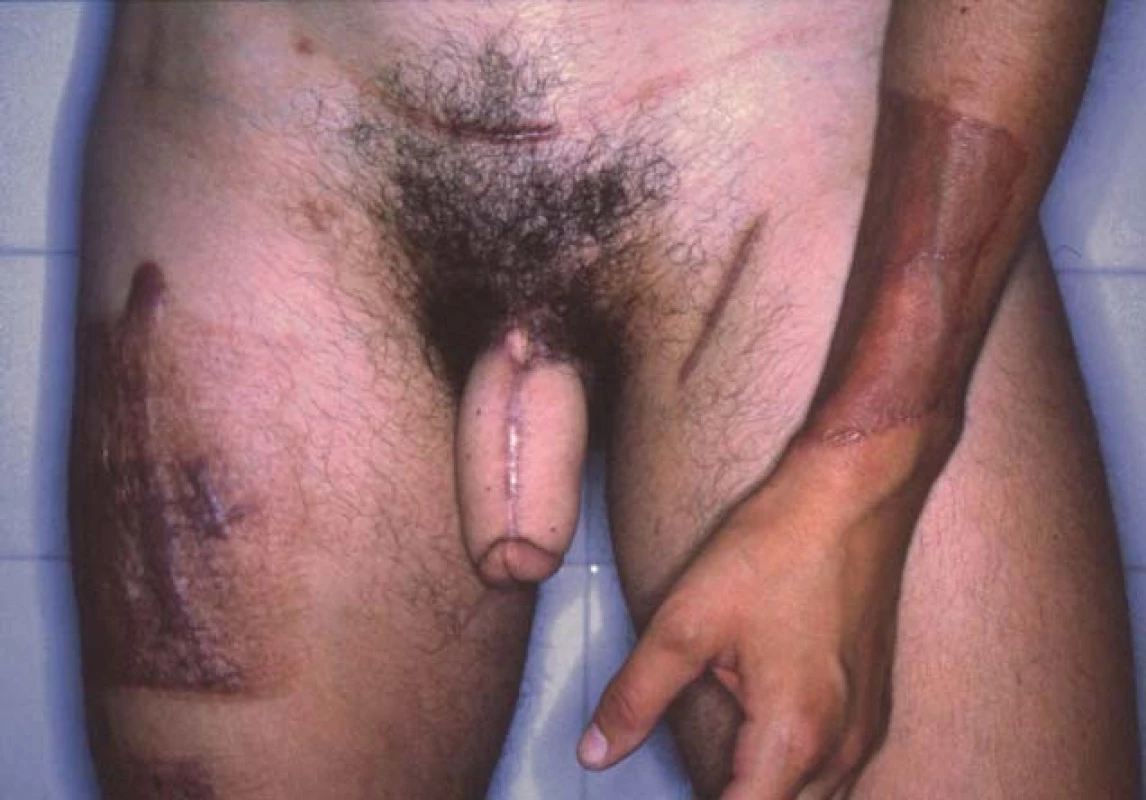
Faloplastika s použitím volného kožního štěpu [24,25]. Neofalus lze vytvořit i z volného laloku kůže předloktí, technika je složitější, vyžaduje cévní a nervové anastomózy a zanechává další jizvy mimo oblast genitálu (obr. 8). Při výkonu obvykle pracují současně 2 týmy. Jeden tým připravuje štěp z předloktí, druhý připravuje oblast genitálu pro příjem transplantátu. Štěp se odebírá při teplé ischemii zajištěné turnikety. Odebírá se z volární strany předloktí nedominantní ruky, má rozměry 12 × 17 cm. Inciduje se fascie u báze laloku pod a. radialis. Mobilizuje se n. cutaneus antebarchii lateralis a medialis. Následuje mobilizace a. radialis a doprovodných vén. Neouretra se připraví tubulizací okraje štěpu. Úzký pruh laloku sousedícího s budoucí neouretrou se deepitelizuje. Větší část laloku se tubulizuje tak, že se jím obalí neouretra a druhý okraj štěpu se přišije k deepitelizovanému pruhu. Imitace sulcus coronarius se vytvoří cirkulární incizí distálního konce neofalu. Terén pro příjem transplantátu se připraví mobilizací dolní epigastrické tepny a žíly nebo a. circumflexa profunda, případně se použije cévní štěp z v. femoralis anastomozovaný na a. femoralis. Nervy transplantátu se spojí s n. dorsalis clitoridis, nedostačující délku může překlenout interpozice štěpu z n. suralis. Ve druhé době se mohou implantovat penilní protézy. Erotogenní senzibilita neofalu se nedá očekávat. K imitaci glandu se vytvoří cirkulární incize kůže v místě, v němž je na penisu lokalizována corona glandis. Kůže se distálně a proximálně uvolní, podhrne a fixuje v inverzi. Lze také uvolnit jen distální stranu incize a proximální skarifikovat. Uvolněná kůže se pak přetáhne proximálně přes skarifikovaný prstenec a vytvoří se imitace corona glandis.
RIZIKA CHIRURGICKÉ KONVERZE POHLAVÍ
Chirurgická konverze pohlaví představuje soubor náročných výkonů, které slouží k imitaci vzhledu a funkce orgánů opačného somatického pohlaví. Tyto výkony významně zasahují do výchozího stavu orgánů a jejich funkcí. Některé funkce je třeba zachovat, jiné zrušit. Vrozené orgány plnily, nebo mohly plnit do okamžiku konverze, zcela normálně svou funkci. Funkce, které by měly zůstat zachovány, mohou však být chirurgickým výkonem ohroženy. Míru rizika ohrožení funkcí, které mají být zachovány, je třeba pečlivě zvážit a pacientovi ji plně sdělit. Jedná se nejen o běžná rizika chirurgických výkonů, jakými je hnisání, kýla v jizvě či časné tromboembolické komplikace. Jde zejména o rizika specifická pro konverzní výkony:
- močové píštěle
- ohrožení kontinence moči, stolice
- vznik střevní píštěle
- nekrózu kožního štěpu [26]
ANATOMICKO-TOPOGRAFICKÁ SPECIFIKA CHIRURGICKÉ KONVERZE POHLAVÍ
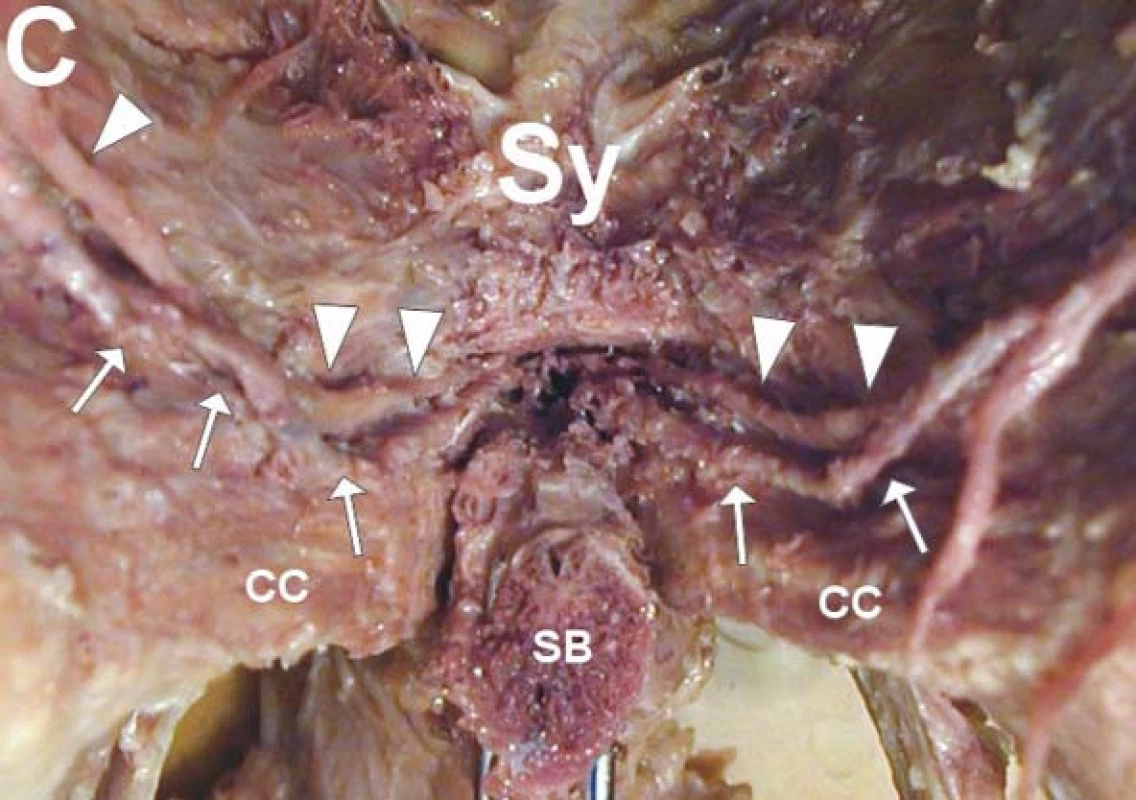
V zájmu fyziologického operování bylo třeba, abychom ve spolupráci s anatomy detailně prostudovali průběh a topografické vztahy nervus et arteria dorsalis penis/clitoridis, které nebyly v této souvislosti dosud přesně popsány. Na pitvaných pánvích byly studovány topograficko-anatomické vztahy těchto struktur s okolními svaly, vazy a kostmi a hledány záchytné body pro orientaci při operaci a stanovení hranic chirurgické intervence. Nervus dorsalis penis/clitoridis pokračuje po opuštění pudendálního kanálu dopředu a kraniálně v těsném kontaktu s ramus inferior ossis pubis a dále v kontaktu s dolní hranicí a přední plochou těla stydké kosti. Pod dolní hranicí stydké kosti jde nerv v sousedství začátku kavernózního tělesa a pak mezi kavernózním tělesem a přední plochou stydké kosti k dorsum penis/clitoridis (obr. 9). Při anatomické studii byla nalezena a detailně popsána doposud neznámá anatomická struktura, žlábek na ramus inferior ossis pubis a ventrální ploše os pubis, který byl nazván sulcus nervi dorsalis penis u muže a sulcus nervi dorsalis clitoridis u ženy. V sulcus nervi dorsalis penis probíhá pouze stejnojmenný nerv, zatímco v sulcus nervi dorsalis clitoridis probíhá nervus dorsalis clitoridis společně s arteria dorsalis clitoridis. Laterální okraj žlábku je na kaudální a ventrální straně os pubis hmatný a může být využit jako orientační bod pro určení bezpečné hranice preparace. Morfologie sulcus nervi dorsalis penis/clitoridis navíc jeví pohlavní dimorfizmus, a může být proto využita při hodnocení pohlaví u nálezu izolované os pubis v antropologii nebo soudním lékařství [27,28].
ZÁVĚR
Pacienti musejí být po chirurgické konverzi trvale dispenzarizováni. Dlouhodobé podávání androgenů může vést k přechodné elevaci jaterních enzymů, vzrůstu hmotnosti a ke vzniku akné. Dlouhodobá hormonální léčba estrogeny může být sdružena s významnými a někdy život ohrožujícími vedlejšími účinky vedoucími k vyšší prevalenci tromboembolických komplikací, hyperprolaktinemie, deprese, nárůstu hmotnosti a k přechodné elevaci jaterních enzymů [29]. Adnexektomie u ženského transsexualizmu je kontroverzní, někteří sexuologové považují ponechání funkčních ovarií za užitečné. Pacienti jsou ohroženi i méně obvyklými komplikacemi, jako je například karcinom prostaty u transsexuální osoby s ženským genitálem vytvořeným chirurgickou konverzí [30].
Na druhé straně se ovšem zvažuje přínos chirurgické konverze pro pacienta, kterému úspěšný soubor výkonů přinese podobu, která odpovídá jeho vlastní sexuální identifikaci. Úspěšný soubor chirurgických výkonů ho současně zbaví handicapujících tělesných prvků, které pro něj znamenaly mutilující zátěž.
Morfologické poměry jsou u jednotlivých pacientů individuální a jsou k dispozici rozdílné tvary a objemy tkání, které lze pro plastiku užít. Proto je modelování každého jednotlivého genitálu „originálem“.
Doc. MUDr. L. Jarolím, CSc.1
MUDr. L. Teršípová1
MUDr. M. Rejchrt1
MUDr. M. Schmidt1
MUDr. V. Kaliská1
MUDr. M. Pročková1
As. MUDr. K. Bartoníčková1
As. MUDr. P. Hanek1
As. MUDr. J. Šedý2
As. MUDr. O. Naňka2
1Urologická klinika 2. LF UK a FN v Motole, Praha
2Anatomický ústav 1. LF UK, Praha
Sources
1. Benjamin H. Transvestitism and transsexualism. Int J Sexuol 1953; 7 : 12.
2. Benjamin H. Transvestitism and transsexualism as psycho-somatic and somato-psychic syndromes. Amer J Psychotherapy 1954; 8 : 219-230.
3. Brzek A, Šípová L. Dnešní možnost změny pohlaví u transsexualismu. Prakt Lék 1979; 59 : 752-756.
4. Block NI, Tessler AN. Transsexualism and surgical procedures. Surg Gynecol Obstr 1971; 132 : 517-525.
5. Laub DR, Laub DR II, Biber S. Vaginoplasty for gender confirmation. Clin Plast Surg 1988; 15 : 463-470.
6. Gooren L. The endocrinology of transsexualism: a review and commentary. Psychoneuroendocrinology 1990; 15 : 3-14.
7. Landén M, Lundström B. Incidence and sex ratio in transsexualism (XIV Harry Benjamin International Gender Dysphoria Symposium. Abstract book, HBIGDA, Ulm 1995; 52.
8 Tsoi WF. The prevalence of transsexualismus in Singapore. Acta Psychiatr Scand 1988; 78 : 501-504.
9. Bakker A, van Kesteren PJM, Gooren LJG, Beremer PD. The prevalence of transsexualism in the Netherlands. Acta Psychiatr Scand 1993; 87 : 237-238.
10 Abraham FZ. Genitalumwandlung an zwei männlichen Transvestiten. Zeitschr Sexualwissensch Sexualpolitik 1931; 28 : 223-225.
11 Hamburger C, Stürup GK, Dahl-Iversen E. Transvestitism, hormonal, psychiatric and surgical treatment. JAMA 1953; 152 : 391-396.
12 Jorgensen C, Christine Jorgensen. A Personal Autobiography. New York: Paul S. Ericksson 1967.
13. Pandya NJ, Stuteville OH. A one-stage technique for constructing female external genitalia in male transsexuals. Br J Plast Surg 1973; 26 : 277-282.
14. Rong-Hwang Fang, Cheng-Feng Chen, Shiuh Ma. A new method for clitoridoplasty in male-to-female sex reassignment surgery. Plast Reconstr Surg 1992; 89 : 679-682.
15. Rehman J, Melman A: Formation of neoclitoris from glans penis by reduction glansplasty with preservation of neurovascular bundle in male-to-female gender surgery: functional and cosmetic outcome. J Urol 1999; 161 : 200-206.
16 Perovic SV, Stanojevic DS, Djordjevic ML. Vaginoplasty in male transsexuals using penile skin and a urethral flap. BJU Int 2000; 86 : 843-50.
17. Meyer R, Kesselring UK: One stage reconstruction of the vagina with penile skin as an island flap in male transsexuals. Plast Reconstr Surg 1980; 66 : 401-405.
18. Jarolím L. Chirurgické výkony u MfT. In: Fifková H, Weis P, Procházka I, Jarolím L, Veselý J, Weis V. Transsexualita. Praha: Grada Publishing 2002; 83-90.
19. Freitas Filho LG, Carnevale J, Melo CE, Laks M, Miranda EG. Sigmoid reconfigured vaginal construction in children. J Urol 2001; 166 : 1426-1428.
20. Jarolím L. Surgical conversion of genitalia in transsexual patients. BJU Int 2000; 85 : 851-856.
21. Puckett CL, Montie JE. Construction of male genitalia in the transsexual, using a tubed groin flap for the penis and a hydraulic inflation device. Plast Reconstr Surg 1978; 61 : 523-530.
22. Durfee R, Rowland W. Penile substitution with clitoridal enlargement and urethral transfer. In: Laub DR, Gandy P. Proceedings of the Second Interdisciplinary Symposium on Gender Dysphoria Syndrome. Palo Alto: Stanford University Press 1973; 181-183.
23. Jarolím L. Kirurška terapija ženskog transseksualizma. In: Kröpfl D, Novak R, Tucak A. Rekonstrukcijska urološka kirurgia. Zagreb: Medicinska naklada 1999; 451-454.
24. Chang TS, Hwang WY. Forearm flap in one stage reconstruction of the penis. Plast Reconstr Surg 1986; 74 : 51-58.
25. Veselý J, Kučera J, Hrbatý J, Stupka I, Rezai A. Our standard method of reconstruction of the penis and urethra in female to male transsexuals. Acta Chir Plast 1999; 41 : 39-42.
26. Jayaram BN: Complications and undesirable results of sex-reasignment surgery in male-to-female transsexuals. Arch Sex Behav 1978; 7 : 337-345.
27. Šedý J. Anatomická studie průběhu n. dorsalis penis/clitoridis a jeho vztahu k os pubis. Sborník prací 3. studentské vědecké konference 1. LF UK. Praha 2002 : 11.
28. Jarolím L, Šedý J, Naňka O, Belišová M: Sulcus nervi dorsalis penis - dosud nepopsaná anatomická struktura. čes Urol 2005; 9(2): 46-47.
29. van Kesteren P, Asscheman H, Megens J et al. Side effects of cross-sex hormonal treatment: An update of mortality and morbidity in 1109 transsexuals. XIV Harry Benjamin International Gender Dysphoria Symposium. Abstract book, Ulm: HBIGDA 1995; 36.
30. Thurston AV: Carcinoma of the prostate in a transsexual. Br J Urol 1994; 73 : 217.
Labels
Paediatric urologist UrologyArticle was published in
Urological Journal

2006 Issue 1
-
All articles in this issue
- MALE FACTOR INFERTILITY: EVALUATION AND MANAGEMENT
- HYPOGONADISM IN EYES OF CZECH GENERAL PRACTITIONERS: STARTING POINT (NOT ONLY) FOR UROLOGISTS
- VASCULAR RISK FACTORS FOR ERECTILE DYSFUNCTION
- TRANSSEXUALISM AND SEX CONVERSION SURGERY
- ROLE OF MEDICAL THERAPY IN TREATMENT OF COMPLICATED ERECTILE DYSFUNCTION
- INTRACAVERNOUS VASOACTIVE THERAPY OF ERECTILE DYSFUNCTION
- PRIAPISM
- PENILE PLASTIC INDURATION (PEYRONIE'S DISEASE)
- ROLE OF THE UROLOGIST IN THE DIAGNOSIS AND THE THERAPY OF THE COUPLE'S INFERTILITY IN IVF PROGRAM
- ANDROGENIC DEFICIENCY IN THE AGING MALE
- Urological Journal
- Journal archive
- Current issue
- About the journal
Most read in this issue
- INTRACAVERNOUS VASOACTIVE THERAPY OF ERECTILE DYSFUNCTION
- PENILE PLASTIC INDURATION (PEYRONIE'S DISEASE)
- TRANSSEXUALISM AND SEX CONVERSION SURGERY
- MALE FACTOR INFERTILITY: EVALUATION AND MANAGEMENT