-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Vedlejší a nežádoucí účinky antihypertenziv
Secondary and adverse effects of antihypertensive drugs
It includes a brief overview of secondary and unwanted effects of basic antihypertensive drugs which may influence patients toward discontinuation of medication with the ensuing danger of complications associated with uncontrolled blood pressure. The greatest amount of possible side effects of the basic antihypertensive drugs is described for diuretics and beta-blockers. We not only describe these side effects, but we also specify which class of drugs carries the least side effects and the lowest risk of discontinuation by patients.
Key words:
beta-blockers, calcium channel blockers, diuretics, ACE-inhibitors, adverse effects, sartansReceived:
10. 12. 2017Accepted:
15. 1. 2018
Autori: Jiří Vítovec 1; Jindřich Špinar 2
Pôsobisko autorov: I. interní kardioangiologická klinika LF MU a FN u sv. Anny v Brně 1; Interní kardiologická klinika LF MU a FN Brno, pracoviště Bohunice 2
Vyšlo v časopise: AtheroRev 2018; 3(1): 15-17
Kategória: Přehledové práce
Súhrn
Je uveden stručný přehled vedlejších a nežádoucích účinků základních antihypertenziv, kvůli kterým mohou nemocní medikaci přestat užívat. Z vysazení pak plyne nebezpečí vzestupu krevního tlaku. Nejvíce možných vedlejších účinků u základních antihypertenziv je popisováno u diuretik a betablokátorů. Popisujeme nejen tyto vedlejší účinky, ale také uvádíme, která léková skupina má nejméně vedlejších účinků a nejnižší riziko vysazení pacientem.
Kľúčové slová/Klíčová slova:
betablokátory, blokátory vápníkových kanálů, diuretika, inhibitory ACE, nežádoucí účinky, sartanyÚvod
Nežádoucí účinek je nepříznivá a nezamýšlená odezva na podání léku. Méně závažný nežádoucí účinek může vést k přerušení léčby, závažný je pak každý nežádoucí účinek, který má za následek úmrtí pacienta, ohrožení života, vyžaduje přijetí do nemocnice nebo prodloužení pobytu v nemocnici. Pokud má být lék považován za bezpečný, měly by být přínosy léčby větší než jakékoliv riziko poškození související s podáním přípravku. Všechny léky mohou způsobit nežádoucí účinky, je však důležité, aby se u většiny lidí při užívání léku neobjevily závažné nežádoucí účinky [1,2].
Při užívání léků se může pacient setkat s nepříznivou odezvou na podaný lék, kterou označujeme jako vedlejší či nežádoucí účinek léku. Jejich výskyt můžeme rozdělit od velmi častých až po vzácné (tab 1).
Tab. 1. Výskyt nežádoucích účinků léků 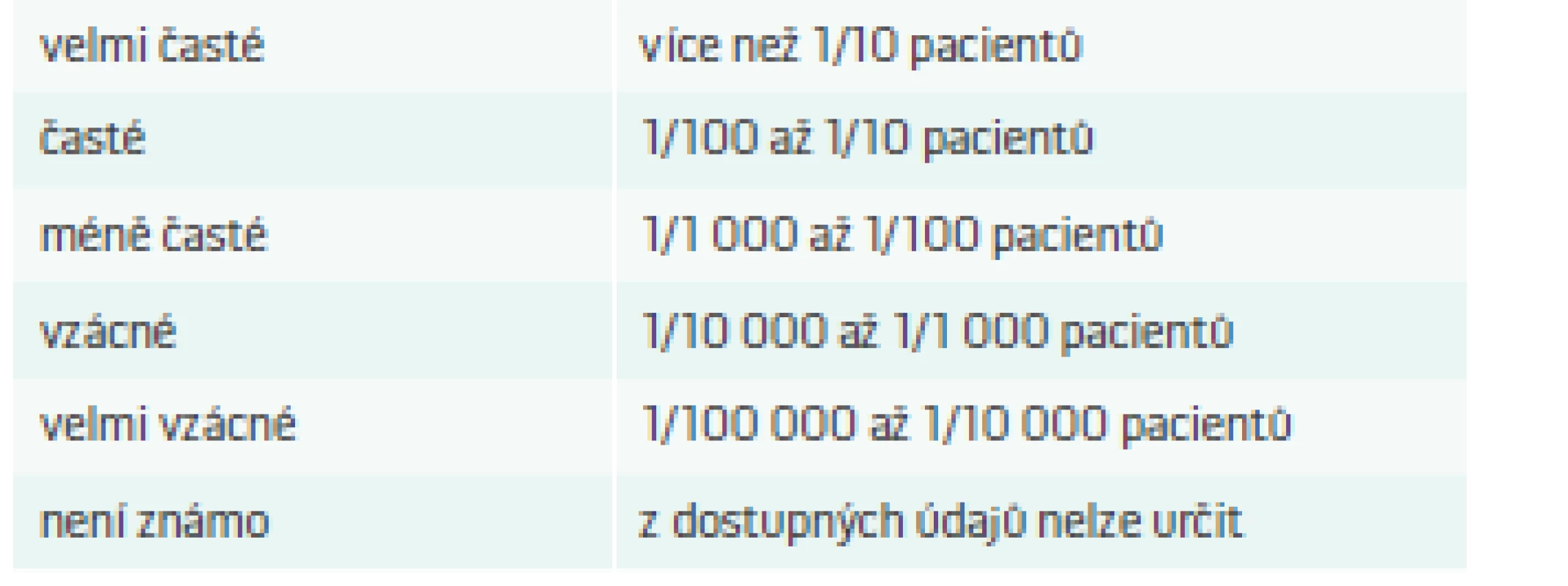
Informace o možných nežádoucích účincích a jejich případném předcházení jsou uvedeny v souhrnech údajů o přípravcích (SPC) a příbalových informačních letácích (PIL). Podezření na nežádoucí účinek může Státnímu ústavu pro kontrolu léčiv (SÚKL) hlásit každý pacient. Zdravotničtí pracovníci, zadavatelé klinického hodnocení a držitelé rozhodnutí o registraci mají pak tuto povinnost stanovou přímo zákonem. Všechny hlášené vedlejší a nežádoucí účinky léků jsou k dispozici v databázi léků SÚKL.
U antihypertenziv je problémem, že hypertenze nebolí a většinou nedělá nemocnému žádné obtíže. Proto vedlejší účinky antihypertenziv vedou mnohé nemocné k tomu, že je přestanou užívat, aniž si uvědomí riziko komplikací neléčené hypertenze [3].
Přehled nežádoucích účinků základních antihypertenziv
Diuretika
U thiazidových a thiazidům podobných diuretik je to především hypokalemie, hyperurikemie a hyponatremie, jsou silně závislé na dávce. Z dlouhodobého hlediska je negativní vliv na metabolizmus glycidů – ten je nejsilnější u thiazidů a existuje též u chlortalidonu a méně u indapamidu. Diuretika ovlivňuji také hladiny sérových lipidů, zřejmě v souvislosti se zhoršenou inzulinovou senzitivitou, nebo reflexní aktivaci systému renin-aldosteronového a sympatiku jako odezva na volumovou depleci. Aktivace sympatického nervového systému zvyšuje prostřednictvím beta-adrenergních receptorů lipolýzu a současná alfa-adrenergní vazokonstrikce navozuje hyperlipidemii. Kombinace malé dávky thiazolového diuretika s kalium šetřícím diuretikem může být z metabolického hlediska protektivní a zamezovat tak do určité míry nežádoucímu efektu [4, 5].
Kličková diuretika (furosemid) se používají jako antihypertenziva pouze při významně snížené glomerulární filtraci a hlavně musíme myslet na hypovolemii a hypokalemii.
Antagonisté mineralokortikoidních receptorů, a to hlavně verospiron, který se užívá hlavně u rezistentní hypertenze, má nežá doucí účinky, jako je hyperkalemie a jiné elektrolytové nerovnováhy, dále se objevuje snížení libida, erektilní dysfunkce, gynekomastie u mužů, citlivost prsů, bolest prsů u mužů, zvětšení prsů, menstruační poruchy a hirsutizmus, které vznikají díky antiandrogennímu účinku spironolaktonu; tyto nežádoucí účinky jsou však výrazně nižší u eplerenonu [6].
Betablokátory
Mezi známé nežádoucí účinky betablokátorů patří různé poruchy rytmu vyplývající z jejich negativně chronotropního účinku a dále bronchospazmy, které vznikají zvláště po neselektivních betablokátorech. Z dlouhodobého hlediska je důležité negativní ovlivnění lipidového a glycidového metabolizmu. Betablokátory omezuji časnou fázi a prodlužují pozdní fázi inzulinové sekrece vedoucí k hyperinzulinemii a inzulinové rezistenci. Dále mohou vést k vzestupu tělesné hmotnosti s centrální kumulací tuku a inzulinovou rezistenci, která způsobuje i změny v sérových lipidech [7].
Betablokátory navozují periferní vazokonstrikci, a proto se za relativní kontraindikaci považovala periferní ateroskleróza. Popisována je erektilní dysfunkce, která je častým důvodem k vysazení u mužů, aniž to lékaři nahlásí, a přitom hlavním důvodem bývá úzkost a čtení příbalového letáku [8].
Blokátory vápníkových kanálů
Nejčastějšími nežádoucími účinky dihydropyridinů jsou periferní otoky a návaly krve v obličeji (flush). Pravděpodobně nejmenší vliv na vznik otoků má lerkaindipin ve srovnání s ostatními dihydropyridiny. Blokátory vápníkových kanálů typu verapamilu a diltiazemu nejsou vhodné k léčbě hypertenze provázené srdeční slabostí nebo poruchami atrioventrikulárního vedení pro jejich negativně inotropní a negativně chronotropní účinek [9].
Inhibitory angiotenzin I konvertujícího enzymu
Nejčastějším nežádoucím účinkem je kašel, který se vyskytuje typicky po ulehnutí. Je dán zpomaleným odbouráváním bradykininu a následnou kongescí plic. Podávání ACEI u renovaskulární hypertenze na podkladě jednostranné stenózy a u osob s renální insuficiencí vyžaduje opatrný postup a časté laboratorní kontroly, hlavně kreatininu a kalia v séru pro možné zhoršení ledvinných funkcí. Co se týče vlivu na metabolizmus glycidů a tuků, jsou ACE inhibitory metabolicky neutrální, stejně jako sartany [10].
Blokátory receptorů AT1 pro angiotenzin II (ARB) – sartany
Sartany mají ze všech antihypertenziv nejméně nežádoucích účinků a nemocní léčení sartany vykazují nejlepší dlouhodobou perzistenci na léčbě. Pouze obdobně jako u inhibitorů ACE musíme kontrolovat funkci ledvin a plazmatickou koncentraci draslíku [10].
Blokátory periferních alfa-receptorů
Blokátory periferních alfa-receptorů jsou indikovány v kombinaci s ostatními antihypertenzivy v léčbě těžké nebo rezistentní hypertenze. Tyto látky by neměly být podávány nemocným s manifestním nebo latentním srdečním selháním. Hlavními nežádoucími účinky jsou ortostatická hypotenze a retence tekutin [10].
Centrálně působící agonisté imidazolinových receptorů I1
Centrálně působící agonisté imidazolinových receptorů I1 (moxonidin, rilmenidin) způsobují méně nežádoucích účinků (sedace, sucho v ústech) a při náhlém vysazení nenavozují rebound fenomén [10].
Klinická metaanalýza
Velmi zajímavá a poučná je metaanalýza, kterou provedli Thomopoulos et al. Autoři sledovali pomocí metaanalýzy vysazení antihypertenzní medikace pro vedlejší účinky ve srovnání s placebem a porovnávali riziko přerušení léčby jednotlivých lékových skupin mezi sebou. Do analýzy bylo zahrnuto 38 placebem kontrolovaných studií, které zahrnuly celkem 147 788 pacientů, a 37 studií, které přímo srovnávaly jednotlivá antihypertenziva mezi sebou u 242 481 pacientů. U všech sledovaných skupin léků bylo zvýšeno vysazení pro vedlejší účinky. Při srovnání s placebem byl poměr rizik (risk ratio RR) u diuretik 2,23 (1,32––3,76), u betablokátorů 2,88 (1,58–5,28), u antagonistů vápníku 2,03 (1,17–3,56), i inhibitorů ACE 2,78 (1,37–5,47). Pouze sartany (ARB) nevykázaly ve srovnání s placebem vyšší vysazení pro vedlejší účinky: poměr rizika 1,13 (0,78––1,62). Podobně při přímém srovnání mezi jednotlivými základními antihypertenzivy měly sartany nejnižší výskyt vedlejších účinků RR 0,71 (0,58–0,87). Autoři uzavírají, že častý důvod pro vysazení jsou právě vedlejší účinky antihypertenziv s výjimkou sartanů, což je schematicky ukázáno v tab. 2, [11,12].
Tab. 2. Výhody a nevýhody jednotlivých antihypertenziv (AH). Srovnání s placebem (vrchní dvě řady) nebo mezi sebou (spodní dvě řady – vyjma ARB). Hodnocen byl složený cíl: cévní mozková příhoda (CMP) + ischemická choroba srdeční (ICHS) nebo přerušení léčby pro vedlejší účinek 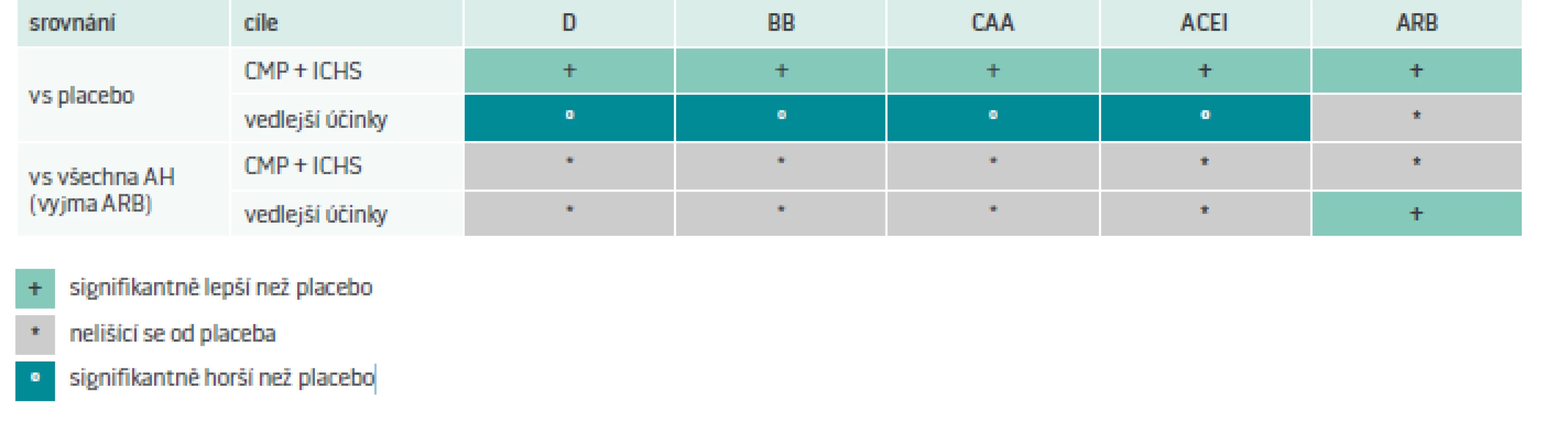
ACEI – inhibitory ACE ARB – blokátory angiotenzinového receptoru/sartany BB – betablokátory CAA – antagonisté vápníku D – diuretika Závěr
Vysazení antihypertenzní léčby nemocnými pro vedlejší účinky je poměrně časté a vyžaduje pečlivé poučení nemocného lékařem, že riziko neléčené nebo špatně kontrolované hypertenze je z důvodů výskytu orgánových komplikací vysoké, a to od mozkovými příhodami až po selhání srdce či ledvin. Při výběru antihypertenziva bychom tento fakt měli vzít v úvahu a volit nejlépe lékovou skupinu s minimálními vedlejšími účinky, což se ukázalo, že nejlépe splňují sartany.
Doručené do redakcie/Doručeno do redakce: 10. 12. 2017
Prijaté po recenzii/Přijato po recenzi: 15. 1. 2018
prof. MUDr Jiří Vítovec, CSc., FESC
E-mail: jiri.vitovec@fnusa.cz
www.fnusa.cz
Zdroje
1. Evans SJ, Waller PC, S. Davis. Use of proportional reporting ratios (PRRs) for signal generation from spontaneous adverse drug reaction reports. Pharmacoepidemiol Drug Safety 2001; 10(6): 483–486. Dostupné z DOI: <http://dx.doi.org/10.1002/pds.677>.
2. Edwards IR, Aronson JK. Adverse drug reactions: definitions, diagnosis, and management. Lancet 2000; 356(9237): 1255–1259. Dostupné z DOI: <http://dx.doi.org/10.1016/S0140–6736(00)02799–9>.
3. Husserl FE, Messerli FH. Adverse Effects of Antihypertensive Drugs. Drugs 1981; 22(3): 188–210.
4. Petrák O. Negativní metabolické působení antihypertenziv. Je to vůbec klinicky relevantní? AtheroRev 2016; 1(2): 74–79.
5. Deshmukh M, Lee HW, McFarlane SI et al. Antihypertensive medications and their effects on lipid metabolism. Curr Diab Rep 2008; 8(3): 214–220.
6. Špinar J, Ondráčková B. Eplerenon. Remedia 2006; 16(5): 455–462.
7. Bangalore S, Parkar S, Grossman E et al. A meta-analysis of 94,492 patients with hypertension treated with beta blockers to determine the risk of new-onset diabetes mellitus. Am J Cardiol 2007; 100(8): 1254–1262. Dostupné z DOI: <http://dx.doi.org/10.1016/j.amjcard.2007.05.057>.
8. Silvestri A, Galetta P, Cerquetani E et al. Report of erectile dysfunction after therapy with beta-blockers is related to patient knowledge of side effects and is reversed by placebo. Eur Heart J 2003; 24(21): 1928–1932.
9. Šipula J. Blokátory kalciových kanálů v léčbě hypertenze. Interní med pro praxi 2003; 5(9): 466–470.
10. Vítovec J, Špinar J, Špinarová L et al. Farmakoterapie kardiovaskulárních onemocnění. 3. vyd. Grada: Praha 2017. ISBN 978–80–247–4713–2.
11. Thomopoulos C, Parati G, Zanchetti A. Effects of blood pressure lowering on outcome incidence in hypertension. 8. Outcome reductions versus discontinuations because of adverse drug events – meta-analyses of randomized trials. J Hypertens 2016; 34(8):1451–1463. Dostupné z DOI: <http://dx.doi.org/10.1097/HJH.0000000000000972>.
12. Thomopoulos C, Parati G, Zanchetti A. Effects of blood-pressure-lowering treatment in hypertension: 9. Discontinuations for adverse events attributed to different classes of antihypertensive drugs: meta-analyses of randomized trials. J Hypertens 2016; 34(10): 1921–1932. Dostupné z DOI: <http://dx.doi.org/10.1097/HJH.0000000000001052>.
Štítky
Angiológia Diabetológia Interné lekárstvo Kardiológia Praktické lekárstvo pre dospelých
Článek EditorialČlánek AUTORSKÝ REJSTŘÍK
Článok vyšiel v časopiseAthero Review
Najčítanejšie tento týždeň
2018 Číslo 1- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Srovnání analgetické účinnosti metamizolu s ibuprofenem po extrakci třetí stoličky
-
Všetky články tohto čísla
- Vedlejší a nežádoucí účinky antihypertenziv
- Artériová hypertenzia – rizikový faktor cievnych mozgových príhod
- Periférne artériové ochorenie dolných končatín a globálne kardiovaskulárne riziko
- Má centrálny systolický tlak perspektívu pre klinickú prax?
- Diabetes mellitus a rezistencia na liečbu antagonistami ADP-receptorov: význam, možnosti detekcie a terapeutického ovplyvnenia
- Editorial
- Diabetes mellitus a srdeční selhání: úloha inhibitorů SGLT2
-
3. česko-slovenská lipidová akademie
20.–21. 10. 2017, Mikulov - Komentář k „Praktickému doporučení pro použití PCSK9-inhibitorů“ aneb Proč renomovaní autoři píší dokumenty, které si samy odporují?
-
Jaký byl 21. kongres o ateroskleróze?
7.–9. 11. 2017, Olomouc - XXI. kongres o ateroskleróze, 7.–9. prosince 2017, Olomouc - Sborník abstrakt
- Tuky v potravinách z pohledu zdraví
- AUTORSKÝ REJSTŘÍK
- Athero Review
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Vedlejší a nežádoucí účinky antihypertenziv
- Tuky v potravinách z pohledu zdraví
- Periférne artériové ochorenie dolných končatín a globálne kardiovaskulárne riziko
- Diabetes mellitus a srdeční selhání: úloha inhibitorů SGLT2
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



