-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Význam HPV vakcinace mužů
The importance of HPV vaccination in men
The important goal of immunization programs in many countries is the reduction of the incidence of cervical cancer using either the quadrivalent (Silgard/Gardasil) or the bivalent (Cervarix) HPV (human papillomavirus) vaccine. Nevertheless, HPV infection is associated with the development of cancers of anus, vagina, vulva and penis, and cancers of the head and neck and genital warts, too. Large trials for both vaccines find efficacy against HPV-related infection and different HPV associated diseases.
Infection with HPV and diseases caused by HPV are common in boys and men, too. Approximately 5.2 % of all cancers are HPV associated and the burden of HPV associated disease in men is now comparable to that in women in economically developed countries. Randomized control trials demonstrate robust antibody responses and high efficacy also in men. Several countries recommend gender-neutral vaccination.
Detailed cost effective modeling has preceded these decisions showing that when the burden of disease in men is included in the models then, depending upon vaccine price, coverage of a vaccinated population, and other factors male vaccination can become cost effective. Vaccine price had a decisive impact on results. However, increasing coverage in girls is substantially more effective and cost-effective than expanding vaccination coverage to boys and should be considered a priority. Since 2012, vaccination of girls at the age of 13-14 years has been covered from the health insurance in the Czech Republic.Keywords:
human papillomavirus, HPV infection in men, HPV vaccination in men, anal cancer, penile cancer, head and neck squamous cell carcinomas, condylomata acuminata, cost effectiveness
Autoři: as. MUDr. Ph.D. Borek Sehnal; prof. MUDr. Ph.D. Roman Chlíbek; doc. MUDr. Ph.D. Jiří Sláma
Působiště autorů: Gynekologicko-porodnická klinika 1. LF UK a Nemocnice Na Bulovce: Budínova , 180 1 Praha 1; Fakulta vojenského zdravotnictví Univerzity obrany: Třebešská 1575, 500 01 Hradec Králové 2; Gynekologicko-porodnická klinika 1. LF UK a VFN v Praze: Apolinářská 18, 128 51 Praha 3
Vyšlo v časopise: Čas. Lék. čes. 2016; 155: 200-205
Kategorie: Přehledový článek
Souhrn
Důležitým cílem očkovacích programů v mnoha zemích je snížení incidence karcinomu děložního hrdla použitím kvadrivalentní (Silgard/Gardasil) nebo bivalentní (Cervarix) HPV vakcíny. Nicméně infekce HPV (lidským papilomavirem, human papillomavirus) je spojena také s rozvojem karcinomů anu, vaginy, vulvy, penisu, karcinomů hlavy a krku a také genitálních bradavic. Rozsáhlé studie ukazují u obou vakcín významnou účinnost proti infekci HPV a různým onemocněním asociovaným s HPV.
Infekce HPV a nemoci vzniklé v jejím důsledku jsou také časté u chlapců a mužů. Přibližně 5,2 % všech karcinomů je spojováno s infekcí HPV a výskyt nemocí s ní asociovaných je v ekonomicky rozvinutých státech srovnatelný u mužů i žen. Randomizované kontrolované studie prokazují robustní protilátkovou odpověď a vysokou účinnost HPV vakcinace také u mužů. Několik zemí proto doporučuje očkování obou pohlaví.
Podrobné ekonomické modely, které předcházely těmto rozhodnutím, ukázaly, že pokud se do modelů zahrne výskyt onemocnění u mužů, záleží na ceně vakcíny, pokrytí očkované populace a dalších faktorech, zda HPV vakcinace mužů může být ekonomicky efektivní. Rozhodující význam má cena vakcíny. Avšak zvýšení počtu očkovaných dívek je podstatně efektivnější a ekonomicky výhodnější než zahrnutí chlapců do plošné vakcinace a mělo by být prioritou. V České republice je od roku 2012 očkování dívek ve věku 13−14 let hrazeno ze zdravotního pojištění.Klíčová slova:
lidský papilomavirus, infekce HPV u mužů, očkování proti HPV u mužů, anální karcinom, karcinom penisu, dlaždicobuněčné karcinomy hlavy a krku, condylomata acuminata, nákladová efektivitaÚvod
Prvním impulzem k úspěšnému vývoji profylaktické vakcíny proti infekci lidskými papilomaviry (HPV – human papillomavirus) byla identifikace příčinného vztahu mezi infekcí genotypy HPV 16 a 18 a etiopatogenezí karcinomu děložního hrdla. V současnosti jsou k dispozici dvě komerčně vyráběné profylaktické vakcíny. Obě jsou dostupné i na českém trhu – kvadrivalentní vakcína Silgard a bivalentní vakcína Cervarix. Obě vakcíny mají své výhody, ale v řadě parametrů se odlišují.
Zatímco HPV vakcinace dívek i žen je jednoznačně ekonomicky výhodná a v ČR je pro dívky ve věku mezi 13 a 14 lety hrazena z prostředků zdravotního pojištění, otázka vakcinace chlapců a mužů má svá specifika a kontroverze.
Infekce HPV u mužů
Lidské papilomaviry napadají epitel kůže (viry rodu beta) nebo sliznice (viry rodu alfa) orofaryngeální a anogenitální oblasti přes malé defekty v epitelu (1). Genitální infekce HPV se u zdravých mužů objevuje minimálně stejně často jako u žen (2). Zatímco u žen se prevalence infekce HPV mění s věkem, kdy nejvyšší prevalence dosahující až 50 % je krátce po koitarche a poté klesá (3), výskyt mužské infekce HPV zůstává stabilní od koitarche po celou dobu dalšího života (2).
Prevalence infekce HPV je studována nejen v genitální, ale i v anální a orofaryngeální oblasti. Ve studiích sledujících mužskou genitální infekci HPV se standardně odebírají vzorky z několika lokalit – z uretry (popř. ze sulcus coronarius), glans penis, kůže penisu, preputia, skrota a perinea. Různé práce uvádějí prevalenci mužské genitální infekce HPV ve velmi širokém rozmezí od 1,3 do 72,9 % (4). Metaanalýza 31 článků zjistila 12,4% prevalenci genitální infekce HPV v běžné mužské populaci severní, jižní a západní Evropy. Výsledky hodnocených studií ovšem byly značně odlišné. Práce publikované po roce 2000 udávaly statisticky vyšší prevalenci (28,5 %) než dřívější studie (8,8 %; p = 0,0179). Natolik vysoký rozdíl nebyl vysvětlen ani při roztřídění prací podle regionu či podle techniky detekce. U skupiny tzv. vysoce rizikových mužů, kteří se léčili pro sexuálně přenosné choroby, byli HIV-pozitivní nebo byli partnery rizikových žen, byla zaznamenána infekce až v 30,9 % případů. Ve všech skupinách dominoval genotyp HPV 16 (5).
Velká práce zaměřená na incidenci a trvání mužské genitální infekce HPV proběhla v Brazílii, Mexiku a USA. V těchto lokalitách byly u celkem 1159 mužů každých 6 měsíců prováděny stěry k detekci a genotypizaci infekce HPV pomocí PCR s mediánem sledování 27,5 měsíce. Celková incidence nově vzniklé infekce dosahovala 38,4 případu na 1000 mužů a měsíc (95% CI 34,3–43,0). Incidence onkogenní infekce byla statisticky významně vyšší ve skupině mužů s vysokým počtem sexuálních partnerek a/nebo partnerů. Reference o více než 50 sexuálních partnerkách ženského pohlaví zvýšila riziko 2,4×, reference o více než 3 sexuálních partnerech mužského pohlaví zvýšila riziko incidence dokonce 2,6×. Medián přetrvávání infekce byl 7,5 měsíce (6,8–8,6) bez ohledu na zjištěný genotyp HPV a 12,2 měsíce (7,1–18,1) pro nejčastější genotyp HPV 16. Kumulativní prevalence během celé studie dosáhla 50 % pro všechny genotypy, 30 % pro onkogenní (6 % pro HPV 16) a 38 % pro neonkogenní genotypy HPV (2).
Anální infekce HPV byla v mužské populaci studována podstatně méně než genitální infekce a u heterosexuálních mužů byla detekována v 16,6 % (6). Nejvyšší prevalence anální infekce HPV je opakovaně zjišťována u homosexuálních mužů. Ve skupině 316 HIV-pozitivních homosexuálů v Los Angeles byl nalezen jakýkoli genotyp HPV u 93,9 %, onkogenní HPV u 64,6 % a vícegenotypová infekce HPV u 29,7 % jedinců této kohorty. V nejmladší věkové skupině (od 30 do 39 let) dosáhla promořenost jakýmkoli genotypem HPV dokonce 100 %, ale prevalence vysoce rizikových genotypů HPV jen 68,2 %. Podobně vysoká prevalence se udržovala až do věku 49 let. Zajímavé je, že požívání alkoholu, marihuany, kokainu, metamfetaminu nebo heroinu nebylo statisticky významně spojeno se zvýšenou detekcí HPV (7).
Do australské studie z roku 2012, která zjišťovala přítomnost protilátek proti HPV 16, bylo celkem zařazeno 1427 HIV-negativních a 245 HIV-pozitivních homosexuálů. Séropozitivita byla zjištěna u 44,3 % HIV-pozitivních a u 25,4 % HIV-negativních homosexuálních mužů. V práci bylo navíc doloženo, že cirkumcize snižuje riziko anální infekce HPV v populaci homosexuálních mužů o 57 % (8). Recentní metaanalýza 53 studií zjistila pozitivitu HPV 16 u HIV-pozitivních homosexuálů ve 35,4 %, zatímco pozitivita HPV 16 u HIV-negativních homosexuálů činila 12,5 %. Z této analýzy vyplývá, že anální infekce HPV jsou v kohortě homosexuálních mužů časté a riziko vzniku anální prekancerózy vysoké, avšak progrese do stadia karcinomu se zdá být podstatně méně častá, než je tomu v případě cervikálních prekanceróz u žen (9). Důvodem je častější spontánní clearance anální infekce HPV a nižší progresivní potenciál análních prekanceróz. Rychlejší clearance anální infekce HPV ve srovnání s cervikální může být způsobena vyšší koncentrací keratinizovaných buněk v epitelu anu, jež tak „brání“ perzistenci infekce. Schopnost rychlé clearance pravděpodobně ochraňuje anální buňky od klonální progrese a vzniku prekanceróz a karcinomu (10).
Publikované údaje o výskytu orofaryngeální infekce HPV se podstatně liší podle typu studie a techniky detekce. Metaanalýza 18 studií zjistila prevalenci orální infekce HPV u 4,6 % zdravých mužů s dominantní prevalencí (1,3 %) genotypu HPV 16 (11). Samostatný výzkum na největším vzorku populace (5501 jedinců ve stáří 14–69 let) byl proveden v USA (12). Prevalence orofaryngeální infekce HPV byla 3× vyšší u mužů než u žen (10,1 vs. 3,6 %; p < 0,001) s průkazem genotypu HPV 16 u 1,0 % lidí zařazených do studie. Prevalence se významně zvyšovala s vyšším počtem sexuálních partnerů a také u silných kuřáků (12).
HPV indukovaná onemocnění mužů
Podmínkou pro rozvoj řady karcinomů je perzistující infekce onkogenními genotypy HPV (13, 14). Do skupiny onkogenních HPV je v současnosti řazeno 13–18 genotypů. Podle WHO jsou však za nejdůležitější pro vznik lidských malignit považovány genotypy HPV 16, 18, 31, 33 a 45.
Infekce HPV se nejčastěji přenáší při sexuálních (koitálních i nekoitálních) aktivitách; alespoň jednou za život postihne asi 80 % sexuálně žijících lidí a je tak považována za nejčastější pohlavně přenosné onemocnění (3). Předpokládá se, že přibližně 5,2 % všech lidských karcinomů je způsobeno infekcí HPV (15); jen v USA zodpovídá za vývoj přibližně 25 tisíc karcinomů ročně (16). Nejvyšší prevalence HPV (99,7 %) je prokazována u dlaždicobuněčných karcinomů děložního hrdla (17). Také velká část dlaždicobuněčných prekanceróz a karcinomů vulvy a vaginy je asociována s infekcí HR HPV (13).
Nádorem s druhou nejvyšší asociací s infekcí HPV je karcinom anu, kde je HPV prokazován v 84,3 %, s dominancí genotypu HPV 16 (13). Anální karcinom není časté onemocnění. Jeho incidence se pohybuje okolo 1–2 případů na 100 000 obyvatel za rok, ale jeho výskyt celosvětově stoupá přibližně o 2 % každým rokem (10, 18). Anální karcinom je dvakrát častější u žen než u mužů. Tento rozdíl v incidenci u obou pohlaví není zcela přesně vysvětlen, nicméně etiopatogeneze karcinomu anu a děložního hrdla vykazuje určité paralely včetně přítomnosti transformační zóny přechodu dlaždicového a cylindrického epitelu, kde se oba karcinomy přes stadia prekanceróz v důsledku infekce HPV nejčastěji rozvijí (19). Cervikální a anální infekce HPV jsou navíc silně provázané (20), proto také anamnéza cervikální high-grade prekancerózy zvyšuje riziko análního karcinomu více než pětkrát (10, 18).
U mužů jsou nejčastěji uváděnými rizikovými faktory análního karcinomu homosexualita s aktivním praktikováním análního styku, vrozený nebo získaný imunodeficit a kouření. Metaanalýza uvádí u 21,5 % HIV-negativních homosexuálů nález těžké anální prekancerózy (AIN 2/3) s roční incidencí análního karcinomu 5,1 na 100 000 mužů. U HIV-pozitivních homosexuálů dosahuje prevalence AIN 2/3 podobné výše (29,1 %), ale celková incidence análního karcinomu je dokonce 45,9 na 100 000 mužů za rok, což je asi 25× více než v obecné mužské populaci v USA (9) a 51× více než incidence análního karcinomu u mužů v ČR (21).
Karcinom penisu je vzácný nádor. Přítomnost infekce HPV byla zjištěna v rozmezí od 12 do 82 % (22–24). Rozdílnost výsledků je ovlivněna provozováním různých sexuálních rituálů (např. obřízka) v odlišných regionech, které se významně podílejí na transmisi viru, a také použitou metodou detekce HPV. Aktuální přehledové práce uvádí 50% asociaci dlaždicobuněčných karcinomu penisu s infekcí HPV při použití PCR (22). Ve studii zahrnující 2798 mužů ve věku 16–26 let očkovaných kvadrivalentní vakcínou proti HPV nebyl zaznamenán ani jeden případ prekancerózy penisu (PIN – penilní intraepiteliální neoplazie) způsobený očkovanými genotypy, na rozdíl od 4 případů v kontrolní skupině (účinnost 100 %; 95% CI -52,1 až 100,0), výsledky však nebyly statisticky významné (25). HPV vakcinace mužů by tak pravděpodobně snížila incidenci karcinomu penisu, ale pro nedostatek účinnostních studií zatím není možné doporučit HPV vakcinaci jako efektivní primární prevenci karcinomu penisu (24).
Do termínu dlaždicobuněčné karcinomy hlavy a krku (HNSCC – head and neck squamous cell carcinoma) se zahrnují malignity dutiny ústní, jazyka, dutiny nosní, paranazálních sinů, epifaryngu, orofaryngu, hypofaryngu, laryngu a slinných žláz. Celosvětově se jedná o šestou nejčastější skupinu malignit vyskytující se asi třikrát více u mužů než u žen se stoupající tendencí o 0,6–6,7 % ročně (12). Metaanalýza z roku 2005 uvádí přítomnost HPV ve 23–35 % biopsií HNSCC s maximem v oblasti orofaryngu a dutiny ústní (45–90 %) a s dominancí genotypu HPV 16 (68–87 %) (26). Původní česká práce v souboru 41 pacientů s nádorem hlavy či krku zjistila infekci HPV u všech dlaždicobuněčných karcinomů této oblasti s výjimkou jednoho, kde vzorek nešlo analyzovat. Ve všech případech se jednalo o genotyp HPV 16 (27). Byly již publikovány první práce, které dokládají snížení prevalence orální infekce HPV po vakcinaci (28).
Condylomata acuminata jsou infekční benigní genitální bradavice (genital warts) s 10% celoživotním rizikem incidence, vznikající až v 90 % případů následkem infekce HPV 6 či 11. Podle některých autorů si jejich léčba vyžádá až 9–10 % všech návštěv v ambulancích pro pohlavně přenosná onemocnění, navíc incidence každým rokem stoupá a jejich léčba tvoří polovinu nákladů na léčbu cervikálního karcinomu (29). Jen v Evropě se odhaduje více než 300 tisíc případů nových onemocnění u mužů každým rokem (29).
Počet s HPV asociovaných onemocnění u mužů významně stoupá bez ohledu na sexuální orientaci (2). V některých rozvinutých státech západní Evropy je množství s HPV asociovaných karcinomů obdobné u obou pohlaví (14, 15). V USA 32 % všech malignit asociovaných s HPV 16 a 18 postihne muže (viz obr. 1) (16). V tomto kontextu se implementace HPV vakcinace chlapců do očkovacích kalendářů jednotlivých zemí zdá být příležitostí pozitivně ovlivnit veřejné zdraví.
Obr. 1. Procentuální zastoupení karcinomů asociovaných s HPV 16 a 18 v USA (16) 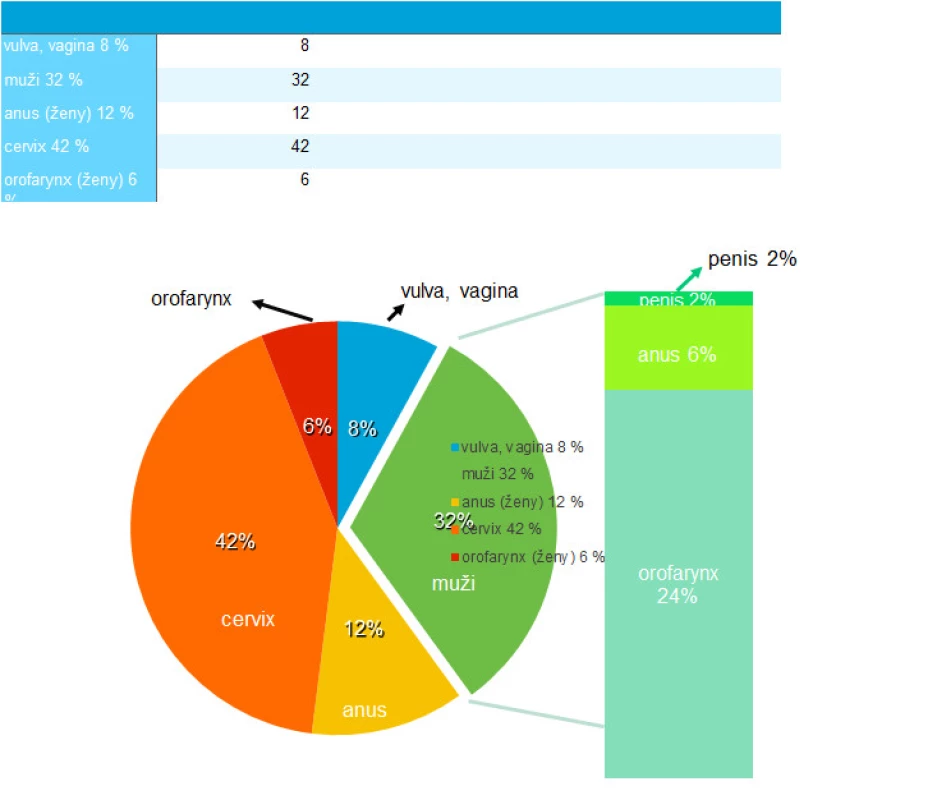
Většina účinnostních studií na mužích byla prováděna po aplikaci kvadrivalentní HPV vakcíny. Četné studie prokázaly bezpečnost a vysokou efektivitu této vakcíny proti infekci HPV a externím genitálním bradavicím až v 90 % případů (2, 30, 31), u homosexuálních mužů se po vakcinaci prokázalo i snížení incidence AIN (19). Je tedy odůvodněné očekávat, že HPV vakcinace bude chránit také proti jiným s HPV asociovaným mužským malignitám (31).
Průběh infekce HPV u mužů ve vztahu k vakcinaci
Mezi ženami a muži existují určité rozdíly v průběhu a rozsahu imunitní odpovědi na přirozenou infekci HPV. Životní cyklus viru probíhá v epitelu infikovaného orgánu a není provázen viremií. Nejméně 70 % žen indukuje po cervikální infekci HPV detekovatelnou hladinu protilátek, která ale nechrání proti reinfekci. U mužů je naopak hladina neutralizačních protilátek po genitální infekci HPV zjistitelná jen ve 20–30 % (32).
Obě komerčně vyráběné vakcíny byly původně navrženy a vyrobeny jako efektivní ochrana proti karcinomu děložního hrdla (30, 32–34). Studie ovšem prokázaly dostatečnou tvorbu protilátek u žen i mužů po aplikaci bivalentní nebo kvadrivalentní vakcíny proti HPV (30, 31, 34). I přes relativně chudou humorální odpověď po přirozené infekci HPV muži po očkování vakcínami indukují ochranné protilátky ve 100 % (30).
Ekonomické aspekty mužské vakcinace
Základním argumentem proti plošné vakcinaci proti HPV u mužů je ekonomická nevýhodnost. Ekonomické modely s rozdílnou metodikou zpracovávají odlišné parametry a dosahují různých výsledků (31). Všechny se ovšem shodují, že HPV vakcinace obou pohlaví má obecně nižší ekonomickou výhodnost ve srovnání s plošnou vakcinací samotných žen (31). Při širokém pokrytí dívek není zahrnutí preadolescentních chlapců do očkovacích kalendářů považováno za ekonomicky efektivní (30, 34).
Tyto argumenty nacházejí opodstatnění zvláště v hospodářsky méně rozvinutých státech, protože celkové prostředky vyhrazené na preventivní očkovací kampaně jsou značně limitované. Situace v bohatých státech se liší, ale i zde hraje finanční náročnost jednotlivých programů významnou roli. Podle studie norských autorů by se HPV vakcinace preadolescentních chlapců v Norsku finančně vyplatila, pouze pokud by se cena jedné dávky vakcíny snížila ze současných 150 USD na polovinu (35). Navíc, bez ohledu na cenu vakcíny, by daleko významněji ovlivnilo incidenci s HPV asociovaných onemocnění v celé norské populaci pouhé navýšení počtu očkovaných preadolescentních dívek. Pokud je cílem plošné HPV vakcinace redukce cervikálního karcinomu, jako je tomu ve většině zemí, pak očkování mužů přináší jen malý přidaný benefit mechanismem částečné redukce přenosu infekce HPV na neočkované ženy (30). Naopak, protože transmise HPV probíhá prakticky výhradně při sexuálních aktivitách, poskytuje samotné vysoké pokrytí ženské populace výrazný benefit i pro chlapce s významným poklesem výskytu s HPV asociovaných onemocnění u obou pohlaví (33, 35). Nejen z ekonomického pohledu, ale i z hlediska veřejného zdraví je tak výhodnější zaměřit úsilí na zvýšení podílu očkovaných HPV-naivních dívek (30). Podle norské práce by imunizace 90 % dívek měla větší účinnost na zdraví celé populace a byla by levnější než 71% proočkovanost obou pohlaví (35).
Většina ekonomických modelů pracuje s předpokladem 70 % vakcinovaných dívek, což často zaostává za realitou. V USA obdrželo všechny doporučené dávky v roce 2012 jen 33,4 % dívek ve věku 13–17 let (36) a v mnohých evropských státech je situace podobná. V ČR podle údajů VZP využije možnost bezplatné HPV vakcinace hrazené z prostředků veřejného zdravotnictví jen 52–53 % dívek ve věku 13–14 let.
Z proočkované HPV-negativní ženské populace však neprofitují homosexuální muži a riziko rozvoje infekce HPV v této kohortě nadále zůstává vysoké. Tento argument podporují data z Austrálie, kde byla dočasně (6/2007 – 12/2009) hrazena kvadrivalentní HPV vakcína pro dívky a ženy až do věku 26 let. Zatímco prevalence genitálních kondylomat klesla mezi roky 2007 a 2011 u mladých žen do 21 let o 92,6 % a u žen ve věku 21–30 let o 72,6 %, u stejně starých neočkovaných heterosexuálních mužů byl zaregistrován pokles o 81,8 %, respektive o 51,1 %. U všech homosexuálních mužů bez ohledu na věk nebyl žádný statisticky významný pokles zaznamenán (33). Naproti tomu v Dánsku, kde se od roku 2009 očkují dívky ve věku 12 let (se záchytem do 15. roku života) s populačním pokrytím 80–85 %, bylo pozorováno významné snížení výskytu genitálních bradavic pouze ve skupině 16–17letých dívek, a to o 45 % ročně. U mladých neočkovaných mužů však bylo snížení incidence téhož onemocnění jen zanedbatelné (37).
HPV vakcinace obou pohlaví zůstává kontroverzní otázkou. Přestože by muži a zejména homosexuální muži profitovali z plošné HPV vakcinace, pouze USA, Kanada, Mexiko, Austrálie, Nový Zéland a Rakousko doporučují plošnou HPV vakcinaci u obou pohlaví (31, 34). V září 2011 americký Úřad pro kontrolu léků a potravin (FDA – Food and Drugs Administration) sice uvolnil kvadrivalentní vakcínu k prevenci genitálních kondylomat, AIN a análního karcinomu pro chlapce a muže ve věku 9–26 let, nicméně ACIP (Advisory Committee on Immunization Practices) při CDC (Centers for Disease Control) doporučila volnější přístup k HPV vakcinaci mužů na rozdíl od striktního doporučení očkovat všechny ženy a dívky (34). Výjimkou zůstává doporučení pro homosexuální muže očkovat i muže starší (31).
Zahrnutí dalších s HPV asociovaných onemocnění mimo karcinom děložního hrdla do ekonomických úvah by mohlo změnit náhled na hodnocení významu vakcinace mužů. Analýzy pracující s daty o genitálních kondylomatech a análních karcinomech již došly k závěru, že očkovat homosexuální muže je ekonomicky výhodné (34).
Argumenty podporující HPV vakcinaci mužů v souhrnu zahrnují následující:
- Vakcinace pouze žen nechrání homosexuální muže.
- Plošná HPV vakcinace mužů urychlí proces snížení incidence karcinomu děložního hrdla u žen.
- Vakcinace mužů i žen podporuje stejný přístup k oběma pohlavím.
- Na distribuci viru v populaci se podílí obě pohlaví rovným dílem.
- V některých sociálních prostředích je vakcinace mužů přijímána dokonce lépe než očkování žen.
- S HPV asociovaná onemocnění u mužů jsou častá a jejich léčení je finančně náročné.
- Celonárodní programy zaměřené jen na jednu skupinu obyvatelstva mají obecně menší úspěšnost a jsou někdy pro veřejnost nepřehledné a matoucí (31).
Z těchto důvodů může HPV vakcinace chlapců kromě snížení individuálního rizika očkovaného jedince přispět zásadním způsobem i k ochraně veřejného zdraví všech obyvatel (31). Ekonomická výhodnost HPV vakcinace mužů v různých regionech závisí na lokální prevalenci jednotlivých s HPV asociovaných onemocnění, pokrytí očkované dívčí populace, ceně vakcíny a politice jednotlivých poskytovatelů zdravotní péče (31, 34). Snižující se cena vakcíny a jednoznačná redukce s HPV asociovaných onemocnění očkovaných žen i mužů velmi pravděpodobně přiměje mnoho zemí k přehodnocení, zda se plošná vakcinace obou pohlaví proti chorobám asociovaným s HPV ekonomicky vyplatí.
Když v červnu 2014 došlo ke schválení nové indikace pro kvadrivalentní HPV vakcínu v prevenci premaligních análních lézí a análních karcinomů, byla také v Česku zahájena diskuse o možnosti úhrady očkování proti infekci HPV z veřejného zdravotního pojištění pro věkovou kategorii chlapců ve věku 13–14 let. S ohledem na prozatím nejednotný názor české odborné veřejnosti na zavedení HPV vakcinace chlapců do očkovacího kalendáře doporučila Národní imunizační komise zatím pouze sledovat a vyhodnocovat všechna dostupná data týkající se účinnosti a nákladové účinnosti plošného očkování chlapců proti HPV ve světě. Česká vakcinologická společnost ČLS JEP zatím v případě plošného očkování chlapců zaujala zdrženlivý postoj. Ve svém stanovisku mimo jiné uvádí, že asociace mezi infekcí HPV a karcinomem rekta není tak silná a nejsou dostupná jednoznačná data prokazující dostatečnou účinnost a ekonomickou výhodnost očkování v proxylaxi rektálního karcinomu. Naproti tomu Česká společnost otorinolaryngologie a chirurgie hlavy a krku ČLS JEP považuje za potřebné rozšířit úhradu očkování také na chlapce, zejména z důvodu stejné ochrany před závažným onemocněním karcinomem orofaryngu a rekurentní papilomatózou u dívek i chlapců.
Přístup a informovanost veřejnosti o HPV vakcinaci mužů
Při zavádění a prosazování očkování proti infekci HPV u mužů je nezbytnou podmínkou pozitivní vnímání vakcinace samotnými muži (31). Muži však mají obecně menší povědomí o infekci HPV, možnostech jejího přenosu a důsledcích (31). Informační kampaně o infekci HPV, s HPV asociovaných onemocněních a významu HPV vakcinace byly doposud zaměřeny především na mladé dívky a jejich rodiče. Díky tomu však vzniklo určité informační vakuum o významu a prospěšnosti vakcinace proti HPV pro muže (31). Většina studií o názorech a akceptování vakcinace se provádí u žen, které vnímají HPV vakcinaci pro svoje zdraví jako přínosnější (38). Review amerických studií zjistilo u 55–100 % mladých žen pozitivní přístup (39), zatímco vnímání a povědomí mužů o přínosu HPV vakcinace pro jejich zdraví bylo na relativně nízké úrovni (39). Přehled 23 kvantitativních a kvalitativních studií o názorech mužů na HPV vakcinaci zjistil pozitivní přístup u 33–78 % (38). Výrazně vyšší rozdíly v rozmezí 8–94 % (medián 56,6 %) zjistila jiná metaanalýza se stejným zaměřením, zpracovávající 22 prací. Rozdíly v názorech u homosexuálních a heterosexuálních mužů nebyly statisticky významné (39). Podle jiných pramenů ale homosexuální muži vyjadřují přání nechat se očkovat výrazně častěji – až v 74 %, na rozdíl od 37 % heterosexuálních mužů (31).
Metaanalýza 17 studií hodnotících postoje mužů k očkování proti HPV a jiným sexuálně přenosným infekcím zjistila velmi rozdílné výsledky, od 33 % mužů s pozitivním přístupem ve státu Georgia v USA až k 88 % respondentů v telefonické studii v kanadském Québeku (31). Práce však zahrnovaly muže ve věku 12 až 71 let, různého sociálního postavení, sexuální orientace, a byly v nich použity různé metodiky. Celkově pozitivněji přistupují k této problematice mladí lidé. Finská studie, která oslovila adolescenty ve věku 14–15 let, zjistila, že 83 % těchto chlapců vyjádřilo přání nechat se očkovat proti HPV (31).
Velmi důležitý je také postoj rodičů k očkování svých dětí. Zimet et al. analyzovali 18 článků z USA popisujících postoje rodičů k vakcinaci svých dětí proti infekci HPV a jiným sexuálně přenosným infekcím (31). Většina rodičů odmítajících očkování měla malé znalosti o problematice infekčních nemocí a možnostech jejich přenosu. Tři dotazníkové studie ukázaly, že rodiče doprovázející svoje děti ve věku 12–17 let na lékařské prohlídky měli významně více informací o sexuálně přenosných infekcích a jejich důsledcích, s pozitivním přístupem k očkování, a to nezávisle na pohlaví svého potomka. Celkem 14 prací sledovalo postoje rodičů pouze k HPV vakcinaci. Z těchto studií, přestože proběhly v různých státech (USA, Kanada, Austrálie, Velká Británie, Nizozemsko, Finsko, Turecko, El Salvador) a s různou metodikou, vyplynulo, že více než 65 % rodičů pozitivně přistupuje k HPV vakcinaci s minimálními rozdíly v názorech na očkování svých dcer nebo synů (31).
Závěr
Ve většině států světa je vakcinace proti HPV zaměřena pouze na ženy, u kterých je ekonomicky efektivnější. Je prokázáno, že HPV vakcinace mužů je bezpečná a snižuje výskyt s HPV asociovaných onemocnění. Zásadní význam má vakcinace proti HPV v populaci homosexuálních mužů. Důraz na zvýšení pokrytí očkované populace žen s celkovým zlepšením povědomí o rizicích a možnostech přenosu infekce HPV zatím zůstane hlavním cílem zdravotní politiky mnoha zemí. Muži z očkování proti HPV profitují, ale při stávající ceně vakcín je plošné hrazení HPV vakcinace mužů pro naprostou část světa zatím nedosažitelnou metou. Očkováním proti HPV si ovšem každý jedinec snižuje své individuální riziko vzniku s HPV asociovaného onemocnění. Tímto argumentem by měli lékaři v první linii podporovat HPV vakcinaci u obou pohlaví.
Seznam použitých zkratek
ACIP Advisory Committee on Immunization Practices (Poradní komise pro imunizaci)
AIN anální intraepitelová neoplazie
AIS adenokarcinom in situ
CDC Centers for Disease Control and Prevention (Centrum pro zvládání nemocí a prevenci, USA)
CIN cervikální intraepiteliální neoplázie
FDA Food and Drug Administration (Úřad pro kontrolu léků a potravin, USA)
HIV human immunodeficiency virus (virus lidské imunitní nedostatečnosti)
HNSCC head and neck squamous cell carcinoma (dlaždicobuněčné karcinomy hlavy a krku − zahrnují malignity dutiny ústní, jazyka, dutiny nosní, paranazálních sinů, epifaryngu, orofaryngu, hypofaryngu, laryngu a slinných žláz)
HPV human papillomavirus (lidský papilomavirus)
HR HPV high-risk human papillomavirus (vysoce rizikový typ lidského papilomaviru)
LR HPV low-risk human papillomavirus (nízce rizikový typ lidského papilomaviru)
MSM men having sex with men (muži mající sex s muži, homosexuálové)
PIN penilní intraepitelová neoplazie
RRP recurrent respiratory papillomatosis (rekurentní respiratorní papilomatóza)
SPC summary of product characteristics (souhrn údajů o přípravku)
STD sexually transmitted diseases (pohlavně přenosné choroby)
VaIN vaginální intraepitelová neoplazie
VIN vulvární intraepitelová neoplazie
VLP virus-like particles (viru podobné částice)
WHO World Health Organization (Světová zdravotnická organizace)
Adresa pro korespondenci:
MUDr. Borek Sehnal, Ph.D.
Gynekologicko-porodnická klinika 1. lékařské fakulty UK a Nemocnice Na Bulovce
Budínova 2
180 81 Praha 8
Tel.: 604 270 364, 283 840 507
e-mail: boreksehnal@seznam.cz
Zdroje
1. Fehrmann F et al. Human papillomaviruses: targeting differentiating epithelial cells for malignant transformation. Oncogene 2003; 22 : 5201–5207.
2. Giuliano AR et al. Incidence and clearance of genital human papillomavirus infection in men (HIM): a cohort study. Lancet 2011; 377(9769): 932–940.
3. Spitzer M. Human papillomavirus: epidemiology, natural history, and clinical sequelae. OBG Management 2006; 18: S5–S10.
4. Dunne EF et al. Prevalence of HPV infection among men: a systematic review of the literature. J Infect Dis 2006; 194 : 1044–1057.
5. Hebnes JB et al. Prevalence of genital human papillomavirus among men in Europe: systematic review and meta-analysis. J Sex Med 2014; 11 : 2630–2644.
6. Nyitray A et al. Prevalence of and risk factors for anal human papillomavirus infection in heterosexual men. J Infect Dis 2008; 197(12): 1676–1684.
7. Cranston RD et al. Anal human papillomavirus infection in a street-based sample of drug using HIV-positive men. Int J STD AIDS 2012; 23 : 195–200.
8. Poynten IM et al. Prevalence, incidence, and risk factors for human papillomavirus 16 seropositivity in australian homosexual men. Sex Transm Dis 2012; 39 : 726–732.
9. Machalek DA et al. Anal human papillomavirus infection and associated neoplastic lesions in men who have sex with men: a systematic review and meta-analysis. Lancet Oncol 2012; 13 : 487–500.
10. Goodman MT et al. Acquisition of anal human papillomavirus (HPV) infection in women: the Hawaii HPV Cohort study. J Infect Dis 2008; 197 : 957–966.
11. Kreimer AR et al. Oral human papillomavirus in healthy individuals: a systematic review of the literature. Sex Transm Dis 2010; 37(6): 386–391.
12. Gillison ML et al. Prevalence of oral HPV infection in the United States, 2009–2010. JAMA 2012; 307(7): 693–703.
13. De Vuyst H et al. Prevalence and type distribution of human papillomavirus in carcinoma and intraepithelial neoplasia of the vulva, vagina and anus: a meta-analysis. Int J Cancer 2009; 124 : 1626–1636.
14. Parkin DM et al. The burden of HPV-related cancers. Vaccine 2006; 24 : 11–25.
15. Driák D et al. Význam infekcí způsobených lidskými papilomaviry. Čas Lék Čes 2013; 152 : 15–19.
16. Zandberg DP et al. The Role of Human Papillomavirus in Nongenital Cancers. CA Cancer J Clin 2013; 63 : 57–81.
17. Walboomers JM et al.Human papillomavirus is a necessary cause of invasive cervical cancer worldwide. J Pathol 1999; 189(1): 12–19.
18. Edgren G et al. Risk of anogenital cancer after diagnosis of cervical intraepithelial neoplasia: a prospective population-based study. Lancet Oncol 2007; 8 : 311–316.
19. Palefsky JM et al. Prevalence and risk factors for anal human papillomavirus infection in human immunodeficiency virus (HIV)-positive and high-risk HIV-negative women. J Infect Dis 2001; 183 : 383–391.
20. Sehnal B et al. Spojitost anální a cervikální HPV infekce u rizikových žen. Prakt Gyn 2014; 18(1): 60–63.
21. Český národní webový portál epidemiologie nadorů. Systém pro vizualizaci onkologických dat. Institut biostatistiky a analýz Lékařské a Přirodovědecké fakulty Masarykovy univerzity (IBA MU). http://www.svod.cz
22. Backes DM et al. Systematic review of human papillomavirus prevalence in invasive penile cancer. Cancer Causes Control 2009; 20 : 449–457.
23. Hernandez BY et al. Human papillomavirus genotype prevalence in invasive penile cancers from a registry-based United States Front Oncol 2014; 4 : 9.
24. Shabbir M et al. Primary prevention and vaccination for penile cancer. Ther Adv Urol 2013; 5(3): 161–169.
25. SPC Silgard. http://www.medicines.org.uk/emc/medicine/19016/SPC/gardasil/
26. Kreimer AR et al. Human papillomavirus types in head and neck squamous cell carcinomas worldwide: a systematic review. Cancer Epidemiol Biomarkers Prev 2005; 14 : 467–475.
27. Kašpírková J et al. Možnosti průkazu biologicky relevantní papilomavirové infekce u maligních nádorů hlavy a krku v diagnostické patologii. Cesk Patol 2013; 49 : 29–34.
28. Herrero R. Human papillomavirus (HPV) vaccines: limited cross-protection against additional HPV types. J Infect Dis 2009; 199 : 919–922.
29. Marty R et al. Estimating the clinical benefits of vaccinating boys and girls against HPV-related diseases in Europe. BMC Cancer 2013, 13 : 10.
30. StanleyHPV vaccination in boys and men. Hum Vaccin Immunother 2014; 10 : 2109–2111.
31. Zimet GD et al. HPV vaccine and males: Issues and challenges. Gynecol Oncol 2010; 117: S26–S31.
32. Edelstein ZR et al. Serum antibody response following genital α9 human papillomavirus infection in young men. J Infect Dis 2011; 204 : 209–216.
33. Ali H et al. Genital warts in young Australians five years into national human papillomavirus vaccination programme: national surveillance data. BMJ 2013; 346: f2032.
34. Stupiansky NW et al. Human papillomavirus vaccine and men: what are the obstacles and challenges? Curr Opin Infect Dis 2012; 25(1): 86–91.
35. Burger EA et al. Prevention of HPV-related cancers in Norway: cost-effectiveness of expanding the HPV vaccination program to include pre-adolescent boys. PLoS One 2014; 9(3): e89974.
36. Dobson SR et al. Immunogenicity of 2 doses of HPV vaccine in younger adolescents vs 3 doses in young women: a randomized clinical trial. JAMA 2013; 309(17): 1793–1802.
37. Baandrup L et al. Significant decrease in the incidence of genital warts in young Danish women after implementation of a national human papillomavirus vaccination program. Sex Transm Dis 2013; 40 : 130–135.
38. Liddon N et al. Acceptability of human papillomavirus vaccine for males: a review of the literature. J Adolesc Health 2010; 46 : 113–123.
39. Newman PA et al. HPV vaccine acceptability among men: a systematic review and meta-analysis. Sex Transm Infect 2013; 89 : 568–574.
Štítky
Adiktológia Alergológia a imunológia Angiológia Audiológia a foniatria Biochémia Dermatológia Detská gastroenterológia Detská chirurgia Detská kardiológia Detská neurológia Detská otorinolaryngológia Detská psychiatria Detská reumatológia Diabetológia Farmácia Chirurgia cievna Algeziológia Dentální hygienistka
Článok vyšiel v časopiseČasopis lékařů českých
Najčítanejšie tento týždeň
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Srovnání analgetické účinnosti metamizolu s ibuprofenem po extrakci třetí stoličky
-
Všetky články tohto čísla
- Purkyňova cena udělena prof. Soně Nevšímalové
- Angiologie kráčí vpřed
- Studie SPRINT: Kam až snižovat systolický krevní tlak
- Matrix Gla protein jako přirozený inhibitor vaskulárních kalcifikací a potenciální léčebný cíl
- Hodnocení hemodynamické významnosti koronárních stenóz metodou frakční průtokové rezervy
- Prognostické faktory idiopatické plicní fibrózy (IPF) – analýza Českého registru IPF
- Dermatomyozitída
- Význam HPV vakcinace mužů
- Psychiatrie v realitě všedního dne
- K významnému životnímu výročí prof. MUDr. Evy Češkové, CSc.
- Péče na konci života v České republice
- EPMA − 2. světový kongres o personalizované medicíně
- Jan Kotula – Tomáš Doležal: Mediace a další vybrané formy mimosoudního řešení sporů ve zdravotnictví
- Vyšetřování vraždy novorozence v 17. a 18. století
- Roger Wolcott Sperry (1913–1994)
- Zemřel profesor Radomír Čihák
- Jubilanti
- Přednáškové večery Spolku českých lékařů (září − říjen 2016)
- Kalendář odborných akcí – září 2016
- Časopis lékařů českých
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Význam HPV vakcinace mužů
- Dermatomyozitída
- Hodnocení hemodynamické významnosti koronárních stenóz metodou frakční průtokové rezervy
- Matrix Gla protein jako přirozený inhibitor vaskulárních kalcifikací a potenciální léčebný cíl
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



