-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Digitalizace a telemedicína v diabetologii
Digitization and telemedicine in diabetology
Diabetology is currently not only ready for telemedicine, but is already actually implementing it. Many parameters are suitable for offline as well as online sharing: glycemia, glycated hemoglobin, time in range. Cloud systems enable fast processing of data collected over a longer period.
Diabetes patients are most often monitoring using an application in a smartphone. Internet connectivity then allows immediate data transfer to the central data storage (cloud) and sharing the information with family members, caregivers, or healthcare professionals. It is possible to remotely evaluate the settings of the insulin pump, bolus calculator, but also the presence of the risk of hypoglycemia.
To increase the spread of telemedicine into mainstream non-pandemic care, it is necessary to provide a simple, but robust legislative framework, address the issue of definitions of good telemedicine practice and prepare a sustainable and motivating system for its funding.
Keywords:
diabetes – Telemedicine – continuous glucose monitoring – glucose sensors
Autori: Martin Prázný
Pôsobisko autorov: 3. interní klinika – klinika endokrinologie a metabolismu 1. LF UK a VFN v Praze
Vyšlo v časopise: Čas. Lék. čes. 2021; 160: 290-295
Kategória: Přehledový článek
Súhrn
Diabetologie je v současné době na telemedicínu nejen připravená, ale již ji reálně provádí. Řada parametrů je vhodná pro offline, ale i online sdílení: glykémie, glykovaný hemoglobin, čas strávený v cílovém rozmezí hodnot, hypoglykémie a hyperglykémie. Cloudové systémy umožňují rychlé zpracování dat sbíraných za delší časový úsek.
Monitorování pacientů probíhá nejčastěji pomocí aplikace v „chytrém“ telefonu, což v případě připojení k internetu umožňuje bezprostřední přenos údajů do datového úložiště a odtud pak propojení k dalším členům rodiny, pečovatelům nebo zdravotníkům. Vzdáleně lze hodnotit nastavení inzulinové pumpy, bolusového kalkulátoru, ale i přítomnost rizika syndromu nerozpoznávání hypoglykémie.
Pro větší rozšíření telemedicíny jako součásti běžné péče v době po skončení pandemie je nezbytné zajistit jednoduchý, ale robustní legislativní rámec, vyřešit otázku definic správné telemedicínské praxe a připravit udržitelný a motivační systém jejího financování.
Klíčová slova:
diabetes – telemedicína – glukózové senzory – kontinuální monitorování glukózy
ÚVOD
Telemedicína je široce diskutované téma, kterému se s rozvojem moderních informačních technologií dostává stále větší pozornosti. Proces zavádění telemedicínských postupů do praxe byl v posledních dvou letech značně katalyzován pandemií COVID-19, kdy došlo k vynucenému přechodu do prakticky výhradního vzdáleného poskytování běžné zdravotní péče. Ačkoliv byl nejčastějším prostředkem telemedicíny telefon nebo e-mail a e-recept, zejména v období lockdownů, nepochybně se jednalo o telemedicínu neboli léčbu pacienta na dálku. I když se jednalo o nouzový postup a v tak široké míře dosud nevyzkoušený, byl současně rychlým řešením zdravotní péče podporujícím omezení kontaktů mezi lidmi a šíření virové nákazy.
Dopady tohoto živelného přechodu do nevyzkoušeného módu, ať už pozitivní či negativní, budeme mít jistě možnost analyzovat v následujících letech. Výsledkem analýzy by měla být podpora efektivních a bezpečných postupů a eliminace těch rizikových. Velkou skupinu osob mezi těmi, jichž se pandemická distanční péče dotkla nejvíce, tvoří pacienti s diabetem.
PARAMETRY ÚSPĚŠNOSTI A BEZPEČNOSTI LÉČBY PACIENTŮ S DIABETEM
Diabetologie se ve svém jádru zaměřuje na kompenzaci diabetu, tedy na glukózu jako jednoduše měřitelný parametr krátkodobé kompenzace a na glykovaný hemoglobin A1C (HbA1C) coby parametr dlouhodobé kompenzace. Nové parametry, založené na kontinuálním monitorování glukózy (CGM), představují čas strávený v cílovém rozmezí (TIR – time in range), hypoglykémii (TBR – time below range) a hyperglykémii (TAR – time above range), přičemž jsou definována pásma hypoglykémie a hyperglykémie 1. a 2. stupně podle závažnosti odchylky od normy (obr. 1).
Obr. 1. Metrika kontinuálního monitorování glukózy a doporučené cílové hodnoty pro různé skupiny pacientů 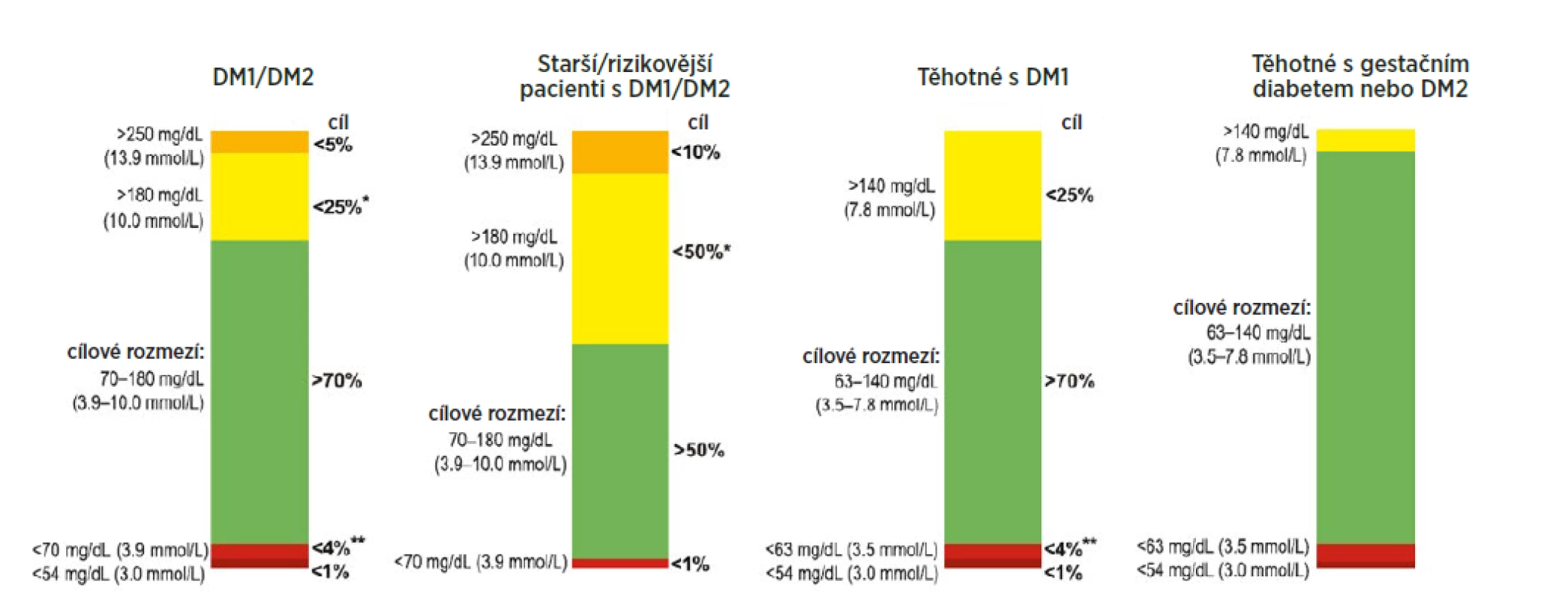
(zdroj: 3) Velké množství glykemických dat umožňuje i výpočet odhadované dlouhodobé kompenzace diabetu podle parametru GMI (glucose management indicator). Glykemické parametry mají jasně definované cíle a mohou posloužit jako indikátor kvality léčby (1–3).
V širším pojetí managementu pacienta s diabetem je třeba se zaměřit i na další cíle (4, 5), například hodnoty lipidů a krevního tlaku, nověji i na farmakologické ovlivnění komorbidit, jakými jsou chronické onemocnění ledvin a srdeční selhání. Dlouhodobým parametrem úspěšnosti léčby diabetu je četnost výskytu jeho nejčastějších komplikací mikrovaskulárních (retinopatie, renální selhání) i makrovaskulárních (ICHS, CMP, ICHDK) a souvisejících výkonů (laserová fotokoagulace sítnice, dialýza, transplantace ledvin, revaskularizace, amputace).
Jako parametr bezpečnosti jsou nejčastěji hodnoceny hypoglykémie podle různých kritérií, včetně nutnosti urgentního ošetření nebo hospitalizace pacienta pro závažnou hypoglykémii. Podobně lze využít i urgentní ošetření nebo hospitalizaci pro závažnou hyperglykémii či ketoacidózu.
MOŽNOSTI TELEMEDICÍNY U PACIENTŮ S DIABETEM
Telemedicína je v diabetologické praxi prováděna již nyní, v podobě konzultací s pacientem, a to nejčastěji telefonickou formou, méně často e-mailem, zřídka videohovorem nebo videokonferencí. Telefonická konzultace je také nejpřístupnější formou distanční péče pro naprostou většinu pacientů. Rozhodující roli při usnadňování distanční konzultace má přístupnost elektronických dat týkajících se glukózy, ale třeba i krevního tlaku nebo fyzické aktivity (hodnocené běžně počtem kroků za den nebo délkou jejího trvání). Jako efektivní a snadné se dnes jeví jejich zpracování v cloudových systémech.
Cloudové systémy umožňují rychlé zpracování dat sbíraných za delší časový úsek, vyhodnocení průměrů hodnot glykémie a jejich variability (SD – směrodatná odchylka; CV – variační koeficient), TIR, TBR, TAR i souhrnný pohled na denní glykemické křivky – tzv. modální den nebo nověji AGP (average glucose profile) (obr. 2). Z dostatečného množství údajů je možné posoudit GMI a compliance pacienta (čas, po který používá příslušnou technologii, a způsob, jakým s ní pracuje). Vzdáleně lze hodnotit nastavení inzulinové pumpy, bolusového kalkulátoru, ale také přítomnost rizika syndromu nerozpoznávání hypoglykémie, a to vyplněním jednoduchého dotazníku, Clarkovou metodou nebo pomocí skóre GOLD. Vzdáleně lze již dnes hodnotit elektronicky (v cloudu) vedený jídelníček, na jehož základě je možné stanovit a upravovat individuální dietní plán a posuzovat jeho úspěšnost, a to zejména nutričními terapeuty. Důvody pro preferenci dat zpracovaných v cloudu oproti tabelárním údajům zaslaným pacientem (třeba i v elektronické formě, nikoliv ručně zapsaným, byť i s takovými podklady lze s nevelkou mírou komfortu pracovat) ilustruje tab. 1.
Obr. 2. Použití AGP (average glucose profile) v cloudu systému intermitentně skenované CMG Freestyle Libre (Abbott) 
Tab. 1. Pečlivý, přesto nedostatečný záznam údajů monitorovaných pacientem v souvislosti s poruchou glykoregulace. Chybí množství potravin a údaje o intenzitě fyzické aktivity. Tabelární data připravená pacientem v elektronické podobě (MS Excel). 
Nedílnou součástí diabetologické praxe je edukace pacienta a osob, jež o něj pečují. Edukace pacienta je časově a často i emocionálně velmi náročná, avšak nezbytná pro optimální výsledky komplexní diabetologické péče (6). Edukace pacientů může probíhat skupinově, pokud se jedná o obecně platné principy zvládání onemocnění; edukaci cílenou na specifickou situaci pacienta je však nezbytné vést individuálně.
Specifická je také péče o pacientky v období gravidity, kdy se rychle mění inzulinová senzitivita a dávkování inzulinu, a o pacienty se syndromem diabetické nohy nebo rizikem jeho vzniku. V druhém případě je nezbytné správně rozhodnout o diagnóze podle celkových příznaků, lokální teploty končetiny, otoku, kalorických změn a deformit. V tomto případě je vhodné uvažovat o součinnosti s metodami domácí péče, která pacientům často asistuje při hojení defektů. Telemedicína je však u nemocných se syndromem diabetické nohy až krajní metodou, pokud jiné možnosti nepřicházejí v úvahu nebo jsou nepřiměřeně komplikované.
Přehled možných distančních výkonů v diabetologii, který vychází z již existujících prezenčních výkonů a nepokrytých potřeb vzdálené péče, je uveden v tab. 2.
Tab. 2. Specifikace možných telemedicínských výkonů v diabetologii 
PŘÍNOSY TELEMEDICÍNSKÝCH METOD V OBORU DIABETOLOGIE A JEJICH PRAKTICKÉ ASPEKTY
Pacienti s diabetem mellitem 1. typu (DM1) jsou zatím trvale odkázáni k intenzifikované léčbě inzulinem. Aby mohli relativně rizikovou léčbu praktikovat správně, je nutné, aby si osvojili celou řadu dovedností a několikrát denně je aktivně používali. Jde zejména o počítání sacharidů, flexibilní dávkování inzulinu a kvalitní selfmonitoring a jejich propojení s běžným denním režimem. S ohledem na významné pokroky v léčbě inzulinem i monitorování glukózy, ale také v technologiích inzulinových pump a automatických systémech pro dávkování inzulinu v posledních letech přibývají informace z klinického výzkumu, které nám ukazují, jaké metody jsou v péči o pacienty s DM1 nejefektivnější a nejbezpečnější. Pro diabetiky 1. typu je jistě velmi efektivním způsobem léčby inzulinová pumpa s automatickými funkcemi vázanými na souběžnou kontinuální monitorování glukózy v reálném čase (rt-CGM). Pro řadu pacientů je však tento způsob léčby neakceptovatelný – ať už z důvodu příliš velkého zatížení technikou, neochoty nosit na těle dva invazivní vstupy (kanyla + senzor), nesnášenlivosti náplastí nebo jednoduše proto, že je pro ně pohodlnější aplikovat si inzulin pery.
Pro skupinu pacientů s DM1, kteří chtějí aplikovat inzulin pery, přináší důležité poselství česká studie COMISAIR publikovaná v prestižním časopise Diabetes Care. Ukazuje, že tito pacienti profitují z rt-CGM stejně jako pacienti na inzulinových pumpách, tedy že rozhodující pro lepší kompenzaci diabetu je právě způsob monitorování glukózy, ne způsob podávání inzulínu (7). Podle doporučení České diabetologické společnosti ČLS JEP z roku 2019 by mělo být každému pacientovi s DM1 nabídnuto kontinuální monitorování glukózy pomocí senzoru, preferenčně v reálném čase (8). Glykemické senzory a práce s jimi získanými daty představují v diabetologii klíčový prvek umožňující přelomovou změnu v péči. Dostupnost a úhrada senzorů, které jsou v Česku pro pacienty s DM1 na špičkové úrovni, nám revoluční změnu péče o tyto nemocné reálně umožňuje a diabetologové i jejich pacienti si pokročilé metody telemonitoringu rychle osvojili.
Monitorování pacientů probíhá nejčastěji pomocí aplikace v „chytrém“ telefonu, jež v případě připojení k internetu umožňuje bezprostřední přenos údajů do datového úložiště a odtud propojení k dalším členům rodiny, pečovatelům nebo zdravotníkům. Strojová analýza glykemických dat je běžnou součástí zpráv generovaných v cloudovém řešení CGM a AHCL, nicméně jde pouze o velmi obecnou analýzu, která stále vyžaduje další detailní práci lékaře s pacientem, aby mohla být poskytována individualizovaná telemedicína.
V této souvislosti je nezbytné rozlišovat mezi elektronizací zdravotnictví a telemedicínou. Elektronizaci lze vnímat spíše jako zajištění bezpečné infrastruktury a interoperability datových systémů, které lze standardizovat a vymáhat. Elektronizace je nezbytnou podmínkou pro zajištění základních telemedicínských procesů a poskytování individualizované medicíny na dálku. Příklad použití strojové analýzy, která umožňuje posoudit efektivitu léčby díky srovnání s předchozím obdobím, je uveden na obr. 3.
Obr. 3. Porovnání kompenzace diabetu ve dvou časových obdobích strojovou analýzou k posouzení efektivity změn v nastavení systému pokročilého hybridního uzavřeného okruhu pro dávkování inzulinu (AHCL) Medtronic Minimed 780G v cloudu Carelink 
TELEMEDICÍNA V OBDOBÍ PANDEMIE
Ačkoli se většinou experti shodují, že telemedicína má být komplementární ke klasickým postupům ve zdravotní péči, je nezbytné vzít v úvahu také kontext poskytování péče. Ten se výrazně změnil v době pandemie COVID-19.
Zajímavá analýza z USA se zaměřila na 10,5 milionu ambulantních kontaktů, které proběhly mezi 1,5 mil. pacientů a lékaři v době pandemie COVID-19. Více než polovina nemocných během sledovaného období absolvovala pouze osobní návštěvy, zatímco u 41 % pacientů probíhala péče kombinovaným způsobem, osobně i virtuálně, a u 6 % (tj. necelých 92 tisíc pacientů) pouze virtuálně. U pacientů, kteří využívali oba typy péče, bylo zjištěno 76 % osobních návštěv a 24 % virtuálních konzultací. Počet osobních návštěv výrazně poklesl, když vypukla pandemie, přičemž v dubnu a květnu 2020 jich ubylo obzvláště významně. Počet virtuálních návštěv se na začátku pandemie zvýšil a zůstal stabilní po zbývající měsíce z doby trvání studie. S poklesem počtu osobních návštěv a nárůstem využívání telemedicíny nedošlo v celkovém počtu konzultací k významné změně, což naznačuje, že virtuální péče byla v prostředí ambulantní péče substituční, nikoliv aditivní (9).
Jiná studie zkoumala časnou péči po propuštění z nemocnice v souvislosti s pandemií COVID-19. Celkový počet ambulantních návštěv po dimisi zůstal z větší části stejný. Před pandemií 72 % pacientů propuštěných z nemocnice absolvovalo následnou ambulantní návštěvu. Tento podíl se v květnu 2020 mírně zvýšil na 75 %, ale brzy poté klesl na úroveň před pandemií. Analýza odhalila, že od dubna 2019 do dubna 2020 se snížil z 72 % na 55 %. Průměrný počet osobních ambulantních návštěv na jednoho pacienta se klesl z 2,9 v roce 2019 na 2,3 v roce 2020. Mezitím se proporce distančních kontrol zvýšila z nuly v dubnu 2019 na 46 % v dubnu 2020. Průměrný počet distančních kontrol na jednoho propuštěného pacienta vzrostl z 0,02 v roce 2019 na 0,7 v roce 2020, přičemž toto zvýšení o téměř 0,7 zcela kompenzovalo pokles počtu osobních návštěv (10).
Otázka časné péče po propuštění z nemocnice je u pacientů s diabetem vysoce aktuální, protože se jim za hospitalizace často mění antidiabetická léčba, bývá nasazen inzulin, mnohdy v intenzifikovaném režimu, a po dimisi je nutné přehodnotit léčebné strategie a optimalizovat léčbu s přihlédnutím k aktuálnímu stavu, novým komorbiditám nebo zhoršení dosavadních a případné diabetogenní léčbě, nejčastěji kortikosteroidy.
ZÁVĚR
Diabetologie je v současné době na telemedicínu nejen připravena, ale již ji reálně provádí. K jejímu většímu rozšíření do běžné nepandemické péče je nutné zajistit jednoduchý, ale robustní legislativní rámec, vyřešit otázku definic správné telemedicínské praxe a připravit udržitelný a motivační systém jejího financování. Principy telemedicíny, její možnosti i limitace je nutné vysvětlit i pacientům. Jistě je při implementaci telemedicíny nezbytné uplatňovat princip prokázání nákladové efektivity, nad její rámec ještě uvažovat i nad případnými změnami v kvalitě života pacientů a také nad podmínkami, za jakých by měla být prováděna, aby s dobrým úmyslem nedošlo k negativnímu narušení fungujícího systému zdravotní péče.
Adresa pro korespondenci:
prof. MUDr. Martin Prázný, CSc., Ph.D., FRCP(Edin)
3. interní klinika 1. LF UK a VFN
U Nemocnice 1, 128 08 Praha 2
e-mail: martin.prazny@lf1.cuni.cz
Zdroje
- Friedecký B, Kratochvíla J, Springer D a kol. Diabetes mellitus – laboratorní diagnostika a sledování stavu pacientů. Česká společnost klinické biochemie ČLS JEP, Česká diabetologická společnost ČLS JEP, 29. 1. 2019. Dostupné na: www.diab.cz/dokumenty/standard_labor_2019.pdf
- American Diabetes Association. 6. Glycemic targets: Standards of medical care in diabetes – 2021. Diabetes Care 2021; 44 (Suppl 1): S73–S84.
- Battelino T, Danne T, Bergenstal RM et al. Clinical targets for continuous glucose monitoring data interpretation: recommendations from the international consensus on time in range. Diabetes Care 2019; 42 : 1593–1603.
- Škrha J, Pelikánová T, Prázný M, Kvapil M. Doporučený postup péče o diabetes mellitus 2. typu. Česká diabetologická společnost ČLS JEP, 31. 5. 2020. Dostupné na: www.diab.cz/dokumenty/standardy_DM_aktual_2020.doc
- American Diabetes Association. 10. Cardiovascular disease and risk management: standards of medical care in diabetes – 2021. Diabetes Care 2021; 44 (Suppl 1): S125–S150.
- American Diabetes Association. 5. Facilitating behavior change and well-being to improve health outcomes: standards of medical care in diabetes – 2021. Diabetes Care 2021; 44 (Suppl. 1): S53–S72.
- Šoupal J, Petruželková L, Grunberger G et al. Glycemic outcomes in adults with T1D are impacted more by continuous glucose monitoring than by insulin delivery method: 3 years of follow-up from the COMISAIR study. Diabetes Care 2020; 43 : 37–43.
- Prázný M, Rušavý Z, Šumník Z a kol. Použití inzulinové pumpy a glukózových senzorů u pacientů s diabetem léčených inzulinem. DMEV 2019; 22 : 152–169. Dostupné na: www.diab.cz/dokumenty/doporuceny_postup_inzulin_pumpa.pdf
- Zachrison KS, Yan Z, Schwamm LH. Changes in virtual and in-person health care utilization in a large health system during the COVID-19 pandemic. JAMA Netw Open 2021; 4: e2129973.
- Bressman E, Russo A, Werner RM. Trends in outpatient care and use of telemedicine after hospital discharge in a large commercially insured population. JAMA Health Forum 2021; 2: e213685.
Štítky
Adiktológia Alergológia a imunológia Angiológia Audiológia a foniatria Biochémia Dermatológia Detská gastroenterológia Detská chirurgia Detská kardiológia Detská neurológia Detská otorinolaryngológia Detská psychiatria Detská reumatológia Diabetológia Farmácia Chirurgia cievna Algeziológia Dentální hygienistka
Článek ÚVODEMČlánek Telemedicína? Inovace!Článek Etika telemedicínyČlánek Rozlišujme názory a faktaČlánek John Michael Bishop (* 1936)Článek Za docentem Janem Švábem
Článok vyšiel v časopiseČasopis lékařů českých
Najčítanejšie tento týždeň
2021 Číslo 7–8- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Facilitovaná subkutánna imunoglobulínová terapia u seniorov s imunodeficienciami v reálnej praxi
- fSCIG v reálnej klinickej praxi u pacientov s hematologickými malignitami
-
Všetky články tohto čísla
- ÚVODEM
- Telemedicína? Inovace!
- Manuál k elektronickému zdravotnictví
- Potenciál digitalizace českého zdravotnictví: Schopnost digitalizace jako míra vyspělosti
- Právní rámec telemedicíny jako způsobu poskytování zdravotní péče
- Etika telemedicíny
- Telemedicína v ordinaci všeobecného praktického lékaře
- Digitalizace a telemedicína v diabetologii
- Telemedicína v péči o pacienty se syndromem diabetické nohy
- Telemedicína, obezita, diabetes a životní styl v praxi
- Využití telemedicíny v kardiologii: Od monitorování EKG k umělé inteligenci
- Umělá inteligence zlepšuje screening karcinomu prsu
- 24hodinový profil pohybového chování seniorů z hlediska jeho intenzity, typu a postury v kontextu obezity: Výsledky z pilotní studie během pandemie COVID-19
- Kongres Fóra evropských pacientů (EPF 2021): Pacienti a technologie jako klíčoví hybatelé digitalizace zdravotnictví
- Mitochondrie – od vzniku po dnešní terapeutické možnosti
- COVID-19, postkovidový syndrom a postvakcinační komplikace v neurologické ambulanci
- Rozlišujme názory a fakta
- Protilátky po prodělaném onemocnění COVID-19 poskytují dostatečnou a dlouhodobou ochranu před reinfekcí
- John Michael Bishop (* 1936)
- Zemřel doc. MUDr. Vilibald Vladyka, CSc.
- Za docentem Janem Švábem
- PŘEDNÁŠKOVÉ VEČERY SPOLKU ČESKÝCH LÉKAŘŮ V PRAZE (LEDEN – BŘEZEN 2022)
- Časopis lékařů českých
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- COVID-19, postkovidový syndrom a postvakcinační komplikace v neurologické ambulanci
- Manuál k elektronickému zdravotnictví
- Mitochondrie – od vzniku po dnešní terapeutické možnosti
- Právní rámec telemedicíny jako způsobu poskytování zdravotní péče
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



