-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Abstrakta přednášek z IX. SLAPSKÉHO SYMPOSIA, MĚŘÍN, 16. – 18. ČERVEN 2011
Vyšlo v časopise: Čes. Revmatol., 19, 2011, No. 3, p. 132-146.
Kategória: Abstrakta
Vývoj poškození kloubu u RA
Šenolt L
Revmatologický ústav, Praha
Revmatoidní artritida (RA) je chronické autoimunitní onemocnění, které se projevuje zánětlivou aktivitou a hyperplazií synoviální tkáně. Výsledkem je zúžení kloubní štěrbiny, vznik kostních erozí a kloubních deformit. Onemocnění obvykle vzniká na několika málo kloubech a postupně se šíří na většinu kloubů. Příčina vzniku RA není dosud zcela známa. V tomto sdělení bude autor hodnotit roli jednotlivých buněk a tkání na patogenezi RA s důrazem na cirkulující aktivní synoviální fibroblasty, dále bude diskutovat pravděpodobné místo vzniku onemocnění a možnost jeho šíření. Diskutovány budou také biomarkery s prediktivním významem pro progresi anebo naopak dobrý průběh onemocnění. Důležitou součástí sdělení bude posouzení vlivu biologické léčby na poškození kloubu u RA.
Rituximab v běžné praxi léčby revmatoidní artritidy, zkušenosti z evropských registrů a ATTRA
Pavelka K
Revmatologický ústav, Praha
V posledním roce byly publikovány některé významné RCT studie s rituximabem u revmatoidní artritidy (RA). Jde především o studie SERENE a MIRROR, které potvrdily účinnost rituximabu (RTX) u methotrexát (MTX) selhávajících pacientů. Další významnou studií je studie IMAGE, která potvrdila účinnost RTX u MTX naivních pacientů. Dále byla zveřejněna studie u pacientů léčených RTX po TNF selhání, která potvrdila zpomalení strukturální progrese po dvou letech léčby.
Celkem 10 evropských registrů spojilo své výsledky v iniciativě CERRERA, které přinesly cenné výsledky. Především bylo zjištěno, že i v běžné klinické praxi je RTX účinnější u RF a anti CCP pozitivních pacientů než u séronegativních. Dále bylo zjištěno, že kombinace RTX + leflunomid (LEF) byla účinnější než kombinace RTX + MTX při identické toleranci.
Byly také získány vlastní výsledky s léčbou RTX v České republice. Bylo analyzováno celkem 242 pacientů léčených RTX v registru ATTRA. Kombinaci RTX + MTX mělo 65 % pacientů, RTX + LEF 13 %, na monoterapii RTX bylo 17,4 % pacientů. Všichni pacienti absolvovali minimálně 1 sérii RTX, ale část pacientů již měla 5 sérií. Průměrná doba do druhé série byla 44 týdnů. Iniciální aktivita byla vysoká, když průměrné DAS 28 bylo 6,4 a po dvou letech léčby 2,7, iniciální CRP 32,6 mg/l pokleslo na konečných 12,6 mg/l a FW 46,6 mm/hod na 15,0 mm/h. Odpovědi dle EULAR bylo dosaženo u 80 % pacientů. Účinnost léčby při opakování léčby byla identická co se týká vlivu na DAS 28 a mírně nižší co se týká vlivu na reaktanty akutní fáze. Závažné nežádoucí účinky se vyskytly u 11,6 % pacientů (89,0/1000 pac./roků), závažné infekce pak 13,2/1000 pac./roků. Infuzní reakce se vyskytly u 20/242 pacientů, což dává výskyt 13,2/1000 pac./roků.
Závěrem můžeme říci, že RTX je vysoce klinicky účinný u aktivní RA i v běžné klinické praxi, přičemž jeho účinnost neklesá časem. Výskyt závažných infekcí odpovídá zkušenostem ostatních registrů a nepřevyšuje výskyt infekcí při léčbě MTX.
Tocilizumab, biologikum první volby u RA
Mann H
Revmatologický ústav, Praha
Podle nových doporučení České revmatologické společnosti pro léčbu revmatoidní artritidy se tocilizumab, jako první lék s jiným mechanismem účinku, postavil po bok blokátorů TNF alfa do první linie biologické léčby RA. Účinnost tocilizumabu u nemocných po selhání léčby chorobu-modifikujícími léky byla prokázána v klinických hodnoceních III. fáze (LITHE, OPTION, TOWARD). V letošním roce byly prezentovány první klinické výsledky klinického hodnocení fáze IIIb ACT-RAY, ve kterém byla porovnávána účinnost a bezpečnost tocilizumabu v kombinaci s methotrexátem s monoterapií. V týdnu 24 dosáhlo remise 40 % nemocných léčených kombinací a 35% nemocných léčených monoterapií tocilizumabem. Rozdíl mezi skupinami nebyl statisticky významný. Nemocní na monoterapii tocilizumabem měli méně často elevace ALT. V klinickém hodnocení ACT-SURE byla srovnávána účinnost monoterapie tocilizumabem s kombinovanou léčbou tocilizumab+DMARD. Ani v tomto klinickém hodnocení nebyl po půl roce léčby významný rozdíl v účinnosti mezi skupinami. Dlouhodobá data extrahovaná z klinických studií svědčí pro příznivý bezpečností profil tocilizumabu. Tocilizumab lze tedy považovat za vhodný lék první linie, zvláště u nemocných s kontraindikací methotrexátu nebo jiných DMARD.
Vzestup NK a NKT buněk u nemocných s revmatoidní artritidou po léčbě rituximabem
Kryštůfková O, Hulejová H, Król P1, Pavelka K, Šenolt L, Vencovský J,
Revmatologický ústav a Klinika revmatologie 1. lékařská fakulta, UK Praha, 1Klinika dětského a dorostového lékařství 1. lékařská fakulta, UK, Praha
Úvod: Rituximab (Rtx) je monoklonální protilátka proti CD20 registrovaná pro léčbu revmatoidní artritidy (RA), která působí rychlou depleci B lymfocytů. Jeho účinek je založen, mimo jiné, na buňkami zprostředkované cytotoxicitě závislé na protilátkách (ADCC) a hlavním efektorem mechanismu jsou NK buňky. Jejich úvodní konzumpce je následována zvýšenou produkcí a prodloužením přežití. NKT buňky (NKT bb) a gamma/delta T lymfocyty (γδT bb, CD3bright) jsou nekonvenčními subpopulacemi T lymfocytů schopné regulace imunitní odpovědi rychlou sekrecí cytokinů a mají také cytotoxické schopnosti. U nemocných s RA byly nalezeny snížené počty NK i NKT bb v cirkulaci a jejich expanze v zánětlivé synoviální tkáni. Byl popsán vzestup procent i absolutních počtů NK a NKT buněk v cirkulaci u nemocných se SLE nebo RA léčených Rtx. Cílem naší studie bylo zjistit změny NK a NKT lymfocytů v periferní krvi nemocných s RA po léčbě Rtx a zhodnotit vztah těchto změn ke klinické odpovědi.
Metoda a výsledky: U skupiny 25 nemocných s RA léčených Rtx jsme pomocí 7barevné průtokové cytometrie nalezli významný vzestup procentuálního zastoupení NK, NKT a CD3bright T lymfocytů (p=0,004; 0,007 a 0,002) 8 týdnů po podání Rtx. Významně stoupaly také absolutní počty NK a γδT bb (p=0,02).
U nemocných s lepší klinickou odpovědí v 16. týdnu po podání Rtx vyjádřenou větším poklesem hodnoty DAS28 skóre, byl předcházející vzestup procentuálního zastoupení NK a NKT lymfocytů menší a korelace těchto parametrů byla negativní (pro NK bb signifikantní; p=0,03). Naopak, čím více stoupaly absolutní hodnoty NK a NKT bb tím více klesala aktivita, což se odrazilo v pozitivní korelaci s poklesem DAS28 skóre. Pro NKT bb byl tento vztah signifikantní (p = 0,02), právě tak jako pro změny absolutních hodnot celkových lymfocytů (p < 0,0001). V případě γδT bb jsme podobný vztah s účinkem Rtx nenašli.
Závěr: NK, NKT a γδT buňky významně stoupají u nemocných s RA po depleci B lymfocytů rituximabem. Většímu poklesu DAS skóre předchází menší vzestup % NK bb, což ukazuje na možnou trvající konzumpci NK bb při stále probíhající ADCC s následnou lepší klinickou odpovědí. Usuzujeme, že podobný mechanismus může platit i pro dynamiku NKT buněk. Korelace vzestupu absolutních počtů NK a NKT buněk se zlepšením klinické aktivity souvisí s vývojem celkových lymfocytů. Zároveň ukazuje na jejich podíl v regulačním účinku terapie anti-CD20 nebo na jejich redistribuci z míst aktivity RA do cirkulace. Význam změn počtů γδT buněk si vyžádá další studium.
Abatacept – výsledky ze studií i z běžné klinické praxe registrů potvrzují dobrý poměr účinnost/ bezpečnost
Pavelka K, Horák P1, Chroust K2
Revmatologický ústav Praha, 1III. interní klinika FN Olomouc a LF UP Olomouc, 2IBA Brno
Abatacept je biologický lék, který inhibuje aktivaci T lymfocytů, čímž se liší od ostatních biologik. Ve fázi III. klinického zkoušení bylo provedeno celkem 7 studií, které potvrzují jeho účinnost u různých populací pacientů s RA, konkrétně u pacientů selhávajících na MTX nebo jiném DMARD, dále u pacientů se selháním anti TNF, ale rovněž u pacientů s časnou RA, zatím naivních na MTX (studie AGREE). V této studii bylo možné navodit u vysokého počtu nemocných remisi nebo stav nízké aktivity. V řadě studií (AIM, ATEST) byl potvrzen setrvalý a vzrůstající klinický benefit mezi měsícem 6–12. Abatacept také výrazně zpomaluje rentgenovou progresi RA, jak prokazují 5letá data z extenze studie AIM.
V národním registru ATTRA bylo sledováno 140 pacientů po dobu 12 měsíců. Průměrný věk pacientů byl 52,2 ± 11 let a trvání nemoci 12,7 ± 8,2 let. Ve skupině převažovaly ženy (80 %). Vstupní aktivita byla vysoká DAS 28 5,9 ± 1,1 a signifikantně poklesla v týdnu 16 a dále klesala k týdnu 52 na konečných 3,5 ± 1,3 (p < 0,001). Dobré odpovědi dle EULAR bylo docíleno u 40 % pacientů, střední u 51,1 %, stavu remise (DAS 28 < 2,6) bylo po roce léčby dosaženo u 24,4 % pacientů, ve stavu nízké aktivity (DAS 28 < 3,2) pak bylo 40 % pacientů. Naopak ve stavu vysoké aktivity (DAS 28 > 5,1) bylo pouze 13,3 % pacientů (iniciálně 78,2 %). Zároveň bylo publikováno výrazné zlepšení kvality života hodnocené pomocí EuroQuol a HAQ. Nežádoucí účinky se vyskytly u 16 % pacientů, závažné nežádoucí účinky u 5 % pacientů. Zároveň infekce pak u 1,5 % pacientů (2/140).
Zároveň lze říci, že zkušenosti z národního registru ATTRA potvrzují data z otevřených randomizovaných fází RCT a ostatních registrů. Abatacept je cenný biologický lék se vzrůstající klinickou aktivitou, významným vlivem na rentgenovou progresi a přijatelnou toxicitou.
Časná léčba revmatoidní artritidy adalimumabem – nové výsledky ze studie OPTIMA
Pavelka K
Revmatologický ústav, Praha
Kombinovaná léčba adalimumabem (ADA) plus methotrexátem (MTX) byla účinná u časných, MTX naivních pacientů, když stavu nízké aktivity v týdnu bylo dosaženo u většiny pacientů v týdnu 26.
Cílem této studie bylo analyzovat skupinu pacientů, kteří dosáhli terapeutické odpovědi v týdnu 26. Byli randomizováni do skupiny, která pokračovala v léčbě ADA + MTX a do skupiny, která pokračovala v léčbě MTX + placebem. Pacienti byli hodnoceni v týdnu 78 (po dalším roce léčby).
Cílem 102 pacientů, kteří dokončili 26 týdnů bylo randomizováno do skupiny u které byl vysazen ADA a 165 jich pokračovalo v kombinované léčbě ADA + MTX (tab. 1). Po 1 roce byla proporce pacientů v remisi (DAS 28 < 2,6) mírně vyšší u skupiny, která pokračovala v léčbě ADA (66 vs. 86, p = 0,001) a rovněž ve stavu nízké aktivity (DAS 28 < 3,2) (81 vs. 91, p = 0,04). Rozdíly v rtg progresi však nebyly mezi oběma skupinami signifikantní (p = 0,06) a rovněž ve funkci nebyl rozdíl (p = 0,69).
Většina pacientů s časnou revmatoidní artritidou dosáhla při léčbě ADA + MTX po 6 měsících stavu nízké aktivity. Tento stav je možné udržet i dalších 12 měsíců a to i u pacientů, kteří vysadili ADA. Výsledky této studie ukazují, že i když většina pacientů profituje při pokračování léčby ADA + MTX, u části z nich lze ADA vysadit.
Tab. 1. (Emery et al. Abstract EULAR 2011) 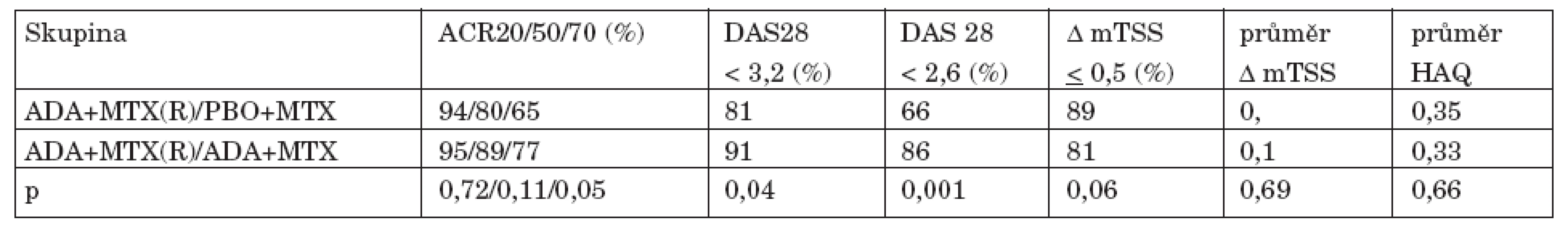
Mikuliczova choroba s jednostranným exoftalmem v revmatologické diferenciální diagnostice
Hrnčíř Zb, Laco J1, Slezák R2, Rencová E3, Drahošová M4, Brtková J5
II. interní klinika, 1Fingerlandův ústav patologie, 2Stomatologická klinika, 3Oční klinika, 4Ústav klinické imunologie a alergologie, 5Radiodiagnostická klinika, Lékařská fakulta UK a FN Hradec Králové
Mikuliczova choroba (MCh) se vyznačuje nebolestivým, oboustranným chronickým zvětšením slinných a slzných žláz; dlouhodobě byla považována za variantu Sjögrenova syndromu (SjS). Imunohistochemická šetření z posledních let však prokázala, že jde o chorobu ze skupiny nemocí se vztahem k IgG4, způsobenou infiltrací postižených orgánů/tkání lymfocyty a IgG4+ plasmatickými buňkami s následnou fibrosklerózou. MCh má zpravidla dobrou odpověď na glukokortikoidy.
Demonstrace MCh s asymetrickou infiltrací orbit.
(Popis pozorování): Nyní 63letá žena byla vyšetřována pro 4 roky trvající oboustranné nebolestivé zvětšení podčelistních slinných žláz a zhruba 2 roky progredující pravostranný exoftalmus, spojený se zduřením tváře pod pravým okem. Byl prokázán deficit slzivosti, ale tvorba slin byla v normě. Anti SSA/Ro a anti SSB/La protilátky byly negativní. Sérová hodnota IgG4 44,68 g/l (norma < 0,9 g/l). MR scan orbit: oboustranně, ale hlavně vpravo, zvětšení slzné žlázy a infiltrace orbit. Byla excidována levá podčelistní slinná žláza a infiltrát pod pravým okem. Mikroskopická analýza prokázala sklerozující sialoadenitidu a tkáň orbity penetrující infraorbitálním kanálkem do podkoží tváře, v obou případech s výraznou lymfoplazmocelulární infiltrací. Imunohistochemické vyšetření umožnilo průkaz excesivního množství IgG4+ plasmatických buněk. Diagnózu MCh s jednostranným exoftalmem v konceptu nemocí se vztahem k IgG4 potvrdila i velmi dobrá odpověď na prednisolon (největší vstupní dávka byla 32 mg, udržovací dávka 8 mg denně): zduření pod pravým okem vymizelo do 3 dnů, ostatní projevy do 3 měsíců. Kontrolní MR scan prokázal ústup zvětšení slzných žláz a značnou regresi orbitálního infiltrátu. Po 6měsíční terapii je nemocná bez obtíží, s normálním somatickým nálezem a má hladinu IgG4 v séru 3,14 g/l. Bližší analýza tohoto pozorování je na jiném místě (1).
Závěr: MCh je onemocnění odlišné od SjS; z klinického pohledu je důležité, že zpravidla dobře reaguje na glukokortikoidní terapii. Jednostranný exoftalmus může mít v revmatologické diferenciální diagnostice i jiné vysvětlení, než jako projev Wegenerovy granulomatózy.
Literatura u autora
Současné možnosti stanovení rizika fraktur a kvality kosti u postmenopauzální osteoporózy
Horák P, Skácelová M, Žurek M
III. interní klinika nefrologie, revmatologie, endokrinologie, LF UP Olomouc
Osteoporóza je časté metabolické onemocnění skeletu spojené s velkou zdravotní a ekonomickou zátěží jednotlivce i společnosti. Údaje z jednotlivých zemí se často rozcházejí, jedno je však jisté, ve vyspělých zemích je osteoporóza závažný zdravotnický a socioekonomický fenomén. Hlavním klinickým příznakem osteoporózy jsou fraktury při nepřiměřeně malém traumatu, eventuálně spontánně vznikající. Typické lokalizace osteoporotických fraktur jsou kompresní zlomeniny obratlových těl, zlomeniny distálního předloktí a zlomeniny krčku stehenní kosti.
Klinická diagnostika osteoporózy se opírá o anamnestická data (léčba kortikoidy, věk menopauzy, mentální anorexie, další choroby, rizikové faktory) a objektivní nález (astenický habitus, bolesti páteře, snížení tělesné výšky, hyperkyfóza Th páteře). Při hodnocení rizika osteoporotické zlomeniny lze využít tzv. FRAX® indexu, který hodnotí desetileté riziko zlomeniny na základě statisticky nejvýznamnějších rizikových faktorů jako je věk, pohlaví, předchozí zlomeniny, rodinná anamnéza, abusus alkoholu či kouření, přítomnost sekundární osteoporózy či terapie glukokortikoidy. Model FRAX® byl vyvinutý na bázi studia rozsáhlých populačních kohort Evropy, Severní Ameriky, Asie a Austrálie. Index FRAX® je zpracováván pro jednotlivé populace a je dostupný on-line. Zobrazovací metody při diagnostice osteoporózy a posouzení rizika zlomenin se opírají o osteodenzitometrické metody. V dnešní době může poskytnout kostní denzitometrie i řadu dalších analýz skeletu včetně morfometrie obratlových těl či analýzy struktury kyčle (hip structure analysis). Jedná se o metodu strukturální analýzy, která se provádí pro účely biomechanické interpretace průřezových hodnot proximálního femuru z dvojrozměrných denzitometrických obrazů. K posouzení poměru trabekulární a trámčité kosti lze využít i metody spirální QCT (Quantitative Computed Tomography), umožňující analýzu kortikální i trámčité kosti v dané oblasti jakož i zhodnocení parametrů jako jsou BMD, BMC (bone mineral content), kortikální obvod či tloušťka. Uvedené hodnoty je možno stanovit v kompartmentu kosti kompaktní i trámčité jakož i v celkovém kostním kompartmentu proximálního, distálního či ultradistálního radia. V nových klinických studiích se objevuje i metoda FEA - finite element analysis. Jedná se o klinickou aplikaci metod založených na FEM (Finite Element Method), neboli metodě konečných prvků, které hledají řešení komplikovaných parciálních diferenciálních rovnic, které jsou matematicky eliminovány či převedeny na běžné diferenciální rovnice. Použití matematické metody FEM pro studium fyzikálních systémů je pak označováno jako FEA. Nedílnou součástí diagnostiky osteoporózy je i posouzení kostního obratu pomocí ukazatelé kostní novotvorby či resorpce.
Insuficiency fracture u muže
Vyskočil V1,2, Pavelka T2
1Klinika ortopedie a traumatologie pohybového ústrojí – traumacentrum, Fakultní nemocnice Plzeň, 2Osteocentrum, II. interní klinika, FN Plzeň
Insuficiency fractures – jsou typem únavové zlomeniny. Jsou definovány jako poranění vznikající minimálním přetížením kosti se změněnou strukturou ve smyslu ztráty elasticity. Rizikové faktory jsou menopauza, léčba kortikoidy, hormonální léčba, ozařování. Kritická je kombinace radiační terapie u postmenopauzální ženy. U mužů je v literatuře zmínka jen o několika ojedinělých případech.
Bolest je prvním příznakem. Na klasickém RTG snímku se nález objeví s odstupem v průměru 2–3 měsíců od vzniku subjektivních obtíží. Autoři uvádějí kazuistiku 70letého muže 3 roky po diagnostikovaném adenokarcinomu prostaty s hormonální léčbou a radioterapii. Pro kumulaci na scintigrafii v oblasti kyčle odeslán na ortopedickou kliniku k vyšetření. Subjektivně bez obtíží, klinický nález na kyčelním kloubu v normě. RTG snímek byl hodnocen jako negativní bez strukturálních změn včetně traumatických. Vzhledem k nespecifickému nálezu bylo RTG vyšetření opakováno s odstupem 6 týdnů. V té době byl již na RTG jasný nález zlomeniny. Bylo provedeno CT vyšetření k upřesnění rozsahu poranění a k vyloučení strukturálních změn ve smyslu metastáz. MRI pro zcela jasný nález již nebylo indikováno. Provedena DXA, kde v oblasti bederní páteře byl prokázán normální nález -0,8 SD (směrodatné odchylky) od normy, v oblasti kyčle vlevo -0,9 SD, pouze v oblasti předloktí prokázána osteoporóza -3,0 SD.
Vzhledem k asymptomatickému průběhu nemocný léčen konzervativně-klidovým režimem, chůze o berlích, medikamentózně bisfosfonáty – Actonel 35 mg 1x týdně spolu s Ca a aktivním metabolitem vit D. Při kontrolním vyšetření po 3 měsících zjištěna protruze hlavice do acetabula, potvrzená na kontrolním RTG snímku a CT. Kontrolní denzitometrie po 3 měsících prokázala signifikantní vzestup denzity ve všech sledovaných oblastech i v oblasti acetabula. Na kontrolním MRI po 6 měsících se zdála zlomenina zhojena a pacient začal zatěžovat. Následně došlo k fragmentaci předního okraje a stropu acetabula se střídavými zónami sklerotizace a osteoporózy. O 2 měsíce později zhojení všech vitálních fragmentů, ke zhojení sklerotických fragmentů nedošlo.
Kontrolní DXA ukázala nárůst BMD +5,3 % v oblasti páteře, ale kyčle bez signifikantních změn. Následné CT prokázalo pakloub s protruzí hlavice do acetabula a z těchto důvodů přistoupeno v březnu k osteosyntéze – přemostění pakloubu, dekortikaci, spongioplastice. Po 3 měsících dochází k nekrotickým změnám na hlavici pravého femuru a přistoupeno k revizi, odstraněny abscesy kolem stehů s doprovodnou ATB léčbou.
Provedena QCT denzitometrie k posouzení stavu skeletu v oblasti acetabula, která prokázala těžkou osteoporózu v oblasti acetabula. Zahájena léčba kyselinou zoledronovou 5 mg 1x ročně.
Na kontrolním DXA i QCT po léčbě kyselinou zoledronovou je patrné zlepšení BMD a průkazné zesílení trámců v oblasti acetabula. Pro ledvinné komplikace po podání zoledronátu však pacient další léčbu tímto preparátem odmítl.
Potenciál pentosidinu jako ukazatele kostní kvality u pacientů s osteoporotickými frakturami proximálního femuru
Braun M,1 Vaculík J, Štěpán J, Šenolt L, Pavelka K,1 Dungl P
Revmatologický ústav, Praha a Klinika revmatologie, 1. LF UK Praha; 1Ortopedická klinika 1. LF UK a FN Bulovka, Praha
U pacientů s osteoporózou (OP) je pro hodnocení pevnosti kosti, predikci progrese onemocnění a zvýšení rizika nízkozátěžových OP fraktur proximálního femuru určující kromě kostní denzity i její kvalita. Tu ovlivňuje nejen stupeň mineralizace kosti, ale i míra zesítění kostního kolagenu typu I. Při degradaci kostní tkáně dochází k uvolňování molekul síťujících kolagen, jakými jsou i neenzymaticky vznikající konečné produkty pokročilé glykace (AGEs). Kvantitativní analýza pentosidinu (PEN), reprezentanta AGEs, představuje u OP pacientů nový přístup k hodnocení kvality kostní matrix.
Porovnat množství PEN akumulovaného v kostech a séru pacientů po prodělané OP fraktuře s hladinami PEN kontrolní skupiny s pokročilou osteoartrózou (OA). Korelace laboratorních nálezů s přítomností OP fraktur a sledování vlivu mechanického zatěžování kosti na akumulaci PEN v tkáni odebrané pacientům s OP z kosti lopaty kyčelní a z hlavice femuru. Korelační analýza mezi obsahem PEN v séru a kostních tkáních, sérovými hladinami vyšetřovaných klinicky významných biochemických parametrů kostní remodelace a klinickými nálezy.
Studie shrnuje laboratorní výsledky 74 klinicky vyšetřených pacientů s OP po prodělané fraktuře krčku femuru či pertrochanteru (věk 77 ± 10 let) a kontrolní skupiny tvořené 42 OA pacienty s indikací k implantaci totální endoprotézy kyčelního kloubu (věk 66 ± 10 let). Obsah PEN byl stanoven citlivou HPLC metodou u 102 kostních vzorků OP pacientů (69 z lopaty kosti kyčelní, 33 z hlavice femuru), 42 kontrolních vzorků z hlavice femuru a v krevním séru všech jedinců. Další laboratorní markery kostního metabolismu (25-OH vitamin D, kostní minerály, hormony a enzymy) byly měřeny rutinními biochemickými metodami.
Chromatografickou analýzou byl v séru i kostních vzorcích pacientů s OP frakturou zjištěn statisticky významně vyšší obsah PEN oproti skupině kontrolní (p < 0,01).
Výsledky studie naznačují, že PEN má významný vztah k přítomnosti osteoporotických fraktur a má potenciál zařadit se mezi nové biomarkery reflektující nejen celkové odbourávání kolagenu a úbytek kostní hmoty, ale i predikovat patologické změny kostní mikroarchitektury u OP pacientů.
Poděkování: Práce byla podpořena výzkumnými záměry MZ ČR, reg. č. 00023728.
Hypermobilita I. MTT a hallux valgus
Popelka S, Vavřík P
I. ortopedická klinika 1. LF UK a FN Motol, Praha
Přednoží je oblast, kde zvláště revmatoidní artritida vytváří nejvíce deformit. V literatuře je popsáno několik operačních technik ke korekci deformit prstů nohy. Jedná se o resekční operace, osteotomie v oblasti metatarzů nebo artrodézy.
Často s postižením MTP kloubů prstů je postižen také palec. Dochází k typické valgózní deviaci palce – hallux valgus. K úpravě této deformity bylo postupně navrženo více jak 100 operací v různých modifikacích. Etiologie hallux valgus je multifaktoriální. Velice často u pacientů s revmatoidní je při valgózní deviaci palce přítomna na rentgenovém snímku varozita I. MTT. Úhel mezi I. a II. metatarzem je větší než 10 stupňů. Většinou bývá i kolem 20–25 stupňů. Toto je způsobeno uvolněním kloubu mezi I. metatarzem a os cuneiforme. Vlivem revmatického zánětu dojde k poškození vazů tohoto kloubu a I. metatarz se uhýbá do varozity a vzniká hallux valgus.
Obecně lze říci, že pokud intermetatarzální úhel je do 15 stupňů jsou indikovány různé osteotomie v distální části metatarzu, u intermetatarzálního úhlu 15–20 stupňů se používají osteotomie v diafýze nebo v bazální části metatarzu. Při úhlu nad 20 stupňů a při nestabilitě kloubu mezi I. metatarzem a os cuneiforme se používá Lapidusova operace – artrodéza mezi I. metatarzem a os cuneiforme.
Artrodéza hlezna
Vavřík P, Popelka S
I. ortopedická klinika 1.LF UK a FN Motol, Praha
Artrodéza hlezna je metodou volby při jeho těžkých destrukcích nejrůznější etiologie. Nejčastější příčinou je posttraumatická artróza. Ihned na druhém místě to jsou zánětlivá revmatická onemocnění, zejména RA. Klinicky se destrukce hlezna projevuje silnými bolestmi, omezováním pohybu a obvykle i rozvojem planovalgózního postavení celé nohy. Na vzniku deformity se u revmatiků velkou měrou podílí i současná, často dokonce převažující destrukce kloubů sub talo. Jejich rtg zhodnocení je proto nedílnou součástí indikace, neboť ovlivňuje typ a rozsah výkonu.
Artrodézu hlezna v jednoduchých případech bez větší deformity, lze s výhodou provést pouze artroskopicky, s následnou fixací postavení šrouby. Tato metoda je velmi šetrná k měkkým tkáním. Bohužel u revmatiků daleko častěji musíme současně korigovat i postavení v kloubech sub talo. V těchto případech provádíme dézu otevřeně ze 2 přístupů. Postavení v kloubech sub talo fixujeme šrouby nebo skobkami s tvarovou pamětí. Osu kalkaneus - talus - tibie zajišťujeme retrográdně zavedeným intramedulárním hřebem s nástřikem hydroxyapatitu, který lze v případě potřeby zajistit v různých úrovních šrouby. Hřeb se ponechává po zhojení trvale in situ, abychom předešli recidivě deformity. Popsaná metoda se také používá po selhání endoprotézy hlezna. Defekt vzniklý odstraněním komponent vyplňujeme solidním homoštěpem z kostní banky.
Celková doba do zhojení artrodézy se pohybuje mezi 8–12 týdny. Nejzávažnějšími komplikacemi jsou nekróza talu s jeho následným zborcením, poruchy hojení měkkých tkání a infekce.
Talonavikulární artrodéza
Popelka S, Vavřík P
I. ortopedická klinika 1. LF UK a FN Motol, Praha
Revmatoidní artritida je zánětlivé onemocnění, postihující 0,3–1% populace. Charakteristickým projevem onemocnění jsou, mimo jiné, mnohočetné kloubní záněty, vedoucí postupně k rozvoji typických kloubních deformit, které výrazně omezují funkci nohy a stávají se velikým problémem i při běžných denních aktivitách. Subtalární klouby jsou při revmatoidní artritidě postiženy mnohem častěji, než kloub hlezenní. Při postižení těchto kloubů se pata stáčí do valgozity, dochází k poklesu podélné klenby nožní. Pacient chodí po vnitřní straně nohy, kde se vytvářejí mohutné bolestivé otlaky. Hybnost v těchto kloubech je velice bolestivá. Postupně dochází k jejímu omezování a může dojít až k ankylóze subtalárních kloubů.
Nejčastěji bývá postižen kloub talonavikulární. V oblasti kloubu se upíná šlacha m. tibialis posterior, která je významným stabilizátorem přednoží. Při artritidě talonavikulárního kloubu může dojít až k její ruptuře, což se projeví nestabilitou celého přednoží.
Při operační léčbě je jedinou možností artrodéza talonavikulárního kloubu, která dostatečně stabilizuje přednoží. Při těžší deviaci a nestabilitě přednoží se používá i artrodéza celé mediální části nohy hřebem, který se zavádí přes hlavičku I. MTT.
Hoffmannova operace
Zagroba J, Kašpárek R
Ortopedické oddělení FN Ostrava
V letech 1995–2006 bylo na ortopedickém oddělení FN Ostrava provedeno 44 (u 10 pacientů oboustranně) operací dle Hoffmana. Dominujícím základním onemocněním byli pacienti s revmatoidní artritidou. Po 72 měsících v průměru bylo provedeno retrospektivní zhodnocení operačních zákroků, objektivizující spokojenost pacientů s výsledkem operace. Autor si klade za cíl „oprášit“ povědomí o této technice patřící mezi resekční artroplastiky nohy, které jsou v době moderních rekonstrukcí přednoží považovány za obsolentní, a předvést výsledky operovaných pacientů.
EULAR Doporučení pro očkování dospělých pacientů s autoimunitními zánětlivými onemocněními (AIRD)
Pavelka K
Revmatologický ústav, Praha
EULAR publikoval svoje nová, na evidenci založená, Doporučení pro očkování u autoimunitních zánětlivých onemocnění, která shrnul do celkem 13 bodů.
- Stav očkování u pacienta by měl být vyhodnocen v průběhu basálního vyhodnocení AIRD;
- Očkování u pacientů s AIRD by mělo být ideálně aplikováno během stabilního onemocnění (nízké aktivity);
- Živé, oslabené vakcíny by neměly být aplikovány u imunosuprimovaných pacientů s AIRD;
- Očkování u pacientů s AIRD může být prováděno během léčby chorobu modifikujícími léky RA (tzv. DMARD) nebo TNF blokujícími léky, ale mělo by být provedeno před zahájením B buňky depleční terapie;
- Očkování inaktivovanou vakcínou proti chřipce je u nemocných s AIRD silně doporučováno;
- Použití 23valentní pneumokokové vakcíny je silně doporučováno u nemocných s AIRD;
- Pacienti s AIRD mají být očkováni tetanickým toxoidem, podle doporučení pro běžnou populaci. V případě velkého nebo kontaminovaného poranění během 24 týdnů po poslední sérii rituximabu, mělo by být provedeno pasivní očkování tetanickými imunoglobuliny;
- Očkování proti herpes zoster může být zváženo u pacientů s autoimunitním zánětlivým onemocněním;
- Očkování proti lidskému papillomaviru by mělo být zváženo u vybraných pacientů s AIRD;
- U hyposplenických/asplenických pacientů s AIRD je doporučováno očkování proti pneumokoku, Haemophilus influenzae b a meningokoku c;
- Očkování proti hepatitidě A nebo B je pouze doporučováno u pacientů s AIRD s rizikem;
- Pacienti s AIRD, kteří plánují cestovat, by měli být očkováni podle pravidel pro všeobecnou populaci s výjimkou živých oslabených vakcín, které by neměly být aplikovány všude, kde je to možné u imunosuprimovaných pacientů s AIRD;
- BCG očkování není doporučeno u pacientů s AIRD.
Analýza účinnosti infliximabu v registru ATTRA
Skácelová S1, Svobodová R1, Chroust K1
1Revmatologický ústav Praha, 2IBA Brno
Infliximab je chimérická monoklonální protilátka proti TNFα – cytokinu, který hraje klíčovou roli v patogenezi revmatoidní artritidy (RA). Blokáda TNFα infliximabem patří do první linie biologické terapie revmatoidní artritidy. Léčba infliximabem je indikována v kombinaci s methotrexátem pro redukci příznaků a projevů, inhibici progrese strukturálního poškození a zlepšení funkční schopnosti pacientů se střední až těžkou RA, kteří neměli adekvátní odpověď na methotrexát. Cílem léčby je navození remise nebo alespoň stavu minimální aktivity, uchování funkčních schopností, zlepšení kvality života, zpomalení nebo zastavení progrese destrukce kloubů. V klinických studiích byla opakovaně prokázána účinnost léčby infliximabem.
Popsat výsledky léčby infliximabem v dosažení klinických terapeutických cílů v běžné praxi. Zhodnotit vztah mezi klinickou aktivitou onemocnění po 3 měsících terapie a na konci prvního roku léčby.
Byla provedena retrospektivní analýza dat z národního registru biologické léčby ATTRA. Byla zpracována data 487 nemocných s RA, kteří byli zařazeni do registru v letech 2000 až 2010 a u kterých byla podána léčba infliximabem jako prvním biologickým lékem. Předpokladem zařazení byla konfirmovaná diagnóza RA, splnění indikačních kritérií ČRS pro biologickou terapii a léčba infliximabem po dobu alespoň 12 měsíců.
Cervikobrachiální syndrom v rehabilitaci
Kubíček M
VRÚ Slapy nad Vltavou
CB syndrom je obecnou diagnózou difuzní bolesti neohraničeného charakteru šířící se z oblasti C páteře a šíje do horních končetin, někdy s vegetativním doprovodem, která však vůbec nic neříká o příčině potíží. Pro neurologa se jedná nejčastěji o pseudoradikulární facetový problém, pro spondylochirurga o spondylartrotické změny C obratlů spolu s diskopatií meziobratlových plotének, pro ortopeda a revmatologa záležitost degenerativních, zánětlivých změn a impingement syndromu, pro všeobecného internistu o přenesenou bolest při angíně pectoris nebo při akutním infarktu myokardu anebo o kliniku při Pancoustově tumoru, pro fyzioterapeuta o poruchu pohybového stereotypu abdukce nebo stereotypu kliku s poruchou centrace a stabilizace lopatky, pro ergoterapeuta o poruchu funkčních pohybů ruky např. při česání, oblékání a dalších instrumentálních ADL. V jednoduchém přehledu se zaměřuji na diferenciální diagnostiku a etiologii při vyšetření podobných bolestivých afekcí na horní končetině v oblasti ramene z pohledu rehabilitačního lékaře v komplexní rehabilitační péči s cíleným vynecháním kořenových a tunelových úžinových syndromů, které budou předneseny v jednom z následujících sdělení.
Bolestivé rameno z pohledu revmatologa
Sedláčková M
FTN Praha
Nejčastějším problémem v revmatologické ordinaci je impingement syndrom, artritida ramenního kloubu a zmrzlé rameno. Autorka se zabývá jejich diferenciální diagnostikou a způsobem terapie, který se liší. Rehabilitace, tedy náprava funkce je však u těchto jednotek podobná a nutná!
Problematika bolestivého ramene z pohledu neurologa
Kalous K
Neurologie-elektrofyziologické laboratoře s. r. o, Praha
Syndrom bolestivého ramene je definován jako bolest v oblasti ramene s omezením jeho hybnosti. Za příčinu se považuje postižení jedné nebo více měkkých struktur ramenního kloubu – svalů, šlach, burs, vazů, kloubního pouzdra, glenoidálního labra.
Některá neurologická postižení mohou imitovat onemocnění ramene. Je po postižení nervových kořenů nebo postižení proximální části plexus brachialis a zde vystupujících periferních nervů vedoucí k poruše svalů pletence pažního. Základním příznakem je omezení aktivní hybnosti při zachování pasivního pohybu. Porucha může být provázena i sensitivními příznaky, tj. parestéziemi, bolestmi či ztrátou citlivosti v příslušné zóně nervového kořene nebo periferního nervu. Příčinou postižení nervových struktur mohou být degenerativní změny krční páteře vedoucí ke kořenovým lézím, traumata nervových kořenů a pletení, zánětlivá postižení nervové pleteně.
Pro diagnostiku je rozhodující anamnéza vzniku postižení, klinické neurologické vyšetření, elektrofyziologické vyšetření – EMG, zobrazovací vyšetření rtg, CT, NMR.
Na závěr uváděna kazuistika pacienta s bolestmi a omezením hybnosti v rameni po předchozí luxaci ramene.
Úžinové a kořenové syndromy u bolestí ramene – rozdělení, diferenciální diagnostika, příklad rhb u paresy plexu brachialis horního typu
Michalíček P
VRÚ Slapy nad Vltavou
U úžinových syndromů HK v oblasti ramene je příhodné dobře znát základní symptomatologii a rozdělení, abychom vlastně věděli, „co“ v rameni rehabilitujeme a podle těchto znalostí mohli zvolit nejoptimálnější a nejefektivnější rehabilitační postup. Nedílnou součástí volby terapie je ve spolupráci s klientem určit reálný cíl kvality dosahovaného pohybu v rámci komprehenzivní RHB (pro co nejvyšší Q of L pacienta). Je rozdíl mezi profesionálním nadhazovačem, tenistou či volejbalistou, kterého ramenní kloub doslova živí a důchodcem-šachistou, který rozsah pohybů při prováděné činnosti v ramenním kloubu skutečně nepotřebuje v takovém rozsahu jako výše uvedení sportovci. V základních bodech uvádím stručný přehled úžinových syndromů a kořenových syndromů týkajících se pletence ramenního kloubu, jejich primární etiologii, patogenezi a kliniku nezbytnou pro správné funkční, systémové a lokální terapeutické ovlivnění uvedených syndromů. V další části pak uvádím použité konkrétní RHB diagnostické a terapeutické postupy s dosaženými výsledky na příkladu pacienta s periferní parézou plexu brachialis horního typu při polyradikulárním postižení vertebrogenní degenerativní etiologie.
Toto sdělení je stručným pohledem na bolest ramene z pohledu neurologa a rehabilitačního lékaře ve vzájemné konfrontaci s typickými klinickými obrazy nejčastěji postižených nervů horních končetin v oblasti ramene.
Možnosti operační reparace rotátorové manžety
Kraus P
Nemocnice na Františku, Praha
Úvod: Rotátorová manžeta je souhrnný název pro komplex šlach s úponem v oblasti horního konce pažní kosti. Její jednotlivé složky zajišťují správnou funkci ramenního kloubu. K jejímu poškození dochází akutně traumaticky či postupným degenerativním procesem v rámci chronického impingement syndromu ramenního kloubu.
Diagnostika: Důležitá je včasná diagnostika a léčba. Plánování operace předchází anamnéza, klinické vyšetření a použití zobrazovacích technik – MRI, CT, sono.
Léčba: Léčba je konzervativní a operační, výkony na rameni rozlišujeme na otevřené a artroskopické, které v poslední době získávají převahu, díky rozvoji instrumentárií.
Závěr: Operační řešení je indikováno u traumatických poruch jednotlivých částí rotátorové manžety a u chronických stavů v rámci ramenního impingementu nereagujících na konzervativní terapii.
Možnosti využití kinesiotapingu v rehabilitaci ramene
Válka R
Oddělení rehabilitační a fyzikální medicíny ÚVN Praha-Střešovice
Současná medicína nabízí pestrou paletu možností k sanaci obtíží pohybového aparátu a to nejen u vrcholových sportovců, ale i u běžné populace aktivně provozující sportovní aktivy na různých výkonnostních úrovních. Většina dostupných zdravotních pomůcek užívaných pro terapii zranění pohybového aparátu má za cíl stabilizaci postiženého segmentu a omezení pohybu, což je basální podmínkou k eliminaci bolesti. Avšak i přes svá pozitiva mohou významně omezit cévní průtok, a tak vedlejší účinky mohou převážit výhody, a tím negativně ovlivnit terapeutický efekt.
Kinesiotaping neboli funkční taping je technika založená na reflexní aktivaci tělu vlastních, a tudíž fyziologických substancí, participujících na hojivém procesu v postižené tkáni. Tato metoda používá k terapii cíleně navrženou pásku, která „pracuje s tělem“, aktivuje autoreparační schopnosti tkání a umožňuje svalstvu obnovit ideální napětí. Positivně působí na krevní oběh a lymfatický tok, čím podporuje hojení tkání a urychluje kvalitní regeneraci a rehabilitaci.
Ve svém sdělení uvedeme pár příkladů možného využití kinesiotapingu v klinické rehabilitační praxi.
Rehabilitace u pacientů s totální endoprotézou ramenního kloubu
Špiritović M
Revmatologicky ústav, Praha
„Horní končetiny vycvičujeme pro jejich funkci, dolní končetiny pro lokomoci.“ (Hromádková a kol., 1999)
Totální endoprotéza ramenního kloubu se rychle rozvíjí. Množství dostupné literatury o této problematice pomalu narůstá, i když pořád nedosahuje takového počtu jako u endoprotéz dolních končetin.
V přednášce je popsána problematika aloplastiky ramenního kloubu, především zaměřena na rehabilitační postupy a popisuje hlavní dvě fáze: předoperační a pooperační. Podrobně je rozepsán „klasicky“ rehabilitační plán, který se dělí do čtyř fází, ty na sebe časově navazují - fáze šetření kloubu, fáze časné aktivace a posilování, fáze mírného posilování a fáze pokročilého posilování.
Uvedeny jsou i tři hodnotící systémy a jejich přesné znění – Simple Shoulder Test, Shoulder Assessment Form a Constant Score.
Prostor je věnován i alternativním rehabilitačním postupům, které zatím v literatuře nejsou příliš zmiňovány. Pozornost je věnována především péči o lopatku. Programy jsou většinou zaměřené na přesnou indikaci, od které se pak odvíjí odlišnost rehabilitačního plánu.
Polymyalgia rheumatica - diagnostika a léčba
Pavelka K
Revmatologický ústav, Praha
Polymyalgia rheumatica (PMR) je zánětlivé revmatické onemocnění, které postihuje především starší populaci, když průměrný začátek je kolem 70 let. Asi v 15 % případů se vyskytuje současně s temporální arteriitidou. V klinickém průběhu dominuje bolest ramenních a pánevních pletenců a šíjových svalů, spojená s výraznou ztuhlostí. Začátek bývá akutní a přítomny jsou celkové příznaky onemocnění (únavnost, hubnutí, teploty, deprese, úbytek na hmotnosti). Charakteristickým, i když nespecifickým laboratorním projevem, jsou silně zvýšené reaktanty akutní fáze. Diagnóza PMR je diagnóza per exclusionem a proto je v široké diferenciální diagnóze nutné vyloučit jiné systémové revmatické onemocnění, paraneoplastický syndrom, degenerativní onemocnění v oblasti krční páteře a ramene a dále lokalizovaná onemocnění ramenních kloubů, jako je syndrom rotátorové manžety či adhezivní kapsulitida. Lékem volby je aplikace glukokortikoidů. Jako iniciální dávka se doporučuje 15 mg prednisonu denně s postupnou redukcí. Je nutné počítat s tím, že léčba bude trvat 1–2 roky, ale u části pacientů i déle. U menšího počtu pacientů nedojde k dostatečné kontrole zánětu a mohou vznikat relapsy, takže je na místě přidat jiný imunosupresivní lék, jako je např. methotrexát, který může celkovou kumulativní dávku glukokortikoidů snížit. Protože u většiny pacientů bude léčba glukokortikoidy delší než 3 měsíce v dávce vyšší než 5 mg, je nutné přijmout opatření k prevenci vzniku glukokortikoidy indukované osteoporózy. V praxi to znamená provedení vyšetření DEXA a podávání vitaminu kalcia a D vitaminu u všech pacientů. U pacientů s hodnotou BMD nižší než -1,5 je vhodné podat bisfosfonáty, např. kyselinu zoledronovou.
Při přítomné temporální arteriitidě je nutno postupovat rychle a razantně, protože hrozí oslepnutí. Iniciální dávky prednisonu se pohybují mezi 60–100 mg denně.
Obtížná diagnostika a komplikace terapie revmatické polymyalgie; relaps a remise
Svobodová R
Revmatologický ústav, Praha
Polymyalgia rheumatica (PMR) je zánětlivé revmatické onemocnění neznámé etiologie. Jedná se o klinický syndrom vyskytující se u lidí ve věku nad 50 let charakterizovaný bolestí a ranní ztuhlostí svalů v oblasti pletence ramenního a/nebo pánevního a v oblasti svalů šíje. Obvykle rychle odpovídá na malou dávku kortikoidů. PMR se může vyskytovat samostatně nebo může být doprovázená temporální arteritidou.
Přesto, že onemocnění má většinou typický průběh provázený elevací zánětlivých parametrů, bývá často opomíjeno. Většina pacientů je řadu měsíců podrobována řadě vyšetření u různých odborníků, než je diagnóza PMR stanovena. Zpoždění diagnózy je o to závažnější, že PMR bývá doprovázena temporální (obrovskobuněčnou) arteritidou, která může vést ke ztrátě zraku pacienta. Přitom včasné nasazení glukokortikoidů vede k rychlému ústupu příznaků, poklesu reaktantů akutní fáze a navrácení nemocného do stavu před vypuknutím nemoci.
Tato léčba je však dlouhodobá a má tedy svá rizika a komplikace, proto musí být podávána jen po dobu nejnutnější k dosažení remise, ale tak dlouhou dobu, aby nedošlo k relapsu onemocnění. I když existují různá doporučení terapie – stanovení dávky GK, délka podávání, postupná detrakce a nakonec jejich vysazení, léčba závisí na průběhu a tíži choroby a je přísně individuální.
Proto je neustálá snaha odborníků vytvořit kritéria remise a relapsu tohoto onemocnění. Nová definice remise byla navržena Leebem v roce 2007, definice relapsu Binardem v roce 2008. Obě definice byly založeny na stanovení skóre aktivity PMR (PMS-AS), které bylo vypracováno pomocí předem definovaných parametrů. Platnost PMR-AS byla podpořena řadou studií.
V tomto roce byla důležitost parametrů potřebných ke stanovení relapsu či remise PMR přehodnocována pomocí Delphské metody souhlasu odborníků. Z této dohody vyplynuly jako nejdůležitější parametry pro definici remise a relapsu PMR: pacientova bolest, ranní ztuhlost, výše sedimentace a C-reaktivního proteinu, omezení hybnosti ramenních kloubů limitovaná bolestí při klinickém vyšetření a dávka kortikoidů.
Literatura u autora
Současná diagnostika a terapie arteritis temporalis
Bečvář R
Revmatologický ústav, Praha
Arteritis temporalis (AT) je nejčastější formou obrovskobuněčné arteritidy. Jedná se o vaskulitidu neznámého původu postihující větve zevní karotidy u osob převážně vyššího věku. AT postihuje téměř výhradně jedince bílé rasy s převahou žen. Příčina vzniku AT je dosud nejasná, byla zjištěna zvýšená incidence HLA-DR3, DR4 a DR5. Začátek onemocnění je většinou postupný s rozvojem celkových příznaků - slabost, horečka, hubnutí, může mít však i akutní charakter. Nejběžnějším příznakem AT je cefalea někdy úporná a lokalizuje do jednoho nebo více míst. Polymyalgia rheumatica může být jedním z počátečních příznaků nebo se objeví i po snížení dávky kortikoidů. Zduřelé, uzlovité nebo ztluštělé větve spánkové tepny jsou příznakem arteritidy. Oční příznaky jsou časté - amaurosis fugax, ztráta zraku, jiskřící skotomy a diplopie. Přechodná porucha vidění bez adekvátní terapie často rychle přechází do trvalé slepoty.
V laboratorním obraze nacházíme mírnou hypochromní nebo normochromní anémii. Počet leukocytů je obvykle v normě, počet destiček vyšší. Typická je vysoká FW, dysproteinémie – nízké hodnoty sérového albuminu a zvýšení alfa2-globulinů. Asi ve čtvrtině případů nacházíme zvýšení jaterních testů, biopticky se zjišťuje steatóza až lehká fibróza. Revmatoidní faktor nebývá přítomen a antinukleární protilátky jsou negativní. Z neinvazivních vyšetření se užívá Dopplerovo měření průtoku, které může určit vhodné místo pro biopsii při nevýrazném klinickém nálezu. K moderním vyšetřovacím metodám patří barevná duplexní sonografie, magnetická rezonance s vysokým rozlišením, scintigrafie s radionuklidem Ga67 a pozitronová emisní tomografie. Diagnózu AT potvrdí biopsie arteria temporalis. V obraze dominuje infiltrace lymfocyty s fragmentací lamina elastica interna, dále granulomatózní zánět s histiocyty a mnohojaderné obrovské buňky. Lymfocyty jsou typu CD4+ s příměsí B lymfocytů. Zmnožené retikulocyty jsou důkazem autoimunitní reakce v cévní stěně.
Lékem volby u AT jsou stále kortikosteroidy. Většina autorů doporučuje iniciální dávku Prednisonu 40–60 mg denně nebo ekvivalent jiného preparátu. V případech podezření na postižení větví arteria centralis retinae je nutno nasadit a udržovat vyšší dávky podstatně delší dobu, případně podat kortikoidy na začátku ve formě pulzu. K omezení dávek kortikoidů a při jejich neúčinnosti byla zkoušena jako alternativní terapie imunosupresiva – methotrexát, cyklofosfamid a azathioprin, ale výsledky klinických hodnocení jsou rozporuplné. Nejslibnější výsledky mělo jediné klinické hodnocení s methotrexátem. Příznivý efekt antagonistů TNF-alfa byl doložen pouze několika anekdotickými sděleními. Prospektivní klinické hodnocení neprokázalo šetřící efekt této léčby na dávku steroidů. Retrospektivní hodnocení prokázalo velmi dobrý účinek aspirinu 100 mg jako prevenci ztráty zraku.
Hodnocení aktivity PsA ve světle doporučení GRAPPA/EULAR – praktické návody
Štolfa J
Revmatologický ústav, Praha
Psoriatická artritida (PsA) je v současné době nazírána jako komplexní onemocnění s více tkáňovými manifestacemi. Kromě zánětlivého postižení synovialis kloubu nebo šlachové pochvy (synovialitida, tendovaginitida) se na klinickém obrazu podílí i zánět šlachových úponů (entezitida) a komplexní zánětlivé postižení měkkých tkání prstů zahrnující artritidu, tenosynovitidu a podkoží (daktylitida). Postižení kůže je nezbytnou podmínkou diagnózy, ať již je aktuálně přítomná, byla přítomna v minulosti, nebo se vyskytuje v přímém příbuzenstvu. Měli bychom tedy spíše hovořit o „psoriatické nemoci“ než o psoriatické artritidě. Odráží se to ostatně i v nových klasifikačních kritériích pro PSA (CASPAR). Má to své konsekvence i v hodnocení aktivity, které by kromě artritidy mělo komplexně hodnotit i ostatní uvedené tkáňové manifestace. Pokus o takové komplexní hodnocení představuje tzv. kompozitní index aktivity (CPDAI) navržený skupinou GRAPPA. V přednášce je prezentován tento nový systém hodnocení s návrhy jak postupovat při hodnocení jednotlivých komponent tohoto indexu.
Leflunomid benefit a riziko terapie revmatoidní artritidy a psoriatické artritidy
Pavelka K
Revmatologický ústav, Praha
Leflunomid byl uveden do léčby revmatoidní artritidy (RA) zhruba před 12 lety a kromě řady randomizovaných, kontrolovaných studií byla získána značná data o jeho účinnosti a bezpečnosti z registrů, otevřených studií a kombinačních studií s biologickými léky. Dle Doporučení EULAR je možné leflunomid podávat jako DMARD první linie u všech případů aktivní RA, tedy na úrovni methotrexátu (MTX) a sulfasalazin (SAS). V RCT byl leflunomid stejně účinný jako MTX a to jak co se týče vlivu na aktivitu RA, tak vlivu na strukturální progresi. Na základě zkušeností z klinické praxe a výsledků studie SMILE lze doporučit i kombinaci leflunomid + MTX. Vhodné je vytipování pacientů bez jakékoliv hepatopatie, přísné monitorování léčby a ev. redukce dávky při mírné elevaci jaterních testů. Leflunomid se stále častěji kombinuje s biologickými léky, jak bylo publikováno ve studiích s tocilizumabem (TOWARD), adalimumabem (STAR), abataceptem (ASSURE). Ve Švýcarském registru SCQM byla kombinace leflunomid + anti TNF stejně účinná jako kombinace MTX plus anti TNF při stejném přežívání n a léčbě. Ve spojené analýze 10 evropských registrů CERRERA bylo analyzováno 2019 pacientů. Účinnost kombinace leflunomid + rituximab byla vyšší než u kombinace methotrexát + rituximab.
Terapie leflunomidem je relativně bezpečná. Při vzácném, významnějším postižení jater (ALT > 3násobek, opakovaně) je zapotřebí podat eliminační kůru cholestyraminem.
Závěr: Leflunomid je stejně účinný jako MTX v monoterapii RA a v kombinaci s chemickými, či biologickými DMARD při srovnatelném počtu nežádoucích účinků.
Artritida při primární al amyloidoze nebo koincidence s revmatoidní artritidou?
Bradna P, Soukup T, Baštecká D, Tomš J, Hrnčíř Z
Revmatologické oddělení, II. interní klinika LF a FN v Hradci Králové
Úvod: AA typ amyloidózy je známou komplikací chronických artritid. Postižení pohybového aparátu však může být naopak jednou z orgánových manifestací primární amyloidózy. Přinášíme přehled poznatků na podkladě kazuistiky takového případu.
Kazuistika: 72letý muž byl vyšetřován pro polyartritidu ručních kloubů a UZ průkaz coxitidy vlevo, RF a ACPA séronegativní, B27 negativní. Po 7 měsících byl hospitalizován pro známky srdečního a renálního selhávání, Biopticky v myokardu, ledvině a střevě nalezen primární AL amyloid. Byla zahájena kombinovaná chemoterapie. Po zahájení léčby došlo ke kompletnímu vymizení kloubních obtíží. Po stabilizaci nálezu po 5 letech cyklické terapie byla tato léčba ukončena. Během 5 měsíců se znovu objevuje polyartritida PIP, MCP a zápěstních kloubů. Na rtg nejsou erozivní změny, jsou nalezeny apozice při okrajích DIP kloubů. Negativní nález na SI skloubeních, degenerativní změny skeletu.
Přehled literárních zjištění: Postižení pohybového aparátu byla shledáno v 17 % nemocných 82členné sestavy AL amyloidových nemocných. Z toho artritida byla nalezena u 8,5 % a vertebrální projevy u 2,4 % sestavy. Artritida ručních kloubů vede k ztluštění synovie, predilekčně byly postiženy PIP klouby. Nebyly prokazovány celkové projevy zánětu ani strukturální změny.
Závěry: Jakkoli se revmatolog setkává nejčastěji s amyloidózou jako pozdním důsledkem dlouhotrvajícího zánětlivého procesu, ve vzácných případech se může kloubním postižením manifestovat primární amyloidóza. Diagnostika je v takovém případě obtížná a závisí zpravidla na identifikaci amyloidového postižení jiných orgánů. Přesto může být zvažována v případě polyartikulárního postižení ručních kloubů bez rtg erozivních změn a známek zánětlivé aktivity, zejména u nemocného s projevy víceorgánového postižení (játra, ledviny, myokard).
Systémová revmatická onemocnění z pohledu klinické genetiky a prognostiky
Kuklík M, Černá M
Ústav biologie a lékařské genetiky 3. LF UK, Praha
Úvod: Revmatoidní (RA), juvenilní idiopatická artritis (JIA), Sjögrenův syndrom (SS) a lupus erytematodes disseminatus (LED) jsou příbuzné nozologické jednotky a představují závažný konzultační problém. Jde o genetickou prognózu i stav onemocnění samotného u nositele v konkrétní rodině. Rozlišujeme riziko onemocnění samotného pro pacienta a pro těhotnou pacientku i její plod, rizika léčby v těhotenství.
Metody: Vyšetření zahrnuje standardní rodokmen do 3. až 4. generace, anamnestické, fyzikální a laboratorní vyšetření, doplněné objektivní dokumentací (především revmatologickou), včetně rtg a fotodokumentace. Následně je to cytogenetické vyšetření, sledování specifických biochemických markerů se zřetelem ke kostnímu metabolismu, autoimunitě, onkogenním a endokrinologickým parametrům včetně gynekologické endokrinologie. U nemocných s reprodukčními záměry plánujeme těhotenství do období remise onemocnění (nejisté). V těhotenství je využíváno dostupných metod prenatální diagnostiky invazivních (biopsie choria a amniocentéza) a neinvazivních (zobrazovací metody ultrazvukové a nukleární magnetické rezonance). Vyšetření trombofilních mutací je využíváno u všech nemocných a jejich partnerů, představují komplikující faktor. Výsledky: Porod zdravého dítěte matky s revmatologickým onemocněním není samozřejmostí. Nejvíce komplikací je dle našich zkušeností u matek s LED: vyšší podíl těhotenského krvácení, infarktů a hematomů placenty a intrauterinní růstové retardace plodu (IUGR) proti populaci i těhotným s RA. U RA pozorujeme v graviditě zlepšení choroby, které má dočasný charakter (po několika měsících po porodu dochází k novému projevu). U JIA byl ověřen typický signální fenotyp mikromandibuly, kdy revmatický zánětlivý proces postihuje růstové zóny mandibuly. U většiny potomků pacientek s LED pozorujeme problémy s poruch rytmu (AV blok, antifosfolipidový syndrom). Riziko opakovaní pro potomky u RA, JIA, LED, SS je empiricky nízké, avšak určení rizika je obtížné pro pozdější nástup onemocnění (late onset) a je podhodnoceno – rizika stoupají s věkem. Predilekce výskytu všech onemocnění je ověřena u žen. Výsledky sledování v statistickém výčtu doplňujeme vybranými ilustrativními kazuistikami.
Závěr: Revmatologické choroby mají rozdílné prognózy onemocnění samotného i pro potomky. S pokroky v léčbě LED přibývá těhotných s tímto onemocněním, které mají šanci mít zdravého potomka. Crux medicorum představuj načasování doby těhotenství do období remise. LED je nejzávažnější situací. Léčba onemocnění již nepředstavuje v těhotenství nejzávažnější problém, účinek léků má menší riziko než účinek choroby samotné. Ověřili jsme komplikace revmatologických onemocnění v těhotenství – vyšší výskyt spontánních abortů, zejména u matek s LED, méně již u RA a JIA. Nebyly zjištěny závažné anatomické vrozené vady v potomstvu. Komplikace byly více u matek s trombofilními mutacemi (infarkty a hematomy placenty, krvácení, abortus imminens).
Piascledine v léčbě osteoartrózy - nová data o ovlivnění strukturální progrese
Pavelka K
Revmatologický ústav, Praha
Výtažek z avokáda/ sóji (ASU), obchodním názvem Piascledine, patří mezi tzv. pomalu působící léky u osteoartrózy. Mechanismem jeho účinku je inhibice IL-1, inhibice metaloproteináz 3, 13, inhibice COX a i NOS, stimulace anabolických mediátorů (TGF-β1, TGF-β2). ASU byl také účinný na řadě experimentálních zvířecích modelech osteoartrózy. Symptomatická účinnost ASU byla hodnocena v 5 významných studiích a metaanalýza provedené Christensenem v roce 2007 prokazuje účinnost ASU u gonartrózy oproti placebu. V novější studii (1) jsme prokázali stejnou účinnost ASU jako chondroitin sulfátu u symptomatické gonartrózy, přičemž efekt přetrvával ještě dvě měsíce po vysazení léku. Strukturální účinnost ASU byla hodnocena v nedávno publikované studii ERADIAS. Šlo o randomizovanou, prospektivní, placebem kontrolovanou, dvojslepou studii v délce trvání tří let. Hodnocení rentgenové progrese bylo prováděno, tzv. manuální radiochondrometrií, při které se měřila šířka kloubní štěrbiny v nejužším místě za použití lupových brýlí a měřítka po 0,1 mm. Za klinicky významný se považuje pokles šířky kloubní štěrbiny > 0,5 mm. Ve skupině s placebem toto splnilo 50 % pacientů, ve skupině na ASU 40 % pacientů, přičemž tento rozdíl byl statisticky významný. Tolerance léčby byla výborná a nebylo více nežádoucích účinků než po placebu.
Závěr: Výtažek z avokáda / sóji – ASU (Piascledine) představuje novější účinný lék pro symptomatickou léčbu osteoartrózy. Strukturální účinek byl nalezen u jedné studie u koxartrózy, ale jeho výsledek bude nutné potvrdit ještě v dalších studiích.
Klíčová slova: osteoartróza, pomalu působící léky u OA, výtažek z avokáda/sóji
Literatura u autora
Jak se vypořádat s vaskulitidou u pacientky s overlapem RA, SLE, antifosfolipidovým a Sjögrenovým syndromem?
Šedová L
Revmatologický ústav Praha
Až 25 % revmatických pacientů splňuje nejen klasifikační kritéria pro jednu chorobu ale také pro dvě i více nemocí. V tomto případě se hovoří o tzv. překryvných (overlap) syndromech. Jeden z prvně popsaných překryvných syndromů byl mezi revmatoidní artritidou (RA) a systémovým lupusem erythematodes (SLE) v roce 1969 a byl pojmenován „rhupus“. Jedná se o přítomnost erozivní artritidy nebo revmatických uzlů u pacienta s SLE. Údaje o prevalenci overlap SLE/RA jsou různé od 3,9 do 50%. Případy, kdy se vyskytují překryvné syndromy více než dvou nozologických jednotek je podstatně méně. Mohou ovšem představovat především terapeutická úskalí. Nikoli však v případě naší pacientky.
Prezentovaná kazuistika se týká pacientky s překryvným syndromem RA, SLE, antifosolipidového a Sjögrenova syndromu, který byl komplikován kožní vaskulitidou. Léčba byla doprovázena řadou komplikací od alergické reakce přes septický stav při pancytopenii až po glukokortikoidy indukovanou osteoporózu s kompresivními frakturami vyžadující neurochirurgické intervence.
Rozsáhlá vaskulitická ložiska dolních končetin nebylo možné ovlivnit běžnou léčbou a nemocné hrozila amputace obou dolních končetin.
Zvažovaný rituximab, který má literární údaje o účinnosti u vaskulitid a byl nyní schválen FDA pro použití u různých forem především ANCA pozitivních vaskulitid bylo zde možno nasadit právě jen díky diagnóze překryvného syndromu s revmatoidní artritidou, pro kterou má tento preparát indikaci. Při této léčbě se podařilo ztlumit celkovou aktivitu systémového onemocnění ale především kompletně zhojit vaskulitické defekty dolních končetin.
Diacerein (Artrodar) inhibitor IL1, výsledky klinických studií u osteoartrózy
Pavelka K
Revmatologický ústav, Praha
Interleukin 1 (IL-1) je klíčový cytokin, který má zásadní význam pro rozvoj degenerativních změn u osteoartrózy (OA). Diacerein je jediný klinicky dostupný perorální inhibitor IL-1, který je jako lék registrován v indikaci OA v České republice. Diacerein byl zkoušen v řadě randomizovaných, kontrolovaných studií. Jeho symptomatická účinnost byla prokázána např. v metaanalýze 19 publikovaných studií, do kterých bylo zařazeno 2637 pacientů. Diacerein byl účinnější vůči placebu od 4 týdne léčby až do konce léčby. Ve srovnávacích studiích oproti NSA byl diacerein stejně účinný v průběhu léčby. Po vysazení léčby efekt u diacereinu přetrvával, zatímco u NSA již účinek skončil. Tento přetrvávající efekt i po ukončení léčby se nazývá cary over effect. Jako primární cíl průkazu tohoto cary over effectu byl zvolen ve studii u bolestivé gonartrózy provedené v České a Slovenské republice (1). Symptomatický efekt oproti placebu přetrvával na signifikantní úrovni ještě 3 měsíce po skončení léčby.
Kromě symptomatického účinku diacereinu byl zkoumán i vliv na strukturální progresi OA. Studie byla provedena u nemocných s bolestivou koxartrózou kyčelních kloubů. Jako primární cíl bylo zvoleno procento pacientů, které bude mít vyšší progresi OA v průběhu 3 let. Progrese OA se měřila pomocí chondrometrie na kyčelních kloubech a za signifikantní progresi bylo považováno zúžení kloubní štěrbiny > 0,5 mm. Ve skupině léčené diacereinem oproti placebu bylo procento pacientů s významnou progresí nižší.
Kromě indikace artrózy kolenních a kyčelních kloubů se nyní uvažuje i lokalizaci OA ručních kloubů. Bylo již provedeno několik otevřených klinických sledování. V současné době je na začátku dvojslepá studie s diacereinem v indikaci bolestivé artrózy drobných ručních kloubů.
Snášenlivost diacereinu je dobrá a závažné vedlejší nežádoucí účinky jsou velmi řídké, proto je celkový terapeutický poměr účinnost / bezpečnost u diacereinu kladný. Preparát může být doporučen pro indikované pacienty.
Literatura u autora
Jak přistupovat k léčbě žen s revmatickým onemocněním v graviditě
Tegzová D
Revmatologický ústav, Praha
Gravidita a laktace jsou období, která u nemocných žen s revmatickým onemocněním mohou být dosti riziková. Farmakoterapie léky používanými v revmatologii, jež je aplikována ženě v době před početím, v graviditě a v laktaci, může mít značný nežádoucí vliv jak na matku, tak zejména na plod či novorozence. Při léčbě revmatických chorob jsou požívána nesteroidní antirevmatika, kortikosteroidy, antiamalarika, sulfasalazin, methotrexát, azatioprin, cyklosporin A, cyklofosfamid, biologické léky blokující TNF alfa a dále antikoagulační a antiagregační léčba. Naprostá většina těchto léků má určité riziko pro těhotenství. Výběr terapie revmatických chorob v graviditě a v laktaci je dán řadou okolností, mezi něž patří předně typ revmatického onemocnění a jeho předpokládaný průběh v graviditě, aktivita nemoci v době koncepce, eventuální přítomnost orgánové manifestace choroby, interkurentní onemocnění ženy, věk nemocné apod. Nízké dávky glukokortikoidů a antimalarika jsou bezpečná. Léčba azatioprinem a cyklosporinem A není v graviditě vhodná, ale v určitých zcela výjimečných situacích ji lze připustit. Přísně kontraindikována je léčba methotrexátem a cyklofosfamidem. Při léčbě těmito léky je nutno zajistit účinnou antikoncepci a léky včas před plánovanou koncepcí vysadit. Při terapii cyklofosfamidem je rovněž nutno před koncepcí preventivně zajistit ochranu vajíčka, aby nevznikla ireverzibilní amenorea. Zásadní význam pro sledování rizikových gravidních pacientek se SLE má koordinovaná léčba, která by měla být zahájena již před graviditou výběrem správné antikoncepce a plánováním koncepce na dobu, kdy je onemocnění pod kontrolou nebo nejlépe zcela v remisi.
Nové alternativy farmakologické léčby nespecifických bolestí zad
Šléglová O
Revmatologický ústav Praha
Řešení nespecifických bolestí zad je vzhledem k frekvenci výskytu denním problémem lékařů různých specializací, přesto dodnes není jejich léčba dostatečně uspokojivě vyřešena. K léčbě využíváme nefarmakologické postupy, lokální i celkovou farmakologickou léčbu, invazivní metody i operační řešení. V přednášce budou zmíněny některé novější léky a léčebné postupy především z oblasti lokální a celkové farmakologické léčby. Z oblasti celkové farmakologické léčby je to tapentadol, první nová molekula pro léčbu silné bolesti po více než 25 letech. Jedná se o látku s agonistickým působením na μ-opiodních receptorech a s inhibičním efektem na zpětné vychytávání noradrenalinu. Účinnost tapentadolu byla prokázána u pacientů s nociceptivní i neuropatickou bolestí v dolní části zad. Dále jsou to dva preparáty na řešení průlomové bolesti u pacientů s chronickými těžkými bolestmi, kteří vyžadují podání silných opioidů. Jedná se o sublinguální tablety fentanylu a intranazální fentanylový sprej. Z oblasti lokální léčby bolesti jsou zajímavou novinkou zdravotnické prostředky MD injekce určené ke snížení bolestivosti a zlepšení pohyblivosti. MD injekce jsou v oblasti páteře podávány nejčastěji formou subkutánní. Základní účinnou složkou přípravku je kolagen obohacený analgeticky a antiflogisticky působícími fytofarmaky. Léková forma MD injekcí je vyvinuta jako cíleně působící tzv. drug delivery system forma zajišťující cílenou distribuci kolagenových protibolestivě a protizánětlivě působících účinných látek do cíleného kompartmentu. Po aplikaci dochází ke zlepšení funkčnosti dané oblasti s doprovodným analgetickým účinkem. MD injekce se používají samostatně nebo jako podpora případné souběžné farmakologické léčby bolesti a vedou ke snížení její spotřeby, tedy i ke snížení rizik plynoucích z nežádoucích účinků takové léčby. U MD injekcí nebyl doposud zaznamenán výskyt lékových interakcí a nežádoucích účinků. Poslední novinkou je kožní náplast s obsahem kapsacinu, který nebyl zatím na našem trhu dostupný. Tato náplast je určena k léčbě periferní neuropatické bolesti u dospělých pacientů.
Hladiny visfatinu u pacientů s idiopatickou zánětlivou myopatií a pozitivními protilátkami anti-jo-1.
Hulejová H, Kryštůfková O, Mann H, Šenolt L, Vencovský J
Revmatologický ústav, Praha
Úvod: Visfatin je adipocytokin, který kromě jiných funkcí podporuje zrání prekursorů B-lymfocytů a účastní se v regulaci zánětu. Polymyositida (PM) a dermatomyositida (DM) patří mezi idiopatické zánětlivé myopatie. Jejich charakteristickým rysem je přítomnost autoprotilátek v séru, nejčastějšími jsou protilátky proti histidyl-tRNA syntetáze (anti-Jo-1). Nedávno jsme prokázali, že nemocní s PM/DM a pozitivitou anti Jo-1 autoprotilátek mají zvýšené sérové hladiny cytokinu aktivujícího B lymfocyty – BAFF (B-cell activating factor) ve vztahu k aktivitě onemocnění. Cílem této práce bylo zhodnotit hladiny visfatinu u pacientů s PM/DM, kteří měli pozitivní anti-Jo-1 autoprotilátky, porovnat sérové hladiny visfatinu nemocných se zdravými jedinci a zjistit možný vztah visfatinu k aktivitě onemocnění a hladinám BAFF a protilátek proti Jo-1.
Materiál a metody: Do průřezové studie bylo zařazeno 38 pacientů s PM/DM (věk 52,5±10,8 let) a 25 věkem a pohlavím srovnatelných zdravých jedinců (věk 51,6±11,8 let). U 16 nemocných byl k dispozici druhý odběr z následující klinické kontroly (medián intervalu 13,4 měsíců, [minimum 7 – maximum 73,6]). Imunochemicky byly stanoveny ELISA testem sérové hladiny visfatinu (BioVision, Research Products, USA), BAFF (R&D Systems, Inc. USA) a anti-Jo-1 protilátek (Orgentec, Mainz, Germany). Hodnocení aktivity nemoci bylo prováděno klinicky standardizovanými indexy (MYOACT) na visuálně analogové škále (VAS) a laboratorními ukazateli svalového poškození (CK, ALT, AST, LDH a myoglobinu). Pro statistické analýzy byly použity statistické programy Prizm v. 5. a SPSS.
Výsledky: Hladiny visfatinu byly vyšší u pacientů s PM/DM (2,90 ± 2,46 ng/ml) oproti kontrolám (1,63 ± 1,21 ng/ml; p = 0,018). Byla zjištěna pozitivní korelace visfatinu s klinickou svalovou aktivitou (rs=0,389, p=0,017) a hraničně s aktivitou celkovou (rs = 0,283, p = 0,09). Z laboratorních ukazatelů svalového poškození visfatin koreloval s LDH (rs = 0,393, p = 0,017) na rozdíl od hladin BAFF, které korelovaly s hladinami CK, myoglobinu a AST (rs = 0,51, 0,57 a 0,39 p = 0,001, 0,002 a 0,01). Sérové hladiny visfatinu a BAFF korelovaly pozitivně u pacientů (rs = 0,439, p = 0,006) a naopak negativně u zdravých kontrol (rs = -0,539, p = 0,005). Při párovém srovnání opakovaných odběrů poklesla klinická aktivita svalová (VAS ze 14,00 [2-82] na 9,00 [1-26] mm; p=0,07) i celková (VAS ze 17,5 [6-79] na 13,5 [3-27] mm p = 0,047) a také hladiny visfatinu v séru (z 2,90 ± 2,46 na 1,56 ± 1,0 ng/ml; p = 0,01). Pokles hladin BAFF v séru byl méně významný (ze 1,69 [0,57-10,91] na 1,11 [0,65-4,84] ng/ml; p = 0,1). Ve druhém odběru hladiny visfatinu a BAFF již nekorelovaly. Nebyla nalezena korelace visfatinu s anti-Jo-1 autoprotilátkami.
Závěr: Visfatin je nový cytokin, který reguluje aktivitu B-lymfocytů a podobně jako BAFF má vztah ke svalové aktivitě v průběhu idiopatických zánětlivých myopatií.
Podpořeno výzkumnými záměry MZČR, reg. č. 00023728.
Štítky
Dermatológia Detská reumatológia Reumatológia
Článek Zpráva z kongresu EULAR 2011
Článok vyšiel v časopiseČeská revmatologie
Najčítanejšie tento týždeň
2011 Číslo 3- První zkušenosti s léčbou psoriázy bimekizumabem v české reálné praxi – kazuistika z FNUSA
- Na český trh přichází biosimilar adalimumabu s prokázanou terapeutickou ekvivalencí
- Nehoňte nemocné s mMCC od čerta k ďáblu!
-
Všetky články tohto čísla
- Prevence vzniku nežádoucích gastrointestinálních účinků nesteroidních antirevmatik pomocí inhibitorů protonové pumpy. Výsledky epidemiologické studie GREAT
- Rituximab v běžné klinické praxi v léčbě aktivní revmatoidní artritidy
- Hallux valgus u pacientů s revmatoidní artritidou – současné možnosti operační terapie
- Mikuliczova choroba s jednostranným exoftalmem – onemocnění se vztahem k IgG4
- Abstrakta přednášek z IX. SLAPSKÉHO SYMPOSIA, MĚŘÍN, 16. – 18. ČERVEN 2011
- Zpráva z kongresu EULAR 2011
- Česká revmatologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Hallux valgus u pacientů s revmatoidní artritidou – současné možnosti operační terapie
- Mikuliczova choroba s jednostranným exoftalmem – onemocnění se vztahem k IgG4
- Rituximab v běžné klinické praxi v léčbě aktivní revmatoidní artritidy
- Prevence vzniku nežádoucích gastrointestinálních účinků nesteroidních antirevmatik pomocí inhibitorů protonové pumpy. Výsledky epidemiologické studie GREAT
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



