-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Význam nutričního poradenství při léčbě obézních pacientů endoskopickými restrikčními metodami
The importance of nutritional counseling for obese patients undergoing endoscopic procedures
Purpose:
The aim of this study was to evaluate the effect of nutritional counseling on the eating habits of patients who underwent endoscopic sleeve gastrectomy.Methods:
The study group comprised 20 obese patients (16 women and 4 men) who underwent endoscopic sleeve gastrectomy in 2016 to reduce excess body weight and fat. In the first, third, and sixth month after treatment, the patients received nutritional counseling and attended an educational cooking class. They also completed a food habit questionnaire before and 6 months after the treatment. The food habit questionnaires were evaluated to determine whether repeated nutritional recommendations led to changes in eating habits.Results:
A significant increase in the consumption of fish (p = 0.044), and yoghurt and other fermented milk products (p = 0.021), as well as the daily consumption of milk and cheese (p = 0.032), was observed following the nutritional counseling. Furthermore, the consumption of white bread (p = 0.038), and desserts and sweets (p = 0.002), decreased, and the patients were eating more regularly (p = 0.013) and paying more attention to their diet (p = 0.015).Conclusion:
The results suggest that the regular nutritional counseling provided in the first, third, and sixth month after the patients’ endoscopic treatment positively affected their eating habits.Key words:
obesity – endoscopic treatment – bariatric surgery – nutrition – counseling
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE „uniform requirements“ for biomedical papers.Submitted:
17. 2. 2017Accepted:
13. 5. 2017
Autoři: K. Petřeková 1,2; M. Bužga 2
; J. Janoutová 1; E. Machytka 3
Působiště autorů: Ústav epidemiologie a ochrany veřejného zdraví, LF OU, Ostrava 1; Ústav fyziologie a patofyziologie, LF OU, Ostrava 2; Katedra chirurgických oborů, LF OU, Ostrava 3
Vyšlo v časopise: Gastroent Hepatol 2017; 71(3): 245-250
Kategorie: Bariatrie: původní práce
prolekare.web.journal.doi_sk: https://doi.org/10.14735/amgh2017245Souhrn
Účel:
Cílem práce bylo vyhodnocení změn stravovacích návyků u pacientů po endoskopické sleeve gastroplastice, kterým bylo poskytováno komplexní nutriční poradenství.Metody:
Vyhodnocení dotazníků stravovacích zvyklostí u 20 obézních pacientů (16 žen, 4 muži), kteří s cílem redukovat nadměrnou tělesnou hmotnost a tělesný tuk podstoupili v roce 2016 endoskopickou terapii metodou endoskopické sleeve gastroplastiky. Pacientům bylo v 1., 3. a 6. měsíci po endoskopickém zákroku poskytnuto nutriční poradenství, zúčastnili se edukačního kurzu vaření a zároveň před zákrokem a 6 měsíců po zákroku vyplnili totožný dotazník stravovacích zvyklostí. Vyhodnocení dotazníků mělo za cíl ověřit, zda opakovaně předávaná nutriční doporučení povedou ke změnám ve stravování.Výsledky:
Stravovací zvyklosti zaznamenaly signifikantní změny v konzumaci ryb (p = 0,044), jejich zařazování do jídelníčku se zvýšilo. K pravidelnější denní konzumaci došlo také u mléka a sýrů (p = 0,032), byla navýšena konzumace jogurtů a jiných zakysaných mléčných výrobků (p = 0,021). Byla omezena konzumace bílého pečiva (p = 0,038), moučníků a sladkostí (p = 0,002). Pacienti se stravovali pravidelněji (p = 0,013) a více věnovali pozornost složení stravy (p = 0,015).Závěr:
Výsledky ukazují, že pravidelné nutriční konzultace, které byly u pacientů prováděny 1., 3. a 6. měsíc po endoskopickém zákroku, ovlivnily pozitivně jejich stravovací návyky.Klíčová slova:
obezita – endoskopie – bariatrie – nutrice – poradenstvíÚvod
Za nejúčinnější metodu v léčbě morbidní obezity je stále považována bariatrická chirurgie, u které se úbytky z celkové předoperační hmotnosti odhadují okolo 25 % a zároveň dochází ke zlepšení komorbidit spojených s obezitou. Historie bariatrické chirurgie je dlouhá více než 60 let a dlouhodobý efekt na redukci hmotnosti pacientů na základě mnoha vědeckých studií je prokazatelný. Je však třeba zmínit také fakt, že v důsledku bariatrického zákroku se u pacientů mohou objevit různorodé komplikace spojené se změnami funkčnosti digesce a resorpce některých mikronutrientů vyžadující jejich včasnou suplementaci. Vedle bariatrické chirurgie jsou k léčbě obezity využívány endoskopické metody. Po endoskopickém zákroku se mohou individuálně objevit dysfunkce gastrointestinálního traktu, jako jsou zvracení, průjem, ztráta chuti na určité potraviny apod. Rizikem je proteinová malnutrice. Nutriční péče u pacientů, kteří se rozhodnou pro léčbu morbidní obezity formou endoskopického zákroku nebo pomocí dalších moderních bariatricko-metabolických metod, vyžaduje individuální přístup reflektující typ zvolené bariatrické metody. Nutriční poradenství kvalifikovaným odborníkem by mělo být pro tyto pacienty samozřejmou součástí komplexní péče. Zmíněným odborníkem, který může zajistit nutriční poradenství, a pomoci tak lékařům v komunikaci s pacienty před samotným zákrokem, je nutriční terapeut, registrovaný k výkonu zdravotnického povolání bez odborného dohledu dle platných legislativních podmínek a splňující legislativní kompetence v nutriční péči o nemocné. Nutriční terapeuti by měli bariatrickým pacientům před zákrokem, ale také po zákroku poskytovat odborné nutriční poradenství. Mohou motivovat pacienty k dodržování lékařem doporučených opatření, sledovat jejich jídelníček, evidovat energetický a biologický příjem stravy na základě propočtů živin v jídelníčku pacientů, motivovat je k pravidelnému užívání nutričních suplementů, vést ke změnám životního stylu a včasnou intervencí mohou zabránit vzniku či zhoršení nutričních komplikací u pacientů. Interdisciplinární evropská doporučení metabolické a bariatrické chirurgie zahrnují nutričního terapeuta do týmu odborníků, kteří pečují o bariatrické pacienty. Nutriční terapeut pracující s obézními pacienty v nutričním riziku by měl úzce spolupracovat s lékařem, který se specializuje na klinickou výživu. Lékař s funkční licencí v oboru umělá výživa a intenzivní metabolická péče je schopen na základě specializovaných medicínských znalostí převzít do péče pacienta, u kterého jsou závažné příznaky nutričního deficitu, a zahájit cílenou nutriční podporu, která zmírní nebo odstraní kupříkladu přítomnou proteinovou malnutrici nebo jiný významný nutriční deficit [1–8].
Endoskopické metody v bariatrii
Endoskopie je rychle se rozvíjející obor, který se v mnohém mění z diagnostické endoskopie v disciplínu chirurgickou. Digestivní endoskopie, určená k intraluminální diagnostice, v současné době umožňuje celé spektrum intraluminálních terapií. Její léčebné možnosti se přesouvají také mimo lumen trávicího traktu. Endoskopické metody v léčbě obezity mohou být v porovnání s invazivními chirurgickými metodami, jako je např. Rouxen-Y žaludeční bypass, pro obézní pacienty, u kterých nelze operaci provést nebo ji nechtějí podstoupit, přístupnější. Endoskopické techniky jsou méně invazivní a mají potenciál nižšího výskytu nežádoucích účinků s kratší dobou rekonvalescence po provedeném zákroku. V porovnání s tradičním chirurgickým výkonem jsou reverzibilní a předpokládá se jejich možné využití v primární léčbě obezity nebo jako technika k revizi po klasické bariatrické operaci [9–12]. Asi nejčastější metodou endoskopické bariatrie je využití intragastrického balonu. Délka implantace balonu je u většiny typů na trhu v délce 6 měsíců s výjimkou balonu SPATZ, který umožňuje implantaci až 12 měsíců [13]. Novinkou jsou typy balonů, které nevyžadují endoskopické zavedení. Po 3 měsících od zavedení dochází k autodeflaci a následně balon odchází zažívacím traktem pacienta bez další nutné endoskopie [14]. Jinou metodou, která umožňuje restrikci příjmu potravy a zasahuje v oblasti žaludku, je metoda aspirační terapie prováděná pomocí zařízení AspireAssist a pak endoskopická sleev gastroplastika (Apolo), která snižuje žaludeční kapacitu vytvořením endoskopického rukávu umístěním stehů přes žaludeční stěnu (zašitím) podél velkého zakřivení žaludku za pomoci speciálního terapeutického gastroskopu. Ne všechny endoskopické metody jsou však čistě restrikčními. V posledních letech se stejně jako chirurgické bariatrické metody i endoskopické zaměřují na metabolické zákroky. Z hlediska těchto metod byly testovány v rámci klinických studií endoskopický duodenojejunální bypass (Endobarrier®) a pak endoskopická jejunoileální diverze. Cílem zmiňovaných posledních dvou metod nejsou jen úbytky hmotnosti a tukové hmoty u pacientů, kteří podstoupí tyto typy zákroků, ale jeví se také jako efektivní terapie u diabetiků 2. typu s dlouhodobou glykemickou a lipidovou kompenzací [15,16].
Metodika ověření účinku předávaných doporučení pacientům v praxi
Účinnost nutričního poradenství, které je vedeno u bariatrických pacientů, není lehce měřitelnou veličinou. Jsou-li dosaženy významné úbytky hmotnosti a tukové hmoty u pacientů po endoskopické léčbě obezity, kteří zároveň procházeli pravidelným nutričním poradenstvím, předpokládá se, že významnější mírou se na této změně podílí samotný zákrok. Nicméně nutriční poradenství se jeví jako efektivní, vede k pozitivním změnám stravovacích návyků pacientů a udržuje pacienty v kontaktu se zdravotnickým týmem.
Soubor sledovaných pacientů zahrnoval 20 osob (16 žen, 4 muži), kteří podstoupili (v roce 2016) na Chirurgické klinice FN Ostrava endoskopickou sleeve gastroplastiku. Poté byli sledováni ve Výzkumném obezitologickém centru LF OU, Ostrava. Pacienti spolupracovali s nutriční terapeutkou v intervalech před endoskopickým zákrokem a 1., 3. a 6. měsíc po zákroku. V rámci spolupráce jim bylo poskytnuto komplexní nutriční poradenství a edukační kurz vaření zaměřený na racionální technologickou úpravu pokrmů. Všichni pacienti vyplnili před zákrokem a 6. měsíc po zákroku totožný anamnestický dotazník stravovacích zvyklostí. Dotazník obsahoval 10 otázek zaměřených všeobecně na charakter stravování (pravidelnost, počet denních jídel, typ stravování, rozložení stravy během dne, preference snídaně, konzumace polévek, typ večeře a odpoledních svačin, chuť k jídlu, složení stravy), dvě otázky zjišťující množství přijatých tekutin za den a typ nápojů, 23 otázek zjišťujících četnost konzumace vybraných skupin potravin a alkoholu za dané časové období.
Výsledky pro účely vyhodnocení účinnosti změn ve stravování byly statisticky hodnoceny procentuálně, výpočtem relativní a absolutní četnosti odpovědí a Wilcoxonovým párovým testem na hladině významnosti 5 %.
Výsledky
Stravování pacientů bylo po 6 měsících pravidelnější než před zákrokem (p = 0,013), pacienti věnovali větší pozornost složení stravy (p = 0,015). Statisticky významné změny v konzumaci vybraných potravin byly u mléka a sýrů, kde došlo při porovnání se vstupním vyšetřením ke zvýšení jejich denního zařazování do jídelníčku (p = 0,032). Došlo k navýšení konzumace jogurtů a jiných zakysaných mléčných výrobků (p = 0,021) a ryb (p = 0,044), které všichni pacienti po 6 měsících zařazovali min. 1× týdně nebo 2–3× za týden. Snížila se četnost zařazování uzenin s vyšším obsahem tuků (p = 0,0119), pacienti v jídelníčku omezili bílé pečivo (p = 0,038), moučníky, sladkosti (p = 0,002), a to převážně z denního zařazování na příjem moučníků a sladkostí 1× za týden. Konzumace masa, vajec, rostlinných a živočišných tuků, příloh, luštěnin, ovoce a zeleniny nezaznamenala významné statistické změny. Výsledky jsou uvedeny v tab. 1. Výběr odpovědí u ověřování četnosti konzumace zmíněných potravin byl v dotazníku následující: > 1× za den, 1× za den, 4–5× za den, 2–3× za týden, 1× za týden, alespoň 1× za měsíc, výjimečně či vůbec. Výsledky, kde došlo k signifikantním změnám (konzumace mléka a mléčných výrobků, ryb, uzenin s vyšším obsahem tuků, moučníků a sladkostí, pravidelnost ve stravování a sledování složení stravy), znázorňují grafy 1–6.
Tab. 1. Změny ve stravovacích zvyklostech pacientů – srovnání změn před a 6měsíců po zákroku. Tab. 1. Changes in patients’ eating habits – comparison of changes before and 6 months after the procedure. 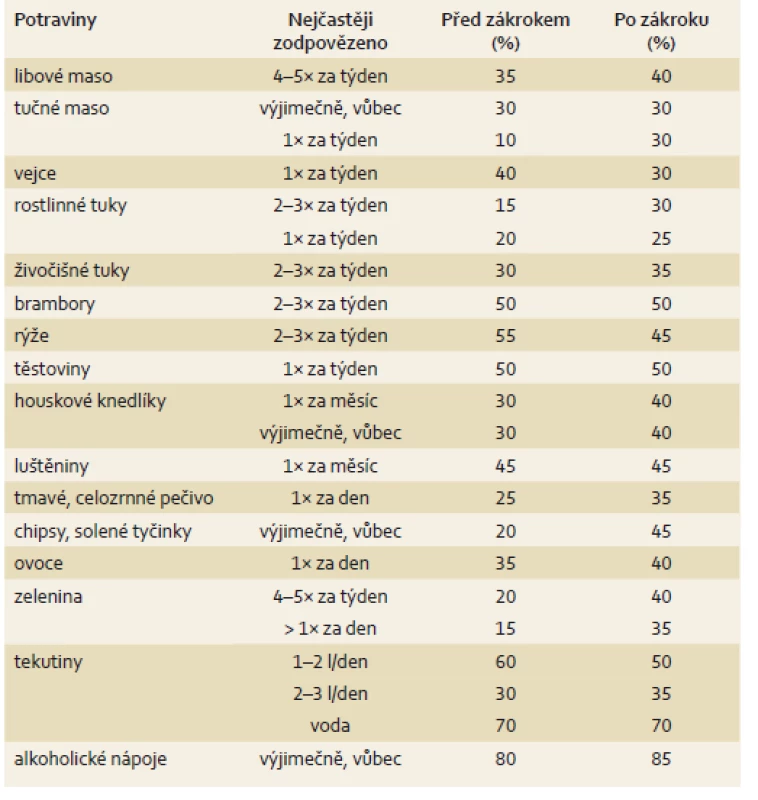
Graf 1. Změny v konzumaci mléka a mléčných výrobků. Konzumace mléka a mléčných výrobků byla po 6 měsících pravidelnější (p =0,032), převažovala konzumace min. 1 porce (1 sklenice mléka 250 ml, 55 g sýr) 1× za den. Graph 1. Changes in the consumption of milk and milk products. The consumption of milk and milk products was more regular after 6 months (p = 0.032), most persons consumed at least one portion a day (one glass of milk 250 ml, 55 g of cheese). 
Graf 2. Změny v konzumaci ryb. Konzumace ryb byla po 6 měsících min. 1× týdně nebo 2–3× za týden (p = 0,044). Graph 2. Changes in the consumption of fish. Consumption of fish at least once a week or twice to three times a week (p = 0.044) after 6 months. 
Graf 3. Změny v konzumaci uzenin s vyšším obsahem tuků. Konzumace uzenin s vyšším obsahem tuků se významně snížila (p = 0,0119). Graph 3. Changes in the consumption of salami higher in fat. The consumption of salami higher in fat decreased significantly (p = 0.0119). 
Graf 4. Změny v konzumaci moučníků a sladkostí. Konzumace moučníků a sladkostí byla snížena (p = 0,002). Z převážně denní konzumace pacienti konzumovali moučníky a sladkosti 1× za týden. Graph 4. Changes in the consumption of desserts and sweets. The consumption of desserts and sweets decreased (p = 0.002). The patients switched from mostly a daily consumption of desserts and sweets to desserts and sweets once a week. 
Graf 5. Změny v pravidelnosti stravování. Stravování pacientů se stalo pravidelnější (p = 0,013). Graph 5. Changes in the regularity of food intake. Food intake became more regular (p = 0.013). 
Graf 6. Změny ve sledování složení stravy. Zvýšila se pozornost a sledování složek stravy (p = 0,015). Graph 6. Changes in the monitoring of dietary components. The attention to and monitoring of dietary components increased (p = 0,015). 
Diskuze
Cílem u sledovaného souboru bylo pravidelným nutričním poradenstvím a praktickou edukací podpořit změnu stravovacích návyků u pacientů, kteří podstoupili endoskopickou sleeve gastroplastiku. Nutriční konzultace byly vedeny registrovaným nutričním terapeutem. Pacientům byly doporučovány změny, které měly zajistit pravidelnější stravování v menších objemových porcích (100–200 ml), zařadit pravidelně dopolední svačinu, oběd a omezit večerní přejídání. Pravidlem je, aby pacient konzumoval přiměřený příjem energie a nutrientů. Doporučeno bylo omezení současné konzumace dvou a více chodů. Pro pacienty to znamená např. oddělit polévku od druhého hlavního jídla. Polévky byly doporučeny jako alternativa teplé večeře. Nebylo doporučeno přecházet na velmi přísný redukční režim nebo alternativní typ stravy s výrazným omezením kvalitních nutrientů, především však esenciálních živin. Správná skladba jídelníčku koriguje chutě k jídlu. Většina obézních pacientů udávala před zákrokem zvýšenou a nekontrolovatelnou chuť k jídlu, do 6 měsíců po zákroku došlo u většiny pacientů ke snížení nadměrné chuti k jídlu. Součástí nutričního poradenství bylo poznávání skladby potravin, což se ukázalo jako účinné, pacienti více sledovali složení stravy. Složení potravin ovlivňuje celodenní přísun jednotlivých živin a mikronutrientů. Zvýšením konzumace ryb, libového masa, mléčných výrobků, zakysaných mléčných výrobků a celozrnného pečiva pacienti mohou lépe docílit doporučovaných hodnot významných nutrientů na den, především však kvalitních a také plnohodnotných proteinů, mastných kyselin (omega-3, omega-6) a vlákniny. Sníženou konzumací moučníků, bílého pečiva, tučného masa, uzenin a chipsů docílí omezení v příjmu nadbytečné energie, jednoduchých cukrů, nasycených nebo transmastných kyselin a sodíku. Množství tekutin na den se obvykle doporučuje pro dospělou osobu okolo 1,5 l. Nicméně pacienti byli poučeni o vhodnosti zvýšit pitný režim na 2 l z důvodu vynechání polévek a omáček z jídelníčku a zvýšeného příjmu vlákniny, ideálně by měli pít vodu, neslazené čaje nebo neslazené minerální vody. Doporučení, která jsou pacientům předávána, se opírají především o guidelines pro pacienty po bariatrických operačních výkonech, referenční hodnoty pro příjem živin jsou ověřeny u pacientů se zavedeným intragastrickým balonem [17–20].
Závěr
Výsledky ukazují, že komplexní nutriční poradenství, které bylo prováděno u obézních pacientů 1., 3. a 6. měsíc po endoskopickém bariatrickém zákroku, ovlivnilo pozitivně jejich stravovací návyky. Zvýšila se konzumace ryb, zakysaných mléčných výrobků, libového masa, a naopak se snížila konzumace moučníků, tučných druhů masa, uzenin a slaných lahůdek. S postupující časem od provedeného zákroku mohou pozitivní změny ve stravování pomoci pacientům udržet získané úbytky hmotnosti. Pacienti získali také praktické dovednosti racionální přípravy pokrmů a přípravy pokrmů pro redukční dietu. V rámci nutričních konzultací bylo přihlíženo k individuálnímu nutričnímu stavu pacientů a toleranci potravin. Standardizovaná doporučení pro stravování pacientů po endoskopické sleeve gastroplastice neexistují. Opakované vyhodnocení stravovacích návyků a také interpretace analýzy nutričního příjmu propočtem jídelníčků pacientů bude provedeno ve 12. měsíci od provedeného zákroku. Cílem bude upřesnění a zpracování nutričních doporučení pro pacienty po endoskopické sleeve gastroplastice.
Studie byla podpořena grantem z rozpočtu Ministerstva školství, mládeže a tělovýchovy ČR, přiděleným prostřednictvím LF OU pod registračním číslem SGS24/LF/2016-2017.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Doručeno: 17. 2. 2017
Přijato: 13. 5. 2017
Mgr. Karin Petřeková
Ústav epidemiologie a ochrany veřejného zdraví
LF OU
Syllabova 19
703 00 Ostrava
karin.petrekova@osu.cz
Zdroje
1. Doležalová K, Býma S, Fried M et al. Bariatrická chirurgie a primární péče. Praha: Axonite CZ 2012.
2. Holéczy P, Bužga M. Současná bariatricko-metabolická chirurgie. Gastroent Hepatol 2016; 70 (6): 485–490. doi: 10.14735/amgh2016485.
3. Petřeková K, Bužga M, Janoutová J. Nutriční deficity po bariatrických operacích a jejich úprava suplementací. Prakt Lék 2016; 96 (2): 82–86.
4. Zákony pro lidi.cz. Zákon č. 96/2004 Sb. [online]. Dostupné z: www.zakonyprolidi.cz/cs/2004-96.
5. Moizé V, Andreu A, Flores L et al. Long-term dietary intake and nutritional deficiencies following sleeve gastrectomy or Roux-en-Y gastric bypass in a Mediterranean population. J Acad Nutr Diet 2013; 113 (3): 400–410. doi: 10.1016/j.jand.2012.11.013.
6. Fried M, Yumuk V, Oppert JM et al. Interdisciplinary European guidelines on metabolic and bariatric surgery. Obesity surgery 2014; 24 (1): 42–55. doi: 10.1007/s11695-013-1079-8.
7. Beckman L, Earthman C. Nutritional implications of bariatric surgery and the role of registered dietitians. J Acad Nutr Diet 2012; 113 (3): 398–399. doi: 10.1016/j.jand.2012.11.017.
8. Mulder CJ, Wanten GJ, Semrad CE et al. Clinical nutrition in the hepatogastroenterology curriculum. World J Gastroenterol 2016; 22 (5): 1729–1735. doi: 10.3748/wjg. v22.i5.1729.
9. ASGE/ASMBS Task Force on Endoscopic Bariatric Therapy. A pathway to endoscopic bariatric therapies. Surg Obes Relat Dis 2011; 7 (6): 672–682. doi: 10.1016/j.soard.2011.09.008.
10. Martínek J. Nekonečná endoskopická cesta aneb endoskopická chirurgie – nový obor? Gastroent Hepatol 2015; 69 (4): 327–337.
11. Johner AM, Reavis KM. Endoscopic bariatric procedures: assessment of postintervention safety and success. Tech Gastrointest Endosc 2017; 19 (1): 46–51. doi: 10.1016/j.tgie.2016.12.006.
12. Abu Dayyeh BK, Acosta A, Camilleri M et al. Endoscopic sleeve gastroplasty alters gastric physiology and induces loss of body weight in obese individuals. Clin Gastroenterol Hepatol 2017; 15 (1): 37–43. doi: 10.1016/j.cgh.2015.12.030.
13. Pickett-Blakely O, Newberry C. Future therapies in obesity. Gastroenterol Clin North Am 2016; 45 (4): 705–714. doi: 10.1016/j.gtc.2016.07.008.
14. Machytka E, Gaur S, Chuttani R et al. Elipse, the first procedureless gastric balloon for weight loss: a prospective, observational, open-label, multicenter study. Endoscopy 2017; 49 (2): 154–160. doi: 10.1055/s-0042-119296.
15. ASGE Bariatric Endoscopy Task Force, ASGE Technology Committee, Abu Dayyeh BK et al. Endoscopic bariatric therapies. Gastrointest Endosc 2015; 81 (5): 1073–1086. doi: 10.1016/j.gie.2015.02.023.
16. Beneš M, Hucl T, Drastich P et al. Endoskopický duodenojejunální bypass (EndoBarrier®) jakonový terapeutický přístup u obézních diabetiků 2. typu – efektivita a faktorypredikující optimální efekt. Gastroent Hepatol 2016; 70 (6): 491–499. doi: 10.14735/amgh2016csgh.info15.
17. Mechanick JI, Youdim A, Jones DB et al. Clinical practice guidelines for the perioperative nutritional,metabolic, and nonsurgical support of the bariatric surgery patient-2013 update: cosponsored by American Association of Clinical Endocrinologists, The Obesity Society, and American Society for Metabolic & Bariatric Surgery. Obesity (Silver Spring) 2013; 21 (Suppl 1): S1–S27. doi: 10.1002/oby.20 461.
18. Výživa servis s. r. o. Referenční hodnoty pro příjem živin. 1. vyd. Praha: Společnost pro výživu 2011 : 192.
19. Mizerová V, Bužga M, Machytka E et al. Změny tělesného složení a stravovacích návyků obézních pacientů po zavedení intragastrického balónu. Prakt Lék 2015; 95 (6): 276–279.
20. Zavadilová V, Bužga M, Chroboková A et al. Změny tělesné hmotnosti a stravovacích zvyklostí obézních pacientů po tubulizaci žaludku – pilotní studie. Gastroent Hepatol 2012; 66 (6): 444–449.
Štítky
Detská gastroenterológia Gastroenterológia a hepatológia Chirurgia všeobecná
Článok vyšiel v časopiseGastroenterologie a hepatologie
Najčítanejšie tento týždeň
2017 Číslo 3- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Srovnání analgetické účinnosti metamizolu s ibuprofenem po extrakci třetí stoličky
-
Všetky články tohto čísla
- Digestivní endoskopie
- Jaká byla příčina masivní enteroragie?
- Spánková endoskopie – cílená endoskopická diagnostika u pacientů s obstrukční spánkovou apnoí
- Endoskopická drenáž pankreatických tekutinových kolekcií – 6-ročná skúsenosť v terciárnom gastroenterologickom centre v období rokov 2006–2012
- Transanální minimálně invazivní resekce rekta s totální mezorektální excizí po endoskopické mukózní resekci
- Kolonické dekomprese v běžné praxi
- Prvé skúsenosti s katétrovou konfokálnou laserovou endomikroskopiou (pCLE) v biliodigestívnej endoskopii
- Granulárnobunkový tumor pažeráka – kazuistika a prehľad
- Odporúčania Pracovnej skupiny pre IBD Slovenskej gastroenterologickej spoločnosti pre liečbu ulceróznej kolitídy
- Problematická diagnostika a závažné biliárne komplikácie echinokokózy pečene
- Význam nutričního poradenství při léčbě obézních pacientů endoskopickými restrikčními metodami
- Problematika tuberkulózy a latentní tuberkulózní infekce u pacientů s idiopatickými střevními záněty léčenými biologickou léčbou
- Výměna koeditorů na pozici zástupce šéfredaktora pro Slovenskou republiku
- 21st Days of Gastroenterology and Hepatology and 11th International Endoscopic Workshop in Hradec Králové
- Report of the 16th Slovak-Czech IBD day in Nitra
-
Novel developments in pancreatic disorders
Peter Layer Lecture – Gastro Update Europe 2016, Prague - Výběr z mezinárodních časopisů
- Správná odpověď na kvíz
- Vyhlášení soutěže o dvě nejlepší původní práce 2016
- Kreditovaný autodidaktický test: digestivní endoskopie
- Rifaximin
- Gastroenterologie a hepatologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Rifaximin
- Kolonické dekomprese v běžné praxi
- Odporúčania Pracovnej skupiny pre IBD Slovenskej gastroenterologickej spoločnosti pre liečbu ulceróznej kolitídy
- Problematická diagnostika a závažné biliárne komplikácie echinokokózy pečene
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



