-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Inhibitor Janusovy kinázy v moderní léčbě ulcerózní kolitidy
Autori: Michnová K.
Pôsobisko autorov: Care Comm s. r. o.
Vyšlo v časopise: Gastroent Hepatol 2021; 75(6): 567-570
Kategória:
doi: https://doi.org/10.48095/ccgh2021567„V posledních letech dochází ke změně konceptu léčebných cílů u nemocných s ulcerózní kolitidou. Už jsme překročili horizont klinické remise, tedy bezpříznakového období, a zaměřujeme se na dosažení dlouhodobé klinické remise, remise bez podávání kortikosteroidů, na endoskopické slizniční hojení – a před branami klinické praxe je histologická remise, která se považuje za nejpřesnější marker zaručující pravděpodobně dlouhodobý efekt.“
Těmito slovy uvedl prof. MUDr. Milan Lukáš, CSc., přednosta Klinického a výzkumného centra pro střevní záněty ISCARE, Praha, svůj příspěvek v úvodu satelitního sympozia pořádného 12. listopadu společností Pfizer v rámci programu 7. kongresu České gastroenterologické společnosti ČLS JEP.
Monoklonální protilátky tří tříd (inhibitory TNFa, integrinů a interleukinů IL-12/-23) jsou v současnosti v léčbě idiopatických střevních zánětů (IBD) na vrcholu svého užívání, mají mj. efekt na snížení potřeby kortikosteroidů, ale mají také své výrazné nedostatky. Prof. Lukáš připomněl riziko imunogenicity i to, že poměrně častá je ztráta odpovědi – až u 40 % těch, kteří odpověděli na indukční fázi léčby monoklonálními protilátkami. Nutnost eskalace dávky je častá a protizánětlivý efekt u cca třetiny nemocných nelze považovat za optimální.
Tofacitinib je malá molekula působící uvnitř buňky jako inhibitor aktivace Janusových kináz (JAK). Ty pak nemohou fosforylovat cytokinové receptory, zeslabuje se jejich signalizace, což vede k modulaci imunitní a zánětlivé odpovědi.
Jak připomněl prof. Lukáš, reálná data o tofacitinibu v léčbě UC zahrnují více než 1 300 pacientů z 20 studií ze Severní Ameriky, Evropy (včetně 24 pacientů z ČR) a Japonska. Některým z nich se věnoval podrobněji.
Britská retrospektivní, multicentrická, kohortová studie (Honap S et al, Journal of Crohn‘s and Colitis 2020) zahrnula 134 pacientů s UC, kteří začali užívat tofacitinib v období od října 2018 do října 2019, 83 % jich bylo předtím léčeno ≥ 1 biologikem.
Pacienti dostávali tofacitinib 10 mg 2x denně po dobu nejméně osmi týdnů, poté byla dávka snížena na 5 mg 2x denně. Následné zvyšování dávky při udržovací léčbě bylo na uvážení lékaře.
Aktivita nemoci byla hodnocena pomocí zjednodušeného indexu klinické aktivity kolitidy (SCCAI) nebo částečného skóre Mayo (PMS). Klinická odpověď byla definována jako snížení SCCAI nebo PMS o ≥ 3 body. Další klinické výsledky zahrnovaly biochemické markery aktivity onemocnění, endoskopické hojení a užívání steroidů.
Pozorovaná efektivita tofacitinibu byla s ohledem na to, že většina účastníků již byla exponována nejen kortikosteroidům, ale i biologické léčbě, relativně vysoká – ve 26. týdnu 53 % klinických odpovědí, 45 % remisí a 44 % remisí bez potřeby kortikosteroidů. Důležitým zjištěním byla i dlouhodobá perzistence na léčbě tofacitinibem, která nebyla ovlivněna předchozím selháním biologické léčby (obr. 1).
Obr. 1. Perzistence na léčbě tofacitinibem s ohledem na předcházející expozici biologickým lékům.
Fig. 1. Persistence in treatment with tofacitinib due to previous exposure to biological drugs.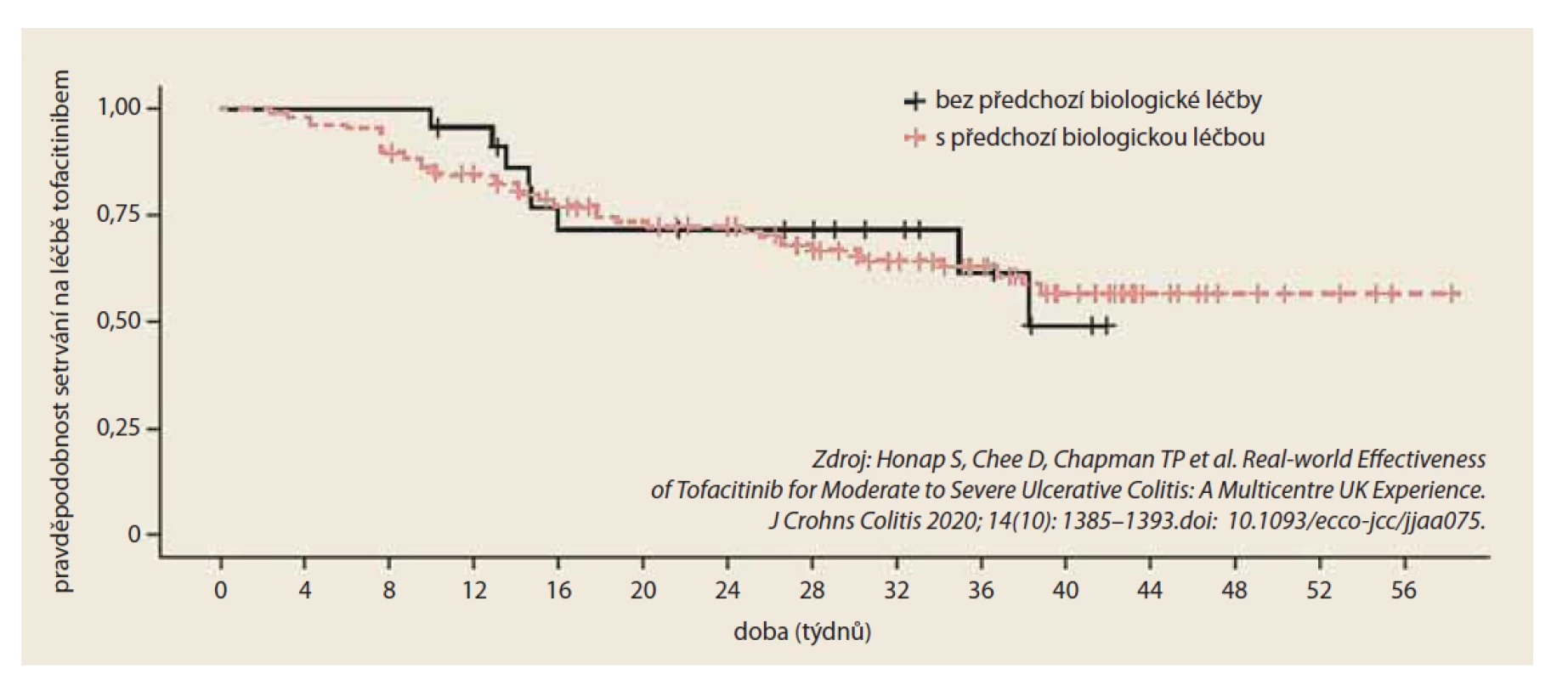
Metaanalýza osmi studií z reálné klinické praxe léčby UC tofacitinibem v osmi zemích (Taxonera C et al, Inflammatory Bowel Diseases 2021) potvrdila, že jeho účinnost je v reálném světě plně v souladu s daty z registračních studií – remise v 8. týdnu dosáhlo 34,7 %, mezi 12. a 16. týdnem 47 % a v 6. měsíci 38,3 % pacientů. Ti, kteří dosud neužívali biologickou léčbu, měli v 8. týdnu významně vyšší míru klinických odpovědí oproti pacientům již předléčeným monoklonálními protilátkami (RR 1,38; p = 0,032).
Prof. Lukáš připomněl i jinou metaanalýzu, tentokrát pěti „real world“ studií z pěti zemí včetně ČR, jejímž endoskopickým cílem bylo slizniční hojení. V 8. týdnu jej dosáhlo téměř 42 % pacientů a mezi 12. a 16 týdnem 35 %. Zároveň se ukázalo, že při různorodosti charakteristik pacientů i jejich onemocnění mohou v praxi být velmi různorodé i výsledky. Zatímco v českém souboru (Kolář M et al.) dosáhlo v 8. týdnu endoskopického cíle 54 % pacientů, v belgické kohortě (Cremerová et al) jen 23 %.
Velmi zajímavá byla podle prof. Lukáše i monocentrická studie z belgického pracoviště v Lovani (Biemans VBC et al., Alimentary Pharmacology & Therapeutics, 2020). Sledovala výsledky léčby tofacitinibem pomocí objektivních parametrů, tedy endoskopie, histologie a také biologických markerů (fekálního kalprotektinu a C-reaktivního proteinu) ve skupině velmi refrakterních pacientů, kteří všichni selhali na předchozí anti-TNFa léčbě a většina i na vedolizumabu. Navzdory tomu byla v 52. týdnu léčby tofacitinibem čtvrtina pacientů (27,5 %) v endoskopické remisi, téměř třetina (27,5 %) v histologické remisi a rovněž téměř třetina (28,2 %) v biologické remisi.
V loňském roce byly prezentovány výsledky multicentrické, dvojitě zaslepené, randomizované studie fáze 3b/4 RIVETING (Vermeire S et al., Journal of Crohn‘s and Colitis, 2021). Byli do ní nabíráni pacienti z probíhající otevřené studie OCTAVE Open, kteří užívali tofacitinib 10 mg 2x denně po dobu ≥ 2 po sobě následujících roků, s touto dávkou dosáhli stabilní remise ≥ 6 měsíců před zařazením a neužívali kortikosteroidy k léčbě UC ≥ 4 týdny před zařazením.
Cílem bylo ověřit, zda pacienti v remisi s tofacitinibem 10 mg 2x denně mohou přejít (i v zájmu minimalizace nežádoucích účinků) na dávku 5 mg 2x denně, aniž by zaznamenali ztrátu účinnosti. Ukázalo se, že to možné je, po šesti měsících si remisi udržela většina (77 %) pacientů randomizovaných ke snížení dávky (ve skupině s pokračováním vyšší dávky si remisi udrželo 90 % účastníků).
Na závěr své přednášky si prof. Lukáš nechal důležité oznámení: od 1. prosince letošního roku je tofacitinib 5 mg hrazen z veřejného zdravotního pojištění ve druhé linii léčby UC.
Rizika léčby tofacitinibem podle ORAL Surveillance u pacientů s RA…
„Tofacitinib se užívá již dva roky a naučili jsme se s ním pracovat,“ uvedl část věnovanou bezpečnosti prim. MUDr. Tomáš Douda, Ph.D., zástupce přednosty Gastroenterologické kliniky LF UK a FN Hradec Králové. Zrekapituloval protokol před zahájením léčby, kdy se pacientovi kontroluje lipidogram a v ideálním případě je očkován proti herpes zoster. Léčba tofacitinibem se nepodává ženám plánujícím těhotenství, pečlivě se zvažuje u pacientů s historií žilního tromboembolismu, kuřáků a pacientů starších 50 let s vážnými komorbiditami. Během léčby se kontrolují příznaky herpetické infekce a tromboembolizmu. U správně indikovaných pacientů je bezpečnostní profil tofacitinibu vnímán jako srovnatelný s anti-TNFa přípravky. Aktualizované bezpečnostní stanovisko Evropské lékové agentury ohledně vyššího rizika závažných kardiovaskulárních (KV) příhod a malignit proto bylo pro mnohé překvapením. Podle MUDr. Doudy je však nutné se dobře podívat na data, na jejichž základě k přehodnocení došlo.
ORAL Surveillance byla postmarketingová studie bezpečnosti nařízená americkým úřadem FDA, do které bylo zařazeno 4 000 pacientů s revmatoidní artritidou (RA). Primárním cílem bylo zhodnotit bezpečnost tofacitinibu v obou dávkách (5 mg i 10 mg 2x denně) oproti inhibitoru TNFa u pacientů s RA starších 50 let a alespoň s jedním dalším KV rizikovým faktorem – kouřením, hypertenzí, HDL < 2,22 mmol/l, diabetes mellitus, ischemickou chorobou srdeční v osobní anamnéze (revaskularizace, aortokoronární bypass, infarkt myokardu, srdeční zástava, nestabilní angina pectoris, akutní koronární syndrom) nebo rodinné anamnéze (předčasný výskyt ICHS nebo náhlá srdeční smrt u příbuzného prvního stupně) nebo s přítomností extraartikulárních manifestací RA. Všichni museli rovněž souběžně užívat metotrexát, přičemž, jak zdůraznil MUDr. Douda, již revmatoidní artritida sama o sobě je významným faktorem KV rizika.
Plánem byl průkaz non-inferiority obou dávek tofacitinibu oproti adalimumabu, s oběma léky byl vždy souběžně podáván metotrexát. Předem definované kritérium non-inferiority tofacitinibu pro velké kardiovaskulární příhody (MACE) a malignity v podobě horní hranice 95% intervalu spolehlivosti poměru rizik (HR) < 1,82 nebylo splněno pro MACE (HR 1,33; 95% CI 0,91–1,94), fatální infarkt myokardu (HR 0,5; 95% CI 0,10–2,49), nefatální infarkt myokardu (HR 2,2; 95% CI 1,02–4,75) ani pro malignity, včetně karcinomu plic (nejčastější) a lymfomu.
Výsledkem je aktualizace bezpečnostního doporučení, podle které se tofacitinib u pacientů ve věku > 65 let, kteří jsou aktivními nebo bývalými kuřáky, mají další KV rizikové faktory či další rizikové faktory pro malignity, smí používat pouze v případě, že není dostupná žádná vhodná alternativní léčba. Předepisující lékaři mají s pacienty rizika spojená s podáváním tofacitinibu probrat před zahájením léčby.
… vs. bezpečnost pro nemocné s UC v reálném světě
ORAL Surveillance však nepředstavuje jediný zdroj informací o bezpečnosti tofacitinibu, a už vůbec ne v indikaci léčby UC.
Od svého uvedení na trh byl tofacitinib předepsán více než 362 000 pacientům po celém světě. V registračních studiích bylo zapojeno 7 964 pacientů s RA (23 497 pacientoroků expozice léku, až 9,5 roku sledování), 783 pacientů s psoriatickou artritidou (2 038 pacientoroků, až 4,8 roku sledování) a 1 157 pacientů s UC (2 581 pacientoroků expozice, až 6,8 roku sledování).
Kohortová bezpečnostní analýza vycházející z celého klinického programu fáze 3 OCTAVE (Induction, Sustain a Open) ukázala, že charakteristika pacientů s UC byla výrazně odlišná od nemocných s RA v ORAL Surveillance – prů - měrný věk činil 40–45 let, pacientů > 65 let bylo jen 6,7 %, většina nebyla obézních a zpravidla se jednalo o nekuřáky bez významných komorbidit.
Míra výskytu MACE mezi pacienty s UC léčenými v programu OCTAVE tofacitinibem byla velmi nízká (jen u 4 z 1 157 pacientů, tj. 0,24/100 pacientoroků), stejně jako celkový počet malignit (20 pacientů, tj. 0,75/100 pacientoroků). Také žilní tromboembolizmus a plicní embolie se vyskytly v pouhých jednotkách případů.
Pokud jde o postmarketingové sledování v reálné praxi, prezentoval cenná data z 27měsíčního sledování (8 916 pacientoroků) léčby pacientů s UC tofacitinibem D. Rubin u příležitosti letošního DDW Virtual Meeting.
Hlášeno bylo 12 103 nežádoucích účinků, z nichž 1 839 bylo závažných ve 4 226 hlášeních, tzn. identifikováno bylo 1 141 případů závažných (27 %) a 18 fatálních (0,4 %) nežádoucích účinků. Jejich skladba i frekvence odpovídala bezpečnostnímu profilu pozorovanému během randomizovaných studií u pacientů s UC. Míra rizika (na 100 pacientoroků) činila 3,28 pro závažné infekce/infestace, 1,26 pro závažné vaskulární, 0,74 pro závažné respirační, 0,55 pro závažné onkologické a 0,50 pro závažné kardiální nežádoucí účinky. Nebyla zjištěna žádná nová potenciální rizika.
I nadále tedy data svědčí o tom, že tofacitinib je jako indukční a udržovací léčba UC celkově dobře snášen. Riziko nežádoucích účinků zvláštního významu (úmrtí, závažné infekce, herpes zoster, oportunní infekce, malignity, MACE a perforace gastrointestinálního traktu) se s dobou trvání léčby nezvyšuje.
Účinnost léčby UC tofacitinibem očima pacientů
Závěrem MUDr. Dana Ďuricová, Ph.D., z Klinického a výzkumného centra pro střevní záněty ISCARE, Praha, nahlédla na problematiku z perspektivy samotných nemocných. Kvalita života pacientů je mimořádně důležitým ukazatelem, protože IBD jsou chronická, medikamentózně nevyléčitelná onemocnění diagnostikovaná zpravidla v mladém produktivním věku, která vyžadují dlouhodobou, tj. celoživotní léčbu.
U značné části pacientů jsou přítomny fyzické symptomy (průjem, urgence, inkontinence, bolesti břicha), a to bez ohledu na aktivitu střevního zánětu, tedy mnohdy i v klidové fázi onemocnění – se všemi negativními dopady na různé aspekty života, jako jsou zaměstnání, volnočasové a sociální aktivity či partnerské a rodinné vztahy.
V roce 2018 byly publikovány výsledky rozsáhlého českého dotazníkového šetření iniciovaného pacientskou organizací Pacienti IBD. Zúčastnilo se 1 228 respondentů s IBD, z nichž 61 % bylo aktuálně v remisi. Až 67 % odpovídajících uvedlo, že muselo v průběhu posledních šesti měsíců svůj soukromý život omezit min. jednou a 39 % až třikrát. Za posledních šest měsíců jich také 43 % zaznamenalo kvůli svému onemocnění omezení v práci a 38 % zažilo ze stejného důvodu v práci stres.
Jako nejvíce omezující obtíže v souvislosti s IBD uváděli nejčastěji únavu, slabost a vyčerpání (66,4 %), průjmovité stolice (61,6 %), bolesti břicha (51,7 %), kožní projevy (24,8 %) a krvácení z trávicího traktu (20,8 %).
MUDr. Ďuricová podtrhla skutečnost, že tzv. PROs (patient-reported outcomes) se postupně stávají důležitými parametry účinnosti v klinických studiích, protože přímo odrážejí přínos léčby tak, jak jej vnímají sami pacienti. Jedná se jak o hodnocení aktivity nemoci (frekvence stolic, krvácení), tak o hodnocení kvality života (podle standardizovaných a validovaných dotazníků IBDQ, SF-36, FACIT-F, HADS, WPAI apod.).
To, že je kvalita života pacientů důležitá, se projevilo i v doporučeních mezinárodní expertní iniciativy STRIDE, v jejíchž doporučeních je normalizace kvality života pacientů s IBD jedním z dlouhodobých cílů – postaveným na roveň např. slizničnímu hojení.
Také v klinickém programu OCTAVE byl sledován vliv léčby tofacitinibem na kvalitu života vztaženou ke zdraví (HRQoL). Hodnocení probíhalo pomocí dvou dotazníků. Prvním byl specifický IBDQ – počítalo se celkové skóre plus skóre v každé ze čtyř domén (střevní symptomy, celkové příznaky, emoční fungování a sociální fungování).
Druhým pak byl obecný pacientský dotazník SF-36, verze 2 – hodnotilo se osm domén (fyzické fungování, fyzická role, tělesná bolest, celkový zdravotní stav, vitalita, sociální fungování, emocionální role a duševní zdraví), a to buď samostatně, nebo po skupinách PCS (souhrn fyzických komponent) a MCS (souhrn mentálních komponent).
Pacienti léčení tofacitinibem 10 mg 2x denně měli ve srovnání s placebem v obou indukčních studiích signifikantně vyšší zlepšení podle IBDQ oproti výchozímu stavu jak ve 4. týdnu (v OCTAVE Induction I 36,3 vs. 20,7 bodu, resp. v OCTAVE Induction II 38,7 vs. 20,2 bodu; p < 0,0001 pro oba), tak i v 8. týdnu (40,7 vs. 21 bodu, resp. 44,6 vs. 25 bodu; p < 0,0001 pro oba). Výsledky byly nezávislé na vstupní léčbě kortikosteroidy, předchozí léčbě anti-TNFa i na pohlaví.
Také u pacientů, kteří odpověděli na indukční léčbu a přešli do udržovací studie OCTAVE Sustain, byl pozorován setrvalý příznivý vliv tofacitinibu v obou dávkách podle IBDQ (v 52. týdnu zlepšení o 4,8 bodu s dávkou 10 mg 2x denně a o 3,7 bodu s dávkou 5 mg 2x denně oproti zhoršení o –26,5 bodu s placebem; p < 0,0001 pro oba).
Rovněž podle SF-36v2 se s tofacitinibem oproti placebu v 8. týdnu zlepšil souhrn fyzických komponent (v OCTAVE Induction I o 6,8 vs. 2,5 bodu; p < 0,0001, resp. v OCTAVE Induction II o 6,8 vs. 4,6 bodu; p < 0,01) i mentálních komponent (o 6,8 vs. 3,5 bodu; p < 0,0001, resp. o 7,6 vs. 4,4 bodu; p < 0,01). Signifikantně větší zlepšení bylo pozorováno i v každé z osmi komponent hodnocených samostatně.
V udržovací fázi OCTAVE Sustain ve 24. a 52. týdnu u pacientů léčených tofacitinibem došlo jen k minimálním změnám oproti výchozímu stavu při vstupu (rozdíly se pohybovaly od zlepšení o 0,4 bodu po zhoršení max o 1,1 bodu), u pacientů s placebem došlo vždy k signifikantnímu zhoršení (až o 7,3 bodu). Tento efekt byl pozorován ve všech osmi samostatně hodnocených doménách.
Kvalita života podle IBDQ i SF-36v2 v 8. týdnu signifikantně korelovala s dosažením klinických cílů, jako byly klinická remise a slizniční hojení.
Zlepšení kvality života pacientů s UC na konci indukční léčby tofacitinibem v klinickém studijním programu OCTAVE bylo signifikantní a vydrželo po celou dobu sledování udržovací léčby. Pacienti reportovali rychlý nástup symptomatického účinku (méně stolic, méně krvácení), efekt byl nezávislý na předchozím selhání léčby inhibitory TNFa.
Ing. Kateřina Michnová
šéfredaktorka Care Comm s. r. o.
Štítky
Detská gastroenterológia Gastroenterológia a hepatológia Chirurgia všeobecná
Článok vyšiel v časopiseGastroenterologie a hepatologie
Najčítanejšie tento týždeň
2021 Číslo 6- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Srovnání analgetické účinnosti metamizolu s ibuprofenem po extrakci třetí stoličky
-
Všetky články tohto čísla
- Dětská gastroenterologie a hepatologie
- Léčba obezity – aby se bariatricko-metabolická chirurgie nestala obětí vlastního úspěchu
- Azathioprin v terapii idiopatických střevních zánětů u dětí – díl I: indikace, dávkování a nežádoucí účinky léčby thiopuriny
- Azathioprin v terapii idiopatických střevních zánětů u dětí – díl II: farmakodynamika, farmakokinetika a možnosti klinického využití stanovení metabolitů thiopurinů
- The indications for performing colonoscopy in Iranian children – a cross-sectional study
- Stanovení lepku ve stolici jako metoda k ověření compliance s bezlepkovou dietou u dětí s nově diagnostikovanou celiakií
- Role bariatrické chirurgie u pacientů s diabetes mellitus 1. typu
- Jídelníček po bariatrickém zákroku v praxi
- Spontánny intramurálny hematóm duodena u mladej ženy
- Asistenční systém pro detekci polypů v reálném čase na bázi konvoluční neuronové sítě
- Účinok ursodeoxycholovej kyseliny pri postcholecystektomickej cholestatickej hepatopatii verifikovanej ultrasonograficky
- Biosimilární monoklonální protilátky v terapii idiopatických střevních zánětů Důležitý milník ve vývoji terapie Crohnovy nemoci a ulcerózní kolitidy, nebo jen sofistikovaná generika?
- Výběr z mezinárodních časopisů
- Idiopatické střevní záněty. Nové trendy a mezioborové souvislosti
- Idiopatické střevní záněty II. Nové trendy a mezioborové souvislosti
- Gastroenterologie a hepatologie v algoritmech
- Prof. MUDr. Petr Dítě, DrSc., slaví 80 let
- Správná odpověď na předchozí kvíz Gastrointestinální stromální tumor
- Kreditovaný autodidaktický test: dětská gastroenterologie a hepatologie / bariatrie a obezitologie
- Inhibitor Janusovy kinázy v moderní léčbě ulcerózní kolitidy
- Kouření a onkologie – nabídnout kuřákům vědecky podloženou méně škodlivou alternativu je etické
- Ružinovský gastroenterologický deň 2021 5. november 2021
- Gastroenterologie a hepatologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Azathioprin v terapii idiopatických střevních zánětů u dětí – díl I: indikace, dávkování a nežádoucí účinky léčby thiopuriny
- Jídelníček po bariatrickém zákroku v praxi
- Stanovení lepku ve stolici jako metoda k ověření compliance s bezlepkovou dietou u dětí s nově diagnostikovanou celiakií
- Prof. MUDr. Petr Dítě, DrSc., slaví 80 let
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



