-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Možnosti epileptochirurgie u nemocných po mozkové hypotermii
Epilepsy Surgery Options in Patients after Brain Hypothermi a
Local brain hypothermi a with intraveno us administrati on of an anti epileptic drug was used as a tre atment modality in pati ents suffering from pharmacoresistant epilepsy in the time peri od from the 1960s to the 1980s. Fo ur pati ents after brain hypothermi a with persisting seizures were presented for surgical therapy. Vagus nerve stimulati on was recommended in all pati ents, with 50% seizure reducti on in two pati ents and more than 90% seizure reducti on in one pati ent. Subsequent extensive invasive explorati on enabled palli ative cortical resecti on in the remaining pati ent – vagus nerve stimulati on non responder – with some effect on daytime seizures. Besides the period hypotheses discussing the possible mechanisms of the effect of brain hypothermi a, we also revi ewed the data related to the effects of local and general hypothermi a in pati ents with epilepsy. The relati onship of MRI detectable changes and epilepsy must be meticulo usly considered during presurgical work up, beca use these changes may be ca used by pri or hypothermic therapy and its complicati ons.
Key words:
brain hypothermi a – epilepsy – vagus nerve stimulati on
Autori: J. Chrastina 1; Z. Novák 1; M. Brázdil 2; I. Říha 1
Pôsobisko autorov: Neurochirurgická klinika LF MU a FN u sv. Anny v Brně, 2Centrum pro epilepsie, I. neurologická klinika LF MU a FN u sv. Anny v Brně 1
Vyšlo v časopise: Cesk Slov Neurol N 2009; 72/105(5): 466-469
Kategória: Krátké sdělení
Súhrn
Lokální mozková hypotermi e s celkovým podáním anti epileptika byla využívána pro léčbu nemocných s farmakorezistentní epilepsi í v 60. – 80. letech minulého století. Sdělení prezentuje skupinu čtyř nemocných po provedené hypotermii mozku, kteří byli indikováni k operaci pro přetrvávající epileptické záchvaty. U všech nemocných byla indikována implantace vagového stimulátoru, s 50% redukcí záchvatů u dvo u nemocných a více než 90% redukcí u jednoho nemocného. U zbývajícího nemocného – non respondéra vagové stimulace – následná rozsáhlá dvo udobá invazivní explorace umožnila pali ativní kortikální resekci s efektem na denní záchvaty. Kromě dobových hypotéz zabývajících se účinkem mozkové hypotermi e jso u probírány i nové poznatky týkající se účinku lokální i celkové hypotermi e u nemocných s epilepsi í. Při předoperační di agnostické rozvaze je nutné pečlivě poso udit vztah změn v MR obraze k epilepsii, neboť se může jednat o změny po provedené hypotermické terapii a jejích komplikacích.
Klíčová slova:
mozková hypotermi e – epilepsi e – stimulace nervus vagusÚvod
Při hodnocení epileptochirurgie 60. a 70. let 20. století je zřejmé, že uspokojivých výsledků bylo dosahováno především po temporálních resekcích. Výsledky operačních výkonů u nemocných s extratemporální epilepsií byly špatné [1]. Příčinu je možné hledat především v nedostatečných zobrazovacích technikách a omezených patofyziologických představách o epilepsii. Kromě složitých stereotaktických operací s nejistými výsledky byly možnosti u komplikovanějších nemocných minimální.
Není překvapivé, že byly navrhovány další léčebné postupy. Jednou z možností bylo lokální ochlazení mozku aplikací chladného fyziologického roztoku subarachnoidálně nebo intraventrikulárně s následným jednorázovým intravenózním podáním vysoké dávky antiepileptika.
V České republice byla technika používána na Neurochirurgické klinice ÚVN Praha. Do roku 1971 se zde mozkové hypotermii podrobilo 60 nemocných s farmakorezistentní epilepsií, u nichž v té době nebyl možný resekční nebo stereotaktický výkon [2]. V rámci epileptochirurgického programu FN u sv. Anny v Brně jsme měli možnost některé pacienty dříve ošetřené technikou hypotermie mozku konzultovat pro přetrvávající záchvaty.
Soubor nemocných
Kazuistika 1
U nemocného (muž, 35 let) se epileptické záchvaty objevily ve věku dvou let (frontální absence se sekundární generalizací: 3–6 za měsíc) a byly následovány zhoršením intelektu, motorických a verbálních schopností. Roku 1986 (17 let) se podrobil hypotermické terapii s instilací chladicího roztoku do komor, ovšem bez ovlivnění frekvence záchvatů. V neurologickém obraze byla popsána oligofrenie a tremor horních končetin (v.s. při valproátu). MR prokázalo gliotické změny oboustranně frontálně v oblasti kanálů po komorových punkcích. Výsledky iktálního a interiktálního video EEG monitoringu ani dalších pomocných vyšetření (interiktální SPECT s hypoperfuzí temporálně vpravo a frontálně vlevo) neumožnily bližší topizaci ložiska. Vzhledem k farmakorezistenci, opakovaným poraněním skeletu hlavy způsobených pádem při generalizovaných záchvatech a nemožnosti kurativního resekčního výkonu byl v roce 2004 nemocnému implantován vagový stimulátor s 50% redukcí počtu záchvatů (sledován pět let).
Kazustika 2
Čtyřicetiletá nemocná s multifokálními epileptickými záchvaty od devíti let (parciální záchvaty s psychomotorickou a elementární levostrannou motorickou symptomatikou, sekundárně generalizované tonicko‑klonické záchvaty v sériích více než čtyři za měsíc až se 30 záchvaty v sérii a atonické záchvaty) se ve věku 18 let podrobila mozkové hypotermii. Pooperační průběh byl komplikován purulentní meningitidou s reziduální levostrannou těžkou hemiparézou. Záchvaty nebyly výrazně ovlivněny.
CT a MR prokázaly vícečetná supratentoriálně uložená ložiska, kdy největší ve frontoparietální oblasti vpravo dosahovalo velikosti 3 cm (obr. 1). Vzhledem k multifokalitě, farmakorezistenci, četnosti a tíži záchvatů byla indikovaná implantace vagového stimulátoru s více než 50% redukcí záchvatů – zvláště záchvatů tonicko‑klonických a atonických (sledování šest let).
Obr. 1. Hypodenzní změny v CT obraze postihující bílou hmotu ve fronto-parietální oblasti – stav po infekční komplikaci po provedené hypotermii mozku. 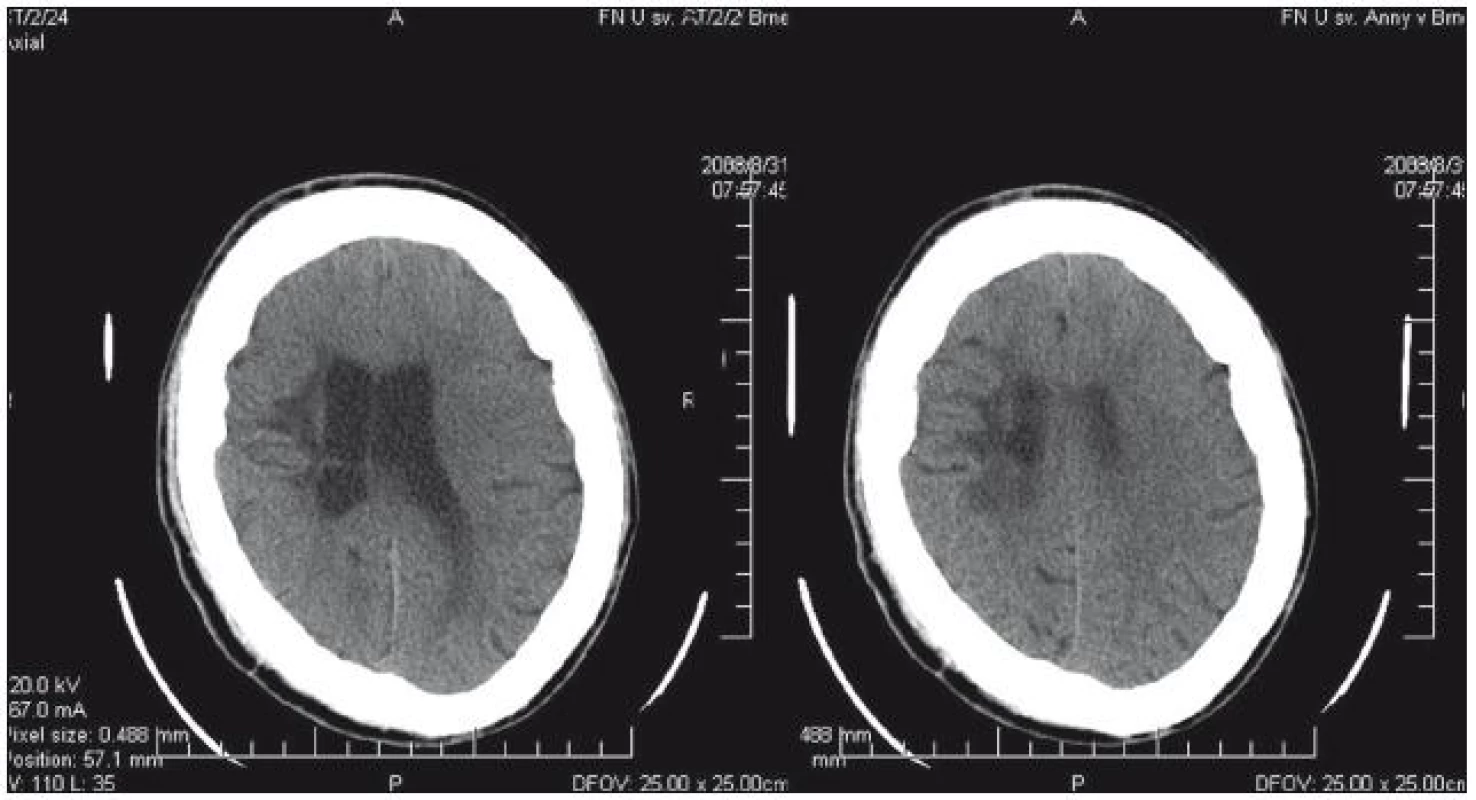
Kazuistika 3
U nemocného (muž, 46 let) začaly epileptické záchvaty s ročním odstupem po traumatu hlavy v pěti letech (zavřené poranění, krátkodobé bezvědomí, nutná hospitalizace, operován nebyl). Jednalo se o převážně noční parciální záchvaty dosahující počtu až desítek za měsíc s automatizmy končetin, vokalizací, vegetativní a afektivní symptomatikou bez sekundární generalizace. Protože četnost záchvatů narůstala a bližší určení epileptogenní zóny nebylo možné, nemocný se ve věku 19 let podrobil hypotermii CNS s redukcí počtu nepravidelných denních i noční záchvatů přibližně o 60 %. Vzhledem k přetrvávajícím záchvatům po dobu 13 let byl nemocný odeslán ke zvážení možnosti další chirurgické léčby do epileptologického centra FN u sv. Anny.
MR prokázalo zcela diskrétní ložiskovou atrofii mozku frontálně vpravo a punkční kanál v gyrus frontalis superior vlevo (obr. 2, 3). Interiktální SPECT prokázal snížení kumulace radiofarmaka vlevo frontálně, iktální vyšetření se nezdařilo. Video EEG se sfenoidálními elektrodami prokázalo maximum interiktálního i iktálního nálezu oboustranně v temporálních i sfenoidálních elektrodách spíše vlevo. Neuropsychologie vyslovila podezření na oslabení funkce temporálního laloku vpravo a obou frontálních laloků. Kombinace epileptických a neepileptických záchvatů nebyla potvrzena. Implantace vagového stimulátoru nevedla k redukci počtu nebo tíže záchvatů (čtyři roky od implantace).
Obr. 2. Změny po komorové punkci s odstupem 27 let. 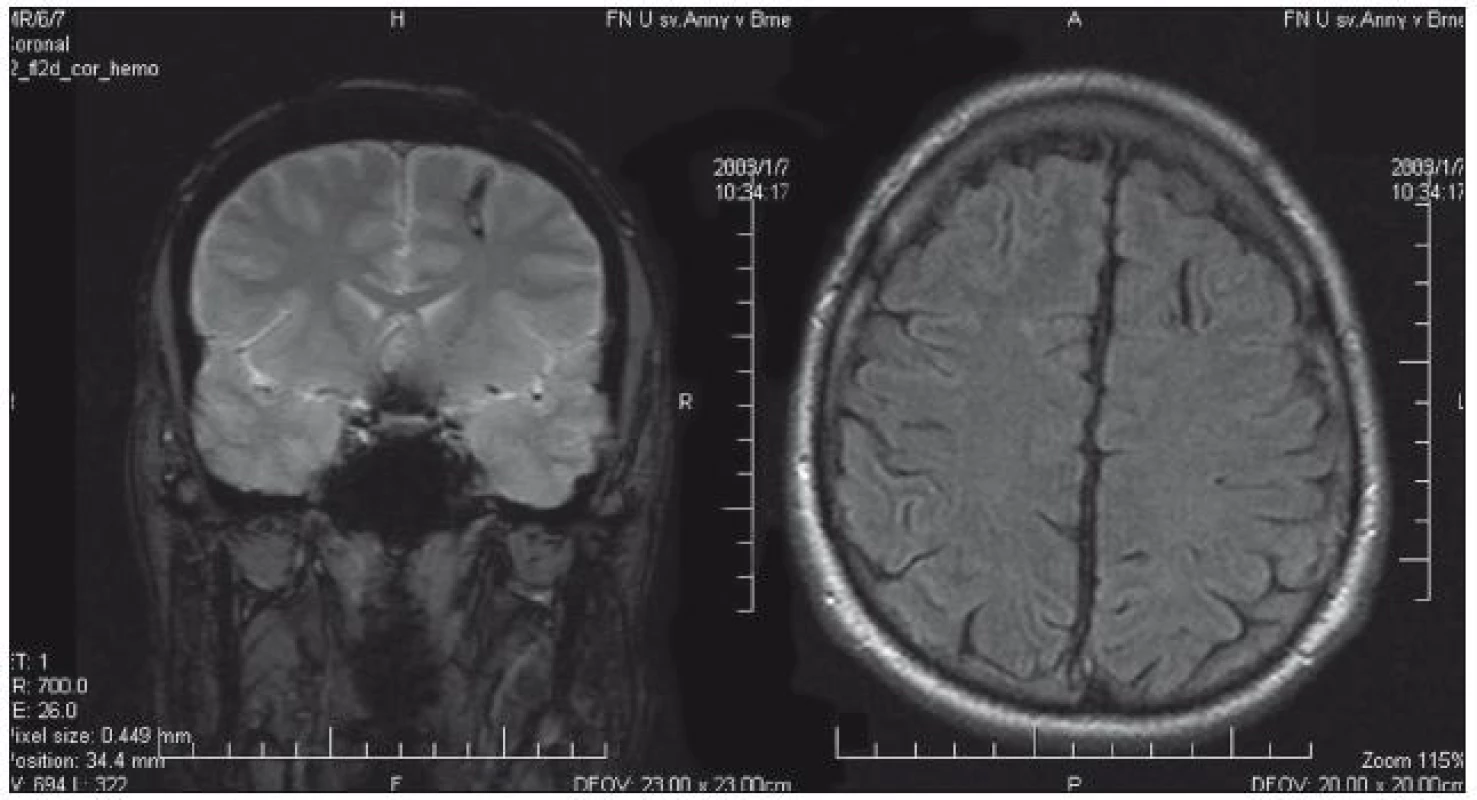
Obr. 3. Radiologem popsaná diskrétní sporná lokální frontálně vpravo. 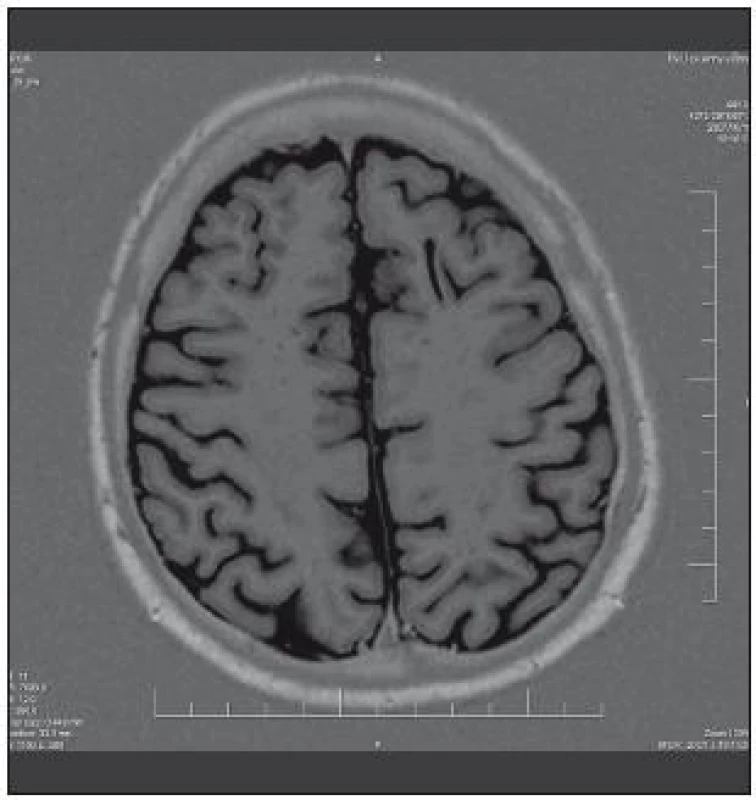
Nemocný byl znovu zařazen do epileptochirugického programu s výhledem extenzivní explorace umožňující zvážení resekčního nebo dyskonekčního výkonu.
Postupné snižování frekvence a intenzity stimulace ani vypnutí stimulátoru nevedlo k nárůstu četnosti záchvatů. Po kompletní explantaci vagového stimulátoru a doplnění nového video EEG, SISCOMa PET (hypotéza lokalizace epileptogenní zóny orbitofrontálně vlevo) byly nemocnému implantovány ortogonální intracerebrální elektrody explorující oba čelní laloky včetně precentrálních gyrů. Symptomatogenní zóna byla identifikována těsně precentrálně vpravo. Na základě elektroklinické korelace s EEG nálezem bylo možno předpokládat, že vlastní epileptogenní oblast se nachází více parasagitálně mimo dosah intracerebrálních elektrod premotoricky vpravo. Bylo rozhodnuto o provedení druhé fáze invazivního EEG vyšetření k upřesnění epileptogenní zóny a určení vztahu k primárnímu motorickému kortexu. Nemocnému byla implantována subdurální gridová elektroda paracentrálně na konvexitu mozku a dva stripy na mediální plochu pravé hemisféry paracentrálně (obr. 4). Suspektní zóna počátku záchvatů byla lokalizována v oblasti parasagitálního premotorického kortexu vpravo. V této oblasti byla provedena limitovaná kortikální resekce s využitím techniky awake craniotomy (obr. 5). Výkon nevedl k neurologickému deficitu. V současnosti přetrvávají noční záchvaty (počet snížen z průměru 5 na 1–2 během noci), ovšem z hlediska kvality života je pro nemocného klíčová eliminace denních záchvatů (1,5 roku po operaci).
Obr. 4. Plánování umístění gridu (žlutá) ve vztahu k poloze dříve zavedených intracerebrálních elektrod (vyznačeno šipkou) a korelace s navrženým rozsahem topektomie (bílá). 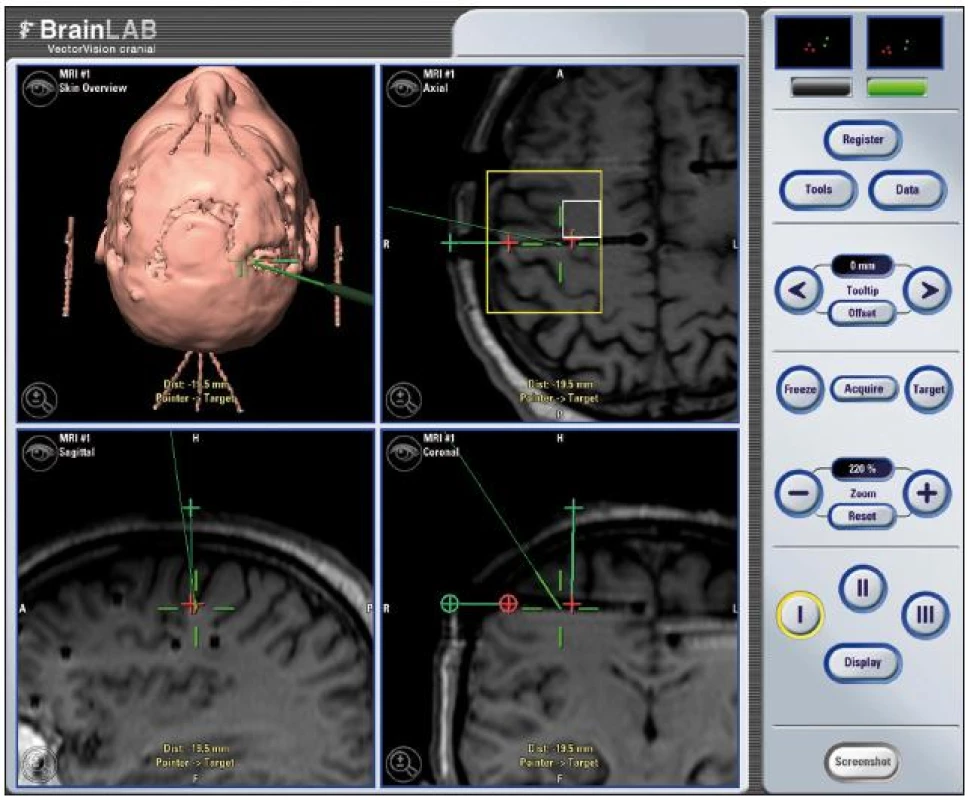
Obr. 5. Limitovaný rozsah topektomie v MR obraze. 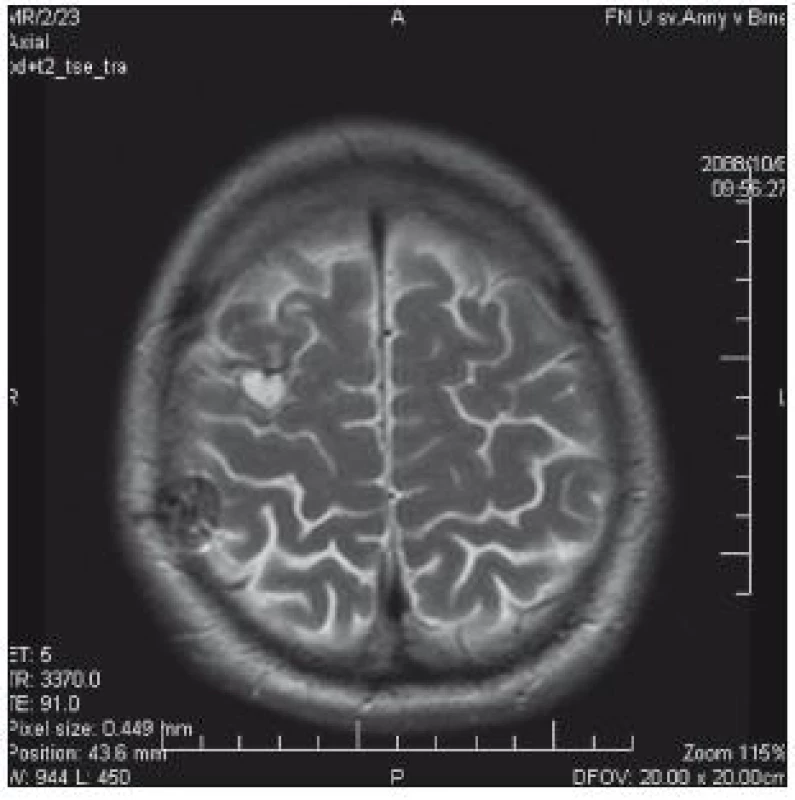
Kazuistika 4
Nemocný (muž, 36 let) s multifokálními epileptickými záchvaty od dvou let se ve věku 10 let podrobil hypotermii CNS. Protože výkon nepřinesl žádoucí efekt, následovala řada stereotaktických operací. Postupně byla provedena implantace diagnostických elektrod do amygdalo-hipokampálního komplexu oboustranně, koagulace Forelova pole, rostrálního cingula a talamických jader vpravo a pro atonické záchvaty stereotaktická callosotomie v rozsahu přední poloviny corpus callosum bez významné redukce počtu záchvatů. S odstupem jednoho roku následovala implantace vagového stimulátoru s velmi dobrým efektem. Z hlediska kvality života byla nejpodstatnější eliminace atonických záchvatů po VNS. Celková redukce počtu záchvatů přesahovala 90 %.
U všech nemocných se jednalo o závažná epileptická postižení, výrazně zhoršující kvalitu života. Hypotermie mozku byla u všech provedena jako primární výkon. U jednoho nemocného následovaly opakované stereotaktické operace s minimálním efektem. Nadějné výsledky přinesla neuromodulační terapie stimulací n. vagus (dva respondéři, jeden respondér více než 90 %). U jednoho nemocného bez efektu neuromodulační léčby bylo indikováno došetření pomocí intracerebrálních a subdurálních elektrod. Výsledkem byla kortikální resekce s eliminací denních a redukcí počtu nočních záchvatů.
Diskuze
Ve své době znamenala lokální mozkové hypotermie s celkovou aplikací antiepileptika potenciální přínos a naději pro nemocné s neřešitelnými epileptickými záchvaty.
Autoři z ÚVN využívali kombinaci celotělového chlazení (nucená cirkulace chladného vzduchu) a lokální hypotermie mozku – roztok o teplotě 2 °C aplikovaný subarachnoidálně nebo intraventrikulárně.
Lokální chlazení mozku bylo zahájeno, jakmile rektální teplota při celotělovém chlazení dosáhla 29 °C. Teplota byla měřena na povrchu mozku a cílem bylo dosáhnout teploty 18–24 stupňů na nejméně 10 min. V této fázi byl podán nitrožilní bolus thiopentalu (500 mg) nebo valia – diazepam (20–30 mg). Dobrých výsledků (bez záchvatů nebo ojedinělé záchvaty) autoři dosáhli u 60 % nemocných s dobou sledování alespoň tři roky [2,3].
Koncepce mozkové hypotermie s nitrožilním podáním antiepileptika vycházela z experimentů provedených na primátech. Autoři dosáhli dočasného potlačení epileptické aktivity lokální mozkovou hypotermií, stejně jako nitrožilně podaným fenytoinem. Ovšem při současném podání nitrožilního antiepileptika a mozkové hypotermii byla suprese epileptické aktivity trvalá, což vysvětlovali déletrvající modifikací hematoencefalické bariéry s možností přímého průniku léku do mozkové tkáně [4].
Hypotézu zpochybňuje práce Tokuoky et al. Autoři popisují redukci počtu záchvatů a zlepšení chování po výplachu komorového systému chladicí tekutinou bez aplikace antiepileptika [5]. Navíc ani Ommaya a Baldwin u svých prvních nemocných rovněž nepodávali žádnou antiepileptickou medikaci a výsledky byly povzbuzující a Baldwin et al nepopisují vychytávání hydantoinátu v mozku experimentálních zvířat. Na základě výše zmíněných prací byly navrženy dva mechanizmy účinku lokální hypotermie mozku – nespecifické ovlivnění patologických neuronů (změna propustnosti hematoencefalické bariéry a buněčných membrán) a specifické ovlivnění mechanizmu působení antiepileptické terapie při nízké teplotě [4,6].
Pokrok v neuroradiologii, zdokonalení operační techniky a vývoj nových antiepileptik vedly k útlumu mozkové hypotermie v terapii nemocných s farmakorezistentní epilepsií.
V současné době je lokální chlazení mozku objektem experimentálního výzkumu jako metoda, kterou lze zastavit fokální epileptické výboje. Technika byla vyzkoušena v experimentu u epileptických fokusů neokortikálních i meziotemporálních se slibnými výsledky [7,8].
Novější experimentální studie Schmitta a dalších ukazuje, že chlazení snižuje četnost a intenzitu motorických záchvatů, ale nedochází ke změnám epileptické aktivity na elektroencefalogramu. Ovšem po podání benzodiazepinů chlazení významně snižuje i amplitudu a frekvenci epileptických výbojů [9].
Experimentální studie prokazuje, že výsledkem hypotermie po ischemické depolarizaci je opoždění úvodního vzestupu hladin excitatorních aminokyselin v mozkové tkáni (při mikrodialýze) i ovlivnění poměru uvolňovaných mediátorů ve prospěch GABA jako inhibičního neurotransmiteru [10], což může ovlivnit vznik a šíření epileptického výboje.
Za výhodu lokální hypotermie byla považována skutečnost, že nedochází ke vzniku strukturálních lézí mozku [2]. Ovšem MR vyšetření u našich nemocných zachytilo změny po komorových punkcích, stav po infekční komplikaci a kortikální atrofii. Při hodnocení výsledků MR vyšetření je u popisovaných patologických změn mozku nutné zvažovat souvislost s lokální hypotermií, především postihují‑li kortex a hluboké struktury frontálního laloku nebo laterální kortex temporálního laloku (zavedení katétru k bázi střední jámy).
Závěr
V rámci programu chirurgické léčby epilepsie jsme měli možnost hodnotit čtyři nemocné po provedené hypotermii mozku. Jednalo se o nemocné s těžkou epilepsií, kdy byla situace komplikována stavem po neurochirurgických výkonech a změnami souvisejícími s hypotermií mozku. Před chirurgickým řešením je nutné došetření ve specializovaném centru, z chirurgického hlediska zaměřené na vztah strukturálního postižení mozku k epilepsii. Při nepřítomnosti kauzální epileptogenní léze zůstává metodou volby implantace vagového stimulátoru. Invazivní došetření může umožnit resekční nebo dyskonekční výkon u některých nemocných.
Podpořeno VZ MŠMT 0021622404
MUDr. Jan Chrastina, Ph.D.
Neurochirurgická klinika
LF MU a FN u sv. Anny v Brně
Pekařská 53
656 91 Brno
email: jan.chrastina@fnusa.cz
Zdroje
1. Bo uchard G. Basic targets and the different epilepsi es. Acta Ne urochir (Wi en) 1976; 23 (Suppl): 193 – 199.
2. Šo urek K. General and local hypothermi a of the brain in the tre atment of intractable epilepsy. In Fusek I, Kunc Z (eds). Proceedings of the fo urth Europe an congress of ne urosurgery. Present limits of ne urosurgery. Prague: Avicenum, Czechoslovak Medical Press 1972.
3. Šo urek K, Trávníček V. General and local hypothermi a of the brain in the tre atment of intractable epilepsy. J Ne urosurg 1970; 33(3): 253 – 259.
4. Baldwin M, Farri er R, McDonald F, Ommaya AK. Cerebral depositi on of drugs at low temperatures. J Ne urosurg 1963; 20 : 637 – 646.
5. Tokuoka S, Aoki H, Higashi K, Takebayashi K. Co oling irrigati on of the cerebral ventricular system. Excerpta Med 1961; 36 : 148 – 149.
6. Ommaya A, Baldwin M. Extravascular local co oling of the brain in man. J Ne urosurg 1963; 20 : 8 – 20.
7. Imoto H, Fujii M, Uchiyama J, Fujisawa H, Nakano K, Kunitsugu I et al. Use of a Pelti er chip with newly devised local brain – co oling system for ne ocortical seizures in the rat. Technical note. J Ne urosurg 2006; 104(1): 150 – 156.
8. Tanaka N, Fujii M, Imoto H, Uchiyama J, Nakano K,Nomura S et al. Effective suppressi on of hippocampal seizures in rats by direct hippocampal co oling with a Pelti er chip. J Ne urosurg 2008; 108(4): 791 – 797.
9. Schmitt FC, Buchheim K, Mei erkord H, Holtkamp M.Anticonvulsant properti es of hypothermi a in experimental status epilepticus. Ne urobi ol Dis 2006; 23(3): 689 – 696.
10. Nakashima K, Todd MM. Effects of hypothermi a on the rate of excitatory amino acid rele ase after ischemic depolarizati on. Stroke 1996; 27(5): 913 – 918.
Štítky
Detská neurológia Neurochirurgia Neurológia
Článok vyšiel v časopiseČeská a slovenská neurologie a neurochirurgie
Najčítanejšie tento týždeň
2009 Číslo 5- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Neuromultivit v terapii neuropatií, neuritid a neuralgií u dospělých pacientů
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
-
Všetky články tohto čísla
- Lumbální spinální stenóza a neurogenní klaudikace
- Genetika Parkinsonovy nemoci
- Disoci ativní křeče
- Komentář k práci Juráň V et al. Indikace dekompresivní kraniektomie u traumat mozku
- Indikace dekompresivní kraniektomie u traumat mozku
- Ovlivnění fibrinolytického systému pomocí kontinuálního dopplerovského monitoringu u zdravých dobrovolníků
- Neuropatie n. cutaneus antebrachii posterior – kazuistiky
- Oční manifestace u pituitární apoplexi e – kazuistika
- Malfunkce peritoneálního katétru vnitřního likvorového drenážního systému u dětí
- Možnosti epileptochirurgie u nemocných po mozkové hypotermii
- Ageneze, aplazie a hypoplazie arteria carotis interna
- Použití BOLD efektu při vyšetření cerebrovaskulární rezervní kapacity
- MUDr. Eva Brichtová, Ph.D., a kolektiv. Onemocnění dětského neurokrania. 1. vydání. Praha: Triton 2009. ISBN 978-80-7387-292-2; cena 349 Kč.
- Webové okénko
-
Analýza dat v neurologii
XVII. Neparametrické testy jako alternativa t‑testu
- Doporučený postup při zahájení léčby Parkinsonovy nemoci
- Česká a slovenská neurologie a neurochirurgie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Lumbální spinální stenóza a neurogenní klaudikace
- Doporučený postup při zahájení léčby Parkinsonovy nemoci
- Disoci ativní křeče
- Genetika Parkinsonovy nemoci
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



