-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Hemihypoglossofaciální anastomóza – tři kazuistiky
Hypoglossofacial Anastomosis – Three Case Reports
Aim:
Authors present their early experience with a hemihypoglossofacial anastomosis in the treatment of neurosurgical patients with complete postoperative facial palsy after removal of tumors in the posterior fossa or skull base.Patients and method:
In three patients undergoing an open surgery for complete facial palsy between 2009 and 2014, the hemihypoglossofacial anastomosis according to Cushimano and Sekhar was performed. Facial palsy was due to a large vestibular schwannoma in two patients and a facial nerve schwannoma in one patient.Results:
Functional reinnervation of grade III according to the House and Brackmann scale was achieved in two patients and reinervation of grade IV in one patient. All patients had mild hemilingual atrophy only that did not lead to any functional disturbances in chewing, swallowing or speech. The mean follow-up period was 39, 3 months.Conclusions:
Our early experience showed very good functional reinervation in patients after hemihypoglosofacial anastomosis. We consider this method together with other modifications (Darrouzet, LeClerc) to be very effective in the treatment of facial plegia with low risk of side effects.Key words:
facial nerve – facial palsy – hypoglossal nerve – hypoglossofacial anastomosis – end-to-side anastomosis – ansa cervicalis
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Autori: R. Tomáš; J. Klener
Pôsobisko autorov: Neurochirurgické oddělení, Nemocnice Na Homolce, Praha
Vyšlo v časopise: Cesk Slov Neurol N 2015; 78/111(5): 585-590
Kategória: Kazuistika
Súhrn
Cíl:
Autoři prezentují první zkušenosti s hemihypoglossofaciální anastomózou při řešení postoperačních plegií lícního nervu u neurochirurgických pacientů.Soubor a metodika:
V průběhu let 2009 – 2014 byli na našem oddělení operováni tři pacienti, u kterých byla provedena hemihypoglossofaciální anastomóza dle Cushimana a Sekhara. Důvodem plegie nervus facialis byl u dvou pacientů objemný vestibulární schwannom (v jednom případě operován po ozáření gama nožem) a u jednoho pacienta objemný schwannom nervus facialis pod bazí lební.Výsledky:
U dvou pacientů bylo dosaženo reinervace ve stupni III a u jednoho pacienta bylo dosaženo reinervace ve stupni IV dle House a Brackmanna. U všech pacientů se rozvinula pouze lehká hemilinguální atrofie, která u žádného z nich neměla žádné funkční následky ve smyslu poruchy žvýkání, polykání či fonace. Průměrný follow‑up pacientů byl 39,3 měsíce.Závěry:
Naše první zkušenosti ukázaly u tří pacientů dobrou reinervaci nervus facialis po hemihypoglossofaciání anastomóze. Metodu považujeme spolu s dalšími variantami hemihypoglossofaciálních spojek (Darrouzet, LeClerc) za efektivní způsob neurotizace plegického lícního nervu při malém riziku vzniku nežádoucích příznaků.Klíčová slova:
nervus facialis – obrna lícního nervu – nervus hypoglossus – hypoglossofaciální anastomóza – end-to-side anastomóza – ansa cervicalisÚvod
Plegie nervus facialis je pro pacienta značně mutilující postižení s mnoha funkčními i psychickými konsekvencemi. I proto patří operace s cílem rekonstruovat plegický lícní nerv mezi vůbec nejstarší neurotizační operace. Provedení první operace tohoto typu bylo donedávna přisuzováno Drobnikovi [1]. Nyní je ale za autora první neurotizační operace nervus facialis považován sir Charles Balance, který v roce 1895 provedl anastomózu mezi nervus accessorius a kmenem postiženého nervus facialis [2]. První hypoglossofaciální anastomózu provedl Corte v roce 1901. V následujících desetiletích většina autorů upřednostnila provádění hypoglossofaciálních anastomóz před anastomózami n. XI – n. VII. Důvodem byly lepší výsledky, které jsou pravděpodobně dány větší podobností pohybů při žvýkání, mluvení a polykání s pohyby mimických svalů, prostorovou blízkostí korových oblastí mozku pro pohyby jazyka a mimických svalů apod. [1].
Zavedení operačního mikroskopu a mikrochirurgické techniky do operativy periferních nervů vedlo v roce 1964 ke zlepšení výsledků rekonstrukčních výkonů. V roce 1973 popsal Scaramella techniku zkřížené anastomózy nervus facialis (tzv. Cross Facial Nerve Grafting; CFNG), u které se jako zdroje motorických axonů používají větve druhostranného, normálně fungujícího lícního nervu, a přes nervově štěpy jsou z těchto větví rekonstruovány větve postiženého lícního nervu [3]. Roku 1984 provedla Julia Terzis poprvé tzv. babysitter proceduru, která je kombinací CFNG a hypoglossofaciální anastomózy s použitím části vláken kmene nervus hypoglossus jako dalšího zdroje motorických vláken. Název babysitter odráží smysl tohoto operačního výkonu, kdy první motorická vlákna z nervus hypoglossus relativně rychle prorostou k mimickým svalům na straně postiženého nervus facialis. Tato vlákna umožňují kontrakci mimických svalů a brání tak jejich atrofii, čili je „opatrují“, než přes dlouhé štěpy prorostou vlákna z druhostranného nervus facialis a dojde k definitivní reinervaci [4]. Ve vzácných klinických případech lze pro reinervaci lícního nervu použít i jiných zdrojů, jakými jsou motorická větev n. trigeminus, ipsilaterální kořen C7 nebo motorické větve z kořene C4. V těchto případech se však k obnově pohybu spíše volí svalový přenos (například přetočení a našití musculus masseter na ústní koutek nebo přenos volného svalového laloku musculus gracilis se stopkou opět na ústní koutek). Pro zlepšení funkce dovírání oka se do horního víčka často implantují závaží ze zlata.
U nás byla dlouhá desetiletí velmi populární varianta hypoglossofaciální anastomózy, kdy se jako zdroj motorických vláken pro anastomózu používal tzv. ramus descendens nervi hypoglossi (anatomicky správně radix superior ansae cervicalis). Metoda byla popsána v publikaci Poranění periferních nervů autorů Zvěřiny a Stejskala [5]. V roce 1984 publikovali u nás Tabakov a Malec výsledky ve skupině pacientů, kdy provedli 34 rekonstrukčních operací u 33 pacientů. U 30 pacientů provedli anastomózu r. descendens n. hypoglossi s n. facialis buď samotnou, nebo k ní přidali ještě motorická vlákna z jiných nervů (ansa cervicalis superficialis, n. laryngeus superior nebo přes nervový štěp z kmene n. hypoglossus). Dobrých výsledků dosáhli ve 43 % případů [6]. V zahraniční literatuře jsou o této anastomóze pouze krátké zmínky s převládajícím závěrem, že výsledky stran reinervace jsou insuficientní. Tento převládající názor kliniků podpořily pozdější anatomické studie, které ukázaly, že radix superior ansae cervicalis je jako zdroj motorických vláken pro anastomózu zcela nevhodný [7 – 9]. V současnosti je metoda považována za obsoletní.
Pokud vznikne plegie nervus facialis u neurochirurgických pacientů (např. po operacích vestibulárních schwannomů nebo nádorů lební baze), vždy se na prvním místě zvažuje rekonstrukce přerušeného nervu pomocí štěpu. Indikace hypoglossofaciální anastomózy přichází až v situacích, kdy je proximální pahýl nervus facialis zničený nebo není jasný jeho reinervační potenciál (např. po předchozím ozáření gama nožem). Proto je pacientů indikovaných k hypoglossofaciální anastomóze velmi málo a větší soubory se statisticky významnými závěry je možné v našich podmínkách shromáždit odhadem v průběhu 20 let. V naší novější literatuře je pouze jedna práce zabývající se hypoglossofaciálními anastomózami, kterou publikoval Matejčík z neurochirurgické kliniky v Bratislavě v Praktickém lékaři v roce 2002 [10]. Rozhodli jsme se tedy prezentovat naše první zkušenosti s novější, tzv. hemihypoglossofaciální anastomózou spolu s přehledem literatury k danému tématu.
Materiál a metodika
V letech 2009 – 2014 jsme na Neurochirurgickém oddělení Nemocnice Na Homolce operovali tři pacienty ve věku 21, 22 a 52 let, u kterých byla indikována hypoglossofaciální anastomóza. Jednalo se o dva muže a jednu ženu (tab. 1).
Původní diagnózy pacientů operovaných na našem oddělení, u kterých následně vznikla plegie a anatomické přerušení nervus facialis, byly vestibulární schwannom ve dvou případech a objemný schwannom nervus facialis pod bazí lební v jednom případě. V prvním případě pacienta s vestibulárním schwannomem se jednalo o gigantický tumor o rozměrech 4,9 × 4,8 × 4,4 cm a s celkovým objemem tumoru 53,8 cm3, který byl operován ve dvou dobách a u kterého došlo k anatomickému přerušení nervus facialis a zároveň nezůstal zachován dostatečně dlouhý proximální pahýl nervu k nepřímé rekonstrukci. K hemihypoglosofaciální anastomóze se přistoupilo až za 11 měsíců po prvé operaci, protože se pacient několik měsíců nemohl rozhodnout, zda vůbec chce rekonstrukční operaci podstoupit. V druhém případě pacientky s vestibulárním schwannomem se jednalo o schwannom rostoucí po primárním ozáření gama nožem. Operatér hodnotil tumor v průběhu výkonu jako značně adhezivní k okolí (v.s. dáno předchozím ozářením). Při radikálním odstranění tumoru se podařilo zachovat anatomickou kontinuitu nervus facialis a zůstala zachována i stimulační odpověď z nervu těsně po odstupu z mozkového kmene. Přesto u pacientky pooperačně vznikla plegie n. facialis, a protože se do 11 měsíců neupravila a terén mostomozečkového koutu byl předtím ozářen gama nožem, indikovali jsme hemihypoglossofaciální spojku. U posledního pacienta s objemným schwannomem n. facialis vlevo pod bazí lební, kde při radikálním odstranění tumoru nebylo možné zachovat anatomický průběh zdravých vláken nervu, vznikl nervový defekt délky více než 5 cm. Kvůli této délce defektu a značně atrofickému proximálnímu pahýlu nervus facialis ve foramen stylomastoideum jsme upřednostnili hemihypoglossofaciální anastomózu před nepřímou rekonstrukcí n. facialis pomocí štěpu.
U všech tří pacientů jsme použili techniku hemihypoglossofaciální anastomózy podle Cusimana a Sekhara [11]. Použili jsme řez, který začíná před tragem (někteří z kosmetických důvodů upřednostňují řez vedený za ušní boltec) a vede před předním okrajem musculus sternocleidomastoideus pod úroveň mandibulárního úhlu (obr. 1). Tupou preparací jsme pronikli k foramen stylomastoideum a zde identifikovali kmen nervus facialis. Poté jsme před předním okrajem musculus sternocleidomastoideus a pod musculus digastricus nalezli kmen nervus hypoglossus, který probíhá laterálně od a. carotis interna i externa. Distálně od odstupu radix superior ansae cervicalis jsme přeťali polovinu průsvitu n. hypoglossus a svazek přeťatých vláken jsme podélně oddělili od nervu směrem proximálním. Tuto část jsme otočili kraniálně a provedli mikrochirurgickou suturu end‑to ‑ end na distální pahýl nervus facialis, který jsme získali jeho přetětím ve foramen stylomastoideum (obr. 2). Pacienty jsme sledovali v pravidelných šestiměsíčních intervalech nebo kratších časových úsecích. Lagoptalmus v době klinicky rozvinuté plegie nervus facialis byl u všech pacientů řešen dočasnou laterální tarzorafií. Vzhledem k malé skupině pacientů prezentujeme výsledky každého pacienta a neprovádíme statistické hodnocení. Studie na lidských subjektech popsaná v manuskriptu byla provedena v souladu s etickými standardy etické komise Nemocnice Na Homolce odpovědné za provádění klinických studií a Helsinskou deklarací z roku 1975, revidovanou v roce 2000.
Obr. 1. Poloha pacienta a kožní řez pro hemihypoglossofaciální anastomózu. 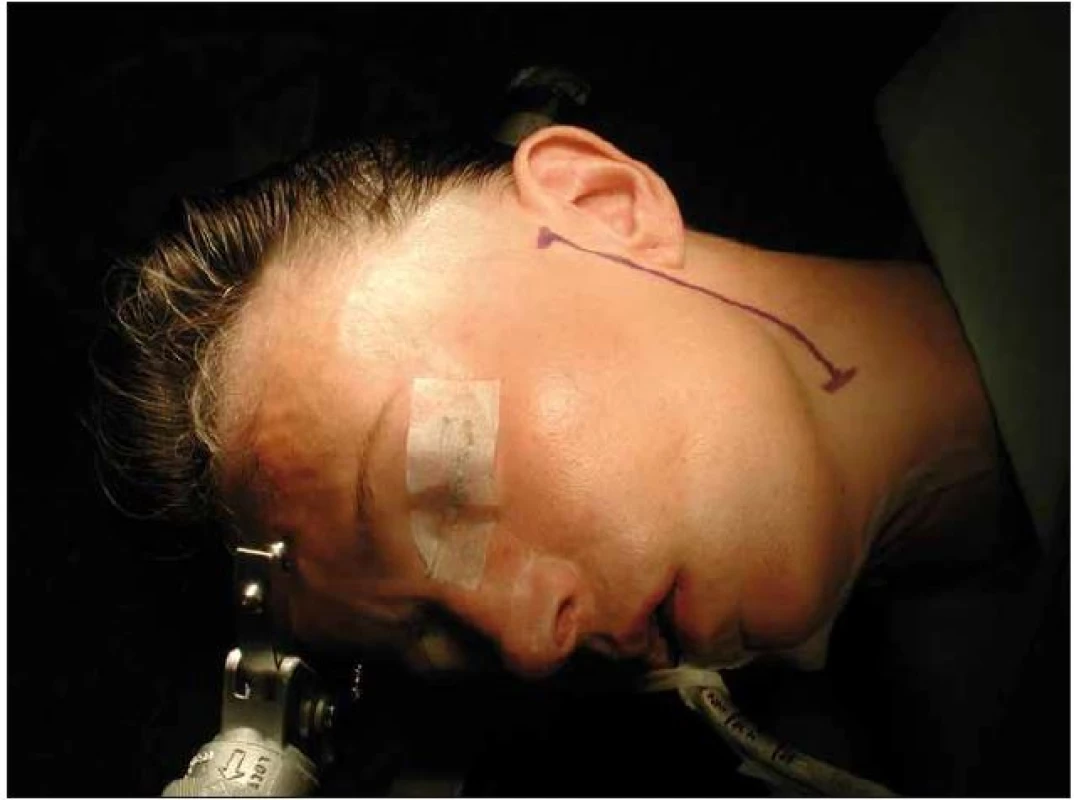
Obr. 2. Intraoperační foto hemihypoglossofaciální anastomózy. 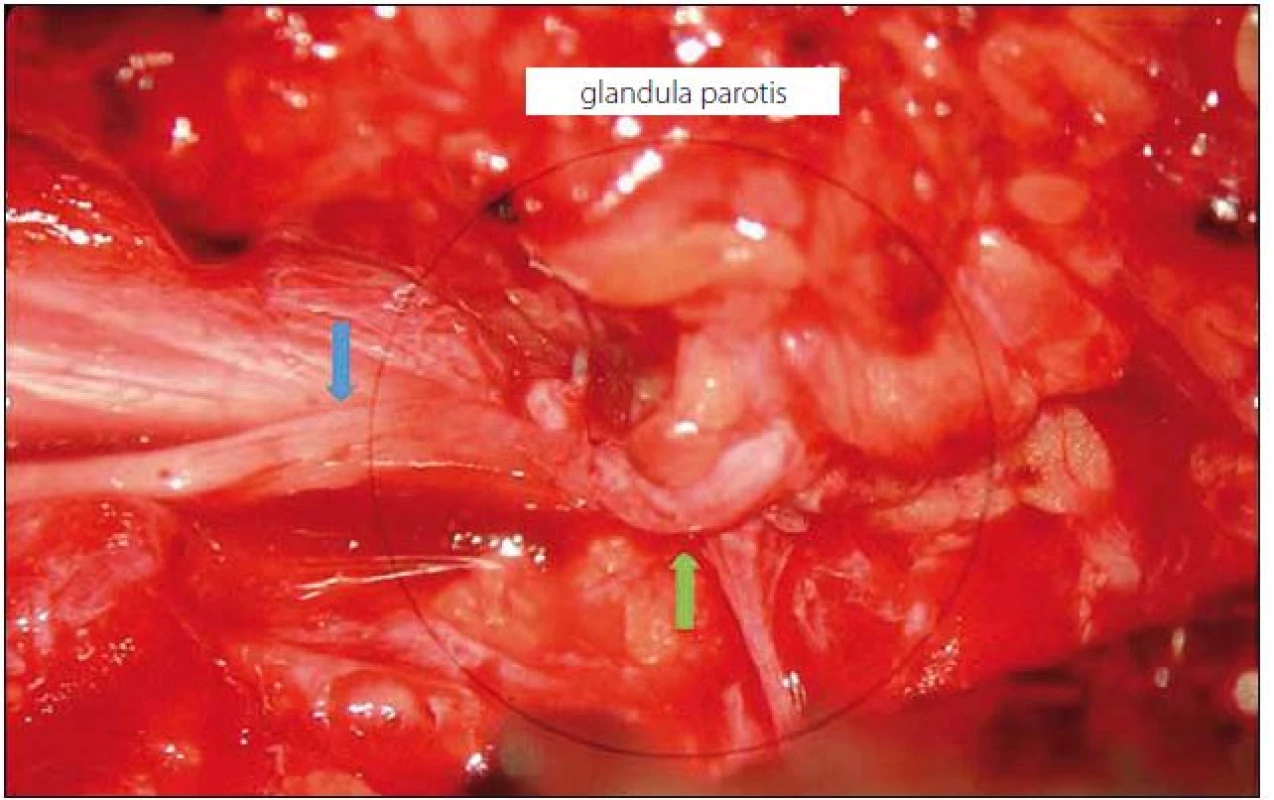
Modrá šipka označuje podélně rozpůlený a otočený n. hypoglossus. Zelená šipka ukazuje nervus facialis. Uprostřed je mikrochirurgická sutura. Výsledky
U obou pacientů s vestibulárních schwannomem trvala plegie n. VII před provedením hemihypoglossofaciální anastomózy 11 měsíců, u pacienta se schwannomem n. VII pod bazí lební trvala plegie jeden měsíc.
Follow‑up pacientů se pohybuje od 18 do 53 měsíců (průměr 39,3 měsíce).
EMG studie prokázaly reinervaci v mimických svalech u všech tří pacientů. První známky EMG volní aktivity byly zaznamenány mezi 5. – 8. měsícem po provedení anastomózy (tab. 1).
U dvou pacientů došlo ke klinické reinervaci ve stupni 3 dle House a Brackmanna (obr. 3) a u jednoho pacienta ve stupni 4 dle House a Brackmanna (tento pacient má dobu follow‑up 18 měsíců, je ještě šance na další zlepšení).
Obr. 3. Pacient 4,5 roku po hemihypoglossofaciální anastomóze vlevo. 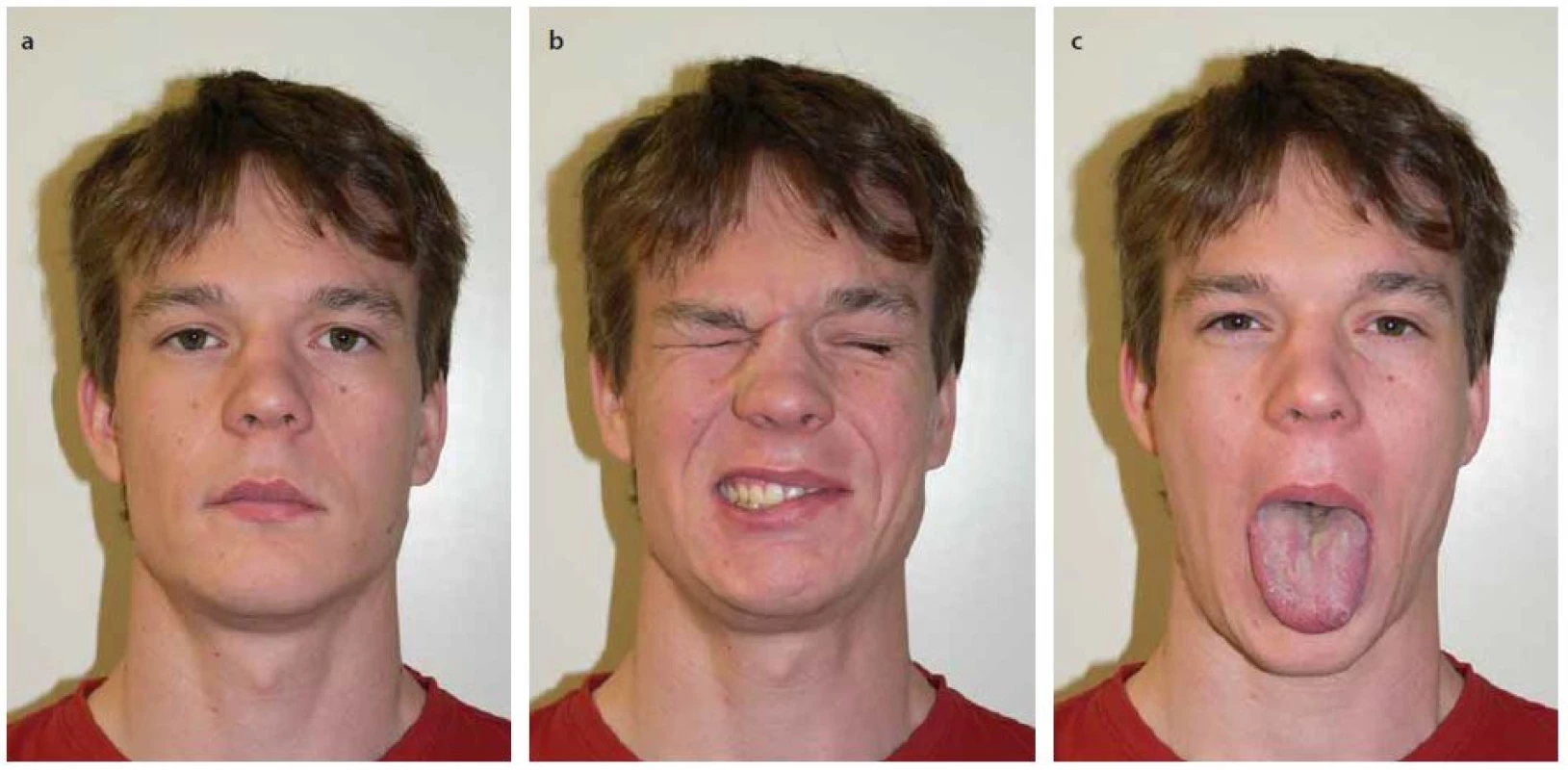
Obr. 3a) Obličej v klidu. Obr. 3b) Volní úsilí. Obr. 3c) Plazení jazyka. U všech pacientů se rozvinula hemilinguální atrofie velmi lehkého stupně, žádný z nich neuváděl problémy při polykání, žvýkání a mluvení, které by byly dány touto atrofií.
Diskuze
Klasická hypoglossofaciální anastomóza (obr. 4a) vede k velmi efektivní reinervaci mimických svalů na straně původně plegického nervus facialis. Vede však zároveň ke vzniku nežádoucích projevů, které bývají pro pacienta velmi obtěžující. Jde především o problémy vyplývající z hemilinguální atrofie, která se u pacientů projevuje zhoršením polykání, žvýkání a obtížemi při mluvení. Obtěžující může být i častý vznik synkinéz, kdy při malém pohybu jazyka dochází k současnému relativně masivnímu stahu všech skupin mimických svalů na reinervované straně tváře. Na druhé straně zůstává nervus hypoglossus nejvhodnějším zdrojem motorických vláken pro anastomózu s lícním nervem pro výborné reinervační výsledky. Proto byly navrženy jiné techniky hypoglossofaciálních anastomóz, jejichž společným principem je použití pouze části motorických vláken nervus hypoglossus k anastomóze.
Obr. 4. Typy hypoglossofaciálních anastomóz. 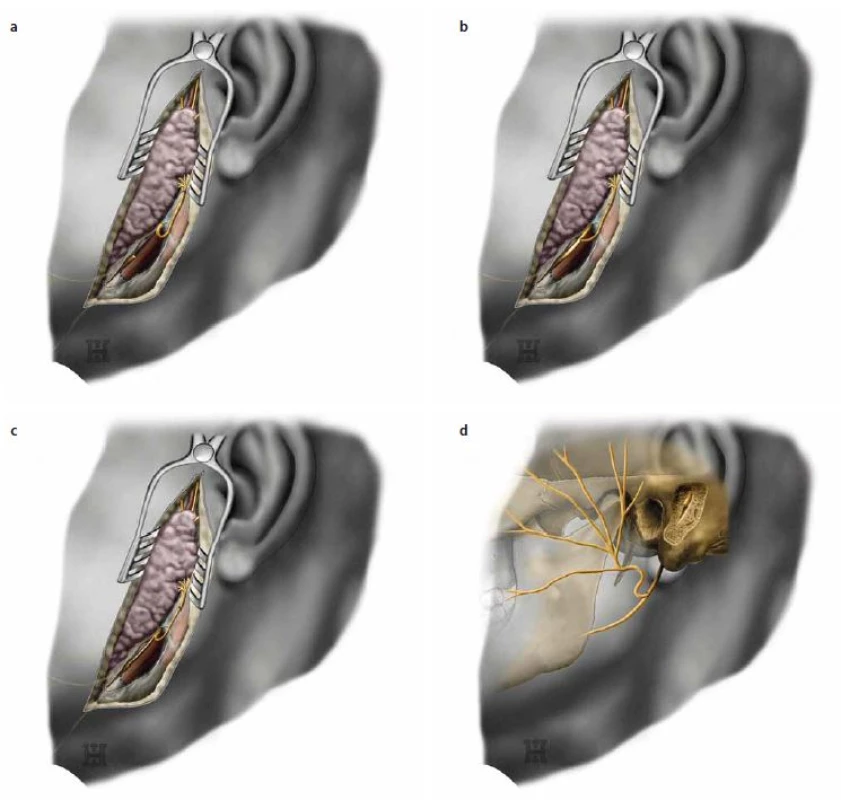
Obr. 4a) Klasická hypoglossofaciální anastomóza. Obr. 4b) Mayova anastomóza. Pahýl nervus facialis je pomocí štěpu napojen na nervus hypoglossus suturou typu end-to-side. Obr. 4c) Hemihypoglossofaciální anastomóza dle Cushimana a Sekhara. Je použita polovina nervus hypoglossus po jeho podélném přetětí a tato část nervu je mikrochirurgicky přímo našitá na pahýl nervus facialis. Obr. 4d) Anastomóza dle Darrouzeta. Dlouhý pahýl nervus facialis je získán jeho vybroušením z temporální kosti a poté je ze strany mikrochirurgicky spojený s nervus hypoglossus. V roce 1991 popsal May hypoglossofaciální anastomózu pomocí vmezeřeného nervového štěpu (obr. 4b). Výkon spočívá v našití nervového štěpu mezi částečně přeťatý kmen nervus hypoglossus distálně pod odstupem ramus descendens a distální část pahýlu nervus facialis nebo jeho větve [12]. U všech pacientů dosáhl obličejové symetrie v klidu. K výborné reinervaci došlo u 79 % pacientů operovaných do 12 měsíců a u 38 % pacientů operovaných mezi 13 a 48 měsícem po vzniku plegie nervus facialis. Regionalizace pohybu v obličeji (možný samostatný pohyb ústy a víčky) byla pozorována u 10 % pacientů. Z 23 pacientů se hemilinguální atrofie vyvinula u tří pacientů, přičemž u jednoho pacienta způsobila žvýkací obtíže a u jednoho pacienta obtíže při mluvení. Jednalo se o pacienty, u kterých byla transsekce nervus hypoglossus provedena proximálně od odstupu ramus descendens. Když byla anastomóza provedena distálně od odstupu ramus descendens, žádný pacient neměl hemilinguální atrofii.
Kritici této metodě vyčítají hlavně nutnost užití nervového štěpu, a tím dvou mikrochirurgických sutur, což snižuje počet regenerujících axonů a může vést k nedostatečné reinervaci [13–15].
Cusimano a Sekhar uvedli do praxe v roce 1994 techniku, kdy protnuli n. hypoglossus do jedné třetiny až jedné poloviny průsvitu, tuto část poté podélně oddělili od kmene nervu proximálním směrem, otočili ke konci pahýlu n. facialis a provedli přímou mikrochirurgickou suturu oddělené části n. hypoglossus a distálního pahýlu n. facialis (obr. 4c) [11]. Současně prezentovali jako kazuistiku pacienta s 10letým follow‑up, u kterého došlo k reinervaci ve stupni III dle House a Brackmanna. V roce 1995 publikovali Arai et al dobré výsledky s danou metodou, kdy u osmi pacientů dosáhli reinervace ve stupni III dle House a Brackmanna. U všech pacientů došlo k částečnému rozvoji hemilinguální atrofie, ale u žádného se nejednalo o těžký stupeň [16].
Darrouzet et al popsali techniku, u které prodlouží distální pahýl n. facialis tím, že provedou mastoidektomii a kmen nervu se protne v úrovni jeho distálního kolínka v temporální kosti (obr. 4d) [13]. Tím se získá delší pahýl nervu, než je tomu při klasickém přetětí ve foramen stylomastoideum. Dále se protne část n. hypoglossus (přibližně polovina průsvitu) ve výši C1, zkrátí se proximální i distální konec protnuté části nervu a pahýl nervus facialis se našije do této mezery otočený proti proximálnímu konci přerušených vláken nervus hypoglossus. Darrouzet et al nazývají toto spojení side ‑ to ‑ end anastomózou, ale vlastně se nejedná o klasický typ side ‑ to ‑ end anastomózy, protože zdrojem motorických vláken jsou přerušená vlákna nervus hypoglosssus, nikoliv kolaterální větve z neporušených vláken. Jedná se tedy spíše o variantu hemihypoglossofaciální anastomózy. Z šesti prezentovaných pacientů dosáhli u pěti reinervace ve stupni III a u jednoho ve stupni IV dle House a Brackmanna. Významně snížili linguální morbiditu.
LeClerc et al prezentovali další variantu hemihypoglossofaciální anastomózy, kdy postupují opačně než Darrouzet et al [15]. Nervus facialis protínají ve foramen stylomastoideum, snaží se ale o větší mobilizaci nervus hypoglossus, čehož dosahují tím, že cíleně protnou ramus descendens a tím dosáhnou větší mobility vlastního kmene podjazykového nervu. Poté provádějí anastomózu podobným způsobem jako Darrouzet et al, protnou část vláken kmene n. hypoglossus (proximálně od větvení r. descendens) a pahýl n. facialis našijí do tohoto místa. U všech pacientů dosáhli dobrých výsledků reinervace, nejčastější byla reinervace stupně III podle House a Brackmanna. Částečná hemilinguální atrofie se rozvinula pouze u jednoho pacienta. Autoři ve své práci zároveň srovnávají na vlastním souboru 36 pacientů výsledky tří technik, které historicky postupně používali pro řešení hypoglossofaciálních anastomóz, a to klasickou hypoglossofaciální anastomózu, Mayovu techniku s vmezeřeným štěpem a hemihypoglossofaciální anastomózu. Všechny techniky vedly k uspokojivým výsledkům stran reinervace, nalezly se však mezi nimi rozdíly. Klasickou technikou lze dosáhnout výborného svalového tonu, poskytuje nejlepší výsledky, co se týče emočních pohybů, velkým problémem však je již zmiňovaná hemilinguální atrofie a s tím spojené obtíže. Technika s vmezeřeným štěpem má nejdelší dobu reinervace a je u ní riziko nedostatečného svalového tonu a svalové síly. Hemihypoglossofaciální anastomóza poskytuje nejlepší alternativu ve smyslu dobrého svalového tonu a svalové síly po reinervaci a zároveň malé množství nežádoucích účinků [15].
Naše první zkušenosti ukázaly u tří pacientů dobrou reinervaci nervus facialis po hemihypoglossofaciální anastomóze při pouze lehké hemilinguální atrofii. Metodu považujeme spolu s dalšími variantami hemihypoglossofaciálních spojek [13,15] za nejvhodnější způsob neurotizace plegického lícního nervu při malém riziku vzniku nežádoucích příznaků. Validnější klinické výsledky však bude možno získat až na větším souboru pacientů.
Podpořeno MZ ČR – RVO (Nemocnice Na Homolce – NNH, 00023884), PVI7501IPMZ.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Přijato k recenzi: 5. 6. 2015
Přijato do tisku: 27. 8. 2015
MUDr. Robert Tomáš Ph.D.
Neurochirurgické oddělení Nemocnice Na Homolce
Roentgenova 2
150 30 Praha 5
e-mail: robert.tomas@homolka.cz
Zdroje
1. Hammerschlag PE. Facial reanimation with jump interpositional graft hypoglossal facial anastomosis and hypoglossal facial anastomosis: evolution in management of facial paralysis. Laryngoscope 1999; 109 (Suppl): 1 – 23.
2. Van De Graaf RC, Ijpma FF, Nicolai JP. Sir Charles Alfred Ballance (1856 – 1936) and the introduction of facial nerve crossover anastomosis in 1895. J Plast Reconstr Aesthet Surg 2009; 62(1): 43 – 49. doi: 10.1016/ j.bjps.2008.06.052.
3. Scaramella LF, Tobias E. Facial nerve anastomosis. Laryngoscope 1973; 83(11): 1834 – 1840.
4. Terzis JK, Konofaos P. Nerve transfers in facial palsy. Facial Plast Surg 2008; 24(2): 177 – 193. doi: 10.1055/ s ‑ 2008 ‑ 1075833.
5. Zvěřina E, Stejskal L. Nervus facialis. In: Zvěřina E, Stejskal L (eds). Poranění periferních nervů. Praha: Avicenum 1979 : 149 – 151.
6. Tabakov D, Malec R. Mikrochirurgická rekonstrukce nervus facialis. Cesk Slov Neurol N 1984; 47/ 80(6): 356 – 361.
7. Vacher C, Dauge MC. Morphometric study of the cervical course of the hypoglossal nerve and its application to hypoglossal facial anastomosis. Surg Radiol Anat 2004; 26(2): 86 – 90.
8. Banneheka S. Morphological study of the ansa cervicalis and the phrenic nerve. Anat Sci Int 2008; 83(1): 31 – 44. doi: 10.1111/ j.1447 ‑ 073X.2007.00201.x.
9. Banneheka S. Anatomy of the ansa cervicalis: nerve fiber analysis. Anat Sci Int 2008; 83(2): 61 – 67. doi: 10.1111/ j.1447 ‑ 073X.2007.00202.x.
10. Matejčík V. Hypoglosofaciálne anastomózy. Prakt Lékař 2002; 82(7): 412 – 414.
11. Cusimano M, Sekhar L. Partial hypoglossal to facial nerve anastomosis for reinnervation of the paralyzed face in patients with lower cranial nerve palsies: technical note. Neurosurgery 1994; 35(3): 532 – 533.
12. May M, Sobol SM, Meester SJ. Hypoglossal ‑ facial nerve interpositional ‑ jump graft for facial reanimation without tongue atrophy. Otolaryngol Head Neck Surg 1991; 104(6): 818 – 825.
13. Darrouzet V, Guerin J, Bébéar JP. New technique of side ‑ to ‑ end hypoglossal ‑ facial nerve attachment with translocation of the infratemporal facial nerve. J Neurosurg 1999; 90(1): 27 – 34.
14. Venail F, Sabatier P, Mondain M, Segniarbieux F, Leipp C, Uziel A. Outcomes and complications of direct end‑to ‑ side facial ‑ hypoglossal nerve anastomosis according to the modified May technique. J Neurosurg 2009; 110(4): 786 – 791. doi: 10.3171/ 2008.9.JNS08769.
15. LeClerc N, Herman P, Kania R, Tran H, Altabaa K, Tran Ba Huy P et al. Comparison of 3 procedures for hypoglossal ‑ facial anastomosis. Otol Neurotol 2013; 34(8): 1483 – 1488. doi: 10.1097/ MAO.0b013e31828dac62.
16. Arai H, Sato K, Yanai A. Hemihypoglossal ‑ facial nerve anastomosis in treating unilateral facial palsy after acoustic neurinoma resection. J Neurosurg 1995, 82(1): 51 – 54.
Štítky
Detská neurológia Neurochirurgia Neurológia
Článok vyšiel v časopiseČeská a slovenská neurologie a neurochirurgie
Najčítanejšie tento týždeň
2015 Číslo 5- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Neuromultivit v terapii neuropatií, neuritid a neuralgií u dospělých pacientů
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Srovnání analgetické účinnosti metamizolu s ibuprofenem po extrakci třetí stoličky
-
Všetky články tohto čísla
- Diagnostika pacienta s akutní závratí
- Implementační věda
- Přínos vyšetření čichu pro diagnostiku neurodegenerativních onemocnění
- Diferenciální diagnostika tauopatií – klinický pohled
-
Komentář k článku autorů Rusina et al.
Diferenciální diagnostika tauopatií – klinický pohled – komentář - Kognitívno‑ komunikačné poruchy u pacientov s demenciou pri Alzheimerovej chorobe
- Normativní studie testu Reyovy‑ Osterriethovy komplexní figury v populaci českých seniorů
- Projekt ncRNAPain
- Výsledky včasnej karotickej endarterektómie po tranzitornej ischemickej atake
- Metodologie tvorby systematických review I: Efekt hyperbarické oxygenoterapie na úmrtnost pacientů po kraniotraumatu
- Psychogenní poruchy vidění u dětí
- Mozkový kámen – kazuistika
- Osteomyelitida baze lební mylně léčená jako neuroborrelióza – kazuistika
- Recidivující tranzitorní globální amnézie – čtyři kazuistiky
- Hemihypoglossofaciální anastomóza – tři kazuistiky
- Akutní hyperkinetické syndromy léčené stereotaktickým neurochirurgickým zákrokem – tři kazuistiky
- Webové okénko
-
Analýza dat v neurologii
LIII. Atributivní riziko - Poznámky k nitrosvalové léčbě spasticity botulotoxinem
- Recenze knih a DVD
- Česká a slovenská neurologie a neurochirurgie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Diagnostika pacienta s akutní závratí
- Recidivující tranzitorní globální amnézie – čtyři kazuistiky
- Normativní studie testu Reyovy‑ Osterriethovy komplexní figury v populaci českých seniorů
- Přínos vyšetření čichu pro diagnostiku neurodegenerativních onemocnění
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy




