-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
HDR 192Ir brachyterapia v liečbe bazocelulárneho karcinómu dolnej mihalnice a vnútorného kútika oka – naše skúsenosti
HDR 192Ir Brachytherapy in Treatment of Basal Cell Carcinoma of the Lower Eyelid and Inner Angle – our Experience
Purpose:
First experience and evaluation of relapses in group of patients after surgery with applied adjuvant HDR brachytherapy for recurrent tumor after incomplete excision of basal cell carcinoma of the lower eyelid and inner angle.Methods:
Patients with recurrent basal cell carcinoma of the lower eyelid in year 2010. In 3 male patients with recurrent finding of basal cell after surgery we applied adjuvant HDR 192Ir brachytherapy. The isodose curve chosen to prescribe the dose was 5 mm away from the skin surface.Results:
In the year 2010 we applied adjuvant HDR 192Ir brachytherapy in 3 male patients with recurrent basal cell carcinoma. The average age was 58 years (52 to 75 years).
From group of 41 patients with non melanotic malignant tumors of the eyelids in 3 patients (7.3 %) with relapse after incomplete excision of the basal cell carcinoma of the lower eyelid we applied after removal of stitches after surgery adjuvant HDR 192Ir brachytherapy. For each patient was made individual orfit mask that bore plastic applicators. Tungsten eye shield applicator was applied to protect the eye globe. Treatment of 10 fractions of 4.5 Gy single dose (5 times weekly) were scheduled within 2 weeks. Patients received outpatient treatment.Conclusion:
Acute toxicity postradiation erythema of eyelid and skin around relieved by standard symptomatic treatment within a few days after completion of radiation therapy.
In 2 year interval after HDR 192Ir brachytherapy we did not record the occurrence of late complications such as corneal ulcers. Our preliminary experience shows excellent early skin tolerance. After 2 years of follow-up at 6 month interval we did not recognize relapse in our group of patients. The proposed technique of HDR 192Ir brachytherapy after surgery should be considered a new clinical treatment in patients with recurrent non melanotic eyelid cancer. Its main advantage lies in the usefulness in all types of basal cell and squamous cell carcinoma and sebaceous carcinoma of the eyelids, without restriction by site, dimension, clinical or histological type, or the patient’s general status.Key words:
HDR 192Ir brachytherapy, basal cell carcinoma, eyelid carcinoma treatment
Autoři: A. Furdová 1; P. Lukačko 2; D. Lederleitner 3
Působiště autorů: Klinika oftalmológie Lekárskej fakulty Univerzity Komenského a Univerzitnej nemocnice, Nemocnica Ružinov, Bratislava, prednosta doc. MUDr. Vladimír Krásnik, PhD. 1; Klinika radiačnej onkológie Onkologický ústav sv. Alžbety a SZÚ, Oddelenie brachyterapie, Bratislava, prednosta MUDr. Elena Bolješikova, CSc. 2; Oddelenie radiačnej onkológie, pracovisko rádiofyziky, Národný onkologický ústav, Bratislava, primár MUDr. Pobijáková Margita 3
Vyšlo v časopise: Čes. a slov. Oftal., 69, 2013, No. 2, p. 75-79
Kategorie: Původní práce
Časť práce bola prednesená na Vedeckých pracovných dňoch Slovenskej oftalmologickej spoločnosti a sekcie ambulantných lekárov, Košice, 18.-19. máj 2012
Souhrn
Cieľ práce:
Prvé skúsenosti a zhodnotenie počtu recidív u pacientov po aplikácii adjuvantnej liečby – HDR brachyterapie u pacientov s recidivujúcim tumorom pre inkompletnú excíziu bazocelulárneho karcinómu dolnej mihalnice a vnútorného kútika oka v minulosti. Chirurgická liečba malígnych tumorov mihalníc spočívajúca v radikálnom odstránení celého novotvaru mihalnice a vnútorného kútika s dostatočným lemom a umožňuje v prvých štádiách efektívne vyliečiť prakticky všetky tumory s vyhovujúcim kozmetickým aj funkčným výsledkom. Rádioterapia sa využíva ako adjuvantná v prípadoch histopatologicky potvrdených infiltratívnych neohraničených inkompletných lézií a v prípadoch, kde je vysoké očakávané riziko lokálnej recidívy a v budúcnosti hrozí pre pacienta až exenterácia orbity.Materiál a metodika:
Pacienti s nálezom recidivujúceho bazaliómu v oblasti mihalnice a vnútorného kútika operovaní v r. 2010 a následne aplikovaná HDR brachyterapia vo forme muláže.Výsledky:
V r. 2010 sme aplikovali adjuvantnú HDR brachyterapiu u 3 pacientov (mužov) s recidívou bazocelulárneho karcinómu mihalnice po predchádzajúcich chirurgických excíziách. Vekový priemer bol 58 rokov – od 52 do 75 rokov.
Zo skupiny 41 pacientov s nemelanotickými malígnymi nádormi mihalníc u 3 pacientov (7,3 %) s recidivujúcim bazaliómom vnútorného kútika a dolnej mihalnice sme aplikovali po vybratí stehov adjuvantnú HDR brachyterapiu vo forme muláže na oblasť jazvy a recidívy. U každého pacienta bola zhotovená individuálna termoplastická maska, ktorá niesla plastikové aplikátory. Bulbus bol štandardne krytý Tungsten eye shield aplikátorom. Liečba bola individuálna, aplikovali sme 10 frakcií po jednotlivej dávke 4,5 Gy (5x týždenne). Pacienti absolvovali liečbu ambulantne.Záver:
Po 2 rokoch sledovania v 6-mesačných intervaloch sme nezaznamenali recidívu ani u jedného z pacientov. Výsledky po liečbe HDR brachyterapiou sú uspokojivé, nezaznamenali sme výskyt neskorých komplikácií. Akútna postradiačná toxicita – erytém kože mihalníc a v okolí ustúpili po štandardnej symptomatickej liečbe do niekoľkých dní od ukončenia liečby žiarením.Kľúčové slová:
HDR 192Ir brachyterapia, bazocelulárny karcinóm, liečba malígnych nádorov mihalnícÚvod
Incidencia tumorov v oblasti mihalníc (dg. C44.1) v posledných rokoch narastá tak ako narastá aj incidencia zhubných nádorov kože v iných lokalizáciách, pričom najvyšší výskyt týchto ochorení zaznamenávame v skupine pacientov od 70 do 74 rokov (15). Najčastejšie sa vyskytujúce nemelanocytárne nádory mihalníc sú bazocelulárny karcinóm (bazalióm), spinocelulárny karcinóm, mukoepidermoidný karcinóm, sebaceózny karcinóm, karcinóm z Merkelových buniek. Nádory, ktoré súčasne postihujú spojovku aj mihalnice sú dlaždicovobunkový karcinóm, lymfómy, leukemické infiltráty (1, 13).
Bazalióm je najčastejším malígnym nádorom mihalníc, zodpovedá za 90 % malignít v tejto oblasti. Jeho incidencia v posledných desaťročiach taktiež rastie. Vzniká z bazálnych buniek epidermy a vlasových folikulov. Histopatologicky môžeme nájsť niekoľko foriem bazaliómu: multicentrický, sklerodermiformný, fibroepitelový, rohovatejúci, metatypický a intraepidermálny. Rozdeľujeme ho na histopatologické štádiá od G1 – G4. V klinickej praxi sa bazocelulárny karcinóm najčastejšie zachytí v štádiu T1 resp. T2 (5, 6,7).
Ide o nádor pripomínajúci bazálne vrstvy dlaždicového epitelu. Makroskopicky je veľmi pestrý, začína ako drobná rezistencia mihalnice alebo vnútorného kútika, neskôr exulceruje a infiltruje do okolia. Vyznačuje sa invazívnym rastom, nízkou mortalitou a nízkou tendenciou k tvorbe metastáz. Bazalióm je hlavným predstaviteľom kategórie dg. č. C44 MKCH-10 (Iné zhubné nádory kože), ktorých incidencia na Slovensku v roku 2003 bola 69/100.000 osôb (13). Definitívnu diagnózu bazaliómu možno stanoviť len na základe histologického vyšetrenia. Diferenciálne diagnosticky je možná zámena bazaliómu s adnexálnymi epiteliómami, prítomnosť melanínu nesmie viesť k zámene. Najdôležitejšími etiologickými faktormi vzniku bazaliómu sú aktinické žiarenie, genetické vplyvy, karcinogény, jazvy a chronické poškodenia kože (1, 4, 8).
Primárna terapia bazaliómu v oblasti dolnej mihalnice a vnútorného kútika je zásadne chirurgická. Široká excízia ložiska s voľnými resekčnými okrajmi (aspoň 2–3 mm) je vysoko efektívnym riešením s 5-ročnou mierou lokálnej recidívy do 10 % (16). Vzhľadom na veľkosť defektu po primárnej excízii je u 80 % pacientov prípadov nutné pokračovať rekonštrukčnou operáciou. Niektoré pokročilé lézie vyžadujú rozsiahle chirurgické intervencie a je nutné pristúpiť aj k mutilujúcim výkonom – exenterácia orbity (10). Pri pozitívnych resekčných okrajoch po nedostatočnej primárnej excízii (napr. neskúseným chirurgom) je na zváženie indikácia reexcízie. U výrazne lokálne pokročilých bazaliómov v oblasti v tejto oblasti s vysokým rizikom lokálnej recidívy po excízii alebo neakceptovateľným očakávaným kozmetickým efektom, u pacientov vo vysokom veku alebo opakovane recidivujúcich lézií je vhodným riešením definitívna rádioterapia. V niektorých výnimočných prípadoch pri nemožnosti uskutočnenia chirurgického výkonu môže byť definitívnou alternatívou aj izolovaná rádioterapia (12).
Obr. 1. MRI vyšetrenie orbity u pacienta s infiltráciou mediálneho kútika ľavého oka pred HDR brachyterapiou 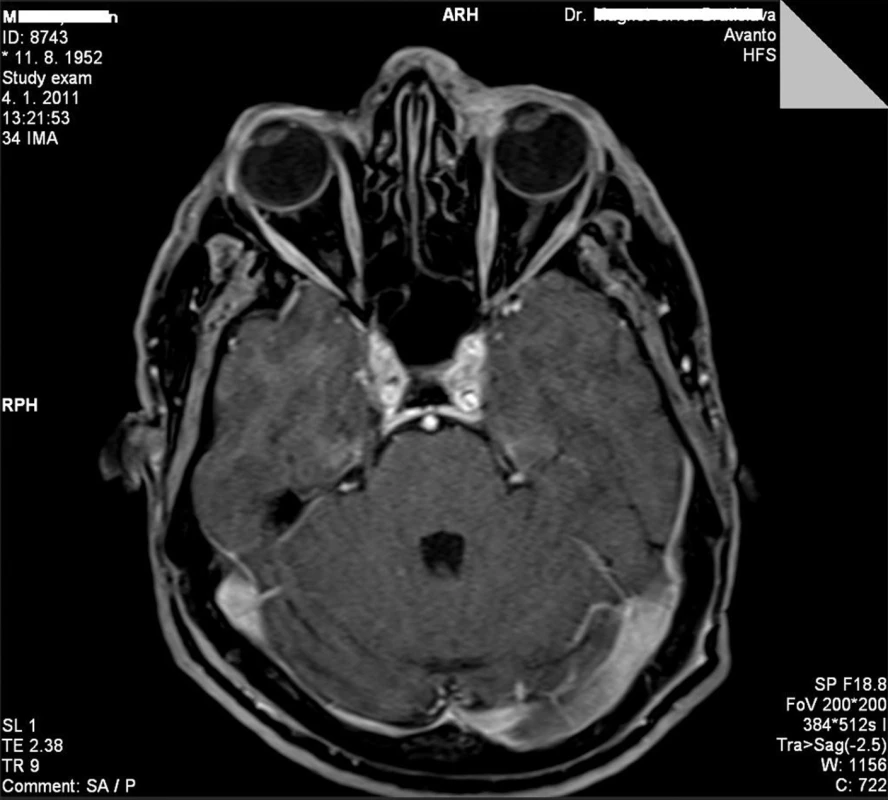
V minulosti, najmä v 70. rokoch 20. storočia štandardne používaná externá rádioterapia v monoterapii (väčšinou 60Co) pri liečbe bazaliómov v oblasti dolnej mihalnice a vnútorného kútika je už prekonaná vzhľadom na postradiačné jazvovité zmeny okolia, pričom v niektorých iných lokalizáciach je táto liečba dodnes považovaná za vysoko efektívnu (5, 8, 14).
Po inkompletnej excízii, u recidivujúcich malígnych nádorov mihalníc alebo pri nemožnosti chirurgického riešenia sa v súčasnosti dostáva do popredia high dose rate (HDR) brachyterapia (2). Výhodou brachyterapie je možnosť koncentrácie dávky žiarenia do malého objemu a prudký spád dávky do okolia s potenciálom šetrenia okolitých tkanív. Brachyterapia má oproti chirurgii teoretickú výhodu v tom, že umožňuje pokryť vysokou dávkou väčšie oblasti kože (makroskopické ochorenie, mikroskopické ochorenie, bezpečnostný lem) bez nutnosti nevratného poškodenia okolitých tkanív. Brachyterapia v liečbe kožných nádorov môže byť realizovaná intersticiálnou cestou (chirurgické zavedenie brachyterapeutických aplikátorov priamo do tkaniva nádoru punkciou) alebo povrchovo. Povrchová brachyterapia sa realizuje využitím štandardných aplikátorov (napr. Leipzig Applicator, Brock Applicator, Nucletron BV, Holandsko), alebo na mieru pripravených muláží. Štandardné aplikátory sa vyznačujú jednoduchosťou použitia, dobrou reproducibilitou liečby, avšak neumožňujú použitie pre nepravidelné ložiská a v „zakrivenom“ nepravidelnom teréne ako je periokulárna oblasť (9, 11).
Obr. 2. Zakreslenie recidivujúceho ložiska (čierna farba) s lemom 5–10 mm (červená farba) pred vytvorením orfitovej masky 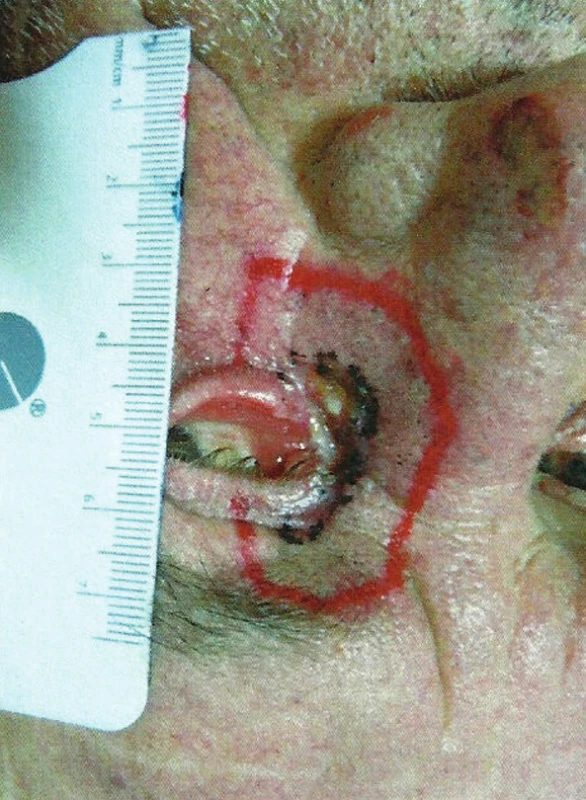
Obr. 3. Naznačenie cieľového objemu (červená farba) a šošovky (zelená farba) na orfitovej maske 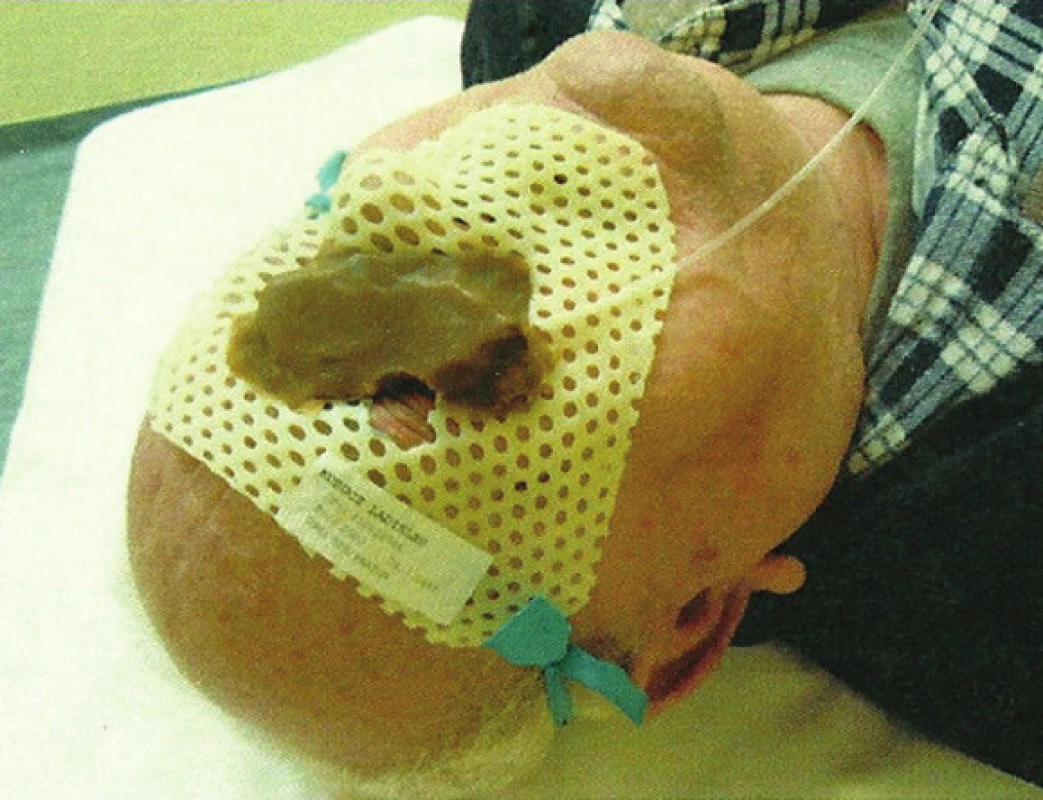
Obr. 4. Uloženie ochrany na povrchu očnej gule (Tungsten eye shield) 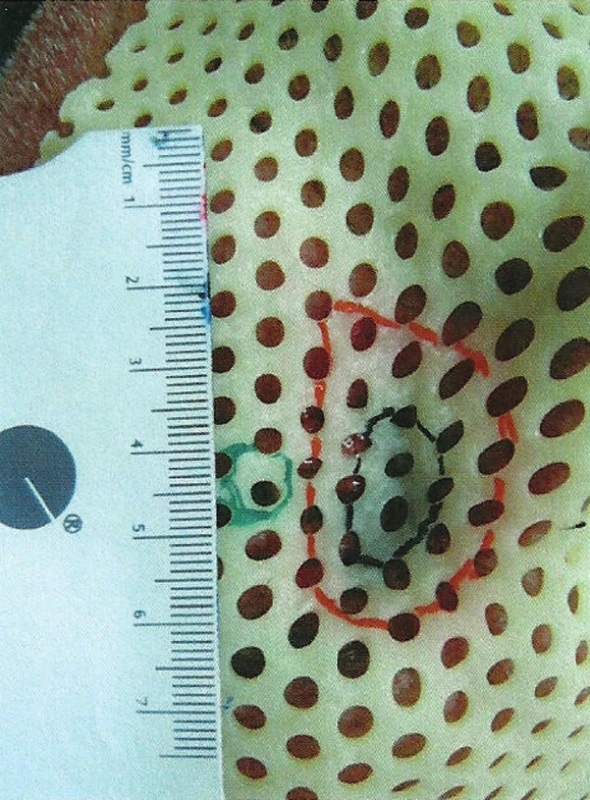
Obr. 5. Liečebná poloha pacienta s nasadenou individuálne zhotovenou povrchovou mulážou 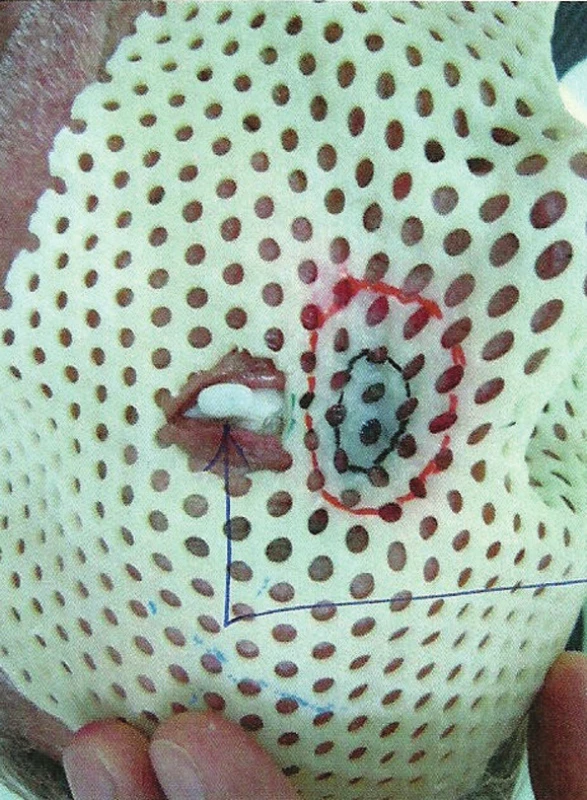
Individuálne zhotovené povrchové muláže umožňujú prekonať vyššie uvedené okolnosti, avšak vyžadujú dlhšiu prípravu. Princíp muláže spočíva vo vytvorení nosiča príslušnej hrúbky, ktorý dostatočne kopíruje povrch danej oblasti a nesie plastové aplikátory pre brachyterapiu. Nosiče možno zhotoviť z rôznych materiálov, napr. dentálnych alebo termoplastických materiálov. Na nosič sa následne fixujú vo vzdialenosti 5–10 mm plastikové aplikátory rešpektujúce tvar a hĺbku cieľového objemu. K výpočtu dávkovej distribúcie sa používajú plánovacie systémy, ktoré rekonštruujú priestorovú distribúciu jednotlivých aplikátorov a vytvoria izodózový plán vo zvolených rovinách. Výsledná dávková distribúcia sa vytvára sumáciou dávok v jednotlivých stop pozíciách 192Ir žiariča. Následné použitie individuálne zhotoveného aplikátora je jednoduché, dobre reprodukovateľné, pre pacienta komfortné a celá liečba môže byť ambulantnou formou.
Materiál a metodika
U 3 pacientov (7,3 %) s recidivujúcim bazaliómom vnútorného kútika a dolnej mihalnice po inkompletnej excízii dolnej mihalnice sme po potvrdení recidívy histologickým vyšetrením indikovali ambulantne adjuvantnú HDR 192Ir brachyterapiu.
Obr. 6. Pacient s recidivujúcim bazaliómom mediálneho kútika ľavého oka pred liečbou – november 2010 po liečbe je bez recidívy, pretrvávajúce ektropium – máj 2012 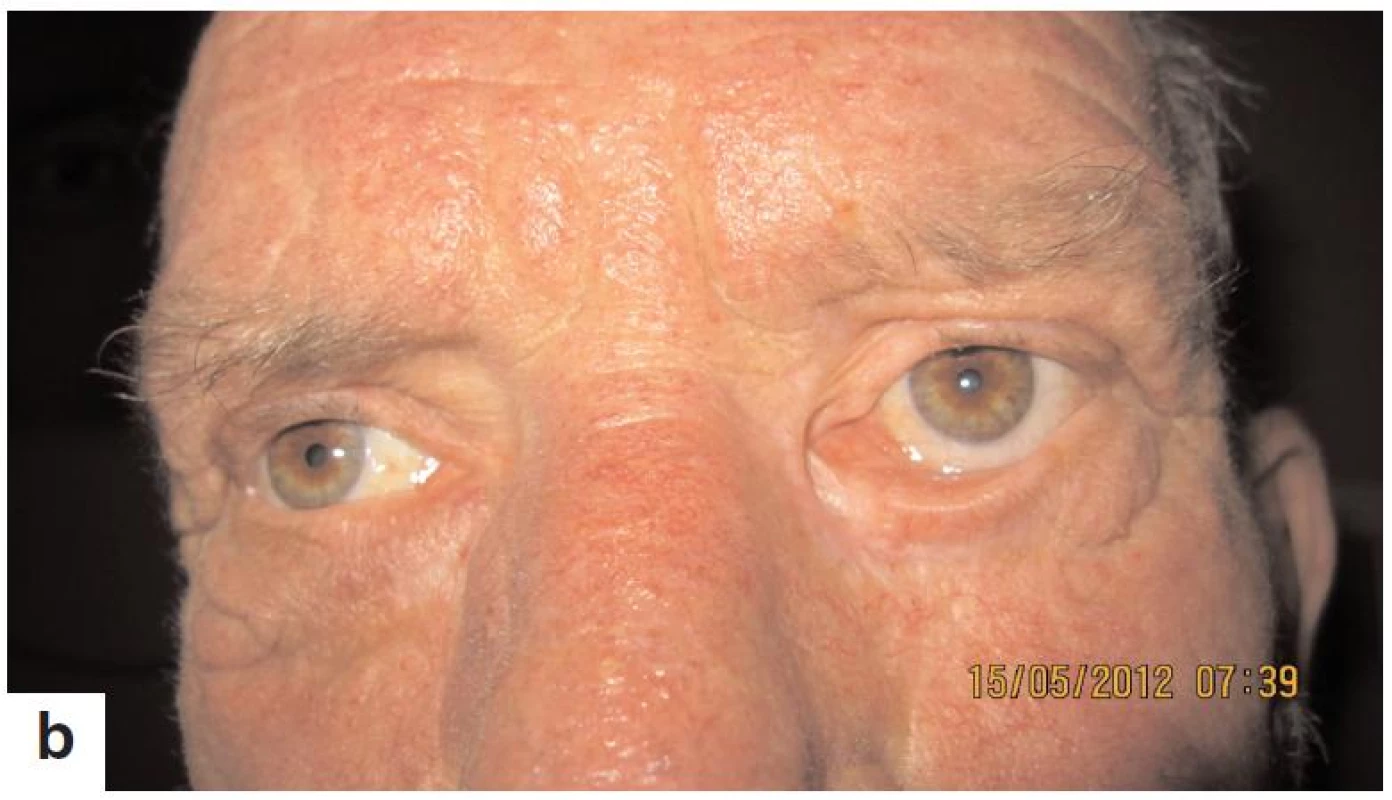
Liečbu žiarením sme indikovali po vybratí stehov vo forme povrchovej individuálne zhotovenej muláže na oblasť jazvy a recidívy s lemom 5–10 mm. U každého pacienta bola zhotovená ako nosič individuálna termoplastická maska (Orfit industries, Belgicko), na ktorej boli fixované plastikové aplikátory pre brachyterapiu (Flexible implant tube 6F, Nucletron, Holandsko). Nasledovala 2D ortogonálna rekonštrukcia a výpočet dávky s následnou geometrickou optimalizáciou. U všetkých 3 pacientov sme aplikovali jednotlivú dávku 4,5 Gy v 10 frakciách (1 frakcia denne, 5 frakcií týždenne), čo biologicky predstavovalo dávku na tumor 54,4Gy EQD2 (α/β=10, LQ model). Počas liečby bol bulbus bol štandardne krytý Tungsten eye shield aplikátorom (Civco, USA). Všetci pacienti absolvovali liečbu ambulantne.
Následné kontroly boli po ukončení brachyterapie pre očakávanú akútnu toxicitu v 2-týždňových intervaloch, neskôr v 3-mesačných, resp. po 1 roku v 6-mesačných intervaloch.
Výsledky
Po 2 rokoch sledovania v 6-mesačných intervaloch sme nezaznamenali recidívu ani u jedného z pacientov. Výsledky po liečbe HDR 192Ir brachyterapiou sú uspokojivé, nezaznamenali sme výskyt neskorých komplikácií ako vred rohovky. Akútna postradiačná toxicita – erytém kože mihalníc a v okolí ustúpili po štandardnej symptomatickej liečbe do niekoľkých dní od ukončenia liečby žiarením.
Diskusia
Údaje o recidívach po chirurgickej liečbe bazaliómu sa líšia v závislosti od použitej operačnej techniky. V nám známych prácach, publikovaných v priebehu posledných 10 rokov, sa výskyt recidív u pacientov ošetrených bez použitia Mohsovej mikrografickej chirurgie alebo „en-face“ zmrazovaných rezov peroperačne pohyboval v rozpätí 1,8 % až 39 %, pri dlhšom sledovaní pacientov podiel recidív rástol. V epidemiologických a klinických prácach nachádzame miernu prevahu výskytu u mužov. V rámci možných príčin môžeme uvažovať o menšej pozornosti tejto časti slovenskej populácie voči výskytu z hľadiska laika „kozmetických“ lézií na tvári. Najčastejší výskyt recidív je na dolnej mihalnici. Lokálna liečba (Imiquimod - Aldara) sa v lokalizácii blízo marga mihalnice alebo vonkajšieho alebo vnútorného kútika ešte v širšom meradle nevyužíva (3, 16, 17).
Obr. 7. Pacient s mikroskopicky pozitívnym resekčným okrajom po excízii bazaliómu mediálneho kútika pravého oka a) 6 mesiacov po brachyterapii pretrváva erytém kože v ožiarenej oblasti b) 22 mesiacov po ukončení brachyterapie c) 29 mesiacov po ukončení brachyterapiea 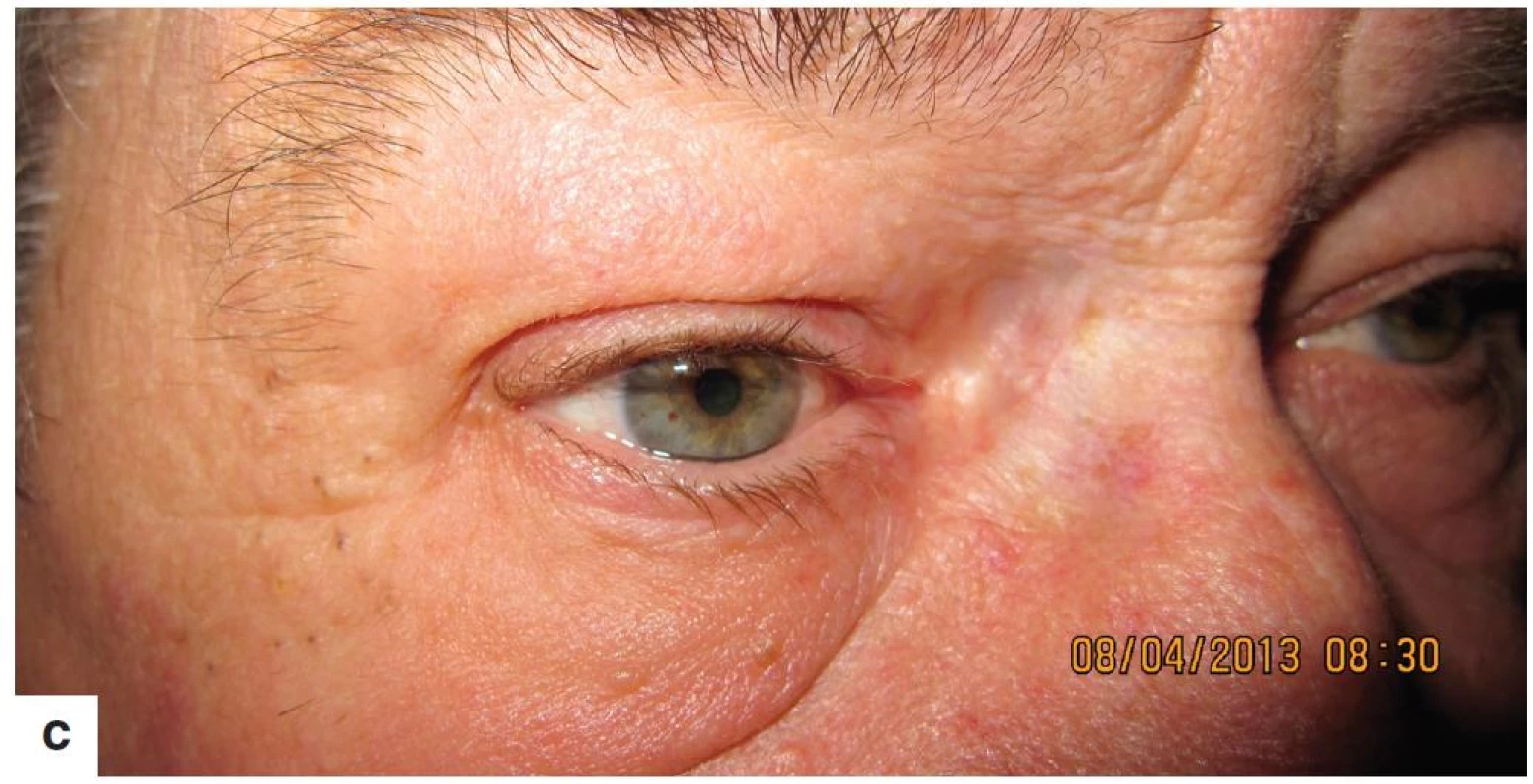
Rekonštrukčné operácie a plastiky mihalníc po odstránení tumoru sú v súčasnosti rozpracované až na úrovni posunu chondromukózneho septálneho laloka z hornej mihalnice. Napriek tomu exenterácia orbity je stále jednou z alternatív riešenia pokročilého štádia procesu (10).
Brachyterapia HDR 192Ir sa rozvinula v liečbe bazocelulárneho a squamocelulárneho karcinómu mihalníc v 90. rokoch minulého storočia. Novšie metodiky brachyterapie uplatňujú v liečbe nemelanotických lézií na tvári spôsob HDR elektronickej brachyterapie (electronic BT).
Prvé správy o HDR brachyterapii v liečba bazaliómov mihalníc sa však objavili až v r. 2007 (11).
Guix (9) referoval o 136 pacientoch s bazaliómom alebo spinocelulárnym karcinómom v oblasti tváre. Devätnásť pacientov bolo liečených štandardnými firemnými aplikátormi Brock a 117 pacientov s pomocou individuálne vytvorených polymethylmetakrylátových aplikátorov získaných odtlačkom tváre pacienta. Pre lézie do veľkosti 4 cm bola minimálna dávka 60 až 65 Gy pri dávke na frakciu 1,8 Gy (EQD2 58,4–63,7 Gy), čo je mierne vyššia dávka ako sme použili u našich pacientov. Lézie väčšie ako 4 cm boli ožiarené až do celkovej dávky 75–80 Gy (EQD2 72 – 78 Gy). V celom súbore zaznamenali 3 recidívy, jeden pacient recidivoval pri liečbe primárneho nádoru, u dvoch pacientov išlo o recidívu pri rekurentných tumoroch. V časovom intervale 5 rokov bolo bez recidívy 98 % všetkých pacientov, u pacientov s primárnymi nádormi bola 5-ročná lokálna kontrola 99 %, u pacientov s rekurentnými tumormi 87 %. Tolerancia liečby bola vynikajúca vo všetkých prípadoch, žiadne závažné, skoré alebo neskoré komplikácie neboli zistené.
Rádiobiologicky prepočítaná celková dávka pri nami použitej liečebnej schéme (10 frakcií po 4,5 Gy) bola v porovnaní s vyššie uvedenou prácou nižšia (EQD2 54,4 v.s. EQD2 58,4 Gy) a taktiež viedla ku kompletnej remisii ochorenia. Avšak krátke sledovanie (2 roky) a nízky počet našich pacientov nám zatiaľ nedovoľuje spoľahlivo hodnotiť tento terapeutický režim z hľadiska efektivity.
Záver
V rámci oftalmoonkológie sa problematike malígnych nemelanocytárnych nádorov mihalníc venuje zvýšená pozornosť, pretože neliečený nádor môže prerastaním do očnice spôsobiť až stratu oka až exenteráciu očnice. Primárna chirurgická liečba a následná rekonštrukčná chirurgia pokročilých štádií predstavuje neraz závažný estetický zásah.
Rádioterapia predstavuje vysoko účinnú modalitu v liečbe kožných karcinómov v oblasti tváre. Adjuvantná brachyterapia je metódou voľby u inkompletných excízií alebo u recidivujúcich nemelanotických malígnych nádorov mihalníc. Naše prvé skúsenosti dokazujú, že v sledovanom intervale 2 roky po liečbe nedošlo k recidíve bazocelulárneho karcinómu.
Do redakce doručeno dne 13. 2. 2013
Do tisku přijato dne 27.5. 2013
doc. MUDr. Alena Furdová, PhD., MPH
Klinika oftalmológie LFUK a UN
nemocnica Ružinov
Ružinovská 6
826 06 Bratislava
e-mail: afrf@mail.t-com.sk, alikafurdova@gmail.com
tel: pracovisko 421 2 48234 kl.583
Zdroje
1. Allali J, D`Hermes F, Renard G: Basal Cell Carcinoma of the Eyelids. Ophtalmologica, 219; 2005 : 57–71.
2. Bhatnagar A.: Nonmelanoma skin cancer treated with electronic brachytherapy: Results at 1 year. Brachytherapy, 9.január 2013, in press, dostupné na internete http://www.sciencedirect.com/science/article/pii/S153847211200236X.
3. Carter KD, Nerad JA, Whitaker DC: Clinical factors influencing periocular surgical defects after Mohs micrographic surgery. Ophthal Plast Reconstr Surg 15; 1999 : 83–91.
4. Ducasse A, Pluot M, Gotzamanis A, Brugniart C, Leccia L, Rossi P: Factors of recurrence of basal cell carcinomas of the eyelid. J Fr Ophtalmol 25(5); 2002 : 512 – 516.
5. Furdová A.: Bazocelulárny karcinóm mihalníc [elektronický dokument]. i-med.sk, 2012, dostupné na internete: ISSN 1338–4392.
6. Furdová, A., Oláh, Z.: Nádory oka a okolitých štruktúr, CERM, Brno, 2010, 151 s.
7. Furdová, A., Strmeň, P., Oláh, Z.: Použitie TNM-klasifikácie v oftalmológii. Choroby hlavy a krku, Head and Neck Diseases, 2 (9); 2000 : 17–25.
8. Furdová, A., Svetlošáková, Z.: Bazaliómy v oblasti oka a mihalníc. Dermatológia pre prax, 3, 2009, 115–117.
9. Guix B, Finestres F., Tello JI, Palma C, Martinez A., Guix JR, Guix R.: Treatment of skin carcinomas of the face by high-dose-rate brachytherapy and custom-made surface molds. International Journal of Radiation Oncology*Biology*Physics, 47 (1); 2000 : 95–102.
10. Chynoranský, M., Furdová, A., Oláh, Z.: Exenterácie očnice. Čes a Slov Oftalmol, 50 (2); 1994 : 92–97.
11. Monge RM, Gómez-Iturriaga A: High-dose-rate brachytherapy in lower eyelid cancer. Brachytherapy, 6 (3); 2007 : 227 – 229.
12. Nemet AY, Deckel Y, Martin PA, Kourt G, Chilov M, Sharma V, Benger R: Management of periocular basal and squamous cell carcinoma: a series of 485 cases. Am J Ophthalmol, 142; 2006 : 293–297.
13. Ondrušová M, Pleško I, Safaei-Diba Ch, Obšitníková A, Štefaňáková D, Ondruš D: Komplexná analýza výskytu a úmrtnosti na zhubné nádory v Slovenskej republike [online]. Národný onkologický register SR, NCZI, 2007 [cit. 27.2.2009]. http:// www.nor-sk.org/.
14. Paavilainen V, Tuominen J, Aho VV, Saari KM: Long-term results after treatment of basal cell carcinoma of the eyelid in South-Western Finland. Eur J Ophthalmol: 17(4); 2007 : 494–500.
15. Paavilainen V, Tuominen J, Pukkala E, Saari KM: Basal cell carcinoma of the eyelid in Finland during 1953-97. Acta Ophthalmol Scand 83(2); 2005 : 215–220.
16. Sigurdsson H, Agnarsson BA: Basal cell carcinoma of the eyelid. Risk of recurrence according to adequacy of surgical margins. Acta Ophthalmol Scand 76(4); 1998 : 477–480.
17. Wong VA, Marshall JA, Whitehead KJ, Williamson RM, Sullivan TJ: Management of periocular basal cell carcinoma with modified en face frozen section controlled excision. Ophthal Plast Reconstr Surg 18(6); 2002 : 430–435.
Štítky
Oftalmológia
Článek Screening ROP ve FN OstravaČlánek Myopie nebo hypermetropie?
Článok vyšiel v časopiseČeská a slovenská oftalmologie
Najčítanejšie tento týždeň
2013 Číslo 2- Dlouhodobé výsledky lokální léčby cyklosporinem A u těžkého syndromu suchého oka s 10letou dobou sledování
- Cyklosporin A v léčbě suchého oka − systematický přehled a metaanalýza
- Účinnost a bezpečnost 0,1% kationtové emulze cyklosporinu A v léčbě těžkého syndromu suchého oka − multicentrická randomizovaná studie
- Pomocné látky v roztoku latanoprostu bez konzervačních látek vyvolávají zánětlivou odpověď a cytotoxicitu u imortalizovaných lidských HCE-2 epitelových buněk rohovky
- Konzervační látka polyquaternium-1 zvyšuje cytotoxicitu a zánět spojený s NF-kappaB u epitelových buněk lidské rohovky
-
Všetky články tohto čísla
- Screening ROP ve FN Ostrava
- Nové možnosti screeningu refrakčných porúch v detskom veku
- Význam úhlu kappa pro centraci multifokálních nitroočních čoček
- Myopie nebo hypermetropie?
- HDR 192Ir brachyterapia v liečbe bazocelulárneho karcinómu dolnej mihalnice a vnútorného kútika oka – naše skúsenosti
- Vogt-Koyanagi-Harada syndróm v detskom veku
- Kontracepce a oční trombembolické příhody
- Česká a slovenská oftalmologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Myopie nebo hypermetropie?
- Vogt-Koyanagi-Harada syndróm v detskom veku
- Význam úhlu kappa pro centraci multifokálních nitroočních čoček
- Kontracepce a oční trombembolické příhody
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy






